దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క లక్షణాలు, దశలు, చికిత్సా పద్ధతులు, మందులు
| మూత్రపిండ వైఫల్యం | |
|---|---|
| ICD-10 | ఎన్ 17 17. -ఎన్ 19 19. |
| ICD-10-సెం.మీ | N19 |
| ICD-9 | 584 584 - 585 585 |
| ICD-9-CM | 586, 404.12 మరియు 404.13 |
| DiseasesDB | 26060 |
| మెష్ | D051437 మరియు D051437 |
మూత్రపిండ వైఫల్యం - అన్ని మూత్రపిండాల పనితీరును ఉల్లంఘించే సిండ్రోమ్, నీరు, ఎలక్ట్రోలైట్, నత్రజని మరియు ఇతర రకాల జీవక్రియ యొక్క రుగ్మతకు దారితీస్తుంది. తీవ్రమైన మరియు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం ఉన్నాయి.
మూత్రపిండ వైఫల్యం (ప్రమాదం, నష్టం, వైఫల్యం) మరియు 2 ఫలితాలు (మూత్రపిండాల పనితీరు కోల్పోవడం, టెర్మినల్ మూత్రపిండ వైఫల్యం) యొక్క తీవ్రత యొక్క 3 దశలు ఉన్నాయి. బాల్యంలో, ఈ దశల ప్రమాణాలు క్రింది విధంగా ఉన్నాయి:
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం
తీవ్రమైన మూత్రపిండ వైఫల్యం (ARF) షాక్ (బాధాకరమైన, బర్న్, రక్త మార్పిడి, రక్తస్రావం, హైపోవోలెమిక్, మొదలైనవి), కొన్ని విషాల మూత్రపిండాలపై విష ప్రభావాలు (ఉదాహరణకు, పాదరసం, ఆర్సెనిక్, పుట్టగొడుగుల విషం) లేదా మందులు, అంటువ్యాధులు, తీవ్రమైన మూత్రపిండ వ్యాధులు (నెఫ్రిటిస్, పైలోనెఫ్రిటిస్, మొదలైనవి), ఎగువ మూత్ర మార్గము యొక్క బలహీనమైన పేటెన్సీ. తీవ్రమైన మూత్రపిండ వైఫల్యానికి ప్రధాన సంకేతాలు: ఒలిగురియా - అనూరియా (రోజువారీ మూత్రం 400-500 మి.లీ కంటే తక్కువ), నత్రజని టాక్సిన్స్ శరీరంలో ఆలస్యం, నీరు-ఎలక్ట్రోలైట్ మరియు యాసిడ్-బేస్ బ్యాలెన్స్లో ఆటంకాలు, హృదయనాళ కార్యకలాపాలు, రక్తహీనత మొదలైనవి. తీవ్రమైన మూత్రపిండ వైఫల్యంలో, చాలా వరకు కేసులు రివర్సిబుల్ మరియు 2 వారాలలో (తక్కువ తరచుగా 1-2 నెలలు), మూత్రవిసర్జన పునరుద్ధరించబడుతుంది. తీవ్రమైన మూత్రపిండ వైఫల్యం (షాక్, మత్తు, మొదలైనవి) మరియు జీవక్రియ రుగ్మతలకు కారణాలను తొలగించడం చికిత్స. యురేమియాను నివారించడానికి మరియు ఎదుర్కోవడానికి, హిమోడయాలసిస్ లేదా ఎక్స్ట్రెరెనల్ రక్త శుద్దీకరణ యొక్క ఇతర పద్ధతులు ఉపయోగించబడతాయి. రికవరీతో రికవరీ 3-12 నెలల తర్వాత జరుగుతుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం సవరణ |CRF ప్రమాణాలు
రోగికి 3 నెలలు లేదా అంతకంటే ఎక్కువ కాలం మూత్రపిండ లోపానికి రెండు ఎంపికలలో ఒకటి ఉంటే దీర్ఘకాలిక మూత్రపిండ వైఫల్యం నిర్ధారణ జరుగుతుంది:
- ప్రయోగశాల లేదా వాయిద్య విశ్లేషణ పద్ధతుల ద్వారా నిర్ణయించబడే వాటి నిర్మాణం మరియు పనితీరు యొక్క ఉల్లంఘనతో మూత్రపిండాలకు నష్టం. ఈ సందర్భంలో, GFR తగ్గవచ్చు లేదా సాధారణం కావచ్చు.
- మూత్రపిండాల దెబ్బతినడంతో లేదా లేకుండా నిమిషానికి 60 మి.లీ కంటే తక్కువ జీఎఫ్ఆర్ తగ్గుదల ఉంది. వడపోత రేటు యొక్క ఈ సూచిక మూత్రపిండాల నెఫ్రాన్లలో సగం మరణానికి అనుగుణంగా ఉంటుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి దారితీస్తుంది
చికిత్స లేకుండా దాదాపుగా ఏదైనా దీర్ఘకాలిక మూత్రపిండ వ్యాధి సాధారణంగా లేదా తరువాత మూత్రపిండాల వైఫల్యంతో నెఫ్రోస్క్లెరోసిస్కు దారితీస్తుంది. అంటే, సకాలంలో చికిత్స లేకుండా, సిఆర్ఎఫ్ వంటి ఏదైనా మూత్రపిండ వ్యాధి యొక్క ఫలితం కేవలం సమయం మాత్రమే. అయితే, కార్డియోవాస్కులర్ పాథాలజీలు, ఎండోక్రైన్ వ్యాధులు, దైహిక వ్యాధులు మూత్రపిండ వైఫల్యానికి దారితీస్తాయి.
- కిడ్నీ వ్యాధులు: క్రానిక్ గ్లోమెరులోనెఫ్రిటిస్, క్రానిక్ పైలోనెఫ్రిటిస్, క్రానిక్ ట్యూబులోఇంటెర్స్టిటియల్ నెఫ్రిటిస్, కిడ్నీ క్షయ, హైడ్రోనెఫ్రోసిస్, పాలిసిస్టిక్ కిడ్నీ డిసీజ్, కిడ్నీ క్యాన్సర్, నెఫ్రోలిథియాసిస్.
- మూత్ర మార్గ పాథాలజీలు: యురోలిథియాసిస్, యూరేత్రల్ కఠినత.
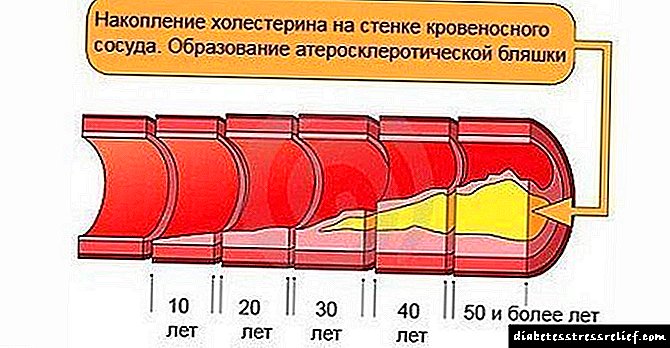
- హృదయ సంబంధ వ్యాధులు: ధమనుల రక్తపోటు, అథెరోస్క్లెరోసిస్, సహా మూత్రపిండ యాంజియోస్క్లెరోసిస్.
- ఎండోక్రైన్ పాథాలజీలు: డయాబెటిస్.
- దైహిక వ్యాధులు: మూత్రపిండ అమిలోయిడోసిస్, హెమోరేజిక్ వాస్కులైటిస్.
మూత్రపిండాల వైఫల్యం అంటే ఏమిటి?
వ్యాధి యొక్క కోర్సులో రెండు ప్రధాన మార్గాలు ఉన్నాయి, దీని ఫలితం మూత్రపిండాల పనితీరు పూర్తిగా కోల్పోతుంది లేదా ESRD అవుతుంది. మూత్రపిండ వైఫల్యం మూత్రపిండాల పనితీరు ప్రక్రియలో అవాంతరాలను కలిగించే సిండ్రోమ్. నత్రజని, నీరు లేదా ఎలక్ట్రోలైట్తో సహా మానవ శరీరంలో చాలా రకాల జీవక్రియల రుగ్మతకు ఈ వ్యాధి ప్రధాన కారణం. ఈ వ్యాధికి రెండు రకాల అభివృద్ధి ఉంది - ఇది దీర్ఘకాలిక మరియు తీవ్రమైన, అలాగే మూడు దశల తీవ్రత:
మూత్రపిండ వైఫల్యానికి కారణాలు
వైద్యుల అభిప్రాయాల ఆధారంగా, ప్రజలలో మూత్రపిండ వైఫల్యానికి ప్రధాన కారణాలు రెండు ప్రాంతాలను మాత్రమే ప్రభావితం చేస్తాయి - అధిక రక్తపోటు మరియు మధుమేహం. కొన్ని సందర్భాల్లో, ఈ వ్యాధి వంశపారంపర్యత వల్ల సంభవించవచ్చు లేదా తెలియని కారకాల వల్ల అకస్మాత్తుగా రెచ్చగొట్టవచ్చు. అటువంటి రోగులు చాలా అధునాతన సందర్భాల్లో సహాయం కోసం క్లినిక్ వైపు మొగ్గు చూపుతారు, మూలాన్ని స్థాపించడం మరియు అనారోగ్యాన్ని నయం చేయడం చాలా కష్టం.
మూత్రపిండ వైఫల్యం యొక్క దశలు
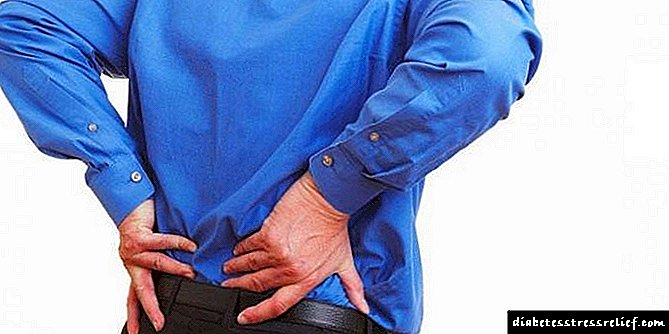
చికిత్స పొందుతున్న మిలియన్ రోగులలో ఐదు వందల మందిలో దీర్ఘకాలిక మూత్రపిండ వ్యాధి కనిపిస్తుంది, అయితే, ఈ సంఖ్య ప్రతి సంవత్సరం క్రమంగా పెరుగుతోంది. వ్యాధి కారణంగా, కణజాలం క్రమంగా మరణించడం మరియు అవయవం ద్వారా దాని యొక్క అన్ని విధులు కోల్పోవడం గమనించవచ్చు. వ్యాధి యొక్క కోర్సుతో పాటుగా దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క నాలుగు దశలు వైద్యానికి తెలుసు:
- మొదటి దశ దాదాపు అస్పష్టంగానే సాగుతుంది, రోగికి వ్యాధి అభివృద్ధి గురించి కూడా తెలియకపోవచ్చు. గుప్త కాలం పెరిగిన శారీరక అలసటతో ఉంటుంది. జీవరసాయన అధ్యయనంతో మాత్రమే వ్యాధిని గుర్తించడం సాధ్యపడుతుంది.
- పరిహార దశలో, సాధారణ బలహీనత నేపథ్యానికి వ్యతిరేకంగా మూత్ర విసర్జనల సంఖ్య పెరుగుతుంది. రక్త పరీక్షల ఫలితాల ద్వారా రోగలక్షణ ప్రక్రియను గుర్తించవచ్చు.
- అడపాదడపా దశ కోసం, మూత్రపిండాల పనితీరులో పదునైన క్షీణత విలక్షణమైనది, ఇది రక్తంలో క్రియేటినిన్ మరియు ఇతర నత్రజని జీవక్రియ ఉత్పత్తుల సాంద్రత పెరుగుదలతో ఉంటుంది.
- ఎటియాలజీ ప్రకారం, టెర్మినల్ దశలో మూత్రపిండ వైఫల్యం అన్ని శరీర వ్యవస్థల పనితీరులో కోలుకోలేని మార్పులకు కారణమవుతుంది. రోగి నిరంతరం మానసిక అస్థిరత, బద్ధకం లేదా మగత అనుభూతి చెందుతాడు, ప్రదర్శన మరింత తీవ్రమవుతుంది, ఆకలి మాయమవుతుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క చివరి పరిణామం యురేమియా, అఫ్ఫస్ స్టోమాటిటిస్ లేదా గుండె కండరాల డిస్ట్రోఫీ.
తీవ్రమైన మూత్రపిండ వైఫల్యం
మూత్రపిండ కణజాల నష్టం యొక్క రివర్సిబుల్ ప్రక్రియను తీవ్రమైన మూత్రపిండ వైఫల్యం అంటారు. మానవులలో మూత్రపిండాల వైఫల్యం యొక్క లక్షణాలను సూచించడం ద్వారా తీవ్రమైన మూత్రపిండ వైఫల్యాన్ని నిర్ణయించవచ్చు, ఇవి మూత్రవిసర్జన యొక్క పూర్తి లేదా పాక్షిక విరమణ ద్వారా వ్యక్తీకరించబడతాయి. టెర్మినల్ దశలో రోగి యొక్క పరిస్థితి స్థిరంగా క్షీణించడం వల్ల ఆకలి, వికారం, వాంతులు మరియు ఇతర బాధాకరమైన వ్యక్తీకరణలు ఉంటాయి. సిండ్రోమ్ యొక్క కారణాలు క్రింది కారకాలు:
- అంటు వ్యాధులు
- మూత్రపిండ పరిస్థితి
- డీకంపెన్సేటెడ్ బలహీనమైన మూత్రపిండ హిమోడైనమిక్స్,
- మూత్ర అవరోధం
- ఎక్సోజనస్ మత్తు,
- తీవ్రమైన మూత్రపిండ వ్యాధి.
CRF ఎలా అభివృద్ధి చెందుతుంది?
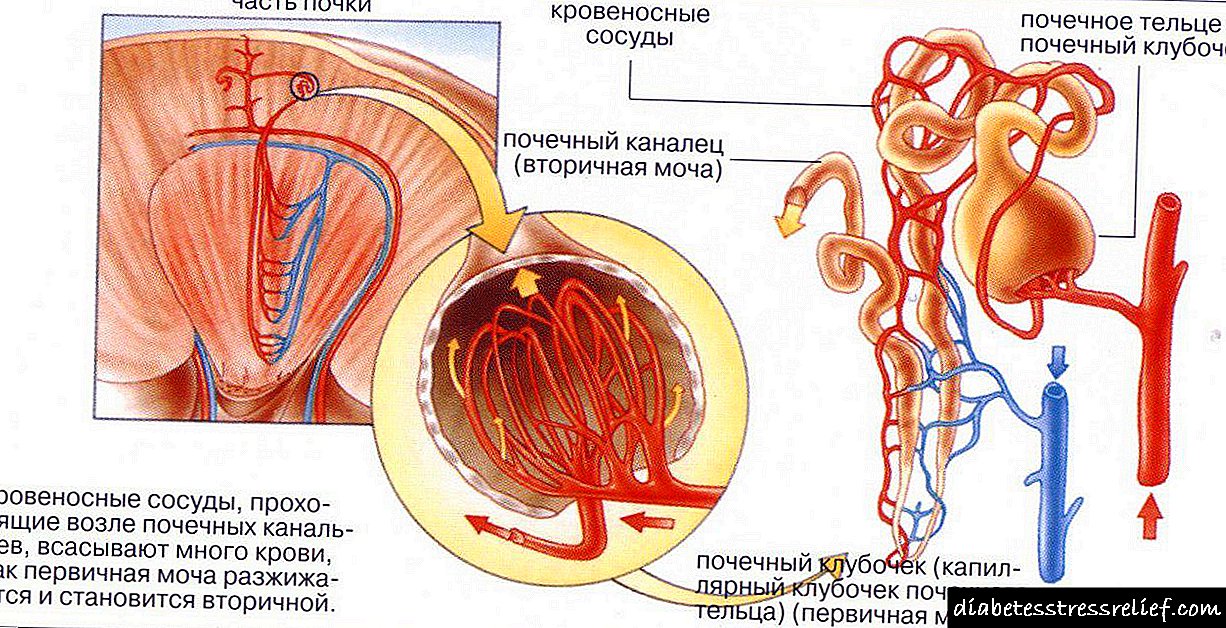
మూత్రపిండాల ప్రభావిత గ్లోమెరులిని మచ్చ కణజాలంతో భర్తీ చేసే ప్రక్రియ ఏకకాలంలో మిగిలిన వాటిలో క్రియాత్మక పరిహార మార్పులతో ఉంటుంది. అందువల్ల, దీర్ఘకాలిక మూత్రపిండ వైఫల్యం దాని కోర్సులో అనేక దశలు గడిచేకొద్దీ క్రమంగా అభివృద్ధి చెందుతుంది. శరీరంలో రోగలక్షణ మార్పులకు ప్రధాన కారణం గ్లోమెరులస్లో రక్త వడపోత రేటు తగ్గడం. గ్లోమెరులర్ వడపోత రేటు సాధారణంగా నిమిషానికి 100-120 మి.లీ. GFR ను నిర్ధారించే పరోక్ష సూచిక బ్లడ్ క్రియేటినిన్.
- దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క మొదటి దశ - ప్రారంభ
అదే సమయంలో, గ్లోమెరులర్ వడపోత రేటు నిమిషానికి 90 మి.లీ స్థాయిలో ఉంటుంది (సాధారణ వెర్షన్). మూత్రపిండాలు దెబ్బతిన్నట్లు ఆధారాలు ఉన్నాయి.
ఇది 89-60 పరిధిలో జిఎఫ్ఆర్ స్వల్పంగా తగ్గడంతో మూత్రపిండాల నష్టాన్ని సూచిస్తుంది. వృద్ధులకు, మూత్రపిండాలకు నిర్మాణాత్మక నష్టం లేనప్పుడు, ఇటువంటి సూచికలను ప్రమాణంగా భావిస్తారు.
మూడవ మితమైన దశలో, జిఎఫ్ఆర్ నిమిషానికి 60-30 మి.లీకి పడిపోతుంది. ఈ సందర్భంలో, మూత్రపిండాలలో సంభవించే ప్రక్రియ తరచుగా కళ్ళ నుండి దాచబడుతుంది. ప్రకాశవంతమైన క్లినిక్ లేదు. మూత్ర విసర్జనలో సాధ్యమయ్యే పెరుగుదల, ఎర్ర రక్త కణాలు మరియు హిమోగ్లోబిన్ (రక్తహీనత) సంఖ్యలో మితమైన తగ్గుదల మరియు సంబంధిత బలహీనత, బద్ధకం, పనితీరు తగ్గడం, లేత చర్మం మరియు శ్లేష్మ పొర, పెళుసైన గోర్లు, జుట్టు రాలడం, పొడి చర్మం, ఆకలి తగ్గడం. సుమారు సగం మంది రోగులలో రక్తపోటు పెరుగుతుంది (ప్రధానంగా డయాస్టొలిక్, అనగా తక్కువ).
దీనిని సాంప్రదాయిక అని పిలుస్తారు, ఎందుకంటే దీనిని drugs షధాల ద్వారా నియంత్రించవచ్చు మరియు మొదటి మాదిరిగానే, దీనికి హార్డ్వేర్ పద్ధతులను (హిమోడయాలసిస్) ఉపయోగించి రక్త శుద్దీకరణ అవసరం లేదు. ఈ సందర్భంలో, గ్లోమెరులర్ వడపోత నిమిషానికి 15-29 మి.లీ స్థాయిలో నిర్వహించబడుతుంది. మూత్రపిండ వైఫల్యం యొక్క క్లినికల్ సంకేతాలు కనిపిస్తాయి: తీవ్రమైన బలహీనత, రక్తహీనతకు వ్యతిరేకంగా పని చేసే సామర్థ్యం తగ్గింది. మూత్ర విసర్జన పెరగడం, రాత్రిపూట తరచుగా మూత్ర విసర్జన (నోక్టురియా) తో గణనీయమైన మూత్రవిసర్జన. సుమారు సగం మంది రోగులు అధిక రక్తపోటుతో బాధపడుతున్నారు.
మూత్రపిండ వైఫల్యం యొక్క ఐదవ దశను టెర్మినల్ అంటారు, అనగా. అంతిమ. నిమిషానికి 15 మి.లీ కంటే తక్కువ గ్లోమెరులర్ వడపోత తగ్గడంతో, ఫలితం (అనూరియా) లో పూర్తిగా కనిపించని వరకు విసర్జించిన మూత్రం (ఒలిగురియా) పడిపోతుంది. నత్రజని స్లాగ్ (యురేమియా) తో శరీరాన్ని విషపూరితం చేసే అన్ని సంకేతాలు నీరు-ఎలక్ట్రోలైట్ సమతుల్యతలో అవాంతరాలు, అన్ని అవయవాలు మరియు వ్యవస్థలకు నష్టం (ప్రధానంగా నాడీ వ్యవస్థ, గుండె కండరాలు) నేపథ్యంలో కనిపిస్తాయి. ఈ సంఘటనల అభివృద్ధితో, రోగి యొక్క జీవితం నేరుగా రక్తం యొక్క డయాలసిస్ మీద ఆధారపడి ఉంటుంది (విరిగిన మూత్రపిండాలను దాటవేయడం ద్వారా దీనిని శుభ్రపరుస్తుంది). హిమోడయాలసిస్ లేదా మూత్రపిండ మార్పిడి లేకుండా, రోగులు చనిపోతారు.
రోగుల స్వరూపం
గ్లోమెరులర్ వడపోత గణనీయంగా తగ్గిన దశ వరకు స్వరూపం బాధపడదు.
- రక్తహీనత కారణంగా, నీరు-ఎలక్ట్రోలైట్ అవాంతరాలు, పొడి చర్మం కారణంగా పల్లర్ కనిపిస్తుంది.
- ప్రక్రియ పెరుగుతున్న కొద్దీ, చర్మం మరియు శ్లేష్మ పొర యొక్క పసుపు రంగు కనిపిస్తుంది మరియు వాటి స్థితిస్థాపకత తగ్గుతుంది.
- ఆకస్మిక రక్తస్రావం మరియు గాయాలు కనిపిస్తాయి.
- చర్మం గీతలు గోకడం కారణమవుతుంది.
- ముఖం యొక్క ఉబ్బెత్తుతో మూత్రపిండ ఎడెమా అని పిలవబడేది, విస్తృతమైన అనాసార్కా వరకు, లక్షణం.
- కండరాలు కూడా తమ స్వరాన్ని కోల్పోతాయి, మసకగా మారుతాయి, దీనివల్ల అలసట పెరుగుతుంది మరియు రోగుల పని సామర్థ్యం తగ్గుతుంది.
సాధారణ సమాచారం
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం (CRF) - మూత్రపిండ కణజాలం మరణం కారణంగా, మూత్రపిండాల వడపోత మరియు విసర్జన చర్యల యొక్క పూర్తి విరమణ వరకు కోలుకోలేని ఉల్లంఘన. CRF ఒక ప్రగతిశీల కోర్సును కలిగి ఉంది, ప్రారంభ దశలో ఇది సాధారణ అనారోగ్యంగా కనిపిస్తుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం పెరుగుదలతో - మత్తు యొక్క తీవ్రమైన లక్షణాలు: బలహీనత, ఆకలి లేకపోవడం, వికారం, వాంతులు, వాపు, చర్మం - పొడి, లేత పసుపు. అకస్మాత్తుగా, కొన్నిసార్లు సున్నాకి, మూత్రవిసర్జన తగ్గుతుంది. తరువాతి దశలలో, గుండె ఆగిపోవడం, పల్మనరీ ఎడెమా, రక్తస్రావం, ఎన్సెఫలోపతి మరియు యురేమిక్ కోమా అభివృద్ధి చెందుతాయి. హిమోడయాలసిస్ మరియు మూత్రపిండ మార్పిడి సూచించబడుతుంది.
CRF యొక్క కారణాలు
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం దీర్ఘకాలిక గ్లోమెరులోనెఫ్రిటిస్, దైహిక వ్యాధులలో నెఫ్రిటిస్, వంశపారంపర్య నెఫ్రిటిస్, క్రానిక్ పైలోనెఫ్రిటిస్, డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్, మూత్రపిండ అమిలోయిడోసిస్, పాలిసిస్టిక్ కిడ్నీ వ్యాధి, నెఫ్రోయాంగియోస్క్లెరోసిస్ మరియు మూత్రపిండాలు లేదా ఒకే మూత్రపిండాలు రెండింటినీ ప్రభావితం చేస్తుంది.
వ్యాధికారక ఉత్పత్తి నెఫ్రాన్ల ప్రగతిశీల మరణం మీద ఆధారపడి ఉంటుంది. మొదట, మూత్రపిండ ప్రక్రియలు తక్కువ ప్రభావవంతం అవుతాయి, తరువాత మూత్రపిండాల పనితీరు బలహీనపడుతుంది. పదనిర్మాణ చిత్రం అంతర్లీన వ్యాధి ద్వారా నిర్ణయించబడుతుంది. హిస్టోలాజికల్ పరీక్ష పరేన్చైమా మరణాన్ని సూచిస్తుంది, ఇది బంధన కణజాలంతో భర్తీ చేయబడుతుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధి 2 నుండి 10 సంవత్సరాల లేదా అంతకంటే ఎక్కువ కాలం ఉండే దీర్ఘకాలిక మూత్రపిండ వ్యాధితో బాధపడుతున్న కాలం ముందు ఉంటుంది. సిఆర్ఎఫ్ ప్రారంభానికి ముందు మూత్రపిండాల వ్యాధి యొక్క కోర్సును అనేక దశలుగా విభజించవచ్చు. ఈ దశల యొక్క నిర్వచనం ఆచరణాత్మక ఆసక్తిని కలిగి ఉంటుంది, ఎందుకంటే ఇది చికిత్సా వ్యూహాల ఎంపికను ప్రభావితం చేస్తుంది.
వర్గీకరణ
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క క్రింది దశలు వేరు చేయబడతాయి:
- గుప్త. ఇది తీవ్రమైన లక్షణాలు లేకుండా ముందుకు సాగుతుంది. ఇది సాధారణంగా లోతైన క్లినికల్ అధ్యయనాల ఫలితాల ద్వారా మాత్రమే కనుగొనబడుతుంది. గ్లోమెరులర్ వడపోత 50-60 మి.లీ / నిమిషానికి తగ్గించబడుతుంది, ఆవర్తన ప్రోటీన్యూరియా గుర్తించబడుతుంది.
- పరిహారం. రోగి అలసట గురించి, నోరు పొడిబారిన అనుభూతి. సాపేక్ష సాంద్రత తగ్గడంతో మూత్ర పరిమాణంలో పెరుగుదల. గ్లోమెరులర్ వడపోతను 49-30 మి.లీ / నిమిషానికి తగ్గించింది. క్రియేటినిన్ మరియు యూరియా పెరిగింది.
- అడపాదడపా. క్లినికల్ లక్షణాల తీవ్రత పెరుగుతుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం కారణంగా సమస్యలు తలెత్తుతాయి. రోగి యొక్క పరిస్థితి తరంగాలలో మారుతుంది. గ్లోమెరులర్ వడపోత 29-15 ml / min కు తగ్గింది, అసిడోసిస్, క్రియేటినిన్ స్థాయిలలో నిరంతర పెరుగుదల.
- టెర్మినల్. ఇది మూత్రవిసర్జనలో క్రమంగా తగ్గుదల, ఎడెమా పెరుగుదల, యాసిడ్-బేస్ యొక్క స్థూల ఉల్లంఘన మరియు నీటి-ఉప్పు జీవక్రియ ద్వారా వర్గీకరించబడుతుంది. గుండె ఆగిపోవడం, కాలేయం మరియు s పిరితిత్తులలో రద్దీ, కాలేయ డిస్ట్రోఫీ, పాలిసెరోసిటిస్ వంటి దృగ్విషయాలు ఉన్నాయి.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క లక్షణాలు
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధికి ముందు కాలంలో, మూత్రపిండ ప్రక్రియలు కొనసాగుతాయి. గ్లోమెరులర్ వడపోత మరియు గొట్టపు పునశ్శోషణం స్థాయి బలహీనపడదు. తదనంతరం, గ్లోమెరులర్ వడపోత క్రమంగా తగ్గుతుంది, మూత్రపిండాలు మూత్రాన్ని కేంద్రీకరించే సామర్థ్యాన్ని కోల్పోతాయి మరియు మూత్రపిండాల ప్రక్రియలు బాధపడటం ప్రారంభిస్తాయి. ఈ దశలో, హోమియోస్టాసిస్ ఇంకా బలహీనపడలేదు. భవిష్యత్తులో, పనిచేసే నెఫ్రాన్ల సంఖ్య తగ్గుతూనే ఉంటుంది, మరియు గ్లోమెరులర్ వడపోత 50-60 మి.లీ / నిమిషానికి తగ్గడంతో, రోగిలో CRF యొక్క మొదటి సంకేతాలు కనిపిస్తాయి.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క గుప్త దశ ఉన్న రోగులు సాధారణంగా ఫిర్యాదులను చూపించరు. కొన్ని సందర్భాల్లో, వారు తేలికపాటి బలహీనతను మరియు పనితీరును తగ్గిస్తారు. పరిహార దశలో దీర్ఘకాలిక మూత్రపిండ వైఫల్యంతో బాధపడుతున్న రోగులు పనితీరు తగ్గడం, పెరిగిన అలసట మరియు నోరు పొడిబారడం గురించి ఆందోళన చెందుతారు. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క అడపాదడపా దశతో, లక్షణాలు మరింత స్పష్టంగా కనిపిస్తాయి. బలహీనత పెరుగుతోంది, రోగులు నిరంతరం దాహం మరియు నోటి పొడిబారినట్లు ఫిర్యాదు చేస్తారు. ఆకలి తగ్గుతుంది. చర్మం లేతగా, పొడిగా ఉంటుంది.
ఎండ్-స్టేజ్ సిఆర్ఎఫ్ ఉన్న రోగులు బరువు కోల్పోతారు, వారి చర్మం బూడిద-పసుపు, మచ్చగా మారుతుంది. దురద చర్మం, కండరాల స్థాయి తగ్గడం, చేతులు మరియు వేళ్ల వణుకు, చిన్న కండరాల మెలికలు లక్షణం. దాహం మరియు పొడి నోరు తీవ్రమవుతుంది. రోగులు బద్ధకంగా, మగతగా, ఏకాగ్రతతో ఉండలేరు.
పెరుగుతున్న మత్తుతో, నోటి నుండి అమ్మోనియా యొక్క లక్షణం వాసన కనిపిస్తుంది, వికారం మరియు వాంతులు. ఉదాసీనత యొక్క కాలాలు ఉత్సాహంతో భర్తీ చేయబడతాయి, రోగి నిరోధించబడతాడు, సరిపోదు. డిస్ట్రోఫీ, అల్పోష్ణస్థితి, మొద్దుబారడం, ఆకలి లేకపోవడం, అఫ్ఫస్ స్టోమాటిటిస్ లక్షణం. బొడ్డు వాపు, తరచుగా వాంతులు, విరేచనాలు. కుర్చీ చీకటిగా ఉంది. రోగులు చర్మపు దురద మరియు తరచూ కండరాల మెలితిప్పినట్లు ఫిర్యాదు చేస్తారు. రక్తహీనత పెరుగుతోంది, రక్తస్రావం సిండ్రోమ్ మరియు మూత్రపిండ ఆస్టియోడిస్ట్రోఫీ అభివృద్ధి చెందుతున్నాయి. టెర్మినల్ దశలో దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క సాధారణ వ్యక్తీకరణలు మయోకార్డిటిస్, పెరికార్డిటిస్, ఎన్సెఫలోపతి, పల్మనరీ ఎడెమా, అస్సైట్స్, జీర్ణశయాంతర రక్తస్రావం, యురేమిక్ కోమా.
సమస్యలు
CRF అన్ని అవయవాలు మరియు వ్యవస్థల యొక్క పెరుగుతున్న రుగ్మతల ద్వారా వర్గీకరించబడుతుంది. రక్త మార్పులలో హేమాటోపోయిసిస్ యొక్క నిరోధం మరియు ఎర్ర రక్త కణాల జీవితం తగ్గడం వల్ల రక్తహీనత ఉంటుంది. గడ్డకట్టే రుగ్మతలు గుర్తించబడ్డాయి: రక్తస్రావం సమయం పెరుగుదల, థ్రోంబోసైటోపెనియా, ప్రోథ్రాంబిన్ మొత్తంలో తగ్గుదల. గుండె మరియు s పిరితిత్తుల వైపు నుండి, ధమనుల రక్తపోటు గమనించవచ్చు (సగం మందికి పైగా రోగులలో), రక్తప్రసరణ గుండె ఆగిపోవడం, పెరికార్డిటిస్, మయోకార్డిటిస్. తరువాతి దశలలో, యురేమిక్ న్యుమోనిటిస్ అభివృద్ధి చెందుతుంది.
ప్రారంభ దశలలో నాడీ మార్పులు పరధ్యానం మరియు నిద్ర భంగం; తరువాతి దశలలో, బద్ధకం, గందరగోళం మరియు కొన్ని సందర్భాల్లో, భ్రమలు మరియు భ్రాంతులు. పరిధీయ నాడీ వ్యవస్థ నుండి, పరిధీయ పాలిన్యూరోపతి కనుగొనబడుతుంది. ప్రారంభ దశలో జీర్ణశయాంతర ప్రేగుల నుండి, ఆకలి క్షీణించడం, నోరు పొడిబారడం. తరువాత, బెల్చింగ్, వికారం, వాంతులు, స్టోమాటిటిస్ కనిపిస్తాయి. శ్లేష్మ చికాకు ఫలితంగా, జీవక్రియ ఉత్పత్తుల విసర్జన ఎంట్రోకోలిటిస్ మరియు అట్రోఫిక్ గ్యాస్ట్రిటిస్ను అభివృద్ధి చేస్తుంది.కడుపు మరియు ప్రేగుల యొక్క ఉపరితల పూతల ఏర్పడతాయి, ఇవి తరచూ రక్తస్రావం అవుతాయి.
మస్క్యులోస్కెలెటల్ వ్యవస్థలో, వివిధ రకాలైన బోలు ఎముకల వ్యాధి (బోలు ఎముకల వ్యాధి, బోలు ఎముకల వ్యాధి, బోలు ఎముకల వ్యాధి, ఫైబరస్ ఆస్టిటిస్) దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి లక్షణం. మూత్రపిండ ఆస్టియోడిస్ట్రోఫీ యొక్క క్లినికల్ వ్యక్తీకరణలు ఆకస్మిక పగుళ్లు, అస్థిపంజర వైకల్యాలు, వెన్నుపూస యొక్క కుదింపు, ఆర్థరైటిస్, ఎముకలు మరియు కండరాలలో నొప్పి. రోగనిరోధక వ్యవస్థలో, దీర్ఘకాలిక మూత్రపిండ వైఫల్యంలో దీర్ఘకాలిక లింఫోసైటోపెనియా అభివృద్ధి చెందుతుంది. రోగనిరోధక శక్తి తగ్గడం వల్ల ప్యూరెంట్-సెప్టిక్ సమస్యలు అధికంగా ఉంటాయి.
కారణనిర్ణయం
 దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధిని మీరు అనుమానించినట్లయితే, రోగి నెఫ్రోలాజిస్ట్ను సంప్రదించి ప్రయోగశాల పరీక్షలు చేయవలసి ఉంటుంది: రక్తం మరియు మూత్రం యొక్క జీవరసాయన విశ్లేషణ, రెబెర్గ్ పరీక్ష. రోగనిర్ధారణకు ఆధారం గ్లోమెరులర్ వడపోత తగ్గడం, క్రియేటినిన్ మరియు యూరియాలో పెరుగుదల.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధిని మీరు అనుమానించినట్లయితే, రోగి నెఫ్రోలాజిస్ట్ను సంప్రదించి ప్రయోగశాల పరీక్షలు చేయవలసి ఉంటుంది: రక్తం మరియు మూత్రం యొక్క జీవరసాయన విశ్లేషణ, రెబెర్గ్ పరీక్ష. రోగనిర్ధారణకు ఆధారం గ్లోమెరులర్ వడపోత తగ్గడం, క్రియేటినిన్ మరియు యూరియాలో పెరుగుదల.
జిమ్నిట్స్కీ పరీక్ష సమయంలో, ఐసోహైపోస్టెనురియా కనుగొనబడింది. మూత్రపిండాల యొక్క అల్ట్రాసౌండ్ పరేన్చైమా యొక్క మందం తగ్గడం మరియు మూత్రపిండాల పరిమాణంలో తగ్గుదలని సూచిస్తుంది. మూత్రపిండ నాళాల అల్ట్రాసౌండ్లో ఇంట్రాగాన్ మరియు ప్రధాన మూత్రపిండ రక్త ప్రవాహంలో తగ్గుదల కనుగొనబడింది. అనేక కాంట్రాస్ట్ ఏజెంట్ల నెఫ్రోటాక్సిసిటీ కారణంగా ఎక్స్-రే కాంట్రాస్ట్ యూరోగ్రఫీని జాగ్రత్తగా వాడాలి. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధికి కారణమైన పాథాలజీ యొక్క స్వభావం ద్వారా ఇతర రోగనిర్ధారణ విధానాల జాబితా నిర్ణయించబడుతుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి చికిత్స
 ఆధునిక మూత్రవిసర్జన మరియు నెఫ్రాలజీ రంగంలో నిపుణులు దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి చికిత్సలో విస్తృతమైన సామర్థ్యాలను కలిగి ఉన్నారు. స్థిరమైన ఉపశమనాన్ని సాధించడానికి ఉద్దేశించిన సకాలంలో చికిత్స తరచుగా పాథాలజీ అభివృద్ధిని గణనీయంగా మందగించడానికి మరియు తీవ్రమైన క్లినికల్ లక్షణాల ఆగమనాన్ని ఆలస్యం చేయడానికి మిమ్మల్ని అనుమతిస్తుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం ఉన్న రోగికి చికిత్స నిర్వహించేటప్పుడు, అంతర్లీన వ్యాధి యొక్క పురోగతిని నివారించే చర్యలపై ప్రత్యేక శ్రద్ధ వహిస్తారు.
ఆధునిక మూత్రవిసర్జన మరియు నెఫ్రాలజీ రంగంలో నిపుణులు దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి చికిత్సలో విస్తృతమైన సామర్థ్యాలను కలిగి ఉన్నారు. స్థిరమైన ఉపశమనాన్ని సాధించడానికి ఉద్దేశించిన సకాలంలో చికిత్స తరచుగా పాథాలజీ అభివృద్ధిని గణనీయంగా మందగించడానికి మరియు తీవ్రమైన క్లినికల్ లక్షణాల ఆగమనాన్ని ఆలస్యం చేయడానికి మిమ్మల్ని అనుమతిస్తుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం ఉన్న రోగికి చికిత్స నిర్వహించేటప్పుడు, అంతర్లీన వ్యాధి యొక్క పురోగతిని నివారించే చర్యలపై ప్రత్యేక శ్రద్ధ వహిస్తారు.
బలహీనమైన మూత్రపిండ ప్రక్రియలతో కూడా అంతర్లీన వ్యాధి చికిత్స కొనసాగుతుంది, కానీ ఈ కాలంలో రోగలక్షణ చికిత్స యొక్క విలువ పెరుగుతుంది. అవసరమైతే, యాంటీ బాక్టీరియల్ మరియు యాంటీహైపెర్టెన్సివ్ మందులు సూచించబడతాయి. శానటోరియం చికిత్స సూచించబడుతుంది. గ్లోమెరులర్ వడపోత నియంత్రణ, మూత్రపిండాల ఏకాగ్రత పనితీరు, మూత్రపిండ రక్త ప్రవాహం, యూరియా స్థాయి మరియు క్రియేటినిన్ అవసరం. హోమియోస్టాసిస్ యొక్క ఉల్లంఘనల విషయంలో, ఆమ్లం-బేస్ కూర్పు, అజోటేమియా మరియు రక్తం యొక్క నీటి-ఉప్పు సమతుల్యత యొక్క దిద్దుబాటు జరుగుతుంది. రోగలక్షణ చికిత్స రక్తహీనత, రక్తస్రావం మరియు రక్తపోటు సిండ్రోమ్ల చికిత్సలో ఉంటుంది, సాధారణ గుండె కార్యకలాపాలను నిర్వహిస్తుంది.
మూత్రపిండ ఆస్టియోడిస్ట్రోఫీ అభివృద్ధితో, విటమిన్ డి మరియు కాల్షియం గ్లూకోనేట్ సూచించబడతాయి. హైపర్ఫాస్ఫేటిమియాలో పెద్ద మోతాదులో విటమిన్ డి వల్ల కలిగే అంతర్గత అవయవాల కాల్సిఫికేషన్ ప్రమాదాన్ని గుర్తుంచుకోండి. హైపర్ఫాస్ఫేటిమియాను తొలగించడానికి, సార్బిటాల్ + అల్యూమినియం హైడ్రాక్సైడ్ సూచించబడుతుంది. చికిత్స సమయంలో, రక్తంలో భాస్వరం మరియు కాల్షియం స్థాయి నియంత్రించబడుతుంది. యాసిడ్-బేస్ కూర్పు యొక్క దిద్దుబాటు 5% సోడియం బైకార్బోనేట్ ద్రావణంతో ఇంట్రావీనస్గా జరుగుతుంది. ఒలిగురియాతో, విసర్జించిన మూత్రం మొత్తాన్ని పెంచడానికి పాలియురియాను అందించే మోతాదులో ఫ్యూరోసెమైడ్ సూచించబడుతుంది. రక్తపోటును సాధారణీకరించడానికి, ప్రామాణిక యాంటీహైపెర్టెన్సివ్ drugs షధాలను ఫ్యూరోసెమైడ్తో కలిపి ఉపయోగిస్తారు.
రక్తహీనత విషయంలో, ఇనుము సన్నాహాలు, ఆండ్రోజెన్లు మరియు ఫోలిక్ ఆమ్లం సూచించబడతాయి, హేమాటోక్రిట్ 25% కి తగ్గడంతో, పాక్షిక ఎర్ర రక్త కణాల మార్పిడి జరుగుతుంది. కెమోథెరపీటిక్ drugs షధాలు మరియు యాంటీబయాటిక్స్ యొక్క మోతాదు విసర్జన పద్ధతిని బట్టి నిర్ణయించబడుతుంది. సల్ఫనిలామైడ్స్, సెఫలోరిడిన్, మెథిసిలిన్, ఆంపిసిలిన్ మరియు పెన్సిలిన్ మోతాదులను 2-3 రెట్లు తగ్గిస్తారు. పాలిమైక్సిన్, నియోమైసిన్, మోనోమైసిన్ మరియు స్ట్రెప్టోమైసిన్ తీసుకునేటప్పుడు, చిన్న మోతాదులో కూడా, సమస్యలు (శ్రవణ నాడి న్యూరిటిస్, మొదలైనవి) అభివృద్ధి చెందుతాయి. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం ఉన్న రోగులలో నైట్రోఫ్యూరాన్స్ యొక్క ఉత్పన్నాలు విరుద్ధంగా ఉంటాయి.
గుండె ఆగిపోయే చికిత్సలో గ్లైకోసైడ్లను వాడండి. మోతాదు తగ్గుతుంది, ముఖ్యంగా హైపోకలేమియా అభివృద్ధితో. తీవ్రతరం చేసేటప్పుడు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క అడపాదడపా దశ ఉన్న రోగులకు హిమోడయాలసిస్ సూచించబడుతుంది. రోగి యొక్క పరిస్థితిని మెరుగుపరిచిన తరువాత, వారు మళ్ళీ సంప్రదాయవాద చికిత్సకు బదిలీ చేయబడతారు. ప్లాస్మాఫెరెసిస్ యొక్క పునరావృత కోర్సుల నియామకం ప్రభావవంతంగా ఉంటుంది.
టెర్మినల్ దశ ప్రారంభంలో మరియు రోగలక్షణ చికిత్స యొక్క ప్రభావం లేకపోవడంతో, రోగికి సాధారణ హిమోడయాలసిస్ (వారానికి 2-3 సార్లు) సూచించబడుతుంది. క్రియేటినిన్ క్లియరెన్స్ 10 ml / min కన్నా తక్కువ మరియు దాని ప్లాస్మా స్థాయి 0.1 g / l కు పెరగడంతో హిమోడయాలసిస్కు బదిలీ సిఫార్సు చేయబడింది. చికిత్సా వ్యూహాలను ఎన్నుకునేటప్పుడు, దీర్ఘకాలిక మూత్రపిండ వైఫల్యంలో సమస్యల అభివృద్ధి హిమోడయాలసిస్ ప్రభావాన్ని తగ్గిస్తుంది మరియు మూత్రపిండ మార్పిడి యొక్క అవకాశాన్ని మినహాయించిందని గుర్తుంచుకోవాలి.
సూచన మరియు నివారణ
దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి రోగ నిరూపణ ఎల్లప్పుడూ తీవ్రంగా ఉంటుంది. సకాలంలో హిమోడయాలసిస్ లేదా మూత్రపిండ మార్పిడితో స్థిరమైన పునరావాసం మరియు జీవిత కాలం యొక్క గణనీయమైన పొడిగింపు సాధ్యమవుతుంది. ఈ రకమైన చికిత్సను చేపట్టే అవకాశంపై నిర్ణయం ట్రాన్స్ప్లాంటాలజిస్టులు మరియు హిమోడయాలసిస్ కేంద్రాల వైద్యులు చేస్తారు. దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి కారణమయ్యే వ్యాధులను సకాలంలో గుర్తించడం మరియు చికిత్స చేయడం నివారణ అందిస్తుంది.
ఏమి జరుగుతోంది?
వ్యాధి యొక్క వ్యాధికారకంలో, ప్రముఖమైనది మూత్రపిండాలలో రక్త ప్రసరణ ఉల్లంఘన మరియు వాటికి అందించే ఆక్సిజన్ స్థాయి తగ్గుదల. ఫలితంగా, అన్ని ముఖ్యమైన మూత్రపిండాల పనితీరు ఉల్లంఘన ఉంది - వడపోత, విసర్జనా, రహస్య. దీని ఫలితంగా, శరీరంలో నత్రజని జీవక్రియ ఉత్పత్తుల యొక్క కంటెంట్ బాగా పెరుగుతుంది మరియు జీవక్రియ తీవ్రంగా బలహీనపడుతుంది.
సుమారు 60% కేసులలో, శస్త్రచికిత్స లేదా గాయం తర్వాత తీవ్రమైన మూత్రపిండ వైఫల్యం సంకేతాలు గమనించబడతాయి. ఆసుపత్రిలో రోగుల చికిత్సలో 40% కేసులు వ్యక్తమవుతాయి. అరుదైన సందర్భాల్లో (సుమారు 1-2%), ఈ సిండ్రోమ్ మహిళల్లో అభివృద్ధి చెందుతుంది గర్భం.
వేరు అక్యూట్ మరియు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క దశలు. తీవ్రమైన మూత్రపిండ వైఫల్యం యొక్క క్లినిక్ చాలా గంటలలో అభివృద్ధి చెందుతుంది. రోగ నిర్ధారణ సకాలంలో జరిగితే, మరియు ఈ పరిస్థితిని నివారించడానికి అన్ని చర్యలు తీసుకుంటే, అప్పుడు మూత్రపిండాల పనితీరు పూర్తిగా పునరుద్ధరించబడుతుంది. చికిత్స పద్ధతుల ప్రదర్శన ఒక నిపుణుడు మాత్రమే నిర్వహిస్తారు.
తీవ్రమైన మూత్రపిండ వైఫల్యం యొక్క అనేక రకాలు నిర్ణయించబడతాయి. మూత్రపిండం ముందుమూత్రపిండాలలో తీవ్రమైన బలహీనమైన రక్త ప్రవాహం ఫలితంగా మూత్రపిండ వైఫల్యం అభివృద్ధి చెందుతుంది. మూత్రపిండ మూత్రపిండ వైఫల్యం మూత్రపిండ పరేన్చైమా దెబ్బతినడం. మూత్రపిండ వెనుక మూత్రపిండ వైఫల్యం మూత్రం యొక్క ప్రవాహం యొక్క పదునైన ఉల్లంఘన యొక్క పరిణామం.
 తీవ్రమైన మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధి బాధాకరమైన షాక్ సమయంలో సంభవిస్తుంది, దీనిలో కణజాలం దెబ్బతింటుంది. అలాగే, ఈ పరిస్థితి రిఫ్లెక్స్ షాక్ ప్రభావంతో అభివృద్ధి చెందుతుంది, కాలిన గాయాల వల్ల రక్త ప్రసరణలో తగ్గుదల మరియు రక్తం పెద్దగా కోల్పోతుంది. ఈ సందర్భంలో, రాష్ట్రం ఇలా నిర్వచించబడిందిషాక్ కిడ్నీ. తీవ్రమైన ప్రమాదాలు, తీవ్రమైన శస్త్రచికిత్స జోక్యం, గాయాలు, మయోకార్డియల్ ఇన్ఫార్క్షన్అననుకూల రక్తాన్ని మార్పిడి చేసినప్పుడు.
తీవ్రమైన మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధి బాధాకరమైన షాక్ సమయంలో సంభవిస్తుంది, దీనిలో కణజాలం దెబ్బతింటుంది. అలాగే, ఈ పరిస్థితి రిఫ్లెక్స్ షాక్ ప్రభావంతో అభివృద్ధి చెందుతుంది, కాలిన గాయాల వల్ల రక్త ప్రసరణలో తగ్గుదల మరియు రక్తం పెద్దగా కోల్పోతుంది. ఈ సందర్భంలో, రాష్ట్రం ఇలా నిర్వచించబడిందిషాక్ కిడ్నీ. తీవ్రమైన ప్రమాదాలు, తీవ్రమైన శస్త్రచికిత్స జోక్యం, గాయాలు, మయోకార్డియల్ ఇన్ఫార్క్షన్అననుకూల రక్తాన్ని మార్పిడి చేసినప్పుడు.
కండిషన్ అని విష మూత్రపిండము, విషాల ద్వారా విషం, మందులతో శరీరం మత్తు, మద్యం దుర్వినియోగం, మాదకద్రవ్య దుర్వినియోగం, రేడియేషన్ ఫలితంగా వ్యక్తమవుతుంది.
తీవ్రమైన ఇన్ఫెక్షియస్ కిడ్నీ - తీవ్రమైన అంటు వ్యాధుల పరిణామం - రక్తస్రావం జ్వరం, మెదడు పొరల వాపు. అంటు వ్యాధుల యొక్క తీవ్రమైన సమయంలో కూడా ఇది సంభవిస్తుంది, దీనిలో నిర్జలీకరణం త్వరగా అభివృద్ధి చెందుతుంది.
మూత్ర మార్గము యొక్క అవరోధం వలన తీవ్రమైన మూత్రపిండ వైఫల్యం కూడా అభివృద్ధి చెందుతుంది. రోగికి కణితి, రాళ్ళు, త్రంబోసిస్, మూత్రపిండ ధమనుల ఎంబాలిజం మరియు యురేటర్ గాయం ఉంటే ఇది జరుగుతుంది. అదనంగా, అనూరియా కొన్నిసార్లు తీవ్రమైన సమస్యగా మారుతుంది బాక్టీరియా దాడివలన కిడ్నీ మరియు దాని వృక్కద్రోణి యొక్క శోథము మరియు పదునైన గ్లొమెరులోనెఫ్రిటిస్.
గర్భధారణ సమయంలో, మొదటి మరియు మూడవ త్రైమాసికంలో తీవ్రమైన మూత్రపిండ వైఫల్యం ఎక్కువగా కనిపిస్తుంది. మొదటి త్రైమాసికంలో, ఈ పరిస్థితి తరువాత అభివృద్ధి చెందుతుంది గర్భస్రావంముఖ్యంగా శుభ్రమైన పరిస్థితులలో నిర్వహిస్తారు.
ప్రసవానంతర రక్తస్రావం, అలాగే గర్భం యొక్క చివరి వారాలలో ప్రీక్లాంప్సియా ఫలితంగా మూత్రపిండ వైఫల్యం కూడా అభివృద్ధి చెందుతుంది.
రోగి తీవ్రమైన మూత్రపిండ వైఫల్యానికి కారణాలను స్పష్టంగా గుర్తించలేకపోయినప్పుడు అనేక కేసులు కూడా హైలైట్ చేయబడతాయి. వివిధ రకాల కారకాలు ఒకేసారి వ్యాధి అభివృద్ధిని ప్రభావితం చేసినప్పుడు కొన్నిసార్లు ఈ పరిస్థితి గమనించవచ్చు.
 ప్రారంభంలో, రోగి మూత్రపిండ వైఫల్యం యొక్క లక్షణాలను నేరుగా వ్యక్తం చేయడు, కానీ అనూరియా అభివృద్ధికి దారితీసే వ్యాధి సంకేతాలు. ఇవి షాక్, విషం, నేరుగా వ్యాధి లక్షణాలు. ఇంకా, పిల్లలు మరియు పెద్దలలో లక్షణాలు మూత్ర విసర్జన పరిమాణం తగ్గడం ద్వారా వ్యక్తమవుతాయి. ప్రారంభంలో, దాని మొత్తం రోజుకు 400 మి.లీకి తగ్గుతుంది (ఈ పరిస్థితిని అంటారు oligouriya), తరువాత రోగికి రోజుకు 50 మి.లీ కంటే ఎక్కువ మూత్రం కేటాయించబడదు (నిర్ణయించబడుతుంది కిడ్నిబందు). రోగి వికారం గురించి ఫిర్యాదు చేస్తాడు, అతనికి వాంతులు కూడా ఉన్నాయి, ఆకలి మాయమవుతుంది.
ప్రారంభంలో, రోగి మూత్రపిండ వైఫల్యం యొక్క లక్షణాలను నేరుగా వ్యక్తం చేయడు, కానీ అనూరియా అభివృద్ధికి దారితీసే వ్యాధి సంకేతాలు. ఇవి షాక్, విషం, నేరుగా వ్యాధి లక్షణాలు. ఇంకా, పిల్లలు మరియు పెద్దలలో లక్షణాలు మూత్ర విసర్జన పరిమాణం తగ్గడం ద్వారా వ్యక్తమవుతాయి. ప్రారంభంలో, దాని మొత్తం రోజుకు 400 మి.లీకి తగ్గుతుంది (ఈ పరిస్థితిని అంటారు oligouriya), తరువాత రోగికి రోజుకు 50 మి.లీ కంటే ఎక్కువ మూత్రం కేటాయించబడదు (నిర్ణయించబడుతుంది కిడ్నిబందు). రోగి వికారం గురించి ఫిర్యాదు చేస్తాడు, అతనికి వాంతులు కూడా ఉన్నాయి, ఆకలి మాయమవుతుంది.
ఒక వ్యక్తి అలసట, మగత, అతనికి స్పృహ నిరోధం, మరియు కొన్నిసార్లు మూర్ఛలు మరియు భ్రాంతులు కనిపిస్తాయి.
చర్మ పరిస్థితి కూడా మారుతుంది. ఇది చాలా పొడిగా మారుతుంది, లేతగా మారుతుంది, వాపు మరియు రక్తస్రావం కనిపిస్తుంది. ఒక వ్యక్తి తరచుగా మరియు లోతుగా hes పిరి పీల్చుకుంటాడు; కొట్టుకోవడం, గుండె యొక్క లయ చెదిరిపోతుంది మరియు రక్తపోటు పెరుగుతుంది. వదులుగా ఉన్న బల్లలు మరియు ఉదర ఉబ్బు.
అనురియా చికిత్సను సకాలంలో ప్రారంభించి సరిగ్గా నిర్వహిస్తే అనురియా నయమవుతుంది. ఇందుకోసం డాక్టర్ అనూరియా కారణాలను స్పష్టంగా గుర్తించాలి. చికిత్స సరిగ్గా జరిగితే, అనూరియా యొక్క లక్షణాలు క్రమంగా అదృశ్యమవుతాయి మరియు మూత్రవిసర్జన పునరుద్ధరించబడిన కాలం ప్రారంభమవుతుంది. రోగి యొక్క పరిస్థితి మెరుగుపడే కాలంలో, అనురియా రోజువారీ 3-5 లీటర్ల మూత్రవిసర్జన ద్వారా వర్గీకరించబడుతుంది. అయితే, ఆరోగ్యం పూర్తిగా కోలుకోవడానికి, మీకు 6 నుండి 18 నెలల వరకు అవసరం.
అందువలన, వ్యాధి యొక్క కోర్సు నాలుగు దశలుగా విభజించబడింది. ప్రారంభ దశలో, ఒక వ్యక్తి యొక్క పరిస్థితి నేరుగా మూత్రపిండ వైఫల్యాన్ని రేకెత్తిస్తుంది. రెండవ, ఒలిగోఅనురిక్ దశలో, మూత్రం మొత్తం తీవ్రంగా తగ్గుతుంది, లేదా అది పూర్తిగా లేకపోవచ్చు. ఈ దశ అత్యంత ప్రమాదకరమైనది, మరియు ఇది చాలా కాలం పాటు ఉంటే, కోమా మరియు మరణం కూడా సాధ్యమే. మూడవ, మూత్రవిసర్జన దశలో, రోగి క్రమంగా విసర్జించే మూత్రం మొత్తాన్ని పెంచుతుంది. తదుపరి నాల్గవ దశ వస్తుంది - రికవరీ.
నాడీ వ్యవస్థ లోపాలు
ఇది బద్ధకం, రాత్రి నిద్ర రుగ్మతలు మరియు పగటిపూట మగత ద్వారా వ్యక్తమవుతుంది. జ్ఞాపకశక్తి, అభ్యాస సామర్థ్యం తగ్గింది. CRF పెరిగేకొద్దీ, గుర్తుపెట్టుకునే మరియు ఆలోచించే సామర్థ్యం యొక్క గుర్తించబడిన నిరోధం మరియు లోపాలు కనిపిస్తాయి.
నాడీ వ్యవస్థ యొక్క పరిధీయ భాగంలో ఉల్లంఘనలు అవయవాల చల్లదనాన్ని, జలదరింపు అనుభూతులను, చీమలను క్రాల్ చేస్తాయి. భవిష్యత్తులో, చేతులు మరియు కాళ్ళలో మోటారు లోపాలు కలుస్తాయి.
మకుషిన్ డిమిత్రి జెన్నదేవిచ్
 తీవ్రమైన మూత్రపిండ వైఫల్యం లక్షణాలు ఉన్న రోగులందరినీ అత్యవసరంగా ఆసుపత్రికి తీసుకెళ్లాలి, అక్కడ రోగ నిర్ధారణ మరియు తదుపరి చికిత్స ఇంటెన్సివ్ కేర్ యూనిట్లో లేదా నెఫ్రాలజీ విభాగంలో జరుగుతుంది. ఈ సందర్భంలో ప్రాధమిక ప్రాముఖ్యత మూత్రపిండాల దెబ్బతినడానికి కారణమయ్యే అన్ని కారణాలను తొలగించడానికి వీలైనంత త్వరగా అంతర్లీన వ్యాధి చికిత్స ప్రారంభించడం. వ్యాధి యొక్క వ్యాధికారకత చాలా తరచుగా షాక్ శరీరంపై ప్రభావం ద్వారా నిర్ణయించబడుతుంది అనే వాస్తవాన్ని బట్టి, వెంటనే నిర్వహించడం అవసరం యాంటీ షాక్ చర్యలు. చికిత్సా పద్ధతుల ఎంపికలో వ్యాధి రకాలను వర్గీకరించడం నిర్ణయాత్మక ప్రాముఖ్యత కలిగి ఉంది. కాబట్టి, రక్త నష్టం వల్ల మూత్రపిండ వైఫల్యంతో, దాని పరిహారం రక్త ప్రత్యామ్నాయాలను ప్రవేశపెట్టడం ద్వారా జరుగుతుంది. ప్రారంభంలో విషం సంభవించినట్లయితే, విష పదార్థాలను తొలగించడానికి గ్యాస్ట్రిక్ లావేజ్ తప్పనిసరి. తీవ్రమైన మూత్రపిండ వైఫల్యంలో, హిమోడయాలసిస్ లేదా పెరిటోనియల్ డయాలసిస్ అవసరం.
తీవ్రమైన మూత్రపిండ వైఫల్యం లక్షణాలు ఉన్న రోగులందరినీ అత్యవసరంగా ఆసుపత్రికి తీసుకెళ్లాలి, అక్కడ రోగ నిర్ధారణ మరియు తదుపరి చికిత్స ఇంటెన్సివ్ కేర్ యూనిట్లో లేదా నెఫ్రాలజీ విభాగంలో జరుగుతుంది. ఈ సందర్భంలో ప్రాధమిక ప్రాముఖ్యత మూత్రపిండాల దెబ్బతినడానికి కారణమయ్యే అన్ని కారణాలను తొలగించడానికి వీలైనంత త్వరగా అంతర్లీన వ్యాధి చికిత్స ప్రారంభించడం. వ్యాధి యొక్క వ్యాధికారకత చాలా తరచుగా షాక్ శరీరంపై ప్రభావం ద్వారా నిర్ణయించబడుతుంది అనే వాస్తవాన్ని బట్టి, వెంటనే నిర్వహించడం అవసరం యాంటీ షాక్ చర్యలు. చికిత్సా పద్ధతుల ఎంపికలో వ్యాధి రకాలను వర్గీకరించడం నిర్ణయాత్మక ప్రాముఖ్యత కలిగి ఉంది. కాబట్టి, రక్త నష్టం వల్ల మూత్రపిండ వైఫల్యంతో, దాని పరిహారం రక్త ప్రత్యామ్నాయాలను ప్రవేశపెట్టడం ద్వారా జరుగుతుంది. ప్రారంభంలో విషం సంభవించినట్లయితే, విష పదార్థాలను తొలగించడానికి గ్యాస్ట్రిక్ లావేజ్ తప్పనిసరి. తీవ్రమైన మూత్రపిండ వైఫల్యంలో, హిమోడయాలసిస్ లేదా పెరిటోనియల్ డయాలసిస్ అవసరం.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క టెర్మినల్ దశ వలన ముఖ్యంగా తీవ్రమైన పరిస్థితి ఏర్పడుతుంది. ఈ సందర్భంలో, మూత్రపిండాల పనితీరు పూర్తిగా పోతుంది, మరియు శరీరంలో టాక్సిన్స్ పేరుకుపోతాయి. ఫలితంగా, ఈ పరిస్థితి తీవ్రమైన సమస్యలకు దారితీస్తుంది. అందువల్ల, పిల్లలు మరియు పెద్దలలో దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి సరైన చికిత్స చేయాలి.
మూత్రపిండ వైఫల్యానికి చికిత్స కొన్ని దశలను పరిగణనలోకి తీసుకుని క్రమంగా నిర్వహిస్తారు. ప్రారంభంలో, రోగికి మూత్రపిండ వైఫల్యానికి సంకేతాలు ఉన్నాయనే కారణాలను డాక్టర్ నిర్ణయిస్తాడు. తరువాత, మానవులలో విసర్జించబడే మూత్రం యొక్క సాధారణ పరిమాణాన్ని సాధించడానికి చర్యలు తీసుకోవడం అవసరం.
మూత్రపిండ వైఫల్యం యొక్క దశను బట్టి కన్జర్వేటివ్ చికిత్స జరుగుతుంది. శరీరంలోకి ప్రవేశించే నత్రజని, నీరు మరియు ఎలక్ట్రోలైట్ల పరిమాణాన్ని తగ్గించడం దీని లక్ష్యం, తద్వారా ఈ మొత్తం శరీరం నుండి విసర్జించబడే మొత్తానికి సరిపోతుంది. అదనంగా, శరీరం యొక్క పునరుద్ధరణలో ఒక ముఖ్యమైన విషయం మూత్రపిండ వైఫల్యం ఆహారం, అతని పరిస్థితి యొక్క స్థిరమైన పర్యవేక్షణ, అలాగే జీవరసాయన పారామితుల పర్యవేక్షణ. పిల్లలలో మూత్రపిండ వైఫల్యం గమనించినట్లయితే ముఖ్యంగా జాగ్రత్తగా చికిత్స చేయాలి.
అనూరియా చికిత్సలో తదుపరి ముఖ్యమైన దశ డయాలసిస్ చికిత్స. కొన్ని సందర్భాల్లో, వ్యాధి యొక్క ప్రారంభ దశలలో సమస్యలను నివారించడానికి డయాలసిస్ థెరపీని ఉపయోగిస్తారు.
డయాలసిస్ చికిత్సకు సంపూర్ణ సూచన రోగలక్షణ యురేమియా, రోగి శరీరంలో ద్రవం చేరడం, ఇది సంప్రదాయవాద పద్ధతులను ఉపయోగించి విసర్జించబడదు.
రోగుల పోషణకు ప్రత్యేక ప్రాముఖ్యత ఇవ్వబడుతుంది. వాస్తవం ఏమిటంటే ఆకలి మరియు దాహం ఒక వ్యక్తి యొక్క పరిస్థితిని నాటకీయంగా తీవ్రతరం చేస్తుంది. ఈ సందర్భంలో, ఇది చూపబడుతుంది తక్కువ ప్రోటీన్ ఆహారంఅంటే, కొవ్వులు, కార్బోహైడ్రేట్లు ఆహారంలో ఆధిపత్యం చెలాయించాలి. ఒక వ్యక్తి స్వయంగా తినలేకపోతే, గ్లూకోజ్ మరియు పోషక మిశ్రమాలను ఇంట్రావీనస్గా నిర్వహించాలి.
నివారణ
శరీరం యొక్క అటువంటి ప్రమాదకరమైన స్థితి యొక్క అభివృద్ధిని నివారించడానికి, మొదట, తీవ్రమైన మూత్రపిండ వైఫల్యం వచ్చే ప్రమాదం ఉన్న రోగులకు అర్హత కలిగిన సంరక్షణను అందించడం అవసరం. వీరు తీవ్రమైన గాయాలు, కాలిన గాయాలు, తీవ్రమైన ఆపరేషన్ చేసినవారు, సెప్సిస్, ఎక్లాంప్సియా మొదలైన రోగులు. చాలా జాగ్రత్తగా ఆ మందులను వాడండి మూత్ర పిండముల కణముల చంపు విష పదార్థము.
అనేక మూత్రపిండాల వ్యాధుల పర్యవసానంగా అభివృద్ధి చెందుతున్న దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధిని నివారించడానికి, పైలోనెఫ్రిటిస్, గ్లోమెరులోనెఫ్రిటిస్ యొక్క తీవ్రతను నివారించడం అవసరం. ఈ వ్యాధుల యొక్క దీర్ఘకాలిక రూపాలకు డాక్టర్ సూచించిన కఠినమైన ఆహారాన్ని అనుసరించడం చాలా ముఖ్యం. దీర్ఘకాలిక మూత్రపిండ వ్యాధి ఉన్న రోగులను వైద్యుడు క్రమం తప్పకుండా పర్యవేక్షించాలి.
సాధారణ సమాచారం
మూత్రపిండాల యొక్క ప్రధాన విధి శరీరం నుండి మూత్రం ఏర్పడటం మరియు విసర్జించడం. అవయవ పనిచేయకపోవడం పేర్కొన్న ప్రక్రియలో పనిచేయకపోవడాన్ని రేకెత్తిస్తుంది మరియు రక్తంలో అయాన్ల సాంద్రత మరియు ఉత్పత్తి అయ్యే హార్మోన్ల పరిమాణంలో మార్పుకు దోహదం చేస్తుంది.
తీవ్రమైన పాథాలజీలలో సమస్యల తరువాత పరిశీలనలో ఉన్న సిండ్రోమ్ అభివృద్ధి చెందుతుంది. వ్యాధులు జత చేసిన అవయవాన్ని ప్రత్యక్షంగా లేదా పరోక్షంగా ప్రభావితం చేయాలి. హోమియోస్టాసిస్ యొక్క ఉల్లంఘన లేదా అన్ని అంతర్గత వ్యవస్థల స్వీయ-నియంత్రణ మరియు శరీరం యొక్క డైనమిక్ సమతుల్యతను నిర్వహించడం వలన మూత్రపిండ వైఫల్యం సంభవిస్తుంది.
పిల్లలలో వ్యాధి యొక్క మూలం
 పిల్లలలో, మూత్రపిండాల పనిచేయకపోవడం ఇలాంటి కారణాల వల్ల అభివృద్ధి చెందుతుంది.అదే సమయంలో, ఈ క్రింది అంశాలను జోడించాలి:
పిల్లలలో, మూత్రపిండాల పనిచేయకపోవడం ఇలాంటి కారణాల వల్ల అభివృద్ధి చెందుతుంది.అదే సమయంలో, ఈ క్రింది అంశాలను జోడించాలి:
- వివిధ ఆకారాల జాడ్స్,
- టాన్సిల్స్లిటిస్, స్కార్లెట్ ఫీవర్, టాన్సిలిటిస్,
- రుమాటిక్ పాథాలజీలు,
- జన్యు సిద్ధత
- మూత్రపిండాల అభివృద్ధిలో అసాధారణతలు.
జీవితంలో మొదటి కొన్ని సంవత్సరాల్లో మూత్రపిండాల వైఫల్యం చాలా తక్కువ. పరీక్షించిన 100 వేల మంది రోగులలో సుమారు 5 మంది పిల్లలలో సిండ్రోమ్ నిర్ధారణ అవుతుంది.
క్లినికల్ పిక్చర్
 మూత్రపిండ వైఫల్యంలో లక్షణాల స్వభావం సిండ్రోమ్ యొక్క రూపం మరియు అభివృద్ధి యొక్క ప్రస్తుత దశపై ఆధారపడి ఉంటుంది. అవయవ నష్టాన్ని సూచించే సాధారణ లక్షణాలు ఇలా కనిపిస్తాయి:
మూత్రపిండ వైఫల్యంలో లక్షణాల స్వభావం సిండ్రోమ్ యొక్క రూపం మరియు అభివృద్ధి యొక్క ప్రస్తుత దశపై ఆధారపడి ఉంటుంది. అవయవ నష్టాన్ని సూచించే సాధారణ లక్షణాలు ఇలా కనిపిస్తాయి:
- రోజువారీ మూత్ర ఉత్పత్తిలో తగ్గుదల,
- అలసట,
- బద్ధకం,
- సాధారణ బలహీనత
- అనారోగ్యం,
- breath పిరి
- ఉబ్బసం దాడులు
- కడుపు నొప్పి.
మొత్తం క్లినికల్ పిక్చర్లో, మూత్రపిండాల వైఫల్యాన్ని రేకెత్తిస్తున్న వ్యాధి లక్షణాలు తెరపైకి వస్తాయి. ఈ విషయంలో, వైద్య సాధనలో, సిండ్రోమ్ యొక్క తీవ్రమైన రూపం యొక్క అభివృద్ధి యొక్క 4 దశలను వేరు చేయడం ఆచారం. మూత్రపిండాల వైఫల్యం యొక్క లక్షణాలు పురుషులు మరియు స్త్రీలలో తేడా లేదు.
వ్యాధి అభివృద్ధి దశలు
ప్రారంభ దశలో, మూత్రపిండ వైఫల్యం వేగంగా అభివృద్ధి చెందుతుంది. ఈ కాలం సగటున 2-4 రోజులు పడుతుంది మరియు జత చేసిన అవయవం యొక్క పనిచేయకపోవడాన్ని సూచించే ఉచ్ఛారణ లక్షణాలు లేకపోవడం ద్వారా వర్గీకరించబడుతుంది. ప్రారంభ దశలో, ఈ క్రిందివి కూడా గుర్తించబడ్డాయి:
- చలి,
- కామెర్లు,
- శరీర ఉష్ణోగ్రత పెరిగినప్పుడు,
- కొట్టుకోవడం,
- రక్తపోటులో తాత్కాలిక తగ్గుదల.
రెండవ కాలం, ఒలిగోఅనురియా అని కూడా పిలుస్తారు, ఇది 1-2 వారాలు పడుతుంది. ఈ కాలంలో, మూత్ర విసర్జన యొక్క రోజువారీ పరిమాణం తగ్గుతుంది, దీనివల్ల శరీరంలో హానికరమైన పదార్థాలు మరియు జీవక్రియ ఉత్పత్తుల సాంద్రత పెరుగుతుంది. ఒలిగోఅనురియా యొక్క మొదటి విభాగంలో, చాలా మంది రోగుల పరిస్థితి మెరుగుపడుతుంది. తదనంతరం, వారికి దీనిపై ఫిర్యాదులు వచ్చాయి:
- చర్యలలో రిటార్డేషన్,
- సాధారణ బలహీనత
- ఆకలి లేకపోవడం
- వాంతులు రావడంతో వికారం
- కండరాల మెలితిప్పినట్లు (రక్తంలో అయాన్ల గా ration తలో మార్పు కారణంగా),
- దడ మరియు అరిథ్మియా.
ఒలిగోఅన్యూరియా సమయంలో, జీర్ణశయాంతర ప్రేగుల పాథాలజీ ఉన్న రోగులలో అంతర్గత రక్తస్రావం తరచుగా తెరుచుకుంటుంది.
అందువల్ల, ఒలిగోఅన్యూరియాతో, రోగులు అంటువ్యాధుల బారిన పడే అవకాశం ఉంది. మూడవ దశ, లేదా పాలియురిక్, రోగి యొక్క స్థితిలో క్రమంగా మెరుగుపడటం ద్వారా వర్గీకరించబడుతుంది. అయినప్పటికీ, కొంతమంది రోగులకు ఆరోగ్యం సరిగా లేదని సూచించే లక్షణాలు ఉన్నాయి.
పాలియురిక్ దశలో, ఆకలి పెరిగిన నేపథ్యానికి వ్యతిరేకంగా బరువు గణనీయంగా తగ్గుతుంది. అదే సమయంలో, ప్రసరణ మరియు కేంద్ర నాడీ వ్యవస్థల పని పునరుద్ధరించబడుతుంది.
నాల్గవ దశలో, విసర్జించిన మూత్రం యొక్క స్థాయి మరియు రక్తంలో నత్రజని యొక్క సాంద్రత సాధారణీకరించబడతాయి. ఈ కాలం 3-22 నెలలు పడుతుంది. నాల్గవ దశలో, మూత్రపిండాల యొక్క ప్రాథమిక విధులు పునరుద్ధరించబడతాయి.
దీర్ఘకాలిక రూపం యొక్క లక్షణాలు
 ఈ వ్యాధి చాలా కాలం పాటు లక్షణరహితంగా అభివృద్ధి చెందుతుంది. 80-90% కణజాలాలను రోగలక్షణ ప్రక్రియ ప్రభావితం చేసినప్పుడు ఒక అవయవం యొక్క దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క మొదటి సంకేతాలు సంభవిస్తాయి. దీర్ఘకాలిక రూపం సిండ్రోమ్ యొక్క లక్షణాలు ఇలా వ్యక్తమవుతాయి:
ఈ వ్యాధి చాలా కాలం పాటు లక్షణరహితంగా అభివృద్ధి చెందుతుంది. 80-90% కణజాలాలను రోగలక్షణ ప్రక్రియ ప్రభావితం చేసినప్పుడు ఒక అవయవం యొక్క దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క మొదటి సంకేతాలు సంభవిస్తాయి. దీర్ఘకాలిక రూపం సిండ్రోమ్ యొక్క లక్షణాలు ఇలా వ్యక్తమవుతాయి:
- దురద చర్మం
- మూత్ర విసర్జన తగ్గింది,
- నోటి కుహరం యొక్క శ్లేష్మ పొరను హరించడం,
- అతిసారం,
- అంతర్గత మరియు బాహ్య రక్తస్రావం.
తీవ్రమైన సందర్భాల్లో, దీర్ఘకాలిక మూత్రపిండ వైఫల్యం కోమా మరియు సృష్టి కోల్పోవడం ద్వారా సంక్లిష్టంగా ఉంటుంది.
రోగనిర్ధారణ పద్ధతులు
 మూత్రపిండ వైఫల్యానికి అనుమానం ఉంటే, ప్రాథమిక రోగ నిర్ధారణను నిర్ధారించడం మరియు ఈ పరిస్థితిని రెచ్చగొట్టిన పాథాలజీని గుర్తించడం లక్ష్యంగా చర్యలు సూచించబడతాయి. ఈ విధానాలలో ఇవి ఉన్నాయి:
మూత్రపిండ వైఫల్యానికి అనుమానం ఉంటే, ప్రాథమిక రోగ నిర్ధారణను నిర్ధారించడం మరియు ఈ పరిస్థితిని రెచ్చగొట్టిన పాథాలజీని గుర్తించడం లక్ష్యంగా చర్యలు సూచించబడతాయి. ఈ విధానాలలో ఇవి ఉన్నాయి:
- మూత్రపరీక్ష,
- మూత్రం యొక్క బాక్టీరియా పరీక్ష,
- సాధారణ మరియు జీవరసాయన రక్త పరీక్షలు,
- మూత్ర వ్యవస్థ యొక్క అవయవాల యొక్క అల్ట్రాసౌండ్, CT మరియు MRI,
- డాప్లర్ అల్ట్రాసౌండ్,
- ఛాతీ ఎక్స్-రే
- కిడ్నీ బయాప్సీ.
అదనంగా, ఎలక్ట్రో కార్డియోగ్రఫీ నిర్వహిస్తారు, ఇది గుండె యొక్క ప్రస్తుత స్థితిని చూపుతుంది. ఈ చర్యలతో పాటు, జిమ్నిట్స్కీ పరీక్ష సూచించబడుతుంది, దీని ద్వారా రోజువారీ మూత్రం విసర్జించబడుతుంది.
చికిత్స పద్ధతులు
 మూత్రపిండ వైఫల్యానికి చికిత్స యొక్క వ్యూహాలు ఈ పరిస్థితికి కారణాన్ని తొలగించడం. అలాగే, చికిత్సా జోక్యం యొక్క క్రమం మరియు రకం పనిచేయకపోవడం యొక్క ప్రస్తుత దశపై ఆధారపడి ఉంటుంది.
మూత్రపిండ వైఫల్యానికి చికిత్స యొక్క వ్యూహాలు ఈ పరిస్థితికి కారణాన్ని తొలగించడం. అలాగే, చికిత్సా జోక్యం యొక్క క్రమం మరియు రకం పనిచేయకపోవడం యొక్క ప్రస్తుత దశపై ఆధారపడి ఉంటుంది.
ఒకవేళ మూత్రపిండ వైఫల్యం భారీ రక్తస్రావం కావడంతో, సూచించబడతాయి:
- రక్త మార్పిడి
- ప్లాస్మాను పునరుద్ధరించడానికి సెలైన్ మరియు ఇతర పదార్థాల పరిచయం,
- అరిథ్మియాను తొలగించడానికి సహాయపడే మందులు,
- మైక్రో సర్క్యులేషన్ పునరుద్ధరించే మందులు.
విషపూరిత విషంతో, గ్యాస్ట్రిక్ మరియు పేగు లావేజ్ సూచించబడతాయి. ఈ పద్ధతికి అదనంగా, హానికరమైన పదార్థాల శరీరాన్ని శుభ్రపరచడానికి ఉపయోగిస్తారు:
అంటు వ్యాధుల ద్వారా చికిత్స పొందుతారు:
- యాంటీ బాక్టీరియల్ మందులు
- యాంటీవైరల్ మందులు.
ఆటో ఇమ్యూన్ పాథాలజీల చికిత్సలో, ఈ క్రింది వాటిని ఉపయోగిస్తారు:
- గ్లూకోకార్టికోస్టెరాయిడ్స్, అడ్రినల్ గ్రంథులను పునరుద్ధరించడం,
- రోగనిరోధక శక్తిని తగ్గించే సైటోస్టాటిక్స్.
కాలువల యొక్క అవరోధం కారణంగా మూత్రపిండ వైఫల్యం సంభవిస్తే, కారణ కారకాన్ని తొలగించడానికి చర్యలు తీసుకుంటారు: రాళ్ళు, రక్తం గడ్డకట్టడం, చీము మరియు మరిన్ని.
యూరియా (24 మోల్ / ఎల్ వరకు) మరియు పొటాషియం (7 మోల్ / ఎల్ కంటే ఎక్కువ) యొక్క అనుమతించదగిన విలువలు మించి ఉంటే, హిమోడయాలసిస్ సూచించబడుతుంది. ఈ ప్రక్రియ సమయంలో, బాహ్య రక్త శుద్దీకరణ జరుగుతుంది.
ఒలిగోఅన్యూరియా దశలో, ఓస్మోటిక్ మూత్రవిసర్జన మరియు ఫ్యూరోసెమైడ్ మూత్ర ఉత్పత్తిని ఉత్తేజపరుస్తాయి. ఈ కాలంలో, ఆహారం కూడా సూచించబడుతుంది, ఇది ప్రోటీన్ ఉత్పత్తుల వినియోగాన్ని తిరస్కరించడానికి అందిస్తుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్య చికిత్సలో, హిమోడయాలసిస్ ప్రధానంగా ఉపయోగించబడుతుంది, ఇది ఆసుపత్రిలో లేదా ఇంట్లో ఒక నిర్దిష్ట షెడ్యూల్ ప్రకారం జరుగుతుంది. అటువంటి అవసరం తలెత్తితే, ప్రభావిత అవయవం యొక్క మార్పిడి సూచించబడుతుంది.
మనుగడ యొక్క రోగ నిరూపణ మూత్రపిండ వైఫల్యం యొక్క రూపంపై ఆధారపడి ఉంటుంది. తీవ్రమైన సిండ్రోమ్లో, 25-50% మంది రోగులు మరణిస్తారు. కింది కారణాల వల్ల మరణం చాలా తరచుగా జరుగుతుంది:
- కోమా,
- తీవ్రమైన రక్త ప్రవాహ భంగం,
- సెప్సిస్.
మూత్రపిండ వైఫల్యం యొక్క దీర్ఘకాలిక రూపం యొక్క రోగ నిరూపణ క్రింది అంశాలపై ఆధారపడి ఉంటుంది:
- మూత్రపిండాల పనిచేయకపోవడానికి కారణాలు,
- శరీర పరిస్థితి
- రోగి వయస్సు.
ప్రభావిత అవయవాల మార్పిడి మరియు బాహ్య రక్త శుద్దీకరణను అనుమతించే ఆధునిక సాంకేతిక పరిజ్ఞానాలకు ధన్యవాదాలు, దీర్ఘకాలిక మూత్రపిండ వైఫల్యంలో మరణించే అవకాశం తగ్గించబడుతుంది.
వ్యాధి నివారణ
రోగలక్షణ పరిస్థితిని నివారించడం ఈ సిండ్రోమ్ అభివృద్ధికి దారితీసే వ్యాధుల సకాలంలో చికిత్స.
మూత్రపిండ వైఫల్యం ప్రమాదకరమైన సిండ్రోమ్, దీనిలో అంతర్గత అవయవాలు మరియు వ్యవస్థల పనితీరు దెబ్బతింటుంది. ఇది అనేక వ్యాధుల నేపథ్యంలో సంభవిస్తుంది మరియు శరీరానికి దైహిక నష్టానికి దారితీస్తుంది. సిండ్రోమ్ చికిత్స అనేది వ్యాధులను అణిచివేసేందుకు మరియు మూత్రపిండాల పనితీరును పునరుద్ధరించడానికి ఉద్దేశించబడింది.
నీరు-ఉప్పు సమతుల్యత
- ఉప్పు అసమతుల్యత పెరిగిన దాహం, పొడి నోరు ద్వారా వ్యక్తమవుతుంది
- బలహీనత, పదునైన పెరుగుదలతో కళ్ళలో నల్లబడటం (సోడియం కోల్పోవడం వల్ల)
- అదనపు పొటాషియం కండరాల పక్షవాతం గురించి వివరిస్తుంది
- శ్వాసకోశ వైఫల్యం
- హృదయ స్పందన రేటు, అరిథ్మియా, కార్డియాక్ అరెస్ట్ వరకు ఇంట్రాకార్డియాక్ అడ్డంకులు.
పారాథైరాయిడ్ హార్మోన్ ఉత్పత్తి పెరిగిన మధ్య, పారాథైరాయిడ్ హార్మోన్ అధిక స్థాయిలో భాస్వరం మరియు రక్తంలో తక్కువ కాల్షియం కనిపిస్తుంది. ఇది ఎముకలు మృదువుగా, ఆకస్మిక పగుళ్లు, చర్మ దురదకు దారితీస్తుంది.
నత్రజని అసమతుల్యత
ఇవి రక్త క్రియేటినిన్, యూరిక్ యాసిడ్ మరియు యూరియా పెరుగుదలకు కారణమవుతాయి:
- నిమిషానికి 40 మి.లీ కంటే తక్కువ జీఎఫ్ఆర్తో, ఎంటర్కోలైటిస్ అభివృద్ధి చెందుతుంది (నొప్పి, ఉబ్బరం, తరచుగా వదులుగా ఉండే బల్లలతో చిన్న మరియు పెద్ద ప్రేగులకు నష్టం)
- అమ్మోనియా శ్వాస
- గౌట్ రకం యొక్క ద్వితీయ కీలు గాయాలు.
హృదయనాళ వ్యవస్థ
- మొదట, ఇది రక్తపోటు పెరుగుదలతో స్పందిస్తుంది
- రెండవది, గుండె గాయాలు (కండరాలు - మయోకార్డిటిస్, పెరికార్డియల్ సాక్ - పెరికార్డిటిస్)
- గుండెలో నీరస నొప్పులు, గుండె లయ ఆటంకాలు, breath పిరి, కాళ్ళ మీద వాపు, విస్తరించిన కాలేయం కనిపిస్తాయి.
- మయోకార్డిటిస్ యొక్క అననుకూలమైన కోర్సుతో, రోగి తీవ్రమైన గుండె వైఫల్యం నేపథ్యంలో మరణించవచ్చు.
- పెరికార్డియల్ శాక్లో ద్రవం చేరడం లేదా దానిలో యూరిక్ యాసిడ్ స్ఫటికాల అవక్షేపణతో పెరికార్డిటిస్ సంభవించవచ్చు, ఇది నొప్పి మరియు గుండె యొక్క సరిహద్దుల విస్తరణతో పాటు, ఛాతీని వినేటప్పుడు ఒక లక్షణం (“అంత్యక్రియలు”) పెరికార్డియల్ ఘర్షణ శబ్దాన్ని ఇస్తుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి వ్యతిరేకంగా పోరాటం యొక్క ప్రారంభం ఎల్లప్పుడూ ఆహారం మరియు నీరు-ఉప్పు సమతుల్యతను నియంత్రించడం
- రోగులు రోజుకు 60 గ్రాముల లోపల పరిమితంగా ప్రోటీన్ తీసుకోవడం మంచిది, కూరగాయల ప్రోటీన్ల యొక్క ప్రధాన ఉపయోగం. 3-5 దశకు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క పురోగతితో, ప్రోటీన్ రోజుకు 40-30 గ్రా. అదే సమయంలో, అవి జంతు ప్రోటీన్ల నిష్పత్తిని కొద్దిగా పెంచుతాయి, గొడ్డు మాంసం, గుడ్లు మరియు తక్కువ కొవ్వు చేపలను ఇష్టపడతాయి. గుడ్డు మరియు బంగాళాదుంప ఆహారం ప్రజాదరణ పొందింది.
- అదే సమయంలో, భాస్వరం కలిగిన ఉత్పత్తుల వినియోగం పరిమితం (చిక్కుళ్ళు, పుట్టగొడుగులు, పాలు, తెలుపు రొట్టె, కాయలు, కోకో, బియ్యం).
- అధిక పొటాషియంకు బ్లాక్ బ్రెడ్, బంగాళాదుంపలు, అరటిపండ్లు, తేదీలు, ఎండుద్రాక్ష, పార్స్లీ, అత్తి పండ్ల వాడకం తగ్గింపు అవసరం.
- తీవ్రమైన ఎడెమా లేదా ఆపలేని ధమనుల రక్తపోటు సమక్షంలో రోగులు రోజుకు 2-2.5 లీటర్ల (సూప్ మరియు డ్రింకింగ్ టాబ్లెట్లతో సహా) త్రాగే నియమావళితో సంబంధం కలిగి ఉంటారు.
- ఆహార డైరీని ఉంచడానికి ఇది ఉపయోగపడుతుంది, ఇది ఆహారంలో ప్రోటీన్ మరియు ట్రేస్ ఎలిమెంట్లను లెక్కించడానికి దోహదపడుతుంది.
- కొన్నిసార్లు కొవ్వులతో సమృద్ధిగా మరియు సోయా ప్రోటీన్ మరియు సూక్ష్మపోషక-సమతుల్యతను కలిగి ఉన్న ప్రత్యేకమైన మిశ్రమాలను ఆహారంలో ప్రవేశపెడతారు.
- ఆహారంతో పాటు, రోగులకు కేటోస్టెరిల్ అనే అమైనో ఆమ్ల ప్రత్యామ్నాయాన్ని కూడా చూపించవచ్చు, ఇది సాధారణంగా నిమిషానికి 25 మి.లీ కంటే తక్కువ జీఎఫ్ఆర్తో కలుపుతారు.
- అలసట, దీర్ఘకాలిక మూత్రపిండ వైఫల్యం, అనియంత్రిత ధమనుల రక్తపోటు, నిమిషానికి 5 మి.లీ కంటే తక్కువ జీఎఫ్ఆర్తో, ప్రోటీన్ విచ్ఛిన్నం, ఆపరేషన్ల తరువాత, తీవ్రమైన నెఫ్రోటిక్ సిండ్రోమ్, గుండె మరియు నాడీ వ్యవస్థకు నష్టం కలిగించే టెర్మినల్ యురేమియా, తక్కువ ఆహారం సహనం కోసం తక్కువ ప్రోటీన్ ఆహారం సూచించబడలేదు.
- తీవ్రమైన ధమనుల రక్తపోటు మరియు ఎడెమా లేకుండా ఉప్పు రోగులకు మాత్రమే పరిమితం కాదు. ఈ సిండ్రోమ్ల సమక్షంలో ఉప్పు రోజుకు 3-5 గ్రాములకే పరిమితం.
రక్తహీనత చికిత్స
రక్తహీనతను ఆపడానికి, ఎరిథ్రోపోయిటిన్ ప్రవేశపెట్టబడింది, ఇది ఎర్ర రక్త కణాల ఉత్పత్తిని ప్రేరేపిస్తుంది. అనియంత్రిత ధమనుల రక్తపోటు దాని ఉపయోగానికి పరిమితి అవుతుంది. ఎరిథ్రోపోయిటిన్తో (ముఖ్యంగా stru తుస్రావం చేసే మహిళల్లో) చికిత్స సమయంలో ఇనుము లోపం సంభవించవచ్చు కాబట్టి, చికిత్స నోటి ఇనుప సన్నాహాలతో భర్తీ చేయబడుతుంది (సోర్బిఫెర్ డ్యూరుల్స్, మాల్టోఫర్, మొదలైనవి రక్తహీనతకు ఇనుము సన్నాహాలు చూడండి).
రక్తపోటు చికిత్స
ధమనుల రక్తపోటు చికిత్సకు సన్నాహాలు: ACE ఇన్హిబిటర్స్ (రామిప్రిల్, ఎనాలాప్రిల్, లిసినోప్రిల్) మరియు సార్టాన్స్ (వల్సార్టన్, కాండెసర్టన్, లోసార్టన్, ఎప్రోజార్టన్, టెల్మిసార్టన్), అలాగే మోక్సోనిడిన్, ఫెలోడిపైన్, డిల్టియాజెం. సాలూరిటిక్స్ (ఇండపామైడ్, అరిఫోన్, ఫ్యూరోస్మైడ్, బుమెటనైడ్) తో కలిపి.
నీరు-ఎలక్ట్రోలైట్ అవాంతరాల దిద్దుబాటు
తీవ్రమైన మూత్రపిండ వైఫల్యానికి చికిత్స చేసిన విధంగానే నిర్వహిస్తారు. ప్రధాన విషయం ఏమిటంటే, నీరు మరియు సోడియం యొక్క ఆహారంలో పరిమితి యొక్క నేపథ్యానికి వ్యతిరేకంగా నిర్జలీకరణం నుండి రోగిని వదిలించుకోవటం, అలాగే రక్త ఆమ్లీకరణను తొలగించడం, ఇది తీవ్రమైన శ్వాస మరియు బలహీనతతో నిండి ఉంటుంది. బైకార్బోనేట్లు మరియు సిట్రేట్లు, సోడియం బైకార్బోనేట్తో పరిష్కారాలను ప్రవేశపెడతారు. 5% గ్లూకోజ్ ద్రావణం మరియు త్రిసామైన్ కూడా ఉపయోగిస్తారు.
హీమోడయాలసిస్
గ్లోమెరులర్ వడపోతలో క్లిష్టమైన తగ్గుదలతో, స్లాగ్లు పొర ద్వారా డయాలసిస్ ద్రావణంలోకి వెళ్ళినప్పుడు, నత్రజని జీవక్రియ పదార్థాల నుండి రక్త శుద్దీకరణను హిమోడయాలసిస్ పద్ధతి ద్వారా నిర్వహిస్తారు. “కృత్రిమ మూత్రపిండ” ఉపకరణం చాలా తరచుగా ఉపయోగించబడుతుంది, ఉదర కుహరంలో ద్రావణాన్ని పోసినప్పుడు పెరిటోనియల్ డయాలసిస్ తక్కువగా జరుగుతుంది మరియు పెరిటోనియం పొర యొక్క పాత్రను పోషిస్తుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యంలో హిమోడయాలసిస్ దీర్ఘకాలిక రీతిలో జరుగుతుంది.ఇందు కోసం, రోగులు రోజుకు చాలా గంటలు ప్రత్యేక కేంద్రం లేదా ఆసుపత్రికి వెళతారు. ఈ సందర్భంలో, ధమనుల షంట్ను సకాలంలో తయారుచేయడం చాలా ముఖ్యం, ఇది నిమిషానికి GFR 30-15 ml తో తయారు చేయబడుతుంది. GFR 15 ml కంటే తక్కువగా ఉన్నందున, పిల్లలలో మరియు డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో డయాలసిస్ ప్రారంభమవుతుంది; GFR నిమిషానికి 10 ml కంటే తక్కువ, ఇతర రోగులలో డయాలసిస్ చేస్తారు. అదనంగా, హిమోడయాలసిస్ సూచనలు ఇలా ఉంటాయి: 
- నత్రజని ఉత్పత్తులతో తీవ్రమైన మత్తు: వికారం, వాంతులు, ఎంట్రోకోలిటిస్, అస్థిర రక్తపోటు.
- చికిత్స-నిరోధక ఎడెమా మరియు ఎలక్ట్రోలైట్ అవాంతరాలు. సెరెబ్రల్ ఎడెమా లేదా పల్మనరీ ఎడెమా.
- రక్త ఆమ్లీకరణ గుర్తించబడింది.
హిమోడయాలసిస్కు వ్యతిరేక సూచనలు:
- గడ్డకట్టే రుగ్మతలు
- నిరంతర తీవ్రమైన హైపోటెన్షన్
- మెటాస్టేజ్లతో కణితులు
- హృదయ సంబంధ వ్యాధుల క్షీణత
- క్రియాశీల అంటు మంట
- మానసిక అనారోగ్యం.
కిడ్నీ మార్పిడి
దీర్ఘకాలిక మూత్రపిండ వ్యాధి సమస్యకు ఇది ప్రాథమిక పరిష్కారం. దీని తరువాత, రోగి జీవితానికి సైటోస్టాటిక్స్ మరియు హార్మోన్లను ఉపయోగించాలి. అంటుకట్టుట తిరస్కరించబడితే, పదేపదే మార్పిడి చేసిన సందర్భాలు ఉన్నాయి. మార్పిడి చేయబడిన మూత్రపిండంతో గర్భధారణ సమయంలో మూత్రపిండ వైఫల్యం గర్భధారణకు అంతరాయం కలిగించే సూచన కాదు. అవసరమైన కాలానికి ముందు గర్భం చేయవచ్చు మరియు నియమం ప్రకారం, సిజేరియన్ ద్వారా 35-37 వారాలలో అనుమతిస్తారు.
అందువల్ల, దీర్ఘకాలిక మూత్రపిండ వైఫల్యం, “దీర్ఘకాలిక మూత్రపిండ వైఫల్యం” అనే భావనను భర్తీ చేసింది, వైద్యులు సమస్యను త్వరగా చూడటానికి అనుమతిస్తుంది (తరచుగా బాహ్య లక్షణాలు ఇంకా లేనప్పుడు) మరియు చికిత్స ప్రారంభంతో ప్రతిస్పందించడానికి. తగినంత చికిత్స రోగి యొక్క జీవితాన్ని పొడిగించవచ్చు లేదా కాపాడుతుంది, అతని రోగ నిరూపణ మరియు జీవిత నాణ్యతను మెరుగుపరుస్తుంది.