దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ మరియు డయాబెటిస్
| శీర్షిక | వైద్యం |
| వీక్షణ | నైరూప్య |
| భాష | రష్యన్ |
| తేదీ జోడించబడింది | 19.06.2015 |
నిరంతర విద్య యొక్క అధ్యాపకులు మరియు నిపుణుల వృత్తిపరమైన రీట్రైనింగ్
థెరపీ, ఎండోక్రినాలజీ మరియు ఎమర్జెన్సీ మెడిసిన్ విభాగం
"తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ మెల్లిటస్"
ప్యాంక్రియాటైటిస్ డయాబెటిస్
1. డయాబెటిస్ యొక్క వివిధ వర్గీకరణలలో ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ యొక్క స్థానం
2. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ యొక్క వ్యాధికారక ఉత్పత్తి
3. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా మధుమేహం యొక్క ప్రాబల్యం
4. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా మధుమేహం యొక్క క్లినికల్ వ్యక్తీకరణలు
4.1 ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ యొక్క దీర్ఘకాలిక సమస్యలు
5. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్తో మధుమేహం నిర్ధారణ
6. ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ యొక్క చికిత్సా అంశాలు
డయాబెటిస్ మెల్లిటస్, ప్యాంక్రియాస్ యొక్క ఎక్సోక్రైన్ భాగం లేదా ప్యాంక్రియాటోజెనిక్ డయాబెటిస్, నిరంతర హైపర్గ్లైసీమియా యొక్క స్థితి, ఇది ప్యాంక్రియాటిక్ వ్యాధి ఫలితంగా అభివృద్ధి చెందుతుంది, దీనిలో ఎక్సోక్రైన్ మరియు ఎండోక్రైన్ ప్యాంక్రియాటిక్ ఫంక్షన్ల ఉల్లంఘన అభివృద్ధి చెందుతుంది. రోగులు సాధారణంగా హైపర్గ్లైసీమియాతో సంబంధం ఉన్న లక్షణాలను అభివృద్ధి చేస్తారు, కాని అవి హైపోగ్లైసీమియా మరియు గ్లైసెమిక్ అస్థిరత యొక్క ప్రమాదాన్ని స్పష్టంగా చూపుతాయి.
ప్యాంక్రియాటిక్ వ్యాధులకు సంబంధించి ద్వితీయ మధుమేహాన్ని మొదట 1788 లో సర్ థామస్ కౌలే వివరించాడు, అతను "34 సంవత్సరాల వయస్సు, బలమైన, ఆరోగ్యకరమైన మరియు ese బకాయం", "డయాబెటిస్ బారిన పడ్డాడు" మరియు "క్రమంగా అలసిపోయాడు మరియు" చికిత్స ఉన్నప్పటికీ, అతను చివరికి మరణించాడు. " శవపరీక్షలో, "క్లోమం దాని పదార్ధంలో గట్టిగా నిక్షిప్తం చేయబడిన రాళ్ళతో నిండి ఉంది. అవి వివిధ పరిమాణాలలో ఉన్నాయి. వాటి ఉపరితలం మల్బరీ రాళ్ళ మాదిరిగా అసమానంగా ఉంది. ప్యాంక్రియాస్ యొక్క కుడి చివర చాలా గట్టిగా ఉంది, మరియు కుదించబడినట్లు అనిపించింది."
100 సంవత్సరాల తరువాత, 1889 లో, మింకోవ్స్కి కుక్కలలో క్లోమం యొక్క ప్రయోగాత్మక విచ్ఛేదనం మధుమేహానికి కారణమని చూపించింది, మరియు 1940 లో, షూమేకర్ తీవ్రమైన ప్యాంక్రియాటైటిస్ కేసులలో కనీసం 2% వైద్యపరంగా తీవ్రమైన మధుమేహానికి దారితీసిందని నిర్ధారించారు. తీవ్రమైన ప్యాంక్రియాటైటిస్ చాలా అరుదుగా బహిరంగ మధుమేహంతో ముగుస్తుందనే వాస్తవాన్ని అంగీకరించినప్పటికీ, వైద్యులు దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ లేదా పునరావృతమయ్యే తీవ్రమైన ప్యాంక్రియాటైటిస్ను బలహీనమైన గ్లూకోస్ టాలరెన్స్ యొక్క సాధారణ కారణంగా గుర్తించడం ప్రారంభించారు.
డయాబెటిస్ మెల్లిటస్ ప్రపంచవ్యాప్తంగా సర్వసాధారణమైన నాన్-కమ్యూనికేషన్ వ్యాధులలో ఒకటి. ఇది యునైటెడ్ స్టేట్స్లో మరణానికి ఏడవ ప్రధాన కారణం మరియు మొత్తంమీద, డయాబెటిస్ ఉన్నవారిలో మరణించే ప్రమాదం డయాబెటిస్ లేనివారి కంటే రెండు రెట్లు ఎక్కువ. డయాబెటిస్ ఉన్నవారికి కొరోనరీ హార్ట్ డిసీజ్, స్ట్రోక్, ఎండ్-స్టేజ్ మూత్రపిండ వైఫల్యం, తక్కువ లింబ్ ఇస్కీమియా, అలాగే దృష్టి లోపం మరియు అంధత్వం వచ్చే ప్రమాదం ఉంది. ఆరోగ్య ఆర్థిక శాస్త్రం యొక్క దృక్కోణంలో, డయాబెటిస్ ఉన్నవారికి అది లేని వ్యక్తులతో పోలిస్తే కనీసం 2-3 రెట్లు ఎక్కువ ఆరోగ్య వనరులు అవసరం. ఈ కారణాల వల్ల, మరియు రక్తపోటు, డైస్లిపిడెమియా మరియు es బకాయం వంటి ఇతర తెలిసిన హృదయనాళ ప్రమాద కారకాలతో కలిపి, ప్రిడియాబెటిస్ మరియు డయాబెటిస్ మెల్లిటస్ యొక్క నివారణ మరియు సకాలంలో నిర్ధారణ గణనీయమైన పరిణామాలను కలిగి ఉంటుంది.
తీవ్రమైన ప్యాంక్రియాటైటిస్ అనేది క్లోమంలో ఒక తాపజనక ప్రక్రియ, ఇందులో పెరిపాంక్రియాటిక్ కణజాలం మరియు వ్యవస్థలు మరియు అవయవాల లోపం. అక్యూట్ యొక్క వార్షిక సంభవం 13 నుండి 45/100000 మందికి ప్యాంక్రియాటైటిస్తో మారుతుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ అనేది సర్వసాధారణమైన ప్యాంక్రియాటిక్ వ్యాధి, మరియు హైపర్గ్లైసీమియా అనేది రోగనిర్ధారణ నమూనాలలో ఉపయోగించే ఒక సాధారణ ప్రారంభ సంకేతం. ఈ హైపర్గ్లైసీమియా, ఒక నియమం వలె, ఒక అస్థిరమైన దృగ్విషయంగా పరిగణించబడుతుంది, ఇది దాదాపు అన్ని రోగులలో పూర్తిగా పరిష్కరించబడుతుంది. ఆసుపత్రి నుండి డిశ్చార్జ్ అయిన తర్వాత గ్లూకోజ్ హోమియోస్టాసిస్ తరచుగా అడపాదడపా ఎందుకు పర్యవేక్షించబడుతుందో ఇది వివరిస్తుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత కొత్తగా నిర్ధారణ అయిన ప్రిడియాబెటిస్ మరియు డయాబెటిస్ యొక్క ప్రాబల్యం యొక్క డేటా విరుద్ధమైనది. కొన్ని నివేదికలు గ్లూకోజ్ హోమియోస్టాసిస్ పూర్తిగా పునరుద్ధరించబడిందని మరియు ఇతరుల ప్రకారం, రోగులలో గణనీయమైన భాగంలో దాని రుగ్మతలు కొనసాగుతాయి. తీవ్రమైన వ్యాధులలో అశాశ్వతమైన హైపర్గ్లైసీమియా ఉన్న రోగులకు డయాబెటిస్ వచ్చే ప్రమాదం ఉందని తాజా అధ్యయనం చూపించింది. అదనంగా, తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క ఎపిసోడ్ తర్వాత ప్రిడియాబయాటిస్ మరియు డయాబెటిస్ సంభావ్యత అస్పష్టంగానే ఉంది, తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క ఎటియాలజీ మరియు తీవ్రత కూడా. తీవ్రమైన ప్యాంక్రియాటైటిస్ కేసులలో నాలుగింట ఒక వంతు పురోగతి చెందుతుంది మరియు దీర్ఘకాలిక అనారోగ్యానికి దారితీస్తుంది.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ అనేది ఒక తాపజనక ప్రక్రియ మరియు ఇది ప్రధానంగా ఎక్సోక్రైన్ యొక్క ప్రగతిశీల మరియు రివర్సిబుల్ గాయం మరియు తరువాత దశలో, ప్యాంక్రియాస్ యొక్క ఎండోక్రైన్ పరేన్చైమా, తరువాత ఫైబరస్ కణజాలంతో భర్తీ చేయబడుతుంది. ప్యాంక్రియాటైటిస్ ఉన్న 5 నుండి 12/100000 మందికి దీర్ఘకాలిక సంఘటనలు మారుతూ ఉంటాయి మరియు దీని ప్రాబల్యం 50/100000 మంది ఉంటుంది. ఎండోక్రైన్ ప్యాంక్రియాటిక్ కణజాల ప్రమేయం వ్యాధి చివరి దశలో సంభవిస్తుంది. 2013 లో రష్యన్ గ్యాస్ట్రోఎంటరాలజికల్ అసోసియేషన్ యొక్క దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ నిర్ధారణ మరియు చికిత్స కోసం క్లినికల్ మార్గదర్శకాల ప్రకారం, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ యొక్క మూడవ దశలో ఎక్సోక్రైన్ మరియు ఎండోక్రైన్ ప్యాంక్రియాటిక్ లోపం యొక్క సంకేతాలు కనిపిస్తాయి మరియు డయాబెటిస్ మెల్లిటస్ IV వ దశలో అభివృద్ధి చెందుతుంది, ఇది ప్యాంక్రియాస్ యొక్క క్షీణత ద్వారా వర్గీకరించబడుతుంది.
రోగులు సాధారణంగా హైపర్గ్లైసీమియాతో సంబంధం ఉన్న లక్షణాలను అభివృద్ధి చేస్తారు, కాని వారికి హైపోగ్లైసీమియా మరియు గ్లైసెమిక్ అస్థిరత అభివృద్ధి చెందే ప్రమాదం ఉంది. ఇన్సులిన్ లేదా సల్ఫోనిలురియా drugs షధాలతో సంబంధం ఉన్న హైపోగ్లైసీమియా సర్వసాధారణం మరియు మరింత తీవ్రంగా ఉంటుంది మరియు ఎక్కువసేపు ఉంటుంది. గ్లూకాగాన్ యొక్క తగినంత స్రావం, బలహీనమైన కాటెకోలమైన్ ప్రతిచర్య మరియు కాలేయం ద్వారా గ్లూకోజ్ ఉత్పత్తిని బలహీనపరిచే క్రియాశీలత కారణంగా గ్లూకోజ్ యొక్క ప్రతి నియంత్రణ మరియు పునరుద్ధరణ ఉల్లంఘన ఫలితంగా హైపోగ్లైసీమియా ఉంది. చికిత్సా విధానం యొక్క దృక్కోణం నుండి, తరచుగా హైపోగ్లైసీమిక్ ప్రతిచర్యలను నివారించడానికి మరియు జీవన నాణ్యతను మెరుగుపరచడానికి ప్లాస్మా గ్లూకోజ్ స్థాయిలను సాధారణ పరిధి కంటే కొద్దిగా నిర్వహించడం అవసరం.
తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ మెల్లిటస్ యొక్క సరికాని నిర్ధారణ ఈ రోగులకు తగిన వైద్య చికిత్సకు దారితీస్తుంది, రోగి యొక్క పోషక స్థితిని ప్రభావితం చేసే సారూప్య పరిస్థితులతో (జీర్ణ, శోషణ మొదలైనవి). అదనంగా, ప్యాంక్రియాటిక్ విచ్ఛేదనం యొక్క సాధారణ ఉపయోగం మరియు సిస్టిక్ ఫైబ్రోసిస్ ఉన్న రోగుల యొక్క ఎక్కువ కాలం మనుగడ, మరియు, ముఖ్యంగా, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ యొక్క వ్యాప్తి, తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ మెల్లిటస్ డయాబెటాలజిస్టులు మరియు గ్యాస్ట్రోఎంటరాలజిస్టుల నుండి ఎక్కువ శ్రద్ధ అవసరం అని సూచిస్తుంది.
1. డయాబెటిస్ యొక్క వివిధ వర్గీకరణలలో ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ ఉంచండి
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు ప్రత్యేకమైన వైద్య సంరక్షణ యొక్క అల్గోరిథంల యొక్క 5 వ ఎడిషన్లో డయాబెటిస్ మెల్లిటస్ యొక్క రోగ నిర్ధారణ సూత్రీకరణ యొక్క అవసరాల ప్రకారం, అటువంటి డయాబెటిస్ యొక్క రోగ నిర్ధారణ “డయాబెటిస్ మెల్లిటస్ కారణంగా (కారణం సూచించండి) లాగా ఉండాలి.
అమెరికన్ డయాబెటిస్ అసోసియేషన్ వర్గీకరణ ప్రకారం, ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ టైప్ 3 డయాబెటిస్ (టి 3 సిడిఎం). డయాబెటిస్, ప్రిడియాబెటిస్ మరియు హృదయ సంబంధ వ్యాధుల EASD / ESC సిఫారసులలో, ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ "ఇతర నిర్దిష్ట రకాల మధుమేహం: అనేక వ్యాధుల తరువాత ద్వితీయ మధుమేహం (ప్యాంక్రియాటైటిస్, గాయం లేదా ప్యాంక్రియాటిక్ సర్జరీ)" గా వర్గీకరించబడింది.
ఎక్సోక్రైన్ ప్యాంక్రియాస్ వ్యాధులకు ద్వితీయ మధుమేహం యొక్క కారణాల వర్గీకరణ (T3cDM, అమెరికన్ డయాబెటిక్ అసోసియేషన్, 2013)
1. ప్యాంక్రియాటైటిస్
2. క్లోమం యొక్క గాయం / విచ్ఛేదనం
3. నియోప్లాసియా
4. సిస్టిక్ ఫైబ్రోసిస్
5. హిమోక్రోమాటోసిస్
6. ఫైబ్రోకాల్క్యుల్ ప్యాంక్రియాటోపతి
7. ఇతరులు.
2. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ మెల్లిటస్ యొక్క పాథోజెనిసిస్
తీవ్రమైన ప్యాంక్రియాటైటిస్లో హార్మోన్ల ప్యాంక్రియాటిక్ పనిచేయకపోవడం యొక్క వ్యాధికారక విధానాల గురించి ఇంకా స్పష్టమైన ఆలోచన లేదు, దాని దిద్దుబాటుకు సాధారణ అల్గోరిథంలు లేవు. క్లోమం యొక్క ఎక్సో- మరియు ఎండోక్రైన్ ఫంక్షన్ల మధ్య సన్నిహిత శరీర నిర్మాణ సంబంధమైన మరియు క్రియాత్మక సంబంధాలు ఈ అవయవం యొక్క వ్యాధులలో పరస్పర ప్రభావానికి అనివార్యంగా దారితీస్తాయి.
డయాబెటిస్ అభివృద్ధికి ప్యాంక్రియాస్కు నష్టం విస్తృతంగా ఉండాలి, క్యాన్సర్ మినహా, బీటా కణాల ద్రవ్యరాశిని తగ్గించడంతో పాటు, ఇతర రోగలక్షణ విధానాలు. మొత్తం ప్యాంక్రియాటిక్ రెసెక్షన్ వాడకంతో అనుభవం డయాబెటిస్ ప్రారంభానికి, 80-90% కంటే ఎక్కువ ప్యాంక్రియాటిక్ కణజాలాలను తొలగించాలని చూపిస్తుంది. బలహీనమైన గ్లూకోజ్ జీవక్రియను కలిగించడానికి, మానవులలో పాక్షిక ప్యాంక్రియాటిక్ విచ్ఛేదనం వాల్యూమ్లో 50% కంటే ఎక్కువగా ఉండాలి, మొత్తం ప్యాంక్రియాటిక్ విచ్ఛేదనం అనివార్యంగా మధుమేహానికి కారణమవుతుంది. ఆరోగ్యకరమైన వ్యక్తులలో, 25% కేసులలో బలహీనమైన గ్లూకోస్ టాలరెన్స్తో హెమిప్యాన్క్రియాటెక్టోమీ ఉంటుంది, మరియు ఒక నియమం ప్రకారం, సాధారణ గ్లూకోజ్ హోమియోస్టాసిస్ను నిర్ధారించడానికి 20-25% కంటే ఎక్కువ అవశేష ప్యాంక్రియాస్ అవసరం లేదు.
తీవ్రమైన ప్యాంక్రియాటైటిస్లో ఒక యంత్రాంగాన్ని ప్యాంక్రియాటిక్ ఎంజైమ్ల అకాల క్రియాశీలత ఫలితంగా 1896 లో చియారి ప్యాంక్రియాస్ యొక్క ఆటో-జీర్ణక్రియను ప్రతిపాదించింది. ట్రిప్సినోజెన్ క్రియాశీలతతో సంబంధం లేకుండా కనీసం సగం అసినార్ కణాలు దెబ్బతింటాయని తరువాత స్పష్టమైంది. ఇప్పటి వరకు, తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క ఖచ్చితమైన వ్యాధికారక ప్రక్రియ పూర్తిగా అధ్యయనం చేయబడలేదు, అయినప్పటికీ ఇది స్పష్టంగా ఎక్కువగా ఆధారపడి ఉంటుంది మరియు / లేదా దైహిక తాపజనక ప్రతిస్పందన ద్వారా మధ్యవర్తిత్వం వహించింది. 20% మంది రోగులలో 7-15% మరణంతో తక్షణ ప్యాంక్రియాటిక్ నెక్రోసిస్ మరియు బహుళ అవయవ వైఫల్యానికి దారితీసే దైహిక తాపజనక ప్రతిచర్యను గమనించవచ్చు. సైటోకిన్లు, ఇమ్యునోసైట్లు మరియు పూరక వ్యవస్థ ద్వారా మధ్యవర్తిత్వం వహించే తాపజనక క్యాస్కేడ్ యొక్క క్రియాశీలత ద్వారా దైహిక తాపజనక ప్రతిస్పందన నిర్వహించబడుతుంది మరియు నియంత్రించబడుతుంది. అదే సమయంలో, యాంటీ ఇన్ఫ్లమేటరీ రియాక్షన్ సక్రియం చేయబడుతుంది, యాంటీ ఇన్ఫ్లమేటరీ సైటోకిన్స్ మరియు సైటోకిన్ ఇన్హిబిటర్స్ మధ్యవర్తిత్వం చేస్తుంది. ఈ శోథ నిరోధక ప్రతిచర్య రోగనిరోధక ప్రతిస్పందనను నిరోధించగలదు, ఇది హోస్ట్ను దైహిక ఇన్ఫెక్షన్ల ప్రమాదం కలిగిస్తుంది. ఆసక్తికరంగా, ప్యాంక్రియాటిక్ బీటా కణాలు ఈ అంతర్గత నష్టం సెన్సార్లను వ్యక్తపరుస్తాయి, ఇవి టైప్ 2 డయాబెటిస్ యొక్క వ్యాధికారకంలో కూడా పాల్గొంటాయి.
అక్యూట్ ప్యాంక్రియాటైటిస్లో హైపర్గ్లైసీమియా బలహీనమైన ఇన్సులిన్ స్రావం, పరిధీయ గ్లూకోజ్ వాడకం తగ్గడం మరియు కాంట్రా-హార్మోన్ల హార్మోన్ల ఉత్పత్తి పెరగడం. తీవ్రమైన హైపర్గ్లైసీమియా మరింత తీవ్రమైన ప్యాంక్రియాటైటిస్తో సంబంధం కలిగి ఉంటుంది మరియు ఇది అననుకూలమైన రోగనిర్ధారణ కారకం. తీవ్రమైన ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో సుమారు 50% మందిలో తాత్కాలిక హైపర్గ్లైసీమియా మరియు గ్లూకోసూరియా సంభవిస్తాయి. బలహీనమైన గ్లూకోస్ టాలరెన్స్ యొక్క డిగ్రీ ప్యాంక్రియాటైటిస్ యొక్క తీవ్రతకు సూచిక. ఆల్కహాల్ మరింత తీవ్రమైన ప్యాంక్రియాటిక్ నష్టాన్ని కలిగిస్తుంది మరియు ఆల్కహాల్ ప్యాంక్రియాటైటిస్ బలహీనమైన గ్లూకోస్ టాలరెన్స్ ద్వారా చాలా క్లిష్టంగా ఉంటుంది. ప్యాంక్రియాటైటిస్ యొక్క దాడితో పాటు హైపర్గ్లైసీమియా క్లోమం మరియు సారూప్య ఒత్తిడి స్థితికి నష్టం. కార్బోహైడ్రేట్లలో జీవక్రియ రుగ్మతల యొక్క తీవ్రత మరియు వ్యవధి రెండూ ప్యాంక్రియాటిక్ కణజాలానికి నష్టం యొక్క స్థాయికి సంబంధించినవి. ఎలుకలలో ప్రయోగాత్మక అక్యూట్ నెక్రోటిక్ ప్యాంక్రియాటైటిస్ యొక్క ప్రారంభ దశ అధ్యయనం (వ్యాధి ప్రారంభమైన 5 గంటలు) ఎడెమా, రక్తస్రావం, కొవ్వు నెక్రోసిస్, అసినార్ విధ్వంసం మరియు ప్యాంక్రియాస్ యొక్క ఎక్సోక్రైన్ భాగం యొక్క ల్యూకోసైట్ చొరబాట్లను చూపించింది, ఎండోక్రైన్ ద్వీపాలు సాధారణ నిర్మాణాన్ని కలిగి ఉన్నాయి, మరియు బి-కణాలు తగినంత మొత్తంలో ఉన్నాయి. . అయినప్పటికీ, గ్లూకోజ్ ఉద్దీపనకు ప్రతిస్పందనగా ఇన్సులిన్ స్రవించే సామర్థ్యం స్పష్టంగా బలహీనపడింది (పి> 0.05). ప్యాంక్రియాటిక్ ద్వీపాల నిర్మాణం పొరుగు ఎక్సోక్రైన్ ప్రాంతాలలో స్పష్టమైన తాపజనక మార్పులతో చెక్కుచెదరకుండా ఉంది. ప్రయోగంలో నిర్దిష్ట ఐలెట్ సెల్ గ్లూకోజ్ ట్రాన్స్పోర్టర్ (జిఎల్యుటి 2) తక్కువ సాంద్రతను కలిగి ఉంది, అందువల్ల, తీవ్రమైన ప్యాంక్రియాటైటిస్లో బలహీనమైన ఇన్సులిన్ స్రావం గ్లూకోజ్ను బి కణాలలోకి రవాణా చేయడంలో ఇబ్బందితో సంబంధం కలిగి ఉంటుంది.
తీవ్రమైన ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో, ఆరోగ్యకరమైన వ్యక్తుల కంటే ప్లాస్మా ఇన్సులిన్ స్థాయిలు తక్కువగా ఉంటాయి. గ్లూకోజ్ లేదా గ్లూకాగాన్కు ప్రతిస్పందనగా ఇన్సులిన్ స్రావం బలహీనపడుతుంది, అలనైన్ కషాయాలు ప్లాస్మా ఇన్సులిన్ స్థాయిలలో సాధారణ పెరుగుదలకు దారితీస్తాయి. తీవ్రమైన ప్రక్రియ యొక్క తీవ్రత తగ్గడంతో, సాధారణ ఇన్సులిన్ ఉత్పత్తి పునరుద్ధరించబడుతుంది. ప్లాస్మా గ్లూకాగాన్ గా ration త పెరుగుతుంది మరియు సాధారణంగా కనీసం 1 వారాలు ఎక్కువగా ఉంటుంది. కీటోయాసిడోసిస్ అభివృద్ధి మరియు డయాబెటిక్ కోమా యొక్క అరుదైన సంఘటనలను వివరించడానికి హైపర్గ్లూకాగోనేమియా మరియు హైపోఇన్సులినిమియా కలయిక సరిపోతుంది.
ప్లాస్మా గ్లూకోజ్ స్థాయిలను పెంచడంతో పాటు, తీవ్రమైన ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో మరియు హైపర్లిపిడెమియా చరిత్ర లేకపోవడం వల్ల, సీరం లిపిడ్ గా ration త పెరుగుతుంది. టైప్ I, IV లేదా V హైపర్లిపిడెమియా (ఫ్రెడ్రిక్సన్ వర్గీకరణ) ఉన్న రోగులలో సీరం ట్రైగ్లిజరైడ్స్> 1000-2000 mg / dl తీవ్రమైన ప్యాంక్రియాటైటిస్కు ప్రమాద కారకం. అక్యూట్ ప్యాంక్రియాటైటిస్ తర్వాత ఉచిత కొవ్వు ఆమ్లాల ప్లాస్మా సాంద్రతలు పెరుగుతాయి, ఫలితంగా ఇన్సులిన్ స్రావం బలహీనపడుతుంది మరియు గ్లూకాగాన్ మరియు కార్టిసాల్ స్రావం పెరుగుతుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్లో హార్మోన్ల వాతావరణంలో మార్పులు కెటోయాసిడోసిస్ అభివృద్ధికి దోహదం చేస్తాయనే వాస్తవం ఉన్నప్పటికీ, ఇది చాలా అరుదైన సంఘటన, ఎండోజెనస్ ఇన్సులిన్ యొక్క అవశేష స్రావం యొక్క సంరక్షణ, లిపోలిసిస్ మరియు కెటోజెనిసిస్ను నిరోధించడానికి సరిపోతుంది మరియు గ్లూకాగాన్ యొక్క తగినంత స్రావం కారణంగా.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్కు దారితీసే సంఘటనల యొక్క ఖచ్చితమైన క్రమం పూర్తిగా నిర్ణయించబడలేదు. ప్రయోగాత్మక అధ్యయనాలు దెబ్బతినే ఉద్దీపనలు రియాక్టివ్ ఆక్సిజన్ జాతుల వ్యాప్తికి కారణమవుతాయని, సైటోకిన్ల విడుదల మరియు తరువాత యాంటీఆక్సిడెంట్ల క్షీణతకు కారణమవుతుందని, ఇది ప్యాంక్రియాటోస్టాసిస్కు దారితీస్తుంది, అనగా. ప్యాంక్రియాటిక్ అసినార్ కణాలచే ఎపికల్ ఎక్సోసైటోసిస్ నివారణ. ఈ కణాలు శోషరస మరియు రక్తనాళాలలో కొత్తగా సంశ్లేషణ చేయబడిన ఎంజైమ్లను త్వరగా స్రవిస్తాయి, దీనివల్ల తాపజనక ప్రతిచర్య ఏర్పడుతుంది. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లో ఎక్సోక్రైన్ మరియు ఎండోక్రైన్ భాగాలకు నష్టం కలిగించే వ్యాధికారకంలో ప్రోస్టాగ్లాండిన్ ఉత్పత్తి యొక్క ఆధిపత్య నియంత్రకం సైక్లోక్సిజనేజ్ 2 ముఖ్యమైన పాత్ర పోషిస్తుందని ఇటీవల నివేదించబడింది.
లాంగర్హాన్స్ ద్వీపాలు, వాస్తవానికి, అసినార్ కణాల విధ్వంసం స్థాయితో పోలిస్తే, బాగా సంరక్షించబడ్డాయి. కొన్నిసార్లు క్లోమం దాని ఎండోక్రైన్ భాగాన్ని సంరక్షించడంతో కలిపి ఎక్సోక్రైన్ కణజాలం పూర్తిగా కోల్పోవడం వల్ల అడెనోమాటస్ స్వభావాన్ని పొందవచ్చు.మిగిలిన ద్వీపాలలో, సెల్ జనాభాలో ఎండోక్రైన్ భాగం యొక్క పునర్వ్యవస్థీకరణ ఆల్ఫా కణాల కంటే బీటా కణాల నిష్పత్తిలో ఎక్కువ నష్టంతో సంభవిస్తుంది, ఇది సాధారణ 2: 1 నిష్పత్తిలో మార్పుకు దారితీస్తుంది. డెల్టా కణాల సంఖ్య, నియమం ప్రకారం, సాధారణ స్థితిలో ఉంది మరియు పిపి కణాల సంఖ్యలో స్వల్ప పెరుగుదల ఉంది. సాధారణ అసినస్ కణజాలంతో చుట్టుముట్టబడిన ద్వీపాలు, ఒక నియమం ప్రకారం, సాధారణ సైటోలాజికల్ కూర్పును కలిగి ఉంటాయి, ఇది ఎక్సోక్రైన్ ప్యాంక్రియాస్ యొక్క ట్రోఫిక్ ప్రభావాన్ని సూచిస్తుంది. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లో సంభవించే మాలాబ్జర్ప్షన్ కూడా ఇన్క్రెటిన్ల స్రావం బలహీనపడటానికి దారితీస్తుంది, ఇది ఐలెట్ కణాల పనిచేయకపోవడం మరియు బలహీనమైన గ్లూకోస్ టాలరెన్స్కు దోహదం చేస్తుంది.
ఉష్ణమండలంలో ఫైబ్రోకల్క్యులస్ ప్యాంక్రియాటైటిస్తో, బాగా గుర్తించబడిన క్లినికల్ పిక్చర్తో డయాబెటిస్ చాలా ఎక్కువ స్థాయిలో ఉంటుంది. దీర్ఘకాలిక కాల్సిఫైయింగ్ ప్యాంక్రియాటైటిస్ యొక్క ఈ రూపం ప్రధానంగా పిల్లలు మరియు ఉష్ణమండల అభివృద్ధి చెందుతున్న దేశాలలో యువ వయోజన గ్రామీణ ప్రజలలో గమనించవచ్చు. భారతదేశం మరియు చైనాలో దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కేసులలో 60-70% ఉష్ణమండల ప్యాంక్రియాటైటిస్కు సంబంధించినవి అని పేర్కొన్నారు. డయాబెటిస్ ఉన్న రోగులలో దీని ప్రాబల్యం చాలా వేరియబుల్, భారతదేశంలో 0.5 నుండి 16% వరకు మరియు నైజీరియాలో ఇన్సులిన్ తీసుకునే యువ రోగులలో 80% కి చేరుకుంటుంది.
డయాబెటిస్ అనేది దీర్ఘకాలిక కాల్సిఫైయింగ్ ప్యాంక్రియాటైటిస్ యొక్క దాదాపు సార్వత్రిక ఆలస్య సమస్య మరియు సాధారణంగా ప్యాంక్రియాటైటిస్ ప్రారంభమైన పది సంవత్సరాలలో అభివృద్ధి చెందుతుంది, అయితే రోగి వయస్సుతో మరింత స్పష్టంగా సంబంధం కలిగి ఉంటుంది. చాలా మంది రోగులకు పరీక్ష సమయంలో పెద్ద ఇంట్రాడక్టల్ రాళ్ళు ఉన్నాయి, వీటిలో ఎటియాలజీలో ప్రోటీన్-కేలరీల లోపం, వివిధ ఎక్సోజనస్ టాక్సిన్స్ వాడకం, క్లోమం యొక్క నాళాల అసాధారణతలు మరియు బహుశా జన్యు సిద్ధత ఉన్నాయి. ఈ సందర్భంలో డయాబెటిస్, ఒక నియమం ప్రకారం, తీవ్రమైనది మరియు ఇన్సులిన్ చికిత్స అవసరం, అయితే పాథోహిస్టోలాజికల్ మరియు ఇమ్యునోహిస్టోకెమికల్ అధ్యయనాలు ఫైబ్రోకాల్క్యుల్ ప్యాంక్రియాటైటిస్ ఉన్న రోగుల ప్యాంక్రియాస్లో ఇన్సులిన్-పాజిటివ్ కణాల పాక్షిక సంరక్షణను సూచిస్తున్నాయి. అవశేష ఇన్సులిన్ స్రావం ఫైబ్రోకాల్క్యులస్ ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో కీటోయాసిడోసిస్ యొక్క అరుదైన అభివృద్ధిని వివరిస్తుంది.
ప్యాంక్రియాటిక్ వ్యాధికి ప్రత్యేకమైన ఎటియోలాజికల్ ట్రిగ్గర్స్ కార్బోహైడ్రేట్ అసహనానికి దోహదం చేస్తాయి. హైపర్ట్రిగ్లిజరిడెమియా, ఉదాహరణకు, ఇన్సులిన్ నిరోధకతతో సంబంధం కలిగి ఉంటుంది మరియు సాధారణంగా వైద్యపరంగా తీవ్రమైన డయాబెటిస్ మెల్లిటస్కు దారితీస్తుంది. ఆల్కహాల్ ఇన్సులిన్ యొక్క ప్రభావాలను బలహీనపరుస్తుంది మరియు కాలేయానికి ప్రత్యక్షంగా బహిర్గతం చేయడం ద్వారా బలహీనమైన గ్లూకోజ్ టాలరెన్స్కు దారితీస్తుంది. వంశపారంపర్య ప్యాంక్రియాటైటిస్, అరుదైన ఆటోసోమల్ ఆధిపత్య వ్యాధితో, మధుమేహం చివరి దశలో అభివృద్ధి చెందుతుంది మరియు దీర్ఘకాలిక డయాబెటిక్ సమస్యలు సంభవించవచ్చు.
డయాబెటిస్ మెల్లిటస్ యొక్క సానుకూల కుటుంబ చరిత్ర దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులకు చిన్న వయస్సులోనే డయాబెటిస్ అభివృద్ధికి దారితీస్తుంది. ప్యాంక్రియాటైటిస్తో ఎటువంటి సంబంధం లేకుండా మధుమేహం యొక్క ప్రాబల్యం మధుమేహం అభివృద్ధి చెందిన రోగుల కుటుంబాలలో ఎక్కువగా ఉంటుంది. ఏదేమైనా, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ తర్వాత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో HLA రకాలు B8, DR3, DR4 మరియు DR3 / DR4 సంభవం గణనీయంగా పెరిగింది. డయాబెటిస్ ప్రారంభించటానికి ముందు కొంతమంది రోగులలో ఐలెట్ కణాలకు ప్రతిరోధకాలు కనుగొనబడినందున, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ నుండి ద్వితీయ మధుమేహం అభివృద్ధికి ఆటో ఇమ్యునిటీ దోహదం చేస్తుందని సూచించబడింది. అయితే, ఇది ఇప్పటికీ ఒక ముఖ్యమైన అంశం. ఆటో ఇమ్యూన్ క్రానిక్ ప్యాంక్రియాటైటిస్ వ్యాప్తి చెందుతున్న వాపుతో వర్గీకరించబడుతుంది మరియు మోనోన్యూక్లియర్ కణాల ద్వారా ప్యాంక్రియాస్ యొక్క ఎక్సోక్రైన్ ప్యాంక్రియాస్ యొక్క చొరబాటుతో సంబంధం ఉన్న ఫైబ్రోసిస్ యొక్క తీవ్రమైన స్థాయిని కలిగి ఉంటుంది. ఈ రుగ్మత మాలాబ్జర్ప్షన్ మరియు కొలెస్టాసిస్తో తీవ్రమైన ప్యాంక్రియాటిక్ ఎడెమా లేదా కణితి ఏర్పడటానికి కారణమవుతుంది మరియు కొన్నిసార్లు ప్యాంక్రియాటిక్ క్యాన్సర్ లేదా లింఫోమా తప్పుగా నిర్ధారణ అవుతుంది.
జన్యు ఉత్పరివర్తనలు ఎండోక్రైన్ మరియు ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ లోపానికి కారణమవుతాయి; ప్యాంక్రియాటిక్ బీటా సెల్ పునరుత్పత్తి బలహీనపడుతుంది, బీటా సెల్ ద్రవ్యరాశిలో తగ్గుదలను నిర్ణయిస్తుంది, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లో గమనించవచ్చు.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లోని ఫైబరస్ ప్రక్రియ బీటా-సెల్ ద్రవ్యరాశిలో తగ్గుదలకు దారితీస్తుంది మరియు ప్యాంక్రియాస్ యొక్క కేశనాళిక ప్రసరణను మార్చగలదు, ఇది ఐలెట్ పెర్ఫ్యూజన్ తగ్గడానికి దారితీస్తుంది, బీటా-కణాలకు సెక్రటగోగ్ డెలివరీ బలహీనపడుతుంది మరియు ప్యాంక్రియాటిక్ హార్మోన్ల ప్రవాహం తగ్గుతుంది. పనితీరు బీటా కణాల నష్టం ఇన్సులిన్ యొక్క స్రావం తగ్గుతుందని వివరిస్తుంది: ప్యాంక్రియాటిక్ ఎండోక్రైన్ కణజాలం యొక్క ఎక్కువ నష్టం, ఇన్సులిన్ స్రావం యొక్క క్షీణత మరియు గ్లూకోస్ టాలరెన్స్ స్థాయి. డయాబెటిస్ మెల్లిటస్ సెకండరీ నుండి క్రానిక్ ప్యాంక్రియాటైటిస్ నుండి తేలికపాటి నుండి మితమైన ఉపవాసం హైపర్గ్లైసీమియా ఉన్న రోగులలో, ఇన్సులిన్ యొక్క బేసల్ ప్లాస్మా సాంద్రత సాధారణం లేదా మధ్యస్తంగా ఉంటుంది. అయినప్పటికీ, బలహీనమైన ఇన్సులిన్ స్రావం దాదాపు ఎల్లప్పుడూ ఉంటుంది. ఈ రోగులలో ఇన్సులిన్ స్రావం యొక్క గరిష్ట సామర్థ్యంలో తగ్గుదల స్పష్టంగా ఉంది మరియు ఇన్సులిన్ సరఫరాలో తగ్గుదలని సూచిస్తుంది. ప్లాస్మా గ్లూకోజ్ స్థాయిలు 10 mmol / L (180 mg / dl) దాటినప్పుడు, ప్లాస్మా ఇన్సులిన్ మరియు సి-పెప్టైడ్ సాంద్రతలు తరచుగా గుర్తించబడవు.
బీటా కణాల మరణం మరియు బలహీనమైన గ్లూకోస్ టాలరెన్స్ యొక్క తీవ్రతను బట్టి అమైనో ఆమ్లాలకు బీటా కణాల ప్రతిస్పందన కూడా తగ్గుతుంది.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ మరియు బలహీనమైన గ్లూకోస్ టాలరెన్స్ ఉన్న రోగులలో సి-పెప్టైడ్ యొక్క అర్జినిన్-స్టిమ్యులేటెడ్ స్రావం సాధారణం కావచ్చు, కాని ఉపవాసం హైపర్గ్లైసీమియా ఉన్న రోగులలో ఎల్లప్పుడూ తగ్గుతుంది.
ఎక్సోక్రైన్ మరియు ఎండోక్రైన్ విధులు ఒకదానితో ఒకటి సంబంధం కలిగివుంటాయి, ఇది ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ కణజాలంలో తాపజనక ప్రక్రియ మరియు మధుమేహం అభివృద్ధికి మధ్య ప్రత్యక్ష కారణ సంబంధాన్ని సూచిస్తుంది. కోలిసిస్టోకినిన్-ప్యాంక్రియోసిమైన్ (CCK-PZ) యొక్క ఇంట్రావీనస్ అడ్మినిస్ట్రేషన్ తర్వాత నోటి గ్లూకోజ్ తీసుకోవడం మరియు డ్యూడెనల్ రసంలో ప్యాంక్రియాటిక్ ఎంజైమ్ల సాంద్రత మధ్య ఖచ్చితమైన అనురూప్యం కనుగొనబడింది. ఎక్సోక్రైన్ పనితీరు యొక్క తక్కువ బలహీనత ఉన్న రోగుల కంటే స్టీటోరియాతో బాధపడుతున్న రోగులకు సి-పెప్టైడ్ తక్కువ స్రావం ఉంటుంది.
ఆరోగ్యకరమైన వ్యక్తులలో, గ్లూకోజ్ తీసుకోవడం ఇన్సులిన్ యొక్క సమానమైన మొత్తంలో ఇంట్రావీనస్ ఇన్ఫ్యూషన్ కంటే ఇన్సులిన్ యొక్క తీవ్రమైన స్రావాన్ని కలిగిస్తుంది, ఇన్క్రెటిన్ వ్యవస్థ యొక్క క్రియాశీలత ఫలితంగా. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లో, ఇన్క్రెటిన్ కారకాల స్రావం: కోలిసిస్టోకినిన్, గ్యాస్ట్రిన్, ఎంట్రోగ్లూకాగాన్, గ్లూకోజ్-ఆధారిత ఇన్సులినోట్రోపిక్ పెప్టైడ్ (జిఐపి) మరియు వాసోయాక్టివ్ పేగు పాలీపెప్టైడ్ మరింత తీవ్రమవుతుంది. మరోవైపు, ఇటీవలి అధ్యయనాలు గ్లూకాగాన్ లాంటి పెప్టైడ్ -1 (జిఎల్పి -1) యొక్క అధిక విడుదలను నివేదించాయి, డయాబెటిస్ సెకండరీ నుండి ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో నోటి గ్లూకోజ్ పరిపాలనకు ప్రతిస్పందనగా సాధారణ లేదా బలహీనమైన సహనం ఉన్న రోగులతో పోలిస్తే గ్లూకోజ్. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్కు ద్వితీయ మధుమేహం ఉన్న రోగులలో, కోలేసిస్టోకినిన్కు ఇన్సులిన్ ప్రతిస్పందన హైపర్గ్లైసీమియా స్థాయికి అనులోమానుపాతంలో ఉంటుంది. దీనికి విరుద్ధంగా, GIP కి ప్రతిస్పందనగా ఇన్సులిన్ స్రావం తగ్గుతుంది. ఏదేమైనా, సెకండరీ డయాబెటిస్ మెల్లిటస్ నుండి దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో జిఎల్పి -1 ఇన్ఫ్యూషన్ రక్తంలో గ్లూకోజ్ తగ్గడం మరియు సి-పెప్టైడ్ యొక్క ప్లాస్మా సాంద్రత పెరుగుదలతో కూడి ఉంటుంది, ఈ ప్రతిచర్య ఆరోగ్యకరమైన వ్యక్తులలో గమనించిన దాని నుండి భిన్నంగా ఉండదు. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్కు ద్వితీయమైన డయాబెటిస్ మెల్లిటస్లో, అసమతుల్యమైన ఇన్క్రెటిన్ అక్షం ఉందా లేదా పేగు మరియు ప్యాంక్రియాటిక్ హార్మోన్ల స్రావం ఒకేసారి మారుతుందా అనేది అస్పష్టంగా ఉంది. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్తో డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో ప్లాస్మా జిఐపి సాంద్రతలు పెరుగుతాయి, ముఖ్యంగా ఇన్సులిన్ ఉపసంహరణ తర్వాత. మరోవైపు, డయాబెటిస్ లేని విషయాలతో లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న డయాబెటిక్ రోగులతో పోలిస్తే ప్లాస్మా సంబంధిత కోలిసిస్టోకినిన్ పెరుగుదల స్థాయి తగ్గుతుంది.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో, బీటా కణాల ద్రవ్యరాశిలో 20-40% కోల్పోయే వరకు సాధారణ ఉపవాసం గ్లూకోజ్ గా ration త సాధారణంగా నిర్వహించబడుతుంది. ఏదేమైనా, బీటా సెల్ మాస్ నష్టం యొక్క కొలెసిస్టోకినిన్ మరియు అర్జినిన్లకు ప్రతిస్పందన ఇప్పటికీ సాధారణమైనప్పటికీ, గ్లూకోజ్-మధ్యవర్తిత్వ ఇన్సులిన్ విడుదల యొక్క గణనీయమైన బలహీనతతో ఉంటుంది. బీటా-సెల్ ద్రవ్యరాశి 40-60% తగ్గినప్పుడు ఇన్క్రెటిన్ కారకాలు మరియు అమైనో ఆమ్లాలకు ప్రతిస్పందనలో మార్పు స్పష్టంగా కనిపిస్తుంది. చివరగా, బీటా-సెల్ ద్రవ్యరాశి 80-90% కంటే ఎక్కువ తగ్గినప్పుడు, ఉపవాసం హైపర్గ్లైసీమియా మరియు బలహీనమైన ఇన్సులిన్ స్రావం అన్ని రహస్య పదాలకు ప్రతిస్పందనగా అభివృద్ధి చెందుతాయి. ఈ రోగులలో గ్లూకాగాన్ స్రావం భిన్నమైనది, మరియు రెండు ప్రధాన పరిస్థితులు గుర్తించబడతాయి. కొంతమంది రోగులకు ఇన్సులిన్ మరియు గ్లూకాగాన్ స్రావం కలయిక లోపం ఉన్నప్పటికీ, మరికొందరు తీవ్రమైన హైపోఇన్సులినిమియా మరియు అధిక ప్లాస్మా గ్లూకాగాన్ సాంద్రతలను చూపుతారు. అదనంగా, అర్జినిన్ లేదా అలనైన్తో ఉద్దీపనకు గ్లూకాగాన్ యొక్క ప్రతిస్పందన బలహీనమైన గ్లూకోస్ టాలరెన్స్ ఉన్న 50% మంది రోగులలో మాత్రమే మసకబారుతుంది. ప్యాంక్రియాటిక్ వ్యాధి యొక్క పురోగతితో, ఇన్సులిన్ ప్రేరిత హైపోగ్లైసీమియాకు స్పందించే ఆల్ఫా కణాల సామర్థ్యం బలహీనపడుతుంది. అయినప్పటికీ, నోటి గ్లూకోజ్ లోడింగ్ ప్లాస్మా గ్లూకాగాన్ స్థాయిలలో విరుద్ధమైన పెరుగుదలతో కూడి ఉంటుంది, అయితే సీక్రెటిన్ మరియు కోలేసిస్టోకినిన్లకు గ్లూకాగాన్ ప్రతిస్పందన సాధారణమైనది లేదా పెరిగింది.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఫలితంగా డయాబెటిస్ ఉన్న రోగులలో గ్లూకాగాన్ ప్రసరణ యొక్క పరమాణు స్వభావం మరియు మూలం గురించి వివాదం ఉంది. ఆరోగ్యకరమైన వ్యక్తుల ప్లాస్మాలో కనీసం నాలుగు రకాల ఇమ్యునోరేయాక్టివ్ గ్లూకాగాన్ (50,000, 9,000, 3,500 మరియు 2,000 కంటే ఎక్కువ పరమాణు బరువులు) నిర్ణయించబడ్డాయి. 3500 యొక్క పరమాణు బరువు కలిగిన గ్లూకాగాన్ ప్యాంక్రియాటిక్ మూలం మరియు పూర్తి జీవసంబంధ కార్యకలాపాలను కలిగి ఉంటుంది. అర్జినిన్ మరియు సోమాటోస్టాటిన్ యొక్క అణచివేతతో ఉద్దీపనకు ప్రతిస్పందించే ఏకైక రూపం ఇది. ఫంక్షనల్ అధ్యయనాలు మరియు క్రోమాటోగ్రాఫిక్ విశ్లేషణ దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లో గ్లూకాగాన్ను ప్రసరించే ప్యాంక్రియాటిక్ మూలం యొక్క పరికల్పనకు మద్దతు ఇస్తాయి, అయితే రేడియోఇమ్యూనోఅస్సే చేత కొలవబడిన ప్లాస్మా సాంద్రతకు ఎంట్రోప్యాంక్రియాటిక్ గ్లూకాగాన్ యొక్క గణనీయమైన సహకారం కూడా అవకాశం ఉంది. దీని ప్రకారం, డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో జీర్ణశయాంతర గ్లూకాగాన్ యొక్క బేసల్ గా ration త పెరుగుతుంది.
3. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా మధుమేహం యొక్క ప్రాబల్యం
ప్యాంక్రియాటిక్ వ్యాధులకు సంబంధించి ద్వితీయ మధుమేహం యొక్క ప్రాబల్యం యొక్క డేటా చాలా తక్కువగా ఉంది, కానీ ఈ వ్యాధి సంభవం సాధారణంగా నమ్ముతున్న దానికంటే ఎక్కువగా ఉంటుంది. పాత అధ్యయనాల ప్రకారం, డయాబెటిస్ కేసులలో ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ 0.5-1.7%. ఇటీవలి నివేదికలో, 1868 జర్మన్ డయాబెటిస్ రోగులలో 9.2% కేసులలో ద్వితీయ మధుమేహం యొక్క ప్రాబల్యం అంచనా వేయబడింది, వీరి కోసం ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ లోపం మరియు అసాధారణమైన ప్యాంక్రియాటిక్ ఇమేజింగ్ డాక్యుమెంట్ చేయబడ్డాయి. ఎక్సోక్రైన్ మరియు ఎండోక్రైన్ ప్యాంక్రియాటిక్ లోపం మరియు విలక్షణమైన పదనిర్మాణ ప్యాంక్రియాటిక్ మార్పులతో 1922 ఆటోఆంటిబాడీ-నెగటివ్ రోగులలో, 8% కేసులు మాత్రమే డయాబెటిస్ మెల్లిటస్తో బాధపడుతున్నాయి, 80% కేసులలో టైప్ 2 డయాబెటిస్ కనుగొనబడింది మరియు 12% మంది రోగులలో - టైప్ 1 డయాబెటిస్. వాస్తవానికి, ఈ జనాభా సమూహంలో, 76% మంది రోగులకు దీర్ఘకాలిక ప్యాంక్రియాటైటిస్, 8% మందికి హిమోక్రోమాటోసిస్, 9% మందికి ప్యాంక్రియాటిక్ క్యాన్సర్, 4% మందికి సిస్టిక్ ఫైబ్రోసిస్ మరియు 3% కేసులలో ప్యాంక్రియాటిక్ రెసెక్షన్ జరిగింది.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ సంభవం అధికంగా మద్యం సేవించిన జనాభాలో మరియు ఉష్ణమండల దేశాలలో ఫైబ్రోకాల్క్యుల్ ప్యాంక్రియాటైటిస్ నుండి ద్వితీయ మధుమేహం 90% కి చేరుకుంటుంది, ఇది డయాబెటిస్ ఉన్న రోగులలో 15-20% వరకు ఉంటుంది. అందువల్ల, ప్యాంక్రియాటైటిస్-ప్రేరిత డయాబెటిస్ యొక్క ప్రాబల్యం బహుశా తక్కువగా అంచనా వేయబడుతుంది, ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ నిర్ధారణ తరచుగా పట్టించుకోదు మరియు రోగులు సాధారణంగా వర్గీకరించబడరు.
తీవ్రమైన ప్యాంక్రియాటైటిస్, ప్రిడియాబయాటిస్ మరియు / లేదా డయాబెటిస్ ఉన్న 1102 మంది రోగులతో కూడిన 24 కాబోయే క్లినికల్ ట్రయల్స్ 37% కేసులలో గమనించబడ్డాయి. తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత ప్రిడియాబయాటిస్, డయాబెటిస్ మెల్లిటస్ మరియు ఇన్సులిన్ చికిత్స యొక్క మొత్తం ప్రాబల్యం వరుసగా 16%, 23% మరియు 15%. తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క మొదటి ఎపిసోడ్ తర్వాత 12 నెలల్లో 15% మందిలో కొత్తగా నిర్ధారణ అయిన డయాబెటిస్ మెల్లిటస్ అభివృద్ధి చెందింది.
మరియు ప్రమాదం 5 సంవత్సరాలు గణనీయంగా పెరిగింది (సాపేక్ష ప్రమాదం 2.7). ఇన్సులిన్ చికిత్సకు సంబంధించి ఇదే విధమైన ధోరణి గమనించబడింది.
తీవ్రమైన ప్యాంక్రియాటైటిస్ ఉన్న రోగులు ఆసుపత్రి నుండి డిశ్చార్జ్ అయిన తర్వాత తరచుగా ప్రిడియాబయాటిస్ మరియు / లేదా డయాబెటిస్ను అభివృద్ధి చేస్తారు మరియు వచ్చే 5 సంవత్సరాలలో వారి మధుమేహం వచ్చే ప్రమాదం రెట్టింపు అవుతుంది.
తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత దాదాపు 40% మంది రోగులలో ప్రిడియాబెటిస్ మరియు / లేదా డయాబెటిస్ గమనించబడ్డాయి, మరియు తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత దాదాపు 25% మంది రోగులలో డయాబెటిస్ అభివృద్ధి చెందింది, వీటిలో 70% మందికి స్థిరమైన ఇన్సులిన్ చికిత్స అవసరం. అదనంగా, తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క తీవ్రత తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత ప్రిడియాబెటిస్ లేదా డయాబెటిస్ అభివృద్ధిపై తక్కువ ప్రభావాన్ని చూపుతుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ ఉన్న రోగులకు ప్రిడియాబెటిస్ (20%) మరియు డయాబెటిస్ మెల్లిటస్ (30%) రెండింటిలో కొంచెం ఎక్కువ ప్రాబల్యం ఉంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత ప్రిడియాబయాటిస్ లేదా డయాబెటిస్ వచ్చే ప్రమాదం ఎటియాలజీ, అలాగే వయస్సు మరియు లింగం నుండి స్వతంత్రంగా ఉందని మెటా-రిగ్రెషన్ విశ్లేషణ చూపించింది. తీవ్రమైన ప్యాంక్రియాటైటిస్ తరువాత ప్రారంభ కాలంలో ప్రిడియాబయాటిస్ మరియు డయాబెటిస్ రెండింటి అభివృద్ధి ఎక్కువగా కనిపిస్తుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క మొదటి ఎపిసోడ్ తర్వాత 12 నెలల్లో ప్రిడియాబయాటిస్ మరియు డయాబెటిస్ యొక్క ప్రాబల్యం వరుసగా 19% మరియు 15%. దురదృష్టవశాత్తు, ప్రీబయాబెటిస్ ఉన్న రోగులకు తీవ్రమైన ప్యాంక్రియాటైటిస్ ఉన్న రోగులను వారు డయాబెటిస్ను అభివృద్ధి చేశారో లేదో నిర్ధారించడానికి ఒక అధ్యయనం మాత్రమే ఉంది, కానీ, డయాబెటిస్పై సాహిత్యం ప్రకారం, ప్రిడియాబెటిస్ ఉన్న రోగులకు డయాబెటిస్ వచ్చే అవకాశం ఉంది.
తీవ్రమైన ప్యాంక్రియాటైటిస్ డయాబెటిస్కు గుర్తించబడిన కారణం. తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత డయాబెటిస్కు ప్రధాన కారణం నెక్రోసిస్ (శస్త్రచికిత్సతో లేదా లేకుండా) కారణంగా ప్యాంక్రియాటిక్ కణాలలో నష్టం, 70% కంటే ఎక్కువ మంది రోగులలో, నెక్రోసిస్ స్థాయి 30% మించలేదు మరియు 78% మంది రోగులు సంప్రదాయబద్ధంగా ఉన్నారు. అదనంగా, మధుమేహం వచ్చే ప్రమాదంపై వ్యాధి యొక్క తీవ్రత యొక్క ప్రభావం స్పష్టంగా కనిపించలేదు. నెక్రోసిస్కు భిన్నమైన యంత్రాంగాల వల్ల తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత మధుమేహం అభివృద్ధి చెందుతుందని ఇది సూచిస్తుంది.
ఆటో ఇమ్యూన్ లాటెంట్ డయాబెటిస్ మెల్లిటస్ మరియు టైప్ 1 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో గ్లూటామిక్ యాసిడ్ డెకార్బాక్సిలేస్ (IA2) కు ప్రతిరోధకాలు కనుగొనబడ్డాయి. తీవ్రమైన ప్యాంక్రియాటైటిస్ ఇప్పటికే డయాబెటిస్ మెల్లిటస్ అభివృద్ధి చెందే ప్రమాదం ఉన్న జన్యుపరంగా ముందస్తు వ్యక్తులలో ప్రతిచర్యకు కారణమవుతుంది. అదనంగా, స్థూలకాయం మరియు హైపర్ట్రిగ్లిజరిడెమియా వంటి కొన్ని జీవక్రియ కారకాలు రోగులను "తీవ్రమైన జీవక్రియ ప్యాంక్రియాటైటిస్" అని పిలిచే తీవ్రమైన ప్యాంక్రియాటైటిస్ అభివృద్ధి చెందే ప్రమాదం ఉందని ఇటీవల సూచించబడింది మరియు ఈ కారకాలు తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత మధుమేహం వచ్చే ప్రమాదాన్ని కూడా పెంచుతాయి.తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క మొదటి దాడికి ముందు జీవక్రియ సూచికలపై డేటా అందుబాటులో లేనందున, భవిష్యత్ అధ్యయనాలు ముందస్తుగా ఉన్న ఆటోఆంటిబాడీస్, తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత హైపర్గ్లైసీమియా మరియు డయాబెటిస్ మెల్లిటస్ అభివృద్ధికి ముందడుగు వేసే నిర్మాణాత్మక లేదా క్రియాత్మక మార్పుల గురించి ప్రశ్నలకు సమాధానం ఇవ్వవలసి ఉంటుంది.
ముందుగా ఉన్న డయాబెటిస్ మెల్లిటస్ ఉనికిని తీవ్రమైన ప్యాంక్రియాటైటిస్కు ప్రమాద కారకంగా పరిగణిస్తారు, ఇది తీవ్రమైన ప్యాంక్రియాటైటిస్తో సంబంధం ఉన్న జీవక్రియ మార్పులకు సంక్లిష్ట ఆధారాన్ని నొక్కి చెబుతుంది.
కాలక్రమేణా వ్యాధి యొక్క ధోరణిని విశ్లేషించేటప్పుడు, సాధారణంగా ప్రీడయాబెటిస్ మరియు డయాబెటిస్ యొక్క ప్రాబల్యం మరియు ముఖ్యంగా డయాబెటిస్ మెల్లిటస్ కాలక్రమేణా గణనీయంగా పెరిగాయి. డయాబెటిస్ మెల్లిటస్ యొక్క ప్రాబల్యం 45 సంవత్సరాల తరువాత విపరీతంగా పెరుగుతుందని గుర్తించాలి, మరియు కణాల పనితీరుపై వృద్ధాప్యం యొక్క ప్రభావం మరియు es బకాయం వల్ల కలిగే ఇన్సులిన్ నిరోధకత ఈ ధోరణిని పాక్షికంగా వివరించగలవు, అయినప్పటికీ, మెటరేగ్రెషన్ విశ్లేషణ వయస్సు అంత ముఖ్యమైనది కాదని తేలింది తీవ్రమైన ప్యాంక్రియాటైటిస్ తర్వాత రోగులలో. 5 సంవత్సరాల తరువాత పరీక్షించబడటానికి ముందు కొంతమంది తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క దాడులకు గురయ్యే అవకాశం ఉంది. ఇది కొన్ని అధ్యయనాలలో నివేదించబడింది, కాని చేర్చబడిన చాలా రచనలలో ఇది పరిగణనలోకి తీసుకోబడలేదు. ప్రీబయాబెటిస్ మరియు డయాబెటిస్ ప్రమాదంపై తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క పదేపదే దాడుల ప్రభావం ఫాలో-అప్ వ్యవధితో వారి ప్రాబల్యాన్ని పెంచుతుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క పదేపదే దాడులు ప్యాంక్రియాటిక్ కణాల నష్టానికి దోహదం చేస్తాయో లేదో తెలియదు, డయాబెటిస్ మెల్లిటస్ మరియు సంబంధిత పరిస్థితుల అభివృద్ధికి సాధ్యమయ్యే యంత్రాంగాన్ని ఇది పనిచేస్తుంది.
4. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా మధుమేహం యొక్క క్లినికల్ వ్యక్తీకరణలు
డయాబెటిస్ యొక్క ద్వితీయ రూపాలతో బాధపడుతున్న రోగులకు హైపర్గ్లైసీమియాతో సంబంధం ఉన్న సాధారణ లక్షణాలు ఉన్నాయి, కానీ హైపోగ్లైసీమియా యొక్క స్పష్టంగా పెరిగిన ప్రమాదం. ఇన్సులిన్ థెరపీ లేదా సల్ఫోనిలురియా drugs షధాలతో సంబంధం ఉన్న హైపోగ్లైసీమియా యొక్క ఎపిసోడ్లు చాలా సాధారణమైనవి మరియు సాధారణంగా మరింత తీవ్రమైనవి మరియు దీర్ఘకాలం ఉంటాయి, ఇది తరచూ ఆసుపత్రిలో చేరడానికి దారితీస్తుంది మరియు రోగులు మరణించే ప్రమాదం ఎక్కువగా ఉంటుంది. ప్యాంక్రియాటెక్టోమీ తర్వాత హైపోగ్లైసీమియా సర్వసాధారణం, 20-50% మంది రోగులలో మరణానికి కారణమవుతుంది. ఇటువంటి నాటకీయ చిత్రం ప్రతి-నియంత్రణ ఉల్లంఘన మరియు గ్లూకోజ్ యొక్క పునరుద్ధరణ యొక్క పరిణామం. ప్లాస్మా గ్లూకోజ్ గా ration త తగ్గడానికి శరీరం త్వరగా స్పందించలేకపోవడం గ్లూకాగాన్ యొక్క తగినంత స్రావం, తగ్గిన కాటెకోలమైన్ ప్రతిచర్య మరియు కాలేయంలో గ్లూకోజ్ ఉత్పత్తి యొక్క బలహీనమైన క్రియాశీలత కారణంగా ఉంది. హైపోగ్లైసీమిక్ ఎపిసోడ్ల సంభవం పెరుగుదల గ్లైసెమిక్ అస్థిరతతో సంబంధం కలిగి ఉంటుంది.
ప్యాంక్రియాటైటిస్ యొక్క drug షధ లేదా శస్త్రచికిత్స చికిత్స తర్వాత నిరంతర ఇథనాల్ దుర్వినియోగం డయాబెటిస్ ఉన్న రోగుల జీవక్రియ సమతుల్యతను ప్రభావితం చేస్తుంది, ఎందుకంటే ఆల్కహాల్ గ్లూకోనోజెనిసిస్ను నిరోధిస్తుంది, అడ్రినోకోర్టికోట్రోపిక్ హార్మోన్ మరియు గ్రోత్ హార్మోన్ యొక్క హైపోథాలమిక్-పిట్యూటరీ స్రావాన్ని ప్రభావితం చేస్తుంది మరియు ఇన్సులిన్ నిరోధకతను ప్రేరేపిస్తుంది. పోషకాలు తీసుకోవడం తగ్గి కాలేయ గ్లైకోజెన్ దుకాణాలు క్షీణించినట్లయితే హైపోగ్లైసీమియా ముఖ్యంగా ప్రమాదకరం.
ప్యాంక్రియాటెక్మి తర్వాత మద్యం దుర్వినియోగం హైపోగ్లైసీమియా మరియు మరణం అభివృద్ధిలో ఒక ముఖ్యమైన అంశం. ఈ రోగులలో, ఇన్సులిన్ పరిపాలన సరిగా పాటించడం తరచుగా జీవక్రియ అస్థిరతకు దోహదం చేస్తుంది.
మరోవైపు, ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్లో కెటోయాసిడోసిస్ మరియు డయాబెటిక్ కోమా అభివృద్ధి సి-పెప్టైడ్ యొక్క అవశేష స్రావం లేకుండా రోగులలో కూడా చాలా అరుదు. ఇది జరిగినప్పుడు, అవి దాదాపు ఎల్లప్పుడూ సంక్రమణ లేదా శస్త్రచికిత్స వంటి ఒత్తిడితో కూడిన పరిస్థితులతో సంబంధం కలిగి ఉంటాయి. అవశేష ఇన్సులిన్ స్రావం యొక్క గరిష్ట సమయంలో, కొవ్వు నిల్వలు క్షీణించడం మరియు తక్కువ లిపోలిసిస్ రేటు కెటోసిస్ ప్రమాదానికి తక్కువ దోహదం చేస్తాయి. కెటోసిస్కు ఇదే విధమైన ప్రతిఘటన ఉష్ణమండల డయాబెటిస్ మెల్లిటస్లో గమనించవచ్చు, ఇక్కడ పోషకాహార లోపం మరియు అసంతృప్త కొవ్వుల వినియోగం కీటోన్ శరీరాల సంశ్లేషణలో తగ్గుదలకు దోహదం చేస్తుంది. ప్యాంక్రియాటిక్ డయాబెటిస్ రోగులను కీటోయాసిడోసిస్ నుండి రక్షించడంలో గ్లూకాగాన్ లోపం యొక్క పాత్ర వివాదాస్పదమైంది. అయినప్పటికీ, కీటోసిస్ అభివృద్ధికి గ్లూకాగాన్ అవసరమే అయినప్పటికీ, దాని లోపం డయాబెటిక్ కెటోయాసిడోసిస్ యొక్క పురోగతిని ఆలస్యం చేస్తుంది లేదా నెమ్మదిస్తుంది.
తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో స్థిరమైన సంతృప్తికరమైన జీవక్రియ నియంత్రణను నిర్వహించడంలో ఇబ్బందులు "పెళుసైన మధుమేహం" విభాగంలో ఈ సమూహ వ్యాధులను చేర్చడానికి కారణమయ్యాయి.
మాలాబ్జర్పషన్తో ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ లోపం గ్లూకోజ్ నియంత్రణ యొక్క అస్థిరతకు దోహదం చేస్తుంది. స్టీటోరియా గ్లూకోజ్ మాలాబ్జర్పషన్కు కారణమవుతుంది, తద్వారా పోస్ట్ప్రాండియల్ హైపోగ్లైసీమిక్ ప్రతిచర్యలకు దోహదం చేస్తుంది, అలాగే ఇన్సులిన్ స్రావం యొక్క మార్పు. ప్యాంక్రియాటిక్ వ్యాధి ఉన్న రోగులలో డయాబెటిస్ అభివృద్ధి గణనీయమైన బరువు తగ్గడంతో ముడిపడి ఉంటుంది, తగిన ఇన్సులిన్ థెరపీతో కూడా సరిదిద్దడం కష్టం. అదనంగా, బరువు తగ్గడం మాత్రమే ఇన్సులిన్ సున్నితత్వాన్ని గణనీయంగా మారుస్తుంది.
4.1 ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ యొక్క దీర్ఘకాలిక సమస్యలు
1950 ల చివర నుండి, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ తరువాత మధుమేహం వాస్కులర్ సమస్యలతో సంబంధం కలిగి ఉండదని సాధారణంగా అర్ధం. ఈ నమ్మకాన్ని వివరించడానికి, హాజరుకాని లేదా తగ్గిన జన్యు సిద్ధత, ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ లోపం, తక్కువ సీరం కొలెస్ట్రాల్, తక్కువ కేలరీల తీసుకోవడం మొదలైన వాటితో సహా అనేక అంశాలు చెప్పబడ్డాయి. అయినప్పటికీ, రోగుల దీర్ఘకాలిక ఆయుర్దాయం కారణంగా, డయాబెటిక్ యాంజియోపతి కేసులు ఎక్కువ సేకరించబడ్డాయి.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ లేదా ప్యాంక్రియాటెక్టోమీ తర్వాత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో డయాబెటిక్ రెటినోపతి యొక్క ప్రాబల్యం ప్రారంభంలో నివేదించబడిన వాటికి భిన్నంగా ఉంటుంది. ఇటీవల, డయాబెటిక్ రెటినోపతి యొక్క మరింత ఖచ్చితమైన అంచనా 30-40% సంభవం వెల్లడించింది, ఇది టైప్ 1 డయాబెటిస్ ఉన్న రోగులలో కనిపించే మాదిరిగానే ఉంటుంది. రెటినోపతి సంభవం హైపర్గ్లైసీమియా యొక్క కాలంతో సంబంధం కలిగి ఉంటుంది. రెటినోపతి మరియు డయాబెటిస్ యొక్క సానుకూల కుటుంబ చరిత్ర, హెచ్ఎల్ఏ యాంటిజెన్లను గుర్తించే పౌన frequency పున్యం, ఐలెట్ కణాలకు ప్రతిరోధకాలు ఉండటం లేదా సి-పెప్టైడ్ యొక్క ప్లాస్మా స్థాయిల మధ్య స్పష్టమైన నమూనా లేదు.
ద్వితీయ మధుమేహంలో డయాబెటిక్ నెఫ్రోపతీ సంభవం గురించి వివాదాలు కొనసాగుతున్నాయి. కొంతమంది రచయితలు "హేమోక్రోమాటోసిస్ లేదా ప్యాంక్రియాటైటిస్తో కలిపి ఇంట్రాకాపిల్లరీ గ్లోమెరులోస్క్లెరోసిస్ యొక్క శవపరీక్ష-ధృవీకరించబడిన కేసు గురించి తెలిసిన వారిని కనుగొనలేకపోయామని నివేదించారు. అయినప్పటికీ, మధుమేహం ఉన్న రోగులలో నోడ్యులర్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క ఎక్కువ కేసులు తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్. మొత్తం ప్యాంక్రియాటెక్టోమీ ఉన్న రోగులలో డయాబెటిక్ గ్లోమెరులోపతి యొక్క కొన్ని కేసులు నివేదించబడ్డాయి, అయితే తక్కువ వ్యవధిని పరిగణించాలి డయాబెటిక్ మూత్రపిండాల నష్టం యొక్క చివరి దశలను గుర్తించడం ఎందుకు కష్టమో ఇది వివరిస్తుంది, అయితే అల్బుమినూరియా ప్రారంభానికి చాలా సంవత్సరాల ముందు ప్రారంభ కార్యాచరణ మార్పులు కనుగొనవచ్చు.అక్యూట్ లేదా క్రానిక్ ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ ఉన్న 86 మంది రోగుల శ్రేణిలో, యూరినరీ అల్బుమిన్ విసర్జన 23% మంది రోగులలో 40 mg / 24 h కంటే ఎక్కువ నిర్ణయించబడింది, మరియు అల్బుమినూరియా డయాబెటిస్ మరియు రక్తపోటు యొక్క కాలంతో సంబంధం కలిగి ఉంది, కానీ డయాబెటిస్, HLA యాంటిజెన్లు లేదా ప్లాస్మా సి-పెప్టైడ్ స్థాయిల కుటుంబ చరిత్రతో కాదు. MAU ఉన్న రోగులలో రెటినోపతి సంభవం దాదాపు రెండు రెట్లు ఎక్కువగా ఉంది, 1 టైప్ 2 డయాబెటిస్ రోగిలో వివరించిన “ఓక్యులోరెనల్” అసోసియేషన్ ప్యాంక్రియాటోజెనిక్ డయాబెటిస్లో కూడా సంభవిస్తుందని సూచిస్తుంది. మూత్రపిండాల పనిచేయకపోవడం యొక్క మరొక ప్రారంభ సంకేతం గ్లోమెరులర్ హైపర్ ఫిల్ట్రేషన్, టైప్ 1 డయాబెటిస్ మాదిరిగానే ప్యాంక్రియాటోజెనిక్ డయాబెటిస్తో కనుగొనవచ్చు. డయాబెటిక్ కిడ్నీ దెబ్బతిన్నప్పటికీ, రోజుకు 0.5 గ్రాముల కంటే ఎక్కువ అల్బుమిన్ విసర్జన స్థాయిలు లేదా మూత్రపిండ వైఫల్యం విలక్షణమైనవి కావు.
ప్యాంక్రియాటోజెనిక్ డయాబెటిస్లో న్యూరోపతి ఒక సాధారణ ఫిర్యాదు. దూర పాలిన్యూరోపతి లేదా మోనోన్యూరోపతి కేసులలో 10-20% కనుగొనబడ్డాయి మరియు బలహీనమైన ప్రసరణ వేగం యొక్క ఎలెక్ట్రోఫిజియోలాజికల్ సంకేతాలు 80% కంటే ఎక్కువ మంది రోగులలో డయాబెటిస్ మెల్లిటస్ సెకండరీ ప్యాంక్రియాటిక్ వ్యాధులలో కనిపిస్తాయి. టైప్ 1 డయాబెటిస్ మాదిరిగానే వైబ్రేషన్ సున్నితత్వం చెదిరిపోతుందని కనుగొనబడింది.
రెటినోపతి మరియు నెఫ్రోపతి రెండింటిలా కాకుండా, న్యూరోపతి మరియు డయాబెటిస్ వ్యవధి మధ్య ఎటువంటి సంబంధం లేదు. హైపర్గ్లైసీమియా (ధూమపానం, మద్యం మరియు మాలాబ్జర్ప్షన్) కాకుండా ఇతర కారకాల ప్రభావం దీనికి కారణం కావచ్చు.
అటానమిక్ నాడీ వ్యవస్థలో కూడా మార్పులు ఉన్నాయి. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ తర్వాత డయాబెటిస్ మెల్లిటస్ ఉన్న 8% మంది రోగులలో హృదయనాళ ప్రతిచర్యల యొక్క రుగ్మతలు కనుగొనబడ్డాయి, అయితే ఈ రోగులలో అదనంగా 13% మందిలో సరిహద్దు లోపం కనుగొనబడింది. అయినప్పటికీ, హైపర్గ్లైసీమియాను డయాబెటిక్ సోమాటిక్ మరియు అటానమిక్ న్యూరోపతితో పరస్పరం అనుసంధానించడంలో కొంత జాగ్రత్త వహించాలి, ఎందుకంటే ఈ వ్యక్తులలో మద్యపానం సాధారణం. అందువల్ల, ప్యాంక్రియాటిక్ వ్యాధులతో డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో న్యూరోపతి యొక్క నిజమైన వ్యాధికారక విధానం, చాలావరకు, అనేక అంశాలను కలిగి ఉంటుంది.
ప్యాంక్రియాటోజెనిక్ డయాబెటిస్లో మాక్రోఅంగియోపతి, ముఖ్యంగా మయోకార్డియల్ ఇన్ఫార్క్షన్ చాలా అరుదు. ఒక నివేదికలో, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ తర్వాత డయాబెటిస్ మెల్లిటస్ ఉన్న 25% మంది రోగులలో వాస్కులర్ సమస్యలు కనుగొనబడ్డాయి, మరియు కొన్ని అవసరమైన విచ్ఛేదనలు లేదా బైపాస్ వాస్కులర్ సర్జరీ. డయాబెటిస్ మెల్లిటస్ యొక్క తక్కువ వ్యవధి మరియు ప్యాంక్రియాటిక్ వ్యాధి అంతర్లీనంగా ఉండటం ఈ రోగులలో స్థూల సంబంధ సమస్యల ప్రాబల్యాన్ని అంచనా వేయడం కష్టతరం చేస్తుంది. అందుబాటులో ఉన్న ఒక దీర్ఘకాలిక పరిశీలన ప్రకారం, దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో హృదయనాళ మరణాల పౌన frequency పున్యం 16%, ఇది క్లాసికల్ డయాబెటిస్ కంటే తక్కువ.
5. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్తో మధుమేహం నిర్ధారణ
తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగిని సరిగ్గా నిర్ధారించడం మరియు వర్గీకరించడం ఎల్లప్పుడూ సులభం కాదు. డయాబెటిస్ మెల్లిటస్ యొక్క 1 మరియు 2 రకాలు దీర్ఘకాలిక ఉనికి ప్యాంక్రియాస్ యొక్క ఎక్సోక్రైన్ భాగం యొక్క లోపంతో కూడి ఉంటుంది, మరియు డయాబెటిస్ ఉన్న రోగులకు ఏ సందర్భంలోనైనా తీవ్రమైన మరియు / లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ వచ్చే ప్రమాదం ఉంది.
ప్యాంక్రియాటైటిస్ చరిత్ర ఉన్న రోగులు ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ పనితీరుతో సంబంధం లేకుండా టైప్ 1 లేదా టైప్ 2 డయాబెటిస్ను అభివృద్ధి చేయవచ్చు. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ ఉన్న రోగులను సరిగ్గా వర్గీకరించడానికి, ప్రస్తుతం అందుబాటులో లేని సాధారణంగా ఆమోదించబడిన రోగనిర్ధారణ ప్రమాణాలను ఏర్పాటు చేయాలి. N. ఇవాల్డ్ మరియు ఇతరులు ఈ క్రింది ప్రమాణాలను ఉపయోగించమని సూచిస్తున్నారు:
ప్రధాన ప్రమాణాలు (ఉండాలి):
- ఎక్సోక్రైన్ ప్యాంక్రియాటిక్ లోపం (మోనోక్లోనల్ మల ఎలాస్టేస్ -1 పరీక్ష లేదా ప్రత్యక్ష కార్యాచరణ పరీక్షలు)
- ఇమేజింగ్ సమయంలో ప్యాంక్రియాస్ యొక్క పాథాలజీ (ఎండోస్కోపిక్ అల్ట్రాసౌండ్, MRI, CT)
- ఆటో ఇమ్యూన్ గుర్తులతో సంబంధం ఉన్న టైప్ 1 డయాబెటిస్ లేకపోవడం
- పాలీపెప్టైడ్ యొక్క ప్యాంక్రియాటిక్ స్రావం లేదు
- బలహీనమైన ఇన్క్రెటిన్ స్రావం (ఉదా., GLP-1)
- ఇన్సులిన్ నిరోధకత లేదు (ఉదా. HOMA-IR ఇన్సులిన్ నిరోధక సూచిక)
- బలహీనమైన బీటా సెల్ ఫంక్షన్ (ఉదా. HOMA-B, C- పెప్టైడ్ / గ్లూకోజ్ నిష్పత్తి)
- తక్కువ స్థాయిలో సీరం కొవ్వు కరిగే విటమిన్లు (A, D, E మరియు K)
ఏదేమైనా, డయాబెటిస్ యొక్క కొత్త వ్యక్తీకరణలు యూరోపియన్ అసోసియేషన్ ఫర్ ది స్టడీ ఆఫ్ డయాబెటిస్ (EASD) మరియు అమెరికన్ డయాబెటిస్ అసోసియేషన్ (ADA) నిర్వచించిన ప్రమాణాలను నిజంగా ఉపయోగించాలి మరియు ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ కోసం తనిఖీ చేయాలి. కనీసం, రోగి ఒక విలక్షణమైన క్లినికల్ చిత్రాన్ని చూపిస్తే మరియు జీర్ణశయాంతర ప్రేగు నుండి వచ్చే లక్షణాల గురించి ఫిర్యాదు చేస్తే, డాక్టర్ ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ ఉనికి గురించి తెలుసుకోవాలి మరియు తదుపరి రోగ నిర్ధారణను ప్రారంభించాలి.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న ఏ రోగి అయినా ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ అభివృద్ధి కోసం పర్యవేక్షించాలి. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగుల ప్రారంభ అంచనాలో ఉపవాసం గ్లైసెమియా మరియు హెచ్బిఎ 1 సి యొక్క అంచనా ఉండాలి. ఈ అధ్యయనాలు కనీసం ఏటా పునరావృతం చేయాలి. వాటిలో దేనితోనైనా రోగలక్షణ పరిశోధనలు మరింత రోగ నిర్ధారణ అవసరం. పరీక్ష ఫలితాలు బలహీనమైన గ్లూకోస్ టాలరెన్స్ను సూచిస్తే, నోటి గ్లూకోస్ టాలరెన్స్ పరీక్షను మరింత సిఫార్సు చేస్తారు. తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా టైప్ 2 డయాబెటిస్ మెల్లిటస్ మరియు డయాబెటిస్ మెల్లిటస్ మధ్య తేడాను గుర్తించడంలో ఇన్సులిన్ మరియు / లేదా సి-పెప్టైడ్ స్థాయిల యొక్క సారూప్య విశ్లేషణ ఉపయోగపడుతుంది.
ఇన్సులిన్-ప్రేరిత హైపోగ్లైసీమియా, స్రావం కషాయం లేదా పోషకాల మిశ్రమానికి ప్యాంక్రియాటిక్ పాలీపెప్టైడ్ యొక్క ప్రతిస్పందనను అంచనా వేయడం అదనపు రోగనిర్ధారణ ఆసక్తిని కలిగి ఉంటుంది. ప్యాంక్రియాటిక్ పాలీపెప్టైడ్ యొక్క ప్రతిస్పందన లేకపోవడం ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ను టైప్ 1 నుండి వేరు చేయడానికి అనుమతిస్తుంది, మరియు టైప్ 2 నుండి తీవ్రమైన లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ కారణంగా డయాబెటిస్ను ప్యాంక్రియాటిక్ పాలీపెప్టైడ్ యొక్క ఎత్తైన స్థాయిలతో వేరు చేయవచ్చు. ప్యాంక్రియాటిక్ ఇన్క్రెటిన్ స్రావం యొక్క క్రమబద్ధమైన నిర్ణయం మరియు రోజువారీ ఆచరణలో ప్యాంక్రియాటిక్ పాలీపెప్టైడ్ యొక్క ప్రతిస్పందన, అయితే, సాధ్యం కాదు.
6. ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ యొక్క చికిత్సా అంశాలు
డయాబెటిస్ మెల్లిటస్ చికిత్స యొక్క ప్రధాన లక్ష్యాలు, దాని రకంతో సంబంధం లేకుండా: వ్యాధి యొక్క ఆత్మాశ్రయ మరియు ఆబ్జెక్టివ్ లక్షణాలను తొలగించడం, డయాబెటిక్ కోమాను నివారించడం, డయాబెటిస్ మెల్లిటస్ (డయాబెటిక్ నెఫ్రోపతి మరియు రెటినోపతి, న్యూరోపతి, మొదలైనవి) యొక్క చివరి సమస్యల యొక్క పురోగతిని నిరోధించడం మరియు మందగించడం. ఆధునిక ఆలోచనల ప్రకారం, ఆరోగ్యకరమైన వ్యక్తులకు గ్లైసెమియా స్థాయిని సాధ్యమైనంత దగ్గరగా సాధించి, నిర్వహించేటప్పుడు, వ్యాధి యొక్క ఆత్మాశ్రయ మరియు ఆబ్జెక్టివ్ లక్షణాలను తొలగించేటప్పుడు పనుల పరిష్కారం సాధ్యమవుతుంది.
ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ యొక్క ఆహారం టైప్ 1 డయాబెటిస్ మెల్లిటస్కు అనుగుణంగా ఉంటుంది, మాలాబ్జర్ప్షన్, విటమిన్ల లోపం మరియు ట్రేస్ ఎలిమెంట్లను సరిదిద్దవలసిన అవసరాన్ని మినహాయించి, పాక్షిక పోషణ యొక్క నియామకం హైపోగ్లైసీమియా నివారణను అందిస్తుంది.
తీవ్రమైన ప్యాంక్రియాటైటిస్ 50% మంది రోగులలో గణనీయమైన హైపర్గ్లైసీమియాతో ఉంటుంది, మరియు కొన్నిసార్లు కీటోసిస్ లేదా డయాబెటిక్ కోమా కూడా అభివృద్ధి చెందుతాయి. ముఖ్యమైన హైపర్గ్లైసీమియా, కీటోసిస్ లేదా కోమా విషయంలో, ప్లాస్మా గ్లూకోజ్ గా ration త, ఎలక్ట్రోలైట్స్, కీటోన్స్ మరియు ఇతర జీవక్రియ పారామితులను జాగ్రత్తగా పర్యవేక్షించడం అవసరం, ఇంట్రావీనస్ ఫ్లూయిడ్ అడ్మినిస్ట్రేషన్ మరియు ఇన్సులిన్ కషాయాలతో పాటు డయాబెటిక్ కెటోయాసిడోసిస్ చికిత్స యొక్క శాస్త్రీయ సూత్రాలకు అనుగుణంగా.
డయాబెటిస్ లేని రోగులలో కూడా సరైన పోషక మద్దతుకు హైపర్గ్లైసీమియా ప్రధాన అడ్డంకిగా పరిగణించబడుతుంది. అందువల్ల, కృత్రిమ పోషణ సమయంలో ఇన్సులిన్ యొక్క తగినంత సరఫరా అవసరం, దీర్ఘకాలం పనిచేసే ఇన్సులిన్ అనలాగ్ల యొక్క పేరెంటరల్ లేదా సబ్కటానియస్ పరిపాలనను ఉపయోగించడం.తీవ్రమైన అక్యూట్ ప్యాంక్రియాటైటిస్ ఉన్న రోగులను ఇంటెన్సివ్ కేర్ యూనిట్లోని వైద్యుల మల్టీడిసిప్లినరీ బృందం నిర్వహించాలని సిఫార్సు చేయబడింది.
తీవ్రమైన ఫుల్మినెంట్ ప్యాంక్రియాటైటిస్ ఉన్న రోగులకు, ప్యాంక్రియాటిక్ రెసెక్షన్ కాకుండా కన్జర్వేటివ్ థెరపీని సిఫారసు చేయాలి, ఎందుకంటే తరువాతి మధుమేహం ఎక్కువగా ఉంటుంది. అన్ని సందర్భాల్లో, తీవ్రమైన ప్యాంక్రియాటైటిస్ యొక్క ఎపిసోడ్ తర్వాత 3-6 నెలల తర్వాత గ్లూకోస్ టాలరెన్స్ అంచనా వేయాలి.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ లేదా పాక్షిక ప్యాంక్రియాటెక్టోమీ ఉన్న రోగులలో, గ్లూకాగాన్ లేదా ఆహారం తీసుకోవడం పట్ల సంతృప్తికరమైన సి-పెప్టైడ్ ప్రతిస్పందనను ఇప్పటికీ కొనసాగించే వ్యక్తులకు నోటి హైపోగ్లైసీమిక్ ఏజెంట్లు సూచించబడతాయి. తీవ్రమైన హైపోగ్లైసీమియా ప్రమాదాన్ని తగ్గించడానికి దీర్ఘకాలికంగా పనిచేసే సల్ఫోనిలురియాస్ కంటే చిన్నది. అయినప్పటికీ, క్రియాత్మక కాలేయ నమూనాలలో మార్పులతో రోగులలో నోటి ations షధాలను ఉపయోగించినప్పుడు జాగ్రత్త వహించాలి. ఇటీవల, జిఎల్పి -1 మరియు డిపెప్టిడైల్ పెప్టిడేస్ 4 ఇన్హిబిటర్లను ఉపయోగించే అవకాశం సూచించబడింది, ఎందుకంటే వాటి ప్లాస్మా గ్లూకోజ్ తగ్గించే ప్రభావం హైపోగ్లైసీమియా ప్రమాదాన్ని పెంచుతుందని అనిపించదు. అయినప్పటికీ, కొన్ని ఆందోళనలు ఉన్నాయి, ఎందుకంటే ప్యాంక్రియాటైటిస్ అభివృద్ధి చెందే ప్రమాదం ఉందా అనేది ఇంకా స్పష్టంగా తెలియదు, బహుశా ఇన్క్రెటిన్ థెరపీ వాడకంతో సంబంధం కలిగి ఉంటుంది.
టైప్ 1 డయాబెటిస్ ఉన్న రోగుల కంటే, ముఖ్యంగా రాత్రి సమయంలో ఇన్సులిన్ అవసరం తక్కువగా ఉన్నప్పటికీ, మొత్తం ప్యాంక్రియాటెక్టోమీ తర్వాత ఇన్సులిన్ చికిత్స అవసరం. దీనికి విరుద్ధంగా, పోస్ట్ప్రాండియల్ ఇన్సులిన్ అవసరం ఎక్కువగా ఉండవచ్చు. మొత్తం ప్యాంక్రియాటెక్టోమీ ఉన్న రోగులలో ఇది ప్రత్యేకంగా వర్తిస్తుంది, అయితే దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ లేదా పాక్షిక ప్యాంక్రియాటెక్టోమీ ఉన్న ఇన్సులిన్-ఆధారిత రోగులకు సాధారణంగా టైప్ 1 డయాబెటిస్ మాదిరిగానే ఇన్సులిన్ అవసరాలు ఉంటాయి. రాత్రిపూట మరియు ఖాళీ కడుపుతో హైపర్గ్లైసీమియాను నియంత్రించడానికి ఇన్సులిన్ యొక్క సుదీర్ఘమైన సాయంత్రం మోతాదు వాడాలి. లాంగ్-యాక్టింగ్ అనలాగ్లు ఇన్సులిన్ ఎన్పిహెచ్తో పోలిస్తే రాత్రిపూట హైపోగ్లైసీమియా ప్రమాదాన్ని తగ్గిస్తాయి, కాబట్టి మొదటిదానికి ప్రాధాన్యత ఇవ్వాలి. అందువల్ల, చిన్న మరియు పొడవైన నటన ఇన్సులిన్ అనలాగ్లతో కూడిన క్లాసిక్ బేసల్-బోలస్ నియమావళి తగినది కావచ్చు. అధిక ప్రేరేపిత మరియు విద్యావంతులైన రోగులలో, నిరంతర సబ్కటానియస్ ఇన్ఫ్యూషన్ ద్వారా ఇన్సులిన్ చికిత్స విజయవంతంగా జీవక్రియ నియంత్రణను సాధించడానికి విజయవంతంగా ఉపయోగించబడుతుంది, అదే సమయంలో హైపోగ్లైసీమియా మరియు కెటోసిస్ను నివారించవచ్చు.
ఎంచుకున్న చికిత్సతో సంబంధం లేకుండా, హైపోగ్లైసీమియా ప్రధాన ప్రమాదంగా ఉంది. హైపోగ్లైసీమిక్ సంఘటనల యొక్క ఫ్రీక్వెన్సీ మరియు తీవ్రత పెరుగుదల అదనపు ఇన్సులిన్, ఇన్సులిన్ సెన్సిటివిటీ, బలహీనమైన కౌంటర్ రెగ్యులేషన్, తగినంత ఆహారం లేదా పోషకాలను గ్రహించడం, ఆల్కహాల్ వినియోగం మరియు కాలేయ వ్యాధులతో సహా అనేక కారకాల కలయిక యొక్క పరిణామం. మొత్తం ప్యాంక్రియాటెక్టోమీ ఉన్న రోగులలో ప్రాణాంతక హైపోగ్లైసీమియా ప్రమాదం ఎక్కువగా ఉంటుంది మరియు ఇది సురక్షితమైన శస్త్రచికిత్స మరియు drug షధ పద్ధతుల కోసం అన్వేషణను ప్రేరేపించింది. అందువల్ల, డుయోడెనమ్ మరియు పైలోరస్ యొక్క సంరక్షణ మరింత స్థిరమైన జీవక్రియ నియంత్రణకు మరియు హైపోగ్లైసీమియా యొక్క ఎపిసోడ్ల తగ్గింపుకు హామీ ఇస్తుంది. హైపోగ్లైసీమిక్ ప్రతిచర్యలు, అవి సంభవిస్తే, దూకుడుగా చికిత్స చేయాలి మరియు వాటి కారణాలు మరియు యంత్రాంగాలను జాగ్రత్తగా పరిశీలించి రోగులకు వివరించాలి. తీవ్రమైన హైపోగ్లైసీమియా సంభవించకుండా ఉండటానికి రోగులకు శిక్షణ ఇవ్వాలి, మద్యం తిరస్కరించడం, శారీరక శ్రమను పెంచడం, పాక్షికంగా తినడం మరియు ఎంజైమ్ పున the స్థాపన చికిత్సకు కట్టుబడి ఉండటం వంటి వాటిపై దృష్టి పెట్టాలి. ఇటీవల, ఇన్సులిన్ ఆధారపడకుండా నిరోధించడానికి ఐలెట్ ఆటోట్రాన్స్ప్లాంటేషన్ ప్రతిపాదించబడింది. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ చికిత్స కోసం మొత్తం ప్యాంక్రియాటెక్టోమీని చేసిన తరువాత 13 సంవత్సరాల వరకు స్థిరమైన బీటా-సెల్ పనితీరు మరియు మంచి గ్లైసెమిక్ నియంత్రణను ఐలెట్ ఆటోట్రాన్స్ప్లాంటేషన్ నిర్ధారిస్తుంది.
ప్యాంక్రియాటిక్ వ్యాధులతో బాధపడుతున్న రోగులలో డయాబెటిస్ యొక్క తీవ్రమైన "పెళుసుదనం" కారణంగా, రోగి విద్య మరియు రక్తంలో గ్లూకోజ్ స్థాయిలను స్వీయ పర్యవేక్షణ చాలా ముఖ్యమైనవి. ఇంటి గ్లూకోజ్ యొక్క కఠినమైన నియంత్రణ మరియు చిన్న మోతాదుల ఇన్సులిన్ యొక్క పరిపాలన, ఇంటెన్సివ్ విద్యా కార్యక్రమాలతో పాటు, ఈ రోగులలో మంచి, స్థిరమైన జీవక్రియ నియంత్రణకు దారితీస్తుంది. అయినప్పటికీ, పోషక స్థితిని సరిదిద్దడం మరియు రోగి యొక్క ఆల్కహాల్ ఉపసంహరణతో సహా నిర్దిష్ట దశలతో వారు తప్పనిసరిగా ఉండాలి. అధికంగా మద్యం సేవించడం వల్ల ప్రగతిశీల కాలేయ దెబ్బతింటుంది, ఇది ఒక్కటే జీవక్రియ నియంత్రణను దెబ్బతీస్తుంది.
స్టీటోరియాతో బలహీనమైన శోషణ ఇన్క్రెటిన్ వ్యవస్థ యొక్క రుగ్మతల ద్వారా హైపోగ్లైసీమియా మరియు బలహీనమైన ఇన్సులిన్ స్రావం ప్రమాదాన్ని పెంచుతుంది. ప్యాంక్రియాటోజెనిక్ డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, రోజుకు 20 గ్రాముల కన్నా తక్కువ మలం ఉన్న కొవ్వు విడుదలను తగ్గించడానికి యాసిడ్-రెసిస్టెంట్ drugs షధాలతో ఎంజైమ్ థెరపీని అందించాలి. గ్యాస్ట్రిక్ యాసిడ్ స్రావం తగ్గడం ప్యాంక్రియాటిక్ ఎంజైమ్ల క్షీణతను తగ్గిస్తుంది కాబట్టి హెచ్ 2 రిసెప్టర్ విరోధులతో సారూప్య చికిత్స సిఫార్సు చేయబడింది. సంక్లిష్ట కార్బోహైడ్రేట్లు అధికంగా మరియు తక్కువ కొవ్వు ఉన్న అధిక కేలరీల ఆహారం (రోజుకు 2500 కిలో కేలరీలు) సిఫార్సు చేయబడింది. దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో, కొవ్వు తీసుకోవడం వల్ల కడుపు నొప్పి యొక్క ఫ్రీక్వెన్సీ మరియు తీవ్రత పెరుగుతుంది. అందువల్ల, కొవ్వు తీసుకోవడం మొత్తం కేలరీల తీసుకోవడం 20-25% మించకూడదు. 3 ప్రధాన భోజనం మరియు 2 లేదా 3 ఇంటర్మీడియట్ స్నాక్స్ తో, సేవలు చిన్నవిగా మరియు తరచూ భోజనం చేయాలి. అవసరమైతే, ఆహారాన్ని ఎలక్ట్రోలైట్స్, కాల్షియం, విటమిన్ డి మరియు పొటాషియంతో భర్తీ చేయాలి. గ్యాస్ట్రెక్టోమీ తర్వాత వేగవంతమైన పేగు రవాణా మరియు డంపింగ్ సిండ్రోమ్ కూడా మాలాబ్జర్పషన్ మరియు అస్థిర జీవక్రియ నియంత్రణకు దోహదం చేస్తుంది. చివరగా, డయాబెటిస్ మెల్లిటస్ సెకండరీ నుండి పొందిన ప్యాంక్రియాటిక్ వ్యాధి ఉన్న కొంతమంది రోగులలో, హైపోగ్లైసీమియా యొక్క అధిక ప్రమాదం కారణంగా సరైన జీవక్రియ నియంత్రణను సాధించడం కష్టం. తరచుగా హైపోగ్లైసీమిక్ ప్రతిచర్యలను నివారించడానికి మరియు జీవన నాణ్యతను మెరుగుపరచడానికి ప్లాస్మా గ్లూకోజ్ స్థాయిలను సాధారణం కంటే కొంచెం ఎక్కువగా ఉంచడం అవసరం. ఈ రోగులలో చాలామంది ఆయుర్దాయం మరియు డయాబెటిక్ సమస్యలను అభివృద్ధి చేసే ప్రమాదాన్ని తగ్గించారని గుర్తుంచుకోవాలి. కీటోయాసిడోసిస్ చాలా అరుదుగా సంభవించినప్పటికీ, ఇది అకస్మాత్తుగా ఒత్తిడిలో (ఇన్ఫెక్షన్, శస్త్రచికిత్స మొదలైనవి) అభివృద్ధి చెందుతుంది మరియు ఇన్సులిన్ మోతాదుల యొక్క సరైన సర్దుబాటు అవసరం.
ప్యాంక్రియాటైటిస్ రకాలు
ఈ వ్యాధి తీవ్రమైన మరియు దీర్ఘకాలిక రూపాల్లో సంభవిస్తుంది.
తీవ్రమైన రూపంలో, మంట కారణంగా, ప్యాంక్రియాటిక్ రసం డుయోడెనమ్ యొక్క ల్యూమన్లోకి వెళ్ళదు, కానీ ప్యాంక్రియాస్ యొక్క కణజాలాలను జీర్ణం చేస్తుంది. ఈ ప్రక్రియ వ్యాధిగ్రస్తుల కణాలలో నెక్రోటిక్ మార్పులకు కారణమవుతుంది మరియు ముఖ్యంగా తీవ్రమైన సందర్భాల్లో, మొత్తం గ్రంథి యొక్క పూర్తి మరణం.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్, కారణాన్ని బట్టి, ఈ క్రింది విధంగా వర్గీకరించబడింది:
- ప్రాథమిక - వాస్తవానికి క్లోమం లో కొన్ని కారణాల వల్ల తలెత్తుతుంది.
- సెకండరీ - ఇతర అవయవాల వ్యాధుల పరిణామం: కోలేసిస్టిటిస్, అల్సర్స్, ఎంట్రోకోలైటిస్.
- పోస్ట్ ట్రామాటిక్ - యాంత్రిక బహిర్గతం లేదా శస్త్రచికిత్స యొక్క పరిణామం. డయాబెటిస్ యొక్క విధానం
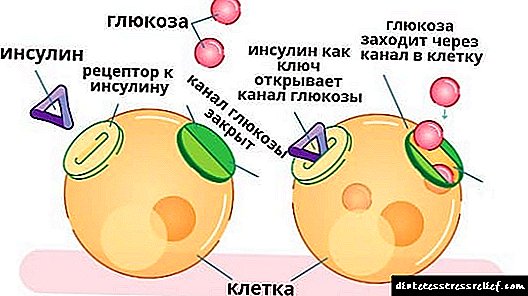
ప్యాంక్రియాటైటిస్తో టైప్ 1 డయాబెటిస్ మెల్లిటస్, ఎర్రబడిన ప్యాంక్రియాటిక్ నాళాలు జీర్ణ ఎంజైమ్లను డుయోడెనమ్ 12 యొక్క ల్యూమన్లోకి పంపించవు మరియు స్వీయ-జీర్ణక్రియ ప్రారంభమవుతుంది, కణజాల కణజాలం కొవ్వుగా మారుతుంది, అవయవ శకలాలు సంపూర్ణంగా మరణిస్తాయి. శరీరం సంపూర్ణ ఇన్సులిన్ లోపాన్ని అనుభవిస్తుంది, మరియు రక్తంలో గ్లూకోజ్ స్థాయి పెరుగుతుంది, ఇది శరీర వ్యవస్థలన్నింటినీ వినాశకరంగా ప్రభావితం చేస్తుంది.
టైప్ 2 డయాబెటిస్ తగినంత ఇన్సులిన్ ఉత్పత్తితో సంభవిస్తుంది. కానీ జీవక్రియ యంత్రాంగాల ఉల్లంఘన కారణంగా, ఇది దాని ప్రధాన పనిని నెరవేర్చదు, సాపేక్ష కొరతను సృష్టిస్తుంది.
రోగలక్షణ మార్పులు కాలక్రమేణా పేరుకుపోతాయి మరియు నాలుగు దశలుగా విభజించబడ్డాయి:
- మొదటి దశలో, స్వల్పకాలిక ప్రకోపణలు సుదీర్ఘమైన లాల్స్తో కలుస్తాయి. గ్రంథిలో, దీర్ఘకాలిక మంట ఏర్పడుతుంది, ప్రధానంగా అరుదైన నొప్పి సిండ్రోమ్లతో ఆలస్యంగా ప్రవహిస్తుంది. ఈ కాలం 10-15 సంవత్సరాల వరకు ఉంటుంది.
- రెండవ దశ జీర్ణవ్యవస్థ యొక్క మరింత స్పష్టమైన పనిచేయకపోవడం ద్వారా వర్గీకరించబడుతుంది. మంట రక్తంలోకి ఇన్సులిన్ అనియంత్రితంగా విడుదల చేయడాన్ని రేకెత్తిస్తుంది, ఇది తాత్కాలిక హైపోగ్లైసీమియాకు కూడా దారితీస్తుంది. బలహీనమైన మలం, వికారం, ఆకలి తగ్గడం, జీర్ణశయాంతర ప్రేగులోని అన్ని విభాగాలలో గ్యాస్ ఏర్పడటం వల్ల సాధారణ పరిస్థితి సంక్లిష్టంగా ఉంటుంది.
- క్లోమం యొక్క కార్యాచరణ విమర్శనాత్మకంగా తగ్గుతుంది. మరియు, ఖాళీ కడుపులో ఉంటే, పరీక్షలు విచలనాలను వెల్లడించవు, అప్పుడు తినడం తరువాత, రక్త ప్లాస్మాలోని గ్లూకోజ్ సాధారణ సమయ వ్యవధికి మించి నిర్ణయించబడుతుంది.
- మరియు చివరి దశలో, ద్వితీయ మధుమేహం ఏర్పడుతుంది, ఇది దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో మూడవ వంతు మందిని ప్రభావితం చేస్తుంది.
దీర్ఘకాలిక ప్యాంక్రియాటైటిస్లో డయాబెటిస్ కోర్సు యొక్క లక్షణాలు
ఒకటి కంటే రెండు వ్యాధులు చికిత్స చేయటం చాలా కష్టమని తేల్చడం తార్కికంగా ఉంటుంది. కానీ అభ్యాసం అటువంటి తీర్మానం యొక్క వైఫల్యాన్ని చూపుతుంది. ద్వితీయ ప్రక్రియ అనేక లక్షణాలను కలిగి ఉంది, దీనికి ధన్యవాదాలు బాగా నయం చేయవచ్చు:
- దాదాపు కెటోయాసిటోసిస్ లేకుండా,
- ఇన్సులిన్ చికిత్స తరచుగా హైపోగ్లైసీమియాకు దారితీస్తుంది,
- తక్కువ కార్బ్ డైట్లకు మంచిది,
- మొదటి దశలో, డయాబెటిస్ కోసం నోటి మందులు చాలా సమర్థవంతంగా నయమవుతాయి. ప్యాంక్రియాటిక్ డయాబెటిస్ మెల్లిటస్ నివారణ మరియు చికిత్స
ప్రతి దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ తప్పనిసరిగా మధుమేహం అభివృద్ధికి కారణం కాదు. సరైన చికిత్స మరియు కఠినమైన ఆహారంతో, మీరు ప్యాంక్రియాస్ను మెరుగుపరచడమే కాకుండా, మధుమేహం రాకుండా నిరోధించవచ్చు.
డాక్టర్ ఎండోక్రినాలజిస్ట్ ప్రతి వ్యక్తి కేసులో వ్యక్తిగత చికిత్సను ఎంచుకుంటాడు. గ్రంథి ద్వారా జీర్ణ ఎంజైమ్ల ఉత్పత్తి సూచికలను బట్టి, సమర్థుడైన నిపుణుడు ఇలాంటి చర్య యొక్క ఎంజైమ్ల ఆధారంగా పున the స్థాపన చికిత్సను సూచిస్తాడు. అవసరమైతే ఇన్సులిన్ ఇంజెక్షన్లు.
ప్యాంక్రియాటైటిస్ మరియు డయాబెటిస్కు పోషకాహారం

సరైన చికిత్స మరియు ఆహారాన్ని కఠినంగా పాటించడం ఈ తీవ్రమైన వ్యాధుల నుండి పూర్తిగా నయం కావడానికి దారితీస్తుందని మీరు తెలుసుకోవాలి. తరచుగా మరియు చిన్న భాగాలలో తినండి - భోజనానికి 250-300 గ్రాములు. ప్రోటీన్లు కలిగిన ఉత్పత్తులకు ప్రాధాన్యత ఇవ్వండి: సోయా, గుడ్డు తెలుపు, మాంసం, చేపలు, కాయలు.
గ్యాస్ట్రిక్ రసం వేగంగా స్రవించే రెచ్చగొట్టే ఆమ్ల ఆహారాల నుండి తొలగించండి: ఆమ్ల, కారంగా, పొగబెట్టిన, వేయించిన, ఆల్కహాల్ కలిగి, చాలా వేడిగా లేదా చల్లగా ఉంటుంది. ఒక్క మాటలో చెప్పాలంటే, అన్ని వంటకాలు. ఇది ప్యాంక్రియాటిక్ స్రావం మీద అదనపు ఒత్తిడిని కలిగిస్తుంది.
ఆహారాన్ని వేడి లేదా చల్లగా కాకుండా, ఆవిరితో మరియు వెచ్చగా తీసుకుంటారు.
సరైన ఆహారాన్ని స్వతంత్రంగా ఎన్నుకోవడం కష్టమైతే, మీరు పేర్లతో సేకరించిన ప్రత్యేకంగా రూపొందించిన ఆహార సిఫార్సులను దరఖాస్తు చేసుకోవచ్చు: ప్యాంక్రియాటైటిస్ ఉన్న రోగులకు టేబుల్ నంబర్ 5 మరియు డయాబెటిస్ ఉన్నవారికి టేబుల్ నెంబర్ 9. కానీ ఈ లేదా ఆ ఆహారాన్ని ఎంచుకునే ముందు, మీ వైద్యుడిని సంప్రదించడం అవసరం.
వ్యాధి యొక్క కోర్సు యొక్క అన్ని లక్షణాలను మరియు రోగి యొక్క సాధారణ పరిస్థితిని మాత్రమే పరిగణనలోకి తీసుకుంటే, డాక్టర్ పోషణపై అత్యంత ఖచ్చితమైన సిఫార్సులను ఇస్తాడు.
ఉత్పత్తి ఎంపిక
వ్యాధి యొక్క వివిధ కాలాలలో, ఆహారం కొద్దిగా మారవచ్చు. కాబట్టి, ఉదాహరణకు, బియ్యం, వోట్మీల్ మరియు సెమోలినా ఆధారంగా తీపి మరియు పుల్లని పండ్లు లేదా వంటకాలు దీర్ఘకాలిక ఉపశమన కాలంలో చాలా ఆమోదయోగ్యమైనవి, వ్యాధి తీవ్రతరం అయినప్పుడు పూర్తిగా మినహాయించబడతాయి.
ప్రతి రోగికి తగిన ఉత్పత్తులను వ్యక్తిగతంగా ఎన్నుకోవాలి, పరిగణనలోకి తీసుకోవాలి:
- వ్యక్తిగత ప్రాధాన్యతలు
- గ్లూకోజ్ తీసుకోవడం
- ఏదైనా పదార్థాలకు అసహనం
- పోషకాల పాక్షిక శోషణ యొక్క దిద్దుబాటు.

తీవ్రమైన కాలంలో, అధిక చక్కెర పదార్థాలు, కొవ్వు మరియు పొగబెట్టిన ఆహారాలు, రొట్టెలు, వేయించిన ఆహారాలు, తృణధాన్యాలు: బియ్యం, వోట్మీల్, సెమోలినా, ముడి పండ్లు మరియు కూరగాయలు, వైట్ బ్రెడ్ కలిగిన వంటకాలు తినడం ఖచ్చితంగా నిషేధించబడింది.
కూరగాయల నూనెల విషయానికొస్తే, వైద్యం చేసే లక్షణాలను కలిగి ఉన్న మొదటి కోల్డ్ ప్రెస్ యొక్క సహేతుకమైన మొత్తంలో, లిన్సీడ్ మరియు ఆలివ్ వాడటం మంచిది. ఇది తక్కువ కొవ్వు పదార్థంతో పాలను కూడా పాడు చేస్తుంది. పాలు శరీరాన్ని విటమిన్లు, ఖనిజాలతో సమృద్ధి చేస్తుంది మరియు జీర్ణవ్యవస్థలోని తాపజనక ప్రక్రియల నుండి ఉపశమనం పొందుతుంది.
దురదృష్టవశాత్తు, ప్రజలు ఆరోగ్యం యొక్క పూర్తి విలువను అర్థం చేసుకుని, వారు ఇప్పటికీ "ఒక చెంచాతో వారి సమాధిని తవ్వుతారు." కానీ అదే జానపద జ్ఞానం క్లోమం సమస్యలకు చాలా కాలం నుండి ఒక సాధారణ పరిష్కారాన్ని కనుగొంది - ఆకలి, చలి మరియు శాంతి.
ఈ సరళమైన నియమానికి కట్టుబడి, ప్రత్యేకంగా ఎంచుకున్న చికిత్సను అనుసరిస్తే, చాలా మంది రోగులు అనేక రోగాలను అధిగమించి ఆరోగ్యకరమైన, పూర్తి స్థితికి తిరిగి రావచ్చు.