రిన్సులిన్ NPH అంటే ఏమిటి: of షధ లక్షణాలు, దాని అనలాగ్లు, ఉపయోగం యొక్క v చిత్యం
ప్రకటన ఎలియాస్ డెల్గాడో నోవో నార్డిస్క్, లిల్లీ, సనోఫీ-అవెంటిస్, నోవార్టిస్, ఎంఎస్డి, బేయర్, జిఎస్కె మరియు ఫైజర్ నుండి గ్రాంట్లు అందుకున్నారు.
Http://wileyonlinelibrary.com/onlineopen#OnlineOpen_Terms వద్ద పేర్కొన్న నిబంధనల క్రింద ఈ వ్యాసం యొక్క పునర్వినియోగం అనుమతించబడుతుంది
స్పెయిన్లో క్లినికల్ ప్రాక్టీస్లో టైప్ 2 డయాబెటిస్ మెల్లిటస్ (టి 2 డిఎం) ఉన్న రోగులలో గ్లార్జిన్ ఇన్సులిన్ ట్రీట్మెంట్ నియమావళి (గ్లార్జిన్) యొక్క సామర్థ్యాన్ని మేము పరిశీలించాము.
ఇది తటస్థ హేగాడోర్న్ ప్రోటామైన్ (ఎన్పిహెచ్) అందుకున్న 1,482 మంది రోగులపై పునరాలోచన, రిజిస్ట్రీ ఆధారిత అధ్యయనం, వారు గ్లార్జిన్కు మారారు లేదా పరిశోధకుల అభీష్టానుసారం ఎన్పిహెచ్కు మద్దతు ఇచ్చారు. 4-9 నెలల పరిశీలనలో HbA1c లో మార్పు మరియు హైపోగ్లైసీమియా సంభవం ప్రధాన ఫలితాలు.
చికిత్సను మార్చడానికి ముందు, గ్లార్జైన్ మరియు NPH సమూహానికి వ్యతిరేకంగా HbA1c యొక్క సగటు ± ప్రామాణిక విచలనం అధ్వాన్నంగా ఉంది (వరుసగా 8.3 ± 1.2% మరియు 7.9 ± 1.1%, p 1% ప్రారంభ ఇన్సులిన్ ప్రీట్రీట్మెంట్ అధిక స్థాయిలో ఉన్నప్పటికీ స్థాయి.
రిన్సులిన్ ® NPH యొక్క లక్షణాలు
రక్తంలో గ్లూకోజ్ స్థాయిని రోజంతా దాని సాధారణ విలువలలో (3.9-5.5 mmol / l) స్థిరంగా నిర్వహించడానికి వివిధ రకాల హార్మోన్ల మందులు ఉన్నాయి. అల్ట్రాషార్ట్, షార్ట్, మీడియం, పొడవైన మరియు సుదీర్ఘమైన ఇన్సులిన్లు (ఇక్కడ మరింత చదవండి) - వివిధ క్రియాశీల పదార్ధాలు మరియు దాని చర్య యొక్క వివిధ కాలాలతో వారు by షధాల ద్వారా ప్రాతినిధ్యం వహిస్తారు.
 వివిధ రకాల ఇన్సులిన్ యొక్క చర్య వ్యవధి యొక్క పోలిక
వివిధ రకాల ఇన్సులిన్ యొక్క చర్య వ్యవధి యొక్క పోలిక
రిన్సులిన్ NPH అనేది మానవ ఇన్సులిన్ యొక్క DNA పున omb సంయోగం, ఇది అనేక సహాయక పదార్ధాలతో కలిపి నీటిలో కరిగించబడుతుంది. "NPH" అనే సంక్షిప్తీకరణ హేగెడార్న్ న్యూట్రల్ ప్రోటామైన్, డేన్స్ హన్స్ హగెడ్రాన్ చేత సృష్టించబడిన పదార్ధం, దీని ప్రత్యేక లక్షణం కృత్రిమంగా సంశ్లేషణ చేయబడిన మానవ ఇన్సులిన్ హార్మోన్ మరియు ప్రోటామైన్ యొక్క సమాన (ఐసోఫేన్) కంటెంట్.
ఈ కారణంగా, NPH ఉపసర్గ ఉన్న for షధాల కోసం కొన్ని సూచనలలో, క్రియాశీల పదార్ధం ఇన్సులిన్-ఐసోఫాన్ గా సూచించబడుతుంది. ఇన్సులిన్ రిన్సులిన్ NPH మీడియం-యాక్టింగ్ ఇన్సులిన్ హార్మోన్లను సూచిస్తుంది.
దాని ప్రధాన లక్షణాలు ఇక్కడ ఉన్నాయి:
- Of షధం యొక్క c షధ డైనమిక్స్ నిర్దిష్ట మోతాదు, పద్ధతి మరియు పరిపాలన స్థలంపై ఆధారపడి ఉంటుంది. ఈ కారణంగా, సమయ ప్రొఫైల్ గణనీయమైన హెచ్చుతగ్గులకు లోబడి ఉంటుంది, కానీ దాని సగటు పనితీరు లోపల ఉంది:
- చికిత్సా ప్రభావం ప్రారంభం - 1.5 గంటల తరువాత,
- గరిష్ట ప్రభావం - ఇంజెక్షన్ తర్వాత 4 మరియు 11 గంటల మధ్య,
- చర్య యొక్క గరిష్ట వ్యవధి 18 గంటలు.
- Hyp షధం హైపోగ్లైసీమియా మరియు ఇంట్రావీనస్ ఇంజెక్షన్ యొక్క దాడులను ఆపడానికి ఉద్దేశించినది కాదు.
- 1 మి.లీ రిసులిన్ 100 IU క్రియాశీల పదార్ధాన్ని కలిగి ఉంటుంది. అవసరమైన మోతాదును లెక్కించడానికి, డయాబెటిక్ శరీర బరువు 0.5 లేదా 1 IU తో గుణించబడుతుంది. దిద్దుబాటు వైద్యుడి మార్గదర్శకత్వంలో జరుగుతుంది మరియు గ్లూకోమీటర్ ఉపయోగించి పొందిన రక్తంలో గ్లూకోజ్ సూచికల ఆధారంగా జరుగుతుంది. వృద్ధ, గర్భిణీ మరియు తల్లి పాలిచ్చే తల్లులకు చక్కెర యొక్క దగ్గరి పర్యవేక్షణ మరియు ఇన్సులిన్ తక్కువ మోతాదులో సిఫార్సు చేయబడింది. జ్వరంతో కూడిన వ్యాధులకు మోతాదు పెరుగుదల అవసరం.
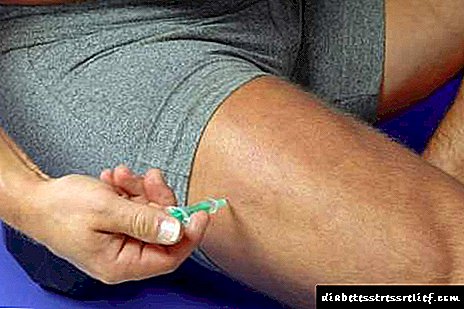 సిఫార్సు చేయబడిన రిన్సులిన్ ® NPH ఇంజెక్షన్ ఏరియా - బాహ్య తొడ ప్రాంతం
సిఫార్సు చేయబడిన రిన్సులిన్ ® NPH ఇంజెక్షన్ ఏరియా - బాహ్య తొడ ప్రాంతం
- గుళికలు లేదా మల్టీ-డోస్ పునర్వినియోగపరచలేని సిరంజి పెన్నులను రిఫ్రిజిరేటర్లో ఉంచండి. ఇంజెక్షన్ చేయడానికి ముందు, అవి మీ అరచేతుల్లో వేడెక్కాలి, ఆపై ద్రవం సమానంగా గందరగోళంగా ఉండే వరకు మెల్లగా కదిలించండి.
- Drug షధ వినియోగం తక్కువ కార్బ్ ఆహారం, ప్రత్యేక వ్యాయామ చికిత్స కార్యక్రమం ప్రకారం సాధారణ తరగతులు మరియు చిన్న (బోలస్) ఇన్సులిన్ల వాడకాన్ని తిరస్కరించడానికి అనుమతించదు.
- ఇన్సులిన్ చికిత్స యొక్క ప్రభావాన్ని నియంత్రించడానికి మరియు సగటు ఇన్సులిన్ సెట్ చేసే ఖచ్చితమైన సమయాన్ని నిర్ణయించడానికి, ఒక ప్రత్యేక డైరీని ఉంచాలని మరియు పగటిపూట రక్తంలో గ్లూకోజ్ స్థాయిని తరచుగా పర్యవేక్షించాలని సిఫార్సు చేయబడింది.
 సూది యొక్క పొడవును బట్టి పెద్దలకు సబ్కటానియస్ ఇంజెక్షన్ల కోసం సరైన సాంకేతికత
సూది యొక్క పొడవును బట్టి పెద్దలకు సబ్కటానియస్ ఇంజెక్షన్ల కోసం సరైన సాంకేతికత
హెచ్చరిక! ఇన్సులిన్ సన్నాహాలు సబ్కటానియస్గా మాత్రమే ఇంజెక్ట్ చేయబడతాయి కాబట్టి, అనుకోకుండా రక్తనాళంలోకి రాకుండా ఉండటానికి, సూది మందులు నిబంధనల ప్రకారం ఖచ్చితంగా ఉండాలి.
రిన్సులిన్ ® NPH తో పాటు, మీడియం-యాక్టింగ్ ఇన్సులిన్ సన్నాహాల సమూహం (NPH):
పై ఇన్సులిన్లు ఇలాంటి చర్య యొక్క ప్రొఫైల్ను కలిగి ఉన్నాయి: 2 తర్వాత ప్రారంభం, 6-10 తర్వాత గరిష్టం, గరిష్ట వ్యవధి 8 నుండి 16 (18) గంటలు.
హెచ్చరిక! Rins షధం రిన్సులిన్ R అనేది రిన్సులిన్ NPH కి అనలాగ్ లేదా పర్యాయపదం కాదు, మరియు P అక్షరం సిరంజిలో క్రియాశీల పదార్థాన్ని ప్యాకేజింగ్ చేసే ప్రత్యేక రూపాన్ని సూచించదు. రిన్సులిన్ పి అనేది ఒక చిన్న-నటన (!) తయారీ, ఇది వేగవంతమైన కార్బోహైడ్రేట్ల శోషణకు సహాయపడటానికి భోజనానికి ముందు ఉపయోగించబడుతుంది.
లోపాలను
డయాబెటాలజీ యొక్క ప్రపంచ ఆవిష్కరణలను నిశితంగా పరిశీలించే ఎండోక్రినాలజిస్టులు మీడియం ఇన్సులిన్ వాడకాన్ని పూర్తిగా మానుకోవాలని సిఫార్సు చేస్తున్నారు. పొడవైన ఇన్సులిన్లను ఉచితంగా సూచించకపోయినా, వాటిని కొనుగోలు చేసి ఇంజెక్ట్ చేయండి.
అధిక ధర సమర్థించబడుతోంది. మోతాదు లెక్కింపు సులభం, సూది మందుల సంఖ్య కనీసం 2 రెట్లు తగ్గుతుంది, వ్యతిరేక సంఖ్యల సంఖ్య తగ్గుతుంది, తక్కువ దుష్ప్రభావాలు మరియు పరిణామాలు ఉన్నాయి.
 టైప్ 1 డయాబెటిస్ కోసం అత్యంత ప్రభావవంతమైన రక్త గ్లూకోజ్ నియంత్రణ పథకం
టైప్ 1 డయాబెటిస్ కోసం అత్యంత ప్రభావవంతమైన రక్త గ్లూకోజ్ నియంత్రణ పథకం
అందువల్ల మీరు రిన్సులిన్ NPH ను ఉపయోగించకూడదు:
- ఇంజెక్షన్లు సాధారణ సమయ శ్రేణికి అనుగుణంగా లేదా రోజుకు 2.5 సార్లు గమనించినట్లయితే, తక్కువ-కార్బ్ ఆహారం గమనించినప్పుడు అటువంటి పౌన frequency పున్యం సిఫారసు చేయబడితే, స్థిరమైన తాత్కాలిక మార్పులు "చిరిగిన" ఇంజెక్షన్ పాలనకు దారితీస్తాయి మరియు రాబోయే అన్ని పరిణామాలతో అనివార్యమైన లోపాలకు దారితీస్తాయి.
- In షధంలో ఉన్న ప్రోటామైన్ ఒక జంతు ప్రోటీన్, ఇది ఇన్సులిన్ హార్మోన్ యొక్క చర్యను పొడిగించడానికి ప్రత్యేకంగా జోడించబడుతుంది. ఇది అధిక అలెర్జీ సామర్థ్యాన్ని కలిగి ఉంటుంది మరియు దుష్ప్రభావాలకు కారణం.
- చాలా మంది మధుమేహ వ్యాధిగ్రస్తులు, ముందుగానే లేదా తరువాత, కానీ గుండె నాళాల యాంజియోగ్రఫీని క్రమం తప్పకుండా చేయవలసి ఉంటుంది, దీని కోసం కాంట్రాస్ట్ ఏజెంట్ రక్తంలోకి చొప్పించబడుతుంది. ప్రోటామైన్తో కాంట్రాస్ట్ ఏజెంట్ యొక్క పరస్పర చర్య కారణంగా శాస్త్రవేత్తలు కనుగొన్నట్లుగా, అనేక ప్రాణాంతక ఫలితాలను మరియు అధిక సంఖ్యలో తీవ్రమైన అలెర్జీ ప్రతిచర్యలు తలెత్తాయని నిరాశపరిచే గణాంకాలు ఉన్నాయి.
- కొన్ని సందర్భాల్లో, మీడియం ఇన్సులిన్ ఇంజెక్షన్ రాత్రంతా సరిపోదు, ఇది అనివార్యంగా “మార్నింగ్ డాన్” యొక్క డయాబెటిక్ దృగ్విషయాన్ని కలిగిస్తుంది, ఇది బలహీనపరుస్తుంది.
- మీడియం-యాక్టింగ్ ఇన్సులిన్ హైపోగ్లైసీమిక్ దాడులపై సగం కంటే ఎక్కువ మంది రోగులలో "సిట్టింగ్" నిరంతరం సంభవిస్తుంది మరియు లిపిడ్ డిస్ట్రోఫీ అభివృద్ధి చెందుతుందని కూడా గుర్తించబడింది.
ఈ కథనాన్ని ముగించడానికి, అమెరికన్ డయాబెటాలజిస్ట్ రిచర్డ్ బెర్న్స్టెయిన్తో ఒక చిన్న వీడియో ఇంటర్వ్యూ చూడండి. అతని సిఫారసులను అనుసరించి, హైపోగ్లైసీమియా సంభవించకుండా ఉండడం నిజంగా సాధ్యమే, మరియు చక్కెరను రౌండ్-ది-క్లాక్ నియంత్రణలో ఉంచండి.
Medicine షధం మరియు ఆరోగ్య సంరక్షణలో శాస్త్రీయ వ్యాసం యొక్క సారాంశం, శాస్త్రీయ రచన రచయిత - రోడియోనోవా టి. ఎన్., ఓర్లోవా ఎం. ఎం.
ఆబ్జెక్టివ్: టైప్ 2 డయాబెటిస్ మెల్లిటస్ (టి 2 డిఎం) ఉన్న రోగుల చికిత్స ప్రభావాన్ని గ్లార్గిన్ ఇన్సులిన్ అనలాగ్లు మరియు డిటెమిర్ ఇన్సులిన్తో అంచనా వేయడం. పదార్థం మరియు పద్ధతులు. T2DM ఉన్న 147 మంది రోగులలో ఈ అధ్యయనం జరిగింది, వారు మొదట నోటి హైపోగ్లైసీమిక్ మందులు మరియు NPH- ఇన్సులిన్లతో కలయిక చికిత్స పొందారు మరియు ఎండోక్రినాలజికల్ ఆసుపత్రికి లేదా డిటెమిర్ మరియు గ్లార్జిన్లతో ఇన్సులిన్ చికిత్స కోసం ati ట్ పేషెంట్కు బదిలీ చేయబడ్డారు. ఈ పరీక్షలో రోగి యొక్క పరిస్థితి యొక్క క్లినికల్ అసెస్మెంట్, 3 మరియు 6 నెలల పరిశీలన తర్వాత గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయిని నిర్ణయించే ప్రయోగశాల పరీక్ష. ఫలితాలు.అధ్యయనం ఫలితాల ప్రకారం, 6 నెలల పాటు ఎన్పిహెచ్-ఇన్సులిన్తో పోల్చితే ఇన్సులిన్ అనలాగ్స్ (డిటెమిర్, గ్లార్గిన్) వాడటం వల్ల హైపోగ్లైసీమియా తక్కువ ప్రమాదం ఉన్న టి 2 డిఎం ఉన్న 70% మంది రోగులలో వ్యక్తిగత లక్ష్య గ్లైసెమియా విలువలను సాధించడం సాధ్యమైంది. తీర్మానం. పీక్ లెస్ యాక్షన్ ప్రొఫైల్, ఎక్కువ కాలం చర్య మరియు సాధారణ మోతాదు టైట్రేషన్ అల్గోరిథం కలిగి ఉన్న ఆధునిక ఇన్సులిన్ అనలాగ్స్ (డిటెమిర్, గ్లార్గిన్) యొక్క క్లినికల్ ప్రాక్టీసులో ఉపయోగం, శారీరక ఇన్సులిన్ స్రావాన్ని సాధ్యమైనంత దగ్గరగా అనుకరించటానికి అనుమతిస్తుంది, NPH- తో పోల్చితే ఎక్కువ మంది రోగులలో కార్బోహైడ్రేట్ జీవక్రియకు పరిహారం సాధించడానికి దోహదం చేస్తుంది. ఇన్సులిన్.
ప్రయోజనం: డయాబెటిస్ రకం 2 ఉన్న రోగులలో ఇన్సులిన్ గ్లార్గిన్ మరియు ఇన్సులిన్ డిటెమిర్ యొక్క అనలాగ్ల చికిత్స సామర్థ్యాన్ని అంచనా వేయడానికి. పదార్థం మరియు పద్ధతులు. డయాబెటిస్ టైప్ 2 ఉన్న 147 మంది రోగులు ప్రారంభంలో నోటి యాంటీహైపెర్గ్లైసీమిక్ ఏజెంట్ మరియు ఎన్పిహెచ్-ఇన్సులిన్ చేత సంయుక్త చికిత్స పొందుతున్నారు. అగ్లైసీమియా నియంత్రణ యొక్క సాధారణ అంచనా కోసం గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయి 3 మరియు 6 నెలల్లో నిర్వచించబడింది. ఫలితాలు. అధ్యయనం ప్రకారం, ఇన్సులిన్ అనలాగ్ (డిటెమిర్, గ్లార్గిన్) వర్సెస్ ఎన్పిహెచ్ ఇన్సులిన్ 6 నెలలు గ్లైసెమియా యొక్క వ్యక్తిగత లక్ష్య విలువలను చేరుకోవడానికి అనుమతించింది, డయాబెటిస్ టైప్ 2 ఉన్న 70% మంది రోగులలో హైపోగ్లైసీమియా తక్కువ ప్రమాదం ఉంది. తీర్మానం. ఆధునిక ఇన్సులిన్ అనలాగ్ యొక్క క్లినికల్ ప్రాక్టీస్లో మరియు మోతాదు టైట్రేషన్ కోసం సాధారణ అల్గోరిథం, శారీరక ఇన్సులిన్ స్రావాన్ని సాధ్యమైనంత దగ్గరగా అనుకరించటానికి అనుమతిస్తుంది, ఎన్పిహెచ్ ఇన్సులిన్తో పోల్చితే పెద్ద సంఖ్యలో రోగులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క పరిహారాన్ని సాధించడంలో సహాయపడుతుంది.
"టైప్ 2 డయాబెటిస్ చికిత్సలో వివిధ ఇన్సులిన్ అనలాగ్ల వాడకం యొక్క ప్రభావాన్ని అంచనా వేయడం" అనే అంశంపై శాస్త్రీయ రచన యొక్క వచనం.
యుడిసి 616.379-008.64-085.357: 557.175.722-036.8 (045) అసలు కథనం
టైప్ 2 డయాబెట్ల చికిత్సలో వివిధ అన్సూలిన్ అనలాగ్ల దరఖాస్తు యొక్క సమర్థత అంచనా
T. I. రోడియోనోవా - సరతోవ్ స్టేట్ మెడికల్ విశ్వవిద్యాలయం పేరు పెట్టబడింది V.I. రజుమోవ్స్కీ ”, రష్యా ఆరోగ్య మంత్రిత్వ శాఖ, ఎండోక్రినాలజీ విభాగం అధిపతి, ప్రొఫెసర్, డాక్టర్ ఆఫ్ మెడికల్ సైన్సెస్, M. M. ఓర్లోవా - సరతోవ్ స్టేట్ మెడికల్ యూనివర్శిటీ పేరు V.I. రజుమోవ్స్కీ »రష్యా ఆరోగ్య మంత్రిత్వ శాఖ, ఎండోక్రినాలజీ విభాగం సహాయకుడు, మెడికల్ సైన్సెస్ అభ్యర్థి.
ఇన్సులిన్ యొక్క వివిధ అనలాగ్ల దరఖాస్తు యొక్క సమర్థత యొక్క అసెస్మెంట్
డయాబెటిస్ రకం చికిత్సలో 2
T. I. రోడియోనోవా - సరతోవ్ స్టేట్ మెడికల్ విశ్వవిద్యాలయం n.a. V. I. రజుమోవ్స్కీ, ఎండోక్రినాలజీ విభాగాధిపతి, ప్రొఫెసర్, డాక్టర్ ఆఫ్ మెడికల్ సైన్స్, M. M. ఓర్లోవా - సరతోవ్ స్టేట్ మెడికల్ యూనివర్శిటీ n.a. వి. I. రజుమోవ్స్కీ, ఎండోక్రినాలజీ విభాగం, అసిస్టెంట్ ప్రొఫెసర్, మెడికల్ సైన్స్ అభ్యర్థి.
రసీదు తేదీ - జూన్ 9, 2014; పత్రికలలో ప్రచురించిన తేదీ - సెప్టెంబర్ 10, 2014.
రోడియోనోవా T.I., ఓర్లోవా M.M. టైప్ 2 డయాబెటిస్ చికిత్సలో వివిధ ఇన్సులిన్ అనలాగ్ల వాడకం యొక్క ప్రభావాన్ని అంచనా వేయడం. సరతోవ్ జర్నల్ ఆఫ్ మెడికల్ సైంటిఫిక్ రీసెర్చ్ 2014, 10 (3): 461-464.
ఆబ్జెక్టివ్: టైప్ 2 డయాబెటిస్ మెల్లిటస్ (టి 2 డిఎం) ఉన్న రోగుల చికిత్స ప్రభావాన్ని గ్లార్గిన్ ఇన్సులిన్ అనలాగ్లు మరియు డిటెమిర్ ఇన్సులిన్తో అంచనా వేయడం. పదార్థం మరియు పద్ధతులు. T2DM ఉన్న 147 మంది రోగులలో ఈ అధ్యయనం జరిగింది, వారు మొదట నోటి హైపోగ్లైసీమిక్ మందులు మరియు NPH- ఇన్సులిన్లతో కలయిక చికిత్స పొందారు మరియు ఎండోక్రినాలజికల్ ఆసుపత్రికి లేదా డిటెమిర్ మరియు గ్లార్జిన్లతో ఇన్సులిన్ చికిత్స కోసం ati ట్ పేషెంట్కు బదిలీ చేయబడ్డారు. ఈ పరీక్షలో రోగి యొక్క పరిస్థితి యొక్క క్లినికల్ అసెస్మెంట్, 3 మరియు 6 నెలల పరిశీలన తర్వాత గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయిని నిర్ణయించే ప్రయోగశాల పరీక్ష. ఫలితాలు. అధ్యయనం ఫలితాల ప్రకారం, 6 నెలల పాటు ఎన్పిహెచ్-ఇన్సులిన్తో పోల్చితే ఇన్సులిన్ అనలాగ్స్ (డిటెమిర్, గ్లార్గిన్) వాడటం వల్ల హైపోగ్లైసీమియా తక్కువ ప్రమాదం ఉన్న టి 2 డిఎం ఉన్న 70% మంది రోగులలో వ్యక్తిగత లక్ష్య గ్లైసెమియా విలువలను సాధించడం సాధ్యమైంది. తీర్మానం. పీక్ లెస్ యాక్షన్ ప్రొఫైల్, ఎక్కువ కాలం చర్య మరియు సాధారణ మోతాదు టైట్రేషన్ అల్గోరిథం కలిగి ఉన్న ఆధునిక ఇన్సులిన్ అనలాగ్స్ (డిటెమిర్, గ్లార్గిన్) యొక్క క్లినికల్ ప్రాక్టీసులో ఉపయోగం, శారీరక ఇన్సులిన్ స్రావాన్ని సాధ్యమైనంత దగ్గరగా అనుకరించటానికి అనుమతిస్తుంది, NPH- తో పోల్చితే ఎక్కువ మంది రోగులలో కార్బోహైడ్రేట్ జీవక్రియకు పరిహారం సాధించడానికి దోహదం చేస్తుంది. ఇన్సులిన్.
ముఖ్య పదాలు: టైప్ 2 డయాబెటిస్ మెల్లిటస్, గ్లైసెమిక్ కంట్రోల్, ఇన్సులిన్ గ్లార్గిన్, ఇన్సులిన్ డిటెమిర్.
రోడియోనోవా టిఐ, ఓర్లోవా ఎంఎం. డయాబెటిస్ రకం చికిత్సలో ఇన్సులిన్ యొక్క వివిధ అనలాగ్ల అనువర్తన సామర్థ్యాన్ని అంచనా వేయడం 2. సరతోవ్ జర్నల్ ఆఫ్ మెడికల్ సైంటిఫిక్ రీసెర్చ్ 2014, 10 (3): 461-464.
ప్రయోజనం: డయాబెటిస్ రకం 2 ఉన్న రోగులలో ఇన్సులిన్ గ్లార్గిన్ మరియు ఇన్సులిన్ డిటెమిర్ యొక్క అనలాగ్ల చికిత్స సామర్థ్యాన్ని అంచనా వేయడానికి. పదార్థం మరియు పద్ధతులు. డయాబెటిస్ టైప్ 2 ఉన్న 147 మంది రోగులు ప్రారంభంలో నోటి యాంటీహైపెర్గ్లైసీమిక్ ఏజెంట్ మరియు ఎన్పిహెచ్-ఇన్సులిన్ చేత సంయుక్త చికిత్స పొందుతున్నారు. గ్లైసెమియా నియంత్రణ యొక్క సాధారణ అంచనా కోసం 3 మరియు 6 నెలల్లో గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయి నిర్వచించబడింది. ఫలితాలు. అధ్యయనం ప్రకారం, ఇన్సులిన్ అనలాగ్ (డిటెమిర్, గ్లార్గిన్) వర్సెస్ ఎన్పిహెచ్ ఇన్సులిన్ 6 నెలలు గ్లైసెమియా యొక్క వ్యక్తిగత లక్ష్య విలువలను చేరుకోవడానికి అనుమతించింది, డయాబెటిస్ టైప్ 2 ఉన్న 70% మంది రోగులలో హైపోగ్లైసీమియా తక్కువ ప్రమాదం ఉంది. తీర్మానం. ఆధునిక ఇన్సులిన్ అనలాగ్ యొక్క క్లినికల్ ప్రాక్టీస్లో మరియు మోతాదు టైట్రేషన్ కోసం సాధారణ అల్గోరిథం, శారీరక ఇన్సులిన్ స్రావాన్ని సాధ్యమైనంత దగ్గరగా అనుకరించటానికి అనుమతిస్తుంది, ఎన్పిహెచ్ ఇన్సులిన్తో పోల్చితే పెద్ద సంఖ్యలో రోగులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క పరిహారాన్ని సాధించడంలో సహాయపడుతుంది.
ముఖ్య పదాలు: డయాబెటిస్ టైప్ 2, గ్లైసెమిక్ కంట్రోల్, ఇన్సులిన్ గ్లార్జిన్, ఇన్సులిన్ డిటెమిర్.
పరిచయం. డయాబెటిస్ మెల్లిటస్ (డిఎమ్) ప్రపంచంలో మధుమేహం ఎక్కువగా ఉన్నందున సామాజికంగా చాలా ముఖ్యమైన వ్యాధులలో ఒకటి, అంతర్జాతీయ డయాబెటిస్ ఫెడరేషన్ ప్రకారం, 2030 నాటికి 552 మిలియన్లకు పైగా ప్రజలు ఉంటారు. సంఘటనల పెరుగుదల సంభవిస్తోంది
బాధ్యతాయుతమైన రచయిత - ఓర్లోవా మెరీనా మిఖైలోవ్నా టెల్ .: +79173250000 ఇ-మెయిల్: [email protected]
ప్రధానంగా టైప్ 2 డయాబెటిస్ మెల్లిటస్ కారణంగా, ఇది డయాబెటిస్ కేసులలో 85-95% వరకు ఉంటుంది. డయాబెటిక్ సమస్యల యొక్క అధిక పౌన frequency పున్యం మరియు తీవ్రత ఆర్థిక ఆరోగ్య సమస్యలలో ఒకటి. వ్యాధి యొక్క చివరి సమస్యల యొక్క పురోగతి ప్రమాదాన్ని తగ్గించడానికి, డయాబెటిస్ ఉన్న రోగులలో గ్లైసెమిక్ నియంత్రణను నిర్వహించడం చాలా ప్రాముఖ్యత కలిగి ఉంది. హైపర్గ్లైసీమియా మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్ (HLA | లు) స్థాయిలను ప్రభావితం చేసే ముఖ్యమైన అంశం
సరతోవ్ జర్నల్ ఆఫ్ మెడికల్ సైంటిఫిక్ రీసెర్చ్. 2014. సం. 10, నం 3.
ఉపవాసం ప్లాస్మా గ్లూకోజ్ (GPN). తెలిసినట్లుగా, టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో మొత్తం గ్లైసెమియాలో జిపిఎన్ ప్రధాన భాగం, ఇది నోటి హైపోగ్లైసీమిక్ drugs షధాలను (పిఎస్ఎస్పి) సూచించేటప్పుడు భర్తీ చేయబడదు. PSSP కొరకు పెరిగిన బేసల్ ఇన్సులిన్ చికిత్స HbAlc ని తగ్గిస్తుంది, HbAlc తో సంబంధం లేకుండా పోస్ట్ప్రాండియల్ గ్లైసెమియా పాత్రను పెంచుతుంది. టైప్ 2 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ప్రారంభ దీక్ష వ్యాధి యొక్క నిరంతర పరిహారాన్ని అనుమతిస్తుంది మరియు పి-సెల్ పనితీరును పరిరక్షించడానికి దోహదం చేస్తుంది. ఆధునిక అల్గోరిథంల ప్రకారం, బేసల్ ఇన్సులిన్ T2DM చికిత్స యొక్క రెండవ దశ, ఇది జీవనశైలి మార్పు (ఆహారం మరియు శారీరక శ్రమ మోడ్) యొక్క ప్రభావం మరియు మెట్ఫార్మిన్ 1, 5 యొక్క ఉపయోగం లేనప్పుడు ఉపయోగించబడుతుంది.
నెదర్లాండ్స్లో ఒక అధ్యయనం ప్రకారం, ఇన్సులిన్ గ్లార్జిన్ పరిపాలన గ్లైసెమిక్ నియంత్రణ, భావోద్వేగ స్థితిని మెరుగుపరుస్తుంది మరియు ఇన్సులిన్ చికిత్స ప్రారంభించిన తర్వాత రోగుల జీవన నాణ్యతను మెరుగుపరుస్తుంది. గ్లార్గిన్ యొక్క పీక్ లెస్ ప్రొఫైల్ బేసల్ ఇన్సులిన్ స్రావాన్ని గరిష్టంగా అనుకరిస్తుంది, ఇది NPH ఇన్సులిన్తో పోలిస్తే హైపోగ్లైసీమియా ప్రమాదాన్ని గణనీయంగా తగ్గిస్తుంది.
ఇతర ఇన్సులిన్ల మాదిరిగా కాకుండా, గ్లార్జిన్ సూచించినప్పుడు, శరీర బరువులో గణనీయమైన పెరుగుదల లేదు, కానీ దాని తగ్గుదల కూడా ఉంది. క్లినికల్ ట్రయల్స్ ప్రకారం, ఇన్సులిన్ గ్లార్జిన్ను సూచించేటప్పుడు, ఒక నియమం ప్రకారం, శరీర బరువులో పెరుగుదల గమనించవచ్చు, ఇది టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో ఇన్సులిన్ ఎన్పిహెచ్ వాడకంతో పోల్చితే వైద్యపరంగా ముఖ్యమైన తేడాలు లేవు. కాబట్టి, టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న 10,000 మందికి పైగా రోగులతో 24 వారాలపాటు గ్లార్జిన్ ఇన్సులిన్ అందుకున్న రెండు పెద్ద అధ్యయనాలలో, సగటున 1-2 కిలోల బరువు పెరుగుట 8, 9. గమనించబడింది. దీనికి విరుద్ధంగా, జర్మనీలో నిర్వహించిన ఒక అధ్యయనం, పిఎస్ఎస్పి తీసుకునేటప్పుడు అసంతృప్తికరమైన గ్లైసెమియా ఉన్న టి 2 డిఎమ్తో బాధపడుతున్న 12,000 మందికి పైగా రోగులతో సహా, ఇన్సులిన్ గ్లార్జిన్ పొందిన రోగులలో బాడీ మాస్ ఇండెక్స్లో స్వల్ప తగ్గుదల కనిపించింది, పిఎస్ఎస్పి టైట్రేషన్ కొనసాగిన సమూహంతో పోలిస్తే.
సుదీర్ఘకాలం పనిచేసే ఇన్సులిన్ అనలాగ్ యొక్క ఉపయోగం ఇతర బేసల్ ఇన్సులిన్ ద్వారా మెరుగైన జీవనశైలి దిద్దుబాటుతో పోలిస్తే వేగంగా గ్లైసెమిక్ నియంత్రణను అనుమతిస్తుంది, ఎస్ఎస్ఎస్పి 4, 10 యొక్క అదనపు ప్రిస్క్రిప్షన్. టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో ఇన్సులిన్ థెరపీని ప్రారంభించేటప్పుడు దీర్ఘకాలంగా పనిచేసే ఇన్సులిన్ అనలాగ్ యొక్క పై లక్షణాలన్నీ ఉపయోగించవచ్చు. డయాబెటిస్ మెల్లిటస్ (2013) ఉన్న రోగులకు ప్రత్యేకమైన వైద్య సంరక్షణ కోసం ఆధునిక ADA అల్గోరిథంలు (2014) మరియు దేశీయ అల్గోరిథంలు సిఫార్సు చేస్తున్నాయి.
ఆబ్జెక్టివ్: టైప్ 2 డయాబెటిస్ మెల్లిటస్ (టి 2 డిఎం) ఉన్న రోగుల చికిత్స ప్రభావాన్ని గ్లార్గిన్ ఇన్సులిన్ అనలాగ్లు మరియు డిటెమిర్ ఇన్సులిన్తో అంచనా వేయడం.
పదార్థం మరియు పద్ధతులు. క్రాస్-సెక్షనల్ కోహోర్ట్ ఓపెన్ 6 నెలల అధ్యయనంలో డీకంపెన్సేటెడ్ టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న 147 మంది రోగులు ఉన్నారు, వీరు మొదట్లో పిఎస్ఎస్పి మరియు ఎన్పిహెచ్-ఇన్సులిన్లతో కలిపి చక్కెర-తగ్గించే చికిత్సను పొందారు. అధ్యయనంలో చేర్చిన సమయంలో, అన్ని రోగులలో HbA | సి స్థాయిలు వ్యక్తిగత లక్ష్య విలువలను మించిపోయాయి.
ఎండోక్రినాలజీ విభాగం మరియు సరతోవ్లోని మునిసిపల్ క్లినికల్ హాస్పిటల్ "క్లినికల్ హాస్పిటల్ № 9" యొక్క సలహా కేంద్రం ఆధారంగా ఈ అధ్యయనం జరిగింది. రోగులందరూ అధ్యయనంలో పాల్గొనడానికి సమాచార అంగీకారంపై సంతకం చేశారు.
అధ్యయనంలో చేర్చడానికి ప్రమాణాలు డి-పరిహారం T2DM, 18 సంవత్సరాలు పైబడిన వయస్సు, గ్లైసెమియాను పర్యవేక్షించడానికి స్వీయ పర్యవేక్షణ సాధనాలను ఉపయోగించడం మరియు వ్యాధి పరిహారం సాధించడానికి ప్రేరణ.
కాంబినేషన్ థెరపీలో భాగంగా, రోగులందరికీ సల్ఫోనిలురియా సన్నాహాలు లభించాయి, వీటిలో మోతాదు అధ్యయనం అంతటా మారలేదు. రోజుకు 1 సార్లు ఎన్పిహెచ్-ఇన్సులిన్ పొందిన రోగులను ఇదే మోతాదులో గ్లార్గిన్ ఇన్సులిన్కు బదిలీ చేశారు. రోజుకు ఒకటి కంటే ఎక్కువ ఎన్పిహెచ్-ఇన్సులిన్ ఇంజెక్షన్ పొందిన రోగులకు, గ్లార్గిన్ ఇన్సులిన్కు మారినప్పుడు, రోజువారీ మోతాదు 20-30% తగ్గింది.స్వీయ పర్యవేక్షణ డైరీల డేటాను పరిగణనలోకి తీసుకునే అల్గోరిథంల ప్రకారం ప్రతి 3 రోజులకు మోతాదు టైట్రేట్ చేయబడింది. నెలవారీ సందర్శనల వద్ద, అవసరమైతే డైట్ థెరపీ, శారీరక శ్రమ, చికిత్స దిద్దుబాటుపై సిఫార్సులు ఇవ్వబడ్డాయి. గ్లైసెమిక్ నియంత్రణ యొక్క మొత్తం అంచనా కోసం 3 మరియు 6 నెలల తర్వాత HbA1c స్థాయిలు నిర్ణయించబడ్డాయి. 6 నెలల తరువాత, అధ్యయనం 132 మంది రోగులను (92.5%) HbAlc, ఉపవాసం గ్లైసెమియా మరియు డిటెమిర్ మరియు గ్లార్గిన్ మోతాదుల ప్రారంభంలో మరియు అధ్యయనం చివరిలో పూర్తి చేసింది.
ఫలితాల గణాంక విశ్లేషణ అప్లికేషన్ ప్యాకేజీ స్టాటిస్టికా 7.0 (స్టాట్సాఫ్ట్ ఇంక్., 2004) లో జరిగింది. అధ్యయనం చేయబడిన అన్ని అక్షరాల కోసం, పంపిణీ రకాన్ని విశ్లేషించారు, అధ్యయనం చేసిన పారామితులు సాధారణ పంపిణీకి అనుగుణంగా పరిమాణాత్మక లక్షణాల యొక్క సుష్ట పంపిణీని కలిగి ఉన్నాయి. HbA | c మరియు GPN విలువలకు వివరణాత్మక గణాంకాలు పాయింట్ లక్షణాల రూపంలో ప్రదర్శించబడతాయి: అంకగణిత సగటు విలువ, ప్రామాణిక విచలనం. పరిమాణాత్మక ప్రమాణాల ద్వారా రెండు స్వతంత్ర సమూహాలను పోల్చినప్పుడు, మేము మూడు స్వతంత్ర నమూనాలను పోల్చడానికి గణాంక పరికల్పనలను (స్టూడెంట్ టి-టెస్ట్) మరియు వైవిధ్యం యొక్క ANOVA విశ్లేషణలను పరీక్షించడానికి పారామెట్రిక్ పద్ధతులను ఉపయోగించాము, తరువాత జత వైపు పోలికలు (GPN ఏకాగ్రత, HbAlc స్థాయిలు, వేర్వేరు సందర్శనల వద్ద ఇన్సులిన్ మోతాదు). గణాంక పరికల్పనలను పరీక్షించడంలో క్లిష్టమైన స్థాయి ప్రాముఖ్యత 0.05 కి సమానంగా తీసుకోబడింది.
ఫలితాలు. చికిత్స యొక్క ప్రభావాన్ని విశ్లేషించడానికి, పిఎస్ఎస్పి మరియు ఎన్పిహెచ్-ఇన్సులిన్లలో ఉన్న టైప్ 2 డయాబెటిస్ మెల్లిటస్ (ఎన్ = 147) ఉన్న రోగులందరినీ 2 ఉప సమూహాలుగా విభజించారు: మొదటివారిలో ఎన్పిహెచ్-ఇన్సులిన్ నుండి డిటెమిర్ ఇన్సులిన్కు బదిలీ చేయబడిన 78 మంది రోగులు ఉన్నారు. రెండవది - 69 మంది రోగులు NPH- ఇన్సులిన్ నుండి ఇన్సులిన్ గ్లార్జిన్కు బదిలీ చేయబడ్డారు. అధ్యయనంలో చేర్చిన సమయంలో, వయస్సు, వ్యాధి వ్యవధి, శరీర బరువు, హెచ్బిఎ | సి స్థాయి, జిపిఎన్ స్థాయి, డయాబెటిస్ మెల్లిటస్ యొక్క సమస్యల ఉనికి మరియు సమూహాల మధ్య సారూప్య పాథాలజీలో గణాంకపరంగా ముఖ్యమైన తేడాలు కనుగొనబడలేదు (టేబుల్).
టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల చికిత్స యొక్క ప్రభావాన్ని రెండుసార్లు నిర్వహించారు: 3 మరియు 6 నెలల పరిశీలన తర్వాత. 3 మరియు 6 నెలల తరువాత పరిశీలన యొక్క తదుపరి దశలలో బేస్లైన్ విలువలతో పోలిస్తే టైప్ 2 డయాబెటిస్ ఉన్న రోగుల యొక్క రెండు ఉప సమూహాలలో HbA | c లో గణనీయమైన తగ్గుదల గుర్తించబడింది (p i మీకు కావాల్సినవి కనుగొనలేదా? సాహిత్య ఎంపిక సేవను ప్రయత్నించండి.
టైప్ 2 డయాబెటిస్ (n = 147) ఉన్న 68% మంది రోగులలో HbAlc స్థాయి యొక్క వ్యక్తిగత లక్ష్యం విలువ సాధించబడింది, HbAlc స్థాయి 7.0-8.0% ఉన్న రోగుల నిష్పత్తి 13 నుండి 6% కి తగ్గింది మరియు HbAlc స్థాయి> 8 రోగుల నిష్పత్తి , 0% 87 నుండి 8% కి తగ్గింది. విశ్లేషణలో
టైప్ 2 డయాబెటిస్ ఉన్న రోగుల సమూహాల లక్షణం
పారామితులు ఇన్సులిన్ చికిత్స డిటెమిర్ ఇన్సులిన్ చికిత్స గ్లార్గిన్ పి
రోగుల సంఖ్య, n 78 69
వయస్సు, సంవత్సరాలు 59.7 ± 8.6 60 ± 7.3 0.28
టైప్ 2 డయాబెటిస్ వ్యవధి, సంవత్సరాలు 8 ± 5.6 8 ± 5.3 0.67
శరీర బరువు, కేజీ 83 ± 12.3 90 ± 15.8 0.24
ID,% 9.8 ± 1.6 9.7 ± 1.8 0.5
ఉపవాసం గ్లైసెమియా, mmol / L 11.7 ± 4.2 11.4 ± 4.7 0.34
ఇన్సులిన్ ఎప్పుడు సూచించబడుతుంది?
1921 లో ఇన్సులిన్ యొక్క ఆవిష్కరణ మరియు దాని ఆచరణాత్మక అనువర్తనం డయాబెటిస్ చికిత్సలో ఒక విప్లవం. డయాబెటిక్ కోమాతో ప్రజలు చనిపోవడం మానేశారు. ఆ సమయంలో ఇతర మందులు లేకపోవడం వల్ల, టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు కూడా ఇన్సులిన్తో చికిత్స అందించారు, చాలా మంచి ప్రభావంతో. కానీ ఇప్పుడు కూడా, టాబ్లెట్లలో చక్కెరను తగ్గించే drugs షధాలను అభివృద్ధి చేసి, అన్వయించినప్పుడు, టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో చాలా పెద్ద సంఖ్యలో ఇన్సులిన్ వాడకం అవసరం.
చాలా సందర్భాల్లో, ఇది ఆరోగ్య కారణాల వల్ల కాదు, పైన పేర్కొన్న అన్ని మార్గాల ద్వారా (ఆహారం, వ్యాయామం మరియు చక్కెరను తగ్గించే మాత్రలు) అలాంటి లక్ష్యాన్ని సాధించకపోతే, రక్తంలో చక్కెర మంచి స్థాయిని సాధించడం.
ఇన్సులిన్ చికిత్స నుండి శరీరానికి ఎటువంటి హాని ఉండదని అర్థం చేసుకోవాలి (ఉదాహరణకు, టైప్ 1 డయాబెటిస్ ఉన్న రోగులు వ్యాధి ప్రారంభమైనప్పటి నుండి దశాబ్దాలుగా ఇన్సులిన్ ఇంజెక్ట్ చేస్తారు).
ఇన్సులిన్ గా ration త అంటే ఏమిటి?
ఆరోగ్యకరమైన ప్యాంక్రియాస్ స్థిరంగా పనిచేస్తుంది మరియు తగినంత ఇన్సులిన్ ఉత్పత్తి చేస్తుంది. అయితే, కాలక్రమేణా, ఇది చాలా చిన్నదిగా మారుతుంది. దీనికి అనేక కారణాలు ఉన్నాయి:
- చాలా చక్కెర. ఇక్కడ మనం 9 మిమోల్ కంటే ఎక్కువ పెరుగుదల గురించి మాట్లాడుతున్నాము,
- చికిత్సలో లోపాలు, ఇవి ప్రామాణికం కాని రూపాలు,
- చాలా మందులు తీసుకున్నారు.
రక్తంలో గ్లూకోజ్ పెరిగిన మొత్తంలో డయాబెటిస్తో, వారు ఇంజెక్ట్ చేస్తే, ఒక నిర్దిష్ట రకం నిర్ధారణకు ఇంజెక్షన్లు అవసరమవుతాయనే ప్రశ్న అడగవలసి వస్తుంది. సహజంగానే, ఇది ఇన్సులిన్, ఇది ఉత్పత్తి చేసిన ప్యాంక్రియాస్ రూపంలో లోపించింది, అయినప్పటికీ, of షధ మోతాదు మరియు పరిపాలన యొక్క ఫ్రీక్వెన్సీని డాక్టర్ నిర్ణయిస్తారు.
డయాబెటిస్ పరిహారం లేనప్పుడు ఇన్సులిన్ సూచించబడుతుంది. అంటే, మాత్రలు, సరైన పోషణ మరియు జీవనశైలి మార్పులను ఉపయోగించి రక్తంలో చక్కెర లక్ష్యాలను సాధించడం అసాధ్యం.
చాలా తరచుగా, ఇన్సులిన్ నియామకం వైద్యుల సిఫారసుల ఉల్లంఘనతో మాత్రమే కాకుండా, క్లోమం యొక్క క్షీణతతో సంబంధం కలిగి ఉంటుంది. ఇదంతా ఆమె నిల్వలు. దీని అర్థం ఏమిటి?
ప్యాంక్రియాస్లో ఇన్సులిన్ను ఉత్పత్తి చేసే బీటా కణాలు ఉన్నాయి.
వివిధ కారకాల ప్రభావంతో, ప్రతి సంవత్సరం ఈ కణాల సంఖ్య తగ్గుతుంది - ప్యాంక్రియాస్ క్షీణిస్తుంది. టైప్ 2 డయాబెటిస్ మెల్లిటస్ నిర్ధారణ నుండి 8 సంవత్సరాల తరువాత ప్యాంక్రియాటిక్ క్షీణత సంభవిస్తుంది.
ఇన్సులిన్ సన్నాహాలు
మొదటి ఇన్సులిన్ సన్నాహాలు జంతు మూలం. పందులు మరియు పశువుల క్లోమం నుండి వాటిని పొందారు. ఇటీవలి సంవత్సరాలలో, మానవ ఇన్సులిన్ సన్నాహాలు ప్రధానంగా ఉపయోగించబడుతున్నాయి. రెండోది జన్యు ఇంజనీరింగ్ ద్వారా పొందబడుతుంది, బ్యాక్టీరియా సహజ మానవ ఇన్సులిన్ వలె అదే రసాయన కూర్పు యొక్క ఇన్సులిన్ను సంశ్లేషణ చేయమని బలవంతం చేస్తుంది (అనగా, ఇది శరీరానికి పరాయి పదార్థం కాదు). టైప్ 2 తో సహా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల చికిత్సలో ఇప్పుడు మానవ జన్యు ఇంజనీరింగ్ ఇన్సులిన్లు ఎంపిక మందులు.
చర్య యొక్క వ్యవధి ప్రకారం, చిన్న మరియు దీర్ఘకాలిక (దీర్ఘకాలిక) చర్య యొక్క ఇన్సులిన్లు వేరు చేయబడతాయి.

మూర్తి 7. స్వల్ప-నటన ఇన్సులిన్ ప్రొఫైల్
స్వల్ప-నటన ఇన్సులిన్ సన్నాహాలు (సాధారణ ఇన్సులిన్ అని కూడా పిలుస్తారు) ఎల్లప్పుడూ పారదర్శకంగా ఉంటాయి. స్వల్ప-నటన ఇన్సులిన్ సన్నాహాల యొక్క చర్య ప్రొఫైల్ ఈ క్రింది విధంగా ఉంది: 15-30 నిమిషాల తర్వాత ప్రారంభించండి, 2-4 గంటల తర్వాత గరిష్టంగా, 6 గంటల తర్వాత ముగుస్తుంది, అయినప్పటికీ చాలా విషయాల్లో చర్య యొక్క తాత్కాలిక పారామితులు మోతాదుపై ఆధారపడి ఉంటాయి: చిన్న మోతాదు, తక్కువ చర్య (అంజీర్ చూడండి. 7). ఈ పారామితులను తెలుసుకుంటే, షార్ట్-యాక్టింగ్ ఇన్సులిన్ తప్పనిసరిగా 30 నిమిషాల్లో నిర్వహించబడాలని మేము చెప్పగలం. భోజనానికి ముందు, దీని ప్రభావం రక్తంలో చక్కెర పెరుగుదలతో సరిపోతుంది.
ఇటీవల, అల్ట్రాషార్ట్ సన్నాహాలు కూడా కనిపించాయి, ఇన్సులిన్ అనలాగ్స్ అని పిలవబడేవి, ఉదాహరణకు హుమలాగ్ లేదా నోవోరాపిడ్. వారి చర్య ప్రొఫైల్ సాధారణ చిన్న ఇన్సులిన్ నుండి కొద్దిగా భిన్నంగా ఉంటుంది. వారు పరిపాలన తర్వాత (5-15 నిమిషాలు) దాదాపుగా పనిచేయడం ప్రారంభిస్తారు, ఇది రోగికి ఇంజెక్షన్ మరియు ఆహారం తీసుకోవడం మధ్య సాధారణ విరామాన్ని గమనించకుండా ఉండటానికి అవకాశం ఇస్తుంది, కానీ తినడానికి ముందు వెంటనే దానిని నిర్వహించడానికి (Fig. 8 చూడండి). చర్య యొక్క శిఖరం 1-2 గంటల తర్వాత సంభవిస్తుంది మరియు సాంప్రదాయ ఇన్సులిన్తో పోలిస్తే ఈ సమయంలో ఇన్సులిన్ గా concent త ఎక్కువగా ఉంటుంది.

మూర్తి 8. అల్ట్రా-షార్ట్-యాక్టింగ్ ఇన్సులిన్ ప్రొఫైల్
ఇది తిన్న తర్వాత సంతృప్తికరమైన రక్తంలో చక్కెర వచ్చే అవకాశం పెరుగుతుంది. చివరగా, వాటి ప్రభావం 4-5 గంటలలోపు ఉంటుంది, ఇది హైపోగ్లైసీమియాకు ప్రమాదం లేకుండా, మీరు కోరుకుంటే ఇంటర్మీడియట్ భోజనాన్ని తిరస్కరించడానికి అనుమతిస్తుంది. అందువలన, ఒక వ్యక్తి యొక్క దినచర్య మరింత సరళంగా మారుతుంది.

మూర్తి 9. మధ్యస్థ వ్యవధి ఇన్సులిన్ ప్రొఫైల్
చర్మం కింద నుండి ఇన్సులిన్ శోషణను నెమ్మదింపజేసే ఇన్సులిన్కు ప్రత్యేక పదార్ధాలను జోడించడం ద్వారా దీర్ఘకాలిక (దీర్ఘకాలిక) ఇన్సులిన్ సన్నాహాలను పొందవచ్చు. ఈ గుంపు నుండి ప్రస్తుతం ప్రధానంగా మీడియం వ్యవధి గల మందులను ఉపయోగిస్తున్నారు. వారి చర్య యొక్క ప్రొఫైల్ ఈ క్రింది విధంగా ఉంది: ప్రారంభం - 2 గంటల తరువాత, శిఖరం - 6-10 గంటల తరువాత, ముగింపు - మోతాదును బట్టి 12-16 గంటల తరువాత (Fig. 9 చూడండి).
ఇన్సులిన్ యొక్క రసాయన నిర్మాణాన్ని మార్చడం ద్వారా దీర్ఘకాలిక ఇన్సులిన్ అనలాగ్లను పొందవచ్చు. అవి పారదర్శకంగా ఉంటాయి, కాబట్టి, ఇంజెక్షన్ ముందు మిక్సింగ్ అవసరం లేదు.వాటిలో, మీడియం వ్యవధి యొక్క అనలాగ్లు వేరు చేయబడతాయి, వీటిలో యాక్షన్ ప్రొఫైల్ NPH- ఇన్సులిన్ యొక్క యాక్షన్ ప్రొఫైల్తో సమానంగా ఉంటుంది. వీటిలో లెవెమిర్ ఉన్నాయి, ఇది చర్య యొక్క చాలా ability హాజనిత సామర్థ్యాన్ని కలిగి ఉంది.

మూర్తి 10. మిశ్రమ ఇన్సులిన్ యొక్క ప్రొఫైల్ 30% షార్ట్ యాక్టింగ్ ఇన్సులిన్ మరియు 70% మీడియం యాక్టింగ్ ఇన్సులిన్ కలిగి ఉంటుంది
లాంటస్ దీర్ఘకాలం పనిచేసే అనలాగ్, ఇది 24 గంటలు పనిచేస్తుంది, అందువల్ల, బేసల్ ఇన్సులిన్ రోజుకు 1 సమయం ఇవ్వబడుతుంది. ఇది చర్య యొక్క శిఖరాన్ని కలిగి ఉండదు, అందువల్ల, రాత్రి సమయంలో మరియు భోజనాల మధ్య హైపోగ్లైసీమియా వచ్చే అవకాశం తగ్గుతుంది.
చివరగా, సంక్షిప్త (మిశ్రమ) మందులు ఉన్నాయి, అవి ఒకేసారి చిన్న లేదా అల్ట్రాషార్ట్ చర్య యొక్క ఇన్సులిన్ మరియు మీడియం వ్యవధిని కలిగి ఉంటాయి. అంతేకాకుండా, ఇటువంటి ఇన్సులిన్లు "చిన్న" మరియు "పొడవైన" భాగాల యొక్క విభిన్న నిష్పత్తితో ఉత్పత్తి చేయబడతాయి: 10/90% నుండి 50/50% వరకు.

మూర్తి 11. సాధారణ ఇన్సులిన్ స్రావం
అందువల్ల, అటువంటి ఇన్సులిన్ల యొక్క చర్య ప్రొఫైల్ వాస్తవానికి వాటి కూర్పును రూపొందించే వ్యక్తిగత ఇన్సులిన్ల యొక్క సంబంధిత ప్రొఫైల్లను కలిగి ఉంటుంది మరియు ప్రభావం యొక్క తీవ్రత వాటి నిష్పత్తిపై ఆధారపడి ఉంటుంది (Fig. 10 చూడండి).
కూర్పు మరియు విడుదల రూపం
Sub షధము సబ్కటానియస్ పరిపాలన కోసం ఉద్దేశించిన సస్పెన్షన్ రూపంలో ఉంటుంది. 100 IU / ml మోతాదులో మానవ ఇన్సులిన్ ఉంటుంది. సాధనం యొక్క కూర్పులో అదనపు భాగాలు:
- CRESOL,
- తియ్యని ద్రవము,
- ప్రొటమైన్ సల్ఫేట్,
- ఫినాల్,
- జింక్ ఆక్సైడ్
- సోడియం హైడ్రోజన్ ఫాస్ఫేట్,
- ఇంజెక్షన్ కోసం శుద్ధి చేసిన నీరు
- 10% హైడ్రోక్లోరిక్ ఆమ్లం యొక్క పరిష్కారం,
- 10% సోడియం హైడ్రాక్సైడ్.
Drug షధం తెలుపు రంగు యొక్క సస్పెన్షన్. పరిష్కారం డీలామినేట్ కావచ్చు మరియు తెల్లని అవక్షేపణను ఏర్పరుస్తుంది. తేలికపాటి వణుకుతో, అవపాతం సులభంగా కరిగిపోతుంది.
Cart షధం గుళికలు మరియు సిరంజి పెన్నులలో లభిస్తుంది. గుళికలలోని drug షధం ఒక ప్రత్యేక సస్పెన్షన్, ఇది సబ్కటానియస్ పరిపాలన కోసం ఉపయోగించబడుతుంది. 3 మి.లీ గుళికలలో 100 IU / ml మోతాదులో లభిస్తుంది. Car షధం ఐదు గుళికల పొక్కు ప్యాక్లో ప్యాక్ చేయబడింది. కార్డ్బోర్డ్ ప్యాకేజీలో ఒక పొక్కు మరియు ఉపయోగం కోసం సూచనలు ఉన్నాయి.
మందులు 2 ° C నుండి 8 ° C ఉష్ణోగ్రత వద్ద, ఎండ మరియు వేడి నుండి రక్షించబడిన ప్రదేశాలలో నిల్వ చేయబడతాయి. ఇది స్తంభింపచేయడం నిషేధించబడింది. తెరిచిన గుళిక గది ఉష్ణోగ్రత వద్ద 15 ° C నుండి 25 ° C వరకు నిల్వ చేయబడుతుంది, కాని 28 రోజుల కన్నా ఎక్కువ కాదు.

సిరంజి పెన్నుల్లో drug షధం ఉత్పత్తి అవుతుంది. హుములిన్ పెన్ను 3 మి.లీ వాల్యూమ్లో 100 IU / ml సస్పెన్షన్ కలిగి ఉంటుంది. ఇది చర్మం కింద మందుల నిర్వహణ కోసం ఉద్దేశించబడింది. Drug షధాన్ని ఒక ప్లాస్టిక్ ట్రేలో ఐదు సిరంజి పెన్నుల్లో ప్యాక్ చేస్తారు. ఉపయోగం కోసం సూచనలతో పాటు కార్డ్బోర్డ్ పెట్టెలో ప్యాక్ చేయబడింది. సాధనం 2 నుండి 8 ° C ఉష్ణోగ్రత వద్ద నిల్వ చేయబడుతుంది. Heat షధం వేడి మరియు సూర్యరశ్మికి గురికాకుండా రక్షించబడుతుంది. స్తంభింపచేయవద్దు. గది ఉష్ణోగ్రత వద్ద బహిరంగ రూపంలో నిల్వ చేయండి, కానీ 28 రోజులకు మించకూడదు.
10 మి.లీ గ్లాస్ బాటిళ్లలో release షధాన్ని విడుదల చేసే ఒక రూపం ఉంది, వీటిని కార్డ్బోర్డ్ పెట్టెలో ప్యాక్ చేసి వాడటానికి సూచనలతో పాటు. ఈ రకమైన ation షధాల నిల్వ నియమాలు మునుపటి .షధాల మాదిరిగానే ఉంటాయి.
"హుములిన్ ఎం 3" అనే ins షధం ఇన్సులిన్ మిశ్రమం, ఇందులో "హుములిన్ ఎన్పిహెచ్" మరియు "హుములిన్ రెగ్యులర్" ఉన్నాయి. It షధం సౌకర్యవంతంగా ఉంటుంది, అది స్వంతంగా తయారు చేయవలసిన అవసరం లేదు. “హుములిన్ ఎం 3” వాడకముందే చేతుల్లో పదిసార్లు జాగ్రత్తగా పంప్ చేయబడుతుంది. 180 డిగ్రీలను చాలాసార్లు తిప్పండి. ఇటువంటి అవకతవకలు సస్పెన్షన్కు సజాతీయ పదార్థాన్ని పొందటానికి సహాయపడతాయి. సీసాలో తెల్లటి మచ్చలు కనిపిస్తే, ఇన్సులిన్ వాడలేము, అది క్షీణించింది.
ప్యాంక్రియాటిక్ క్షీణతకు దోహదం చేసే అంశాలు:
- అధిక రక్త చక్కెర (9 మిమోల్ కంటే ఎక్కువ),
- సల్ఫోనిలురియాస్ యొక్క అధిక మోతాదు,
- డయాబెటిస్ యొక్క ప్రామాణికం కాని రూపాలు.
డయాబెటిస్ అనేది సాధారణ రక్తంలో గ్లూకోజ్ (లేదా రక్తంలో చక్కెర) ను నిర్వహించడానికి ప్యాంక్రియాస్ తగినంత ఇన్సులిన్ ను స్రవింపజేయలేని పరిస్థితి, ఇది మన శరీరంలోని వివిధ భాగాలకు రవాణా చేయబడుతుంది, శక్తిని అందిస్తుంది.
ఇన్సులిన్ లోపం యొక్క కారణాలు భిన్నంగా ఉంటాయి, కానీ టైప్ 2 డయాబెటిస్ చాలా సాధారణమైనదిగా పరిగణించబడుతుంది. ఈ కేసులో ప్రధాన ప్రమాద కారకాలు వ్యాధి, బరువు మరియు వయస్సు యొక్క కుటుంబ చరిత్ర.
వాస్తవానికి, పాశ్చాత్య ప్రపంచంలో అధిక బరువు లేదా ese బకాయం ఉన్న చాలా మంది ప్రజలు డయాబెటిస్ అభివృద్ధికి భయపడకూడదు. బరువు చాలా ముఖ్యమైనది అయినప్పటికీ, దాని అభివృద్ధికి ఇది ప్రధాన ప్రమాద కారకం కాదు. మీరు తినే ఆహారాలు సాధారణంగా బరువు కంటే చాలా ముఖ్యమైనవి. ఉదాహరణకు, మీరు కార్బోనేటేడ్ తీపి నీరు, పండ్ల రసాలు మరియు తీపి టీతో సహా చక్కెర పానీయాల మొత్తాన్ని పరిమితం చేయాలి.
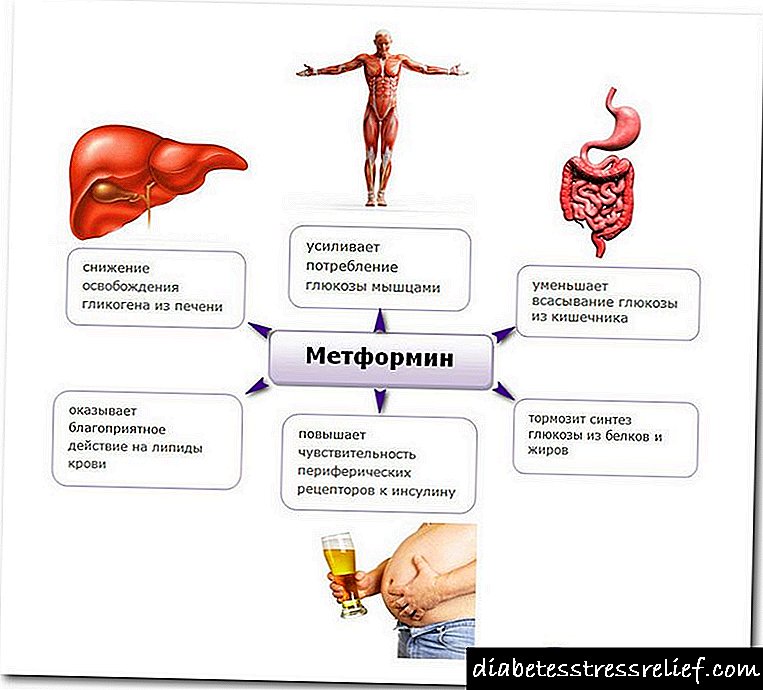
చర్య యొక్క విధానాలు మరియు ఇన్సులిన్ యొక్క ప్రభావాలు
గ్లూకోజ్ విషాన్ని తొలగించడానికి మరియు సగటు హైపర్గ్లైసీమియాతో బీటా కణాల ఉత్పత్తి పనితీరును సర్దుబాటు చేయడానికి ఇన్సులిన్ చికిత్స జరుగుతుంది. ప్రారంభంలో, క్లోమం లో ఉన్న బీటా కణాల పనిచేయకపోవడం మరియు ఇన్సులిన్ ఉత్పత్తి చేయడం రివర్సిబుల్. చక్కెర స్థాయిలు సాధారణ స్థాయికి తగ్గడంతో ఇన్సులిన్ యొక్క ఎండోజెనస్ ఉత్పత్తి పునరుద్ధరించబడుతుంది.
టైప్ 2 డయాబెటిస్కు ఇన్సులిన్ యొక్క ప్రారంభ పరిపాలన, డైటింగ్ మరియు వ్యాయామ చికిత్స దశలో సరిపోని గ్లైసెమిక్ నియంత్రణతో చికిత్స ఎంపికలలో ఒకటి, టాబ్లెట్ సన్నాహాల దశను దాటవేస్తుంది.
చక్కెరను తగ్గించే of షధాల వాడకం కంటే ఇన్సులిన్ చికిత్సను ఇష్టపడే మధుమేహ వ్యాధిగ్రస్తులకు ఈ ఎంపిక మంచిది. మరియు బరువు తగ్గడం మరియు పెద్దవారిలో గుప్త ఆటో ఇమ్యూన్ డయాబెటిస్ ఉన్న రోగులలో కూడా.
టైప్ 2 డయాబెటిస్లో కాలేయం ద్వారా గ్లూకోజ్ ఉత్పత్తిని విజయవంతంగా తగ్గించడానికి 2 యంత్రాంగాలను అణచివేయడం అవసరం: గ్లైకోజెనోలిసిస్ మరియు గ్లూకోనోజెనిసిస్. ఇన్సులిన్ యొక్క పరిపాలన హెపాటిక్ గ్లైకోజెనోలిసిస్ మరియు గ్లూకోనోజెనిసిస్ను తగ్గిస్తుంది, అలాగే ఇన్సులిన్కు పరిధీయ కణజాలాల సున్నితత్వాన్ని పెంచుతుంది. తత్ఫలితంగా, టైప్ 2 డయాబెటిస్ యొక్క వ్యాధికారక ఉత్పత్తి యొక్క అన్ని ప్రాథమిక విధానాలను సమర్థవంతంగా "రిపేర్" చేయడం సాధ్యపడుతుంది.
డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క సానుకూల ఫలితాలు
ఇన్సులిన్ తీసుకోవడంలో సానుకూల అంశాలు ఉన్నాయి, అవి:
- ఉపవాసం మరియు భోజనం తర్వాత చక్కెర తగ్గింపు,
- గ్లూకోజ్ స్టిమ్యులేషన్ లేదా ఆహారం తీసుకోవటానికి ప్రతిస్పందనగా ప్యాంక్రియాటిక్ ఇన్సులిన్ ఉత్పత్తి పెరిగింది,
- గ్లూకోనోజెనిసిస్ తగ్గింది,
- కాలేయ గ్లూకోజ్ ఉత్పత్తి
- తినడం తరువాత గ్లూకాగాన్ స్రావం యొక్క నిరోధం,
- లిపోప్రొటీన్లు మరియు లిపిడ్ల ప్రొఫైల్లో మార్పులు,
- తినడం తరువాత లిపోలిసిస్ అణచివేత,
- వాయురహిత మరియు ఏరోబిక్ గ్లైకోలిసిస్ మెరుగుదల,
- లిపోప్రొటీన్లు మరియు ప్రోటీన్ల గ్లైకేషన్ తగ్గుతుంది.
డయాబెటిస్ చికిత్స ప్రధానంగా గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్, ఉపవాసం రక్తంలో చక్కెర మరియు తినడం తరువాత లక్ష్య సాంద్రతలను సాధించడం మరియు నిర్వహించడం. ఫలితం సమస్యల అభివృద్ధి మరియు పురోగతి యొక్క అవకాశాన్ని తగ్గిస్తుంది.
బయటి నుండి ఇన్సులిన్ పరిచయం కార్బోహైడ్రేట్, ప్రోటీన్ మరియు కొవ్వు జీవక్రియపై సానుకూల ప్రభావాన్ని చూపుతుంది. ఈ హార్మోన్ నిక్షేపణను సక్రియం చేస్తుంది మరియు గ్లూకోజ్, కొవ్వులు మరియు అమైనో ఆమ్లాల విచ్ఛిన్నతను నిరోధిస్తుంది. ఇది కణాల మధ్యలో అడిపోసైట్లు మరియు మయోసైట్ల సెల్ గోడ ద్వారా దాని రవాణాను పెంచడం ద్వారా చక్కెర స్థాయిలను తగ్గిస్తుంది, అలాగే కాలేయ గ్లూకోజ్ ఉత్పత్తిని నిరోధించడం (గ్లైకోజెనోలిసిస్ మరియు గ్లూకోనోజెనిసిస్).
అదనంగా, ఇన్సులిన్ లిపోజెనిసిస్ను సక్రియం చేస్తుంది మరియు శక్తి జీవక్రియలో ఉచిత కొవ్వు ఆమ్లాల వాడకాన్ని నిరోధిస్తుంది. ఇది కండరాల ప్రోటీయోలిసిస్ను నిరోధిస్తుంది మరియు ప్రోటీన్ ఉత్పత్తిని ప్రేరేపిస్తుంది.
హార్మోన్ల ఇంజెక్షన్ చికిత్సకు కారణాలు
. , చికెన్పాక్స్, రుబెల్లా, ఫ్లూ మొదలైనవి.
మీరు దాని గురించి ఆలోచిస్తే, డయాబెటిస్లో హార్మోన్ల ఇంజెక్షన్లను ఎందుకు ఇంజెక్ట్ చేయాలో మొదట స్పష్టంగా తెలియదు. అనారోగ్య వ్యక్తి యొక్క శరీరంలో అటువంటి హార్మోన్ మొత్తం ప్రాథమికంగా సాధారణం, మరియు తరచుగా ఇది గణనీయంగా మించిపోతుంది.
కానీ విషయం మరింత క్లిష్టంగా ఉంటుంది - ఒక వ్యక్తికి “తీపి” వ్యాధి ఉన్నప్పుడు, రోగనిరోధక వ్యవస్థ మానవ శరీరంలోని బీటా కణాలను ప్రభావితం చేస్తుంది, ఇన్సులిన్ ఉత్పత్తికి కారణమయ్యే ప్యాంక్రియాస్ బాధపడుతుంది. ఇటువంటి సమస్యలు రెండవ రకం మధుమేహ వ్యాధిగ్రస్తులలో మాత్రమే కాదు, మొదటివారికి కూడా సంభవిస్తాయి.
ఫలితంగా, పెద్ద సంఖ్యలో బీటా కణాలు చనిపోతాయి, ఇది మానవ శరీరాన్ని గణనీయంగా బలహీనపరుస్తుంది.
పాథాలజీ యొక్క కారణాల గురించి మనం మాట్లాడితే, తరచుగా ఇది es బకాయం వల్ల వస్తుంది, ఒక వ్యక్తి సరిగ్గా తిననప్పుడు, కొంచెం కదులుతుంది మరియు అతని జీవనశైలిని ఆరోగ్యకరమైనదిగా పిలవలేరు. పెద్ద సంఖ్యలో వృద్ధులు మరియు మధ్య వయస్కులు అధిక బరువుతో బాధపడుతున్నారని తెలిసింది, కాని అందరూ “తీపి” వ్యాధి బారిన పడరు.
కాబట్టి ఒక వ్యక్తి కొన్నిసార్లు పాథాలజీ ద్వారా ఎందుకు ప్రభావితమవుతాడు, మరియు కొన్నిసార్లు కాదు? ఇది ఎక్కువగా జన్యు రకం యొక్క పూర్వస్థితి కారణంగా ఉంది, ఆటో ఇమ్యూన్ దాడులు చాలా తీవ్రంగా ఉంటాయి, ఇన్సులిన్ ఇంజెక్షన్లు మాత్రమే సహాయపడతాయి.
ఇన్సులిన్ రకాలు
ప్రస్తుతం, ఇన్సులిన్లను బహిర్గతం చేసే సమయానికి వేరు చేస్తారు. ఇది blood షధం రక్తంలో చక్కెరను ఎంతకాలం తగ్గిస్తుందో సూచిస్తుంది. చికిత్సను సూచించే ముందు, of షధ మోతాదు యొక్క వ్యక్తిగత ఎంపిక తప్పనిసరి.
డయాబెటిస్కు అనేక రకాల కారణాలు, సంకేతాలు, సమస్యలు ఉన్నాయి, మరియు చికిత్స యొక్క రకం, నిపుణులు ఈ వ్యాధిని వర్గీకరించడానికి చాలా సమగ్రమైన సూత్రాన్ని రూపొందించారు. డయాబెటిస్ రకాలు, రకాలు మరియు డిగ్రీలను పరిగణించండి.
I. టైప్ 1 డయాబెటిస్ మెల్లిటస్ (ఇన్సులిన్-ఆధారిత మధుమేహం, బాల్య మధుమేహం).
చాలా తరచుగా, ఈ రకమైన డయాబెటిస్ యువతలో గమనించవచ్చు, తరచుగా సన్నగా ఉంటుంది. ఇది కష్టం.
క్లోమం లో ఇన్సులిన్ ఉత్పత్తి చేసే β- కణాలను నిరోధించే శరీరం ద్వారా ఉత్పత్తి అయ్యే ప్రతిరోధకాలలో కారణం ఉంటుంది. చికిత్స అనేది ఇన్సులిన్ యొక్క నిరంతర ఉపయోగం, ఇంజెక్షన్ల సహాయంతో, అలాగే ఆహారానికి కట్టుబడి ఉండటంపై ఆధారపడి ఉంటుంది.
మెను నుండి సులభంగా జీర్ణమయ్యే కార్బోహైడ్రేట్ల వాడకాన్ని (చక్కెర, చక్కెర కలిగిన శీతల పానీయాలు, స్వీట్లు, పండ్ల రసాలు) పూర్తిగా మినహాయించడం అవసరం.
ఆరోగ్యకరమైన వ్యక్తి రక్తంలో గ్లూకోజ్ యొక్క సాధారణ సాంద్రత 3.6 కన్నా తక్కువ కాదు మరియు నిద్ర మరియు ఆకలి సమయంలో (ఖాళీ కడుపుతో) లీటరుకు 6.1 మిమోల్ కంటే ఎక్కువ కాదు మరియు భోజనం తర్వాత లీటరుకు 7.0 మిమోల్ కంటే ఎక్కువ కాదు. గర్భిణీ స్త్రీలలో, గరిష్ట రేట్లు 50-100% పెరుగుతాయి - దీనిని గర్భిణీ మధుమేహం అంటారు. పుట్టిన తరువాత, గ్లూకోజ్ స్థాయిలు సాధారణంగా సొంతంగా సాధారణీకరిస్తాయి.
వ్యాధి యొక్క తేలికపాటి రూపం ఉన్న రోగులలో, నిద్ర మరియు ఆకలి సమయంలో గ్లూకోజ్ స్థాయి సాధారణంగా ఆరోగ్యకరమైన వ్యక్తుల కంటే 10-30% ఎక్కువగా ఉంటుంది. తినడం తరువాత, ఈ సంఖ్య 20-50% మించి ఉండవచ్చు.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ యొక్క తేలికపాటి రూపం రోగికి రోజూ ఇన్సులిన్ ఇంజెక్ట్ చేయవలసిన అవసరం లేదు. క్లోమం యొక్క కణాల ద్వారా హార్మోన్ యొక్క మరింత ఇంటెన్సివ్ ఉత్పత్తిని ప్రేరేపించే చాలా తక్కువ కార్బోహైడ్రేట్ కంటెంట్, వ్యాయామం మరియు మాత్రలు తీసుకోవడం సరిపోతుంది.
మితమైన మధుమేహం ఉన్నవారిలో, నిద్ర మరియు ఆకలి సమయంలో రక్తంలో చక్కెర స్థాయిలు సాధారణం కంటే 30-50% ఎక్కువ, మరియు భోజనం తర్వాత 50–100% పెంచవచ్చు. అటువంటి మధుమేహంతో, చిన్న మరియు మధ్యస్థ ఇన్సులిన్లతో రోజువారీ ఇన్సులిన్ చికిత్సను నిర్వహించడం అవసరం.
వ్యాధి యొక్క తీవ్రమైన రూపం లేదా టైప్ 1 డయాబెటిస్ ఉన్న రోగులలో, రాత్రి మరియు ఆకలి సమయంలో గ్లూకోజ్ స్థాయిలను 50-100% పెంచవచ్చు, మరియు తినడం తరువాత - చాలా సార్లు. అలాంటి రోగులు ప్రతి భోజనానికి ముందు, అలాగే నిద్రవేళలో మరియు మధ్యాహ్నం సమయంలో ఇన్సులిన్ ఇంజెక్ట్ చేయాలి.
ఇన్సులిన్ చికిత్స కోసం ఉద్దేశించిన సన్నాహాలు నిర్దిష్టత మరియు వ్యవధిలో మారుతూ ఉంటాయి.
ఇన్సులిన్ 4 రకాలుగా విభజించబడింది:
- Bullish.
- స్వైన్.
- సవరించిన పంది మాంసం ("మానవ").
- హ్యూమన్, జన్యు ఇంజనీరింగ్ చేత సృష్టించబడింది.
మొట్టమొదటిది, గత శతాబ్దం 20 వ దశకంలో, పశువుల క్లోమం యొక్క కణజాలాల నుండి చక్కెరను తగ్గించే హార్మోన్ను పొందారు. బోవిన్ హార్మోన్ మూడు అమైనో ఆమ్లాలలో మానవ హార్మోన్ నుండి భిన్నంగా ఉంటుంది, కాబట్టి దీనిని ఉపయోగించినప్పుడు తరచుగా తీవ్రమైన అలెర్జీ ప్రతిచర్యలకు కారణమవుతుంది. ప్రస్తుతం, ఇది ప్రపంచంలోని చాలా దేశాలలో నిషేధించబడింది.
గత శతాబ్దం మధ్యలో, పందుల అంతర్గత అవయవాల నుండి చక్కెరను తగ్గించే హార్మోన్ స్రవిస్తుంది.పోర్సిన్ హార్మోన్ మానవుడి నుండి ఒక అమైనో ఆమ్లంలో మాత్రమే భిన్నంగా ఉంటుంది, కాబట్టి ఇది అలెర్జీకి కారణమయ్యే అవకాశం తక్కువ, కానీ సుదీర్ఘ వాడకంతో ఇది శరీరం యొక్క ఇన్సులిన్ నిరోధకతను పెంచింది.
20 వ శతాబ్దం 80 లలో, శాస్త్రవేత్తలు పంది హార్మోన్లో వేరే అమైనో ఆమ్లాన్ని మానవ హార్మోన్లో ఒకేలా ఉండే అమైనో ఆమ్లంతో ఎలా భర్తీ చేయాలో నేర్చుకున్నారు. కాబట్టి “మానవ” ఇన్సులిన్ మందులు పుట్టాయి.
అవి ఆచరణాత్మకంగా అవాంఛిత ప్రభావాలను కలిగించవు మరియు ప్రస్తుతం చాలా భారీగా ఉన్నాయి.
జన్యు ఇంజనీరింగ్ అభివృద్ధితో, మానవ చక్కెరను తగ్గించే హార్మోన్లు జన్యుపరంగా మార్పు చెందిన బ్యాక్టీరియా లోపల పెరగడం నేర్చుకున్నాయి. ఈ హార్మోన్ అత్యంత శక్తివంతమైన ప్రభావాన్ని కలిగి ఉంటుంది మరియు ఎటువంటి దుష్ప్రభావాలను కలిగి ఉండదు.
చర్య యొక్క వ్యవధి ప్రకారం, ఇన్సులిన్లను 4 రకాలుగా విభజించారు:
- చిన్న.
- Ultrashort.
- సగటు.
- సుదీర్ఘ చర్య.
స్వల్ప-నటన మందులు 6-9 గంటలు చక్కెరను తగ్గించే ప్రభావాన్ని కలిగి ఉంటాయి. అల్ట్రాషార్ట్ ఇన్సులిన్ యొక్క చర్య యొక్క వ్యవధి 2 రెట్లు తక్కువ. రెండు రకాల మందులు తిన్న తర్వాత రక్తంలో చక్కెరను తగ్గించడానికి ఉపయోగిస్తారు. అదే సమయంలో, మీరు భోజనానికి అరగంట ముందు చిన్న drugs షధాలను ఇంజెక్ట్ చేయాలి మరియు అల్ట్రాషార్ట్ - 10 నిమిషాల్లో.
చర్య యొక్క సగటు వ్యవధి యొక్క మందులు 11-16 గంటలు చికిత్సా ప్రభావాన్ని కలిగి ఉంటాయి. ప్రతి 8-12 గంటలకు, భోజనానికి కనీసం ఒక గంట ముందు వాటిని నిర్వహించాలి.
దీర్ఘకాలం పనిచేసే మందులు 12-24 గంటల్లో చక్కెరను తగ్గిస్తాయి. రాత్రి మరియు ఉదయం గ్లూకోజ్ స్థాయిని నియంత్రించడానికి ఇవి రూపొందించబడ్డాయి.

ఇటీవలి సంవత్సరాలలో, డయాబెటిస్ చాలా వ్యక్తిగత వ్యాధి అనే ఆలోచన, దీనిలో చికిత్స నియమావళి మరియు పరిహార లక్ష్యాలు రోగి వయస్సు, అతని ఆహారం మరియు పని, అనుబంధ వ్యాధులు మొదలైనవి పరిగణనలోకి తీసుకోవాలి. ఒకేలాంటి వ్యక్తులు లేనందున, డయాబెటిస్ నిర్వహణకు పూర్తిగా ఒకేలాంటి సిఫార్సులు ఉండకూడదు.
మెడికల్ సైన్సెస్ అభ్యర్థి
అత్యధిక వర్గానికి చెందిన ఎండోక్రినాలజిస్ట్
ఈ రకమైన డయాబెటిస్ ఉన్నవారు రక్తంలో చక్కెర ఇన్సులిన్ ఏ స్థాయిలో సూచించబడుతుందో అని ఆలోచిస్తున్నారు.
నియమం ప్రకారం, ఈ సందర్భంలో, మానవ ఇన్సులిన్ ఉత్పత్తి చేసే క్లోమం యొక్క సామర్థ్యాన్ని కాపాడుకోవడం చాలా అవసరం. రోగికి తగిన చికిత్స అందకపోతే, అతను చనిపోవచ్చు.
ఈ సాధారణ రకం డయాబెటిస్ మెల్లిటస్ రెండవ రకం అనారోగ్యం కంటే చాలా క్లిష్టంగా ఉంటుంది. అందుబాటులో ఉంటే, ఉత్పత్తి చేయబడిన ఇన్సులిన్ మొత్తం చాలా తక్కువ లేదా పూర్తిగా ఉండదు.
అందుకే రోగి యొక్క శరీరం చక్కెర స్థాయిని స్వయంగా ఎదుర్కోలేకపోతుంది. ఇదే విధమైన ప్రమాదం పదార్ధం యొక్క తక్కువ స్థాయి ద్వారా ప్రాతినిధ్యం వహిస్తుంది - ఇది unexpected హించని కోమా మరియు మరణానికి కూడా దారితీస్తుంది.
నిపుణుల సిఫారసులకు కట్టుబడి, కృత్రిమ ఇన్సులిన్ ఉపయోగించి చికిత్స నిర్వహించడం చాలా ముఖ్యం.
చక్కెర పదార్థాన్ని క్రమం తప్పకుండా పర్యవేక్షించడం మరియు సాధారణ పరీక్షలో ఉత్తీర్ణత సాధించడం గురించి మర్చిపోవద్దు.
వ్యాధి యొక్క మొదటి రూపం ఉన్న వ్యక్తి ఇన్సులిన్ లేకుండా జీవించలేడు కాబట్టి, ఈ సమస్యను తీవ్రంగా పరిగణించాల్సిన అవసరం ఉంది.
రోగికి అధిక బరువుతో సమస్యలు లేకపోతే మరియు అధిక భావోద్వేగ ఓవర్లోడ్ లేకపోతే, 1 కిలోల శరీర బరువు పరంగా ఇన్సులిన్ రోజుకు ½ - 1 యూనిట్ 1 సార్లు సూచించబడుతుంది. అదే సమయంలో, ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ హార్మోన్ యొక్క సహజ స్రావం యొక్క అనుకరణగా పనిచేస్తుంది.
ఇన్సులిన్ చికిత్స కోసం నియమాలు ఈ పరిస్థితుల నెరవేర్పు అవసరం:
- gl గ్లూకోజ్ను ఉపయోగించుకునేంత మొత్తంలో రోగి శరీరంలోకి ప్రవేశించాలి,
- బాహ్యంగా నిర్వహించబడే ఇన్సులిన్లు బేసల్ స్రావం యొక్క పూర్తి అనుకరణగా మారాలి, అనగా క్లోమం ఉత్పత్తి చేస్తుంది (తినడం తరువాత విసర్జన యొక్క ఎత్తైన ప్రదేశంతో సహా).
పైన జాబితా చేయబడిన అవసరాలు ఇన్సులిన్ థెరపీ నియమాలను వివరిస్తాయి, దీనిలో రోజువారీ మోతాదు దీర్ఘకాలిక లేదా స్వల్ప-నటన ఇన్సులిన్లుగా విభజించబడింది.
పొడవైన ఇన్సులిన్లు చాలా తరచుగా ఉదయం మరియు సాయంత్రం నిర్వహించబడతాయి మరియు ప్యాంక్రియాటిక్ పనితీరు యొక్క శారీరక ఉత్పత్తిని ఖచ్చితంగా అనుకరిస్తాయి.
కార్బోహైడ్రేట్లు అధికంగా ఉన్న భోజనం తర్వాత చిన్న ఇన్సులిన్ తీసుకోవడం మంచిది. ఈ రకమైన ఇన్సులిన్ యొక్క మోతాదు వ్యక్తిగతంగా నిర్ణయించబడుతుంది మరియు ఇచ్చిన భోజనంలో XE (బ్రెడ్ యూనిట్లు) సంఖ్యను బట్టి నిర్ణయించబడుతుంది.

చర్య సమయానికి, అన్ని ఇన్సులిన్లను షరతులతో క్రింది సమూహాలుగా విభజించవచ్చు:
- అల్ట్రా షార్ట్ యాక్షన్
- చిన్న చర్య
- మధ్యస్థ చర్య
- సుదీర్ఘ చర్య.
అల్ట్రాషార్ట్ ఇన్సులిన్ ఇంజెక్షన్ తర్వాత 10-15 నిమిషాల తర్వాత పనిచేయడం ప్రారంభిస్తుంది. శరీరంపై దీని ప్రభావం 4-5 గంటలు ఉంటుంది.
చిన్న-నటన మందులు ఇంజెక్షన్ తర్వాత సగటున అరగంట పనిచేయడం ప్రారంభిస్తాయి. వారి ప్రభావం యొక్క వ్యవధి 5-6 గంటలు. అల్ట్రాషార్ట్ ఇన్సులిన్ భోజనానికి ముందు లేదా వెంటనే ఇవ్వవచ్చు. చిన్న ఇన్సులిన్ భోజనానికి ముందు మాత్రమే ఇవ్వమని సిఫార్సు చేయబడింది, ఎందుకంటే ఇది అంత త్వరగా పనిచేయడం ప్రారంభించదు.
మీడియం-యాక్టింగ్ ఇన్సులిన్, తీసుకున్నప్పుడు, చక్కెరను 2 గంటల తర్వాత మాత్రమే తగ్గించడం ప్రారంభిస్తుంది మరియు దాని సాధారణ చర్య యొక్క సమయం 16 గంటల వరకు ఉంటుంది.
దీర్ఘకాలిక మందులు (పొడిగించినవి) 10-12 గంటల తర్వాత కార్బోహైడ్రేట్ జీవక్రియను ప్రభావితం చేయటం ప్రారంభిస్తాయి మరియు 24 గంటలు లేదా అంతకంటే ఎక్కువ కాలం శరీరం నుండి విసర్జించబడవు.
ఈ drugs షధాలన్నింటికీ వేర్వేరు పనులు ఉన్నాయి. పోస్ట్ప్రాండియల్ హైపర్గ్లైసీమియా (తినడం తర్వాత చక్కెర పెరుగుదల) ఆపడానికి వాటిలో కొన్ని భోజనానికి ముందు వెంటనే ఇవ్వబడతాయి.
రోజంతా లక్ష్య చక్కెర స్థాయిని నిరంతరం నిర్వహించడానికి మధ్యస్థ మరియు దీర్ఘ-పని ఇన్సులిన్లను నిర్వహిస్తారు. ప్రతి డయాబెటిస్కు అతని వయస్సు, బరువు, డయాబెటిస్ కోర్సు యొక్క లక్షణాలు మరియు సారూప్య వ్యాధుల ఉనికి ఆధారంగా మోతాదు మరియు పరిపాలన ఒక్కొక్కటిగా ఎంపిక చేయబడతాయి.
డయాబెటిస్తో బాధపడుతున్న రోగులకు ఇన్సులిన్ డెలివరీ కోసం ఒక రాష్ట్ర కార్యక్రమం ఉంది, ఇది అవసరమైన వారందరికీ ఈ medicine షధాన్ని ఉచితంగా అందిస్తుంది.

ఈ రోజు ce షధ మార్కెట్లో డయాబెటిస్ కోసం ఇన్సులిన్ యొక్క అనేక రకాలు మరియు పేర్లు ఉన్నాయి మరియు కాలక్రమేణా ఇంకా ఎక్కువ ఉంటుంది. ఇన్సులిన్ ప్రధాన ప్రమాణం ప్రకారం విభజించబడింది - ఇంజెక్షన్ తర్వాత రక్తంలో చక్కెరను ఎంతకాలం తగ్గిస్తుంది. కింది రకాల ఇన్సులిన్ అందుబాటులో ఉంది:
- అల్ట్రా-షార్ట్ - చాలా త్వరగా పని చేయండి,
- చిన్నవి చిన్న వాటి కంటే నెమ్మదిగా మరియు సున్నితంగా ఉంటాయి,
- చర్య యొక్క సగటు వ్యవధి (“మీడియం”),
- దీర్ఘ-నటన (పొడిగించబడింది).
1978 లో, శాస్త్రవేత్తలు మానవ ఇన్సులిన్ ఉత్పత్తి చేయడానికి ఎస్చెరిచియా కోలి ఎస్చెరిచియా కోలిని "బలవంతం" చేయడానికి జన్యు ఇంజనీరింగ్ పద్ధతులను ఉపయోగించారు. 1982 లో, అమెరికన్ కంపెనీ జెనెంటెక్ తన సామూహిక అమ్మకాన్ని ప్రారంభించింది.
దీనికి ముందు, బోవిన్ మరియు పంది ఇన్సులిన్ ఉపయోగించారు. అవి మానవుడి నుండి భిన్నంగా ఉంటాయి మరియు అందువల్ల తరచుగా అలెర్జీ ప్రతిచర్యలకు కారణమవుతాయి.
ఈ రోజు వరకు, జంతువుల ఇన్సులిన్ ఇకపై ఉపయోగించబడదు. డయాబెటిస్ జన్యుపరంగా ఇంజనీరింగ్ చేయబడిన మానవ ఇన్సులిన్ యొక్క ఇంజెక్షన్లతో భారీగా చికిత్స పొందుతుంది.
ఇన్సులిన్ సన్నాహాల లక్షణం
| ఇన్సులిన్ రకం | అంతర్జాతీయ పేరు | వాణిజ్య పేరు | చర్య ప్రొఫైల్ (ప్రామాణిక పెద్ద మోతాదులు) | చర్య ప్రొఫైల్ (తక్కువ కార్బోహైడ్రేట్ ఆహారం, చిన్న మోతాదులు) | |||
|---|---|---|---|---|---|---|---|
| ప్రారంభంలో | శిఖరం | వ్యవధి | ప్రారంభంలో | వ్యవధి | |||
| అల్ట్రాషార్ట్ చర్య (మానవ ఇన్సులిన్ అనలాగ్లు) | lispro | Humalog | 5-15 నిమిషాల తరువాత | 1-2 గంటల తరువాత | 4-5 గంటలు | 10 నిమి | 5 గంటలు |
| aspart | NovoRapid | 15 నిమి | |||||
| glulisine | Apidra | 15 నిమి | |||||
| చిన్న చర్య | కరిగే మానవ జన్యుపరంగా ఇంజనీరింగ్ ఇన్సులిన్ | యాక్ట్రాపిడ్ ఎన్.ఎమ్ హుములిన్ రెగ్యులర్ ఇన్సుమాన్ రాపిడ్ జిటి బయోసులిన్ పి ఇన్సురాన్ పి జెన్సులిన్ ఆర్ రిన్సులిన్ పి రోసిన్సులిన్ పి హుమోదర్ ఆర్ | 20-30 నిమిషాల తరువాత | 2-4 గంటల తరువాత | 5-6 గంటలు | 40-45 నిమి తరువాత | 5 గంటలు |
| మధ్యస్థ వ్యవధి (NPH- ఇన్సులిన్) | ఐసోఫాన్ ఇన్సులిన్ హ్యూమన్ జెనెటిక్ ఇంజనీరింగ్ | ప్రోటాఫాన్ ఎన్.ఎమ్ హుములిన్ ఎన్పిహెచ్ ఇన్సుమాన్ బజల్ బయోసులిన్ ఎన్ ఇన్సురాన్ NPH జెన్సులిన్ ఎన్ రిన్సులిన్ ఎన్పిహెచ్ రోసిన్సులిన్ సి హుమోదర్ బి | 2 గంటల తరువాత | 6-10 గంటల తరువాత | 12-16 గంటలు | 1.5-3 గంటల తరువాత | ఉదయం ఇంజెక్షన్ చేస్తే 12 గంటలు, 4-6 గంటలు, రాత్రి ఇంజెక్షన్ తర్వాత |
| దీర్ఘ-నటన - మానవ ఇన్సులిన్ యొక్క అనలాగ్లు | glargine | Lantus | 1-2 గంటల తరువాత | వ్యక్తం చేయలేదు | 24 గంటల వరకు | 4 గంటల్లో నెమ్మదిగా ప్రారంభమవుతుంది | ఉదయం ఇంజెక్ట్ చేస్తే 18 గంటలు, రాత్రి ఇంజెక్షన్ చేసిన 6-12 గంటలు |
| detemir | Levemir |
2000 ల నుండి, కొత్త విస్తరించిన రకాల ఇన్సులిన్ (లాంటస్ మరియు గ్లార్గిన్) మధ్యస్థ-కాల NPH- ఇన్సులిన్ (ప్రోటాఫాన్) ను స్థానభ్రంశం చేయడం ప్రారంభించింది. కొత్త విస్తరించిన రకాల ఇన్సులిన్ కేవలం మానవ ఇన్సులిన్ మాత్రమే కాదు, వాటి అనలాగ్లు, అనగా నిజమైన మానవ ఇన్సులిన్తో పోలిస్తే సవరించబడినవి, మెరుగుపరచబడినవి. లాంటస్ మరియు గ్లార్గిన్ ఎక్కువ కాలం మరియు సజావుగా ఉంటాయి మరియు అలెర్జీకి కారణమయ్యే అవకాశం తక్కువ.
NPH- ఇన్సులిన్ను లాంటస్ లేదా లెవెమిర్తో మీ విస్తరించిన (బేసల్) ఇన్సులిన్గా మార్చడం వల్ల మీ డయాబెటిస్ చికిత్స ఫలితాలను మెరుగుపరుస్తుంది. మీ వైద్యుడితో దీని గురించి చర్చించండి. “విస్తరించిన ఇన్సులిన్ లాంటస్ మరియు గ్లార్గిన్” అనే వ్యాసంలో మరింత చదవండి. మధ్యస్థ NPH- ఇన్సులిన్ ప్రోటాఫాన్. ”
1990 ల చివరలో, ఇన్సులిన్ హుమలాగ్, నోవోరాపిడ్ మరియు అపిడ్రా యొక్క అల్ట్రాషార్ట్ అనలాగ్లు కనిపించాయి. వారు చిన్న మానవ ఇన్సులిన్తో పోటీపడ్డారు.

అల్ట్రా-షార్ట్-యాక్టింగ్ ఇన్సులిన్ అనలాగ్లు ఇంజెక్షన్ తర్వాత 5 నిమిషాల్లో రక్తంలో చక్కెరను తగ్గించడం ప్రారంభిస్తాయి. అవి బలంగా పనిచేస్తాయి, కానీ ఎక్కువసేపు కాదు, 3 గంటలకు మించి ఉండవు.
అల్ట్రా-షార్ట్-యాక్టింగ్ అనలాగ్ యొక్క యాక్షన్ ప్రొఫైల్స్ మరియు చిత్రంలోని “సాధారణ” హ్యూమన్ షార్ట్ ఇన్సులిన్ పోల్చండి.
“అల్ట్రాషార్ట్ ఇన్సులిన్ హుమలాగ్, నోవోరాపిడ్ మరియు అపిడ్రా అనే కథనాన్ని చదవండి. హ్యూమన్ షార్ట్ ఇన్సులిన్. "
హెచ్చరిక! మీరు టైప్ 1 లేదా టైప్ 2 డయాబెటిస్ కోసం తక్కువ కార్బోహైడ్రేట్ డైట్లో ఉంటే, అల్ట్రా-షార్ట్-యాక్టింగ్ ఇన్సులిన్ అనలాగ్ల కంటే మానవ షార్ట్-యాక్టింగ్ ఇన్సులిన్ మంచిది.
ఎలా మరియు ఎందుకు మధుమేహం అభివృద్ధి చెందుతుంది
అన్నింటిలో మొదటిది, మీరు అధిక రక్తంలో చక్కెరపై శ్రద్ధ వహించాలి. ఇప్పటికే రక్తంలో 6 mmol / l కంటే ఎక్కువ సూచిక ఆహారం మార్చడం అవసరమని సూచిస్తుంది.
అదే సందర్భంలో, సూచిక తొమ్మిదికి చేరుకుంటే, అది విషప్రక్రియకు శ్రద్ధ చూపడం విలువ. టైప్ 2 డయాబెటిస్లో ప్యాంక్రియాటిక్ బీటా కణాలను గ్లూకోజ్ దాదాపుగా చంపుతుంది.
శరీరం యొక్క ఈ పరిస్థితికి గ్లూకోజ్ టాక్సిసిటీ అనే పదం కూడా ఉంది. ఇన్సులిన్ యొక్క వేగవంతమైన పరిపాలనకు ఇది ఇంకా సూచన కాదని గమనించాలి, చాలా సందర్భాలలో, వైద్యులు మొదట అనేక రకాల సంప్రదాయవాద పద్ధతులను ప్రయత్నిస్తారు.
తరచుగా, ఆహారం మరియు అనేక రకాల ఆధునిక మందులు ఈ సమస్యను ఎదుర్కోవటానికి సంపూర్ణంగా సహాయపడతాయి. ఇన్సులిన్ తీసుకోవడం ఎంత ఆలస్యం అవుతుందో రోగి స్వయంగా నియమాలను పాటించడం మరియు ప్రతి వైద్యుడి తెలివిపై మాత్రమే ఆధారపడి ఉంటుంది.
కొన్నిసార్లు ఇన్సులిన్ యొక్క సహజ ఉత్పత్తిని పునరుద్ధరించడానికి తాత్కాలికంగా మందులను సూచించడం మాత్రమే అవసరం, ఇతర సందర్భాల్లో అవి జీవితానికి అవసరం.
పిల్లలు మరియు గర్భిణీ స్త్రీలకు ఇన్సులిన్ థెరపీ యొక్క లక్షణాలు
టైప్ II డయాబెటిస్ మెల్లిటస్తో బాధపడుతున్న గర్భిణీ స్త్రీలు, నర్సింగ్ తల్లులు మరియు 12 ఏళ్లలోపు పిల్లలు కొన్ని పరిమితులతో ఇన్సులిన్ చికిత్సను సూచిస్తారు.
కింది అవసరాలను పరిగణనలోకి తీసుకొని పిల్లలకు ఇన్సులిన్ ఇంజెక్ట్ చేస్తారు:
- రోజువారీ ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి, మిశ్రమ ఇంజెక్షన్లు సూచించబడతాయి, దీనిలో స్వల్ప మరియు మధ్యస్థ వ్యవధి గల between షధాల మధ్య నిష్పత్తి వ్యక్తిగతంగా ఎంపిక చేయబడుతుంది,
- ఇంటెన్సివ్ థెరపీని పన్నెండు సంవత్సరాల వయస్సు వచ్చిన తరువాత సూచించమని సిఫార్సు చేయబడింది,
- మోతాదు యొక్క దశల సర్దుబాటు సమయంలో మునుపటి మరియు తదుపరి ఇంజెక్షన్ల మధ్య మార్పుల పరిధి 1.0 ... 2.0 IU పరిధిలో ఉండటం తప్పు.
గర్భిణీ స్త్రీలకు ఇన్సులిన్ థెరపీ యొక్క కోర్సును నిర్వహించేటప్పుడు, ఈ క్రింది నియమాలకు కట్టుబడి ఉండటం అవసరం:
- ఉదయం drugs షధాల ఇంజెక్షన్లు, అల్పాహారం ముందు, గ్లూకోజ్ స్థాయి 3.3-5.6 mmol / లీటరు పరిధిలో ఉండాలి,
- తినడం తరువాత, రక్తంలో గ్లూకోజ్ యొక్క మొలారిటీ 5.6-7.2 మిల్లీమోల్ / లీటర్ పరిధిలో ఉండాలి,
- టైప్ I మరియు టైప్ II డయాబెటిస్లో ఉదయం మరియు మధ్యాహ్నం హైపర్గ్లైసీమియాను నివారించడానికి, కనీసం రెండు ఇంజెక్షన్లు అవసరం,
- మొదటి మరియు చివరి భోజనానికి ముందు, చిన్న మరియు మధ్యస్థ-నటన ఇన్సులిన్లను ఉపయోగించి ఇంజెక్షన్లు నిర్వహిస్తారు,
- రాత్రిపూట మరియు "ప్రిడాన్" హైపర్గ్లైసీమియాను మినహాయించటానికి, ఇది రాత్రి భోజనానికి ముందు హైపోగ్లైసీమిక్ drug షధాన్ని ఇంజెక్ట్ చేయడానికి అనుమతిస్తుంది, నిద్రవేళకు ముందు వెంటనే ఇంజెక్ట్ చేయబడుతుంది.
డయాబెటిస్ లక్షణాలు
రెండవ రకం పాథాలజీకి ఇన్సులిన్ ఎప్పుడు అవసరమో మీరు కనుగొనే ముందు, "తీపి" వ్యాధి యొక్క అభివృద్ధిని ఏ లక్షణాలు సూచిస్తాయో మేము కనుగొంటాము. వ్యాధి యొక్క రకాన్ని మరియు రోగి యొక్క వ్యక్తిగత లక్షణాలను బట్టి, క్లినికల్ వ్యక్తీకరణలు కొద్దిగా భిన్నంగా ఉంటాయి.
వైద్య సాధనలో, లక్షణాలను ప్రధాన సంకేతాలుగా, అలాగే ద్వితీయ లక్షణాలుగా విభజించారు. రోగికి డయాబెటిస్ ఉంటే, లక్షణాలు పాలియురియా, పాలిడిప్సియా మరియు పాలిగ్రఫీ. ఇవి మూడు ప్రధాన లక్షణాలు.
క్లినికల్ పిక్చర్ యొక్క తీవ్రత రక్తంలో చక్కెర పెరుగుదలకు శరీరం యొక్క సున్నితత్వంపై ఆధారపడి ఉంటుంది, అలాగే దాని స్థాయిపై ఆధారపడి ఉంటుంది. అదే ఏకాగ్రత వద్ద, రోగులు లక్షణాల యొక్క వివిధ తీవ్రతను అనుభవిస్తారని గుర్తించబడింది.
లక్షణాలను మరింత వివరంగా పరిగణించండి:
- పాలియురియా తరచుగా మరియు విపరీతమైన మూత్రవిసర్జన ద్వారా వర్గీకరించబడుతుంది, రోజుకు మూత్రం యొక్క నిర్దిష్ట గురుత్వాకర్షణ పెరుగుదల. సాధారణంగా, చక్కెర మూత్రంలో ఉండకూడదు, కానీ T2DM తో, ప్రయోగశాల పరీక్షల ద్వారా గ్లూకోజ్ కనుగొనబడుతుంది. డయాబెటిస్ తరచుగా రాత్రి సమయంలో టాయిలెట్ను ఉపయోగిస్తుంది, ఎందుకంటే పేరుకుపోయిన చక్కెర మూత్రం ద్వారా శరీరాన్ని వదిలివేస్తుంది, ఇది తీవ్రమైన నిర్జలీకరణానికి దారితీస్తుంది.
- మొదటి సంకేతం రెండవది - పాలిడిప్సియాతో ముడిపడి ఉంది, ఇది త్రాగడానికి స్థిరమైన కోరికతో ఉంటుంది. మీ దాహాన్ని చల్లార్చుకోవడం చాలా కష్టం, మీరు మరింత చెప్పగలరు, దాదాపు అసాధ్యం.
- ప్రింటింగ్ కూడా "దాహం", కానీ ద్రవాల కోసం కాదు, ఆహారం కోసం - రోగి చాలా తింటాడు, అదే సమయంలో అతను తన ఆకలిని తీర్చలేడు.
మొదటి రకం డయాబెటిస్ మెల్లిటస్తో, ఆకలి పెరుగుదల నేపథ్యంలో, శరీర బరువులో పదునైన తగ్గుదల గమనించవచ్చు. సమయం ఈ పరిస్థితిపై దృష్టి పెట్టకపోతే, చిత్రం నిర్జలీకరణానికి దారితీస్తుంది.
ఎండోక్రైన్ పాథాలజీ యొక్క చిన్న సంకేతాలు:
- చర్మం దురద, జననేంద్రియాల శ్లేష్మ పొర.
- కండరాల బలహీనత, దీర్ఘకాలిక అలసట, కొద్దిగా శారీరక శ్రమ తీవ్రమైన అలసటకు దారితీస్తుంది.
- ద్రవం తీసుకోవడం నోటిలోని పొడి.
- తరచుగా మైగ్రేన్లు.
- చర్మంతో సమస్యలు, మందులతో చికిత్స చేయడం కష్టం.
- చేతులు మరియు కాళ్ళ తిమ్మిరి, దృష్టి లోపం, తరచుగా జలుబు మరియు శ్వాసకోశ ఇన్ఫెక్షన్, ఫంగల్ ఇన్ఫెక్షన్.
ప్రధాన మరియు ద్వితీయ లక్షణాలతో పాటు, ఈ వ్యాధి నిర్దిష్ట లక్షణాలతో ఉంటుంది - రోగనిరోధక స్థితిలో క్షీణత, నొప్పి పరిమితిలో తగ్గుదల, పురుషులలో అంగస్తంభన సామర్థ్యంతో సమస్యలు.
టైప్ I డయాబెటిస్ పిల్లల లేదా కౌమారదశలో ఉన్నవారి శరీరంలో అభివృద్ధి చెందడం ప్రారంభించినప్పుడు, వెంటనే గుర్తించడం కష్టం.
డయాబెటిస్ మెల్లిటస్ చాలా సందర్భాల్లో క్రమంగా అభివృద్ధి చెందుతుంది మరియు అరుదుగా మాత్రమే వ్యాధి వేగంగా అభివృద్ధి చెందుతుంది, వివిధ డయాబెటిక్ కోమాలతో గ్లూకోజ్ క్లిష్టమైన స్థాయికి పెరుగుతుంది.
మధుమేహం యొక్క మొదటి సంకేతాలు
- దాహం యొక్క స్థిరమైన అనుభూతి, - స్థిరమైన పొడి నోరు, - పెరిగిన మూత్ర విసర్జన (పెరిగిన మూత్రవిసర్జన), - పొడిబారడం మరియు చర్మం యొక్క తీవ్రమైన దురద, - చర్మ వ్యాధులు, స్ఫోటములు, - గాయాల యొక్క దీర్ఘకాలిక వైద్యం, - శరీర బరువులో పదునైన తగ్గుదల లేదా పెరుగుదల, - అధిక చెమట, కండరాల బలహీనత.
డయాబెటిస్ సంకేతాలు
- తరచుగా తలనొప్పి, మూర్ఛ, స్పృహ కోల్పోవడం, - దృష్టి లోపం, - గుండె నొప్పి, - కాళ్ళ తిమ్మిరి, కాళ్ళలో నొప్పి, - చర్మం యొక్క సున్నితత్వం తగ్గుతుంది, ముఖ్యంగా పాదాలపై, - ముఖం మరియు కాళ్ళ వాపు, - విస్తరించిన కాలేయం, - గాయాల యొక్క దీర్ఘకాలిక వైద్యం , - అధిక రక్తపోటు, - రోగి అసిటోన్ వాసనను విడుదల చేయడం ప్రారంభిస్తాడు.
ఇంజెక్షన్ చికిత్స లేదు
చాలా మంది డయాబెటిస్ ఇంజెక్షన్లను ఆశ్రయించరు ఎందుకంటే మీరు వాటిని వదిలించుకోలేరు.కానీ ఇటువంటి చికిత్స ఎల్లప్పుడూ ప్రభావవంతంగా ఉండదు మరియు తీవ్రమైన సమస్యలను కలిగిస్తుంది.
మాత్రలు ఇకపై భరించనప్పుడు ఇంజెక్షన్లు హార్మోన్ యొక్క సాధారణ స్థాయిని సాధించడానికి మిమ్మల్ని అనుమతిస్తాయి. టైప్ 2 డయాబెటిస్తో, టాబ్లెట్లకు తిరిగి మారడం చాలా సాధ్యమే.
సూది మందులు తక్కువ సమయం సూచించినప్పుడు, ఉదాహరణకు, శస్త్రచికిత్స కోసం, పిల్లవాడిని లేదా చనుబాలివ్వడం చేసేటప్పుడు ఇది జరుగుతుంది.
హార్మోన్ యొక్క ఇంజెక్షన్లు వాటి నుండి లోడ్ను తొలగించగలవు మరియు కణాలు కోలుకునే అవకాశం ఉంది. అదే సమయంలో, డైటింగ్ మరియు ఆరోగ్యకరమైన జీవనశైలి దీనికి మాత్రమే దోహదం చేస్తుంది. ఆహారం మరియు వైద్యుడి సిఫారసులను పూర్తిగా పాటించిన సందర్భంలో మాత్రమే ఈ ఎంపిక యొక్క అవకాశం ఉంది. శరీర లక్షణాలపై చాలా ఆధారపడి ఉంటుంది.
ఇన్సులిన్ చికిత్స యొక్క సూత్రాలు చాలా సులభం. ఆరోగ్యకరమైన వ్యక్తి తిన్న తరువాత, అతని క్లోమం రక్తంలో ఇన్సులిన్ యొక్క సరైన మోతాదును విడుదల చేస్తుంది, గ్లూకోజ్ కణాల ద్వారా గ్రహించబడుతుంది మరియు దాని స్థాయి తగ్గుతుంది.
టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్నవారిలో, వివిధ కారణాల వల్ల, ఈ విధానం బలహీనపడుతుంది, కాబట్టి దీనిని మానవీయంగా అనుకరించాలి. ఇన్సులిన్ యొక్క అవసరమైన మోతాదును సరిగ్గా లెక్కించడానికి, శరీరం కార్బోహైడ్రేట్లను ఎంత మరియు ఏ ఉత్పత్తులతో పొందుతుందో మరియు వాటి ప్రాసెసింగ్ కోసం ఎంత ఇన్సులిన్ అవసరమో మీరు తెలుసుకోవాలి.
ఆహారంలో కార్బోహైడ్రేట్ల పరిమాణం దాని క్యాలరీ కంటెంట్ను ప్రభావితం చేయదు, కాబట్టి టైప్ I మరియు టైప్ II డయాబెటిస్ అధిక బరువుతో ఉంటే కేలరీలను లెక్కించడం అర్ధమే.
టైప్ I డయాబెటిస్ మెల్లిటస్తో, ఆహారం ఎల్లప్పుడూ అవసరం లేదు, ఇది టైప్ II డయాబెటిస్ మెల్లిటస్ గురించి చెప్పలేము. అందుకే ప్రతి రకం I డయాబెటిస్ రోగి వారి రక్తంలో చక్కెరను స్వతంత్రంగా కొలవాలి మరియు వారి ఇన్సులిన్ మోతాదులను సరిగ్గా లెక్కించాలి.
చికిత్స ప్రారంభించే ముందు, శరీరం యొక్క ఖచ్చితమైన రోగ నిర్ధారణను నిర్వహించడం అవసరం రికవరీ యొక్క సానుకూల రోగ నిరూపణ దీనిపై ఆధారపడి ఉంటుంది.
- రక్తంలో చక్కెరను తగ్గించడం, - జీవక్రియను సాధారణీకరించడం, - డయాబెటిస్ సమస్యల అభివృద్ధిని నివారించడం.
ఇంకా, డయాబెటిస్ రకాన్ని బట్టి చికిత్స మారుతుంది. వాటిని విడిగా పరిశీలిద్దాం.
టైప్ 1 డయాబెటిస్ చికిత్స (ఇన్సులిన్-ఆధారిత)
మేము ఇప్పటికే వ్యాసం మధ్యలో చెప్పినట్లుగా, “డయాబెటిస్ మెల్లిటస్ యొక్క వర్గీకరణ” విభాగంలో, టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు నిరంతరం ఇన్సులిన్ ఇంజెక్షన్లు అవసరం, ఎందుకంటే శరీరం ఈ హార్మోన్ను తగినంత పరిమాణంలో ఉత్పత్తి చేయదు. ఇంజెక్షన్లు మినహా శరీరానికి ఇన్సులిన్ పంపిణీ చేసే ఇతర పద్ధతులు ప్రస్తుతం లేవు. టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ ఆధారిత మాత్రలు సహాయం చేయవు.
- ఆహారం, - మోతాదు వ్యక్తిగత శారీరక శ్రమ (DIF) అమలు.
ఇన్సులిన్ చికిత్స కోసం స్వీయ పర్యవేక్షణ
మీకు ఇంత తీవ్రమైన డయాబెటిస్ ఉన్నట్లయితే, తినడానికి ముందు త్వరగా ఇన్సులిన్ ఇంజెక్షన్ చేయవలసి ఉంటుంది, అప్పుడు రక్తంలో చక్కెర యొక్క మొత్తం స్వీయ పర్యవేక్షణను నిరంతరం నిర్వహించడం మంచిది. డయాబెటిస్ పరిహారాన్ని కొలవడానికి, భోజనానికి ముందు వేగంగా ఇన్సులిన్ ఇంజెక్ట్ చేయకుండా, రాత్రి మరియు / లేదా ఉదయాన్నే దీర్ఘకాలిక ఇన్సులిన్ ఇంజెక్షన్లు అవసరమైతే, మీరు ఉదయం చక్కెరను ఖాళీ కడుపుతో మరియు సాయంత్రం పడుకునే ముందు కొలవాలి.
ఏదేమైనా, మొత్తం రక్తంలో చక్కెర నియంత్రణను వారానికి 1 రోజు, మరియు ప్రతి వారం 2 రోజులు నిర్వహించండి. మీ చక్కెర కనీసం 0.6 mmol / L లక్ష్య విలువలకు పైన లేదా అంతకంటే తక్కువగా ఉందని తేలితే, మీరు వైద్యుడిని సంప్రదించి ఏదో మార్చాలి.
టైప్ 1 లేదా టైప్ 2 డయాబెటిస్ ఉన్న ఇన్సులిన్ ఇంజెక్షన్ ఉన్న రోగులందరూ తెలుసుకోవలసిన ప్రాథమిక సమాచారాన్ని ఈ వ్యాసం అందిస్తుంది. ప్రధాన విషయం ఏమిటంటే, ఏ రకమైన ఇన్సులిన్ ఉందో, వాటిలో ఏ లక్షణాలు ఉన్నాయో, మరియు ఇన్సులిన్ క్షీణించకుండా నిల్వ చేసే నియమాలను కూడా మీరు నేర్చుకున్నారు.
మీరు మీ డయాబెటిస్కు మంచి పరిహారం సాధించాలనుకుంటే “టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ చికిత్సలో ఇన్సులిన్” బ్లాక్లోని అన్ని కథనాలను జాగ్రత్తగా చదవాలని నేను గట్టిగా సిఫార్సు చేస్తున్నాను. వాస్తవానికి, తక్కువ కార్బ్ ఆహారాన్ని జాగ్రత్తగా అనుసరించండి.
లైట్ లోడ్ పద్ధతి ఏమిటో తెలుసుకోండి.స్థిరమైన సాధారణ రక్తంలో చక్కెరను ఉంచడానికి దీన్ని వాడండి మరియు ఇన్సులిన్ తక్కువ మోతాదులో పొందండి.
Of షధ ఫార్మకాలజీ
హుములిన్ ఇన్సులిన్ ఒక హైపోగ్లైసీమిక్ ఏజెంట్. మీడియం-యాక్టింగ్ ఇన్సులిన్ను సూచిస్తుంది. "హుములిన్ NPH" అనేది DNA పున omb సంయోగ రకానికి చెందిన మానవ ప్యాంక్రియాటిక్ ప్రోటీన్ హార్మోన్. గ్లూకోజ్ జీవక్రియను సాధారణీకరించడం దీని ప్రధాన ఉద్దేశ్యం. ఇన్సులిన్ యాంటీ-క్యాటాబోలిక్ మరియు అనాబాలిక్ ప్రభావాలను కలిగి ఉంది, శరీరంలోని వివిధ కణజాలాలను ప్రభావితం చేస్తుంది. అదే సమయంలో, కండరాలలో గ్లైకోజెన్, గ్లిసరిన్ మరియు కొవ్వు ఆమ్లాల పరిమాణం పెరుగుతుంది. అమైనో ఆమ్లాల తీసుకోవడం పెరుగుతుంది. కెటోజెనిసిస్, గ్లైకోజెనోలిసిస్, లిపోలిసిస్, ప్రోటీన్ క్యాటాబోలిజం, గ్లూకోనోజెనిసిస్ తగ్గుతాయి. అమైనో ఆమ్లాలు విడుదలవుతాయి.

హుములిన్ ఎన్పిహెచ్ మీడియం-యాక్టింగ్ .షధం. ఇది ప్రవేశపెట్టిన గంట తర్వాత దాని ప్రభావాన్ని ప్రారంభిస్తుంది. శరీరంలోకి ప్రవేశించిన 2-8 గంటల ప్రాంతంలో గరిష్ట ప్రభావం ఏర్పడుతుంది. Of షధ వ్యవధి 18-20 గంటలు. ఇన్సులిన్ ప్రభావం మోతాదు, ఇంజెక్షన్ సైట్, రోగి యొక్క శారీరక శ్రమ ద్వారా ప్రభావితమవుతుంది.
The షధం అవయవాల కణజాలం అంతటా సమానంగా పంపిణీ చేయబడదు. ఇది మావి అవరోధాన్ని దాటదు మరియు తల్లి పాలలోకి వెళ్ళదు. ఇది ఇన్సులినేస్ ప్రభావంతో విచ్ఛిన్నమవుతుంది. మూత్రపిండాలు మరియు కాలేయంలో జీవక్రియ. ఇది మూత్రపిండ అవయవం ద్వారా విసర్జించబడుతుంది.
ఉపయోగం కోసం సూచనలు
"హుములిన్" నియామకానికి సూచన మధుమేహం మరియు శరీర స్థితి, దీనిలో మానవులు ఉత్పత్తి చేసే ఇన్సులిన్ లోపం ఉంది. ఈ సందర్భంలో, ఇన్సులిన్ చికిత్స చాలా ముఖ్యమైనది. డయాబెటిస్తో బాధపడుతున్న మహిళల్లో గర్భధారణలో ఉపయోగించే మరో మందు.

వ్యతిరేక
In షధాన్ని తయారుచేసే పదార్థాలకు హైపర్సెన్సిటివిటీ ఉంటే ఇన్సులిన్ "హుములిన్" ను సూచించలేము. Hyp షధం హైపోగ్లైసీమియాలో విరుద్ధంగా ఉంటుంది.
గర్భధారణ సమయంలో హుములిన్ వాడుతుంటే, అటువంటి రోగులను జాగ్రత్తగా పరిశీలించాలి. మొదటి త్రైమాసికంలో ఇన్సులిన్ అవసరం తగ్గుతుంది మరియు II మరియు III లలో పెరుగుతుంది. ప్రసవ సమయంలో మరియు ప్రసవ తర్వాత, ఇన్సులిన్ మీద ఆధారపడటం ఒక్కసారిగా తగ్గుతుంది. డయాబెటిస్తో బాధపడుతున్న మహిళలు ఆరంభం లేదా రాబోయే గర్భం గురించి సకాలంలో వైద్యుడికి తెలియజేయాలి. తల్లి పాలివ్వడంలో, ఇన్సులిన్ దిద్దుబాటు అవసరం కావచ్చు.
"హుములిన్ NPH": ఉపయోగం కోసం సూచనలు

Patient షధ మోతాదు ప్రతి రోగికి వ్యక్తిగతంగా డాక్టర్ చేత సెట్ చేయబడుతుంది. గ్లైసెమిక్ స్థాయిపై ఆధారపడి ఉంటుంది. డయాబెటిస్ కోసం sub షధాన్ని సబ్కటానియస్గా నిర్వహిస్తారు. ఇంట్రామస్కులర్ ఇంజెక్షన్ అనుమతించబడుతుంది. ఇంట్రావీనస్గా నిర్వహించబడే "హుములిన్ ఎన్పిహెచ్" ఖచ్చితంగా విరుద్ధంగా ఉంది.
నిర్వహించే drug షధానికి గది ఉష్ణోగ్రత ఉండాలి. చర్మం కింద ఇంజెక్షన్లు భుజం, ఉదరం, పిరుదులు మరియు తొడ ప్రాంతంలోకి చొప్పించబడతాయి. ఇంజెక్షన్ సైట్లు ప్రత్యామ్నాయంగా ఉంటాయి. సబ్కటానియస్ పరిపాలనతో, ఇంజెక్షన్ రక్తనాళంగా తయారయ్యేలా జాగ్రత్త తీసుకోవాలి. ఇన్సులిన్ పరిపాలన తరువాత, ఇంజెక్షన్ సైట్ మసాజ్ చేయకూడదు.
రోగులందరికీ ఇన్సులిన్ మందుల నిర్వహణ కోసం పరికరం యొక్క సరైన ఉపయోగంలో శిక్షణ ఇవ్వాలి. ప్రతి ఒక్కరూ తనను తాను ఎంచుకునే ation షధాలను అందించే నియమావళి.
Cart షధాన్ని గుళికల రూపంలో ఉపయోగిస్తే, వాడకముందు, హుములిన్ గుళికలను అరచేతుల మధ్య కొద్దిగా పదిసార్లు చుట్టాలి. అవపాతం ఇన్సులిన్లో పూర్తిగా కరిగిపోయే వరకు అదే మొత్తాన్ని 180 turn గా మార్చాలి. ఈ అవకతవకల తరువాత, పరిష్కారం ఏకరీతి గందరగోళ రంగును పొందాలి.

గుళిక తీవ్రంగా కదిలించాల్సిన అవసరం లేదు, ఇది నురుగుకు దారితీస్తుంది, ఇది సరైన మోతాదు సెట్లో జోక్యం చేసుకుంటుంది.
గుళిక లోపల ఒక చిన్న గాజు బంతి ఉంది. ఇది ఇన్సులిన్ బాగా కలపడానికి దోహదం చేస్తుంది. ద్రావణాన్ని కలపడం ఫలితంగా రేకులు కనిపిస్తే ఇన్సులిన్ వాడకండి.
గుళికలు వివిధ రకాల ఇన్సులిన్లను కలపలేని విధంగా రూపొందించబడ్డాయి.అవి పునర్వినియోగపరచబడటానికి లేదా నింపడానికి ఉద్దేశించినవి కావు.
గుళికలు మరియు సిరంజి పెన్నుల్లో జతచేయబడని 10 మి.లీ పగిలి నుండి use షధాన్ని ఎలా ఉపయోగించాలి? ఈ ఇన్సులిన్ రూపంతో, సీసాలోని విషయాలు ఇన్సులిన్ సిరంజిలో సేకరిస్తారు. మోతాదును వ్యక్తిగతంగా డాక్టర్ సూచిస్తారు. సిరంజిని ఉపయోగించిన వెంటనే, సూది నాశనం అవుతుంది.
ఇంజెక్షన్ ఇచ్చిన వెంటనే సూది తొలగించబడుతుంది, ఇది వంధ్యత్వాన్ని నిర్ధారిస్తుంది మరియు of షధ లీకేజీని నిరోధిస్తుంది, గాలి ప్రవేశించకుండా మరియు సూది అడ్డుపడకుండా చేస్తుంది. సూదులు ఇతర వ్యక్తులు తిరిగి ఉపయోగించరు. కుండలు ఖాళీ అయ్యేవరకు వాడతారు. పరిపాలన కోసం, పునర్వినియోగ ఇన్సులిన్ సిరంజి పెన్ను ఉపయోగించవచ్చు.
“హుములిన్ ఎన్పిహెచ్” ను “హుములిన్ రెగ్యులర్” తో కలిసి నిర్వహించవచ్చు. ఇంజెక్షన్ చేయడానికి, షార్ట్-యాక్టింగ్ ఇన్సులిన్ (“హుములిన్ రెగ్యులర్”) మొదట సిరంజిలోకి లాగబడుతుంది, తరువాత మీడియం-యాక్టింగ్ .షధం. ఈ మిశ్రమాన్ని పరిపాలన ముందు వెంటనే తయారు చేస్తారు. ప్రతి సమూహం యొక్క ఖచ్చితమైన ఇన్సులిన్ పరిపాలన అవసరమైతే, అప్పుడు హుములిన్ ఎన్పిహెచ్ మరియు హుములిన్ రెగ్యులర్ కోసం ప్రత్యేక సిరంజిని ఎంపిక చేస్తారు.
దుష్ప్రభావం
“హిములిన్” ను ఉపయోగిస్తున్నప్పుడు (పెన్ the షధం యొక్క పరిపాలనను బాగా సులభతరం చేస్తుంది మరియు సూదులు గురించి రోగలక్షణంగా భయపడేవారికి అనుకూలంగా ఉంటుంది), దుష్ప్రభావాలు సంభవించవచ్చు. ముఖ్యంగా, రోగులు హైపోగ్లైసీమియా గురించి ఆందోళన చెందుతారు. ఇది పేలవమైన ఆరోగ్యానికి మాత్రమే కాకుండా, స్పృహ కోల్పోవటానికి మరియు మరణానికి కూడా దారితీస్తుంది.
Use షధాన్ని ఉపయోగిస్తున్నప్పుడు, స్థానిక అలెర్జీ ప్రతిచర్యలను గమనించవచ్చు. ఇవి చర్మం యొక్క ఎరుపు, ఇంజెక్షన్ సైట్ వద్ద వాపు మరియు దురద రూపంలో సంభవిస్తాయి. ప్రతికూల ప్రతిచర్యలు కొద్ది రోజుల్లోనే పోతాయి. శరీరం యొక్క ఇటువంటి ప్రతిచర్యలు ఎల్లప్పుడూ ఇన్సులిన్ ప్రవేశంతో సంబంధం కలిగి ఉండవు. తప్పుగా ఇంజెక్ట్ చేసిన ఇంజెక్షన్ యొక్క పరిణామాలు ఇవి కావచ్చు.
దైహిక అలెర్జీ వ్యక్తీకరణలు ఇన్సులిన్కు నేరుగా ప్రతిచర్య. అవి స్థానిక ప్రతిచర్యల మాదిరిగా కాకుండా చాలా తీవ్రమైనవి. ఈ సాధారణ దురద, breath పిరి, హృదయ స్పందన రేటు, శ్వాస తీసుకోవడంలో ఇబ్బంది, అధిక చెమట. శరీరం యొక్క ఈ ప్రతిచర్య ప్రాణాంతకం మరియు తక్షణ చికిత్స అవసరం.

ఇన్సులిన్ యొక్క సుదీర్ఘ వాడకంతో, ఇంజెక్షన్ సైట్ వద్ద లిపోడిస్ట్రోఫీ సంభవించవచ్చు.
అధిక మోతాదు
ఇన్సులిన్ హ్యూమన్ యొక్క అధిక మోతాదు హైపోగ్లైసీమియాను రేకెత్తిస్తుంది, ఇది బద్ధకం, టాచీకార్డియా, చెమట, తలనొప్పి, గాగ్ రిఫ్లెక్స్ వంటి లక్షణాలతో ఉంటుంది. ఇన్సులిన్ అధికంగా ఉండటంతో, శరీరంలో వణుకు, చర్మం యొక్క అధిక పల్లర్ మరియు ఆలోచనల గందరగోళం.
మానవ ఇన్సులిన్తో సుదీర్ఘ చికిత్సతో, హైపోగ్లైసీమియా యొక్క లక్షణాలు మారవచ్చు.
కొద్దిపాటి చక్కెర లేదా గ్లూకోజ్ తీసుకోవడం ద్వారా తేలికపాటి హైపోగ్లైసీమియా ఆగిపోతుంది. కొన్ని సందర్భాల్లో, ఇన్సులిన్ మోతాదు, శారీరక శ్రమ మరియు ఆహారం యొక్క దిద్దుబాటు అవసరం. గ్లూకాగాన్ యొక్క సబ్కటానియస్ మరియు ఇంట్రామస్కులర్ ఇంజెక్షన్లను ఉపయోగించి, హైపోగ్లైసీమియా యొక్క మితమైన మరియు తీవ్రమైన దశలకు మోతాదు సర్దుబాటు జరుగుతుంది, తరువాత కార్బోహైడ్రేట్ల తీసుకోవడం జరుగుతుంది.
హైపోగ్లైసీమియా యొక్క తీవ్రమైన స్థాయితో, కోమా ఏర్పడుతుంది, అంత్య భాగాల తిమ్మిరి, నాడీ సంబంధిత రుగ్మతలు. ఈ స్థితిలో, గ్లూకాగాన్ ఉపయోగించబడుతుంది లేదా గ్లూకోజ్ ద్రావణం ఇంట్రావీనస్గా నిర్వహించబడుతుంది. రోగి స్పృహ తిరిగి వచ్చిన వెంటనే, అతను పెద్ద మొత్తంలో కార్బోహైడ్రేట్లను కలిగి ఉన్న ఆహారాన్ని తీసుకోవాలి. ఇది పదేపదే హైపోగ్లైసీమిక్ సంక్షోభాన్ని నివారించడానికి సహాయపడుతుంది.
Intera షధ సంకర్షణలు
రక్తంలో చక్కెర పరిమాణాన్ని పెంచే మందులను సూచించేటప్పుడు ఇన్సులిన్ మోతాదును పెంచవచ్చు. అన్నింటిలో మొదటిది, ఇది:
- నోటి ఉపయోగం కోసం ఉద్దేశించిన గర్భనిరోధకాలు,
- glucocorticosteroids,
- బీటా-అడ్రెనెర్జిక్ అగోనిస్ట్లు, వీటిలో టెర్బుటాలిన్, రిటోడ్రిన్ మరియు సాల్బుటామోల్ అత్యంత ప్రాచుర్యం పొందాయి,
- , danazol
- థియాజైడ్ మూత్రవిసర్జన,
- థైరాయిడ్ హార్మోన్లు,
- diazoxide,
- Chlorprothixenum,
- లిథియం కార్బోనేట్
- diazoxide,
- నికోటినిక్ ఆమ్లం
- ఐసోనియాజిద్,
- ఫినోథియాజైన్ యొక్క ఉత్పన్నాలు.
రక్తంలో గ్లూకోజ్ను తగ్గించే మందులను ఉపయోగిస్తున్నప్పుడు ఇన్సులిన్ తయారీ మోతాదును తగ్గించడం అవసరం.ఈ మందులలో ఇవి ఉన్నాయి:
- బీటా బ్లాకర్స్,
- ఇథనాల్ కలిగిన మందులు,
- అనాబాలిక్ స్టెరాయిడ్స్
- టెట్రాసైక్లిన్లతో,
- ఫెన్ప్లురేమైన్-,
- guanethidine,
- నోటి పరిపాలన కోసం హైపోగ్లైసీమిక్ మందులు,
- సాల్సిలేట్స్, వీటిలో ఎసిటైల్సాలిసిలిక్ ఆమ్లం,
- సల్ఫోనామైడ్ యాంటీబయాటిక్స్,
- మోనోఅమైన్ ఆక్సిడేస్ ఇన్హిబిటర్స్ అయిన యాంటిడిప్రెసెంట్స్,
- క్యాప్టోప్రిల్ మరియు ఎనాలాప్రిల్ వంటి ACE నిరోధకాలు,
- ఆక్టిరియోటైడ్,
- యాంజియోటెన్సిన్ II గ్రాహక విరోధులు.
క్లోనిడిన్, బీటా-బ్లాకర్స్ మరియు రెసర్పైన్ వాడటం ద్వారా హైపోగ్లైసీమియా యొక్క లక్షణాలను ముసుగు చేయవచ్చు.
జంతువుల ఇన్సులిన్ మానవ ఇన్సులిన్తో కలపకూడదు, ఎందుకంటే శరీరంపై అటువంటి మిశ్రమం యొక్క ప్రభావం అధ్యయనం చేయబడలేదు. వివిధ తయారీదారుల మానవ ఇన్సులిన్ల మిశ్రమం యొక్క శరీరంపై ప్రభావాన్ని ఎలా అధ్యయనం చేయలేదు.
ప్రత్యేక సూచనలు
రోగిని ఒక ఇన్సులిన్ తయారీ నుండి మరొకదానికి బదిలీ చేయడం వైద్య పర్యవేక్షణలో మాత్రమే చేయాలి. రోగులకు మోతాదు సర్దుబాటు అవసరమయ్యే అవకాశం ఉంది. కొత్త ఇన్సులిన్ తయారీ యొక్క మొదటి పరిపాలన తర్వాత మరియు అనేక వారాల ఉపయోగం తర్వాత మోతాదు సర్దుబాటు అవసరం తలెత్తుతుంది.

మానవ ఇన్సులిన్ ప్రవేశంతో హైపోగ్లైసీమియా యొక్క లక్షణాలు జంతు మూలం యొక్క ఇన్సులిన్ ఉపయోగించినప్పుడు ఉత్పన్నమయ్యే వాటికి భిన్నంగా ఉంటాయి.
రక్తంలో చక్కెర స్థాయి స్థిరీకరించబడిన వెంటనే, హైపోగ్లైసీమియా యొక్క అన్ని లేదా కొన్ని లక్షణాలు మాయమవుతాయి. ఈ లక్షణం గురించి రోగులకు ముందుగానే హెచ్చరించాలి.
రోగిలో హైపోగ్లైసీమియా యొక్క సింప్టోమాటాలజీ ఎప్పటికప్పుడు మారుతుంది, రోగి చాలాకాలంగా డయాబెటిస్తో అనారోగ్యంతో బాధపడుతుంటే, డయాబెటిక్ న్యూరోపతితో బాధపడుతుంటే మరియు బీటా-బ్లాకర్ థెరపీకి గురైతే తక్కువ ఉచ్ఛరిస్తారు.
డాక్టర్ సిఫారసు చేసిన మోతాదును మించి మోతాదు వాడటం మరియు ఇన్సులిన్తో చికిత్స నిరాకరించడం హైపర్గ్లైసీమియా మరియు డయాబెటిక్ కెటోయాసిడోసిస్కు కారణమవుతుందని మర్చిపోవద్దు.
పిట్యూటరీ గ్రంథి యొక్క థైరాయిడ్ గ్రంథి మరియు అడ్రినల్ గ్రంథి యొక్క అంతరాయంతో ఇన్సులిన్ ఆధారపడటం తగ్గుతుంది. మూత్రపిండ మరియు కాలేయ వైఫల్యంతో కూడా ఇది గమనించబడుతుంది. కొన్ని వ్యాధుల బదిలీతో, అలాగే నాడీ ఒత్తిడితో, శారీరక శ్రమతో మరియు పోషకాహార వ్యవస్థలో మార్పుతో ఇన్సులిన్ అవసరం పెరుగుతుంది. పై పరిస్థితులన్నింటికీ ఇన్సులిన్ మోతాదు సర్దుబాటు అవసరం.
హైపోగ్లైసీమియా సంభవించినప్పుడు, శ్రద్ధ యొక్క ఏకాగ్రత తగ్గడమే కాకుండా, సైకోమోటర్ ప్రతిచర్యల వేగం కూడా తగ్గుతుంది. ఈ కారణంగా, ఈ స్థితిలో కారును నడపడం మరియు ప్రత్యేకమైన శ్రద్ధ అవసరం ఉన్న సంక్లిష్ట విధానాలతో పనిచేయడం అవసరం లేదు.
Cost షధ ఖర్చు
డయాబెటిస్ ఇన్సులిన్ ఒక అనివార్యమైన .షధం. దీనిని ఫార్మసీలో కొనుగోలు చేయవచ్చు, కాని ప్రిస్క్రిప్షన్ ద్వారా మాత్రమే. 10 మి.లీ పగిలిలో 100 IU / ml యొక్క హుములిన్ ఇన్సులిన్ సస్పెన్షన్ ఖర్చు 600 రూబిళ్లు, 5 గుళికలతో 3 మి.లీ యొక్క హుములిన్ 100 IU / ml ధర 1,000 రూబిళ్లు చుట్టూ హెచ్చుతగ్గులకు లోనవుతుంది. 5 గుళికలతో 3 మి.లీ వాల్యూమ్తో హుములిన్ రెగ్యులర్ 100 IU / ml ధర 1150 రూబిళ్లు. హుములిన్ ఎం 3 ను 490 రూబిళ్లు కొనుగోలు చేయవచ్చు. ప్యాకేజీలో ఐదు సిరంజి పెన్నులు ఉన్నాయి.
ఇన్సులిన్ చికిత్స నియమాలు
ఆరోగ్యకరమైన ప్రజలలో, పగటిపూట ఇన్సులిన్ ఉత్పత్తి నిరంతరం చిన్న స్థాయిలో ఉంటుందని అందరికీ తెలుసు - దీనిని బేసల్ లేదా బ్యాక్ గ్రౌండ్, ఇన్సులిన్ స్రావం అంటారు (Fig. 11 చూడండి).

మూర్తి 12. పథకం ప్రకారం ఇన్సులిన్ పరిచయం: దీర్ఘకాలిక ఇన్సులిన్ యొక్క రెండు ఇంజెక్షన్లు
రక్తంలో చక్కెర పెరుగుదలకు ప్రతిస్పందనగా (మరియు కార్బోహైడ్రేట్ ఆహారాలు తీసుకున్న తర్వాత చక్కెర స్థాయిలో చాలా ముఖ్యమైన మార్పు సంభవిస్తుంది), రక్తంలోకి ఇన్సులిన్ విడుదల అనేక రెట్లు పెరుగుతుంది - దీనిని ఇన్సులిన్ యొక్క ఆహార స్రావం అంటారు.
డయాబెటిస్ ఇన్సులిన్తో చికిత్స పొందినప్పుడు, ఒక వైపు, ఆరోగ్యకరమైన వ్యక్తిలో ఏమి జరుగుతుందో నేను దగ్గరగా తెలుసుకోవాలనుకుంటున్నాను. మరోవైపు, ఇన్సులిన్ను తక్కువసార్లు ఇవ్వడం మంచిది. అందువల్ల, ప్రస్తుతం అనేక ఇన్సులిన్ చికిత్స నియమాలు ఉపయోగించబడుతున్నాయి.సాపేక్షంగా చాలా అరుదుగా, పొడిగించిన-నటన ఇన్సులిన్ను రోజుకు ఒకటి లేదా రెండుసార్లు ప్రవేశపెట్టడం ద్వారా మంచి ఫలితం పొందవచ్చు (Fig. 12 చూడండి). సాధారణంగా, చక్కెరను తగ్గించే మాత్రలను తీసుకునేటప్పుడు ఈ ఎంపికలు ఉపయోగించబడతాయి. ఈ సందర్భంలో, పగటిపూట రక్తంలో చక్కెర పెరుగుదల మరియు ఇన్సులిన్ యొక్క గరిష్ట చక్కెర-తగ్గించే ప్రభావం యొక్క శిఖరాలు ఎల్లప్పుడూ సమయం మరియు ప్రభావ తీవ్రతతో సమానంగా ఉండవని స్పష్టమవుతుంది.
చాలా తరచుగా, టైప్ 2 డయాబెటిస్ మెల్లిటస్ చికిత్సలో, స్వల్ప మరియు మధ్యస్థ వ్యవధి ఇన్సులిన్ రోజుకు రెండుసార్లు నిర్వహించబడినప్పుడు ఇటువంటి నియమావళిని ఉపయోగిస్తారు. దీనిని సాంప్రదాయ ఇన్సులిన్ థెరపీ అంటారు.
ఇన్సులిన్ సన్నాహాల చర్య యొక్క పై పారామితులకు సంబంధించి, ఈ నియమావళికి రోగికి మూడు ప్రధాన మరియు మూడు ఇంటర్మీడియట్ భోజనం ఉండాలి, మరియు ఈ భోజనంలో కార్బోహైడ్రేట్ల మొత్తం ప్రతిరోజూ ఒకే విధంగా ఉండటం అవసరం. ఈ నియమావళి యొక్క సరళమైన సంస్కరణ రోజుకు రెండుసార్లు మిశ్రమ ఇన్సులిన్ పరిచయం అవుతుంది.
కొన్ని సందర్భాల్లో, మీకు ఇన్సులిన్ పరిపాలన యొక్క అటువంటి నియమావళి అవసరం కావచ్చు, ఇది ఆరోగ్యకరమైన ప్యాంక్రియాస్ ద్వారా ఇన్సులిన్ యొక్క సహజ ఉత్పత్తిని చాలా దగ్గరగా పోలి ఉంటుంది. దీనిని ఇంటెన్సిఫైడ్ ఇన్సులిన్ థెరపీ లేదా బహుళ ఇంజెక్షన్ల నియమావళి అంటారు.
ఈ సందర్భంలో ఇన్సులిన్ యొక్క బేసల్ స్రావం యొక్క పాత్ర సుదీర్ఘ చర్య యొక్క ఇన్సులిన్ సన్నాహాల ద్వారా ఆడబడుతుంది. మరియు ఇన్సులిన్ యొక్క ఆహార స్రావాన్ని భర్తీ చేయడానికి, స్వల్ప-నటన ఇన్సులిన్ సన్నాహాలు ఉపయోగించబడతాయి, ఇవి త్వరగా మరియు ఉచ్చరించబడిన చక్కెర-తగ్గించే ప్రభావాన్ని కలిగి ఉంటాయి.
ఈ నియమావళికి సర్వసాధారణమైన నియమావళి ఈ క్రింది ఇంజెక్షన్ల కలయిక:
1. ఉదయం (అల్పాహారం ముందు) - చిన్న మరియు దీర్ఘకాలిక ఇన్సులిన్ పరిచయం.
2. మధ్యాహ్నం (రాత్రి భోజనానికి ముందు) - చిన్న ఇన్సులిన్.
3. సాయంత్రం (రాత్రి భోజనానికి ముందు) - చిన్న ఇన్సులిన్.
4. రాత్రి - సుదీర్ఘ ఇన్సులిన్ పరిచయం.
రెండు మీడియం-వ్యవధి ఇన్సులిన్ ఇంజెక్షన్లకు బదులుగా లాంటస్ లాంగ్-యాక్టింగ్ ఇన్సులిన్ అనలాగ్ యొక్క ఒక ఇంజెక్షన్ను ఉపయోగించడం సాధ్యపడుతుంది. ఇంజెక్షన్ల సంఖ్య పెరిగినప్పటికీ, తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీ రోగి భోజన సమయం మరియు ఆహారం మొత్తం పరంగా తన ఆహారంలో మరింత సరళంగా ఉండటానికి అనుమతిస్తుంది.
ఇన్సులిన్ చికిత్సలో పోషణ
దురదృష్టవశాత్తు, ఇంజెక్ట్ చేసిన ఇన్సులిన్ మీరు ఎప్పుడు, ఎంత తింటున్నారో “తెలియదు”. అందువల్ల, ఇన్సులిన్ చర్య పోషకాహారానికి అనుగుణంగా ఉందని మీరు మీరే నిర్ధారించుకోవాలి. అందువల్ల, ఏ ఆహారం రక్తంలో చక్కెరను పెంచుతుందో మీరు తెలుసుకోవాలి.
మీకు ఇప్పటికే తెలిసినట్లుగా, ఆహార ఉత్పత్తులు మూడు భాగాలను కలిగి ఉంటాయి: ప్రోటీన్లు, కొవ్వులు మరియు కార్బోహైడ్రేట్లు. వీటన్నింటిలో కేలరీలు అధికంగా ఉంటాయి, కానీ అన్నీ రక్తంలో చక్కెరను పెంచవు. కొవ్వులు మరియు ప్రోటీన్లు చక్కెరను పెంచే ప్రభావాన్ని కలిగి ఉండవు, కాబట్టి ఇన్సులిన్ పరిపాలన యొక్క కోణం నుండి, వాటిని పరిగణనలోకి తీసుకోవలసిన అవసరం లేదు. కార్బోహైడ్రేట్లు మాత్రమే నిజమైన చక్కెర-పెంచే ప్రభావాన్ని కలిగి ఉంటాయి, అందువల్ల, ఇన్సులిన్ యొక్క తగిన మోతాదును ప్రవేశపెట్టడానికి వాటిని పరిగణనలోకి తీసుకోవాలి.
ఏ ఆహారాలలో కార్బోహైడ్రేట్లు ఉంటాయి? ఇది గుర్తుంచుకోవడం సులభం: చాలా మొక్కల ఆహారాలు, మరియు జంతువుల నుండి - ద్రవ పాల ఉత్పత్తులు (పాలు, కేఫీర్, పెరుగు, మొదలైనవి) మాత్రమే.
రక్తంలో చక్కెరను పెంచే మరియు లెక్కింపు అవసరమయ్యే ఉత్పత్తులను 5 సమూహాలుగా విభజించవచ్చు:
1. తృణధాన్యాలు (తృణధాన్యాలు) - రొట్టె మరియు బేకరీ ఉత్పత్తులు, పాస్తా, తృణధాన్యాలు, మొక్కజొన్న.
2. పండ్లు.
3. బంగాళాదుంప.
4. పాలు మరియు ద్రవ పాల ఉత్పత్తులు.
5. సులభంగా జీర్ణమయ్యే కార్బోహైడ్రేట్లు అని పిలవబడే స్వచ్ఛమైన చక్కెర కలిగిన ఉత్పత్తులు.
వైవిధ్యంగా తినడానికి, కార్బోహైడ్రేట్లను కలిగి ఉన్న కొన్ని వంటకాలను ఇతరులతో ఎలా భర్తీ చేయాలో మీరు నేర్చుకోవాలి, కాని రక్తంలో చక్కెర గణనీయంగా హెచ్చుతగ్గులకు గురికాదు. ఈ పున system స్థాపన వ్యవస్థతో చేయడం సులభం. బ్రెడ్ యూనిట్లు (XE). ఒక XE 10-12 గ్రాముల కార్బోహైడ్రేట్లను కలిగి ఉన్న ఉత్పత్తి మొత్తానికి సమానం, ఉదాహరణకు, 20-25 గ్రాముల బరువున్న ఒక రొట్టె ముక్క. ఈ యూనిట్ను "బ్రెడ్" అని పిలిచినప్పటికీ, అవి రొట్టె మొత్తాన్ని మాత్రమే కాకుండా, ఇతర కార్బోహైడ్రేట్ కలిగిన ఉత్పత్తులను కూడా వ్యక్తీకరించవచ్చు.
ఉదాహరణకు, 1 XE లో ఒక మధ్య తరహా నారింజ, లేదా ఒక గ్లాసు పాలు లేదా గంజి కొండతో 2 టేబుల్ స్పూన్లు ఉంటాయి.రొట్టె యూనిట్ల వ్యవస్థ యొక్క సౌలభ్యం ఏమిటంటే, రోగికి ప్రమాణాలపై ఉత్పత్తులను తూకం వేయవలసిన అవసరం లేదు, మరియు ఈ మొత్తాన్ని దృశ్యమానంగా అంచనా వేయడం సరిపోతుంది - అవగాహనకు అనుకూలంగా ఉండే వాల్యూమ్లను ఉపయోగించి (ముక్క, గాజు, ముక్క, చెంచా మొదలైనవి).
పైన చెప్పినట్లుగా, సాంప్రదాయ ఇన్సులిన్ థెరపీ (రోజుకు రెండు ఇంజెక్షన్ ఇన్సులిన్) ఒకే రోజు ఆహారం అవసరం. తీవ్రతరం / ఇన్సులిన్ చికిత్సను ఉపయోగిస్తున్నప్పుడు, మీరు మరింత స్వేచ్ఛగా తినవచ్చు, తినే సమయం మరియు బ్రెడ్ యూనిట్ల సంఖ్య రెండింటినీ మారుస్తుంది.
ఇన్సులిన్ మోతాదులను మార్చడానికి నియమాలు
ఇన్సులిన్ చికిత్సపై రోగికి ఇన్సులిన్ మోతాదును స్వతంత్రంగా ఎలా మార్చాలో నేర్చుకోవడం చాలా ముఖ్యం. మీరు రక్తంలో చక్కెరను స్వీయ పర్యవేక్షణ చేస్తేనే ఇది చేయవచ్చు. ఇన్సులిన్ మోతాదుల యొక్క సరైనదానికి ఏకైక ప్రమాణం రక్తంలో చక్కెర సూచికలు, రోగి పగటిపూట కొలుస్తారు! కాబట్టి, సాయంత్రం సుదీర్ఘ చర్య యొక్క ఇన్సులిన్ మోతాదు యొక్క ఖచ్చితత్వానికి సూచిక సాధారణ ఉపవాసం రక్తంలో చక్కెర మరియు రాత్రి హైపోగ్లైసీమియా లేకపోవడం. ఈ సందర్భంలో, నిద్రవేళలో సాధారణ రక్తంలో చక్కెర ఉండటం, అనగా. సుదీర్ఘమైన ఇన్సులిన్, ఈ సంఖ్యను ఉదయం వరకు ఉంచుతుంది.
భోజనానికి ముందు ఇవ్వబడిన చిన్న ఇన్సులిన్ మోతాదు యొక్క సమర్ధతను అంచనా వేయడానికి, తినడానికి 1.5-2 గంటలు (చక్కెర పెరుగుదల యొక్క “శిఖరం” వద్ద), లేదా, తీవ్రమైన సందర్భాల్లో, తరువాతి భోజనానికి ముందు రక్తంలో చక్కెరను కొలవడం అవసరం. (5-6 గంటల తర్వాత).
రాత్రి భోజనానికి ముందు రక్తంలో చక్కెరను కొలవడం తీవ్ర ఇన్సులిన్ థెరపీతో లేదా సాంప్రదాయంతో ఉదయం సుదీర్ఘమైన ఇన్సులిన్తో రాత్రి భోజనానికి ముందు చిన్న ఇన్సులిన్ మోతాదు యొక్క సమర్ధతను అంచనా వేయడానికి సహాయపడుతుంది. నిద్రవేళలో రక్తంలో చక్కెర రాత్రి భోజనానికి ముందు చిన్న ఇన్సులిన్ యొక్క సరైన మోతాదును ప్రతిబింబిస్తుంది.
ఇన్సులిన్ మోతాదును తగ్గించే నియమాలు
ఈ హైపోగ్లైసీమియా రోగి లోపంతో సంబంధం లేని సందర్భంలో హైపోగ్లైసీమియా సంభవించడం (భోజనం దాటవేయడం లేదా తక్కువ రొట్టె యూనిట్లు తినడం, ఇన్సులిన్తో సాంకేతిక పొరపాటు చేయడం, శారీరక శ్రమ చాలా కలిగి ఉండటం లేదా మద్యం తీసుకోవడం).
రోగి యొక్క చర్యలు ఈ క్రింది విధంగా ఉండాలి:
1. హైపోగ్లైసీమియా నుండి ఉపశమనం పొందటానికి తీపి ఆహారాలు తీసుకోండి.
2. తదుపరి ఇంజెక్షన్ ముందు రక్తంలో చక్కెరను నిర్ణయించండి. ఇది సాధారణ స్థితిలో ఉంటే, సాధారణ మోతాదు చేయండి.
3. హైపోగ్లైసీమియాకు కారణం గురించి ఆలోచించండి. ప్రధాన నాలుగు కారణాలలో ఒకటి కనుగొనబడితే (చాలా ఇన్సులిన్, కొద్దిగా ఎక్స్ఇ, శారీరక శ్రమ, మద్యం), మరుసటి రోజు చేసిన తప్పును సరిదిద్దుకోండి మరియు ఇన్సులిన్ మోతాదును మార్చవద్దు. మీరు కారణం కనుగొనలేకపోతే, మరుసటి రోజు ఇన్సులిన్ మోతాదు ఇప్పటికీ మారదు, ఎందుకంటే ఈ హైపోగ్లైసీమియా ప్రమాదవశాత్తు కావచ్చు.
4. మరుసటి రోజు అదే సమయంలో హైపోగ్లైసీమియా పునరావృతమవుతుందో లేదో చూడండి. ఇది పునరావృతమైతే, దానికి ఏ ఇన్సులిన్ ఎక్కువగా కారణమని నిర్ణయించుకోవాలి. దీని కోసం మనకు ఇన్సులిన్ చర్య యొక్క సమయ పారామితుల పరిజ్ఞానం అవసరం.
5. మూడవ రోజు, సంబంధిత ఇన్సులిన్ మోతాదును 10% తగ్గించండి, మొత్తం సంఖ్యలకు చుట్టుముట్టండి (నియమం ప్రకారం, ఇది 1-2 యూనిట్లు అవుతుంది). హైపోగ్లైసీమియా మళ్లీ అదే సమయంలో పునరావృతమైతే, మరుసటి రోజు ఇన్సులిన్ మోతాదును తగ్గిస్తుంది.
వివిధ ఇన్సులిన్ చికిత్సా విధానాలతో పగటిపూట హైపోగ్లైసీమియా సంభవించినప్పుడు ఇన్సులిన్ మోతాదును తగ్గించడానికి రోగి చర్యలకు ఉదాహరణలు క్రిందివి:
1) అల్పాహారం ముందు మరియు రాత్రి భోజనానికి ముందు - చిన్న మరియు మధ్యస్థ వ్యవధి యొక్క ఇన్సులిన్.
రోగి 2.10 వద్ద 16 గంటలకు హైపోగ్లైసీమియా ఉంది. హైపోగ్లైసీమియాకు స్పష్టమైన కారణం కనుగొనబడలేదు. రోగి ఇన్సులిన్ మోతాదును మార్చడు 3.10. హైపోగ్లైసీమియా 15 గంటలకు పునరావృతమవుతుంది. 4.10 రోగి హైపోగ్లైసీమియాకు కారణమైన ఇన్సులిన్ మోతాదును తగ్గిస్తుంది - అల్పాహారం ముందు పొడిగించిన-పనిచేసే ఇన్సులిన్ - 10% (22 యూనిట్ల నుండి ఇది 2 యూనిట్లు అవుతుంది), అనగా. 20 యూనిట్లను చేస్తుంది.
2) అల్పాహారం ముందు మరియు రాత్రి భోజనానికి ముందు - మిశ్రమ ఇన్సులిన్.
రోగి 2.10 వద్ద 16 గంటలకు హైపోగ్లైసీమియా ఉంది. హైపోగ్లైసీమియాకు స్పష్టమైన కారణం కనుగొనబడలేదు. రోగి ఇన్సులిన్ మోతాదును మార్చడు 3.10.హైపోగ్లైసీమియా 15 గంటలకు పునరావృతమవుతుంది. 4.10 రోగి హైపోగ్లైసీమియాకు కారణమైన ఇన్సులిన్ మోతాదును తగ్గిస్తుంది - అల్పాహారానికి ముందు మిశ్రమ ఇన్సులిన్ - 10% (34 యూనిట్ల నుండి ఇది 3 యూనిట్లు అవుతుంది), అనగా. 31 యూనిట్లను చేస్తుంది
3) అల్పాహారం ముందు - చిన్న మరియు మధ్య-కాల ఇన్సులిన్, భోజనానికి ముందు - స్వల్ప-నటన ఇన్సులిన్, రాత్రి భోజనానికి ముందు - స్వల్ప-నటన ఇన్సులిన్, నిద్రవేళకు ముందు - మీడియం-నటన ఇన్సులిన్.
రోగి 2.10 వద్ద 16 గంటలకు హైపోగ్లైసీమియా ఉంది. హైపోగ్లైసీమియాకు స్పష్టమైన కారణం కనుగొనబడలేదు. రోగి ఇన్సులిన్ మోతాదును మార్చడు 3.10. హైపోగ్లైసీమియా 15 గంటలకు పునరావృతమవుతుంది. 4.10 రోగి హైపోగ్లైసీమియాకు కారణమైన ఇన్సులిన్ మోతాదును తగ్గిస్తుంది - రాత్రి భోజనానికి ముందు స్వల్పంగా పనిచేసే ఇన్సులిన్ - 10% (10 యూనిట్ల నుండి ఇది 1 యూనిట్ అవుతుంది), అనగా. 9 యూనిట్లను చేస్తుంది
ఇన్సులిన్ మోతాదును పెంచే నియమాలు
ఇన్సులిన్ యొక్క ప్రణాళికాబద్ధమైన మోతాదును పెంచడానికి కారణం అధిక రక్తంలో చక్కెర కనిపించడం, ఇది కింది రోగి లోపాలతో సంబంధం కలిగి ఉండదు:
1) కొద్దిగా ఇన్సులిన్ (సెట్ మోతాదుతో సాంకేతిక లోపం, ఏకాగ్రత అసమతుల్యత, శరీరంలోని మరొక ప్రాంతానికి ఇంజెక్షన్ ఇన్సులిన్ దారుణంగా గ్రహించబడుతుంది),
2) చాలా బ్రెడ్ యూనిట్లు (గణనలో లోపం),
3) సాధారణం కంటే తక్కువ శారీరక శ్రమ
4) సారూప్య వ్యాధి.
రోగి యొక్క చర్యలు ఈ క్రింది విధంగా ఉండాలి:
1. ప్రస్తుతానికి స్వల్ప-నటన ఇన్సులిన్ లేదా మిశ్రమ ఇన్సులిన్ మోతాదును పెంచండి.
2. తదుపరి ఇంజెక్షన్ ముందు రక్తంలో చక్కెరను నిర్ణయించండి. ఇది సాధారణ స్థితిలో ఉంటే, సాధారణ మోతాదు చేయండి.
3. రక్తంలో చక్కెర అధికంగా ఉండటానికి కారణం గురించి ఆలోచించండి. ప్రధాన నాలుగు కారణాలలో ఒకటి కనుగొనబడితే, మరుసటి రోజు, తప్పును సరిదిద్దండి మరియు ఇన్సులిన్ మోతాదును మార్చవద్దు. మీరు ఒక కారణం కనుగొనలేకపోతే, మరుసటి రోజు ఇన్సులిన్ మోతాదు ఇప్పటికీ మారదు, ఎందుకంటే ఈ అధిక చక్కెర యాదృచ్ఛికంగా ఉంటుంది.
4. అధిక రక్తంలో చక్కెర మరుసటి రోజు అదే సమయంలో పునరావృతమవుతుందో లేదో చూడండి. ఇది పునరావృతమైతే, ఇన్సులిన్ చర్య యొక్క సమయ పారామితులను తెలుసుకొని, ఏ ఇన్సులిన్ దీనికి "నింద" వేయడానికి ఎక్కువగా నిర్ణయించాల్సిన అవసరం ఉంది.
5. మూడవ రోజు, సంబంధిత ఇన్సులిన్ మోతాదును 10% పెంచండి, మొత్తం సంఖ్యలకు చుట్టుముట్టండి (నియమం ప్రకారం, ఇది 1-2 యూనిట్లు అవుతుంది). అధిక రక్తంలో చక్కెరను అదే సమయంలో మళ్ళీ పునరావృతం చేస్తే, మరుసటి రోజు, ఇంకా ఇన్సులిన్ మోతాదును పెంచండి.
ఇన్సులిన్తో వివిధ రకాల చికిత్సా విధానాలతో రాత్రి భోజనానికి ముందు అధిక రక్త చక్కెరతో ఇన్సులిన్ మోతాదును పెంచడానికి రోగి చేసిన చర్యలకు ఈ క్రింది ఉదాహరణలు:
1) అల్పాహారం ముందు మరియు రాత్రి భోజనానికి ముందు - చిన్న మరియు మధ్యస్థ వ్యవధి యొక్క ఇన్సులిన్.
రోగి 7.09 కి రాత్రి భోజనానికి ముందు అధిక రక్తంలో చక్కెర ఉంటుంది. హైపర్గ్లైసీమియాకు స్పష్టమైన కారణం కనుగొనబడలేదు. ఈ రక్తంలో చక్కెరను త్వరగా తగ్గించడానికి, రోగి రాత్రి భోజనానికి ముందు స్వల్ప-నటన ఇన్సులిన్ మోతాదును 8 నుండి 10 యూనిట్లకు పెంచుతుంది. సెప్టెంబర్ 8 ఉదయం, రోగి ఇన్సులిన్ మోతాదును మార్చడు. అధిక రక్తంలో చక్కెర రాత్రి భోజనానికి ముందు పునరావృతమవుతుంది. రోగి మళ్ళీ రాత్రి భోజనానికి ముందు 10 యూనిట్ల షార్ట్-యాక్టింగ్ ఇన్సులిన్ చేస్తుంది. సెప్టెంబర్ 9 న, రోగి హైపర్గ్లైసీమియాకు కారణమైన ఇన్సులిన్ మోతాదును పెంచుతుంది - అల్పాహారం ముందు పొడిగించిన-పనిచేసే ఇన్సులిన్ - 10% (22 యూనిట్ల నుండి ఇది 2 యూనిట్లు అవుతుంది), అనగా. 24 యూనిట్లను చేస్తుంది. ఈ రోజు రాత్రి భోజనానికి ముందు, రోగి షార్ట్-యాక్టింగ్ ఇన్సులిన్ యొక్క మునుపటి మోతాదును తయారుచేస్తాడు - 8 యూనిట్లు.
2) అల్పాహారం ముందు మరియు రాత్రి భోజనానికి ముందు - మిశ్రమ ఇన్సులిన్.
రోగి 7.09 కి రాత్రి భోజనానికి ముందు అధిక రక్తంలో చక్కెర ఉంటుంది. హైపర్గ్లైసీమియాకు స్పష్టమైన కారణం కనుగొనబడలేదు. ఈ రక్తంలో చక్కెరను త్వరగా తగ్గించడానికి, రోగి భోజనానికి ముందు మిశ్రమ ఇన్సులిన్ మోతాదును 22 నుండి 24 యూనిట్లకు పెంచుతాడు. సెప్టెంబర్ 8 ఉదయం, రోగి ఇన్సులిన్ మోతాదును మార్చడు. అధిక రక్తంలో చక్కెర రాత్రి భోజనానికి ముందు పునరావృతమవుతుంది. రోగి మళ్ళీ భోజనానికి ముందు 24 యూనిట్ల మిశ్రమ ఇన్సులిన్ చేస్తుంది. 9.09 రోగి హైపర్గ్లైసీమియాకు కారణమైన ఇన్సులిన్ మోతాదును పెంచుతుంది - అల్పాహారానికి ముందు మిశ్రమ ఇన్సులిన్ - 10% (34 యూనిట్ల నుండి ఇది 3 యూనిట్లు అవుతుంది), అనగా. 37 యూనిట్లను చేస్తుంది ఈ రోజు రాత్రి భోజనానికి ముందు, రోగి మిశ్రమ ఇన్సులిన్ యొక్క మునుపటి మోతాదును తయారుచేస్తాడు - 22 యూనిట్లు.
3) అల్పాహారం ముందు - చిన్న మరియు మధ్య-కాల ఇన్సులిన్, భోజనానికి ముందు - స్వల్ప-నటన ఇన్సులిన్, రాత్రి భోజనానికి ముందు - స్వల్ప-నటన ఇన్సులిన్, నిద్రవేళకు ముందు - మీడియం-నటన ఇన్సులిన్.
రోగి 7.09 కి రాత్రి భోజనానికి ముందు అధిక రక్తంలో చక్కెర ఉంటుంది. హైపర్గ్లైసీమియాకు స్పష్టమైన కారణం కనుగొనబడలేదు. ఈ రక్తంలో చక్కెరను త్వరగా తగ్గించడానికి, రోగి రాత్రి భోజనానికి ముందు స్వల్ప-నటన ఇన్సులిన్ మోతాదును 8 నుండి 10 యూనిట్లకు పెంచుతుంది.రోగి ఇన్సులిన్ మోతాదును ఉదయం మరియు సెప్టెంబర్ 8 న రాత్రి భోజనానికి ముందు మార్చరు. అధిక రక్తంలో చక్కెర రాత్రి భోజనానికి ముందు పునరావృతమవుతుంది. రోగి మళ్ళీ రాత్రి భోజనానికి ముందు 10 యూనిట్ల షార్ట్-యాక్టింగ్ ఇన్సులిన్ చేస్తుంది. సెప్టెంబర్ 9, రోగి హైపర్గ్లైసీమియాకు కారణమైన ఇన్సులిన్ మోతాదును పెంచుతుంది - రాత్రి భోజనానికి ముందు స్వల్ప-నటన ఇన్సులిన్ - 10% (10 యూనిట్ల నుండి ఇది 1 యూనిట్ అవుతుంది), అనగా. 11 యూనిట్లను చేస్తుంది ఈ రోజు రాత్రి భోజనానికి ముందు, రోగి షార్ట్-యాక్టింగ్ ఇన్సులిన్ యొక్క మునుపటి మోతాదును తయారుచేస్తాడు - 8 యూనిట్లు.
ఏదైనా వ్యాధికి (ముఖ్యంగా తాపజనక స్వభావం) ఇన్సులిన్ మోతాదును పెంచడానికి రోగి వైపు మరింత చురుకైన చర్య అవసరమని మీరు తెలుసుకోవాలి. దాదాపు ఎల్లప్పుడూ, ఈ సందర్భంలో, బహుళ ఇంజెక్షన్ల పాలనలో స్వల్ప-నటన ఇన్సులిన్ తయారు చేయడం అవసరం.
ఇన్సులిన్ నిల్వ
ఏదైనా medicine షధం మాదిరిగా, ఇన్సులిన్ నిల్వ సమయం పరిమితం. ప్రతి సీసాలో ఎల్లప్పుడూ of షధం యొక్క షెల్ఫ్ జీవితానికి సూచన ఉంటుంది.
ఇన్సులిన్ యొక్క నిల్వను రిఫ్రిజిరేటర్లో 2-8 డిగ్రీల సెల్సియస్ ఉష్ణోగ్రత వద్ద నిల్వ చేయాలి (ఎట్టి పరిస్థితుల్లోనూ స్తంభింపజేయకండి). రోజువారీ ఇంజెక్షన్లకు ఉపయోగించే ఇన్సులిన్ వైల్స్ లేదా పెన్ పెన్నులు 1 నెల గది ఉష్ణోగ్రత వద్ద నిల్వ చేయబడతాయి. అలాగే, ఇన్సులిన్ వేడెక్కడానికి అనుమతించవద్దు (ఎండలో లేదా వేసవిలో క్లోజ్డ్ కారులో ఉంచవద్దు).
ఇంజెక్షన్ తర్వాత కాగితపు సంచిలో ఇన్సులిన్ తొలగించాలని నిర్ధారించుకోండి, ఎందుకంటే ఇన్సులిన్ కాంతి ద్వారా నాశనం అవుతుంది. మీరు ఇన్సులిన్ (సెలవు, బిజినెస్ ట్రిప్, మొదలైనవి) సరఫరాను మీతో తీసుకుంటే, మీరు దానిని మీ సామానులో తీసుకోలేరు (అది విమానంలో పోగొట్టుకోవచ్చు, విరిగిపోవచ్చు మరియు స్తంభింపజేయవచ్చు).
ఇన్సులిన్ గా ration త
ప్రస్తుతం, రష్యా ఇన్సులిన్ యొక్క రెండు సాంద్రతలను ఉపయోగిస్తుంది: 1 మి.లీ (యు -40) లో 40 యూనిట్లు మరియు 1 మి.లీ.లో 100 యూనిట్లు (యు -100). ఇన్సులిన్ యొక్క ప్రతి సీసాలో ఏకాగ్రత సూచించబడుతుంది. అదే విధంగా, ఇన్సులిన్ యొక్క వివిధ సాంద్రతలకు సిరంజిలు అందుబాటులో ఉన్నాయి, అవి తదనుగుణంగా గుర్తించబడతాయి. అందువల్ల, ఎల్లప్పుడూ కొత్త బ్యాచ్ ఇన్సులిన్ లేదా కొత్త సిరంజిలను స్వీకరించిన తరువాత, కుండలు మరియు సిరంజిలపై ఇన్సులిన్ గా ration త యొక్క యాదృచ్చికం తనిఖీ చేయాలి.
అసమతుల్యత ఉంటే, చాలా తీవ్రమైన మోతాదు లోపం సంభవించవచ్చు, ఉదాహరణకు: 1) 40 U / ml యొక్క ఇన్సులిన్ గా ration త కోసం రూపొందించిన సిరంజితో ఒక సీసా నుండి ఇన్సులిన్ సేకరించబడుతుంది, ఇక్కడ ఏకాగ్రత 100 U / ml - 2.5 రెట్లు ఎక్కువ ఇన్సులిన్ సేకరించబడుతుంది, 2) 100 యూనిట్లు / ml యొక్క ఇన్సులిన్ గా ration త కోసం రూపొందించిన సిరంజితో, వారు ఒక సీసా నుండి ఇన్సులిన్ సేకరిస్తారు, ఇక్కడ ఏకాగ్రత 40 యూనిట్లు / మి.లీ - 2.5 రెట్లు తక్కువ ఇన్సులిన్ సేకరించబడుతుంది.
సిరంజి ఇన్సులిన్ సెట్
సిరంజిని ఉపయోగించి ఇన్సులిన్ సేకరించేటప్పుడు చర్యల క్రమం క్రింది విధంగా ఉంటుంది:
1. ఇన్సులిన్ మరియు సిరంజి యొక్క సీసా సిద్ధం చేయండి.
2. మీరు సుదీర్ఘమైన చర్య ఇన్సులిన్ను నమోదు చేయవలసి వస్తే, దానిని బాగా కలపండి (ద్రావణం ఏకరీతిగా మేఘావృతమయ్యే వరకు అరచేతుల మధ్య సీసాను చుట్టండి).
3. సిరంజిలోకి ఎక్కువ గాలిని గీయడానికి ఎన్ని యూనిట్ల ఇన్సులిన్ తరువాత సేకరించాలి.
4. సీసాలో గాలి పరిచయం.
5. మొదట, మీకు అవసరమైన దానికంటే కొంచెం ఎక్కువ ఇన్సులిన్ను సిరంజిలోకి గీయండి. సిరంజిలో చిక్కుకున్న గాలి బుడగలు తొలగించడం సులభం కనుక ఇది జరుగుతుంది. ఇది చేయుటకు, సిరంజి యొక్క శరీరాన్ని తేలికగా నొక్కండి మరియు దాని నుండి అధిక మొత్తంలో ఇన్సులిన్ గాలితో పాటు తిరిగి సీసాలోకి విడుదల చేయండి.
ఒక సిరంజిలో ఇన్సులిన్ కలపడం సాధ్యమేనా? ఇది దీర్ఘకాలిక ఇన్సులిన్ రకంపై ఆధారపడి ఉంటుంది. ప్రోటీన్ (ఎన్పిహెచ్-ఇన్సులిన్స్) ఉపయోగించే ఇన్సులిన్లను కలపవచ్చు. ఇన్సులిన్ కలపడం యొక్క కోరిక ఇంజెక్షన్ల సంఖ్యను తగ్గించడం.
రెండు ఇన్సులిన్ల యొక్క ఒక సిరంజిలో టైప్ చేసేటప్పుడు చర్యల క్రమం క్రింది విధంగా ఉంటుంది:
1. సుదీర్ఘ చర్య ఇన్సులిన్ యొక్క సీసాలో గాలిని పరిచయం చేయండి.
2. స్వల్ప-నటన ఇన్సులిన్ సీసాలో గాలిని పరిచయం చేయండి.
3. మొదట, పైన వివరించిన విధంగా చిన్న-నటన ఇన్సులిన్ (స్పష్టమైన) సేకరించండి.
4. అప్పుడు ఎక్స్టెండెడ్-యాక్టింగ్ ఇన్సులిన్ (మేఘావృతం) అని టైప్ చేయండి. ఇది జాగ్రత్తగా చేయాలి కాబట్టి ఇప్పటికే సేకరించిన చిన్న ఇన్సులిన్ యొక్క భాగం పొడిగించిన సీసాలోకి ప్రవేశించదు.
స్వీయ-మిక్సింగ్లో ఇంకా తప్పులు ఉండవచ్చు కాబట్టి, రెడీమేడ్ ఇన్సులిన్ మిశ్రమాలు ఉత్పత్తి చేయబడతాయి - ఇప్పటికే పేర్కొన్న అదే మిశ్రమ ఇన్సులిన్లు. అటువంటి ఇన్సులిన్ తీసుకునే ముందు, అది పొడిగించిన ఇన్సులిన్ మాదిరిగానే కలపాలి.
ఇన్సులిన్ ఇంజెక్షన్ టెక్నిక్
ఇన్సులిన్ శోషణ రేటు సూది శరీరంలోని ఏ పొరలో ప్రవేశిస్తుందో దానిపై ఆధారపడి ఉంటుంది. ఇన్సులిన్ ఇంజెక్షన్లు ఎల్లప్పుడూ సబ్కటానియస్ కొవ్వులో ఇవ్వాలి, కాని ఇంట్రాక్యూటేనియస్ గా మరియు ఇంట్రామస్కులర్ గా కాదు (Fig. 16 చూడండి). సాధారణ బరువు ఉన్న రోగులలో, కండరాలలోకి వచ్చే అవకాశాన్ని తగ్గించడానికి, చిన్న సూదులతో సిరంజిలు మరియు సిరంజి పెన్నులను ఉపయోగించమని సిఫార్సు చేయబడింది - 8 మిమీ పొడవు (సాంప్రదాయ సూది పొడవు 12-13 మిమీ ఉంటుంది). అదనంగా, ఈ సూదులు కొద్దిగా సన్నగా ఉంటాయి, ఇది ఇంజెక్షన్ సమయంలో నొప్పిని తగ్గిస్తుంది.

మూర్తి 16. వివిధ పొడవుల సూదులతో ఇన్సులిన్ పరిపాలన (సూదులు కోసం: 8-10 మిమీ మరియు 12-13 మిమీ)

మూర్తి 17. సరిగ్గా మరియు తప్పుగా ఏర్పడిన చర్మ రెట్లు (ఇన్సులిన్ ఇంజెక్షన్ కోసం)
ఇన్సులిన్ ఇంజెక్షన్ చేయడానికి, మీరు తప్పక:
1. చర్మంపై ఇన్సులిన్ ఇంజెక్ట్ చేయబడే స్థలాన్ని ఖాళీ చేయండి. మద్యంతో తుడవడం ఇంజెక్షన్ సైట్ అవసరం లేదు.
2. చర్మాన్ని క్రీజ్లోకి తీసుకెళ్లడానికి బొటనవేలు మరియు చూపుడు వేలు ఉపయోగించండి (చూడండి. Fig. 17). కండరాలలోకి వచ్చే అవకాశాన్ని తగ్గించడానికి కూడా ఇది జరుగుతుంది.
3. చర్మం మడత యొక్క బేస్ వద్ద ఉపరితలం లంబంగా లేదా 45 డిగ్రీల కోణంలో సూదిని చొప్పించండి.
4. రెట్లు విడుదల చేయకుండా, సిరంజి ప్లంగర్ను అన్ని రకాలుగా నొక్కండి.
5. ఇన్సులిన్ పరిపాలన తర్వాత కొన్ని సెకన్లపాటు వేచి ఉండండి, తరువాత సూదిని తొలగించండి.
సిరంజి పెన్నులు
సిరంజి పెన్నులు అని పిలవబడే ఇన్సులిన్ ఇంజెక్షన్ చేయడం గణనీయంగా సులభతరం చేస్తుంది. ఇన్సులిన్తో ఒక సీసాను తీసుకువెళ్ళి సిరంజితో తీసుకోవలసిన అవసరం లేనందున, వారు రోగికి జీవితంలో ఒక నిర్దిష్ట సౌలభ్యాన్ని సాధించడానికి అనుమతిస్తారు. ఒక ప్రత్యేక ఇన్సులిన్ బాటిల్, పెన్ఫిల్, సిరంజి పెన్నులో ముందుగా చేర్చబడుతుంది.
ఇంజెక్షన్ ముందు సుదీర్ఘ ఇన్సులిన్ కలపడానికి, మీరు సిరంజి పెన్ 180 of యొక్క 10-12 మలుపులు చేయాలి (అప్పుడు పెన్ఫిల్లోని బంతి ఇన్సులిన్ను సమానంగా మిళితం చేస్తుంది). డయల్ హౌసింగ్ విండోలో అవసరమైన మోతాదును సెట్ చేస్తుంది. పైన వివరించిన విధంగా చర్మం కింద సూదిని చొప్పించడం ద్వారా, మీరు చివరి వరకు బటన్ను నొక్కాలి. 7-10 సెకన్ల తరువాత, సూదిని తొలగించండి.
ఇన్సులిన్ ఇంజెక్షన్ సైట్లు
శరీరంలోని అనేక ప్రాంతాలు ఇన్సులిన్ ఇంజెక్షన్ల కోసం ఉపయోగిస్తారు: ఉదరం యొక్క ముందు ఉపరితలం, తొడల ముందు-బయటి ఉపరితలం, భుజాల బయటి ఉపరితలం, పిరుదులు (Fig. 18 చూడండి). మడత సేకరించడం అసాధ్యం కాబట్టి, మీరే భుజంలోకి ఇంజెక్ట్ చేయమని సిఫారసు చేయబడలేదు, అనగా ఇంట్రామస్కులర్ కాంటాక్ట్ ప్రమాదం పెరుగుతుంది.
శరీరంలోని వివిధ ప్రాంతాల నుండి వచ్చే ఇన్సులిన్ వేర్వేరు వేగంతో గ్రహించబడుతుందని మీరు తెలుసుకోవాలి: ముఖ్యంగా, ఉదరం నుండి వేగంగా. అందువల్ల, తినడానికి ముందు, ఈ ప్రాంతంలో షార్ట్-యాక్టింగ్ ఇన్సులిన్ ఇవ్వడం మంచిది. తొడలు లేదా పిరుదులలో దీర్ఘకాలిక ఇన్సులిన్ సన్నాహాల ఇంజెక్షన్లు చేయవచ్చు. ఇంజెక్షన్ సైట్లు మార్చడం ప్రతిరోజూ ఒకే విధంగా ఉండాలి, లేకుంటే అది రక్తంలో చక్కెర స్థాయిలలో హెచ్చుతగ్గులకు దారితీస్తుంది.

మూర్తి 18. ఇన్సులిన్ ఇంజెక్షన్ సైట్లు
ఇన్సులిన్ శోషణను బలహీనపరిచే ఇంజెక్షన్ సైట్లలో సీల్స్ కనిపించకుండా చూసుకోవాలి. ఇందుకోసం, ఇంజెక్షన్ సైట్లను ప్రత్యామ్నాయంగా మార్చడం అవసరం, మరియు మునుపటి ఇంజెక్షన్ యొక్క స్థలం నుండి కనీసం 2 సెం.మీ. వరకు కూడా వైదొలగాలి. అదే ప్రయోజనం కోసం, సిరంజి పెన్నుల కోసం సిరంజిలు లేదా సూదులు ఎక్కువసార్లు మార్చడం అవసరం (ప్రాధాన్యంగా కనీసం 5 ఇంజెక్షన్ల తర్వాత).
II డెడోవ్, ఇ.వి. సుర్కోవా, ఎ.యు. Mayorov
మోతాదు నియమావళి
ఈ విధమైన చికిత్స ప్రకారం, అన్ని మోతాదులను ఇప్పటికే లెక్కించారని, రోజుకు భోజనం సంఖ్య మారదు, మెనూ మరియు భాగం పరిమాణం కూడా పోషకాహార నిపుణుడు సెట్ చేస్తారు. ఇది చాలా కఠినమైన దినచర్య మరియు కొన్ని కారణాల వల్ల వారి రక్తంలో చక్కెరను నియంత్రించలేని లేదా వారి ఆహారంలో కార్బోహైడ్రేట్ల పరిమాణం ఆధారంగా ఇన్సులిన్ మోతాదును లెక్కించలేని వ్యక్తులకు కేటాయించబడుతుంది.
ఈ మోడ్ యొక్క ప్రతికూలత ఏమిటంటే, ఇది రోగి యొక్క శరీరం యొక్క వ్యక్తిగత లక్షణాలు, సాధ్యమయ్యే ఒత్తిడి, ఆహారం యొక్క ఉల్లంఘన, పెరిగిన శారీరక శ్రమను పరిగణనలోకి తీసుకోదు. చాలా తరచుగా, ఇది వృద్ధ రోగులకు సూచించబడుతుంది. మీరు ఈ వ్యాసంలో అతని గురించి మరింత చదువుకోవచ్చు.
ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ
ఈ మోడ్ మరింత శారీరకమైనది, ప్రతి వ్యక్తి యొక్క పోషణ మరియు లోడ్ల యొక్క లక్షణాలను పరిగణనలోకి తీసుకుంటుంది, అయితే రోగి మోతాదుల గణనపై స్పృహతో మరియు బాధ్యతాయుతంగా స్పందించడం చాలా ముఖ్యం. అతని ఆరోగ్యం మరియు శ్రేయస్సు దీనిపై ఆధారపడి ఉంటుంది. ఇంటెన్సివ్ ఇన్సులిన్ థెరపీని ఇంతకు ముందు అందించిన లింక్ వద్ద మరింత వివరంగా అధ్యయనం చేయవచ్చు.
Of షధ నిర్వహణకు ప్రధాన సూచనలు క్లోమం యొక్క కార్యాచరణను ఉల్లంఘించడం. ఈ అంతర్గత అవయవం శరీరంలోని అన్ని జీవక్రియ ప్రక్రియలలో పాల్గొంటుంది కాబట్టి, మరియు దాని కార్యకలాపాల యొక్క రుగ్మత ఇతర అంతర్గత వ్యవస్థలు మరియు అవయవాలలో పనిచేయకపోవటానికి దారితీస్తుంది.
తగినంత సహజ పదార్ధాలను ఉత్పత్తి చేయడానికి బీటా కణాలు బాధ్యత వహిస్తాయి. అయినప్పటికీ, క్లోమంతో సమస్యల మధ్య శరీరంలో వయస్సు-మార్పులతో, క్రియాశీల కణాల సంఖ్య తగ్గుతుంది, ఇది ఇన్సులిన్ నియామక అవసరానికి దారితీస్తుంది.
క్లినికల్ గణాంకాల ప్రకారం, 7-8 సంవత్సరాల ఎండోక్రైన్ పాథాలజీ యొక్క "అనుభవం", క్లినికల్ చిత్రాలలో ఎక్కువ భాగం అవసరం.
And షధం ఎవరికి, ఎప్పుడు ఇవ్వబడుతుంది? రెండవ రకమైన అనారోగ్యంతో ఈ నియామకానికి కారణాలను పరిశీలించండి:
- హైపర్గ్లైసీమిక్ స్థితి, ముఖ్యంగా, చక్కెర విలువ 9.0 యూనిట్ల కంటే ఎక్కువగా ఉంటుంది. అంటే, వ్యాధి యొక్క దీర్ఘకాలిక క్షీణత.
- సల్ఫోనిలురియాస్ ఆధారంగా మందులు తీసుకోవడం.
- ప్యాంక్రియాటిక్ అలసట.
- సమకాలీన దీర్ఘకాలిక పాథాలజీల తీవ్రత.
- డయాబెటిస్ నుండి, లాడా రకాలు, తీవ్రమైన పరిస్థితులు (అంటు పాథాలజీలు, తీవ్రమైన గాయాలు).
- పిల్లలను మోసే సమయం.
చాలా మంది రోగులు ఇన్సులిన్ ఇంజెక్ట్ చేయాల్సిన రోజు ఆలస్యం చేయడానికి అన్ని విధాలుగా ప్రయత్నిస్తారు. వాస్తవానికి, ఆందోళన చెందడానికి ఏమీ లేదు, దీనికి విరుద్ధంగా, దీర్ఘకాలిక వ్యాధితో బాధపడుతున్నవారికి పూర్తి జీవితాన్ని గడపడానికి సహాయపడే ఒక పద్ధతి ఉంది.
టైప్ 2 డయాబెటిస్కు ఇన్సులిన్ సూచించబడిందని ప్రాక్టీస్ చూపిస్తుంది. ఈ చికిత్సా విధానం ప్రతికూల లక్షణాలను తటస్తం చేయడమే కాకుండా, వ్యాధి యొక్క మరింత పురోగతిని నిరోధిస్తుంది, ప్రతికూల పరిణామాలను వెనక్కి నెట్టివేస్తుంది.
అటువంటి ప్రణాళిక యొక్క ఉద్దేశ్యం ధృవీకరించబడాలి, లేకుంటే అది హానికరమైన పాత్ర పోషిస్తుంది.
డయాబెటిస్ చికిత్సలో ఇన్సులిన్ అవసరం సందేహం లేదు. దీర్ఘకాలిక వైద్య అభ్యాసం రోగి యొక్క జీవితాన్ని పొడిగించడానికి సహాయపడుతుందని నిరూపించబడింది, అదే సమయంలో ప్రతికూల పరిణామాలను గణనీయమైన కాలం వరకు ఆలస్యం చేస్తుంది.
నేను హార్మోన్ను ఎందుకు ఇంజెక్ట్ చేయాలి? ఈ ప్రయోజనం ఒకే లక్ష్యాన్ని అనుసరిస్తుంది - గ్లైకేటెడ్ హిమోగ్లోబిన్, ఖాళీ కడుపుపై గ్లూకోజ్ మరియు భోజనం తర్వాత లక్ష్య సాంద్రతలను సాధించడం మరియు నిర్వహించడం.
సాధారణంగా, డయాబెటిస్కు ఇన్సులిన్ మీకు మంచి అనుభూతిని కలిగించే మార్గం, అంతర్లీన పాథాలజీ యొక్క పురోగతిని నెమ్మదిస్తుంది మరియు దీర్ఘకాలిక సమస్యలను నివారించవచ్చు.
ఇన్సులిన్ వాడకం క్రింది చికిత్సా ప్రభావాలను అందిస్తుంది:
- సూచించిన ation షధాల పరిచయం గ్లైసెమియాను తగ్గిస్తుంది, ఇది ఖాళీ కడుపుతో మరియు తినడం తరువాత.
- చక్కెరతో ఉద్దీపనకు ప్రతిస్పందనగా ప్యాంక్రియాటిక్ హార్మోన్ ఉత్పత్తి పెరిగింది లేదా ఆహారాలు తినడం.
- గ్లూకోనొజెనెసిస్ తగ్గుదల అనేది జీవక్రియ మార్గం, ఇది కార్బోహైడ్రేట్ కాని భాగాల నుండి చక్కెర ఏర్పడటానికి దారితీస్తుంది.
- ఇంటెన్సివ్ లివర్ గ్లూకోజ్ ఉత్పత్తి.
- తిన్న తర్వాత లిపోలిసిస్ తగ్గింది.
- శరీరంలోని ప్రోటీన్ పదార్థాల తక్కువ గ్లైకేషన్.
టైప్ 2 డయాబెటిస్కు ఇన్సులిన్ థెరపీ మానవ శరీరంలోని కార్బోహైడ్రేట్లు, లిపిడ్లు మరియు ప్రోటీన్ల జీవక్రియపై ప్రయోజనకరమైన ప్రభావాన్ని చూపుతుంది.ఇది చక్కెర, లిపిడ్లు మరియు అమైనో ఆమ్లాల విచ్ఛిన్నం యొక్క నిక్షేపణ మరియు అణచివేతను సక్రియం చేయడానికి సహాయపడుతుంది.
అదనంగా, ఇది సెల్యులార్ స్థాయికి గ్లూకోజ్ రవాణా పెరుగుదల కారణంగా సూచికల సాంద్రతను సాధారణీకరిస్తుంది, అలాగే కాలేయం ద్వారా దాని ఉత్పత్తిని నిరోధించడం వలన.
హార్మోన్ క్రియాశీల లిపోజెనిసిస్ను ప్రోత్సహిస్తుంది, శక్తి జీవక్రియలో ఉచిత కొవ్వు ఆమ్లాల వినియోగాన్ని నిరోధిస్తుంది, ప్రోటీన్ల ఉత్పత్తిని ప్రేరేపిస్తుంది మరియు కండరాల ప్రోటీయోలిసిస్ను నిరోధిస్తుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క ఆధునిక పద్ధతులు హార్మోన్ యొక్క ప్యాంక్రియాస్ ద్వారా సహజమైన, శారీరక స్రావాన్ని అనుకరిస్తాయి - ఇన్సులిన్. రోగి అధిక బరువు లేకపోతే మరియు మానసిక-భావోద్వేగ ఓవర్లోడ్ సంభావ్యత లేనప్పుడు, రోజువారీ లెక్క నుండి - 1 కిలోగ్రాము శరీర బరువుకు హార్మోన్ యొక్క 0.5-1.0 IU (అంతర్జాతీయ యూనిట్ల చర్య).
కింది అవసరాలు తీర్చాలి:
- రక్తంలో సాచరైడ్ల యొక్క అదనపు కంటెంట్ను పూర్తిగా తటస్తం చేయడానికి తగినంత మోతాదులో drug షధాన్ని ఇంజెక్ట్ చేయాలి,
- డయాబెటిస్ కోసం బాహ్యంగా ఇంజెక్ట్ చేయబడిన ఇన్సులిన్ లాంగర్హాన్స్ ద్వీపాల ద్వారా స్రవించే హార్మోన్ యొక్క బేసల్ స్రావాన్ని పూర్తిగా అనుకరించాలి, ఇది తినడం తరువాత అధిక ప్రాముఖ్యత కలిగి ఉంటుంది.
ఈ సూత్రాల నుండి తీవ్రమైన సాంకేతికత ఉద్భవించింది, రోజువారీ, శారీరకంగా అవసరమైన మోతాదును చిన్న ఇంజెక్షన్లుగా విభజించినప్పుడు, ఇన్సులిన్లను వాటి తాత్కాలిక ప్రభావ స్థాయి ద్వారా వేరుచేస్తుంది - స్వల్పకాలిక లేదా దీర్ఘకాలిక చర్య.
చివరి రకం ఇన్సులిన్ రాత్రి మరియు ఉదయం, మేల్కొన్న వెంటనే ఇంజెక్ట్ చేయాలి, ఇది క్లోమం యొక్క సహజ పనితీరును ఖచ్చితంగా మరియు పూర్తిగా అనుకరిస్తుంది.
కార్బోహైడ్రేట్ల అధిక సాంద్రతతో, భోజనం తర్వాత షార్ట్-యాక్టింగ్ ఇన్సులిన్ ఇంజెక్షన్లు సూచించబడతాయి. నియమం ప్రకారం, సాంప్రదాయ రొట్టె యూనిట్ల సంఖ్యను బట్టి ఒకే ఇంజెక్షన్ వ్యక్తిగతంగా లెక్కించబడుతుంది, ఇది భోజనానికి సమానం.
సాంప్రదాయ (ప్రామాణిక) ఇన్సులిన్ థెరపీ అనేది డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు చికిత్స చేసే పద్ధతి, స్వల్ప-నటన మరియు దీర్ఘకాలిక-నటన ఇన్సులిన్లను ఒక ఇంజెక్షన్లో కలిపినప్పుడు. Administration షధ పరిపాలన యొక్క ఈ పద్ధతి యొక్క ప్రయోజనం ఇంజెక్షన్ల సంఖ్యను తగ్గించడం - సాధారణంగా ఇన్సులిన్ను రోజుకు 1-3 సార్లు ఇంజెక్ట్ చేయడం అవసరం.
ప్యాంక్రియాస్ ద్వారా హార్మోన్ యొక్క శారీరక స్రావం యొక్క పూర్తి అనుకరణ లేకపోవడం ఈ రకమైన చికిత్స యొక్క ప్రధాన ప్రతికూలత, ఇది కార్బోహైడ్రేట్ జీవక్రియలో లోపాలను పూర్తిగా భర్తీ చేయడం అసాధ్యం.
సాంప్రదాయ ఇన్సులిన్ చికిత్సను ఉపయోగించటానికి ప్రామాణిక పథకాన్ని ఈ క్రింది విధంగా సూచించవచ్చు:
- ఇన్సులిన్ కోసం శరీరం యొక్క రోజువారీ అవసరం రోగికి రోజుకు 1-3 ఇంజెక్షన్ల రూపంలో ఇవ్వబడుతుంది:
- ఒక ఇంజెక్షన్ మీడియం మరియు స్వల్పకాలిక ఇన్సులిన్లను కలిగి ఉంటుంది: స్వల్ప-నటన ఇన్సులిన్ల నిష్పత్తి of షధ మొత్తం మొత్తంలో 1/3,
మీడియం-టర్మ్ ఇన్సులిన్ మొత్తం ఇంజెక్షన్ వాల్యూమ్లో 2/3.
సాంప్రదాయ సిరంజి అవసరం లేనప్పుడు పంప్ ఇన్సులిన్ థెరపీ శరీరంలోకి ప్రవేశపెట్టే పద్ధతి, మరియు సబ్కటానియస్ ఇంజెక్షన్లను ప్రత్యేక ఎలక్ట్రానిక్ పరికరం ద్వారా నిర్వహిస్తారు - ఇన్సులిన్ పంప్, ఇది మైక్రోడోస్ రూపంలో అల్ట్రా-షార్ట్ మరియు షార్ట్-యాక్టింగ్ ఇన్సులిన్లను ఇంజెక్ట్ చేయగలదు.
ఇన్సులిన్ పంప్ శరీరంలోని హార్మోన్ యొక్క సహజమైన తీసుకోవడం ఖచ్చితంగా అనుకరిస్తుంది, దీని కోసం ఇది రెండు ఆపరేషన్ పద్ధతులను కలిగి ఉంటుంది.
- బేసల్ అడ్మినిస్ట్రేషన్ యొక్క నియమావళి, ఇన్సులిన్ యొక్క మైక్రోడోస్ శరీరంలోకి నిరంతరం మైక్రోడోస్ రూపంలో ప్రవేశించినప్పుడు,
- administration షధ పరిపాలన యొక్క ఫ్రీక్వెన్సీ మరియు మోతాదు రోగులకు ప్రోగ్రామ్ చేయబడిన బోలస్ నియమావళి.
మొదటి మోడ్ ప్యాంక్రియాస్ ద్వారా హార్మోన్ యొక్క సహజ స్రావంకు దగ్గరగా ఉండే ఇన్సులిన్ హార్మోన్ల నేపథ్యాన్ని సృష్టించడానికి మిమ్మల్ని అనుమతిస్తుంది, ఇది దీర్ఘకాలం పనిచేసే ఇన్సులిన్లను ఇంజెక్ట్ చేయకుండా సాధ్యం చేస్తుంది.
రెండవ మోడ్ సాధారణంగా భోజనానికి ముందు వెంటనే వర్తించబడుతుంది, ఇది సాధ్యమవుతుంది:
- గ్లైసెమిక్ సూచికను క్లిష్టమైన స్థాయికి పెంచే అవకాశాన్ని తగ్గించండి,
- అల్ట్రా-షార్ట్ వ్యవధితో drugs షధాల వాడకాన్ని వదిలివేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
రెండు రీతులను కలిపినప్పుడు, మానవ శరీరంలో ఇన్సులిన్ యొక్క సహజ శారీరక విడుదల సాధ్యమైనంత ఖచ్చితంగా అనుకరించబడుతుంది. ఇన్సులిన్ పంపును ఉపయోగిస్తున్నప్పుడు, రోగి ఈ పరికరాన్ని ఉపయోగించటానికి ప్రాథమిక నియమాలను తెలుసుకోవాలి, దీని కోసం మీ వైద్యుడిని సంప్రదించడం అవసరం.
అదనంగా, ఇన్సులిన్ యొక్క సబ్కటానియస్ ఇంజెక్షన్లు సంభవించే కాథెటర్ను మార్చాల్సిన అవసరం వచ్చినప్పుడు అతను గుర్తుంచుకోవాలి.
ఇన్సులిన్ యొక్క సహజ స్రావాన్ని పూర్తిగా భర్తీ చేయడానికి ఇన్సులిన్-ఆధారిత రోగులు (టైప్ I డయాబెటిస్ మెల్లిటస్) సూచించబడతారు. ఇంజెక్ట్ చేసినప్పుడు కింది ఇంజెక్షన్ నియమావళి సర్వసాధారణం:
- బేసల్ ఇన్సులిన్ (మధ్యస్థ మరియు దీర్ఘకాలిక చర్య) - రోజుకు ఒకటి లేదా రెండుసార్లు,
- బోలస్ (స్వల్పకాలిక) - భోజనానికి ముందు.
బేసల్ ఇన్సులిన్లు:
- దీర్ఘకాలిక చెల్లుబాటు కాలం, లాంటస్ (లాంటస్ - జర్మనీ), లెవెమిర్ ఫ్లెక్స్పెన్ (డెన్మార్క్) మరియు అల్ట్రాటార్డ్ ఎక్స్ఎమ్ (అల్ట్రాటార్డ్ హెచ్ఎం - డెన్మార్క్),
- హుములిన్ NPH (హుములిన్ NPH - స్విట్జర్లాండ్), ఇన్సుమాన్ బేసల్ GT (ఇన్సుమాన్ బేసల్ GT - జర్మనీ) మరియు ప్రోటాఫేన్ HM (ప్రోటాఫేన్ HM - డెన్మార్క్) యొక్క సగటు వ్యవధి.
బోలస్ సన్నాహాలు:
- షార్ట్-యాక్టింగ్ ఇన్సులిన్స్ "యాక్ట్రాపిడ్ హెచ్ఎమ్ పెన్ఫిల్" ("యాక్ట్రాపిడ్ హెచ్ఎమ్ పెన్ఫిల్" - డెన్మార్క్),
- నోవోరాపిడ్ (“నోవోరాపిడ్” - డెన్మార్క్), “హుమలాగ్” (“హుమలాగ్” - ఫ్రాన్స్), “అపిడ్రా” (“అపిడ్రా” - ఫ్రాన్స్) యొక్క స్వల్పకాలిక ప్రామాణికత.
బోలస్ మరియు బేసల్ ఇంజెక్షన్ నియమాల కలయికను బహుళ నియమావళి అంటారు మరియు ఇది తీవ్రతరం చేసిన చికిత్స యొక్క ఉప రకాల్లో ఒకటి. ప్రతి ఇంజెక్షన్ యొక్క మోతాదు వైద్యులు నిర్వహించిన పరీక్షలు మరియు రోగి యొక్క సాధారణ శారీరక స్థితి ఆధారంగా నిర్ణయించబడుతుంది.
సరిగ్గా ఎంచుకున్న కలయికలు మరియు వ్యక్తిగత ఇన్సులిన్ మోతాదు మానవ శరీరాన్ని ఆహారం తీసుకునే నాణ్యతకు తక్కువ క్లిష్టతరం చేస్తాయి. సాధారణంగా, long షధం యొక్క మొత్తం మోతాదులో దీర్ఘ మరియు మధ్యస్థ-నటన ఇన్సులిన్ల నిష్పత్తి 30.0% -50.0%.
బోలస్ ఇనులిన్ ప్రతి రోగికి ఒక్కొక్క మోతాదు ఎంపిక అవసరం.
సాధారణంగా, టైప్ II డయాబెటిస్కు ఇన్సులిన్ థెరపీ క్రమంగా రోగుల drug షధ చికిత్స కోసం సూచించిన సాధారణ drug షధ నియమాలకు రక్త సాచరైడ్లను తగ్గించే drugs షధాలను క్రమంగా చేర్చడంతో ప్రారంభమవుతుంది.
చికిత్స కోసం, మందులు సూచించబడతాయి, వీటిలో క్రియాశీల పదార్ధం ఇన్సులిన్ గ్లార్జిన్ ("లాంటస్" లేదా "లెవెమిర్"). ఈ సందర్భంలో, ఒకే సమయంలో ఇంజెక్షన్ ద్రావణాన్ని ఇంజెక్ట్ చేయడం మంచిది.
కోర్సు యొక్క కోర్సు మరియు వ్యాధిని నిర్లక్ష్యం చేసే స్థాయిని బట్టి గరిష్ట రోజువారీ మోతాదు 10.0 IU కి చేరుకుంటుంది.
రోగి యొక్క స్థితిలో మెరుగుదల లేకపోతే మరియు డయాబెటిస్ పురోగమిస్తుంటే, మరియు “నోటి చక్కెరను తగ్గించే drugs షధాలు బాల్సా ఇన్సులిన్ ఇంజెక్షన్లు” పథకం ప్రకారం ఆశించిన ప్రభావాన్ని ఇవ్వకపోతే, అవి చికిత్సకు మారుతాయి, వీటి చికిత్స ఇన్సులిన్ కలిగిన of షధాల యొక్క ఇంజెక్షన్ వాడకంపై ఆధారపడి ఉంటుంది.
నేడు, సర్వసాధారణమైన తీవ్రతరం, దీనిలో drugs షధాలను రోజుకు 2-3 సార్లు ఇంజెక్ట్ చేయాలి. అత్యంత సౌకర్యవంతమైన పరిస్థితి కోసం, రోగులు సూది మందుల సంఖ్యను తగ్గించడానికి ఇష్టపడతారు.
చికిత్సా ప్రభావం యొక్క కోణం నుండి, నియమావళి యొక్క సరళత చక్కెరను తగ్గించే of షధాల యొక్క గరిష్ట ప్రభావాన్ని నిర్ధారించాలి. చాలా రోజులు ఇంజెక్షన్ చేసిన తరువాత సమర్థత అంచనా వేయబడుతుంది.
ఈ సందర్భంలో, ఉదయం మరియు బదులుగా మోతాదు కలయిక అవాంఛనీయమైనది.
జన్యు ఇంజనీరింగ్ పద్ధతుల ద్వారా పొందిన ఇన్సులిన్ రోగుల తగినంత భద్రత మరియు మంచి సహనంతో, కొన్ని ప్రతికూల పరిణామాలు సాధ్యమే, వీటిలో ప్రధానమైనవి:
- ఇంజెక్షన్ సైట్ వద్ద స్థానికీకరించిన అలెర్జీ చికాకుల రూపాన్ని, సరికాని ఆక్యుపంక్చర్ లేదా చాలా చల్లగా ఉన్న of షధం యొక్క పరిపాలనతో సంబంధం కలిగి ఉంటుంది,
- ఇంజెక్షన్ జోన్లలో సబ్కటానియస్ కొవ్వు యొక్క క్షీణత,
- హైపోగ్లైసీమియా అభివృద్ధి, చెమట తీవ్రత, ఆకలి యొక్క స్థిరమైన అనుభూతి మరియు హృదయ స్పందన రేటు పెరుగుదలకు దారితీస్తుంది.
యూరోపియన్ డయాబెటాలజిస్టుల ప్రకారం, ఇన్సులిన్ చికిత్స చాలా ముందుగానే ప్రారంభించకూడదు మరియు చాలా ఆలస్యం కాదు. గాయం కాదు, ఎందుకంటే ఇన్సులిన్ ఇన్సెన్సిటివిటీకి రహస్య లోపం ద్వితీయంగా ఉంటుంది మరియు హైపోగ్లైసీమియా ప్రమాదం కారణంగా కూడా ఉంటుంది. ఇది చాలా ఆలస్యం కాదు, ఎందుకంటే అవసరమైన గ్లైసెమిక్ నియంత్రణను సాధించడం అవసరం.
డయాబెటిస్ ఉన్న రోగిలో వరుసగా 7 రోజులు రక్తంలో చక్కెర మొత్తం స్వీయ నియంత్రణ ఫలితాలను మీరు ఇప్పటికే కలిగి ఉన్నారని భావించబడుతుంది. మా సిఫార్సులు తక్కువ కార్బోహైడ్రేట్ ఆహారాన్ని అనుసరించే మరియు తేలికపాటి లోడ్ పద్ధతిని వర్తించే మధుమేహ వ్యాధిగ్రస్తులకు.
మీరు కార్బోహైడ్రేట్లతో ఓవర్లోడ్ చేసిన “సమతుల్య” ఆహారాన్ని అనుసరిస్తే, మీరు మా వ్యాసాలలో వివరించిన దానికంటే ఇన్సులిన్ మోతాదును సరళమైన మార్గాల్లో లెక్కించవచ్చు. ఎందుకంటే డయాబెటిస్ ఆహారంలో కార్బోహైడ్రేట్లు అధికంగా ఉంటే, మీరు ఇప్పటికీ రక్తంలో చక్కెర వచ్చే చిక్కులను నివారించలేరు.
ఇన్సులిన్ థెరపీ నియమావళిని ఎలా గీయాలి - దశల వారీ విధానం:
- మీకు రాత్రిపూట పొడిగించిన ఇన్సులిన్ ఇంజెక్షన్లు అవసరమా అని నిర్ణయించుకోండి.
- మీకు రాత్రిపూట పొడిగించిన ఇన్సులిన్ ఇంజెక్షన్లు అవసరమైతే, ప్రారంభ మోతాదును లెక్కించండి, ఆపై తరువాతి రోజులలో దాన్ని సర్దుబాటు చేయండి.
- మీకు ఉదయం పొడిగించిన ఇన్సులిన్ ఇంజెక్షన్లు అవసరమా అని నిర్ణయించుకోండి. ఇది చాలా కష్టం, ఎందుకంటే ప్రయోగం కోసం మీరు అల్పాహారం మరియు భోజనాన్ని వదిలివేయాలి.
- మీకు ఉదయాన్నే పొడిగించిన ఇన్సులిన్ ఇంజెక్షన్లు అవసరమైతే, వాటి కోసం ఇన్సులిన్ యొక్క ప్రారంభ మోతాదును లెక్కించి, ఆపై చాలా వారాల పాటు సర్దుబాటు చేయండి.
- మీకు అల్పాహారం, భోజనం మరియు విందు ముందు ఫాస్ట్ ఇన్సులిన్ ఇంజెక్షన్లు అవసరమా అని నిర్ణయించుకోండి మరియు అలా అయితే, ఏ భోజనం అవసరం, మరియు ముందు - కాదు.
- భోజనానికి ముందు ఇంజెక్షన్ల కోసం చిన్న లేదా అల్ట్రాషార్ట్ ఇన్సులిన్ యొక్క ప్రారంభ మోతాదులను లెక్కించండి.
- మునుపటి రోజుల ఆధారంగా భోజనానికి ముందు చిన్న లేదా అల్ట్రాషార్ట్ ఇన్సులిన్ మోతాదులను సర్దుబాటు చేయండి.
- భోజనానికి ఎన్ని నిమిషాల ముందు మీరు ఇన్సులిన్ ఇంజెక్ట్ చేయాలో తెలుసుకోవడానికి ఒక ప్రయోగం చేయండి.
- మీరు అధిక రక్తంలో చక్కెరను సాధారణీకరించాల్సిన అవసరం వచ్చినప్పుడు కేసులకు చిన్న లేదా అల్ట్రాషార్ట్ ఇన్సులిన్ మోతాదును ఎలా లెక్కించాలో తెలుసుకోండి.
1-4 పాయింట్లను ఎలా నెరవేర్చాలి - “లాంటస్ మరియు లెవెమిర్ - ఎక్స్టెండెడ్-యాక్టింగ్ ఇన్సులిన్ అనే వ్యాసంలో చదవండి. ఉదయం ఖాళీ కడుపుతో చక్కెరను సాధారణీకరించండి. ”
5-9 పాయింట్లను ఎలా నెరవేర్చాలి - “అల్ట్రాషార్ట్ ఇన్సులిన్ హుమలాగ్, నోవోరాపిడ్ మరియు అపిడ్రా వ్యాసాలలో చదవండి. హ్యూమన్ షార్ట్ ఇన్సులిన్ ”మరియు“ భోజనానికి ముందు ఇన్సులిన్ ఇంజెక్షన్లు.
చక్కెర పెరిగితే సాధారణ స్థితికి ఎలా తగ్గించాలి. " ఇంతకుముందు, మీరు “ఇన్సులిన్తో డయాబెటిస్ చికిత్స” అనే వ్యాసాన్ని కూడా అధ్యయనం చేయాలి.
ఇన్సులిన్ రకాలు ఏమిటి. ఇన్సులిన్ కోసం నిల్వ నియమాలు. ”
పొడిగించిన మరియు వేగవంతమైన ఇన్సులిన్ ఇంజెక్షన్ల అవసరం గురించి నిర్ణయాలు ఒకదానికొకటి స్వతంత్రంగా తీసుకోబడతాయని మరోసారి మేము గుర్తుచేసుకున్నాము. ఒక డయాబెటిస్కు రాత్రి మరియు / లేదా ఉదయం మాత్రమే పొడిగించిన ఇన్సులిన్ అవసరం.
మరికొందరు భోజనానికి ముందు ఫాస్ట్ ఇన్సులిన్ ఇంజెక్షన్లను మాత్రమే చూపిస్తారు, తద్వారా తిన్న తర్వాత చక్కెర సాధారణం అవుతుంది. మూడవదిగా, విస్తరించిన మరియు వేగవంతమైన ఇన్సులిన్ ఒకే సమయంలో అవసరం.
వరుసగా 7 రోజులు రక్తంలో చక్కెర మొత్తం స్వీయ నియంత్రణ ఫలితాల ద్వారా ఇది నిర్ణయించబడుతుంది.
టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ నియమావళిని ఎలా సరిగ్గా రూపొందించాలో ప్రాప్యత మరియు అర్థమయ్యే విధంగా వివరించడానికి మేము ప్రయత్నించాము. ఏ ఇన్సులిన్ ఇంజెక్ట్ చేయాలో నిర్ణయించడానికి, ఏ సమయంలో మరియు ఏ మోతాదులో, మీరు చాలా పొడవైన కథనాలను చదవాలి, కానీ అవి చాలా అర్థమయ్యే భాషలో వ్రాయబడ్డాయి. మీకు ఏవైనా ప్రశ్నలు ఉంటే, వ్యాఖ్యలలో వారిని అడగండి మరియు మేము త్వరగా సమాధానం ఇస్తాము.
బీటా-సెల్ స్రావం పెరుగుతున్న తగ్గుదల మరియు టాబ్లెట్ చక్కెరను తగ్గించే drugs షధాల యొక్క అసమర్థతతో, ఇన్సులిన్ మోనోథెరపీ మోడ్లో లేదా టాబ్లెట్ చక్కెరను తగ్గించే with షధాలతో కలిపి సిఫార్సు చేయబడింది.
ఇన్సులిన్ పరిపాలన కోసం సంపూర్ణ సూచనలు:
- ఇన్సులిన్ లోపం యొక్క సంకేతాలు (ఉదా. బరువు తగ్గడం, టైప్ 2 డయాబెటిస్ యొక్క కుళ్ళిపోయే లక్షణాలు),
- కెటోయాసిడోసిస్ మరియు (లేదా) కెటోసిస్ ఉనికి,
- టైప్ 2 డయాబెటిస్ యొక్క ఏదైనా తీవ్రమైన సమస్యలు,
- దీర్ఘకాలిక వ్యాధులు, తీవ్రమైన మాక్రోవాస్కులర్ పాథాలజీలు (స్ట్రోక్, గ్యాంగ్రేన్, గుండెపోటు), శస్త్రచికిత్స చికిత్స అవసరం, తీవ్రమైన ఇన్ఫెక్షన్లు,
- కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్, ఇది పగటిపూట మరియు ఖాళీ కడుపుతో అధిక చక్కెరతో ఉంటుంది, శరీర బరువు, వయస్సు, వ్యాధి యొక్క అంచనా వ్యవధిని పరిగణనలోకి తీసుకోదు,
- టాబ్లెట్లలో చక్కెర drugs షధాల వాడకానికి అలెర్జీలు మరియు ఇతర వ్యతిరేకతల సమక్షంలో కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్ మెల్లిటస్. వ్యతిరేక సూచనలు: రక్తస్రావం వ్యాధులు, మూత్రపిండాల పాథాలజీ మరియు కాలేయ విధులు,
- గర్భం మరియు చనుబాలివ్వడం
- మూత్రపిండాలు మరియు కాలేయ పనితీరు యొక్క తీవ్రమైన బలహీనత,
- చికిత్సలో అనుకూలమైన చక్కెర నియంత్రణ లేకపోవడం, తగినంత శారీరక శ్రమతో పాటు ఆమోదయోగ్యమైన కలయికలు మరియు మోతాదులలో టాబ్లెట్ చక్కెర-తగ్గించే drugs షధాల గరిష్ట మోతాదులతో,
- ప్రీకోమా, కోమా.
కింది ప్రయోగశాల పారామితులతో టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు ఇన్సులిన్ థెరపీ ఆపాదించబడింది:
- అనుమానాస్పద మధుమేహం ఉన్న రోగులలో రక్తంలో చక్కెర స్థాయిలు 15 mmol / l కంటే ఎక్కువ.
- సి-పెప్టైడ్ యొక్క ప్లాస్మా సాంద్రత 1.0 mg గ్లూకాగాన్తో ఇంట్రావీనస్ పరీక్ష తర్వాత 0.2 nmol / l కంటే తక్కువగా ఉంటుంది,
- టాబ్లెట్ చక్కెర సన్నాహాల గరిష్ట రోజువారీ మోతాదులను ఉపయోగించినప్పటికీ, ఉపవాసం రక్తంలో గ్లూకోజ్ స్థాయి 8.0 mmol / l కంటే ఎక్కువగా ఉంటుంది, 10.0 mmol / l కన్నా ఎక్కువ తిన్న తరువాత,
- గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ స్థాయి నిరంతరం 7% పైన ఉంటుంది.
టైప్ 2 డయాబెటిస్ చికిత్సలో ఇన్సులిన్ యొక్క ప్రధాన ప్రయోజనం ఈ వ్యాధి యొక్క వ్యాధికారక యొక్క అన్ని భాగాలపై దాని ప్రభావం. అన్నింటిలో మొదటిది, ఇన్సులిన్ అనే హార్మోన్ యొక్క ఎండోజెనస్ ఉత్పత్తి లేకపోవడాన్ని భర్తీ చేయడానికి ఇది సహాయపడుతుంది, ఇది బీటా కణాల పనితీరులో ప్రగతిశీల తగ్గుదలతో గమనించబడుతుంది.
టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు తీవ్రమైన ఇన్సూలిన్ థెరపీ సూచించబడుతుంది (తీవ్రమైన న్యుమోనియా, మయోకార్డియల్ ఇన్ఫార్క్షన్, మొదలైనవి), త్వరగా కోలుకోవడానికి రక్తంలో గ్లూకోజ్ను చాలా జాగ్రత్తగా పర్యవేక్షించడం అవసరం.
లేదా రోగి తాత్కాలికంగా మాత్రలు తీసుకోలేని పరిస్థితులలో (తీవ్రమైన పేగు సంక్రమణ, శస్త్రచికిత్స సందర్భంగా మరియు తరువాత, ముఖ్యంగా జీర్ణశయాంతర ప్రేగులలో మొదలైనవి).
తీవ్రమైన అనారోగ్యం ఏదైనా వ్యక్తి శరీరంలో ఇన్సులిన్ అవసరాన్ని పెంచుతుంది. ఫ్లూ లేదా అధిక జ్వరం మరియు / లేదా మత్తుతో సంభవించే ఇతర అనారోగ్యం సమయంలో డయాబెటిస్ లేని వ్యక్తిలో రక్తంలో గ్లూకోజ్ పెరిగినప్పుడు మీరు ఒత్తిడితో కూడిన హైపర్గ్లైసీమియా గురించి విన్నారు.
వివిధ వ్యాధుల కోసం ఆసుపత్రిలో ఉన్న రోగులలో 7.8 mmol / L కంటే ఎక్కువ రక్తంలో గ్లూకోజ్ స్థాయిలతో ఒత్తిడితో కూడిన హైపర్గ్లైసీమియా గురించి వైద్యులు మాట్లాడుతారు. అధ్యయనాల ప్రకారం, చికిత్స వార్డులలో 31% మంది రోగులు మరియు శస్త్రచికిత్స అనంతర వార్డులు మరియు ఇంటెన్సివ్ కేర్ యూనిట్లలోని 44 నుండి 80% మంది రోగులు రక్తంలో గ్లూకోజ్ స్థాయిని పెంచారు, మరియు వారిలో 80% మందికి గతంలో డయాబెటిస్ లేదు.
అటువంటి రోగులు పరిస్థితి భర్తీ చేసే వరకు ఇన్సులిన్ ఇంట్రావీనస్ లేదా సబ్కటానియస్గా ఇవ్వడం ప్రారంభించవచ్చు. అదే సమయంలో, వైద్యులు వెంటనే మధుమేహాన్ని నిర్ధారించరు, కానీ రోగిని పర్యవేక్షిస్తారు.
అతడికి అదనపు హై గ్లైకేటెడ్ హిమోగ్లోబిన్ (6.5% పైన హెచ్బిఎ 1 సి) ఉంటే, ఇది మునుపటి 3 నెలల్లో రక్తంలో గ్లూకోజ్ పెరుగుదలను సూచిస్తుంది, మరియు రికవరీ సమయంలో రక్తంలో గ్లూకోజ్ సాధారణీకరించబడదు, అప్పుడు అతనికి డయాబెటిస్ మెల్లిటస్ ఉన్నట్లు నిర్ధారణ అవుతుంది మరియు తదుపరి చికిత్స సూచించబడుతుంది.
ఈ సందర్భంలో, ఇది టైప్ 2 డయాబెటిస్ అయితే, చక్కెరను తగ్గించే మాత్రలు సూచించబడవచ్చు లేదా ఇన్సులిన్ కొనసాగించవచ్చు - ఇవన్నీ సారూప్య వ్యాధులపై ఆధారపడి ఉంటాయి. ఆపరేషన్ లేదా వైద్యుల చర్యలు డయాబెటిస్కు కారణమయ్యాయని దీని అర్థం కాదు, ఎందుకంటే మా రోగులు తరచూ (“వారు గ్లూకోజ్ను జోడించారు ...”, మొదలైనవి.
d.). ఇది ప్రవృత్తి ఏమిటో చూపించింది.
కానీ మేము తరువాత దీని గురించి మాట్లాడుతాము.
ఈ విధంగా, టైప్ 2 డయాబెటిస్ ఉన్న వ్యక్తి తీవ్రమైన అనారోగ్యానికి గురైతే, అతని ఇన్సులిన్ నిల్వలు ఒత్తిడికి వ్యతిరేకంగా పెరిగిన డిమాండ్ను తీర్చడానికి సరిపోకపోవచ్చు మరియు అతనికి ముందు ఇన్సులిన్ అవసరం లేకపోయినా వెంటనే ఇన్సులిన్ థెరపీకి బదిలీ చేయబడతారు.
సాధారణంగా, కోలుకున్న తర్వాత, రోగి మళ్లీ మాత్రలు తీసుకోవడం ప్రారంభిస్తాడు.ఉదాహరణకు, అతనికి కడుపులో శస్త్రచికిత్స జరిగితే, ఇన్సులిన్ తన సొంత స్రావం సంరక్షించబడినప్పటికీ, ఇన్సులిన్ ఇవ్వడం కొనసాగించమని సలహా ఇస్తారు.
Of షధ మోతాదు తక్కువగా ఉంటుంది.
టైప్ 2 డయాబెటిస్ ఒక ప్రగతిశీల వ్యాధి అని గుర్తుంచుకోవాలి, ఇన్సులిన్ ఉత్పత్తి చేసే ప్యాంక్రియాటిక్ బీటా కణాల సామర్థ్యం క్రమంగా తగ్గుతుంది. అందువల్ల, drugs షధాల మోతాదు నిరంతరం మారుతూ ఉంటుంది, చాలా తరచుగా పైకి, మాత్రల యొక్క దుష్ప్రభావాలు వాటి సానుకూల (చక్కెర-తగ్గించే) ప్రభావంపై ప్రబలంగా ప్రారంభమైనప్పుడు క్రమంగా గరిష్టంగా తట్టుకోగలవు.
అప్పుడు ఇన్సులిన్ చికిత్సకు మారడం అవసరం, మరియు ఇది ఇప్పటికే స్థిరంగా ఉంటుంది, ఇన్సులిన్ చికిత్స యొక్క మోతాదు మరియు నియమావళి మాత్రమే మారవచ్చు. వాస్తవానికి, అటువంటి రోగులు చాలా కాలం, సంవత్సరాలు, ఆహారం లేదా తక్కువ మోతాదులో ఉండవచ్చు మరియు మంచి పరిహారం కలిగి ఉంటారు.
టైప్ 2 డయాబెటిస్ను ముందుగానే నిర్ధారిస్తే మరియు బీటా-సెల్ పనితీరు బాగా సంరక్షించబడితే, రోగి బరువు తగ్గగలిగితే, అతను తన ఆహారాన్ని పర్యవేక్షిస్తాడు మరియు చాలా కదులుతాడు, ఇది క్లోమం మెరుగుపరచడానికి సహాయపడుతుంది - మరో మాటలో చెప్పాలంటే, మీ ఇన్సులిన్ వృధా కాకపోతే అది భిన్నంగా ఉంటుంది హానికరమైన ఆహారాలు.
లేదా రోగికి స్పష్టమైన మధుమేహం లేకపోవచ్చు, కాని అక్కడ ప్రీ డయాబెటిస్ లేదా ఒత్తిడితో కూడిన హైపర్గ్లైసీమియా ఉంది (పైన చూడండి) మరియు టైప్ 2 డయాబెటిస్ నిర్ధారణకు వైద్యులు త్వరగా వచ్చారు.
నిజమైన డయాబెటిస్ నయం కానందున, ఇప్పటికే ఏర్పాటు చేసిన రోగ నిర్ధారణను తొలగించడం కష్టం. అటువంటి వ్యక్తిలో, ఒత్తిడి లేదా అనారోగ్యం నేపథ్యానికి వ్యతిరేకంగా రక్తంలో గ్లూకోజ్ సంవత్సరానికి రెండుసార్లు పెరుగుతుంది మరియు ఇతర సమయాల్లో చక్కెర సాధారణం.
అలాగే, చక్కెర తగ్గించే drugs షధాల మోతాదు చాలా వృద్ధ రోగులలో కొద్దిగా తినడం ప్రారంభిస్తుంది, బరువు తగ్గుతుంది, కొందరు చెప్పినట్లుగా, “ఎండిపోతారు”, వారి ఇన్సులిన్ అవసరం తగ్గుతుంది మరియు డయాబెటిస్ చికిత్స కూడా పూర్తిగా రద్దు అవుతుంది.
కానీ చాలావరకు కేసులలో, drugs షధాల మోతాదు సాధారణంగా క్రమంగా పెరుగుతుంది.
మొదట, అనుభవజ్ఞుడైన ఎండోక్రినాలజిస్ట్ అనేక రకాల పరీక్షల ఆధారంగా the షధ చికిత్స నియమావళి మరియు మోతాదు యొక్క ఎంపికతో వ్యవహరించాలని సూచించాలి.
ఇన్సులిన్ యొక్క బలం మరియు వ్యవధి రోగి శరీరంలో జీవక్రియ స్థితిపై నేరుగా ఆధారపడి ఉంటుంది.
అధిక మోతాదు రక్తంలో చక్కెర లీటరుకు 3.3 మిమోల్ కంటే తక్కువకు దారితీస్తుంది, దీని ఫలితంగా రోగి హైపోగ్లైసీమిక్ కోమాలో పడవచ్చు. అందువల్ల, మీ నగరం లేదా ప్రాంతంలో అనుభవజ్ఞులైన ఎండోక్రినాలజిస్ట్ లేకపోతే, సాధ్యమైనంత తక్కువ మోతాదుతో ఇంజెక్షన్లు ప్రారంభించాలి.
అదనంగా, 1 మి.లీ drug షధంలో 40 లేదా 100 అంతర్జాతీయ యూనిట్ల ఇన్సులిన్ (ఐయు) ఉండవచ్చు అని గుర్తుంచుకోవాలి. ఇంజెక్షన్ చేయడానికి ముందు, క్రియాశీల పదార్ధం యొక్క ఏకాగ్రతను పరిగణనలోకి తీసుకోవడం అవసరం.
మితమైన మధుమేహం ఉన్న రోగుల చికిత్స కోసం, 2 చికిత్సా నియమాలు ఉపయోగించబడతాయి:
ప్రామాణిక చికిత్సతో, రోగికి రోజుకు రెండుసార్లు - 7 మరియు 19 గంటలకు - స్వల్ప లేదా మధ్యస్థ వ్యవధి గల మందులతో ఇంజెక్ట్ చేస్తారు. ఈ సందర్భంలో, రోగి తక్కువ కార్బ్ డైట్ పాటించాలి, ఉదయం 7:30 గంటలకు అల్పాహారం తీసుకోవాలి, 13 గంటలకు భోజనం చేయాలి (చాలా సులభం), 19 గంటలకు విందు చేయాలి మరియు అర్ధరాత్రి పడుకోవాలి.
ఇంటెన్సివ్ థెరపీ సమయంలో, రోగికి రోజుకు మూడుసార్లు అల్ట్రాషార్ట్ లేదా షార్ట్-యాక్టింగ్ drugs షధాలతో ఇంజెక్ట్ చేస్తారు - 7, 13 మరియు 19 గంటలకు. తీవ్రమైన డయాబెటిస్ ఉన్నవారికి, రాత్రి మరియు ఉదయం గ్లూకోజ్ స్థాయిలను సాధారణీకరించడానికి, ఈ మూడు ఇంజెక్షన్లతో పాటు, మందులు కూడా సూచించబడతాయి.
వాటిని 7, 14 మరియు 22 గంటలకు ముంచడం అవసరం. దీర్ఘకాలిక చర్య యొక్క drugs షధాల ఇంజెక్షన్లు (గ్లార్గిన్, డిటెమిర్) రోజుకు 2 సార్లు (నిద్రవేళలో మరియు 12 గంటల తరువాత) సూచించబడతాయి.
భోజనానికి ముందు ఇవ్వబడిన ఇన్సులిన్ యొక్క కనీస మోతాదును సరిగ్గా లెక్కించడానికి, హార్మోన్ యొక్క 1-1.5 IU 64 కిలోల బరువున్న మానవ శరీరంలో 1 బ్రెడ్ యూనిట్ (XE) ఆహారాన్ని తటస్తం చేయగలదని మీరు తెలుసుకోవాలి.
ఎక్కువ లేదా తక్కువ బరువుతో, 1 XE ను తటస్తం చేయడానికి అవసరమైన ME మొత్తం దామాషా ప్రకారం పెరుగుతుంది లేదా తగ్గుతుంది. కాబట్టి, 128 కిలోల బరువున్న వ్యక్తి, 1 XE ను తటస్తం చేయడానికి మీరు హార్మోన్ యొక్క 2-3 IU ని నమోదు చేయాలి.
అల్ట్రా-షార్ట్ ఇన్సులిన్ ఇతర రకాల కన్నా వరుసగా 1.5-2.5 రెట్లు ఎక్కువ ప్రభావవంతంగా పనిచేస్తుందని గుర్తుంచుకోవాలి, దీనికి తక్కువ అవసరం. ప్రామాణిక XE లో 10-12 గ్రాముల కార్బోహైడ్రేట్లు ఉంటాయి.
టైప్ 2 డయాబెటిస్ చికిత్సలో, టైప్ 1 డయాబెటిస్ మెల్లిటస్ చికిత్సలో అదే ఇన్సులిన్లను ఉపయోగిస్తారు. సాధారణంగా వారు ఆహారం కోసం జబ్స్ కోసం చిన్న మరియు అల్ట్రాషార్ట్ (లిస్ప్రో, అస్పార్ట్) ను సిఫారసు చేస్తారు; విస్తరించిన వాటిలో, లాంటస్ మరియు డిటెమిర్లకు ప్రాధాన్యత ఇవ్వబడుతుంది, ఎందుకంటే అవి కార్బోహైడ్రేట్ జీవక్రియను త్వరగా సాధారణీకరించడానికి మిమ్మల్ని అనుమతిస్తాయి మరియు తేలికపాటివి.
ప్రస్తుతం, చక్కెర వ్యాధి ఉన్న రోగులలో ప్యాంక్రియాటిక్ హార్మోన్ యొక్క బాహ్య అనలాగ్ను నిర్వహించడానికి అనేక పథకాలు విజయవంతంగా వర్తింపజేయబడ్డాయి.
Ins ఆహారం, చక్కెర తగ్గించే మాత్రలు మరియు ప్రత్యామ్నాయ డయాబెటిస్ చికిత్సలు దివాలా తీసినప్పుడు ఇన్సులిన్ పున ment స్థాపన చికిత్సకు పూర్తి పరివర్తన. టైప్ 1 డయాబెటిస్ మాదిరిగా ఈ పథకం రోజుకు 1 సమయం నుండి ఇంటెన్సివ్ రీప్లేస్మెంట్ థెరపీకి చాలా తేడా ఉంటుంది.
B కంబైన్డ్ నియమావళి: ఇంజెక్షన్లు మరియు హైపోగ్లైసీమిక్ మందులు ఒకేసారి ఉపయోగించబడతాయి. ఇక్కడ కాంబినేషన్ ఎంపికలు ఖచ్చితంగా వ్యక్తిగతమైనవి, హాజరైన వైద్యుడితో కలిసి ఎంపిక చేయబడతాయి.
ఈ విధానం అత్యంత ప్రభావవంతమైనదిగా పరిగణించబడుతుంది. సాధారణంగా, రక్తంలో చక్కెరను తగ్గించడానికి పొడిగించిన ఇన్సులిన్ (రోజుకు 1-2 సార్లు) మరియు నోటి ations షధాలను రోజువారీ తీసుకోవడం.
కొన్నిసార్లు అల్పాహారం ముందు, మిశ్రమ ఇన్సులిన్ పరిచయం ఎంపిక చేయబడుతుంది, ఎందుకంటే హార్మోన్ కోసం ఉదయం అవసరం మాత్రలు మాత్రలు నిరోధించబడవు.
ఇంజెక్షన్కు తాత్కాలిక పరివర్తన. ఇప్పటికే గుర్తించినట్లుగా, ప్రధానంగా ఈ విధానం తీవ్రమైన వైద్య కార్యకలాపాలు, తీవ్రమైన శరీర పరిస్థితులు (గుండెపోటు, స్ట్రోకులు, గాయాలు), గర్భం, ఒకరి స్వంత ఇన్సులిన్కు సున్నితత్వం బలంగా తగ్గడం మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్లో పదునైన పెరుగుదల సమయంలో సమర్థించబడుతోంది.
ఇన్సులిన్ పై టైప్ 2 డయాబెటిస్కు పరిహారం ఇవ్వడం యొక్క మంచి ఫలితాలు వ్యాధికి చికిత్స చేయడానికి అటువంటి విధానాన్ని చురుకుగా సిఫారసు చేయమని వైద్యులను బలవంతం చేస్తాయి కాబట్టి, చాలా మంది రోగులు మరియు వైద్యులు తమను తాము క్లిష్ట పరిస్థితుల్లో కనుగొంటారు: “ఇన్సులిన్ సూచించడానికి సమయం ఎప్పుడు?”.
ఒక వైపు, రోగికి పూర్తిగా అర్థమయ్యే భయం వైద్యులు క్షణం వాయిదా వేస్తుంది, మరోవైపు, ప్రగతిశీల ఆరోగ్య సమస్యలు ఇన్సులిన్ చికిత్సను ఎక్కువ కాలం వాయిదా వేయడానికి అనుమతించవు. ప్రతి సందర్భంలో, నిర్ణయం వ్యక్తిగతంగా తీసుకోబడుతుంది.
గుర్తుంచుకోండి, ఎండోక్రైన్ పాథాలజీల చికిత్స యొక్క ఏదైనా పద్ధతులు మీ వైద్యునితో సంప్రదించిన తర్వాత మాత్రమే ఉపయోగించబడతాయి! స్వీయ మందులు ప్రమాదకరంగా ఉంటాయి.
టైప్ 1 డయాబెటిస్ ఇన్సులిన్ థెరపీ
• తీవ్రతరం లేదా ప్రాథమిక బోలస్ ఇన్సులిన్ చికిత్స
లాంగ్-యాక్టింగ్ ఇన్సులిన్ (ఐపిడి) రోజుకు 2 సార్లు (ఉదయం మరియు రాత్రి) షార్ట్-యాక్టింగ్ ఇన్సులిన్ (ఐసిడి) రోజుకు 2 సార్లు (అల్పాహారం ముందు మరియు రాత్రి భోజనానికి ముందు) లేదా ప్రధాన భోజనానికి ముందు నిర్వహించబడుతుంది, అయితే దాని మోతాదు మరియు XE మొత్తం కఠినంగా స్థిరంగా ఉంటుంది ( రోగి ఇన్సులిన్ మోతాదు మరియు XE మొత్తాన్ని మార్చడు) - ప్రతి భోజనానికి ముందు గ్లైసెమియాను కొలవవలసిన అవసరం లేదు
ఇన్సులిన్ మోతాదు లెక్కింపు
ఇన్సులిన్ మొత్తం రోజువారీ మోతాదు (SSDS) = రోగి బరువు x 0.5 U / kg *
- ఉపశమనం సమయంలో కొత్తగా నిర్ధారణ అయిన టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు 0.3 యూనిట్లు / కిలోలు ("హనీమూన్")
- సగటు వ్యాధి వ్యవధి ఉన్న రోగులకు 0.5 యూనిట్లు / కిలోలు
- వ్యాధి యొక్క సుదీర్ఘ అనుభవం ఉన్న రోగులకు 0.7-0.9 యూనిట్లు / కిలోలు
ఉదాహరణకు, రోగి యొక్క బరువు 60 కిలోలు, రోగి 10 సంవత్సరాలు అనారోగ్యంతో ఉన్నారు, అప్పుడు SDDS 60 కిలోల x 0.8 U / kg = 48
ఐపిడి మోతాదు ఎస్డిడిఎస్లో 1/3, తరువాత ఐపిడి మోతాదు 2 భాగాలుగా విభజించబడింది - 2/3 ఉదయం అల్పాహారం ముందు మరియు 1/3 సాయంత్రం నిద్రవేళకు ముందు ఇవ్వబడుతుంది (తరచుగా ఐపిడి మోతాదు సగం 2 భాగాలుగా విభజించబడింది)
ఎస్డిడిఎస్ 48 యూనిట్లు అయితే, ఎస్డిఐ యొక్క మోతాదు 16 యూనిట్లు, అల్పాహారం ముందు 10 యూనిట్లు మరియు నిద్రవేళకు ముందు 6 యూనిట్లు నిర్వహించబడతాయి.
ఐసిడి మోతాదు ఎస్డిడిఎస్లో 2/3.
ఏదేమైనా, తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీ నియమావళితో, ప్రతి భోజనానికి ముందు ఐసిడి యొక్క నిర్దిష్ట మోతాదు ఆహారంతో తీసుకోవటానికి ప్లాన్ చేసిన బ్రెడ్ యూనిట్ల సంఖ్య (ఎక్స్ఇ), భోజనానికి ముందు గ్లైసెమియా స్థాయి, రోజులో ఒక నిర్దిష్ట సమయంలో (ఉదయం, రోజు, సాయంత్రం) I XE లో ఇన్సులిన్ అవసరం నిర్ణయించబడుతుంది.
అల్పాహారం కోసం ICD అవసరం 1.5-2.5 U / 1 XE. భోజనం కోసం - 0.5-1.5 U / 1 XE, విందు 1-2 U / 1 XE.
నార్మోగ్లైసీమియాతో, ఐసిడి ఆహారం కోసం మాత్రమే నిర్వహించబడుతుంది, హైపర్గ్లైసీమియాతో, దిద్దుబాటు కోసం అదనపు ఇన్సులిన్ ప్రవేశపెట్టబడుతుంది.
ఉదాహరణకు, ఉదయం రోగికి 5.3 mmol / L చక్కెర స్థాయి ఉంటుంది, అతను 4 XE తినాలని యోచిస్తున్నాడు, అల్పాహారం ముందు అతని ఇన్సులిన్ అవసరం 2 U / XE.రోగి 8 యూనిట్ల ఇన్సులిన్ ఇవ్వాలి.
సాంప్రదాయ ఇన్సులిన్ చికిత్సలో, ఐసిడి మోతాదు 2 భాగాలుగా విభజించబడింది - 2/3 అల్పాహారం ముందు మరియు 1/3 రాత్రి భోజనానికి ముందు ఇవ్వబడుతుంది (ఎస్డిడిఎస్ 48 యూనిట్లు అయితే, ఐసిడి మోతాదు 32 యూనిట్లు, మరియు అల్పాహారం ముందు, 22 యూనిట్లు, మరియు ఉలైన్ 10 యూనిట్ల ముందు) , లేదా ICD యొక్క మోతాదు ప్రధాన భోజనానికి ముందు నిర్వహించబడే 3 భాగాలుగా సమానంగా విభజించబడింది. ప్రతి భోజనంలో XE మొత్తం నిర్ణయించబడుతుంది.
XE యొక్క అవసరమైన మొత్తాన్ని లెక్కించడం
టైప్ 1 డయాబెటిస్ యొక్క ఆహారం ఫిజియోలాజికల్ ఐసోకలోరిక్, దీని ఉద్దేశ్యం అన్ని శరీర వ్యవస్థల యొక్క సాధారణ పెరుగుదల మరియు అభివృద్ధిని నిర్ధారించడం.
రోజువారీ కేలరీల తీసుకోవడం - ఆదర్శ శరీర బరువు x X.
X - రోగి యొక్క శారీరక శ్రమ స్థాయిని బట్టి శక్తి / కేజీ మొత్తం
32 కిలో కేలరీలు / కిలోలు - మితమైన శారీరక శ్రమ
40 కిలో కేలరీలు / కిలోలు - సగటు శారీరక శ్రమ
48 కిలో కేలరీలు / కిలోలు - భారీ శారీరక శ్రమ
ఆదర్శ శరీర బరువు (M) = ఎత్తు (సెం.మీ) - 100
ఆదర్శ శరీర బరువు (W) = ఎత్తు (సెం.మీ) - 100 - 10%
ఉదాహరణకు, రోగి పొదుపు బ్యాంకులో క్యాషియర్గా పనిచేస్తాడు. రోగి యొక్క ఎత్తు 167 సెం.మీ. అప్పుడు ఆమె ఆదర్శ శరీర బరువు 167-100-6.7, అనగా. సుమారు 60 కిలోలు, మరియు మితమైన భాషా కార్యకలాపాలను పరిగణనలోకి తీసుకుంటే, ఆమె ఆహారంలో రోజువారీ కేలరీల కంటెంట్ 60 x 32 = 1900 కిలో కేలరీలు.
రోజువారీ కేలరీల తీసుకోవడం 55 - 60% కార్బోహైడ్రేట్లు
దీని ప్రకారం, కార్బోహైడ్రేట్ల వాటా 1900 x 0.55 = 1045 కిలో కేలరీలు, ఇది 261 గ్రా కార్బోహైడ్రేట్లు. IXE = 12 గ్రా కార్బోహైడ్రేట్లు, అనగా. రోగి రోజూ 261 తినవచ్చు. 12 = 21 XE.
అంటే అల్పాహారం మరియు విందు కోసం, మా రోగి 4-5 XE, భోజనం 6-7 XE, స్నాక్స్ 1-2 XE కోసం తినవచ్చు (ప్రాధాన్యంగా 1.5 XE కంటే ఎక్కువ కాదు). అయినప్పటికీ, తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీ నియమావళితో, భోజనం కోసం కార్బోహైడ్రేట్ల యొక్క కఠినమైన పంపిణీ అవసరం లేదు.
ఇన్సులిన్ థెరపీ యొక్క సంయుక్త పద్ధతి ఒక ఇంజెక్షన్లో అన్ని ఇన్సులిన్ యొక్క యూనియన్ను కలిగి ఉంటుంది మరియు దీనిని సాంప్రదాయ ఇన్సులిన్ థెరపీ అంటారు. ఈ పద్ధతి యొక్క ప్రధాన ప్రయోజనం ఏమిటంటే, ఇంజెక్షన్ల సంఖ్యను కనిష్టంగా (రోజుకు 1-3) తగ్గించడం.
సాంప్రదాయ ఇన్సులిన్ చికిత్స యొక్క ప్రతికూలత క్లోమం యొక్క సహజ కార్యకలాపాల యొక్క సంపూర్ణ అనుకరణకు అవకాశం లేకపోవడం. టైప్ 1 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగి యొక్క కార్బోహైడ్రేట్ జీవక్రియను పూర్తిగా భర్తీ చేయడానికి ఈ లోపం అనుమతించదు, ఈ సందర్భంలో ఇన్సులిన్ చికిత్స సహాయం చేయదు.
ఈ సందర్భంలో ఇన్సులిన్ థెరపీ యొక్క సంయుక్త పథకం ఇలా కనిపిస్తుంది: రోగి రోజుకు 1-2 సూది మందులు అందుకుంటాడు, అదే సమయంలో అతను ఇన్సులిన్ సన్నాహాలతో ఇంజెక్ట్ చేయబడతాడు (ఇందులో చిన్న మరియు దీర్ఘకాలిక ఇన్సులిన్లు ఉంటాయి).
మధ్యస్థ-కాల ఇన్సులిన్లు మొత్తం of షధాల పరిమాణంలో 2/3, చిన్న ఇన్సులిన్లకు 1/3 భాగం మిగిలి ఉంది.
ఇన్సులిన్ పంప్ గురించి కూడా చెప్పడం అవసరం. ఇన్సులిన్ పంప్ అనేది ఒక రకమైన ఎలక్ట్రానిక్ పరికరం, ఇది అల్ట్రా-షార్ట్ లేదా స్వల్పకాలిక చర్యతో చిన్న మోతాదులలో ఇన్సులిన్ యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందిస్తుంది.
ఈ పద్ధతిని పంప్ ఇన్సులిన్ థెరపీ అంటారు. Ins షధ పరిపాలన యొక్క వివిధ రీతుల్లో ఇన్సులిన్ పంప్ పనిచేస్తుంది.
- శారీరక వేగాన్ని అనుకరించే మైక్రోడోజ్లతో ప్యాంక్రియాటిక్ హార్మోన్ యొక్క నిరంతర సరఫరా.
- బోలస్ వేగం - రోగి తన చేతులతో ఇన్సులిన్ పరిపాలన యొక్క మోతాదు మరియు పౌన frequency పున్యాన్ని ప్రోగ్రామ్ చేయవచ్చు.
మొదటి నియమావళిని ఉపయోగించినప్పుడు, నేపథ్య ఇన్సులిన్ స్రావం అనుకరించబడుతుంది, ఇది దీర్ఘకాలిక .షధాల వాడకాన్ని భర్తీ చేయడం సూత్రప్రాయంగా సాధ్యపడుతుంది. రెండవ నియమావళిని భోజనానికి ముందు లేదా గ్లైసెమిక్ సూచిక పెరిగినప్పుడు ఆ సమయంలో వాడటం మంచిది.
బోలస్ నియమావళిని ఆన్ చేసినప్పుడు, పంప్-ఆధారిత ఇన్సులిన్ చికిత్స వివిధ రకాల చర్యల యొక్క ఇన్సులిన్ను మార్చగల సామర్థ్యాన్ని అందిస్తుంది.
ముఖ్యం! పై మోడ్ల కలయికతో, ఆరోగ్యకరమైన ప్యాంక్రియాస్ ద్వారా ఇన్సులిన్ యొక్క శారీరక స్రావం యొక్క గరిష్ట అనుకరణను సాధించవచ్చు. కాథెటర్ 3 వ రోజులో కనీసం 1 సార్లు మారాలి.
టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు చికిత్స నియమావళి రోజుకు 1-2 సార్లు బేసల్ drug షధాన్ని ప్రవేశపెట్టడానికి మరియు భోజనానికి ముందు - బోలస్. టైప్ 1 డయాబెటిస్లో, ఇన్సులిన్ థెరపీ ఆరోగ్యకరమైన వ్యక్తి యొక్క క్లోమం ఉత్పత్తి చేసే హార్మోన్ యొక్క శారీరక ఉత్పత్తిని పూర్తిగా భర్తీ చేయాలి.
రెండు మోడ్ల కలయికను “బేసిస్-బోలస్ థెరపీ” లేదా బహుళ ఇంజెక్షన్లతో కూడిన నియమావళి అంటారు. ఈ చికిత్స యొక్క రకాల్లో ఒకటి ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ.
పథకం మరియు మోతాదు, శరీరం యొక్క వ్యక్తిగత లక్షణాలు మరియు సమస్యలను పరిగణనలోకి తీసుకుని, రోగి తన వైద్యుడిని ఎన్నుకోవాలి. బేసల్ drug షధం సాధారణంగా రోజువారీ మోతాదులో 30-50% పడుతుంది. ఇన్సులిన్ యొక్క అవసరమైన బోలస్ మొత్తాన్ని లెక్కించడం మరింత వ్యక్తిగతమైనది.
ఇన్సులిన్ చికిత్స, ఇతర వాటిలాగే, వ్యతిరేకతలు మరియు సమస్యలను కలిగి ఉంటుంది. ఇంజెక్షన్ సైట్లలో అలెర్జీ ప్రతిచర్యలు కనిపించడం ఇన్సులిన్ చికిత్స యొక్క క్లిష్టతకు స్పష్టమైన ఉదాహరణ.
టైప్ 2 డయాబెటిస్లో ఇన్సులిన్ చాలా అరుదుగా ఉపయోగించబడుతుంది, ఎందుకంటే ఈ వ్యాధి ఇన్సులిన్ యొక్క తగినంత ఉత్పత్తితో పోలిస్తే సెల్యులార్ స్థాయిలో జీవక్రియ రుగ్మతలతో ఎక్కువగా సంబంధం కలిగి ఉంటుంది. సాధారణంగా, ఈ హార్మోన్ ప్యాంక్రియాటిక్ బీటా కణాల ద్వారా ఉత్పత్తి అవుతుంది.
మరియు, ఒక నియమం ప్రకారం, టైప్ 2 డయాబెటిస్తో, అవి సాధారణంగా పనిచేస్తాయి. ఇన్సులిన్ నిరోధకత వల్ల రక్తంలో గ్లూకోజ్ స్థాయిలు పెరుగుతాయి, అనగా ఇన్సులిన్కు కణజాల సున్నితత్వం తగ్గుతుంది.
ఫలితంగా, చక్కెర రక్త కణాలలోకి ప్రవేశించదు; బదులుగా, అది రక్తంలో పేరుకుపోతుంది.
తీవ్రమైన టైప్ 2 డయాబెటిస్ మరియు రక్తంలో చక్కెర స్థాయిలలో తరచుగా మార్పులలో, ఈ కణాలు చనిపోవచ్చు లేదా వాటి కార్యాచరణను బలహీనపరుస్తాయి. ఈ సందర్భంలో, పరిస్థితిని సాధారణీకరించడానికి, రోగి తాత్కాలికంగా లేదా నిరంతరం ఇన్సులిన్ ఇంజెక్ట్ చేయవలసి ఉంటుంది.
అలాగే, అంటు వ్యాధుల వ్యాప్తి చెందుతున్న కాలంలో శరీరాన్ని నిర్వహించడానికి హార్మోన్ యొక్క ఇంజెక్షన్లు అవసరమవుతాయి, ఇవి డయాబెటిక్ యొక్క రోగనిరోధక శక్తికి నిజమైన పరీక్ష. ఈ సమయంలో క్లోమం తగినంత ఇన్సులిన్ను ఉత్పత్తి చేస్తుంది, ఎందుకంటే ఇది శరీరం యొక్క మత్తు కారణంగా కూడా బాధపడుతుంది.
చాలా సందర్భాలలో, ఇన్సులిన్-ఆధారిత మధుమేహంలో హార్మోన్ యొక్క ఇంజెక్షన్లు తాత్కాలికమైనవని అర్థం చేసుకోవాలి. మరియు వైద్యుడు ఈ రకమైన చికిత్సను సిఫారసు చేస్తే, మీరు దానిని ఏదో ఒకదానితో భర్తీ చేయడానికి ప్రయత్నించలేరు.
టైప్ 2 డయాబెటిస్ యొక్క తేలికపాటి కోర్సులో, రోగులు తరచుగా చక్కెరను తగ్గించే మాత్రలు లేకుండా చేస్తారు. వారు ప్రత్యేకమైన ఆహారం మరియు తేలికపాటి శారీరక శ్రమ సహాయంతో మాత్రమే వ్యాధిని నియంత్రిస్తారు, అయితే వైద్యుడు చేసే సాధారణ పరీక్షలను మరచిపోకుండా మరియు రక్తంలో చక్కెరను కొలుస్తారు.
కానీ తాత్కాలిక క్షీణతకు ఇన్సులిన్ సూచించిన ఆ కాలాలలో, భవిష్యత్తులో వ్యాధిని అదుపులో ఉంచే సామర్థ్యాన్ని కొనసాగించడానికి సిఫారసులకు కట్టుబడి ఉండటం మంచిది.
సాధారణ సమాచారం
మొదటి ఇన్సులిన్ సన్నాహాలు జంతు మూలం. పందులు మరియు పశువుల క్లోమం నుండి వాటిని పొందారు.
ఇటీవలి సంవత్సరాలలో, మానవ ఇన్సులిన్ సన్నాహాలు ప్రధానంగా ఉపయోగించబడుతున్నాయి. రెండోది జన్యు ఇంజనీరింగ్ ద్వారా పొందబడుతుంది, బ్యాక్టీరియా సహజ మానవ ఇన్సులిన్ వలె అదే రసాయన కూర్పు యొక్క ఇన్సులిన్ను సంశ్లేషణ చేయమని బలవంతం చేస్తుంది (అనగా, ఇది శరీరానికి పరాయి పదార్థం కాదు).
టైప్ 2 తో సహా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల చికిత్సలో ఇప్పుడు మానవ జన్యు ఇంజనీరింగ్ ఇన్సులిన్లు ఎంపిక మందులు.
చర్య యొక్క వ్యవధి ప్రకారం, చిన్న మరియు దీర్ఘకాలిక (దీర్ఘకాలిక) చర్య యొక్క ఇన్సులిన్లు వేరు చేయబడతాయి.
మూర్తి 7. స్వల్ప-నటన ఇన్సులిన్ ప్రొఫైల్
స్వల్ప-నటన ఇన్సులిన్ సన్నాహాలు (సాధారణ ఇన్సులిన్ అని కూడా పిలుస్తారు) ఎల్లప్పుడూ పారదర్శకంగా ఉంటాయి. స్వల్ప-నటన ఇన్సులిన్ సన్నాహాల యొక్క చర్య ప్రొఫైల్ క్రింది విధంగా ఉంది: 15-30 నిమిషాల్లో ప్రారంభమవుతుంది.
, 2-4 గంటల తర్వాత గరిష్టంగా, 6 గంటల తర్వాత ముగుస్తుంది, అయినప్పటికీ చాలా విషయాల్లో చర్య యొక్క తాత్కాలిక పారామితులు మోతాదుపై ఆధారపడి ఉంటాయి: చిన్న మోతాదు, తక్కువ చర్య (అంజీర్ చూడండి.
7). ఈ పారామితులను తెలుసుకుంటే, షార్ట్-యాక్టింగ్ ఇన్సులిన్ తప్పనిసరిగా 30 నిమిషాల్లో నిర్వహించబడాలని మేము చెప్పగలం.
భోజనానికి ముందు, దీని ప్రభావం రక్తంలో చక్కెర పెరుగుదలతో సరిపోతుంది.
ఇటీవల, అల్ట్రాషార్ట్ సన్నాహాలు కూడా కనిపించాయి, ఇన్సులిన్ అనలాగ్స్ అని పిలవబడేవి, ఉదాహరణకు హుమలాగ్ లేదా నోవోరాపిడ్. వారి చర్య ప్రొఫైల్ సాధారణ చిన్న ఇన్సులిన్ నుండి కొద్దిగా భిన్నంగా ఉంటుంది.
వారు పరిపాలన తర్వాత (5-15 నిమిషాలు) వెంటనే పనిచేయడం ప్రారంభిస్తారు, ఇది రోగికి ఇంజెక్షన్ మరియు ఆహారం తీసుకోవడం మధ్య సాధారణ విరామాన్ని గమనించకుండా ఉండటానికి అవకాశం ఇస్తుంది, కానీ భోజనానికి ముందు వెంటనే దానిని నిర్వహించడానికి (చూడండి
అంజీర్. 8).
చర్య యొక్క శిఖరం 1-2 గంటల తర్వాత సంభవిస్తుంది మరియు సాంప్రదాయ ఇన్సులిన్తో పోలిస్తే ఈ సమయంలో ఇన్సులిన్ గా concent త ఎక్కువగా ఉంటుంది.
మూర్తి 8. అల్ట్రా-షార్ట్-యాక్టింగ్ ఇన్సులిన్ ప్రొఫైల్
ఇది తిన్న తర్వాత సంతృప్తికరమైన రక్తంలో చక్కెర వచ్చే అవకాశం పెరుగుతుంది. చివరగా, వాటి ప్రభావం 4-5 గంటలలోపు ఉంటుంది, ఇది హైపోగ్లైసీమియాకు ప్రమాదం లేకుండా, మీరు కోరుకుంటే ఇంటర్మీడియట్ భోజనాన్ని తిరస్కరించడానికి అనుమతిస్తుంది. అందువలన, ఒక వ్యక్తి యొక్క దినచర్య మరింత సరళంగా మారుతుంది.
మూర్తి 9. మధ్యస్థ వ్యవధి ఇన్సులిన్ ప్రొఫైల్
చర్మం కింద నుండి ఇన్సులిన్ శోషణను నెమ్మదింపజేసే ఇన్సులిన్కు ప్రత్యేక పదార్ధాలను జోడించడం ద్వారా దీర్ఘకాలిక (దీర్ఘకాలిక) ఇన్సులిన్ సన్నాహాలను పొందవచ్చు. ఈ గుంపు నుండి ప్రస్తుతం ప్రధానంగా మీడియం వ్యవధి గల మందులను ఉపయోగిస్తున్నారు. వారి చర్య యొక్క ప్రొఫైల్ ఈ క్రింది విధంగా ఉంది: ప్రారంభం - 2 గంటల తరువాత, శిఖరం - 6-10 గంటల తరువాత, ముగింపు - మోతాదును బట్టి 12-16 గంటల తరువాత (Fig. 9 చూడండి).
ఇన్సులిన్ యొక్క రసాయన నిర్మాణాన్ని మార్చడం ద్వారా దీర్ఘకాలిక ఇన్సులిన్ అనలాగ్లను పొందవచ్చు. అవి పారదర్శకంగా ఉంటాయి, కాబట్టి, ఇంజెక్షన్ ముందు మిక్సింగ్ అవసరం లేదు. వాటిలో, మీడియం వ్యవధి యొక్క అనలాగ్లు వేరు చేయబడతాయి, వీటిలో యాక్షన్ ప్రొఫైల్ NPH- ఇన్సులిన్ యొక్క యాక్షన్ ప్రొఫైల్తో సమానంగా ఉంటుంది. వీటిలో లెవెమిర్ ఉన్నాయి, ఇది చర్య యొక్క చాలా ability హాజనిత సామర్థ్యాన్ని కలిగి ఉంది.
మూర్తి 10. మిశ్రమ ఇన్సులిన్ యొక్క ప్రొఫైల్ 30% షార్ట్ యాక్టింగ్ ఇన్సులిన్ మరియు 70% మీడియం యాక్టింగ్ ఇన్సులిన్ కలిగి ఉంటుంది
లాంటస్ దీర్ఘకాలం పనిచేసే అనలాగ్, ఇది 24 గంటలు పనిచేస్తుంది, అందువల్ల, బేసల్ ఇన్సులిన్ రోజుకు 1 సమయం ఇవ్వబడుతుంది. ఇది చర్య యొక్క శిఖరాన్ని కలిగి ఉండదు, అందువల్ల, రాత్రి సమయంలో మరియు భోజనాల మధ్య హైపోగ్లైసీమియా వచ్చే అవకాశం తగ్గుతుంది.
చివరగా, సంక్షిప్త (మిశ్రమ) మందులు ఉన్నాయి, అవి ఒకేసారి చిన్న లేదా అల్ట్రాషార్ట్ చర్య యొక్క ఇన్సులిన్ మరియు మీడియం వ్యవధిని కలిగి ఉంటాయి. అంతేకాకుండా, ఇటువంటి ఇన్సులిన్లు "చిన్న" మరియు "పొడవైన" భాగాల యొక్క విభిన్న నిష్పత్తితో ఉత్పత్తి చేయబడతాయి: 10/90% నుండి 50/50% వరకు.
మూర్తి 11. సాధారణ ఇన్సులిన్ స్రావం
అందువల్ల, అటువంటి ఇన్సులిన్ల యొక్క చర్య ప్రొఫైల్ వాస్తవానికి వాటి కూర్పును రూపొందించే వ్యక్తిగత ఇన్సులిన్ల యొక్క సంబంధిత ప్రొఫైల్లను కలిగి ఉంటుంది మరియు ప్రభావం యొక్క తీవ్రత వాటి నిష్పత్తిపై ఆధారపడి ఉంటుంది (Fig. 10 చూడండి).
ఇన్సులిన్ శోషణ రేటు సూది శరీరంలోని ఏ పొరలో ప్రవేశిస్తుందో దానిపై ఆధారపడి ఉంటుంది. ఇన్సులిన్ ఇంజెక్షన్లు ఎల్లప్పుడూ సబ్కటానియస్ కొవ్వులో ఇవ్వాలి, కాని ఇంట్రాక్యూటేనియస్ గా మరియు ఇంట్రామస్కులర్ గా కాదు (చూడండి
అత్తి 16). సాధారణ బరువు ఉన్న రోగులలో, కండరాలలోకి వచ్చే అవకాశాన్ని తగ్గించడానికి, చిన్న సూదులతో సిరంజిలు మరియు సిరంజి పెన్నులను ఉపయోగించమని సిఫార్సు చేయబడింది - 8 మిమీ పొడవు (సాంప్రదాయ సూది పొడవు 12-13 మిమీ ఉంటుంది).
అదనంగా, ఈ సూదులు కొద్దిగా సన్నగా ఉంటాయి, ఇది ఇంజెక్షన్ సమయంలో నొప్పిని తగ్గిస్తుంది.
మూర్తి 16. వివిధ పొడవుల సూదులతో ఇన్సులిన్ పరిపాలన (సూదులు కోసం: 8-10 మిమీ మరియు 12-13 మిమీ)
మూర్తి 17. సరిగ్గా మరియు తప్పుగా ఏర్పడిన చర్మ రెట్లు (ఇన్సులిన్ ఇంజెక్షన్ కోసం)
1. చర్మంపై ఇన్సులిన్ ఇంజెక్ట్ చేయబడే స్థలాన్ని ఖాళీ చేయండి.
మద్యంతో తుడవడం ఇంజెక్షన్ సైట్ అవసరం లేదు. 2
బొటనవేలు మరియు చూపుడు వేలుతో, చర్మాన్ని క్రీజులోకి తీసుకోండి (చూడండి. అంజీర్.
17). కండరాలలోకి వచ్చే అవకాశాన్ని తగ్గించడానికి కూడా ఇది జరుగుతుంది.
3. చర్మం మడత యొక్క బేస్ వద్ద ఉపరితలం లంబంగా లేదా 45 డిగ్రీల కోణంలో సూదిని చొప్పించండి.
4. రెట్లు విడుదల చేయకుండా, సిరంజి ప్లంగర్ను అన్ని రకాలుగా నొక్కండి.
5.ఇన్సులిన్ ఇంజెక్ట్ చేసిన తర్వాత కొన్ని సెకన్లపాటు వేచి ఉండి, ఆపై సూదిని తొలగించండి.
ఇన్సులిన్ థెరపీ యొక్క సమస్యలు
ఇన్సులిన్ చుట్టూ చాలా అపోహలు ఉన్నాయి. వాటిలో చాలావరకు అబద్ధాలు మరియు అతిశయోక్తి. నిజమే, రోజువారీ ఇంజెక్షన్లు భయాన్ని కలిగిస్తాయి మరియు అతని కళ్ళు పెద్దవి. అయితే, ఒక నిజమైన వాస్తవం ఉంది. ఇది ప్రధానంగా ఇన్సులిన్ సంపూర్ణతకు దారితీస్తుంది. నిజమే, నిశ్చల జీవనశైలితో కూడిన ఈ ప్రోటీన్ బరువు పెరగడానికి దారితీస్తుంది, అయితే ఇది కూడా పోరాడవచ్చు.
చురుకైన జీవనశైలిని నడిపించడానికి అటువంటి వ్యాధితో కూడా తప్పకుండా చూసుకోండి. ఈ సందర్భంలో, ఉద్యమం పరిపూర్ణతకు అద్భుతమైన నివారణ, మరియు జీవిత ప్రేమను తిరిగి మేల్కొల్పడానికి మరియు మీ రోగ నిర్ధారణ గురించి చింతల నుండి దృష్టి మరల్చడానికి కూడా సహాయపడుతుంది.
ఇన్సులిన్ ఆహారం నుండి మినహాయించదని గుర్తుంచుకోవడం కూడా అవసరం. చక్కెర సాధారణ స్థితికి చేరుకున్నప్పటికీ, ఈ వ్యాధికి ఒక ధోరణి ఉందని మీరు ఎల్లప్పుడూ గుర్తుంచుకోవాలి మరియు మీరు విశ్రాంతి తీసుకోలేరు మరియు ఏదైనా ఆహారంలో చేర్చడానికి అనుమతించలేరు.
ఇన్సులిన్ కణజాల పెరుగుదలకు ఉత్తేజకం, ఇది కణ విభజనను వేగవంతం చేస్తుంది. ఇన్సులిన్కు సున్నితత్వం తగ్గడంతో, రొమ్ము కణితుల ప్రమాదం పెరుగుతుంది, అయితే ప్రమాద కారకాల్లో ఒకటి టైప్ 2 డయాబెటిస్ మరియు అధిక రక్త కొవ్వు రూపంలో సారూప్య రుగ్మతలు, మరియు మీకు తెలిసినట్లుగా, es బకాయం మరియు డయాబెటిస్ ఎల్లప్పుడూ కలిసిపోతాయి.
అదనంగా, కణాల లోపల మెగ్నీషియం నిలుపుకోవటానికి ఇన్సులిన్ కారణం. మెగ్నీషియం వాస్కులర్ గోడను సడలించే ఆస్తిని కలిగి ఉంది. ఇన్సులిన్కు సున్నితత్వాన్ని ఉల్లంఘించిన సందర్భంలో, మెగ్నీషియం శరీరం నుండి విసర్జించడం ప్రారంభమవుతుంది మరియు దీనికి విరుద్ధంగా సోడియం ఆలస్యం అవుతుంది, ఇది రక్త నాళాల సంకుచితానికి కారణమవుతుంది.
అనేక వ్యాధుల అభివృద్ధిలో ఇన్సులిన్ పాత్ర నిరూపించబడింది, అయితే, అది వాటి కారణం కాదు, పురోగతికి అనుకూలమైన పరిస్థితులను సృష్టిస్తుంది:
- ధమనుల రక్తపోటు.
- ఆంకోలాజికల్ వ్యాధులు.
- దీర్ఘకాలిక శోథ ప్రక్రియలు.
- అల్జీమర్స్ వ్యాధి.
- హ్రస్వదృష్టి.
- మూత్రపిండాలు మరియు నాడీ వ్యవస్థపై ఇన్సులిన్ చర్య వల్ల ధమనుల రక్తపోటు అభివృద్ధి చెందుతుంది. సాధారణంగా, ఇన్సులిన్ చర్యలో, వాసోడైలేషన్ సంభవిస్తుంది, కానీ సున్నితత్వం కోల్పోయే పరిస్థితులలో, నాడీ వ్యవస్థ యొక్క సానుభూతి విభాగం సక్రియం చేయబడుతుంది మరియు నాళాలు ఇరుకైనవి, ఇది రక్తపోటు పెరగడానికి దారితీస్తుంది.
- ఇన్సులిన్ తాపజనక కారకాల ఉత్పత్తిని ప్రేరేపిస్తుంది - శోథ ప్రక్రియలకు మద్దతు ఇచ్చే ఎంజైములు మరియు యాంటీపోనెక్టిన్ ప్రభావాన్ని కలిగి ఉన్న అడిపోనెక్టిన్ అనే హార్మోన్ యొక్క సంశ్లేషణను నిరోధిస్తుంది.
- అల్జీమర్స్ వ్యాధి అభివృద్ధిలో ఇన్సులిన్ పాత్రను రుజువు చేసే అధ్యయనాలు ఉన్నాయి. ఒక సిద్ధాంతం ప్రకారం, శరీరంలో ఒక ప్రత్యేక ప్రోటీన్ సంశ్లేషణ చేయబడుతుంది, ఇది మెదడు కణాలను అమిలాయిడ్ కణజాల నిక్షేపణ నుండి రక్షిస్తుంది. ఈ పదార్ధం - అమిలాయిడ్, మెదడు కణాలు వాటి పనితీరును కోల్పోతాయి.
అదే రక్షిత ప్రోటీన్ రక్తంలో ఇన్సులిన్ స్థాయిని నియంత్రిస్తుంది. అందువల్ల, ఇన్సులిన్ స్థాయిల పెరుగుదలతో, అన్ని శక్తులు దాని తగ్గుదలకు ఖర్చు చేయబడతాయి మరియు మెదడు రక్షణ లేకుండా ఉంటుంది.
రక్తంలో ఇన్సులిన్ అధిక సాంద్రతలు కనుబొమ్మ యొక్క పొడిగింపుకు కారణమవుతాయి, ఇది సాధారణ దృష్టి కేంద్రీకరించే అవకాశాన్ని తగ్గిస్తుంది.
అదనంగా, టైప్ 2 డయాబెటిస్ మెల్లిటస్ మరియు es బకాయం వంటి మయోపియా యొక్క తరచుగా పురోగతి ఉంది.
డయాబెటిస్ ప్రమాదకరమైనది ఏమిటో తెలిసిన డయాబెటిక్ రోగి సమస్యలను నివారించడానికి ప్రతిదాన్ని చేయాలి. డయాబెటిస్లో, మూడు రకాల సమస్యలు నిర్ధారణ అవుతాయి:
- గురించి పదును.
- దీర్ఘకాలిక / లేట్ Fr.
- హెవీ / లేట్ Fr.
అదనపు సమాచారం: పోషణ మరియు క్రీడలు
వారు డయాబెటిస్తో ఇంజెక్ట్ చేస్తారని, medicine షధాన్ని ఎలా ఎంచుకోవాలో మరియు మీరు దీన్ని చేయవలసి వచ్చినప్పుడు, పాథాలజీ చికిత్సలో ప్రధాన అంశాలను పరిగణించండి. దురదృష్టవశాత్తు, డయాబెటిస్ను ఎప్పటికీ వదిలించుకోవడం అసాధ్యం. అందువల్ల, ఆయుర్దాయం పెంచడానికి మరియు ఇంజెక్షన్ సమస్యలను తగ్గించడానికి ఏకైక మార్గం.
ఇన్సులిన్ ఏమి హాని చేస్తుంది? హార్మోన్ యొక్క పరిపాలన ద్వారా టైప్ 2 డయాబెటిస్ మెల్లిటస్ చికిత్సలో ప్రతికూల పాయింట్ ఉంది.వాస్తవం ఏమిటంటే, మీరు medicine షధాన్ని ఇంజెక్ట్ చేసినప్పుడు, ఇది అదనపు పౌండ్ల సమితికి దారితీస్తుంది.
ఇన్సులిన్ పై టైప్ 2 డయాబెటిస్ ob బకాయం యొక్క అధిక ప్రమాదం, కాబట్టి రోగి మృదు కణజాలాల సున్నితత్వాన్ని పెంచడానికి క్రీడలలో పాల్గొనాలని సిఫార్సు చేయబడింది. చికిత్స ప్రక్రియ ప్రభావవంతంగా ఉండటానికి, పోషణపై ప్రత్యేక శ్రద్ధ వహిస్తారు.
మీరు అధిక బరువుతో ఉంటే, తక్కువ కేలరీల ఆహారం పాటించడం చాలా ముఖ్యం, మెనులో కొవ్వు మరియు కార్బోహైడ్రేట్ల పరిమాణాన్ని పరిమితం చేస్తుంది. మీ ఆహారాన్ని పరిగణనలోకి తీసుకొని medicine షధాన్ని అమర్చాలి, చక్కెరను రోజుకు చాలాసార్లు కొలవాలి.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ చికిత్స సంక్లిష్టమైన చికిత్స, దీని ఆధారం ఆహారం మరియు క్రీడ, ఇంజెక్షన్ ద్వారా అవసరమైన గ్లైసెమియా స్థిరీకరణతో కూడా.
టైప్ 2 డయాబెటిస్ సమాచారం ఈ వ్యాసంలోని వీడియోలో అందించబడింది.
ఇన్సులిన్ థెరపీ మినహా ఏ రకమైన డయాబెటిస్తోనైనా, రోగి ఆహారం తీసుకోవడం చాలా ముఖ్యం. చికిత్సా పోషణ యొక్క సూత్రాలు ఈ వ్యాధి యొక్క వివిధ రూపాలతో ఉన్న రోగులకు సమానంగా ఉంటాయి, అయితే ఇంకా కొన్ని తేడాలు ఉన్నాయి. ఇన్సులిన్-ఆధారిత డయాబెటిస్ ఉన్న రోగులలో, ఆహారం మరింత విస్తృతంగా ఉండవచ్చు, ఎందుకంటే వారు ఈ హార్మోన్ను బయటి నుండి స్వీకరిస్తారు.
సరైన ఎంపిక చేసిన చికిత్స మరియు బాగా పరిహారం పొందిన మధుమేహంతో, ఒక వ్యక్తి దాదాపు ప్రతిదీ తినవచ్చు. వాస్తవానికి, మేము ఆరోగ్యకరమైన మరియు సహజ ఉత్పత్తుల గురించి మాత్రమే మాట్లాడుతున్నాము, ఎందుకంటే రోగులందరికీ సౌకర్యవంతమైన ఆహారాలు మరియు జంక్ ఫుడ్ మినహాయించబడ్డాయి. అదే సమయంలో, మధుమేహ వ్యాధిగ్రస్తులకు ఇన్సులిన్ను సరిగ్గా నిర్వహించడం చాలా ముఖ్యం మరియు ఆహారం యొక్క పరిమాణం మరియు కూర్పును బట్టి అవసరమైన of షధం మొత్తాన్ని సరిగ్గా లెక్కించగలుగుతారు.
జీవక్రియ రుగ్మతలతో బాధపడుతున్న రోగి యొక్క ఆహారం యొక్క ఆధారం ఉండాలి:
- తక్కువ లేదా మధ్యస్థ గ్లైసెమిక్ సూచికతో తాజా కూరగాయలు మరియు పండ్లు,
- తక్కువ కొవ్వు పాల ఉత్పత్తులు,
- కూర్పులో నెమ్మదిగా కార్బోహైడ్రేట్లతో తృణధాన్యాలు,
- ఆహారం మాంసం మరియు చేప.
ఇన్సులిన్తో చికిత్స పొందిన మధుమేహ వ్యాధిగ్రస్తులకు కొన్నిసార్లు రొట్టె మరియు కొన్ని సహజ స్వీట్లు లభిస్తాయి (వారికి వ్యాధి యొక్క సమస్యలు లేకపోతే). రెండవ రకమైన డయాబెటిస్ ఉన్న రోగులు మరింత కఠినమైన ఆహారాన్ని అనుసరించాలి, ఎందుకంటే వారి పరిస్థితిలో ఇది చికిత్సకు ఆధారం అయిన పోషకాహారం.