డయాబెటిక్ నెఫ్రోపతి సహాయం
డయాబెటిక్ నెఫ్రోపతీ అనేది డయాబెటిస్ యొక్క చాలా మూత్రపిండ సమస్యలకు సాధారణ పేరు. ఈ పదం మూత్రపిండాల వడపోత మూలకాల (గ్లోమెరులి మరియు గొట్టాలు) యొక్క డయాబెటిక్ గాయాలను, అలాగే వాటిని పోషించే నాళాలను వివరిస్తుంది.
డయాబెటిక్ నెఫ్రోపతీ ప్రమాదకరమైనది ఎందుకంటే ఇది మూత్రపిండ వైఫల్యం యొక్క చివరి (టెర్మినల్) దశకు దారితీస్తుంది. ఈ సందర్భంలో, రోగి డయాలసిస్ లేదా మూత్రపిండ మార్పిడి చేయవలసి ఉంటుంది.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధికి కారణాలు:
డయాబెటిస్ రోగిలో ఎటువంటి అసహ్యకరమైన అనుభూతులను కలిగించకుండా, 20 సంవత్సరాల వరకు, చాలా కాలం పాటు మూత్రపిండాలపై వినాశకరమైన ప్రభావాన్ని చూపుతుంది. మూత్రపిండాల వైఫల్యం ఇప్పటికే అభివృద్ధి చెందినప్పుడు డయాబెటిక్ నెఫ్రోపతీ యొక్క లక్షణాలు సంభవిస్తాయి. రోగికి మూత్రపిండాల వైఫల్య సంకేతాలు ఉంటే. అంటే జీవక్రియ వ్యర్థ ఉత్పత్తులు రక్తంలో పేరుకుపోతాయి. ఎందుకంటే ప్రభావితమైన మూత్రపిండాలు వాటి వడపోతను ఎదుర్కోలేవు.
స్టేజ్ డయాబెటిక్ నెఫ్రోపతీ. పరీక్షలు మరియు విశ్లేషణలు
మూత్రపిండాల పనితీరును పర్యవేక్షించడానికి దాదాపు అన్ని మధుమేహ వ్యాధిగ్రస్తులను ఏటా పరీక్షించాల్సిన అవసరం ఉంది. డయాబెటిక్ నెఫ్రోపతి అభివృద్ధి చెందితే, ప్రారంభ దశలోనే దానిని గుర్తించడం చాలా ముఖ్యం, రోగికి ఇంకా లక్షణాలు అనిపించవు. డయాబెటిక్ నెఫ్రోపతీకి మునుపటి చికిత్స ప్రారంభమవుతుంది, విజయానికి ఎక్కువ అవకాశం ఉంది, అనగా రోగి డయాలసిస్ లేదా మూత్రపిండ మార్పిడి లేకుండా జీవించగలుగుతారు.
2000 లో, రష్యన్ ఫెడరేషన్ యొక్క ఆరోగ్య మంత్రిత్వ శాఖ డయాబెటిక్ నెఫ్రోపతీని దశల వారీగా వర్గీకరించడానికి ఆమోదం తెలిపింది. ఇది క్రింది సూత్రీకరణలను కలిగి ఉంది:
తరువాత, నిపుణులు మధుమేహం యొక్క మూత్రపిండ సమస్యల గురించి మరింత వివరంగా విదేశీ వర్గీకరణను ఉపయోగించడం ప్రారంభించారు. అందులో, డయాబెటిక్ నెఫ్రోపతీ యొక్క 3 కాదు, 5 దశలు వేరు. మరిన్ని వివరాల కోసం దీర్ఘకాలిక మూత్రపిండ వ్యాధి యొక్క దశలను చూడండి. ఒక నిర్దిష్ట రోగిలో డయాబెటిక్ నెఫ్రోపతీ యొక్క ఏ దశ అతని గ్లోమెరులర్ వడపోత రేటుపై ఆధారపడి ఉంటుంది (ఇది ఎలా నిర్ణయించబడుతుందో వివరంగా వివరించబడింది). మూత్రపిండాల పనితీరు ఎంత బాగా సంరక్షించబడిందో చూపించే అతి ముఖ్యమైన సూచిక ఇది.
డయాబెటిక్ నెఫ్రోపతిని నిర్ధారించే దశలో, డయాబెటిస్ లేదా ఇతర కారణాల వల్ల మూత్రపిండాలు ప్రభావితమవుతాయో లేదో గుర్తించడం వైద్యుడికి ముఖ్యం. ఇతర మూత్రపిండ వ్యాధులతో డయాబెటిక్ నెఫ్రోపతీ యొక్క అవకలన నిర్ధారణ చేయాలి:
దీర్ఘకాలిక పైలోనెఫ్రిటిస్ సంకేతాలు:
మూత్రపిండ క్షయ యొక్క లక్షణాలు:
డయాబెటిస్ యొక్క మూత్రపిండ సమస్యలకు ఆహారం
డయాబెటిక్ మూత్రపిండాల సమస్యలతో చాలా సందర్భాల్లో, ఉప్పు తీసుకోవడం పరిమితం చేయడం వల్ల రక్తపోటు తగ్గుతుంది, వాపు తగ్గుతుంది మరియు డయాబెటిక్ నెఫ్రోపతీ యొక్క పురోగతిని నెమ్మదిస్తుంది. మీ రక్తపోటు సాధారణమైతే, రోజుకు 5-6 గ్రాముల ఉప్పు కంటే ఎక్కువ తినకూడదు. మీకు ఇప్పటికే రక్తపోటు ఉంటే, మీ ఉప్పు తీసుకోవడం రోజుకు 2-3 గ్రాములకు పరిమితం చేయండి.
ఇప్పుడు చాలా ముఖ్యమైన విషయం.అధికారిక medicine షధం మధుమేహం కోసం "సమతుల్య" ఆహారాన్ని సిఫారసు చేస్తుంది మరియు డయాబెటిక్ నెఫ్రోపతీకి తక్కువ ప్రోటీన్ తీసుకోవడం. మీ రక్తంలో చక్కెరను సాధారణ స్థాయికి తగ్గించడానికి తక్కువ కార్బోహైడ్రేట్ ఆహారం వాడాలని మీరు సూచించాలని మేము సూచిస్తున్నాము. ఇది 40-60 ml / min / 1.73 m2 కంటే ఎక్కువ గ్లోమెరులర్ వడపోత రేటుతో చేయవచ్చు. “డయాబెటిస్ ఉన్న మూత్రపిండాలకు ఆహారం” అనే వ్యాసంలో ఈ ముఖ్యమైన విషయం వివరంగా వివరించబడింది.
డయాబెటిక్ నెఫ్రోపతీని నివారించడానికి మరియు చికిత్స చేయడానికి ప్రధాన మార్గం రక్తంలో చక్కెరను తగ్గించడం మరియు ఆరోగ్యకరమైన వ్యక్తులకు సాధారణ స్థితికి దగ్గరగా ఉంచడం. పైన, తక్కువ కార్బ్ డైట్తో దీన్ని ఎలా చేయాలో మీరు నేర్చుకున్నారు. రోగి యొక్క రక్తంలో గ్లూకోజ్ స్థాయి దీర్ఘకాలికంగా పెరిగితే లేదా అన్ని సమయాలలో హైపోగ్లైసీమియాకు హెచ్చుతగ్గులు ఉంటే, మిగతా అన్ని చర్యలు పెద్దగా ఉపయోగపడవు.
డయాబెటిక్ నెఫ్రోపతీ చికిత్సకు మందులు
ధమనుల రక్తపోటు, అలాగే మూత్రపిండాలలో ఇంట్రాక్యూబిక్ హైపర్టెన్షన్ నియంత్రణ కోసం, డయాబెటిస్ తరచుగా మందులు సూచించబడుతుంది - ACE నిరోధకాలు. ఈ మందులు రక్తపోటును తగ్గించడమే కాకుండా, మూత్రపిండాలు మరియు గుండెను కూడా రక్షిస్తాయి. వాటి ఉపయోగం టెర్మినల్ మూత్రపిండ వైఫల్య ప్రమాదాన్ని తగ్గిస్తుంది. బహుశా, క్యాప్టోప్రిల్ కంటే దీర్ఘకాలిక చర్య యొక్క ACE నిరోధకాలు మంచివి. ఇది రోజుకు 3-4 సార్లు తీసుకోవాలి.
ACE నిరోధకాల సమూహం నుండి taking షధాన్ని తీసుకోవడం వలన రోగి పొడి దగ్గును అభివృద్ధి చేస్తే, అప్పుడు medicine షధం యాంజియోటెన్సిన్- II రిసెప్టర్ బ్లాకర్తో భర్తీ చేయబడుతుంది. ఈ సమూహంలోని మందులు ACE నిరోధకాల కంటే ఖరీదైనవి, కానీ దుష్ప్రభావాలకు కారణమయ్యే అవకాశం చాలా తక్కువ. వారు మూత్రపిండాలు మరియు గుండెను ఒకే ప్రభావంతో రక్షిస్తారు.
డయాబెటిస్ యొక్క రక్తపోటు లక్ష్యం 130/80 మరియు అంతకంటే తక్కువ. సాధారణంగా, టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో, ఇది మందుల కలయికను ఉపయోగించి మాత్రమే సాధించవచ్చు. ఇది ACE నిరోధకం మరియు ఇతర సమూహాల “ఒత్తిడి నుండి” మందులను కలిగి ఉంటుంది: మూత్రవిసర్జన, బీటా-బ్లాకర్స్, కాల్షియం విరోధులు. ACE ఇన్హిబిటర్స్ మరియు యాంజియోటెన్సిన్ రిసెప్టర్ బ్లాకర్స్ కలిసి సిఫారసు చేయబడలేదు. రక్తపోటు కోసం కాంబినేషన్ మందుల గురించి మీరు ఇక్కడ చదువుకోవచ్చు, ఇవి డయాబెటిస్ వాడకానికి సిఫార్సు చేయబడతాయి. ఏ టాబ్లెట్లను సూచించాలో తుది నిర్ణయం డాక్టర్ చేత చేయబడుతుంది.
మూత్రపిండాల సమస్యలు డయాబెటిస్ సంరక్షణను ఎలా ప్రభావితం చేస్తాయి
ఒక రోగికి డయాబెటిక్ నెఫ్రోపతీ ఉన్నట్లు నిర్ధారణ అయినట్లయితే, అప్పుడు డయాబెటిస్ చికిత్స యొక్క పద్ధతులు గణనీయంగా మారుతాయి. ఎందుకంటే చాలా మందులు రద్దు చేయాల్సిన అవసరం ఉంది లేదా వాటి మోతాదు తగ్గించాలి. గ్లోమెరులర్ వడపోత రేటు గణనీయంగా తగ్గితే, అప్పుడు ఇన్సులిన్ మోతాదును తగ్గించాలి, ఎందుకంటే బలహీనమైన మూత్రపిండాలు దానిని నెమ్మదిగా విసర్జిస్తాయి.
టైప్ 2 డయాబెటిస్ మెట్ఫార్మిన్ (సియోఫోర్, గ్లూకోఫేజ్) కొరకు ప్రసిద్ధ medicine షధం 60 మి.లీ / నిమి / 1.73 మీ 2 కంటే ఎక్కువ గ్లోమెరులర్ వడపోత రేటు వద్ద మాత్రమే ఉపయోగించబడుతుందని దయచేసి గమనించండి. రోగి యొక్క మూత్రపిండాల పనితీరు బలహీనపడితే, చాలా ప్రమాదకరమైన సమస్య అయిన లాక్టిక్ అసిడోసిస్ ప్రమాదం పెరుగుతుంది. ఇటువంటి పరిస్థితులలో, మెట్ఫార్మిన్ రద్దు చేయబడుతుంది.
రోగి యొక్క విశ్లేషణలు రక్తహీనతను చూపించినట్లయితే, అది తప్పక చికిత్స చేయబడాలి మరియు ఇది డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధిని నెమ్మదిస్తుంది. రోగికి ఎరిథ్రోపోయిసిస్ను ప్రేరేపించే మందులు సూచించబడతాయి, అనగా, ఎముక మజ్జలో ఎర్ర రక్త కణాల ఉత్పత్తి. ఇది మూత్రపిండాల వైఫల్య ప్రమాదాన్ని తగ్గించడమే కాక, సాధారణంగా జీవన నాణ్యతను మెరుగుపరుస్తుంది. డయాబెటిస్ ఇంకా డయాలసిస్లో లేకపోతే, ఐరన్ సప్లిమెంట్స్ కూడా సూచించబడతాయి.
డయాబెటిక్ నెఫ్రోపతీ యొక్క రోగనిరోధక చికిత్స సహాయం చేయకపోతే, మూత్రపిండాల వైఫల్యం అభివృద్ధి చెందుతుంది. ఈ పరిస్థితిలో, రోగి డయాలసిస్ చేయవలసి ఉంటుంది, మరియు వీలైతే, అప్పుడు మూత్రపిండ మార్పిడి చేయండి. మూత్రపిండ మార్పిడి సమస్యపై, మాకు ఒక ప్రత్యేక వ్యాసం ఉంది. మరియు హిమోడయాలసిస్ మరియు పెరిటోనియల్ డయాలసిస్ మేము క్లుప్తంగా క్రింద చర్చిస్తాము.
హిమోడయాలసిస్ మరియు పెరిటోనియల్ డయాలసిస్
హిమోడయాలసిస్ ప్రక్రియ సమయంలో, రోగి యొక్క ధమనిలో కాథెటర్ చొప్పించబడుతుంది.ఇది మూత్రపిండాలకు బదులుగా రక్తాన్ని శుద్ధి చేసే బాహ్య వడపోత పరికరానికి అనుసంధానించబడి ఉంది. శుభ్రపరిచిన తరువాత, రక్తం రోగి యొక్క రక్తప్రవాహానికి తిరిగి పంపబడుతుంది. హిమోడయాలసిస్ ఆసుపత్రి నేపధ్యంలో మాత్రమే చేయవచ్చు. ఇది రక్తపోటు లేదా ఇన్ఫెక్షన్ తగ్గుతుంది.
గొట్టాన్ని ధమనిలోకి చొప్పించనప్పుడు, కానీ ఉదర కుహరంలోకి ప్రవేశించినప్పుడు పెరిటోనియల్ డయాలసిస్. అప్పుడు డ్రాప్ పద్ధతి ద్వారా పెద్ద మొత్తంలో ద్రవాన్ని అందుకుంటారు. వ్యర్థాలను ఆకర్షించే ప్రత్యేక ద్రవం ఇది. కుహరం నుండి ద్రవం బయటకు పోవడంతో అవి తొలగించబడతాయి. ప్రతిరోజూ పెరిటోనియల్ డయాలసిస్ చేయాలి. ట్యూబ్ ఉదర కుహరంలోకి ప్రవేశించే ప్రదేశాలలో ఇది సంక్రమణ ప్రమాదాన్ని కలిగి ఉంటుంది.
డయాబెటిస్ మెల్లిటస్లో, ద్రవం నిలుపుదల, నత్రజనిలో అవాంతరాలు మరియు ఎలక్ట్రోలైట్ బ్యాలెన్స్ అధిక గ్లోమెరులర్ వడపోత రేటుతో అభివృద్ధి చెందుతాయి. అంటే ఇతర మూత్రపిండ పాథాలజీ ఉన్న రోగుల కంటే డయాబెటిస్ ఉన్న రోగులను డయాలసిస్కు మార్చాలి. డయాలసిస్ పద్ధతి యొక్క ఎంపిక డాక్టర్ యొక్క ప్రాధాన్యతలపై ఆధారపడి ఉంటుంది, కానీ రోగులకు చాలా తేడా లేదు.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో మూత్రపిండ పున the స్థాపన చికిత్స (డయాలసిస్ లేదా మూత్రపిండ మార్పిడి) ఎప్పుడు ప్రారంభించాలి:
డయాలసిస్తో చికిత్స పొందిన డయాబెటిస్ ఉన్న రోగులలో రక్త పరీక్షల కోసం లక్ష్య సూచికలు:
డయాలసిస్పై డయాబెటిక్ రోగులలో మూత్రపిండ రక్తహీనత ఏర్పడితే, ఎరిథ్రోపోయిసిస్ ఉద్దీపనలు సూచించబడతాయి (ఎపోటిన్-ఆల్ఫా, ఎపోటిన్-బీటా, మెథాక్సిపోలిథిలిన్ గ్లైకాల్ ఎపోటిన్-బీటా, ఎపోటిన్-ఒమేగా, డార్బెపోయిటిన్-ఆల్ఫా), అలాగే ఇనుప మాత్రలు లేదా ఇంజెక్షన్లు. వారు 140/90 mm Hg కన్నా తక్కువ రక్తపోటును నిర్వహించడానికి ప్రయత్నిస్తారు. కళ. రక్తపోటు చికిత్సకు ACE నిరోధకాలు మరియు యాంజియోటెన్సిన్- II గ్రాహక బ్లాకర్లు ఎంపిక మందులుగా మిగిలిపోయాయి. “టైప్ 1 మరియు టైప్ 2 డయాబెటిస్లో రక్తపోటు” అనే కథనాన్ని మరింత వివరంగా చదవండి.
మూత్రపిండ మార్పిడి తయారీలో హిమోడయాలసిస్ లేదా పెరిటోనియల్ డయాలసిస్ తాత్కాలిక దశగా మాత్రమే పరిగణించాలి. మార్పిడి పనితీరు కోసం మూత్రపిండ మార్పిడి తరువాత, రోగి మూత్రపిండ వైఫల్యంతో పూర్తిగా నయమవుతుంది. డయాబెటిక్ నెఫ్రోపతీ స్థిరీకరించబడుతోంది, రోగి మనుగడ పెరుగుతోంది.
డయాబెటిస్ కోసం మూత్రపిండ మార్పిడిని ప్లాన్ చేసేటప్పుడు, శస్త్రచికిత్స సమయంలో లేదా తరువాత రోగికి హృదయనాళ ప్రమాదం (గుండెపోటు లేదా స్ట్రోక్) వచ్చే అవకాశం ఎంత ఉందో అంచనా వేయడానికి వైద్యులు ప్రయత్నిస్తున్నారు. ఇందుకోసం, రోగి వివిధ పరీక్షలకు లోనవుతాడు, వీటిలో ఒక లోడ్తో ECG ఉంటుంది.
తరచుగా ఈ పరీక్షల ఫలితాలు గుండె మరియు / లేదా మెదడును పోషించే నాళాలు అథెరోస్క్లెరోసిస్ ద్వారా చాలా ప్రభావితమవుతాయని చూపుతాయి. వివరాల కోసం “మూత్రపిండ ధమని స్టెనోసిస్” కథనాన్ని చూడండి. ఈ సందర్భంలో, మూత్రపిండ మార్పిడికి ముందు, ఈ నాళాల పేటెన్సీని శస్త్రచికిత్స ద్వారా పునరుద్ధరించడం మంచిది.
నేను ఎప్పటికీ డయాబెటిస్ నుండి బయటపడగలనా?
అనారోగ్య గణాంకాలు ప్రతి సంవత్సరం విచారంగా ఉన్నాయి! మన దేశంలో పది మందిలో ఒకరికి డయాబెటిస్ ఉందని రష్యన్ డయాబెటిస్ అసోసియేషన్ పేర్కొంది. కానీ క్రూరమైన నిజం ఏమిటంటే, ఇది వ్యాధిని భయపెట్టేది కాదు, కానీ దాని సమస్యలు మరియు జీవనశైలికి దారితీస్తుంది. ఈ వ్యాధిని ఎలా అధిగమించాలో ఒక ఇంటర్వ్యూలో చెప్పబడింది. మరింత తెలుసుకోండి. "
డయాబెటిక్ నెఫ్రోపతి: ఇది ఏమిటి?
డయాబెటిక్ నెఫ్రోపతీ (డిఎన్) అనేది మూత్రపిండాల పనితీరు యొక్క పాథాలజీ, ఇది డయాబెటిస్ యొక్క చివరి సమస్యగా అభివృద్ధి చెందింది.DN ఫలితంగా, మూత్రపిండాల వడపోత సామర్థ్యాలు తగ్గుతాయి, ఇది నెఫ్రోటిక్ సిండ్రోమ్కు దారితీస్తుంది మరియు తరువాత మూత్రపిండ వైఫల్యానికి దారితీస్తుంది.
ఆరోగ్యకరమైన మూత్రపిండాలు మరియు డయాబెటిక్ నెఫ్రోపతీ
అంతేకాక, ఇన్సులిన్-ఆధారిత మధుమేహంతో బాధపడుతున్న వారి కంటే పురుషులు మరియు ఇన్సులిన్-ఆధారిత మధుమేహ వ్యాధిగ్రస్తులు ఎక్కువగా ఉన్నారు. వ్యాధి యొక్క అభివృద్ధి యొక్క శిఖరం దీర్ఘకాలిక మూత్రపిండ వైఫల్యం (CRF) యొక్క దశకు మారడం, ఇది సాధారణంగా 15-20 సంవత్సరాల మధుమేహానికి సంభవిస్తుంది.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధికి మూలకారణాన్ని ఉదహరిస్తూ, దీర్ఘకాలిక హైపర్గ్లైసీమియా తరచుగా ప్రస్తావించబడుతుంది. ధమనుల రక్తపోటుతో కలిపి. నిజానికి, ఈ వ్యాధి ఎల్లప్పుడూ మధుమేహం యొక్క పరిణామం కాదు.
డయాబెటిక్ నెఫ్రోపతీ అనేది మూత్రపిండ కణజాలం యొక్క పుండు, ఇది మధుమేహం యొక్క కోర్సును క్లిష్టతరం చేస్తుంది. టైప్ 1 డయాబెటిస్కు మరింత విలక్షణమైనది, కౌమారదశలో వ్యాధి యొక్క ఆగమనం సమస్యల యొక్క వేగవంతమైన అభివృద్ధి యొక్క గరిష్ట ప్రమాదాన్ని నిర్ణయిస్తుంది. వ్యాధి యొక్క వ్యవధి మూత్రపిండ కణజాలానికి నష్టం యొక్క స్థాయిని కూడా ప్రభావితం చేస్తుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధి మధుమేహం యొక్క వ్యక్తీకరణలను నాటకీయంగా మారుస్తుంది. ఇది రోగి యొక్క స్థితిలో పదునైన క్షీణతకు కారణమవుతుంది, మరణానికి ప్రత్యక్ష కారణం కావచ్చు.
స్థిరమైన పర్యవేక్షణ, సకాలంలో చికిత్స మరియు దాని ప్రభావాన్ని పర్యవేక్షించడం మాత్రమే ఈ ప్రక్రియ యొక్క పురోగతిని నెమ్మదిస్తుంది.
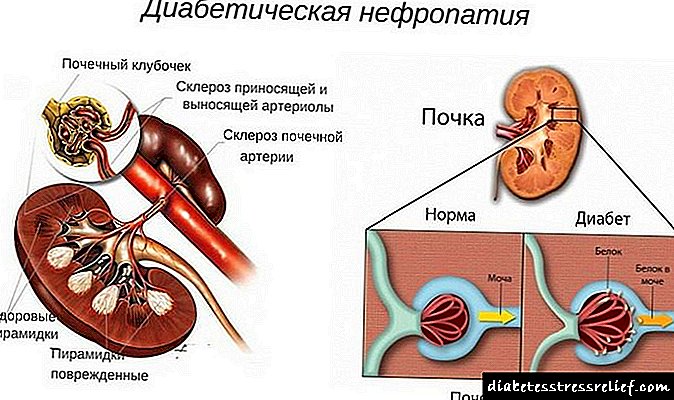
మూలం మరియు అభివృద్ధి యొక్క విధానాలు
మూత్రపిండాల యొక్క చిన్న ధమనులకు దెబ్బతినడం వల్ల నెఫ్రోపతీ యొక్క వ్యాధికారకత ఏర్పడుతుంది. లోపలి ఉపరితలం (ఎండోథెలియం) నుండి నాళాలను కప్పి ఉంచే ఎపిథీలియంలో పెరుగుదల ఉంది, వాస్కులర్ గ్లోమెరులి (బేస్మెంట్ మెమ్బ్రేన్) యొక్క పొర గట్టిపడటం. కేశనాళికల యొక్క స్థానిక విస్తరణ (మైక్రోఅన్యూరిజమ్స్) సంభవిస్తుంది. ఇంటర్కాపిల్లరీ ఖాళీలు ప్రోటీన్లు మరియు చక్కెరల (గ్లైకోప్రొటీన్లు) అణువులతో నిండి ఉంటాయి, బంధన కణజాలం పెరుగుతుంది. ఈ దృగ్విషయాలు గ్లోమెరులోస్క్లెరోసిస్ అభివృద్ధికి దారితీస్తాయి.
చాలా సందర్భాలలో, విస్తరించిన రూపం అభివృద్ధి చెందుతుంది. ఇది బేస్మెంట్ పొర యొక్క ఏకరీతి గట్టిపడటం ద్వారా వర్గీకరించబడుతుంది. పాథాలజీ చాలా కాలం పాటు అభివృద్ధి చెందుతుంది, అరుదుగా వైద్యపరంగా వ్యక్తమయ్యే మూత్రపిండ వైఫల్యానికి దారితీస్తుంది. ఈ ప్రక్రియ యొక్క విలక్షణమైన లక్షణం డయాబెటిస్ మెల్లిటస్లో మాత్రమే కాకుండా, ఇతర వ్యాధులలో కూడా అభివృద్ధి చెందుతుంది, ఇవి మూత్రపిండ నాళాలు (రక్తపోటు) దెబ్బతినడం ద్వారా వర్గీకరించబడతాయి.
నోడ్యులర్ రూపం తక్కువ సాధారణం, టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క మరింత లక్షణం, వ్యాధి యొక్క స్వల్ప కాలంతో కూడా సంభవిస్తుంది మరియు వేగంగా అభివృద్ధి చెందుతుంది. కేశనాళికల యొక్క పరిమిత (నోడ్యూల్స్ రూపంలో) గాయం గమనించబడుతుంది, ఓడ యొక్క ల్యూమన్ తగ్గుతుంది మరియు అనూరిజమ్స్ యొక్క నిర్మాణ పునర్నిర్మాణం అభివృద్ధి చెందుతుంది. ఇది కోలుకోలేని రక్త ప్రవాహ ఆటంకాలను సృష్టిస్తుంది.
ఇంటర్నేషనల్ క్లాసిఫికేషన్ ఆఫ్ డిసీజ్ రివిజన్ 10 లో విస్తారమైన మార్పులు, మూత్రపిండ కణజాలం యొక్క ఇంట్రావాస్కులర్ స్క్లెరోసిస్ మరియు కిమ్మెల్స్టిల్-విల్సన్ సిండ్రోమ్ అని పిలువబడే నాడ్యులర్ వేరియంట్ కొరకు ప్రత్యేక ఐసిడి 10 సంకేతాలు ఉన్నాయి. ఏదేమైనా, ఈ సిండ్రోమ్ క్రింద సాంప్రదాయ దేశీయ నెఫ్రాలజీ డయాబెటిస్లో అన్ని మూత్రపిండాల నష్టాన్ని సూచిస్తుంది.
డయాబెటిస్తో, గ్లోమెరులి యొక్క అన్ని నిర్మాణాలు ప్రభావితమవుతాయి, ఇది క్రమంగా మూత్రపిండాల యొక్క ప్రధాన పనితీరును ఉల్లంఘించడానికి దారితీస్తుంది - మూత్ర వడపోత
డయాబెటిస్లో నెఫ్రోపతీ కూడా గ్లోమెరులికి రక్తాన్ని తీసుకువెళ్ళే మధ్య తరహా ధమనుల నాళాలకు నష్టం, నాళాల మధ్య ఖాళీలలో స్క్లెరోటిక్ ప్రక్రియల అభివృద్ధి ద్వారా కూడా వర్గీకరించబడుతుంది. గ్లోమెరులి వంటి మూత్రపిండ గొట్టాలు సాధ్యతను కోల్పోతాయి. సాధారణంగా, రక్త ప్లాస్మా యొక్క వడపోత యొక్క ఉల్లంఘన అభివృద్ధి చెందుతుంది మరియు మూత్రపిండాల లోపల మూత్రం యొక్క ప్రవాహం మరింత తీవ్రమవుతుంది.
సంభవించిన స్వభావం
Medicine షధం యొక్క అభివృద్ధిలో ఈ దశలో డయాబెటిక్ నెఫ్రోపతి యొక్క కారణాల గురించి ఖచ్చితమైన వాస్తవాలు లేవు. మూత్రపిండాల సమస్యలు రక్తంలో గ్లూకోజ్ స్థాయికి నేరుగా సంబంధం కలిగి లేనప్పటికీ, మూత్రపిండ మార్పిడి కోసం వెయిటింగ్ లిస్టులో ఉన్న డయాబెటిక్ రోగులలో అధిక శాతం మంది ఉన్నారు. కొన్ని సందర్భాల్లో, డయాబెటిస్ అటువంటి పరిస్థితులను అభివృద్ధి చేయదు, కాబట్టి డయాబెటిక్ నెఫ్రోపతీ సంభవించడానికి అనేక సిద్ధాంతాలు ఉన్నాయి.
వ్యాధి అభివృద్ధి యొక్క శాస్త్రీయ సిద్ధాంతాలు:
- జన్యు సిద్ధాంతం.డయాబెటిస్ మెల్లిటస్ యొక్క లక్షణం హేమోడైనమిక్ మరియు మెటబాలిక్ డిజార్డర్స్ ప్రభావంతో ఒక నిర్దిష్ట జన్యు సిద్ధత ఉన్నవారు కిడ్నీ పాథాలజీలను అభివృద్ధి చేస్తారు.
- జీవక్రియ సిద్ధాంతం. సాధారణ రక్తంలో చక్కెర (హైపర్గ్లైసీమియా) యొక్క శాశ్వత లేదా సుదీర్ఘమైన, కేశనాళికలలో జీవరసాయన ఆటంకాలను రేకెత్తిస్తుంది. ఇది శరీరంలో కోలుకోలేని ప్రక్రియలకు దారితీస్తుంది, ముఖ్యంగా, మూత్రపిండ కణజాలం దెబ్బతింటుంది.
- హిమోడైనమిక్ సిద్ధాంతం. డయాబెటిస్ మెల్లిటస్లో, మూత్రపిండాలలో రక్త ప్రవాహం బలహీనపడుతుంది, ఇది ఇంట్రాకావిటరీ హైపర్టెన్షన్ ఏర్పడటానికి దారితీస్తుంది. ప్రారంభ దశలో, హైపర్ ఫిల్ట్రేషన్ ఏర్పడుతుంది (పెరిగిన మూత్రం ఏర్పడుతుంది), అయితే ఈ పరిస్థితి త్వరగా పనిచేయకపోవడం వల్ల బంధన కణజాలం ద్వారా గద్యాలై నిరోధించబడతాయి.
 దీర్ఘకాలిక హైపర్గ్లైసీమియా, అనియంత్రిత మందులు, ధూమపానం మరియు ఇతర చెడు అలవాట్లతో పాటు, సమీప అవయవాలలో పోషణ, అధిక బరువు మరియు తాపజనక ప్రక్రియలలో లోపాలు (ఉదాహరణకు, జన్యుసంబంధ వ్యవస్థ యొక్క ఇన్ఫెక్షన్లు) పాథాలజీ అభివృద్ధిని ప్రోత్సహిస్తాయి.
దీర్ఘకాలిక హైపర్గ్లైసీమియా, అనియంత్రిత మందులు, ధూమపానం మరియు ఇతర చెడు అలవాట్లతో పాటు, సమీప అవయవాలలో పోషణ, అధిక బరువు మరియు తాపజనక ప్రక్రియలలో లోపాలు (ఉదాహరణకు, జన్యుసంబంధ వ్యవస్థ యొక్క ఇన్ఫెక్షన్లు) పాథాలజీ అభివృద్ధిని ప్రోత్సహిస్తాయి.
మహిళల కంటే పురుషులు ఈ రకమైన పాథాలజీని ఏర్పరుస్తారని కూడా తెలుసు. జన్యుసంబంధ వ్యవస్థ యొక్క శరీర నిర్మాణ సంబంధమైన నిర్మాణం ద్వారా, అలాగే వ్యాధి చికిత్సలో వైద్యుడికి సిఫారసును తక్కువ మనస్సాక్షిగా అమలు చేయడం ద్వారా దీనిని వివరించవచ్చు.
డయాబెటిక్ నెఫ్రోపతీకి ప్రమాద కారకాలు
వ్యాధి యొక్క అభివ్యక్తికి ప్రధాన కారణాలు అంతర్గత వ్యవస్థల పనిలో వెతకాలి అనే వాస్తవం ఉన్నప్పటికీ, ఇతర కారకాలు అటువంటి పాథాలజీని అభివృద్ధి చేసే ప్రమాదాన్ని పెంచుతాయి. డయాబెటిక్ రోగులను నిర్వహించేటప్పుడు, చాలా మంది వైద్యులు వారు జన్యుసంబంధ వ్యవస్థ యొక్క పరిస్థితిని పర్యవేక్షించాలని మరియు ఇరుకైన నిపుణులతో (నెఫ్రోలాజిస్ట్, యూరాలజిస్ట్ మరియు ఇతరులు) క్రమం తప్పకుండా పరీక్షలు నిర్వహించాలని సిఫార్సు చేస్తారు.
వ్యాధి అభివృద్ధికి దోహదపడే అంశాలు:
- రెగ్యులర్ మరియు అనియంత్రిత అధిక రక్త చక్కెర,
- అదనపు సమస్యలకు కూడా దారితీయని రక్తహీనత (వయోజన రోగులలో హిమోగ్లోబిన్ స్థాయి 130 కన్నా తక్కువ),
- అధిక రక్తపోటు, రక్తపోటు దాడులు,
- రక్తంలో కొలెస్ట్రాల్ మరియు ట్రైగ్లిజరైడ్లు పెరిగాయి,
- ధూమపానం మరియు మద్యం (మాదకద్రవ్యాల దుర్వినియోగం).


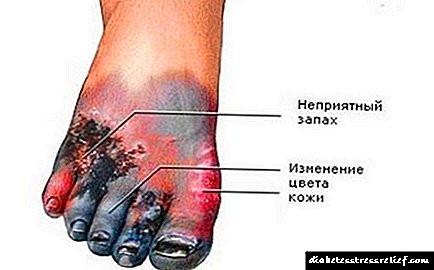
వ్యాధి లక్షణాలు
ప్రారంభ దశలో ఒక వ్యాధి యొక్క నిర్వచనం సురక్షితంగా చికిత్స నిర్వహించడానికి సహాయపడుతుంది, అయితే సమస్య వ్యాధి యొక్క లక్షణ లక్షణం కాదు. అదనంగా, కొన్ని సూచికలు ఇతర ఆరోగ్య సమస్యలను సూచిస్తాయి. ముఖ్యంగా, డయాబెటిక్ నెఫ్రోపతీ యొక్క లక్షణాలు దీర్ఘకాలిక పైలోనెఫ్రిటిస్, గ్లోమెరులోనెఫ్రిటిస్ లేదా కిడ్నీ క్షయ వంటి వ్యాధులకు చాలా పోలి ఉంటాయి. ఈ వ్యాధులన్నింటినీ మూత్రపిండ పాథాలజీలుగా వర్గీకరించవచ్చు, కాబట్టి, ఖచ్చితమైన రోగ నిర్ధారణ కోసం, సమగ్ర పరీక్ష అవసరం.
- రక్తపోటులో స్థిరమైన పెరుగుదల - రక్తపోటు,
- దిగువ వెనుక భాగంలో అసౌకర్యం మరియు నొప్పి,
- వివిధ స్థాయిలలో రక్తహీనత, కొన్నిసార్లు గుప్త రూపంలో,
- జీర్ణ రుగ్మతలు, వికారం మరియు ఆకలి లేకపోవడం,
- అలసట, మగత మరియు సాధారణ బలహీనత,
- అవయవాలు మరియు ముఖం యొక్క వాపు, ముఖ్యంగా రోజు చివరిలో,
- చాలా మంది రోగులు పొడి చర్మం, దురద మరియు ముఖం మరియు శరీరంపై దద్దుర్లు గురించి ఫిర్యాదు చేస్తారు.
కొన్ని సందర్భాల్లో, లక్షణాలు డయాబెటిస్ మాదిరిగానే ఉండవచ్చు, కాబట్టి రోగులు వాటిపై శ్రద్ధ చూపరు. అన్ని మధుమేహ వ్యాధిగ్రస్తులు క్రమానుగతంగా వారి మూత్రంలో ప్రోటీన్ మరియు రక్తం ఉన్నట్లు చూపించే ప్రత్యేక స్క్రీనింగ్లను కలిగి ఉండాలని గమనించాలి. ఈ సూచికలు మూత్రపిండాల పనిచేయకపోవడం యొక్క లక్షణ సంకేతాలు, ఇవి సాధ్యమైనంత త్వరగా వ్యాధిని గుర్తించడంలో సహాయపడతాయి.
డయాబెటిక్ నెఫ్రోపతీ నిర్ధారణ
ప్రారంభ దశలో వ్యాధిని గుర్తించడం ఒక నిపుణుడిని సకాలంలో సంప్రదించడానికి సహాయపడుతుంది - నెఫ్రోలాజిస్ట్. రోగులలో మూత్రం మరియు రక్త పారామితులను నిర్ణయించడంలో సహాయపడే ప్రయోగశాల అధ్యయనాలతో పాటు, ప్రభావిత అవయవం యొక్క కణజాలాల యొక్క ప్రత్యేక వాయిద్య మరియు సూక్ష్మ అధ్యయనాలు విస్తృతంగా ఉపయోగించబడుతున్నాయి.ఖచ్చితమైన రోగ నిర్ధారణను నిర్ధారించడానికి, మీరు అనేక విధానాలను నిర్వహించాల్సి ఉంటుంది, వీటిలో వైవిధ్యత మరియు సముచితత వైద్యుడు నిర్ణయిస్తారు.
వ్యాధిని గుర్తించడానికి ఏది సహాయపడుతుంది:
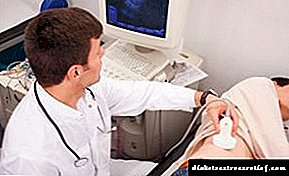
- మూత్రపిండాల అల్ట్రాసౌండ్ పరీక్ష. నొప్పిలేకుండా మరియు చాలా సమాచార పరీక్ష. అల్ట్రాసౌండ్ అవయవ అభివృద్ధికి సాధ్యమయ్యే పాథాలజీలను చూపిస్తుంది, మూత్రపిండ నాళాల పరిమాణం, ఆకారం మరియు స్థితిలో మార్పు.
- మూత్రపిండాల నాళాల డాప్లెరోగ్రఫీ. పేటెన్సీని నిర్ణయించడానికి మరియు సాధ్యమయ్యే పాథాలజీలు మరియు తాపజనక ప్రక్రియలను గుర్తించడానికి ఇది జరుగుతుంది.
- మూత్రపిండ కణజాలం యొక్క బయాప్సీ. ఇది స్థానిక అనస్థీషియా కింద జరుగుతుంది, సాధ్యమైన పాథాలజీలను గుర్తించడానికి డేటాను సూక్ష్మదర్శిని క్రింద పరిశీలిస్తారు.
డయాబెటిక్ నెఫ్రోపతి చికిత్స
ప్రధాన కార్యకలాపాలు రక్తంలో చక్కెరను సాధారణీకరించడం మరియు శరీరం యొక్క సాధారణ నిర్వహణ. డయాబెటిస్ మెల్లిటస్లో చాలా జీవక్రియ ప్రక్రియలు పూర్తిగా భిన్నంగా జరుగుతాయి, ఇది దృష్టి లోపం, వాస్కులర్ డ్యామేజ్ మరియు ఇతర లక్షణ సమస్యలకు దారితీస్తుంది. వ్యాధి యొక్క ప్రారంభ దశలలో, ఆహార పోషణ మరియు మధుమేహానికి పరిహారంతో పరిస్థితిని చక్కదిద్దడానికి నిజమైన అవకాశం ఉంది.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధికి నివారణ చర్యలు:
- రక్తపోటు స్థిరీకరణ,
- చక్కెర నియంత్రణ
- ఉప్పు మరియు ఆహారం ఆహారం,
- రక్త కొలెస్ట్రాల్ తగ్గించడం,
- చెడు అలవాట్లను వదులుకోవడం,
- సాధ్యమయ్యే శారీరక శ్రమ,
- మూత్రపిండాల పనితీరును ప్రభావితం చేసే మందులు తీసుకోవడానికి నిరాకరించడం,
- నెఫ్రోలాజిస్ట్ను క్రమం తప్పకుండా సందర్శించడం మరియు పరీక్షించడం.
లక్షణ లక్షణాలు కనిపించినప్పుడు, నివారణ చర్యలు మాత్రమే సరిపోవు, కాబట్టి మీరు ఖచ్చితంగా తగిన వైద్యుల గురించి మీ వైద్యుడిని సంప్రదించాలి. అదనంగా, చికిత్స యొక్క ప్రభావాన్ని ధృవీకరించడానికి మూత్రం మరియు రక్త గణనలను పర్యవేక్షించడం అవసరం.
మందులు ఉన్నాయి:
- యాంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ (ACE) ఇన్హిబిటర్లను తీసుకోవడం. వీటిలో ఎనాలాప్రిల్, రామిప్రిల్ మరియు థ్రాండోలాప్రిల్ వంటి మందులు ఉన్నాయి.
- ప్రత్యేక యాంజియోటెన్సిన్ రిసెప్టర్ విరోధులు (ARA). అత్యంత ప్రాచుర్యం పొందిన వాటిలో: ఇర్బెసార్టన్, వల్సార్టన్, లోసార్టన్.
- హృదయనాళ వ్యవస్థను నిర్వహించడానికి, రక్త కూర్పు యొక్క లిపిడ్ స్పెక్ట్రంను సాధారణీకరించే ఏజెంట్లను ఉపయోగిస్తారు.
- తీవ్రమైన మూత్రపిండాల దెబ్బతినడంతో, నిర్విషీకరణ మందులు, సోర్బెంట్లు మరియు యాంటీ అజోటెమిక్ ఏజెంట్లను తీసుకోవడం మంచిది.
- హిమోగ్లోబిన్ స్థాయిని పెంచడానికి, ప్రత్యేక drugs షధాలను, అలాగే కొన్ని ప్రత్యామ్నాయ పద్ధతులను ఉపయోగిస్తారు. ప్రిస్క్రిప్షన్ వాడకం మీ వైద్యుడితో అంగీకరించాలి.
- మూత్రవిసర్జనకు వ్యతిరేకంగా పోరాటంలో మూత్రవిసర్జన సహాయపడుతుంది, అలాగే వినియోగించే ద్రవం మొత్తాన్ని తగ్గిస్తుంది.




ఈ నిధులు దైహిక మరియు ఇంట్రాక్రానియల్ రక్తపోటును సాధారణీకరిస్తాయి, రక్తపోటును తగ్గిస్తాయి మరియు వ్యాధి యొక్క పురోగతిని నెమ్మదిస్తాయి. మెడికల్ థెరపీ మాత్రమే సరిపోకపోతే, మూత్రపిండాల మద్దతు యొక్క ఎక్కువ కార్డినల్ పద్ధతుల సమస్య పరిష్కరించబడుతుంది.
ఆలస్య చికిత్స
ప్రారంభ మూత్రపిండ వైఫల్యం యొక్క సాధారణ లక్షణాలు క్షీణిస్తున్న ప్రయోగశాల పరీక్షలు మాత్రమే కాదు, రోగి యొక్క పరిస్థితి కూడా. డయాబెటిక్ నెఫ్రోపతీ యొక్క చివరి దశలలో, మూత్రపిండాల పనితీరు చాలా బలహీనపడింది, కాబట్టి సమస్యకు ఇతర పరిష్కారాలను పరిగణనలోకి తీసుకోవడం అవసరం.
కార్డినల్ పద్ధతులు:
- హిమోడయాలసిస్ లేదా కృత్రిమ మూత్రపిండము. శరీరం నుండి క్షయం ఉత్పత్తులను తొలగించడానికి సహాయపడుతుంది. ఈ విధానం ఒక రోజు తర్వాత పునరావృతమవుతుంది, ఇటువంటి సహాయక చికిత్స రోగి ఈ రోగ నిర్ధారణతో ఎక్కువ కాలం జీవించడానికి సహాయపడుతుంది.
- పెరిటోనియల్ డయాలసిస్. హార్డ్వేర్ హిమోడయాలసిస్ కంటే కొంచెం భిన్నమైన సూత్రం. ఇటువంటి విధానం కొంచెం తక్కువ తరచుగా జరుగుతుంది (ప్రతి మూడు నుండి ఐదు రోజులకు ఒకసారి) మరియు అధునాతన వైద్య పరికరాలు అవసరం లేదు.
- కిడ్నీ మార్పిడి. రోగికి దాత అవయవం మార్పిడి. సమర్థవంతంగా ఆపరేషన్, దురదృష్టవశాత్తు, మన దేశంలో చాలా సాధారణం కాదు.
వ్యాధి యొక్క తరువాతి దశలలో, రోగులకు ఇన్సులిన్ అవసరాలు తగ్గుతాయి.ఇది వ్యాధి పురోగతికి భయంకరమైన సంకేతం. అందుకే రక్తంలో చక్కెర సాధారణ స్థాయిని నిర్వహించడం చాలా ముఖ్యం. ఈ దశలో, ఇన్సులిన్-ఆధారపడని రోగులు కూడా తగిన చికిత్సకు బదిలీ చేయబడతారు.
డయాబెటిక్ నెఫ్రోపతీకి రోగ నిర్ధారణ
డయాబెటిక్ నెఫ్రోపతీ నివారణ మరియు చికిత్స కోసం ప్రత్యేకంగా రూపొందించిన జోక్యం ఉన్నప్పటికీ, చాలా మంది మధుమేహ వ్యాధిగ్రస్తులు ఈ వ్యాధి యొక్క తీవ్రమైన పరిణామాలను ఎదుర్కొంటారు. కొన్ని సందర్భాల్లో, రోగి యొక్క ప్రాణాలను కాపాడటానికి ఏకైక మార్గం దాత మూత్రపిండ మార్పిడి. ఇటువంటి కార్యకలాపాలకు అనేక లక్షణాలు, సుదీర్ఘ పునరావాస కాలం మరియు అధిక వ్యయం ఉన్నాయి. అదనంగా, నెఫ్రోపతీ యొక్క పున development అభివృద్ధి ప్రమాదం చాలా ఎక్కువగా ఉంది, కాబట్టి వ్యాధి యొక్క అధునాతన దశకు మారడానికి అనుమతించకపోవడమే మంచిది.
డయాబెటిక్ నెఫ్రోపతీతో బాధపడుతున్న రోగులకు రోగ నిరూపణ చాలా అనుకూలంగా ఉంటుంది. ఈ వ్యాధి చాలా నెమ్మదిగా అభివృద్ధి చెందుతుంది, మరియు మీరు డాక్టర్ సిఫారసులను పాటించి, రక్తంలో చక్కెరను నియంత్రిస్తే, రోగులకు అలాంటి సమస్యల గురించి కూడా తెలియకపోవచ్చు.
డయాబెటిస్ మెల్లిటస్లో నెఫ్రోపతీ చాలా తరచుగా సంభవిస్తుంది, అయితే అటువంటి పాథాలజీ యొక్క కారణాల యొక్క ఖచ్చితమైన నిర్ణయం ఎవరికీ తెలియదు. రక్తంలో చక్కెర స్థాయిలు పెరగడంతో, మూత్రపిండ వైఫల్యం ఎక్కువగా అభివృద్ధి చెందుతుందని, అదనపు రెచ్చగొట్టే కారకాలు దీనికి దోహదం చేస్తాయని తెలుసు. తీవ్రమైన మూత్రపిండ వైఫల్యం మరియు మరణ ప్రమాదాన్ని మినహాయించడానికి, మూత్ర స్థాయిలను పర్యవేక్షించడం అవసరం, అలాగే రక్తంలో చక్కెరను సాధారణీకరించడానికి నిర్వహణ చికిత్సను ఉపయోగించడం అవసరం.
డయాబెటిస్లో కిడ్నీ దెబ్బతినడానికి కారణాలు
 డయాబెటిక్ కిడ్నీ నెఫ్రోపతీకి దారితీసే ప్రధాన కారకం ఇన్కమింగ్ మరియు అవుట్గోయింగ్ మూత్రపిండ గ్లోమెరులర్ ధమనుల యొక్క స్వరంలో అసమతుల్యత. సాధారణ స్థితిలో, ధమనుల ఎఫెరెంట్ కంటే రెండు రెట్లు వెడల్పుగా ఉంటుంది, ఇది గ్లోమెరులస్ లోపల ఒత్తిడిని సృష్టిస్తుంది, ప్రాధమిక మూత్రం ఏర్పడటంతో రక్త వడపోతను ప్రోత్సహిస్తుంది.
డయాబెటిక్ కిడ్నీ నెఫ్రోపతీకి దారితీసే ప్రధాన కారకం ఇన్కమింగ్ మరియు అవుట్గోయింగ్ మూత్రపిండ గ్లోమెరులర్ ధమనుల యొక్క స్వరంలో అసమతుల్యత. సాధారణ స్థితిలో, ధమనుల ఎఫెరెంట్ కంటే రెండు రెట్లు వెడల్పుగా ఉంటుంది, ఇది గ్లోమెరులస్ లోపల ఒత్తిడిని సృష్టిస్తుంది, ప్రాధమిక మూత్రం ఏర్పడటంతో రక్త వడపోతను ప్రోత్సహిస్తుంది.
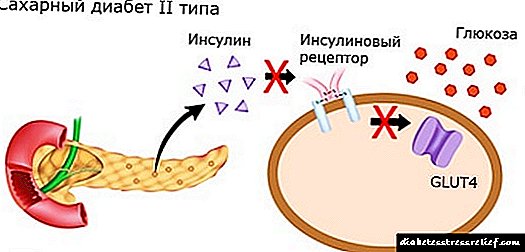
డయాబెటిస్ మెల్లిటస్ (హైపర్గ్లైసీమియా) లోని ఎక్స్ఛేంజ్ డిజార్డర్స్ రక్త నాళాల బలం మరియు స్థితిస్థాపకత కోల్పోవడానికి దోహదం చేస్తాయి. అలాగే, రక్తంలో అధిక స్థాయి గ్లూకోజ్ రక్తప్రవాహంలోకి కణజాల ద్రవం స్థిరంగా ప్రవహిస్తుంది, ఇది తీసుకువచ్చే నాళాల విస్తరణకు దారితీస్తుంది, మరియు నిర్వహిస్తున్నవారు వాటి వ్యాసం లేదా ఇరుకైనవి కూడా కలిగి ఉంటారు.
గ్లోమెరులస్ లోపల, ఒత్తిడి పెరుగుతుంది, ఇది చివరికి పనిచేసే మూత్రపిండ గ్లోమెరులి యొక్క నాశనానికి దారితీస్తుంది మరియు వాటి అనుసంధాన కణజాలంతో భర్తీ చేయబడుతుంది. ఎలివేటెడ్ ప్రెజర్ సమ్మేళనాల గ్లోమెరులి గుండా వెళుతుంది, వీటికి అవి సాధారణంగా పారగమ్యంగా ఉండవు: ప్రోటీన్లు, లిపిడ్లు, రక్త కణాలు.
డయాబెటిక్ నెఫ్రోపతీకి అధిక రక్తపోటు సహాయపడుతుంది. నిరంతరం పెరిగిన ఒత్తిడితో, ప్రోటీన్యూరియా యొక్క లక్షణాలు పెరుగుతాయి మరియు మూత్రపిండాల లోపల వడపోత తగ్గుతుంది, ఇది మూత్రపిండ వైఫల్యం యొక్క పురోగతికి దారితీస్తుంది.
డయాబెటిస్లో నెఫ్రోపతీకి దోహదం చేసే కారణాలలో ఒకటి ఆహారంలో అధిక ప్రోటీన్ కలిగిన ఆహారం. ఈ సందర్భంలో, శరీరంలో ఈ క్రింది రోగలక్షణ ప్రక్రియలు అభివృద్ధి చెందుతాయి:
- గ్లోమెరులిలో, ఒత్తిడి పెరుగుతుంది మరియు వడపోత పెరుగుతుంది.
- మూత్రపిండ కణజాలంలో మూత్ర ప్రోటీన్ విసర్జన మరియు ప్రోటీన్ నిక్షేపణ పెరుగుతోంది.
- రక్తం యొక్క లిపిడ్ స్పెక్ట్రం మారుతుంది.
- నత్రజని సమ్మేళనాలు పెరగడం వల్ల అసిడోసిస్ అభివృద్ధి చెందుతుంది.
- గ్లోమెరులోస్క్లెరోసిస్ను వేగవంతం చేసే వృద్ధి కారకాల చర్య పెరుగుతుంది.
డయాబెటిక్ నెఫ్రిటిస్ అధిక రక్తంలో చక్కెర నేపథ్యంలో అభివృద్ధి చెందుతుంది. హైపర్గ్లైసీమియా ఫ్రీ రాడికల్స్ ద్వారా రక్త నాళాలకు అధిక నష్టం కలిగించడమే కాక, యాంటీఆక్సిడెంట్ ప్రోటీన్ల గ్లైకేషన్ వల్ల రక్షణ లక్షణాలను తగ్గిస్తుంది.
ఈ సందర్భంలో, మూత్రపిండాలు ఆక్సీకరణ ఒత్తిడికి పెరిగిన సున్నితత్వం కలిగిన అవయవాలకు చెందినవి.
నెఫ్రోపతి లక్షణాలు
 డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ వ్యక్తీకరణలు మరియు దశల వారీగా వర్గీకరణ మూత్రపిండ కణజాలం యొక్క విధ్వంసం యొక్క పురోగతిని మరియు రక్తం నుండి విష పదార్థాలను తొలగించే వారి సామర్థ్యాన్ని తగ్గిస్తుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ వ్యక్తీకరణలు మరియు దశల వారీగా వర్గీకరణ మూత్రపిండ కణజాలం యొక్క విధ్వంసం యొక్క పురోగతిని మరియు రక్తం నుండి విష పదార్థాలను తొలగించే వారి సామర్థ్యాన్ని తగ్గిస్తుంది.
మొదటి దశలో మూత్రపిండాల పనితీరు పెరుగుతుంది - మూత్ర వడపోత రేటు 20-40% పెరుగుతుంది మరియు మూత్రపిండాలకు రక్త సరఫరా పెరిగింది. డయాబెటిక్ నెఫ్రోపతీ యొక్క ఈ దశలో క్లినికల్ సంకేతాలు లేవు, మరియు గ్లైసెమియా సాధారణ స్థితికి చేరుకోవడంతో మూత్రపిండాలలో మార్పులు తిరగబడతాయి.
రెండవ దశలో, మూత్రపిండ కణజాలంలో నిర్మాణాత్మక మార్పులు ప్రారంభమవుతాయి: గ్లోమెరులర్ బేస్మెంట్ పొర చిక్కగా మరియు అతిచిన్న ప్రోటీన్ అణువులకు పారగమ్యమవుతుంది. వ్యాధి లక్షణాలు లేవు, మూత్ర పరీక్షలు సాధారణం, రక్తపోటు మారదు.
మైక్రోఅల్బుమినూరియా యొక్క దశ యొక్క డయాబెటిక్ నెఫ్రోపతీ రోజువారీ 30 నుండి 300 మి.గ్రా మొత్తంలో అల్బుమిన్ విడుదల చేయడం ద్వారా వ్యక్తమవుతుంది. టైప్ 1 డయాబెటిస్లో, ఇది వ్యాధి ప్రారంభమైన 3-5 సంవత్సరాల తరువాత సంభవిస్తుంది మరియు టైప్ 2 డయాబెటిస్లో నెఫ్రిటిస్ మొదటి నుండి మూత్రంలో ప్రోటీన్ కనిపించడంతో పాటు వస్తుంది.
ప్రోటీన్ కోసం మూత్రపిండాల గ్లోమెరులి యొక్క పెరిగిన పారగమ్యత అటువంటి పరిస్థితులతో ముడిపడి ఉంటుంది:
- పేలవమైన డయాబెటిస్ పరిహారం.
- అధిక రక్తపోటు.
- అధిక రక్త కొలెస్ట్రాల్.
- మైక్రో మరియు మాక్రోయాంగియోపతీలు.
ఈ దశలో గ్లైసెమియా మరియు రక్తపోటు యొక్క లక్ష్య సూచికల యొక్క స్థిరమైన నిర్వహణ సాధించినట్లయితే, మూత్రపిండ హిమోడైనమిక్స్ మరియు వాస్కులర్ పారగమ్యత యొక్క స్థితిని ఇప్పటికీ సాధారణ స్థితికి తీసుకురావచ్చు.
నాల్గవ దశ రోజుకు 300 మి.గ్రా కంటే ఎక్కువ ప్రోటీన్యూరియా. ఇది 15 సంవత్సరాల అనారోగ్యం తరువాత మధుమేహం ఉన్న రోగులలో సంభవిస్తుంది. గ్లోమెరులర్ వడపోత ప్రతి నెలా తగ్గుతుంది, ఇది 5-7 సంవత్సరాల తరువాత టెర్మినల్ మూత్రపిండ వైఫల్యానికి దారితీస్తుంది. ఈ దశలో డయాబెటిక్ నెఫ్రోపతీ యొక్క లక్షణాలు అధిక రక్తపోటు మరియు వాస్కులర్ దెబ్బతినడంతో సంబంధం కలిగి ఉంటాయి.
రోగనిరోధక లేదా బ్యాక్టీరియా మూలానికి చెందిన డయాబెటిక్ నెఫ్రోపతి మరియు నెఫ్రిటిస్ యొక్క అవకలన నిర్ధారణ, మూత్రంలో ల్యూకోసైట్లు మరియు ఎర్ర రక్త కణాలు కనిపించడంతో నెఫ్రిటిస్ సంభవిస్తుందనే వాస్తవం మరియు అల్బుమినూరియాతో మాత్రమే డయాబెటిక్ నెఫ్రోపతి.
నెఫ్రోటిక్ సిండ్రోమ్ యొక్క రోగ నిర్ధారణ రక్త ప్రోటీన్ మరియు అధిక కొలెస్ట్రాల్, తక్కువ సాంద్రత కలిగిన లిపోప్రొటీన్ల తగ్గుదలని కూడా తెలుపుతుంది.
డయాబెటిక్ నెఫ్రోపతీలోని ఎడెమా మూత్రవిసర్జనకు నిరోధకతను కలిగి ఉంటుంది. ఇవి మొదట్లో ముఖం మరియు దిగువ కాలు మీద మాత్రమే కనిపిస్తాయి, తరువాత ఉదర మరియు ఛాతీ కుహరానికి, అలాగే పెరికార్డియల్ శాక్ వరకు విస్తరిస్తాయి. రోగులు బలహీనత, వికారం, breath పిరి, గుండె ఆగిపోవడం వంటి వాటికి చేరుకుంటారు.
నియమం ప్రకారం, డయాబెటిక్ నెఫ్రోపతి రెటినోపతి, పాలీన్యూరోపతి మరియు కొరోనరీ హార్ట్ డిసీజ్లతో కలిపి సంభవిస్తుంది. అటానమిక్ న్యూరోపతి మయోకార్డియల్ ఇన్ఫార్క్షన్, మూత్రాశయం యొక్క అటోనీ, ఆర్థోస్టాటిక్ హైపోటెన్షన్ మరియు అంగస్తంభన యొక్క నొప్పిలేకుండా రూపానికి దారితీస్తుంది. గ్లోమెరులిలో 50% కంటే ఎక్కువ నాశనం అయినందున ఈ దశను తిరిగి మార్చలేనిదిగా భావిస్తారు.
డయాబెటిక్ నెఫ్రోపతీ యొక్క వర్గీకరణ చివరి ఐదవ దశను యురేమిక్ గా వేరు చేస్తుంది. విషపూరిత నత్రజని సమ్మేళనాల రక్తంలో పెరుగుదల - క్రియేటినిన్ మరియు యూరియా, పొటాషియం తగ్గడం మరియు సీరం ఫాస్ఫేట్ల పెరుగుదల, గ్లోమెరులర్ వడపోత రేటు తగ్గడం ద్వారా దీర్ఘకాలిక మూత్రపిండ వైఫల్యం వ్యక్తమవుతుంది.
మూత్రపిండ వైఫల్యం దశలో డయాబెటిక్ నెఫ్రోపతీ యొక్క లక్షణం క్రింది లక్షణాలు:
- ప్రగతిశీల ధమనుల రక్తపోటు.
- తీవ్రమైన ఎడెమాటస్ సిండ్రోమ్.
- Breath పిరి, టాచీకార్డియా.
- పల్మనరీ ఎడెమా యొక్క సంకేతాలు.
- మధుమేహంలో నిరంతర తీవ్రమైన రక్తహీనత.
- ఆస్టియోపొరోసిస్.
గ్లోమెరులర్ వడపోత 7-10 ml / min స్థాయికి తగ్గితే, అప్పుడు మత్తు సంకేతాలు చర్మం దురద, వాంతులు, ధ్వనించే శ్వాస.
పెరికార్డియల్ ఘర్షణ శబ్దం యొక్క నిర్ధారణ టెర్మినల్ దశకు విలక్షణమైనది మరియు డయాలసిస్ ఉపకరణం మరియు మూత్రపిండ మార్పిడికి రోగికి తక్షణ సంబంధం అవసరం.
డయాబెటిస్లో నెఫ్రోపతీని గుర్తించే పద్ధతులు
 గ్లోమెరులర్ వడపోత రేటు, ప్రోటీన్, తెల్ల రక్త కణాలు మరియు ఎర్ర రక్త కణాల ఉనికి, అలాగే రక్తంలో క్రియేటినిన్ మరియు యూరియా యొక్క కంటెంట్ కోసం మూత్రం యొక్క విశ్లేషణ సమయంలో నెఫ్రోపతీ నిర్ధారణ జరుగుతుంది.
గ్లోమెరులర్ వడపోత రేటు, ప్రోటీన్, తెల్ల రక్త కణాలు మరియు ఎర్ర రక్త కణాల ఉనికి, అలాగే రక్తంలో క్రియేటినిన్ మరియు యూరియా యొక్క కంటెంట్ కోసం మూత్రం యొక్క విశ్లేషణ సమయంలో నెఫ్రోపతీ నిర్ధారణ జరుగుతుంది.
రోజువారీ మూత్రంలో క్రియేటినిన్ కంటెంట్ ద్వారా రెబెర్గ్-తరీవ్ విచ్ఛిన్నం ద్వారా డయాబెటిక్ నెఫ్రోపతీ యొక్క సంకేతాలను నిర్ణయించవచ్చు.ప్రారంభ దశలో, వడపోత 2-3 రెట్లు 200-300 మి.లీ / నిమిషానికి పెరుగుతుంది, ఆపై వ్యాధి పెరిగేకొద్దీ పదిరెట్లు పడిపోతుంది.
డయాబెటిక్ నెఫ్రోపతీని గుర్తించడానికి, దీని లక్షణాలు ఇంకా వ్యక్తపరచబడలేదు, మైక్రోఅల్బుమినూరియా నిర్ధారణ అవుతుంది. హైపర్గ్లైసీమియాకు పరిహారం యొక్క నేపథ్యానికి వ్యతిరేకంగా మూత్ర విశ్లేషణ జరుగుతుంది, ఆహారంలో ప్రోటీన్ పరిమితం, మూత్రవిసర్జన మరియు శారీరక శ్రమ మినహాయించబడుతుంది.
నిరంతర ప్రోటీన్యూరియా కనిపించడం మూత్రపిండాల గ్లోమెరులిలో 50-70% మరణానికి నిదర్శనం. ఇటువంటి లక్షణం డయాబెటిక్ నెఫ్రోపతీకి మాత్రమే కాకుండా, ఇన్ఫ్లమేటరీ లేదా ఆటో ఇమ్యూన్ మూలం యొక్క నెఫ్రిటిస్కు కూడా కారణమవుతుంది. సందేహాస్పద సందర్భాల్లో, పెర్క్యుటేనియస్ బయాప్సీ నిర్వహిస్తారు.
మూత్రపిండ వైఫల్యం యొక్క స్థాయిని నిర్ణయించడానికి, బ్లడ్ యూరియా మరియు క్రియేటినిన్ పరీక్షించబడతాయి. వాటి పెరుగుదల దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క ఆగమనాన్ని సూచిస్తుంది.
నెఫ్రోపతీకి నివారణ మరియు చికిత్సా చర్యలు
 మూత్రపిండాలు దెబ్బతినే ప్రమాదం ఉన్న మధుమేహ వ్యాధిగ్రస్తులకు నెఫ్రోపతీ నివారణ. పేలవంగా పరిహారం పొందిన హైపర్గ్లైసీమియా, 5 సంవత్సరాల కన్నా ఎక్కువ కాలం ఉండే వ్యాధి, రెటీనాకు నష్టం, అధిక రక్త కొలెస్ట్రాల్, గతంలో రోగికి నెఫ్రిటిస్ ఉన్నట్లయితే లేదా మూత్రపిండాల హైపర్ ఫిల్ట్రేషన్ ఉన్నట్లు నిర్ధారణ అయిన రోగులు ఇందులో ఉన్నారు.
మూత్రపిండాలు దెబ్బతినే ప్రమాదం ఉన్న మధుమేహ వ్యాధిగ్రస్తులకు నెఫ్రోపతీ నివారణ. పేలవంగా పరిహారం పొందిన హైపర్గ్లైసీమియా, 5 సంవత్సరాల కన్నా ఎక్కువ కాలం ఉండే వ్యాధి, రెటీనాకు నష్టం, అధిక రక్త కొలెస్ట్రాల్, గతంలో రోగికి నెఫ్రిటిస్ ఉన్నట్లయితే లేదా మూత్రపిండాల హైపర్ ఫిల్ట్రేషన్ ఉన్నట్లు నిర్ధారణ అయిన రోగులు ఇందులో ఉన్నారు.
టైప్ 1 డయాబెటిస్ మెల్లిటస్లో, తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స ద్వారా డయాబెటిక్ నెఫ్రోపతీ నిరోధించబడుతుంది. గ్లైకేటెడ్ హిమోగ్లోబిన్ యొక్క నిర్వహణ 7% కన్నా తక్కువ స్థాయిలో, మూత్రపిండాల నాళాలు దెబ్బతినే ప్రమాదాన్ని 27-34 శాతం తగ్గిస్తుందని నిరూపించబడింది. టైప్ 2 డయాబెటిస్ మెల్లిటస్లో, మాత్రలతో అలాంటి ఫలితం సాధించలేకపోతే, రోగులు ఇన్సులిన్కు బదిలీ చేయబడతారు.
మైక్రోఅల్బుమినూరియా దశలో డయాబెటిక్ నెఫ్రోపతీ చికిత్స కార్బోహైడ్రేట్ జీవక్రియకు తప్పనిసరి సరైన పరిహారంతో కూడా జరుగుతుంది. మీరు నెమ్మదిగా మరియు కొన్నిసార్లు లక్షణాలను రివర్స్ చేయగలిగినప్పుడు ఈ దశ చివరిది మరియు చికిత్స స్పష్టమైన సానుకూల ఫలితాన్ని తెస్తుంది.
చికిత్స యొక్క ప్రధాన దిశలు:
- ఇన్సులిన్ థెరపీ లేదా ఇన్సులిన్ మరియు టాబ్లెట్లతో కలయిక చికిత్స. ప్రమాణం గ్లైకేటెడ్ హిమోగ్లోబిన్ 7% కన్నా తక్కువ.
- యాంజియోటెన్సిన్-కన్వర్టింగ్ ఎంజైమ్ యొక్క నిరోధకాలు: సాధారణ పీడనం వద్ద - తక్కువ మోతాదులో, పెరిగిన - మధ్యస్థ చికిత్సా.
- రక్త కొలెస్ట్రాల్ యొక్క సాధారణీకరణ.
- ఆహార ప్రోటీన్ను 1g / kg కి తగ్గించడం.
రోగ నిర్ధారణ ప్రోటీన్యూరియా యొక్క దశను చూపిస్తే, డయాబెటిక్ నెఫ్రోపతీ కోసం, దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధిని నివారించడం ఆధారంగా చికిత్స చేయాలి. దీని కోసం, మొదటి రకం డయాబెటిస్ కోసం, ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ కొనసాగుతుంది మరియు చక్కెరను తగ్గించడానికి మాత్రల ఎంపిక కోసం, వాటి నెఫ్రోటాక్సిక్ ప్రభావాన్ని మినహాయించాలి. సురక్షితమైన వారిలో గ్లూరెనార్మ్ మరియు డయాబెటన్లను నియమించండి. అలాగే, సూచనల ప్రకారం, టైప్ 2 డయాబెటిస్తో, చికిత్సకు అదనంగా ఇన్సులిన్లు సూచించబడతాయి లేదా పూర్తిగా ఇన్సులిన్కు బదిలీ చేయబడతాయి.
130/85 mm Hg వద్ద ఒత్తిడిని నిర్వహించడానికి సిఫార్సు చేయబడింది కళ. రక్తపోటు యొక్క సాధారణ స్థాయికి చేరుకోకుండా, రక్తంలో గ్లైసెమియా మరియు లిపిడ్ల పరిహారం ఆశించిన ప్రభావాన్ని తెస్తుంది, మరియు నెఫ్రోపతీ యొక్క పురోగతిని ఆపడం అసాధ్యం.
యాంజియోటెన్సిన్-కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్లలో గరిష్ట చికిత్సా చర్య మరియు నెఫ్రోప్రొటెక్టివ్ ప్రభావం గమనించబడింది. అవి మూత్రవిసర్జన మరియు బీటా-బ్లాకర్లతో కలుపుతారు.
బ్లడ్ క్రియేటినిన్ 120 మరియు μmol / L పైన ఉన్న దశలో, మత్తు, రక్తపోటు మరియు రక్తంలో ఎలక్ట్రోలైట్ కంటెంట్ ఉల్లంఘన యొక్క రోగలక్షణ చికిత్స జరుగుతుంది. 500 μmol / L కంటే ఎక్కువ విలువలతో, దీర్ఘకాలిక లోపం యొక్క దశ టెర్మినల్గా పరిగణించబడుతుంది, దీనికి పరికరానికి కృత్రిమ మూత్రపిండాల అనుసంధానం అవసరం.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధిని నివారించడానికి కొత్త పద్ధతులు మూత్రపిండాల గ్లోమెరులి నాశనాన్ని నిరోధించే ఒక use షధాన్ని ఉపయోగించడం, బేస్మెంట్ పొర యొక్క పారగమ్యతను ప్రభావితం చేస్తాయి. ఈ of షధం యొక్క పేరు వెస్సెల్ డౌయ్ ఎఫ్. దీని ఉపయోగం మూత్రంలో ప్రోటీన్ యొక్క విసర్జనను తగ్గించడానికి అనుమతించబడింది మరియు ఉపసంహరణ 3 నెలల తర్వాత దాని ప్రభావం కొనసాగింది.
ప్రోటీన్ గ్లైకేషన్ను తగ్గించే ఆస్పిరిన్ యొక్క సామర్ధ్యం యొక్క ఆవిష్కరణ ఇదే విధమైన ప్రభావాన్ని కలిగి ఉన్న కొత్త drugs షధాల అన్వేషణకు దారితీసింది, అయితే శ్లేష్మ పొరపై ఉచ్చారణ చికాకు కలిగించే ప్రభావాలు లేవు. వీటిలో అమినోగువానిడిన్ మరియు విటమిన్ బి 6 ఉత్పన్నం ఉన్నాయి. డయాబెటిక్ నెఫ్రోపతీకి సంబంధించిన సమాచారం ఈ వ్యాసంలోని వీడియోలో అందించబడింది.
నెఫ్రోపతికి కారణాలు
మూత్రపిండాలు గడియారం చుట్టూ ఉన్న టాక్సిన్స్ నుండి మన రక్తాన్ని ఫిల్టర్ చేస్తాయి మరియు ఇది పగటిపూట చాలా సార్లు శుభ్రపరుస్తుంది. మూత్రపిండాలలోకి ప్రవేశించే ద్రవం మొత్తం వాల్యూమ్ సుమారు 2 వేల లీటర్లు. మూత్రపిండాల యొక్క ప్రత్యేక నిర్మాణం కారణంగా ఈ ప్రక్రియ సాధ్యమవుతుంది - అవన్నీ మైక్రోకాపిల్లరీలు, గొట్టాలు, రక్త నాళాల నెట్వర్క్ ద్వారా చొచ్చుకుపోతాయి.
అన్నింటిలో మొదటిది, రక్తం ప్రవేశించే కేశనాళికల చేరడం అధిక చక్కెర వల్ల వస్తుంది. వాటిని మూత్రపిండ గ్లోమెరులి అంటారు. గ్లూకోజ్ ప్రభావంతో, వాటి కార్యాచరణ మారుతుంది, గ్లోమెరులి లోపల ఒత్తిడి పెరుగుతుంది. మూత్రపిండాలు వేగవంతమైన మోడ్లో పనిచేయడం ప్రారంభిస్తాయి, ఫిల్టర్ చేయడానికి సమయం లేని ప్రోటీన్లు ఇప్పుడు మూత్రంలోకి ప్రవేశిస్తాయి. అప్పుడు కేశనాళికలు నాశనమవుతాయి, వాటి స్థానంలో బంధన కణజాలం పెరుగుతుంది, ఫైబ్రోసిస్ సంభవిస్తుంది. గ్లోమెరులి వారి పనిని పూర్తిగా ఆపివేస్తుంది లేదా వారి ఉత్పాదకతను గణనీయంగా తగ్గిస్తుంది. మూత్రపిండ వైఫల్యం సంభవిస్తుంది, మూత్ర ప్రవాహం తగ్గుతుంది మరియు శరీరం మత్తుగా మారుతుంది.
డయాబెటిస్ మరియు ప్రెజర్ సర్జెస్ గతానికి సంబంధించినవి
దాదాపు 80% స్ట్రోకులు మరియు విచ్ఛేదనాలకు డయాబెటిస్ కారణం. 10 మందిలో 7 మంది గుండె లేదా మెదడు యొక్క ధమనుల కారణంగా మరణిస్తున్నారు. దాదాపు అన్ని సందర్భాల్లో, ఈ భయంకరమైన ముగింపుకు కారణం ఒకే విధంగా ఉంటుంది - అధిక రక్తంలో చక్కెర.
చక్కెర చేయవచ్చు మరియు పడగొట్టాలి, లేకపోతే ఏమీ లేదు. కానీ ఇది వ్యాధిని నయం చేయదు, కానీ దర్యాప్తుతో పోరాడటానికి మాత్రమే సహాయపడుతుంది, మరియు వ్యాధికి కారణం కాదు.
డయాబెటిస్కు అధికారికంగా సిఫారసు చేయబడిన మరియు ఎండోక్రినాలజిస్టులు వారి పనిలో ఉపయోగించే ఏకైక medicine షధం జి డావో డయాబెటిస్ ప్యాచ్.
Method షధం యొక్క ప్రభావం, ప్రామాణిక పద్ధతి ప్రకారం లెక్కించబడుతుంది (చికిత్స పొందిన 100 మంది వ్యక్తుల సమూహంలో మొత్తం రోగుల సంఖ్యకు కోలుకున్న రోగుల సంఖ్య):
జి దావో నిర్మాతలు వాణిజ్య సంస్థ కాదు మరియు రాష్ట్రానికి నిధులు సమకూరుతాయి. అందువల్ల, ఇప్పుడు ప్రతి నివాసికి 50% తగ్గింపుతో get షధాన్ని పొందే అవకాశం ఉంది.
హైపర్గ్లైసీమియా కారణంగా పెరిగిన ఒత్తిడి మరియు వాస్కులర్ విధ్వంసంతో పాటు, చక్కెర జీవక్రియ ప్రక్రియలను కూడా ప్రభావితం చేస్తుంది, దీనివల్ల అనేక జీవరసాయన రుగ్మతలు ఏర్పడతాయి. ప్రోటీన్లు గ్లైకోసైలేటెడ్ (గ్లూకోజ్తో స్పందిస్తాయి, చక్కెరతో ఉంటాయి), మూత్రపిండ పొరల లోపల, రక్త నాళాల గోడల పారగమ్యతను పెంచే ఎంజైమ్ల చర్య, ఫ్రీ రాడికల్స్ ఏర్పడతాయి. ఈ ప్రక్రియలు డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధిని వేగవంతం చేస్తాయి.
నెఫ్రోపతికి ప్రధాన కారణంతో పాటు - రక్తంలో అధిక మొత్తంలో గ్లూకోజ్, శాస్త్రవేత్తలు వ్యాధి యొక్క సంభావ్యత మరియు వేగాన్ని ప్రభావితం చేసే ఇతర అంశాలను గుర్తిస్తారు:
- జన్యు సిద్ధత. డయాబెటిక్ నెఫ్రోపతి జన్యుపరమైన నేపథ్యం ఉన్న వ్యక్తులలో మాత్రమే కనిపిస్తుందని నమ్ముతారు. డయాబెటిస్ మెల్లిటస్కు పరిహారం సుదీర్ఘకాలం లేకపోయినా కొంతమంది రోగులకు మూత్రపిండాలలో మార్పులు ఉండవు,
- అధిక రక్తపోటు
- మూత్ర మార్గము అంటువ్యాధులు
- ఊబకాయం
- పురుష లింగం
- ధూమపానం.
DN సంభవించిన లక్షణాలు
డయాబెటిక్ నెఫ్రోపతీ చాలా నెమ్మదిగా అభివృద్ధి చెందుతుంది, చాలాకాలం ఈ వ్యాధి డయాబెటిస్ ఉన్న రోగి జీవితాన్ని ప్రభావితం చేయదు. లక్షణాలు పూర్తిగా లేవు. మూత్రపిండాల గ్లోమెరులిలో మార్పులు కొన్ని సంవత్సరాల మధుమేహంతో ప్రారంభమవుతాయి. నెఫ్రోపతీ యొక్క మొదటి వ్యక్తీకరణలు తేలికపాటి మత్తుతో సంబంధం కలిగి ఉంటాయి: బద్ధకం, నోటిలో దుష్ట రుచి, ఆకలి లేకపోవడం. మూత్రం యొక్క రోజువారీ పరిమాణం పెరుగుతుంది, మూత్రవిసర్జన తరచుగా అవుతుంది, ముఖ్యంగా రాత్రి. మూత్రం యొక్క నిర్దిష్ట గురుత్వాకర్షణ తగ్గుతుంది, రక్త పరీక్షలో తక్కువ హిమోగ్లోబిన్, పెరిగిన క్రియేటినిన్ మరియు యూరియా కనిపిస్తాయి.
వ్యాధి యొక్క దశతో డయాబెటిక్ నెఫ్రోపతీ యొక్క లక్షణాలు పెరుగుతాయి.మూత్రపిండాలలో కోలుకోలేని మార్పులు క్లిష్టమైన స్థాయికి చేరుకున్నప్పుడు, స్పష్టమైన, ఉచ్చారణ క్లినికల్ వ్యక్తీకరణలు 15-20 సంవత్సరాల తరువాత మాత్రమే జరుగుతాయి. అవి అధిక పీడనం, విస్తృతమైన ఎడెమా, శరీరం యొక్క తీవ్రమైన మత్తులో వ్యక్తమవుతాయి.
డయాబెటిక్ నెఫ్రోపతి యొక్క వర్గీకరణ
డయాబెటిక్ నెఫ్రోపతి జన్యుసంబంధ వ్యవస్థ యొక్క వ్యాధులను సూచిస్తుంది, ICD-10 N08.3 ప్రకారం కోడ్. ఇది మూత్రపిండ వైఫల్యంతో వర్గీకరించబడుతుంది, దీనిలో మూత్రపిండాల గ్లోమెరులి (జిఎఫ్ఆర్) లో వడపోత రేటు తగ్గుతుంది.
అభివృద్ధి దశల ప్రకారం డయాబెటిక్ నెఫ్రోపతీ విభజనకు GFR ఆధారం:
- ప్రారంభ హైపర్ట్రోఫీతో, గ్లోమెరులి పెద్దదిగా మారుతుంది, ఫిల్టర్ చేసిన రక్తం యొక్క పరిమాణం పెరుగుతుంది. కొన్నిసార్లు మూత్రపిండాల పరిమాణంలో పెరుగుదల గమనించవచ్చు. ఈ దశలో బాహ్య వ్యక్తీకరణలు లేవు. పరీక్షలు మూత్రంలో ఎక్కువ ప్రోటీన్ చూపించవు. GFR>
- డయాబెటిస్ మెల్లిటస్ ప్రారంభమైన చాలా సంవత్సరాల తరువాత గ్లోమెరులి యొక్క నిర్మాణాలలో మార్పులు సంభవించాయి. ఈ సమయంలో, గ్లోమెరులర్ పొర గట్టిపడుతుంది, మరియు కేశనాళికల మధ్య దూరం పెరుగుతుంది. వ్యాయామం మరియు చక్కెరలో గణనీయమైన పెరుగుదల తరువాత, మూత్రంలో ప్రోటీన్ కనుగొనవచ్చు. జిఎఫ్ఆర్ 90 కన్నా తక్కువ పడిపోతుంది.
- డయాబెటిక్ నెఫ్రోపతీ యొక్క ప్రారంభ మూత్రపిండాల నాళాలకు తీవ్రమైన నష్టం కలిగి ఉంటుంది మరియు ఫలితంగా, మూత్రంలో ప్రోటీన్ యొక్క స్థిరమైన పెరుగుదల పెరుగుతుంది. రోగులలో, ఒత్తిడి పెరగడం ప్రారంభమవుతుంది, మొదట శారీరక శ్రమ లేదా వ్యాయామం తర్వాత మాత్రమే. GFR ఒక్కసారిగా పడిపోతుంది, కొన్నిసార్లు 30 ml / min వరకు ఉంటుంది, ఇది దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క ఆగమనాన్ని సూచిస్తుంది. ఈ దశ ప్రారంభానికి ముందు, కనీసం 5 సంవత్సరాలు. ఈ సమయంలో, మూత్రపిండాలలో మార్పులను సరైన చికిత్సతో మరియు ఆహారం విషయంలో ఖచ్చితంగా పాటించడం ద్వారా మార్చవచ్చు.
- మూత్రపిండాలలో మార్పులు కోలుకోలేనిప్పుడు, మూత్రంలో ప్రోటీన్ కనుగొనబడినప్పుడు> రోజుకు 300 మి.గ్రా, జిఎఫ్ఆర్ 90
300 10-15 5 నెఫ్రోపతి నిర్ధారణ
డయాబెటిక్ నెఫ్రోపతీ నిర్ధారణలో ప్రధాన విషయం ఏమిటంటే, మూత్రపిండాల పనిచేయకపోవడం ఇప్పటికీ తిరిగి వచ్చేటప్పుడు ఆ దశలలో వ్యాధిని గుర్తించడం. అందువల్ల, ఎండోక్రినాలజిస్ట్లో నమోదు చేసుకున్న మధుమేహ వ్యాధిగ్రస్తులకు మైక్రోఅల్బుమినూరియాను గుర్తించడానికి సంవత్సరానికి ఒకసారి పరీక్షలు చేస్తారు. ఈ అధ్యయనం సహాయంతో, సాధారణ విశ్లేషణలో ఇంకా నిర్ణయించబడనప్పుడు మూత్రంలో ప్రోటీన్ను గుర్తించడం సాధ్యపడుతుంది. టైప్ 1 డయాబెటిస్ ప్రారంభమైన 5 సంవత్సరాల తరువాత మరియు టైప్ 2 డయాబెటిస్ నిర్ధారణ అయిన ప్రతి 6 నెలల తర్వాత ఈ విశ్లేషణ ప్రతి సంవత్సరం షెడ్యూల్ చేయబడుతుంది.
ప్రోటీన్ స్థాయి సాధారణం కంటే ఎక్కువగా ఉంటే (రోజుకు 30 మి.గ్రా), రెబెర్గ్ పరీక్ష జరుగుతుంది. దాని సహాయంతో, మూత్రపిండ గ్లోమెరులి సాధారణంగా పనిచేస్తుందో లేదో అంచనా వేయబడుతుంది. పరీక్ష కోసం, ఒక గంటలో మూత్రపిండాలను ఉత్పత్తి చేసిన మూత్రం యొక్క మొత్తం వాల్యూమ్ (ఒక ఎంపికగా, రోజువారీ వాల్యూమ్) సేకరిస్తారు మరియు రక్తం కూడా సిర నుండి తీసుకోబడుతుంది. మూత్రం మొత్తం, రక్తం మరియు మూత్రంలో క్రియేటినిన్ స్థాయిపై డేటా ఆధారంగా, GFR స్థాయిని ప్రత్యేక సూత్రాన్ని ఉపయోగించి లెక్కిస్తారు.

డయాబెటిక్ నెఫ్రోపతీని దీర్ఘకాలిక పైలోనెఫ్రిటిస్ నుండి వేరు చేయడానికి, సాధారణ మూత్రం మరియు రక్త పరీక్షలను ఉపయోగిస్తారు. మూత్రపిండాల యొక్క అంటు వ్యాధితో, మూత్రంలో తెల్ల రక్త కణాలు మరియు బ్యాక్టీరియా పెరిగిన సంఖ్య కనుగొనబడుతుంది. మూత్రపిండ క్షయవ్యాధి ల్యూకోసైటురియా ఉనికి మరియు బ్యాక్టీరియా లేకపోవడం ద్వారా వర్గీకరించబడుతుంది. గ్లోమెరులోనెఫ్రిటిస్ ఎక్స్-రే పరీక్ష ఆధారంగా వేరు చేస్తుంది - యూరోగ్రఫీ.
డయాబెటిక్ నెఫ్రోపతీ యొక్క తరువాతి దశలకు పరివర్తనం అల్బుమిన్ పెరుగుదల, OAM లో ప్రోటీన్ యొక్క రూపాన్ని బట్టి నిర్ణయించబడుతుంది. వ్యాధి యొక్క మరింత అభివృద్ధి ఒత్తిడి స్థాయిని ప్రభావితం చేస్తుంది, రక్త గణనలను గణనీయంగా మారుస్తుంది.
మూత్రపిండాలలో మార్పులు సగటు సంఖ్యల కంటే చాలా వేగంగా జరిగితే, ప్రోటీన్ బలంగా పెరుగుతుంది, మూత్రంలో రక్తం కనిపిస్తుంది, మూత్రపిండాల బయాప్సీ నిర్వహిస్తారు - మూత్రపిండ కణజాలం యొక్క నమూనాను సన్నని సూదితో తీసుకుంటారు, దీనిలో మార్పుల యొక్క స్వభావాన్ని స్పష్టం చేయడం సాధ్యపడుతుంది.
వ్యాధి ఎలా చికిత్స పొందుతుంది
వ్యాధిని నిర్ధారించడానికి, ఒక ప్రత్యేక వైద్యుల సందర్శనల అవసరం లేదు; డయాబెటిక్ నెఫ్రోపతి వార్షిక వైద్య పరీక్షలో ఒక సాధారణ అభ్యాసకుడు లేదా ఎండోక్రినాలజిస్ట్ ద్వారా తెలుస్తుంది. వారు చికిత్సను సూచిస్తారు.ఈ దశలో లక్ష్యం రక్తంలో చక్కెర, కొలెస్ట్రాల్, ట్రైగ్లిజరైడ్లను సాధారణ స్థితికి తగ్గించడం, రక్తపోటును తగ్గించడం.
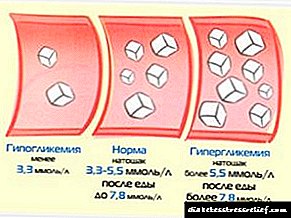
టార్గెట్ షుగర్ లెవల్స్:
- 4-7 mmol / l - ఖాళీ కడుపుపై
- 6-8 mmol / l - నిద్రవేళ వద్ద,
- 10 mmol / l వరకు - భోజనం తర్వాత ఒక గంట తర్వాత.
3 వ దశ నుండి ప్రారంభించి, నెఫ్రోలాజిస్ట్తో సంప్రదింపులు అవసరం. నెఫ్రోపతి యొక్క మరింత అభివృద్ధితో, డయాబెటిస్ ఉన్న రోగి నెఫ్రోలాజిస్ట్ వద్ద నమోదు చేయబడ్డాడు మరియు నిరంతరం అతనిని సందర్శిస్తాడు.
మందులు తీసుకోవడం
డయాబెటిక్ నెఫ్రోపతీ సమయంలో మూత్రంలో ప్రోటీన్ను గుర్తించడం పరీక్షలు ప్రారంభించిన వెంటనే, ACE నిరోధకాల సమూహం నుండి మందులు సూచించబడతాయి. వాసోడైలేషన్ను ప్రేరేపించే మరియు ఎంజైమ్ను నిరోధించే సామర్థ్యాన్ని వారు కలిగి ఉంటారు, ఇది వారి సంకుచితాన్ని ప్రభావితం చేస్తుంది. అందువలన, రక్తపోటు మరియు మూత్రపిండాల రక్షణ తగ్గుతుంది. ACE ఇన్హిబిటర్లు మూత్రంలో అల్బుమిన్ విడుదలను కూడా తగ్గిస్తాయి, గుండె జబ్బులు మరియు పెద్ద నాళాల ప్రమాదాన్ని తగ్గిస్తాయి. అధిక రక్తపోటు లేని డయాబెటిస్ ఉన్న రోగులలో కూడా ఎనాలాప్రిల్, క్యాప్టోప్రిల్, లిసినోప్రిల్ వంటి మందులు మూత్రపిండాల నష్టాన్ని అభివృద్ధి చేయగలవు. ఈ సందర్భంలో, వారి మోతాదు సర్దుబాటు చేయబడుతుంది, తద్వారా ఒత్తిడిలో అధిక తగ్గుదల ఉండదు.
డయాబెటిక్ నెఫ్రోపతి చికిత్స కోసం drugs షధాల యొక్క రెండవ సమూహం AT1 రిసెప్టర్ బ్లాకర్స్. వారు వాస్కులర్ టోన్ మరియు వాటిలో ఒత్తిడిని తగ్గించగలుగుతారు. ఈ medicines షధాలను రోజుకు ఒకసారి తీసుకుంటే సరిపోతుంది, అవి తేలికగా తట్టుకోగలవు మరియు కనీసం వ్యతిరేకతలు కలిగి ఉంటాయి. రష్యాలో, లోసార్టన్, ఎప్రోసార్టన్, వల్సార్టన్, క్యాండెసర్టన్ నమోదు చేయబడ్డాయి. మెరుగైన మూత్రపిండాల రక్షణ కోసం, సంక్లిష్ట చికిత్స సాధారణంగా రెండు గ్రూపుల మందులతో సూచించబడుతుంది.
డయాబెటిక్ నెఫ్రోపతీ ఉన్న రక్తపోటు ఉన్న రోగులకు ఒత్తిడిని తగ్గించడం చాలా కష్టం, కాబట్టి వారికి ఇతర మందులు కూడా సూచించబడతాయి. ప్రతి కలయిక ఒక్కొక్కటిగా ఎంపిక చేయబడుతుంది, తద్వారా అవి ఒత్తిడిని 130/80 లేదా అంతకంటే తక్కువకు తగ్గిస్తాయి, అటువంటి సూచికలతో మూత్రపిండాలు దెబ్బతినే ప్రమాదం తక్కువగా ఉంటుంది - రక్తపోటు మరియు మధుమేహం గురించి.
డయాబెటిస్లో రక్తపోటు తగ్గించే మందులు
| సమూహం | సన్నాహాలు | ప్రభావం |
| మూత్ర విసర్జనని ఎక్కువ చేయు మందు | ఆక్సోడోలిన్, హైడ్రోక్లోరోథియాజైడ్, హైపోథియాజైడ్, స్పిరిక్స్, వెరోష్పిరాన్. | మూత్రం మొత్తాన్ని పెంచండి, నీరు నిలుపుదల తగ్గించండి, వాపు నుండి ఉపశమనం పొందవచ్చు. |
| బీటా బ్లాకర్స్ | టెనోనార్మ్, ఎథెక్సల్, లోజిమాక్స్, టెనోరిక్. | పల్స్ మరియు గుండె గుండా వెళ్ళే రక్తం మొత్తాన్ని తగ్గించండి. |
| కాల్షియం విరోధులు | వెరాపామిల్, వెర్టిసిన్, కావెరిల్, టెనాక్స్. | కాల్షియం యొక్క సాంద్రతను తగ్గించండి, ఇది వాసోడైలేషన్కు దారితీస్తుంది. |
3 వ దశలో, మూత్రపిండాలలో పేరుకుపోని వాటి ద్వారా హైపోగ్లైసీమిక్ ఏజెంట్లను భర్తీ చేయవచ్చు. 4 వ దశలో, టైప్ 1 డయాబెటిస్ సాధారణంగా ఇన్సులిన్ సర్దుబాటు అవసరం. మూత్రపిండాల పనితీరు సరిగా లేకపోవడం వల్ల, ఇది రక్తం నుండి ఎక్కువసేపు విసర్జించబడుతుంది, కాబట్టి ఇప్పుడు దీనికి తక్కువ అవసరం ఉంది. చివరి దశలో, డయాబెటిక్ నెఫ్రోపతీ చికిత్స శరీరాన్ని నిర్విషీకరణ చేయడం, హిమోగ్లోబిన్ స్థాయిని పెంచడం, పని చేయని మూత్రపిండాల పనితీరును హిమోడయాలసిస్ ద్వారా భర్తీ చేస్తుంది. పరిస్థితి స్థిరీకరించిన తరువాత, దాత అవయవం ద్వారా మార్పిడి చేసే అవకాశం ప్రశ్నగా పరిగణించబడుతుంది.
యాంటీబయాటిక్స్ వాడకంలో విశేషాలు ఉన్నాయి. డయాబెటిక్ నెఫ్రోపతీతో మూత్రపిండాలలో బాక్టీరియల్ ఇన్ఫెక్షన్ల చికిత్స కోసం, అత్యంత చురుకైన ఏజెంట్లను ఉపయోగిస్తారు, చికిత్స ఎక్కువ, క్రియేటినిన్ స్థాయిలను తప్పనిసరి నియంత్రణతో.
చిన్న వివరణ
డయాబెటిక్నెఫ్రోపతి (డయాబెటిక్ కిడ్నీ వ్యాధి) - రోజుకు 30 మి.గ్రా కంటే ఎక్కువ నిరంతర అల్బుమినూరియా (ఎయు) కలిగి ఉన్న క్లినికల్ సిండ్రోమ్, 3-6 నెలల్లో కనీసం 2 సార్లు GFR లో ప్రగతిశీల క్షీణత మరియు రక్తపోటు (బిపి) పెరుగుదలతో కనుగొనబడింది.
NB! DN సమక్షంలో, దీర్ఘకాలిక మూత్రపిండాల వ్యాధి నిర్ధారణ తప్పనిసరిగా దాని దశ యొక్క నిర్ణయంతో చేయబడుతుంది, ఇది మూత్రపిండాల యొక్క క్రియాత్మక స్థితిని సూచిస్తుంది (CP “పెద్దలలో CKD” చూడండి).
ICD-10 మరియు ICD-9 సంకేతాల నిష్పత్తి:
| ICD-10 | ICD-9 | ||
| E.10.2 మూత్రపిండాల దెబ్బతిన్న టైప్ 1 డయాబెటిస్ మెల్లిటస్ | 39.27 - మూత్రపిండ డయాలసిస్ కోసం ఆర్టిరియోవెనోస్టోమీ, 39.42 - మూత్రపిండ డయాలసిస్ కోసం అవసరమైన ధమనుల షంట్ యొక్క పునర్విమర్శ, 39.43 - మూత్రపిండ డయాలసిస్కు అవసరమైన ధమనుల తొలగింపు, 54.98 - పెరిటోనియల్ డయాలసిస్, 39.95 - హిమోడయాలసిస్ | ||
| E.11.2 మూత్రపిండాల దెబ్బతిన్న టైప్ 2 డయాబెటిస్ మెల్లిటస్ | 39.27 - మూత్రపిండ డయాలసిస్ కోసం ఆర్టిరియోవెనోస్టోమీ, 39.42 - మూత్రపిండ డయాలసిస్ కోసం అవసరమైన ధమనుల షంట్ యొక్క పునర్విమర్శ, 39.43 - మూత్రపిండ డయాలసిస్కు అవసరమైన ధమనుల తొలగింపు, 54.98 - పెరిటోనియల్ డయాలసిస్, 39.95 - హిమోడయాలసిస్. | ||
| E.12.2 పోషకాహార లోపం మరియు మూత్రపిండాల నష్టంతో సంబంధం ఉన్న డయాబెటిస్ మెల్లిటస్ | 39.27 - మూత్రపిండ డయాలసిస్ కోసం ఆర్టిరియోవెనోస్టోమీ, 39.42 - మూత్రపిండ డయాలసిస్ కోసం అవసరమైన ధమనుల షంట్ యొక్క పునర్విమర్శ, 39.43 - మూత్రపిండ డయాలసిస్కు అవసరమైన ధమనుల తొలగింపు, 54.98 - పెరిటోనియల్ డయాలసిస్, 39.95 - హిమోడయాలసిస్. | ||
| E.13.2 మూత్రపిండాల దెబ్బతిన్న డయాబెటిస్ మెల్లిటస్ యొక్క ఇతర పేర్కొన్న రూపాలు | 39.27 - మూత్రపిండ డయాలసిస్ కోసం ఆర్టిరియోవెనోస్టోమీ, 39.42 - మూత్రపిండ డయాలసిస్ కోసం అవసరమైన ధమనుల షంట్ యొక్క పునర్విమర్శ, 39.43 - మూత్రపిండ డయాలసిస్కు అవసరమైన ధమనుల తొలగింపు, 54.98 - పెరిటోనియల్ డయాలసిస్, 39.95 - హిమోడయాలసిస్. | ||
| E.14.2 మూత్రపిండాల నష్టంతో పేర్కొనబడని డయాబెటిస్ మెల్లిటస్ | 39.27 - మూత్రపిండ డయాలసిస్ కోసం ఆర్టిరియోవెనోస్టోమీ, 39.42 - మూత్రపిండ డయాలసిస్ కోసం అవసరమైన ధమనుల షంట్ యొక్క పునర్విమర్శ, 39.43 - మూత్రపిండ డయాలసిస్కు అవసరమైన ధమనుల తొలగింపు, 54.98 - పెరిటోనియల్ డయాలసిస్, 39.95 - హిమోడయాలసిస్. |
ప్రోటోకాల్ అభివృద్ధి / పునర్విమర్శ తేదీ: 2016 సంవత్సరం.
ప్రోటోకాల్ యూజర్లు: సాధారణ అభ్యాసకులు, చికిత్సకులు, నెఫ్రోలాజిస్టులు, ఎండోక్రినాలజిస్టులు, యూరాలజిస్టులు, ప్రసూతి-గైనకాలజిస్టులు, పునరుజ్జీవకులు.
రోగి వర్గం: పెద్దలు.
ఎవిడెన్స్ స్కేల్
| ఒక | అధిక-నాణ్యత మెటా-విశ్లేషణ, RCT ల యొక్క క్రమబద్ధమైన సమీక్ష లేదా చాలా తక్కువ సంభావ్యత (++) క్రమబద్ధమైన లోపం కలిగిన పెద్ద-స్థాయి RCT లు, వీటి ఫలితాలు సంబంధిత జనాభాకు వ్యాప్తి చెందుతాయి. |
| ది | అధిక-నాణ్యత (++) సిస్టమాటిక్ కోహోర్ట్ లేదా కేస్-కంట్రోల్ స్టడీస్ లేదా హై-క్వాలిటీ (++) కోహోర్ట్ లేదా కేస్-కంట్రోల్ స్టడీస్ చాలా తక్కువ సిస్టమాటిక్ ఎర్రర్ రిస్క్ లేదా ఆర్.సి.టి లు తక్కువ (+) సిస్టమాటిక్ ఎర్రర్ రిస్క్ ఉన్నవి, వీటి ఫలితాలను సంబంధిత జనాభాకు వ్యాప్తి చేయవచ్చు . |
| సి | పక్షపాతం (+) యొక్క తక్కువ ప్రమాదంతో రాండమైజేషన్ లేకుండా సమన్వయం లేదా కేస్-కంట్రోల్ అధ్యయనం లేదా నియంత్రిత అధ్యయనం. వీటి ఫలితాలను క్రమబద్ధమైన లోపం (++ లేదా +) యొక్క చాలా తక్కువ లేదా తక్కువ ప్రమాదంతో సంబంధిత జనాభా లేదా RCT లకు పంపిణీ చేయవచ్చు, వీటి ఫలితాలను సంబంధిత జనాభాకు నేరుగా పంపిణీ చేయలేము. |
| D | కేసుల శ్రేణి యొక్క వివరణ లేదా అనియంత్రిత అధ్యయనం లేదా నిపుణుల అభిప్రాయం. |
రోగ నిర్ధారణ (ati ట్ పేషెంట్ క్లినిక్)
P ట్ పేషెంట్ డయాగ్నోస్టిక్స్
విశ్లేషణ ప్రమాణాలు
ఫిర్యాదులు:
ఆకలి తగ్గింది
· దాహం,
చర్మం దురద
నోటిలో అసహ్యకరమైన రుచి,
· వికారం,
· బలహీనత
· అలసట,
· మగత,
తరచుగా మూత్రవిసర్జన.
చరిత్ర:
Diabetes డయాబెటిస్ మెల్లిటస్ యొక్క క్లినికల్ గా నిర్ధారణ.
శారీరక పరీక్ష:
వాపు (కనిష్ట పరిధీయ నుండి ఉదర మరియు అనసార్కా వరకు).
ప్రయోగశాల పరిశోధన:
మూత్రపరీక్ష:
· అల్బుమినూరియా (అల్బుమినూరియా పరీక్షను టైప్ 1 డయాబెటిస్తో years 5 సంవత్సరాల తరువాత చేయాలి, రోగ నిర్ధారణ జరిగిన వెంటనే టైప్ 2 డయాబెటిస్తో),
The మూత్రంలో అల్బుమిన్ / క్రియేటినిన్ (A: C) యొక్క పెరిగిన నిష్పత్తి,
Min ప్రోటీన్యూరియా కనిష్ట నుండి నెఫ్రోటిక్ స్థాయి వరకు (రోజుకు 3 గ్రాముల కన్నా ఎక్కువ),
· గ్లైకోసూరియా,
· హేపోఆల్బూమినేమియా,
· తక్కువగుట,
జీవరసాయన రక్త పరీక్ష:
· హైపర్గ్లైసీమియా,
· హైపర్లిపిడెమియా,
యూరియా మరియు క్రియేటినిన్ స్థాయిలు పెరిగాయి,
యూరిక్ యాసిడ్ స్థాయిలు పెరిగాయి
Pot పొటాషియం, భాస్వరం,
పారాథైరాయిడ్ హార్మోన్ స్థాయిలు పెరిగాయి,
F GFR లో పెరుగుదల (హైపర్ ఫిల్ట్రేషన్), మరియు GFR లో తగ్గుదల,
Ly పెరిగిన గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్,
గ్లైసెమిక్ ప్రొఫైల్ యొక్క ఉల్లంఘన.
వాయిద్య పరిశోధన:
ఉదర కుహరం యొక్క అల్ట్రాసౌండ్ - ఉచిత ద్రవం (అస్సైట్స్) ఉనికిని కనుగొనవచ్చు,
Kidney మూత్రపిండాల అల్ట్రాసౌండ్ - మూత్రపిండాల పరిమాణంలో పెరుగుదల, CSF లో మూత్రం యొక్క విస్తరణ మరియు స్తబ్దత.
విశ్లేషణ అల్గోరిథం:
మూర్తి 1 డయాబెటిక్ నెఫ్రోపతీ కోసం డయాగ్నొస్టిక్ అల్గోరిథం
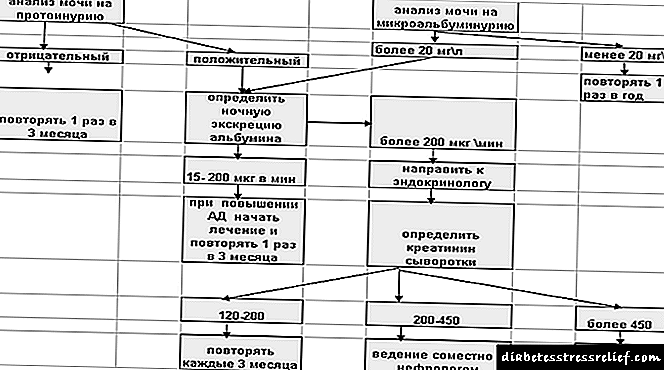
NB! Al 5 సంవత్సరాల తరువాత టైప్ 1 డయాబెటిస్తో అల్బుమినూరియా కోసం ఒక పరీక్షను తప్పనిసరిగా చేయాలి, రోగ నిర్ధారణ జరిగిన వెంటనే టైప్ 2 డయాబెటిస్తో.
డయాగ్నోస్టిక్స్ (ఆసుపత్రి)
స్టేషనరీ స్థాయిలో డయాగ్నోస్టిక్స్
స్థిర స్థాయిలో రోగనిర్ధారణ ప్రమాణాలు:
ఫిర్యాదులు మరియు అనామ్నెసిస్:
Diabetes డయాబెటిస్ మెల్లిటస్ యొక్క వైద్యపరంగా స్థాపించబడిన రోగ నిర్ధారణ యొక్క చరిత్ర,
ప్రోటీన్యూరియా రూపంలో యూరినాలిసిస్లో మార్పులు లేదా దాని డిగ్రీలో పెరుగుదల,
Pressure రక్తపోటు పెరుగుదల, రక్తపోటు తగ్గుతుంది,
ఎడెమా యొక్క రూపం,
Created పెరిగిన క్రియేటినిన్, యూరియా రూపంలో రక్త పరీక్షలలో మార్పులు.
శారీరక పరీక్ష:
ఎడెమా యొక్క ఉనికి మరియు తీవ్రతను అంచనా వేయడం (కనిష్ట పరిధీయ నుండి కావిటరీ మరియు అనసార్కా వరకు), రోజువారీ బరువును కొలవడం, అందుకున్న ద్రవం యొక్క పరిమాణం (లోపల మరియు పేరెంటరల్) మరియు విసర్జించిన మూత్రం. సంక్రమణ యొక్క ఫోసిస్ యొక్క గుర్తింపు. రక్తపోటు కొలత కూర్చోవడం / నిలబడటం లేదా అబద్ధం / నిలబడటం.
ప్రయోగశాల పరిశోధన:
OAM - అల్బుమినూరియా, ప్రోటీన్యూరియా. ల్యూకోసైటురియా, సిలిండ్రూరియా, ఎరిథ్రోసైటురియా, (అధిక రోజువారీ అల్బుమినూరియా / ప్రోటీన్యూరియా),
Blood ఒక సమగ్ర రక్త గణన - ల్యూకోసైటోసిస్, పెరిగిన ESR, రక్తహీనత,
Blood రక్తం యొక్క జీవరసాయన విశ్లేషణ: అల్బుమిన్ మరియు మొత్తం ప్రోటీన్, హైపర్గ్లైసీమియా (లేదా హైపోగ్లైసీమియా), కొలెస్ట్రాల్ మరియు దాని భిన్నాల పెరుగుదల, యూరియా, క్రియేటినిన్, యూరిక్ ఆమ్లం, పొటాషియం పెరుగుదల, కాల్షియం తగ్గడం, భాస్వరం పెరుగుదల,
పారాథైరాయిడ్ హార్మోన్ స్థాయిలు పెరిగాయి,
G GFR లో తగ్గుదల,
గ్లైసెమిక్ ప్రొఫైల్ లేబుల్,
Resist నిరోధక NS సమక్షంలో, 5 సంవత్సరాల కన్నా తక్కువ మధుమేహం మరియు GFR> 60 ml / min - పెర్క్యుటేనియస్ పంక్చర్ కిడ్నీ బయాప్సీ తరువాత పదనిర్మాణ పరీక్ష (కాంతి, ఇమ్యునోఫ్లోరోసెన్స్ మరియు ఎలక్ట్రాన్ మైక్రోస్కోపీ)
వాయిద్య పరిశోధన:
మూత్రపిండాల యొక్క అల్ట్రాసౌండ్ - సాధారణ పరిమాణాల నుండి మూత్రపిండాలు CSF లో మూత్రం యొక్క విస్తరణ మరియు స్తబ్దతతో విస్తరించడం.
ఉదర కుహరం యొక్క అల్ట్రాసౌండ్ - ఉచిత ద్రవం (అస్సైట్స్) ఉనికిని కనుగొనవచ్చు,
విశ్లేషణ అల్గోరిథం:
-6 3-6 నెలల్లో 2 సార్లు కంటే ఎక్కువ సానుకూల అల్బుమినూరియా చరిత్ర ఉంటే, DN నిర్ధారణ స్థాపించబడింది,
Resist నిరోధక NS సమక్షంలో, 5 సంవత్సరాల కన్నా తక్కువ మధుమేహం మరియు GFR> 60 ml / min - మూత్రపిండాల యొక్క పెర్క్యుటేనియస్ పంక్చర్ బయాప్సీ తరువాత పదనిర్మాణ పరీక్ష (కాంతి, ఇమ్యునోఫ్లోరోసెన్స్ మరియు ఎలక్ట్రాన్ మైక్రోస్కోపీ) పదనిర్మాణ నిర్ధారణతో.
ప్రధాన రోగనిర్ధారణ చర్యల జాబితా:
· OAM,
Blood సమగ్ర రక్త గణన,
· బయోకెమికల్ బ్లడ్ టెస్ట్,
మూత్రపిండాల అల్ట్రాసౌండ్.
అదనపు విశ్లేషణ చర్యల జాబితా:
ఉదర, ప్లూరల్ కావిటీస్ యొక్క అల్ట్రాసౌండ్,
· ఎఖోకార్డియోగ్రామ్,
Kidney మూత్రపిండాల నాళాల అల్ట్రాసౌండ్
Res నిరోధక NS సమక్షంలో కిడ్నీ బయాప్సీ మరియు పదనిర్మాణ పరీక్ష, 5 సంవత్సరాల కన్నా తక్కువ మధుమేహం మరియు GFR> 60 మి.లీ / నిమి
అవకలన నిర్ధారణ
| సైన్ | నెఫ్రోటిక్ సిండ్రోమ్ | దీర్ఘకాలిక nephritic సిండ్రోమ్ | అధిక రక్తపోటు/ డయాబెటిక్ నెఫ్రోపతి |
| వ్యాధి ప్రారంభం | కాళ్ళపై ఎడెమా కనిపించడంతో, ముఖం వేవ్ లాంటి కోర్సు తీసుకోవచ్చు | అనుకోకుండా కనుగొనబడిన మైక్రోమాథూరియా / ప్రోటీన్యూరియా నుండి, మాక్రోమాథూరియా యొక్క ఎపిసోడ్ల వరకు, ఎడెమా యొక్క రూపాన్ని మరియు రక్తపోటు పెరిగింది | 5-10 సంవత్సరాలకు పైగా డయాబెటిస్ మెల్లిటస్ యొక్క చరిత్ర, దీర్ఘకాలిక ధమనుల రక్తపోటు |
| ఎడెమా మరియు చర్మం | +++ | + | –/+/++/+++ గుండె ఆగిపోవడం మరియు డయాబెటిక్ పాదం సమక్షంలో, చర్మంలో ట్రోఫిక్ మార్పులు ఉండవచ్చు |
| రక్తపోటు | N (50%), కొన్నిసార్లు హైపోటెన్షన్ | వివిక్త హెమటూరియా / ప్రోటీన్యూరియాతో, ఇది -ఎన్ కావచ్చు, నెఫ్రిటిక్ సిండ్రోమ్ ఎక్కువగా ఉంటుంది | వివిధ స్థాయిలలో రక్తపోటు |
| hematuria | లక్షణం కాదు. మిశ్రమ నెఫ్రో + నెఫ్రిటిక్ సిండ్రోమ్తో కనిపిస్తుంది | మైక్రోమాథూరియా నుండి మాక్రోమాథూరియా యొక్క ఎపిసోడ్ల వరకు స్థిరంగా ఉంటుంది | మైక్రోమాథూరియా +/– |
| మూత్రంలో మాంసకృత్తులను | రోజుకు 3.5 గ్రా | రోజుకు 3 గ్రాముల కన్నా తక్కువ | అల్బుమినూరియా నుండి నెఫ్రోటిక్ ప్రోటీన్యూరియా వరకు |
| hyperasotemia | NS యొక్క కార్యాచరణ యొక్క నేపథ్యం మీద అస్థిరమైనది, వ్యాధి యొక్క పరిమితి వ్యవధిని బట్టి పెరుగుతుంది | వివిక్త హెమటూరియా / ప్రోటీన్యూరియా లక్షణం కాదు. నెఫ్రిటిక్ సిండ్రోమ్తో, ఇది వ్యాధి యొక్క పురోగతితో క్రమంగా పెరుగుతుంది | అనారోగ్యం యొక్క వ్యవధి మరియు రోగ నిర్ధారణ సమయం మీద ఆధారపడి ఉంటుంది |
| ఇతర అవయవాలు మరియు వ్యవస్థల నుండి మార్పులు | అధిక నిర్జలీకరణ లక్షణాలు | దైహిక వాస్కులైటిస్ | టార్గెట్ అవయవ నష్టం: రెటినోపతి, ఎల్విహెచ్, డయాబెటిక్ ఫుట్ |
చికిత్సలో ఉపయోగించే మందులు (క్రియాశీల పదార్థాలు)
| Aliskiren (Aliskiren) |
| అమ్లోడిపైన్ (అమ్లోడిపైన్) |
| బిసోప్రొరోల్ (బిసోప్రొలోల్) |
| Valsartan (Valsartan) |
| వెరాపామిల్ (వెరాపామిల్) |
| డిల్టియాజెం (డిల్టియాజెం) |
| ఇందపమైడ్ (ఇందపమైడ్) |
| ఇందపమైడ్ (ఇందపమైడ్) |
| మానవ, అల్ట్రా-షార్ట్ యాక్టింగ్ యొక్క ఇన్సులిన్ అనలాగ్ |
| ఇన్సులిన్ గ్లార్జిన్ |
| ఇన్సులిన్ డెగ్లుడెక్ (ఇన్సులిన్ డెగ్లుడెక్) |
| ఇన్సులిన్ డిటెమిర్ |
| స్వల్ప-నటన మానవ ఇన్సులిన్ |
| Candesartan (Candesartan) |
| కార్వెడిలోల్ (కార్వెడిలోల్) |
| క్లోనిడిన్ (క్లోనిడిన్) |
| లిసినోప్రిల్ (లిసినోప్రిల్) |
| లిరాగ్లుటైడ్ (లిరాగ్లుటైడ్) |
| Losartan (Losartan) |
| Losartan (Losartan) |
| Methyldopa (methyldopa) |
| మెటోప్రొరోల్ (మెటోప్రొలోల్) |
| మెట్ఫార్మిన్ (మెట్ఫార్మిన్) |
| మోక్సోనిడిన్ (మోక్సోనిడిన్) |
| నాడోలోల్ (నాడోలోల్) |
| నెబివోలోల్ (నెబివోలోల్) |
| నిఫెడిపైన్ (నిఫెడిపైన్) |
| పెరిండోప్రిల్ (పెరిండోప్రిల్) |
| పెరిండోప్రిల్ (పెరిండోప్రిల్) |
| పిండోలోల్ (పిండోలోల్) |
| పియోగ్లిటాజోన్ (పియోగ్లిటాజోన్) |
| ప్రొప్రానోలోల్ (ప్రొప్రానోలోల్) |
| Ramipril (Ramipril) |
| రెపాగ్లినైడ్ (రిపాగ్లినైడ్) |
| సోటోలోల్ (సోటోలోల్) |
| స్పిరోనోలక్టోన్ (స్పిరోనోలక్టోన్) |
| తాలినోలోల్ (తాలినోలోల్) |
| టిమోలోల్ (టిమోలోల్) |
| ఫోసినోప్రిల్ (ఫోసినోప్రిల్) |
| ఫ్యూరోసెమైడ్ (ఫ్యూరోసెమైడ్) |
| ఎప్రోసార్టన్ (ఎప్రోసార్టన్) |
| ఎస్మోలోల్ (ఎస్మోలోల్) |
చికిత్స (ati ట్ పేషెంట్ క్లినిక్)
బహిరంగ చికిత్స
చికిత్స వ్యూహాలు
| స్టేజ్ నామ్ | చికిత్స వ్యూహాలు |
| CKB C1-3 A2 | B HbА1c యొక్క వ్యక్తిగత లక్ష్య విలువల సాధన, Animal జంతువుల ప్రోటీన్ యొక్క మితమైన పరిమితి (రోజుకు 1.0 గ్రా / కేజీ శరీర బరువు కంటే ఎక్కువ కాదు), • ACE ఇన్హిబిటర్స్ లేదా ARB లు as షధాల ఎంపిక (గర్భధారణలో విరుద్ధంగా), Target లక్ష్య రక్తపోటును సాధించడానికి కంబైన్డ్ యాంటీహైపెర్టెన్సివ్ థెరపీ ( |
| CKB C1-3 A3 | H HbA1c యొక్క వ్యక్తిగత లక్ష్య విలువలను సాధించడం, Animal జంతువుల ప్రోటీన్ను పరిమితం చేయండి (శరీర బరువు 0.8 గ్రా / కిలో మించకూడదు రోజుకు) • ACE ఇన్హిబిటర్స్ లేదా ARB లు as షధాల ఎంపిక (గర్భధారణలో విరుద్ధంగా), Target లక్ష్య రక్తపోటును సాధించడానికి సంయుక్త రక్తపోటు ( |
| సికెడి సి 4 | H HbA1c యొక్క వ్యక్తిగత లక్ష్య విలువలను సాధించడం, Animal జంతువుల ప్రోటీన్ను పరిమితం చేయండి (రోజుకు 0.8 గ్రా / కేజీ శరీర బరువు కంటే ఎక్కువ కాదు), • ACE ఇన్హిబిటర్స్ లేదా ARB లు as షధాల ఎంపిక, GFR 2 లో మోతాదు తగ్గింపు, Target లక్ష్య రక్తపోటును సాధించడానికి సంయుక్త రక్తపోటు ( |
| సికెడి సి 5 | • హిమోడయాలసిస్, • పెరిటోనియల్ డయాలసిస్, • కిడ్నీ మార్పిడి. |
NB! DN చికిత్స హైపర్గ్లైసీమియా మరియు రక్తపోటు (UD - 1A) అభివృద్ధికి ప్రధాన ప్రమాద కారకాల యొక్క సకాలంలో అంచనా మరియు దిద్దుబాటు ఆధారంగా ఉండాలి.
NB! DN ఉన్న రోగులలో ఉండాలి లక్ష్యం HbA1C స్థాయి 6.5-7.0% పరిగణించండి వ్యక్తిగత రోగి లక్షణాల కోసం సర్దుబాటు చేయబడింది (UD - 2B)
NB! అభివృద్ధి చెందిన DN చికిత్స యొక్క ప్రధాన లక్ష్యం ESRD అభివృద్ధిని నివారించడం మరియు హృదయనాళ ప్రమాదాలను తగ్గించడం.
NB! చికిత్సా చర్యలు DN యొక్క అభివృద్ధి మరియు పురోగతిని ప్రభావితం చేసే ప్రధాన వ్యాధికారక యంత్రాంగాలను మరియు ప్రమాద కారకాలను ప్రభావితం చేయాలి; DN యొక్క పురోగతిని మందగించడంలో గొప్ప ప్రభావాన్ని మల్టిఫ్యాక్టోరియల్ విధానం (UD - 2C) తో సాధించవచ్చు.
నాన్-డ్రగ్ చికిత్స
· జీవనశైలిలో మార్పులు. సోడియం క్లోరైడ్ మరియు ప్రోటీన్లను ఆహారంతో తీసుకోవడం, ధూమపానం మానేయడం మరియు శరీర బరువును సరిదిద్దడం వంటి చికిత్సా జీవనశైలి మార్పుల గురించి NAM ఉన్న రోగులకు సూచించాలి.
· ఆహార మార్పులు: NaCl మరియు ప్రోటీన్ తీసుకోవడంపై పరిమితులు. మూత్రపిండ నిలుపుదల మరియు మార్పిడి చేసిన సోడియం యొక్క కొలను పెరుగుదల మధుమేహం యొక్క లక్షణం, ఇది రక్తపోటుకు కారణం మరియు అనేక యాంటీహైపెర్టెన్సివ్ drugs షధాల (ACE ఇన్హిబిటర్స్, ARB లు, BCC) ప్రభావంలో తగ్గుదల.
· NaCl యొక్క రోజువారీ తీసుకోవడం రోజుకు 3-5 గ్రాములకు తగ్గించాలి.
· రోజుకు ప్రోటీన్ తీసుకోవడం 0.8 గ్రా / కేజీకి పరిమితం చేయండి DN యొక్క పురోగతిని కొంతవరకు మందగించవచ్చు (పెడ్రిని MT et al., 1996, అండర్సన్ S etal., 2000). జంతువుల ప్రోటీన్లను పాక్షికంగా కూరగాయలతో భర్తీ చేయడం మంచిది. బహుళఅసంతృప్త కొవ్వుల కంటెంట్ పెరుగుదలతో జంతువుల ఆహారంలో పరిమితి కూడా ముఖ్యమైనది (స్థూల JL et al., 2002, రోస్ E et al., 2004). కేలరీల తీసుకోవడం రోజుకు 30-35 కిలో కేలరీలు / కిలోలు ఉండాలి.
· ధూమపాన విరమణ డయాబెటిస్ ఉన్న రోగి యొక్క జీవనశైలిని మార్చడానికి అవసరమైన అంశాలలో ఇది ఒకటి, ఎందుకంటే ఈ చెడు అలవాటు DN అభివృద్ధి చెందే ప్రమాదం మరియు దాని వేగవంతమైన పురోగతి రెండింటితో సంబంధం కలిగి ఉందని ఖచ్చితంగా తేలింది (ఆర్థ్ S.R., 2002).
· బరువు తగ్గడం BMI> 27 kg / m 2 కు అవసరం.
Treatment షధ చికిత్స
గ్లైసెమిక్ నియంత్రణ.
DN యొక్క ఏ దశలోనైనా, గ్లైకేటెడ్ హిమోగ్లోబిన్ను వ్యక్తిగత లక్ష్య స్థాయికి (6.5-7.0%) తగ్గించాలనే కోరిక అవసరం. జీవక్రియ నియంత్రణను ప్లాన్ చేసేటప్పుడు, GFR (UD-1A) స్థాయిని పరిగణనలోకి తీసుకోవాలి.
టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో: GFR తో 30 వారాల ప్రారంభ స్థాయి 4 వారాలు, మరియు / లేదా హైపర్కలేమియా పెరుగుదల> 5.5 mmol / L.
NB! CKD యొక్క వివిధ దశలలో వాడటానికి ఆమోదయోగ్యమైన చక్కెర-తగ్గించే మందులు CP CKD చూడండి.
డైస్లిపిడెమియా యొక్క దిద్దుబాటు:
N DN ఉన్న రోగులలో, లిపిడ్-తగ్గించే చికిత్స యొక్క లక్ష్యం LDL స్థాయి సమూహం పేరు
ఎంజైమ్ను మారుస్తుంది
లిసినోప్రిల్ 10 మి.గ్రా, 20 మి.గ్రా
రామిప్రిల్ 2.5 మి.గ్రా, 5 మి.గ్రా 10 మి.గ్రా,
ఫోసినోప్రిల్ 10 మి.గ్రా, 20 మి.గ్రా,
వల్సార్టన్ 80 మి.గ్రా, 160 మి.గ్రా,
కాండెసర్టన్ 8 మి.గ్రా, 16 మి.గ్రా
• థియాజైడ్ లాంటిది
• లూప్బ్యాక్
• పొటాషియం-స్పేరింగ్ (అల్- యొక్క విరోధులు
dosterona)
ఇందపమైడ్ 2.5 మి.గ్రా, 5 మి.గ్రా,
ఫ్యూరోసెమైడ్ 40 మి.గ్రా, టోరాసెమైడ్ 5 మి.గ్రా, 10 మి.గ్రా
స్పిరోనోలక్టోన్ 25 మి.గ్రా, 50 మి.గ్రా
• డైహైడ్రోపిరిడిన్,
• నాన్-డైహైడ్రోపిరిడిన్,
నిఫెడిపైన్ 10 మి.గ్రా, 20 మి.గ్రా, 40 మి.గ్రా
అమ్లోడిపైన్ 2.5 మి.గ్రా, 5 మి.గ్రా, 10 మి.గ్రా
వెరాపామిల్, వెరాపామిల్ ఎస్ఆర్, దిల్టియాజెం
• నాన్-సెలెక్టివ్ (β1, β2),
• కార్డియోసెలెక్టివ్ (β1)
B కంబైన్డ్ (β1, β2 మరియు α1)
metoprololatartrate 50 mg, 100 mg,
బిసోప్రొరోల్ 2.5 మి.గ్రా, 5 మి.గ్రా, 10 మి.గ్రా,
నెబివోలోల్ 5 మి.గ్రా
ఎస్మోలోల్, టాలినోలోల్, కార్వెడిలోల్.
యాంటీహైపెర్టెన్సివ్ మందులు: కాంబినేషన్ థెరపీలో భాగంగా వాడండి
| సమూహం | సన్నాహాలు |
| α- బ్లాకర్స్ (AB) | డోక్సాజోసిన్, ప్రాజోసిన్ |
| సెంట్రల్ యాక్షన్ డ్రగ్స్ 2 2 గ్రాహకాల యొక్క అగోనిస్ట్లు 2 I2- ఇమిడాజోలిన్ గ్రాహకాల యొక్క అగోనిస్ట్లు |
moxonidine
ఆప్టోమెట్రిస్ట్ సంప్రదింపులు - డయాబెటిక్ రెటినోపతి ధృవీకరణ కోసం,
End ఎండోక్రినాలజిస్ట్ యొక్క సంప్రదింపులు - డయాబెటిస్ నియంత్రణ కోసం,
A కార్డియాలజిస్ట్తో సంప్రదింపులు - గుండె ఆగిపోవడం మరియు లయ భంగం యొక్క లక్షణాల సమక్షంలో,
A వాస్కులర్ సర్జన్ యొక్క సంప్రదింపులు - హిమోడయాలసిస్ కోసం వాస్కులర్ యాక్సెస్ సృష్టించడానికి.
నివారణ చర్యలు:
Diet రోగికి ఆహారం, నియంత్రణ మరియు రక్తపోటు మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్ యొక్క లక్ష్య స్థాయిలను శిక్షణ ఇవ్వడం,
పెరిటోనియల్ డయాలసిస్లో అంటు సమస్యల నివారణకు శిక్షణ.
రోగి పర్యవేక్షణ
| GFR, ml / min | సిఫార్సులు |
| డయాబెటిస్ ఉన్న రోగులందరికీ | Years 5 సంవత్సరాల తరువాత టైప్ 1 డయాబెటిస్లో సీరం క్రియేటినిన్, అల్బుమిన్ / క్రియేటినిన్ నిష్పత్తి యొక్క ప్రారంభ నిర్ణయం, రోగ నిర్ధారణ చేసినప్పుడు టైప్ 2 డయాబెటిస్లో, పొటాషియం స్థాయిని నిర్ణయించడం. |
| 45-60 | The డయాబెటిక్ కాని మూత్రపిండాల నష్టం కోసం నెఫ్రోలాజిస్ట్ను చూడండి (టైప్ 1 డయాబెటిస్ 10 సంవత్సరాల కన్నా తక్కువ ఉంటుంది, తీవ్రమైన ప్రోటీన్యూరియా, మూత్రపిండాల అల్ట్రాసౌండ్తో అసాధారణమైన ఫలితాలు, నిరోధక ధమనుల రక్తపోటు, జిఎఫ్ఆర్ లేదా క్రియాశీల మూత్ర అవక్షేపం వేగంగా తగ్గుతుంది), Drugs of షధాల మోతాదుకు అకౌంటింగ్ 6 ప్రతి 6 నెలలకు GFR పర్యవేక్షణ, Elect ఎలక్ట్రోలైట్స్, బైకార్బోనేట్, హిమోగ్లోబిన్, కాల్షియం, భాస్వరం, పిటిహెచ్ పర్యవేక్షణ సంవత్సరానికి కనీసం 1 సమయం, 25 25-హైడ్రాక్సికోలేకాల్సిఫెరోల్ స్థాయిని పర్యవేక్షించడం మరియు విటమిన్ డి లోపాన్ని తొలగించడం, Bone ఎముక ఖనిజ సాంద్రత అధ్యయనం, Nutrition పోషకాహార నిపుణుడితో సంప్రదింపులు. |
| 30-40 | 3 ప్రతి 3 నెలలకు GFR ని పర్యవేక్షిస్తుంది, 3 ప్రతి 3-6 నెలలకు ఎలక్ట్రోలైట్స్, బైకార్బోనేట్, హిమోగ్లోబిన్, కాల్షియం, భాస్వరం, పిటిహెచ్, రోగి బరువు పర్యవేక్షణ, D మోతాదులో మోతాదులో మూత్రపిండాల పనితీరు తగ్గడం. |
| Ne నెఫ్రోలాజిస్ట్ను చూడండి. |
చికిత్స ప్రభావం యొక్క సూచికలు:
Elect ఎలక్ట్రోలైట్ బ్యాలెన్స్ యొక్క సాధారణీకరణ, వారానికి 1 సమయం నియంత్రించండి,
Ed ఎడెమా యొక్క తగ్గింపు మరియు / లేదా పూర్తి కలయిక, నియంత్రణ - రోజువారీ బరువు,
నరకం తగ్గడం మరియు / లేదా సాధారణీకరించే ధోరణి, రోజుకు 2 సార్లు నియంత్రించండి,
Acid అసిడోసిస్ యొక్క దిద్దుబాటు, వారానికి 1 సమయం నియంత్రించండి,
An రక్తహీనతతో హిమోగ్లోబిన్ స్థాయిలను పెంచడం మరియు / లేదా సాధారణీకరించే ధోరణి, నెలకు 2 సార్లు నియంత్రించండి,
F భాస్వరం, పిటిజి స్థాయిని తగ్గించడానికి మరియు / లేదా సాధారణీకరించే ధోరణి, 3 నెలల్లో కనీసం 1 సార్లు నియంత్రించండి,
Well మొత్తం శ్రేయస్సును మెరుగుపరచడం, ఆకలి పెంచడం, IMT,
Ren మూత్రపిండ వైఫల్యం యొక్క పురోగతిని మందగించడం, నియంత్రణ - GFR యొక్క వార్షిక డైనమిక్స్.
చికిత్స (అంబులెన్స్)
ఎమర్జెన్సీ ఎమర్జెన్సీ దశలో డయాగ్నోస్టిక్స్ మరియు చికిత్స
రోగనిర్ధారణ చర్యలు: ఏ.
Treatment షధ చికిత్స:
అత్యవసర అంబులెన్స్ దశలో treatment షధ చికిత్స అందించబడింది (సంబంధిత నోసోలజీల కోసం సిపి చూడండి):
తీవ్రమైన గుండె వైఫల్యం చికిత్స (పల్మనరీ ఎడెమా),
Hyp రక్తపోటు సంక్షోభం నుండి ఉపశమనం,
K CKD కొరకు AH దిద్దుబాటు.
చికిత్స (ఆసుపత్రి)
స్టేషనరీ చికిత్స
ప్రగతిశీల మూత్రపిండ పనిచేయకపోవడం యొక్క సమస్యల చికిత్స రక్తహీనత, జీవక్రియ అసిడోసిస్, ఫాస్ఫేట్-కాల్షియం జీవక్రియ యొక్క రుగ్మతలు, డైసెలెక్ట్రోలైటిమియా యొక్క రోగ నిర్ధారణ మరియు దిద్దుబాటు, KP "పెద్దలలో సికెడి" చూడండి.
చికిత్స యొక్క వ్యూహాలు: ati ట్ పేషెంట్ స్థాయిని చూడండి.
నాన్-డ్రగ్ చికిత్స: ati ట్ పేషెంట్ స్థాయిని చూడండి.
Treatment షధ చికిత్స: ati ట్ పేషెంట్ స్థాయిని చూడండి.
శస్త్రచికిత్స జోక్యంతో
ఆపరేషన్ రకం:
దాత మూత్రపిండ మార్పిడి,
బారియాట్రిక్ శస్త్రచికిత్స
Ar ఆర్టిరియోవెనస్ ఫిస్టులా మరియు కాథెటర్ ఇంప్లాంటేషన్ (పెరిటోనియల్ డయాలసిస్ కోసం),
Di తాత్కాలిక డయాలసిస్ కాథెటర్ యొక్క సంస్థాపన (అత్యవసర సూచనల కోసం),
F AVF ఏర్పడటం (ప్రోగ్రామ్ హేమోడయాలసిస్ కోసం),
Synt సింథటిక్ వాస్కులర్ ప్రొస్థెసిస్ యొక్క సంస్థాపన,
Permanent శాశ్వత కాథెటర్ యొక్క సంస్థాపన (సూచనలు),
Per పెరిటోనియల్ కాథెటర్ యొక్క సంస్థాపన (పెరిటోనియల్ డయాలసిస్ కోసం),
మూత్రపిండాల నాళాల బెలూన్ యాంజియోప్లాస్టీ / స్టెంటింగ్ (స్టెనోసిస్తో).
ఇతర రకాల చికిత్స:
మూత్రపిండ పున replace స్థాపన చికిత్స (హిమోడయాలసిస్, హిమోడియాఫిల్ట్రేషన్, పెరిటోనియల్ డయాలసిస్, సిపి సికెడి చూడండి),
He హెపటైటిస్ "బి" కు వ్యతిరేకంగా టీకా,
· మానసిక శిక్షణ,
· రోగి విద్య.
ఇంటెన్సివ్ కేర్ మరియు పునరుజ్జీవన విభాగానికి బదిలీ చేయడానికి సూచనలు:
పరిస్థితి యొక్క తీవ్రత (ఒలిగురియా, అజోటెమియా, ఎడెమా),
సంక్లిష్టమైన ఎక్స్ట్రెరల్ పాథాలజీ (రక్తపోటు సంక్షోభం, తీవ్రమైన సెరెబ్రోవాస్కులర్ యాక్సిడెంట్, తీవ్రమైన గుండె మరియు / లేదా కాలేయ వైఫల్యం, సెప్సిస్ మొదలైనవి).
రేటు సూచికలను నయం చేయండి
Elect ఎలక్ట్రోలైట్ బ్యాలెన్స్ యొక్క సాధారణీకరణ, వారానికి 1 సమయం నియంత్రించండి,
Ed ఎడెమా యొక్క తగ్గింపు మరియు / లేదా పూర్తి కలయిక, నియంత్రణ - రోజువారీ బరువు,
Pressure రక్తపోటు తగ్గడం మరియు / లేదా సాధారణీకరించే ధోరణి, రోజుకు 2 సార్లు నియంత్రించండి,
Acid అసిడోసిస్ యొక్క దిద్దుబాటు, వారానికి 1 సమయం నియంత్రించండి,
An రక్తహీనతతో హిమోగ్లోబిన్ స్థాయిలను పెంచడం మరియు / లేదా సాధారణీకరించే ధోరణి, నెలకు 2 సార్లు నియంత్రించండి,
F భాస్వరం, పిటిహెచ్ స్థాయిని తగ్గించడానికి మరియు / లేదా సాధారణీకరించే ధోరణి, 3 నెలల్లో కనీసం 1 సార్లు నియంత్రించండి,
మొత్తం శ్రేయస్సును మెరుగుపరచడం, ఆకలి పెంచడం, BMI,
Ren మూత్రపిండ వైఫల్యం యొక్క పురోగతిని మందగించడం, నియంత్రణ - GFR యొక్క వార్షిక డైనమిక్స్.
సమాచారం
| AVF | – | ధమనుల ఫిస్టులా, |
| AG | – | ధమనుల రక్తపోటు |
| హెల్ | – | రక్తపోటు |
| బైపిసి | – | కాల్షియం ఛానల్ బ్లాకర్స్, |
| ARB | – | యాంజియోటెన్సిన్ రిసెప్టర్ బ్లాకర్స్, |
| dsb | – | డయాబెటిక్ మూత్రపిండ వ్యాధి, |
| NAM | – | డయాబెటిక్ నెఫ్రోపతీ, |
| PTA | – | మూత్రపిండ పున the స్థాపన చికిత్స |
| ACE నిరోధకాలు | – | యాంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్స్, |
| ICD | – | వ్యాధుల అంతర్జాతీయ వర్గీకరణ, |
| NA | – | నెఫ్రోటిక్ సిండ్రోమ్ |
| GFR | – | గ్లోమెరులర్ వడపోత రేటు, |
| అల్ట్రాసౌండ్ స్కాన్ | – | అల్ట్రాసౌండ్ పరీక్ష |
| CKD | – | దీర్ఘకాలిక మూత్రపిండ వ్యాధి. |
ప్రోటోకాల్ డెవలపర్ల జాబితా:
1) సుల్తానోవా బాగ్దత్ గాజిజోవ్నా - డాక్టర్ ఆఫ్ మెడికల్ సైన్సెస్, ప్రొఫెసర్, నెఫ్రాలజీ విభాగం విభాగం అధిపతి, కార్డియాలజీ, కాజ్మునో.
2) తుగన్బెకోవా సాల్తానాట్ కెనెసోవ్నా - ఎండి, కజకిస్తాన్ రిపబ్లిక్ ఆరోగ్య మంత్రిత్వ శాఖ యొక్క చీఫ్ ఫ్రీలాన్స్ నెఫ్రోలాజిస్ట్.
3) కాబూల్బేవ్ కైరత్ అబ్దుల్లావిచ్ - వైద్య శాస్త్రాల వైద్యుడు, మాడ్యూల్ ప్రొఫెసర్ "నెఫ్రాలజీ" కాజ్ఎన్ఎంయు పేరు SD Asfendiyarov.
4) తౌబల్దివా han న్నాట్ సతీబెవ్నా - వైద్య శాస్త్రాల అభ్యర్థి, ఎండోక్రినాలజీ విభాగాధిపతి, జెఎస్సి "నేషనల్ సైంటిఫిక్ మెడికల్ సెంటర్".
5) డ్యూసెన్బీవా నాజీగల్ క్వాండికోవ్నా - వైద్య శాస్త్రాల అభ్యర్థి, జెఎస్సి "MIA" యొక్క జనరల్ అండ్ క్లినికల్ ఫార్మకాలజీ విభాగం అసోసియేట్ ప్రొఫెసర్.
ఆసక్తి యొక్క సంఘర్షణ: లేదు.
సమీక్షకుల జాబితా:
1) నూర్బెకోవా అక్మరల్ అసిలోవ్నా - డాక్టర్ ఆఫ్ మెడికల్ సైన్సెస్, ఎండోక్రినాలజీ విభాగం ప్రొఫెసర్, కాజ్ఎన్ఎంయు పేరు పెట్టారు SD Asfendiyarov,
2) డ్యూరెన్ కజెబావిచ్ తురేబెకోవ్ - డాక్టర్ ఆఫ్ మెడికల్ సైన్సెస్, అస్తానా సిటీ హాస్పిటల్ నెంబర్ 1 యొక్క నెఫ్రాలజీ విభాగం అధిపతి.
ప్రోటోకాల్ సమీక్ష నిబంధనలు: ప్రోటోకాల్ యొక్క ప్రచురణ 3 సంవత్సరాల తరువాత మరియు అది అమల్లోకి వచ్చిన తేదీ నుండి లేదా కొత్త పద్ధతుల సమక్షంలో ఒక స్థాయి సాక్ష్యాలతో.
వైద్య నిపుణుల కథనాలు
డయాబెటిక్ నెఫ్రోపతీ యొక్క దశ నిర్ధారణ మరియు నిర్ణయం అనామ్నెసిస్ (వ్యవధి మరియు డయాబెటిస్ మెల్లిటస్ రకం), ప్రయోగశాల ఫలితాలు (మైక్రోఅల్బుమినూరియా, ప్రోటీన్యూరియా, అజోటేమియా మరియు యురేమియా యొక్క గుర్తింపు) పై ఆధారపడి ఉంటాయి.
డయాబెటిక్ నెఫ్రోపతీని నిర్ధారించడానికి మొట్టమొదటి రోగనిర్ధారణ పద్ధతి మైక్రోఅల్బుమినూరియాను గుర్తించడం. మైక్రోఅల్బుమినూరియా యొక్క ప్రమాణం 30 నుండి 300 మి.గ్రా / రోజు లేదా 20 నుండి 200 μg / min మొత్తంలో రాత్రిపూట మూత్రంలో అధికంగా ఎంపిక చేయబడిన మూత్ర అల్బుమిన్ విసర్జన. ఉదయం మూత్రంలో అల్బుమిన్ / క్రియేటినిన్ నిష్పత్తి ద్వారా మైక్రోఅల్బుమినూరియా నిర్ధారణ అవుతుంది, ఇది రోజువారీ మూత్ర సేకరణలో లోపాలను మినహాయించింది.
డయాబెటిక్ నెఫ్రోపతీలో “ప్రిలినికల్” మూత్రపిండాల నష్టం యొక్క గుర్తులు మైక్రోఅల్బుమినూరియా, ఫంక్షనల్ మూత్రపిండ రిజర్వ్ యొక్క క్షీణత లేదా 22% కంటే ఎక్కువ వడపోత భిన్నంలో పెరుగుదల, 140-160 ml / min కంటే ఎక్కువ GFR విలువలు ఎక్కువ.
మైక్రోఅల్బుమినూరియా మూత్రపిండ గ్లోమెరులికి దెబ్బతినడానికి అత్యంత విశ్వసనీయమైన ప్రిలినికల్ ప్రమాణంగా పరిగణించబడుతుంది. ఈ పదం తక్కువ పరిమాణంలో (30 నుండి 300 మి.గ్రా / రోజు వరకు) మూత్రంతో అల్బుమిన్ విసర్జించడాన్ని సూచిస్తుంది, ఇది సాంప్రదాయ మూత్ర పరీక్ష ద్వారా నిర్ణయించబడదు.
మైకోరల్బుమినూరియా యొక్క దశ సకాలంలో చికిత్సతో డయాబెటిక్ నెఫ్రోపతీ యొక్క చివరి రివర్సిబుల్ దశ. లేకపోతే, టైప్ 1 డయాబెటిస్ ఉన్న 80% మంది రోగులలో మరియు 40% టైప్ 2 డయాబెటిస్ ఉన్న మైక్రోఅల్బుమినూరియాతో, డయాబెటిక్ నెఫ్రోపతీ యొక్క ఉచ్ఛారణ దశ అభివృద్ధి చెందుతుంది.
మైక్రోఅల్బుమినూరియా అనేది డయాబెటిక్ నెఫ్రోపతీ యొక్క అధునాతన దశకు మాత్రమే కాకుండా, హృదయ సంబంధ వ్యాధులకు కూడా కారణమవుతుంది. అందువల్ల, రోగులలో మైక్రోఅల్బుమినూరియా ఉండటం హృదయనాళ పాథాలజీని గుర్తించడానికి పరీక్షకు సూచనగా పనిచేస్తుంది, అలాగే హృదయ సంబంధ వ్యాధులకు ప్రమాద కారకాలను లక్ష్యంగా చేసుకుని క్రియాశీల చికిత్సకు ఉపయోగపడుతుంది.
మైక్రోఅల్బుమినూరియా యొక్క గుణాత్మక నిర్ణయం కోసం, పరీక్ష స్ట్రిప్స్ ఉపయోగించబడతాయి, దీని యొక్క సున్నితత్వం 95% కి చేరుకుంటుంది, విశిష్టత 93%. సానుకూల పరీక్షను మరింత ఖచ్చితమైన ఇమ్యునో కెమికల్ పద్ధతి ద్వారా నిర్ధారించాలి. నిజమైన మైక్రోఅల్బుమినూరియాను నిర్ధారించడానికి, అల్బుమిన్ విసర్జనలో రోజువారీ హెచ్చుతగ్గుల కారణంగా, మీరు కనీసం రెండు సానుకూల ఫలితాలను కలిగి ఉండాలి మరియు 3-6 నెలలు పాపం చేయాలి.
, , , , , , , , , , , , , , ,
అల్బుమినూరియా యొక్క వర్గీకరణ
యూరినరీ అల్బుమిన్ విసర్జన
యూరినరీ అల్బుమిన్ ఏకాగ్రత
అల్బుమిన్ / క్రియేటిన్ మూత్రం యొక్క నిష్పత్తి
ఉదయం భాగంలో
3.5-25 mg / mmol 2
1 - పురుషులలో. 2 - మహిళల్లో.
అమెరికన్ డయాబెటిస్ అసోసియేషన్ (1997) మరియు యూరోపియన్ గ్రూప్ ఫర్ ది స్టడీ ఆఫ్ డయాబెటిస్ (1999) సిఫారసుల ప్రకారం, టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులను పరీక్షించడానికి తప్పనిసరి పద్ధతుల జాబితాలో మైక్రోఅల్బుమినూరియా అధ్యయనం చేర్చబడింది.
ఇంట్రాక్రానియల్ హైపర్టెన్షన్ నిర్ధారణకు పరోక్ష పద్ధతుల్లో ఫంక్షనల్ మూత్రపిండ రిజర్వ్ యొక్క నిర్ణయం ఒకటి, ఇది డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధికి ప్రధాన విధానంగా పరిగణించబడుతుంది. ఫంక్షనల్ మూత్రపిండ రిజర్వ్ ఉద్దీపనకు GFR ను పెంచడం ద్వారా మూత్రపిండాల ప్రతిస్పందనగా అర్ధం (నోటి ప్రోటీన్ లోడింగ్, తక్కువ మోతాదు డోపామైన్ యొక్క పరిపాలన, ఒక నిర్దిష్ట అమైనో ఆమ్లాల పరిపాలన). బేసల్ స్థాయితో పోల్చితే ఉద్దీపనను 10% ప్రవేశపెట్టిన తరువాత GFR యొక్క అధికం సంరక్షించబడిన క్రియాత్మక మూత్రపిండ నిల్వ మరియు మూత్రపిండ గ్లోమెరులిలో రక్తపోటు లేకపోవడాన్ని సూచిస్తుంది.
వడపోత భిన్నం యొక్క సూచిక ద్వారా ఇలాంటి సమాచారం అందించబడుతుంది - మూత్రపిండ ప్లాస్మా ప్రవాహానికి GFR శాతం. సాధారణంగా, వడపోత భిన్నం యొక్క పరిమాణం సుమారు 20%, దాని విలువ 22% కంటే ఎక్కువ మూత్రపిండ గ్లోమెరులస్ లోపల ఒత్తిడి కారణంగా GFR పెరుగుదలను సూచిస్తుంది.
GFR యొక్క సంపూర్ణ విలువలు, 140-160 ml / min విలువలను మించి, ఇంట్రాక్రానియల్ హైపర్టెన్షన్ అభివృద్ధికి పరోక్ష సంకేతంగా కూడా ఉపయోగపడతాయి.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధి యొక్క దశ I మరియు II లలో, మూత్రపిండాల గ్లోమెరులస్లో రక్తపోటు స్థితిని ప్రతిబింబించే సూచికల ద్వారా రోగలక్షణ ప్రక్రియలో మూత్రపిండాల ప్రమేయం పరోక్షంగా సూచించబడుతుంది - అధిక GFR విలువలు 140-160 ml / min కంటే ఎక్కువ, లేకపోవడం లేదా క్రియాత్మక మూత్రపిండ నిల్వలో తగ్గుదల మరియు / లేదా వడపోత యొక్క అధిక విలువలు భిన్నాలు. మైక్రోఅల్బుమినూరియాను గుర్తించడం వలన అభివృద్ధి దశలో III దశలో డయాబెటిక్ నెఫ్రోపతీని నిర్ధారించడం సాధ్యపడుతుంది.
, , , , , , ,
రోగలక్షణ ప్రక్రియ యొక్క అభివృద్ధి దశలు
డయాబెటిస్లో నెఫ్రోపతీ యొక్క వర్గీకరణ మూత్రపిండాల పనితీరు, క్లినికల్ వ్యక్తీకరణలు మరియు ప్రయోగశాల పారామితులలో మార్పుల యొక్క క్రమమైన పురోగతి మరియు క్షీణతపై ఆధారపడి ఉంటుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క దశ:
మొదటి దశలో, రక్త ప్రవాహంలో పెరుగుదల ఉంది, మూత్రపిండ నెఫ్రాన్లలో మూత్ర వడపోత గ్లోమెరులర్ పరిమాణం పెరుగుదల నేపథ్యంలో ఉంది. ఈ సందర్భంలో, మూత్రంతో తక్కువ మాలిక్యులర్ బరువు ప్రోటీన్ల (ప్రధానంగా అల్బుమిన్) విసర్జన రోజువారీ ప్రమాణంలో ఉంటుంది (30 మి.గ్రా కంటే ఎక్కువ కాదు).
రెండవ దశలో, బేస్మెంట్ పొర యొక్క గట్టిపడటం, వివిధ కాలిబర్ల నాళాల మధ్య ఖాళీలలో బంధన కణజాలం యొక్క పెరుగుదల జోడించబడుతుంది. మూత్రంలో అల్బుమిన్ విసర్జన అధిక రక్తంలో గ్లూకోజ్, డయాబెటిస్ మెల్లిటస్ కుళ్ళిపోవడం మరియు శారీరక శ్రమతో కట్టుబాటును మించిపోతుంది.
మూడవ దశలో, రోజువారీ అల్బుమిన్ విడుదలలో (300 మి.గ్రా వరకు) స్థిరమైన పెరుగుదల ఉంది.
నాల్గవ దశలో, వ్యాధి యొక్క క్లినికల్ లక్షణాలు మొదట కనిపిస్తాయి. గ్లోమెరులిలో మూత్రం యొక్క వడపోత రేటు తగ్గడం ప్రారంభమవుతుంది, ప్రోటీన్యూరియా నిర్ణయించబడుతుంది, అనగా, పగటిపూట 500 మి.గ్రా కంటే ఎక్కువ ప్రోటీన్ విడుదల అవుతుంది.
ఐదవ దశ చివరిది, గ్లోమెరులర్ వడపోత రేటు తీవ్రంగా తగ్గుతుంది (1 నిమిషానికి 10 మి.లీ కంటే తక్కువ), వ్యాప్తి లేదా నోడ్యులర్ స్క్లెరోసిస్ విస్తృతంగా ఉంది.
మూత్రపిండ వైఫల్యం తరచుగా డయాబెటిస్ ఉన్న రోగులలో మరణానికి ప్రత్యక్ష కారణం అవుతుంది
డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ దశ నిర్ధారణ
డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ దశ మొగెన్సెన్ ప్రకారం దశ IV తో ప్రారంభమవుతుంది. ఇది ఒక నియమం వలె, డయాబెటిస్ మెల్లిటస్ ప్రారంభం నుండి 10-15 సంవత్సరాలలో అభివృద్ధి చెందుతుంది మరియు ఇది వ్యక్తమవుతుంది:
- ప్రోటీన్యూరియా (నెఫ్రోటిక్ సిండ్రోమ్ అభివృద్ధితో 1/3 కేసులలో),
- ధమనుల రక్తపోటు
- రెటినోపతి అభివృద్ధి,
- వ్యాధి యొక్క సహజ కోర్సులో GFR లో తగ్గుదల సగటున 1 ml / month చొప్పున.
10-15% కేసులలో డయాబెటిక్ నెఫ్రోపతీ యొక్క కోర్సును క్లిష్టతరం చేసే నెఫ్రోటిక్ సిండ్రోమ్, డయాబెటిక్ నెఫ్రోపతీ యొక్క రోగనిర్ధారణ ప్రతికూల క్లినికల్ సంకేతంగా పరిగణించబడుతుంది.ఇది సాధారణంగా క్రమంగా అభివృద్ధి చెందుతుంది; కొంతమంది రోగులలో, మూత్రవిసర్జన drugs షధాలకు ఎడెమా యొక్క నిరోధకత సంభవిస్తుంది. డయాబెటిక్ నెఫ్రోపతీ యొక్క నేపథ్యానికి వ్యతిరేకంగా నెఫ్రోటిక్ సిండ్రోమ్ దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధి ఉన్నప్పటికీ, GFR లో తగ్గుదల, ఎడెమా సిండ్రోమ్ యొక్క నిలకడ మరియు అధిక ప్రోటీన్యూరియా ద్వారా వర్గీకరించబడుతుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క ఐదవ దశ దీర్ఘకాలిక మూత్రపిండ వైఫల్య దశకు అనుగుణంగా ఉంటుంది.
, , , , , ,
క్లినికల్ వ్యక్తీకరణల లక్షణాలు
నెఫ్రోపతీ అభివృద్ధి యొక్క మొదటి మూడు దశలు మూత్రపిండ నిర్మాణాలలో మార్పుల ద్వారా మాత్రమే వర్గీకరించబడతాయి మరియు స్పష్టమైన లక్షణాలు లేవు, అనగా అవి ముందస్తు దశలు. మొదటి రెండు దశలలో, ఎటువంటి ఫిర్యాదులు గమనించబడవు. మూడవ దశలో, రోగి యొక్క పరీక్ష సమయంలో, రక్తపోటు పెరుగుదల అప్పుడప్పుడు కనుగొనబడుతుంది.
నాల్గవ దశ ఒక వివరణాత్మక సింప్టోమాటాలజీ.
చాలా తరచుగా గుర్తించబడింది:
ఈ రకమైన ధమనుల రక్తపోటుతో, రోగులు చాలా అరుదుగా ఒత్తిడిని పెంచుతారు. నియమం ప్రకారం, అధిక సంఖ్యలో (180-200 / 110-120 mm Hg వరకు), తలనొప్పి, మైకము, సాధారణ బలహీనత కనిపించవు.
ధమనుల రక్తపోటు ఉనికిని నిర్ణయించే ఏకైక నమ్మదగిన మార్గం, పగటిపూట పీడన హెచ్చుతగ్గుల స్థాయిని క్రమానుగతంగా కొలవడం లేదా పర్యవేక్షించడం.
చివరి, యురేమిక్ దశలో, మూత్రపిండాల నష్టం యొక్క క్లినికల్ పిక్చర్లో మాత్రమే కాకుండా, డయాబెటిస్ మెల్లిటస్ సమయంలో కూడా మార్పులు అభివృద్ధి చెందుతాయి. మూత్రపిండ వైఫల్యం తీవ్రమైన బలహీనత, బలహీనమైన ఆకలి, మత్తు సిండ్రోమ్, దురద చర్మం ద్వారా వ్యక్తమవుతుంది. మూత్రపిండాలు మాత్రమే కాకుండా, శ్వాసకోశ మరియు జీర్ణ అవయవాలు కూడా ప్రభావితమవుతాయి.
రక్తపోటులో లక్షణంగా నిరంతర పెరుగుదల, ఉచ్చారణ ఎడెమా, స్థిరంగా ఉంటుంది. ఇన్సులిన్ అవసరం తగ్గుతుంది, రక్తంలో చక్కెర మరియు మూత్ర స్థాయిలు తగ్గుతాయి. ఈ లక్షణాలు రోగి యొక్క స్థితిలో మెరుగుదలని సూచించవు, కానీ మూత్రపిండ కణజాలం యొక్క కోలుకోలేని ఉల్లంఘనల గురించి మాట్లాడుతాయి, ఇది ప్రతికూల రోగ నిరూపణ.
డయాబెటిస్ ఉన్న రోగి ధమనుల ఒత్తిడిని పెంచడం ప్రారంభిస్తే, మూత్రపిండాల పనితీరును తనిఖీ చేయడం అవసరం
డయాబెటిక్ నెఫ్రోపతీ నిర్ధారణ
డయాబెటిక్ నెఫ్రోపతీ నిర్ధారణకు ఈ క్రింది సూత్రీకరణలు ఆమోదించబడ్డాయి:
- డయాబెటిక్ నెఫ్రోపతీ, స్టేజ్ మైక్రోఅల్బుమినూరియా,
- డయాబెటిక్ నెఫ్రోపతీ, ప్రోటీన్యూరియా దశ, సంరక్షించబడిన నత్రజని-విసర్జన మూత్రపిండ పనితీరుతో,
- డయాబెటిక్ నెఫ్రోపతీ, దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క దశ.
డయాబెటిక్ నెఫ్రోపతీ స్క్రీనింగ్
డయాబెటిక్ నెఫ్రోపతి యొక్క ప్రారంభ రోగ నిర్ధారణ మరియు డయాబెటిస్ మెల్లిటస్ యొక్క చివరి వాస్కులర్ సమస్యల నివారణ కోసం, డయాబెటిస్ ఉన్న రోగులలో డయాబెటిక్ నెఫ్రోపతీ కోసం ఒక స్క్రీనింగ్ ప్రోగ్రామ్ అభివృద్ధి చేయబడింది మరియు సెయింట్ విన్సెంట్ డిక్లరేషన్లో భాగంగా ప్రతిపాదించబడింది. ఈ కార్యక్రమం ప్రకారం, డయాబెటిక్ నెఫ్రోపతీ యొక్క గుర్తింపు మూత్రం యొక్క సాధారణ క్లినికల్ విశ్లేషణతో ప్రారంభమవుతుంది. ప్రోటీన్యూరియా కనుగొనబడితే, పదేపదే చేసిన అధ్యయనాల ద్వారా ధృవీకరించబడితే, డయాబెటిక్ నెఫ్రోపతీ నిర్ధారణ, ప్రోటీన్యూరియా యొక్క దశ నిర్ధారణ అవుతుంది మరియు తగిన చికిత్స సూచించబడుతుంది.
ప్రోటీన్యూరియా లేనప్పుడు, మైక్రోఅల్బుమినూరియా ఉనికి కోసం మూత్ర పరీక్ష జరుగుతుంది. యూరినరీ అల్బుమిన్ విసర్జన 20 μg / min లేదా యూరిన్ అల్బుమిన్ / క్రియేటినిన్ నిష్పత్తి పురుషులలో 2.5 mg / mmol కన్నా తక్కువ మరియు మహిళల్లో 3.5 mg / mmol కన్నా తక్కువ ఉంటే, ఫలితం ప్రతికూలంగా పరిగణించబడుతుంది మరియు మైక్రోఅల్బుమినూరియాకు రెండవ మూత్రవిసర్జన ఒక సంవత్సరంలో సూచించబడుతుంది. మూత్రంతో అల్బుమిన్ విసర్జన సూచించిన విలువలను మించి ఉంటే, సాధ్యమయ్యే లోపాన్ని నివారించడానికి, అధ్యయనం 6-12 వారాలలో మూడుసార్లు పునరావృతం చేయాలి. రెండు సానుకూల ఫలితాలను పొందిన తరువాత, వారికి డయాబెటిక్ నెఫ్రోపతీ, మైక్రోఅల్బుమినూరియా యొక్క దశ నిర్ధారణ అవుతుంది మరియు చికిత్స సూచించబడుతుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క అభివృద్ధి ఎల్లప్పుడూ డయాబెటిస్ మెల్లిటస్ యొక్క ఇతర వాస్కులర్ సమస్యల సమయంలో క్షీణతతో ముడిపడి ఉంటుంది మరియు IHD అభివృద్ధికి ప్రమాద కారకంగా పనిచేస్తుంది. అందువల్ల, అల్బుమినూరియా యొక్క సాధారణ అధ్యయనాలతో పాటు, టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు నేత్ర వైద్యుడు, కార్డియాలజిస్ట్ మరియు న్యూరోపాథాలజిస్ట్ క్రమం తప్పకుండా పర్యవేక్షణ అవసరం.
డయాబెటిక్ నెఫ్రోపతీ దశను బట్టి డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో అవసరమైన అధ్యయనాలు
డయాబెటిక్ నెఫ్రోపతీకి కారణాలు
Dia డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధిలో ప్రధాన రెచ్చగొట్టే అంశం రక్తంలో గ్లూకోజ్ పెరుగుదల, ఇది రక్త నాళాలను దట్టమైన బంధన కణజాలంతో భర్తీ చేయడానికి మరియు తరువాత బలహీనమైన మూత్రపిండాల పనితీరుకు దారితీస్తుంది.
వ్యాధి యొక్క చివరి దశలో, మూత్రపిండ వైఫల్యం అభివృద్ధి చెందుతుంది. సమస్యలను నివారించడానికి రోగితో సమయానికి కనుగొనడం చాలా ముఖ్యం.
F నెఫ్రోపతీ యొక్క కృత్రిమత అది వెంటనే అభివృద్ధి చెందదు, కానీ డజను సంవత్సరాల కాలంలో, ఆచరణాత్మకంగా దేనిలోనూ కనిపించకుండా ఉంటుంది. మరియు ప్రక్రియ జరుగుతోంది!
ఉరుము వచ్చినప్పుడు మాత్రమే మేము వైద్యుడి వద్దకు వెళ్తాము మరియు చికిత్సకు రోగికి మాత్రమే కాకుండా, వైద్యుడికి కూడా అద్భుతమైన ప్రయత్నాలు అవసరం. అందుకే మీరు వ్యాధి యొక్క క్లినికల్ కోర్సు తెలుసుకోవాలి.
డయాబెటిక్ నెఫ్రోపతీ యొక్క లక్షణాలు
Of వ్యాధి అభివృద్ధికి ఐదు దశలు ఉన్నాయి:
— 1 వ దశ డయాబెటిస్ మెల్లిటస్ యొక్క ప్రారంభ దశలో సంభవిస్తుంది మరియు మూత్రపిండాల యొక్క హైపర్ఫంక్షన్ ద్వారా వ్యక్తీకరించబడుతుంది, రక్త నాళాల కణాలు పరిమాణంలో పెరుగుతాయి, మూత్రం యొక్క వడపోత మరియు విసర్జన పెరుగుతుంది.
ఈ సందర్భంలో, మూత్రంలో ప్రోటీన్ నిర్ణయించబడదు మరియు బాహ్య వ్యక్తీకరణలు లేవు (రోగి ఫిర్యాదులు),
— 2 వ దశ నిర్ధారణ అయిన రెండు సంవత్సరాల తరువాత సంభవిస్తుంది. మూత్రపిండ నాళాలు చిక్కగా కొనసాగుతున్నాయి, కానీ, మొదటి దశలో వలె, వ్యాధి ఇప్పటికీ స్వయంగా కనిపించదు,
— 3 వ దశ సాధారణంగా మధుమేహం నిర్ధారణ అయిన ఐదు సంవత్సరాల తరువాత అభివృద్ధి చెందుతుంది. నియమం ప్రకారం, ఈ దశలో, ఇతర వ్యాధులను నిర్ధారించే ప్రక్రియలో లేదా సాధారణ పరీక్ష సమయంలో, మూత్రంలో తక్కువ మొత్తంలో ప్రోటీన్ కనుగొనబడుతుంది - రోజుకు 30 నుండి 300 మి.గ్రా.
మరియు ఇది చర్యకు భయంకరమైన సంకేతం, ఎందుకంటే బాహ్యంగా నెఫ్రోపతి మళ్ళీ తనను తాను అనుభవించదు. పైన పేర్కొన్న వాటికి సంబంధించి, మూడు దశలను అంటారు ప్రీ క్లినికల్ . ఈ సమయంలోనే రోగికి తక్షణ చికిత్స అవసరం,
— 4 వ దశ మధుమేహం ప్రారంభమైన 10-15 సంవత్సరాల తరువాత నిర్ణయించబడుతుంది. ఈ దశలో, ప్రకాశవంతమైన క్లినికల్ లక్షణాలు ఉన్నాయి: మూత్రంలో పెద్ద మొత్తంలో ప్రోటీన్ కనుగొనబడింది, మూత్రవిసర్జన .షధాల సహాయంతో తొలగించలేని వాపు కనిపిస్తుంది.
రోగి గమనించదగ్గ బరువు కోల్పోతాడు, అతనికి మగత, సాధారణ బలహీనత, వికారం, దాహం, ఆకలి తగ్గుతుంది మరియు రక్తపోటు క్రమానుగతంగా పెరుగుతుంది.
- 5 వ దశ, లేదా యురేమిక్. వాస్తవానికి, ఇది డయాబెటిక్ నెఫ్రోపతీ యొక్క ముగింపు లేదా తీవ్రమైన మూత్రపిండ వైఫల్యం యొక్క టెర్మినల్ దశ: మూత్రపిండాలలో నాళాలు పూర్తిగా స్క్లెరోస్ చేయబడతాయి, అవి విసర్జన పనితీరును చేయలేవు, గ్లోమెరులిలో వడపోత రేటు 10 మి.లీ / నిమి కంటే తక్కువ.
మునుపటి 4 వ దశ యొక్క లక్షణాలు కొనసాగుతాయి, కానీ అవి ప్రాణాంతక పాత్రను పొందుతాయి. రోగిని రక్షించే ఏకైక కొలత మూత్రపిండ పున replace స్థాపన చికిత్స (హిమోడయాలసిస్, పెరిటోనియల్ డయాలసిస్), అలాగే మూత్రపిండ మార్పిడి (మార్పిడి) లేదా డబుల్ కాంప్లెక్స్: కిడ్నీ + ప్యాంక్రియాస్.
డయాబెటిక్ నెఫ్రోపతి - సాంప్రదాయ medicine షధ వంటకాలు
Ren మూత్రపిండ పనితీరును మెరుగుపరచడానికి, సేకరణను తీసుకోండి, ఇందులో పువ్వులు బరువుతో సమాన భాగాలుగా ఉంటాయి మరియు ఫీల్డ్ హార్స్టైల్. ఇవన్నీ గ్రైండ్ చేసి బాగా కలపండి:
- ఒక టేబుల్ స్పూన్ మిశ్రమం 200 మి.లీ వేడినీరు పోయాలి, ఒక గంట సేపు ఇన్ఫ్యూజ్ చేయడానికి వదిలి, మూడు వారాలపాటు రోజుకు మూడు నుండి నాలుగు సార్లు ⅓ కప్ త్రాగాలి, చిన్న విరామం తర్వాత, చికిత్స యొక్క కోర్సును పునరావృతం చేయండి.
Collection మీరు collection షధ సేకరణ కోసం మరొక ఎంపికను ఉపయోగించవచ్చు: 300 మి.లీ నీరు 2 టేబుల్ స్పూన్లు పోయాలి, ఒక మరుగు తీసుకుని, పొయ్యి నుండి తీసివేసి, థర్మోస్లో పోసి అరగంట సేపు వదిలివేయండి.
రోజుకు 3-4 సార్లు వెచ్చని రూపంలో త్రాగాలి, రెండు వారాల పాటు భోజనానికి ముందు 50 మి.లీ.
Collection ఈ సేకరణ మూత్రపిండాలు మాత్రమే కాకుండా, కాలేయం కూడా మెరుగుపరుస్తుంది, ఇది రక్తంలో గ్లూకోజ్ను కూడా తగ్గిస్తుంది:
- ఒక లీటరు వేడినీటితో 50 గ్రాముల పొడి బీన్ ఆకులను పోయాలి, మూడు గంటలు కాయడానికి మరియు సగం గ్లాసును 6-4 లేదా రోజుకు 2-4 వారాల పాటు త్రాగాలి.
Option మరొక ఎంపిక ఉంది:
- ఒక టేబుల్ స్పూన్ గడ్డి 200 మి.లీ వేడినీరు పోసి, ఒక గంట సేపు నొక్కి, ఫిల్టర్ చేసి, భోజనం ముందు కనీసం రెండు వారాల పాటు еды కప్పు తీసుకోండి.
ఎప్పటికైనా సంతోషంగా జీవించడానికి దీని కోసం ప్రయత్నిద్దాం. ఆరోగ్యంగా ఉండండి, దేవుడు నిన్ను ఆశీర్వదిస్తాడు!
ఈ వ్యాసం అత్యధిక వర్గం O. V. మాష్కోవా యొక్క డాక్టర్-ఎండోక్రినాలజిస్ట్ యొక్క పదార్థాలను ఉపయోగించింది.
డయాబెటిక్ నెఫ్రోపతీ అనేది డయాబెటిస్ యొక్క చాలా మూత్రపిండ సమస్యలకు సాధారణ పేరు. ఈ పదం మూత్రపిండాల వడపోత మూలకాల (గ్లోమెరులి మరియు గొట్టాలు) యొక్క డయాబెటిక్ గాయాలను, అలాగే వాటిని పోషించే నాళాలను వివరిస్తుంది.
డయాబెటిక్ నెఫ్రోపతీ ప్రమాదకరమైనది ఎందుకంటే ఇది మూత్రపిండ వైఫల్యం యొక్క చివరి (టెర్మినల్) దశకు దారితీస్తుంది. ఈ సందర్భంలో, రోగి డయాలసిస్ చేయవలసి ఉంటుంది లేదా.
రోగులలో ప్రారంభ మరణాలు మరియు వైకల్యానికి సాధారణ కారణాలలో డయాబెటిక్ నెఫ్రోపతీ ఒకటి. మూత్రపిండాల సమస్యలకు డయాబెటిస్ మాత్రమే కారణం. కానీ డయాలసిస్ చేయించుకున్న వారిలో మరియు మార్పిడి కోసం దాత మూత్రపిండాల కోసం నిలబడి, చాలా డయాబెటిస్. టైప్ 2 డయాబెటిస్ సంభవం గణనీయంగా పెరగడం దీనికి ఒక కారణం.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధికి కారణాలు:
- రోగిలో అధిక రక్త చక్కెర,
- రక్తంలో చెడు కొలెస్ట్రాల్ మరియు ట్రైగ్లిజరైడ్స్,
- అధిక రక్తపోటు (రక్తపోటు కోసం మా "సోదరి" సైట్ చదవండి),
- రక్తహీనత, సాపేక్షంగా “తేలికపాటి” (డయాబెటిస్ ఉన్న రోగుల రక్తంలో హిమోగ్లోబిన్ ఇతర మూత్రపిండ పాథాలజీ ఉన్న రోగుల కంటే ముందుగానే డయాలసిస్కు బదిలీ చేయాలి. డయాలసిస్ పద్ధతి యొక్క ఎంపిక వైద్యుడి ప్రాధాన్యతలపై ఆధారపడి ఉంటుంది, కానీ రోగులకు చాలా తేడా లేదు.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో మూత్రపిండ పున the స్థాపన చికిత్స (డయాలసిస్ లేదా మూత్రపిండ మార్పిడి) ఎప్పుడు ప్రారంభించాలి:
- మూత్రపిండాల గ్లోమెరులర్ వడపోత రేటు 6.5 mmol / l), ఇది సాంప్రదాయిక చికిత్స పద్ధతుల ద్వారా తగ్గించబడదు,
- పల్మనరీ ఎడెమా అభివృద్ధి చెందే ప్రమాదంతో శరీరంలో తీవ్రమైన ద్రవం నిలుపుదల,
- ప్రోటీన్-శక్తి పోషకాహారలోపం యొక్క స్పష్టమైన లక్షణాలు.
డయాలసిస్తో చికిత్స పొందిన డయాబెటిస్ ఉన్న రోగులలో రక్త పరీక్షల కోసం లక్ష్య సూచికలు:
- గ్లైకేటెడ్ హిమోగ్లోబిన్ - 8% కన్నా తక్కువ,
- రక్త హిమోగ్లోబిన్ - 110-120 గ్రా / ఎల్,
- పారాథైరాయిడ్ హార్మోన్ - 150-300 pg / ml,
- భాస్వరం - 1.13–1.78 mmol / L,
- మొత్తం కాల్షియం - 2.10–2.37 mmol / l,
- ఉత్పత్తి Ca × P = 4.44 mmol2 / l2 కన్నా తక్కువ.
హిమోడయాలసిస్ లేదా పెరిటోనియల్ డయాలసిస్ తయారీలో తాత్కాలిక దశగా మాత్రమే పరిగణించాలి. మార్పిడి పనితీరు కోసం మూత్రపిండ మార్పిడి తరువాత, రోగి మూత్రపిండ వైఫల్యంతో పూర్తిగా నయమవుతుంది. డయాబెటిక్ నెఫ్రోపతీ స్థిరీకరించబడుతోంది, రోగి మనుగడ పెరుగుతోంది.
డయాబెటిస్ కోసం మూత్రపిండ మార్పిడిని ప్లాన్ చేసేటప్పుడు, శస్త్రచికిత్స సమయంలో లేదా తరువాత రోగికి హృదయనాళ ప్రమాదం (గుండెపోటు లేదా స్ట్రోక్) వచ్చే అవకాశం ఎంత ఉందో అంచనా వేయడానికి వైద్యులు ప్రయత్నిస్తున్నారు. ఇందుకోసం, రోగి వివిధ పరీక్షలకు లోనవుతాడు, వీటిలో ఒక లోడ్తో ECG ఉంటుంది.
తరచుగా ఈ పరీక్షల ఫలితాలు గుండె మరియు / లేదా మెదడును పోషించే నాళాలు అథెరోస్క్లెరోసిస్ ద్వారా చాలా ప్రభావితమవుతాయని చూపుతాయి. మరిన్ని వివరాల కోసం “” కథనాన్ని చూడండి. ఈ సందర్భంలో, మూత్రపిండ మార్పిడికి ముందు, ఈ నాళాల పేటెన్సీని శస్త్రచికిత్స ద్వారా పునరుద్ధరించడం మంచిది.
డయాబెటిస్ ఒక వ్యక్తిని బెదిరించే అన్ని సమస్యలలో, డయాబెటిక్ నెఫ్రోపతీ ప్రధాన స్థానంలో ఉంది. మూత్రపిండాలలో మొదటి మార్పులు డయాబెటిస్ తర్వాత మొదటి సంవత్సరాల్లో ఇప్పటికే కనిపిస్తాయి మరియు చివరి దశ దీర్ఘకాలిక మూత్రపిండ వైఫల్యం (CRF). కానీ నివారణ చర్యలు, సకాలంలో రోగ నిర్ధారణ మరియు తగిన చికిత్సను జాగ్రత్తగా పాటించడం వల్ల ఈ వ్యాధి అభివృద్ధి సాధ్యమైనంత ఆలస్యం అవుతుంది.
వ్యాధికి కారణాలు
బలహీనమైన మూత్రపిండాల పనితీరు మధుమేహం యొక్క ప్రారంభ పరిణామాలలో ఒకటి.అన్నింటికంటే, అదనపు మలినాలు మరియు టాక్సిన్స్ నుండి రక్తాన్ని శుభ్రపరిచే ప్రధాన పని మూత్రపిండాలు.
డయాబెటిక్లో రక్తంలో గ్లూకోజ్ స్థాయి తీవ్రంగా దూకినప్పుడు, ఇది అంతర్గత అవయవాలపై ప్రమాదకరమైన టాక్సిన్గా పనిచేస్తుంది. మూత్రపిండాలు వారి వడపోత పనిని ఎదుర్కోవడం చాలా కష్టమవుతోంది. ఫలితంగా, రక్త ప్రవాహం బలహీనపడుతుంది, సోడియం అయాన్లు అందులో పేరుకుపోతాయి, ఇది మూత్రపిండ నాళాల అంతరాలను తగ్గించడాన్ని రేకెత్తిస్తుంది. వాటిలో ఒత్తిడి పెరుగుతుంది (రక్తపోటు), మూత్రపిండాలు విచ్ఛిన్నం కావడం ప్రారంభమవుతుంది, దీనివల్ల ఒత్తిడి మరింత పెరుగుతుంది.
కానీ, ఇంత దుర్మార్గపు వృత్తం ఉన్నప్పటికీ, డయాబెటిస్ ఉన్న రోగులందరిలో మూత్రపిండాల నష్టం అభివృద్ధి చెందదు.
అందువల్ల, మూత్రపిండాల వ్యాధుల అభివృద్ధికి కారణాలను పేర్కొనే 3 ప్రాథమిక సిద్ధాంతాలను వైద్యులు వేరు చేస్తారు.
- జన్యు. ఒక వ్యక్తి డయాబెటిస్ అభివృద్ధి చెందడానికి మొదటి కారణాలలో ఒకటి నేడు వంశపారంపర్యంగా తయారవుతుంది. అదే విధానం నెఫ్రోపతీకి ఆపాదించబడింది. ఒక వ్యక్తికి డయాబెటిస్ వచ్చిన వెంటనే, మర్మమైన జన్యు విధానాలు మూత్రపిండాలలో వాస్కులర్ డ్యామేజ్ అభివృద్ధిని వేగవంతం చేస్తాయి.
- రక్తప్రసరణ సంబంధ. డయాబెటిస్లో, మూత్రపిండ ప్రసరణ (అదే రక్తపోటు) యొక్క ఉల్లంఘన ఎల్లప్పుడూ ఉంటుంది. తత్ఫలితంగా, మూత్రంలో పెద్ద మొత్తంలో అల్బుమిన్ ప్రోటీన్లు కనిపిస్తాయి, అటువంటి ఒత్తిడిలో ఉన్న నాళాలు నాశనమవుతాయి మరియు దెబ్బతిన్న ప్రదేశాలు మచ్చ కణజాలం (స్క్లెరోసిస్) ద్వారా లాగబడతాయి.
- ఎక్స్చేంజ్. ఈ సిద్ధాంతం రక్తంలో ఎలివేటెడ్ గ్లూకోజ్ యొక్క ప్రధాన విధ్వంసక పాత్రను కేటాయిస్తుంది. శరీరంలోని అన్ని నాళాలు (మూత్రపిండాలతో సహా) “తీపి” టాక్సిన్ ద్వారా ప్రభావితమవుతాయి. వాస్కులర్ రక్త ప్రవాహం చెదిరిపోతుంది, సాధారణ జీవక్రియ ప్రక్రియలు మారుతాయి, కొవ్వులు నాళాలలో పేరుకుపోతాయి, ఇది నెఫ్రోపతీకి దారితీస్తుంది.
నివారణ
 డయాబెటిక్ రోగులకు, నెఫ్రోపతీ నివారణలో అనేక ముఖ్య అంశాలు ఉండాలి:
డయాబెటిక్ రోగులకు, నెఫ్రోపతీ నివారణలో అనేక ముఖ్య అంశాలు ఉండాలి:
- చక్కెర స్థాయి యొక్క రక్తంలో మద్దతు (శారీరక శ్రమను నియంత్రించండి, ఒత్తిడిని నివారించండి మరియు గ్లూకోజ్ స్థాయిలను నిరంతరం కొలవండి),
- సరైన పోషణ (తక్కువ శాతం ప్రోటీన్లు మరియు కార్బోహైడ్రేట్లు కలిగిన ఆహారం, సిగరెట్లు మరియు ఆల్కహాల్ తిరస్కరణ),
- రక్తంలో లిపిడ్ల నిష్పత్తిని పర్యవేక్షిస్తుంది,
- రక్తపోటు స్థాయిని పర్యవేక్షిస్తుంది (ఇది 140/90 mm Hg కన్నా ఎక్కువ దూకితే, చర్య తీసుకోవలసిన అవసరం ఉంది).
అన్ని నివారణ చర్యలు తప్పనిసరిగా హాజరైన వైద్యుడితో అంగీకరించాలి. ఎండోక్రినాలజిస్ట్ మరియు నెఫ్రోలాజిస్ట్ యొక్క కఠినమైన పర్యవేక్షణలో చికిత్సా ఆహారం కూడా చేయాలి.
డయాబెటిక్ నెఫ్రోపతి మరియు డయాబెటిస్
డయాబెటిక్ నెఫ్రోపతి చికిత్సను చికిత్స నుండి వేరు చేయలేము - డయాబెటిస్ కూడా. ఈ రెండు ప్రక్రియలు సమాంతరంగా వెళ్లి రోగి-డయాబెటిక్ యొక్క విశ్లేషణల ఫలితాల ప్రకారం మరియు వ్యాధి యొక్క దశకు అనుగుణంగా సర్దుబాటు చేయాలి.
డయాబెటిస్ మరియు మూత్రపిండాల నష్టం రెండింటిలోనూ ప్రధానమైన పనులు ఒకే విధంగా ఉంటాయి - గ్లూకోజ్ మరియు రక్తపోటు యొక్క రౌండ్-ది-క్లాక్ పర్యవేక్షణ. డయాబెటిస్ యొక్క అన్ని దశలలో ప్రధాన నాన్-ఫార్మకోలాజికల్ ఏజెంట్లు ఒకే విధంగా ఉంటాయి. ఇది బరువు స్థాయి, చికిత్సా పోషణ, ఒత్తిడిని తగ్గించడం, చెడు అలవాట్లను తిరస్కరించడం, క్రమమైన శారీరక శ్రమపై నియంత్రణ.
మందులు తీసుకునే పరిస్థితి కొంత క్లిష్టంగా ఉంటుంది. డయాబెటిస్ మరియు నెఫ్రోపతీ యొక్క ప్రారంభ దశలలో, drugs షధాల యొక్క ప్రధాన సమూహం ఒత్తిడి దిద్దుబాటు కోసం. ఇక్కడ మీరు అనారోగ్య మూత్రపిండాలకు సురక్షితమైన, డయాబెటిస్ యొక్క ఇతర సమస్యల కోసం పరిష్కరించబడిన, కార్డియోప్రొటెక్టివ్ మరియు నెఫ్రోప్రొటెక్టివ్ లక్షణాలను కలిగి ఉన్న drugs షధాలను ఎన్నుకోవాలి. ఇవి చాలా ACE నిరోధకాలు.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ విషయంలో, మొదటి group షధాల నుండి దుష్ప్రభావాలు ఉంటే ACE ఇన్హిబిటర్లను యాంజియోటెన్సిన్ II రిసెప్టర్ విరోధులు భర్తీ చేయడానికి అనుమతిస్తారు.
పరీక్షలు ఇప్పటికే ప్రోటీన్యూరియాను చూపించినప్పుడు, డయాబెటిస్ చికిత్సలో మూత్రపిండాల పనితీరు మరియు తీవ్రమైన రక్తపోటును పరిగణించాలి. టైప్ 2 పాథాలజీ ఉన్న మధుమేహ వ్యాధిగ్రస్తులకు ప్రత్యేక పరిమితులు వర్తిస్తాయి: వారికి, తీసుకోవలసిన అనుమతించబడిన నోటి హైపోగ్లైసీమిక్ ఏజెంట్ల (పిఎస్ఎస్ఎస్) జాబితా నిరంతరం తగ్గుతుంది. గ్లైక్విడాన్, గ్లిక్లాజైడ్, రిపాగ్లినైడ్ సురక్షితమైన మందులు.నెఫ్రోపతీ సమయంలో GFR 30 ml / min లేదా అంతకంటే తక్కువకు పడిపోతే, రోగులను ఇన్సులిన్ పరిపాలనకు బదిలీ చేయడం అవసరం.
డయాబెటిస్ రోగులకు రూపంలో సమస్యలు ఉన్నాయి డయాబెటిక్ నెఫ్రోపతి, క్రమంగా పెరుగుతోంది. చాలా తరచుగా, టైప్ 1 డయాబెటిస్ ఉన్న రోగులలో ఈ సమస్య ఉంటుంది, టైప్ 2 డయాబెటిస్తో కొంచెం తక్కువ. "నెఫ్రోపతి" అనే వ్యాధి మూత్రపిండాల పనితీరును ఉల్లంఘిస్తుంది.
డయాబెటిస్ మెల్లిటస్తో అభివృద్ధి చెందుతున్న కిడ్నీ లెసియన్ అంటారు డయాబెటిక్ నెఫ్రోపతి . మూత్రపిండ కణజాలం యొక్క స్క్లెరోసిస్ కారణంగా మూత్రపిండాలు వాటి పనితీరును కోల్పోతాయి. వ్యాధి యొక్క అభివృద్ధి క్రమంగా మరియు దాదాపుగా లక్షణం లేనిది. వ్యాధి అభివృద్ధి ప్రారంభంలో, రోగులు ఎటువంటి నొప్పిని అనుభవించరు, కాబట్టి, దురదృష్టవశాత్తు, వారు చివరి దశలలో నెఫ్రోలాజిస్ట్ వైపు మొగ్గు చూపుతారు. డయాబెటిస్ ఉన్న రోగులలో మూడింట రెండొంతుల మంది ఈ రోగ నిర్ధారణను కలిగి ఉన్నారు.
ఈ రోజు వరకు, వ్యాధి యొక్క అభివృద్ధి విధానం గురించి సాధారణ అభిప్రాయం లేదు, కానీ ఉంది DN అభివృద్ధి యొక్క అనేక సిద్ధాంతాలు :
- జన్యు : డయాబెటిస్ అభివృద్ధికి అంతర్లీనంగా ఉన్న హేమోడైనమిక్ మరియు జీవక్రియ ప్రక్రియల ప్రభావంతో తమను తాము వ్యక్తీకరించే జన్యు కారకాల ఉనికి ఆధారంగా,
- రక్తప్రసరణ సంబంధ: మూత్రపిండాల లోపల రక్త ప్రవాహానికి నష్టం కారణంగా DN అభివృద్ధి. ప్రారంభంలో, హైపర్ ఫిల్ట్రేషన్ యొక్క రూపాన్ని, బంధన కణజాల పెరుగుదలతో మూత్రపిండాల యొక్క తగ్గిన వడపోత పని,
- జీవక్రియ : దీర్ఘకాలిక హైపర్గ్లైసీమియా కారణంగా జీవరసాయన ఆటంకాలు.
డయాబెటిక్ నెఫ్రోపతీ వ్యాధి ఏర్పడటంలో ఈ మూడు సిద్ధాంతాలు ఒకదానితో ఒకటి అనుసంధానించబడి ఉండవచ్చు.
మూత్రపిండాల నాళాలలో పెరిగిన ఒత్తిడి కూడా DN ఏర్పడటానికి చాలా ప్రాముఖ్యత కలిగి ఉంది, ఇది న్యూరోపతి యొక్క పరిణామం. వాస్కులర్ గాయాల కారణంగా, మూత్రపిండాల పనితీరు బలహీనపడుతుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క అంచనా మరియు నివారణ
డయాబెటిక్ నెఫ్రోపతీ యొక్క రివర్సిబుల్ దశ మాత్రమే సకాలంలో తగిన చికిత్సతో మైక్రోఅల్బుమినూరియా. ప్రోటీన్యూరియా దశలో, CRF కి వ్యాధి యొక్క పురోగతిని నివారించడం సాధ్యమవుతుంది, అదే సమయంలో డయాబెటిక్ నెఫ్రోపతీ యొక్క టెర్మినల్ దశకు చేరుకోవడం జీవితానికి అనుకూలంగా లేని స్థితికి దారితీస్తుంది.
ప్రస్తుతం, డయాబెటిక్ నెఫ్రోపతీ మరియు దాని ఫలితంగా అభివృద్ధి చెందుతున్న CRF పున the స్థాపన చికిత్సకు ప్రధాన సూచనలు - హిమోడయాలసిస్ లేదా మూత్రపిండ మార్పిడి. డయాబెటిక్ నెఫ్రోపతి కారణంగా సిఆర్ఎఫ్ 50 ఏళ్లలోపు టైప్ 1 డయాబెటిస్ ఉన్న రోగులలో మొత్తం మరణాలలో 15% కారణమవుతుంది.
డయాబెటిక్ నెఫ్రోపతీ నివారణ అనేది ఎండోక్రినాలజిస్ట్-డయాబెటాలజిస్ట్ చేత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులను క్రమపద్ధతిలో పరిశీలించడం, చికిత్స యొక్క సకాలంలో దిద్దుబాటు, గ్లైసెమియా స్థాయిలను నిరంతరం స్వీయ పర్యవేక్షణ, హాజరైన వైద్యుడి సిఫార్సులకు కట్టుబడి ఉంటుంది.
మూత్రపిండ సమస్యల విధానాలు
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో మూత్రపిండాల నష్టం నిర్ధారణ క్లినికల్, లాబొరేటరీ, ఇన్స్ట్రుమెంటల్ పద్ధతులను ఉపయోగించి ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది. రోగి యొక్క ఫిర్యాదుల యొక్క డైనమిక్స్ నిర్ణయించబడతాయి, వ్యాధి యొక్క కొత్త వ్యక్తీకరణలు తెలుస్తాయి, రోగి యొక్క పరిస్థితి అంచనా వేయబడుతుంది. హార్డ్వేర్ అధ్యయనాల ద్వారా రోగ నిర్ధారణ నిర్ధారించబడింది. అవసరమైతే, ఒక నెఫ్రోలాజిస్ట్ను సంప్రదిస్తారు.
ప్రాథమిక రోగనిర్ధారణ విధానాలు:
- రక్తం మరియు మూత్రం యొక్క సాధారణ విశ్లేషణ,
- చక్కెర, లిపిడ్ జీవక్రియ ఉత్పత్తులు (కీటోన్స్), ప్రోటీన్, యూరినరీ అవక్షేపం,
- కిడ్నీ అల్ట్రాసౌండ్
- కిడ్నీ బయాప్సీ.
బయాప్సీ అదనపు పద్ధతి. మూత్రపిండాల దెబ్బతినే రకం, బంధన కణజాల విస్తరణ స్థాయి, వాస్కులర్ బెడ్లో మార్పులు పొందడానికి మిమ్మల్ని అనుమతిస్తుంది.
డయాబెటిస్ మెల్లిటస్లో మూత్రపిండాల నష్టం యొక్క అన్ని దశలలో అల్ట్రాసౌండ్ అధ్యయనం సమాచారంగా ఉంటుంది, ఇది నష్టం యొక్క స్థాయిని మరియు రోగలక్షణ మార్పుల ప్రాబల్యాన్ని నిర్ణయిస్తుంది
ప్రయోగశాల పద్ధతుల ద్వారా సమస్యల యొక్క మొదటి దశలో మూత్రపిండ పాథాలజీని గుర్తించడం అసాధ్యం, మూత్ర అల్బుమిన్ స్థాయి సాధారణం.రెండవది - మూత్రపిండ కణజాలంపై పెరిగిన ఒత్తిడితో (శారీరక శ్రమ, జ్వరం, రక్తంలో చక్కెర పెరుగుదలతో ఆహార రుగ్మతలు), కొద్ది మొత్తంలో అల్బుమిన్ కనుగొనబడే అవకాశం ఉంది. మూడవ దశలో, నిరంతర మైక్రోఅల్బుమినూరియా కనుగొనబడుతుంది (రోజుకు 300 మి.గ్రా వరకు).
నాల్గవ దశ నెఫ్రోపతీ ఉన్న రోగిని పరీక్షించినప్పుడు, మూత్రం యొక్క విశ్లేషణ పెరిగిన ప్రోటీన్ కంటెంట్ (రోజుకు 300 మి.గ్రా వరకు), అస్థిరమైన మైక్రోమాథూరియా (మూత్రంలో ఎర్ర రక్త కణాల రూపాన్ని) వెల్లడిస్తుంది. రక్తహీనత క్రమంగా అభివృద్ధి చెందుతుంది (ఎర్ర రక్త కణాలు మరియు హిమోగ్లోబిన్ స్థాయి తగ్గుదల), మరియు సాధారణ రక్త పరీక్ష ఫలితాల ప్రకారం ESR (ఎరిథ్రోసైట్ అవక్షేపణ రేటు) పెరుగుతుంది. రక్త క్రియేటినిన్ స్థాయి పెరుగుదల క్రమానుగతంగా కనుగొనబడుతుంది (జీవరసాయన అధ్యయనంతో).
చివరి, ఐదవ దశ క్రియేటినిన్ పెరుగుదల మరియు గ్లోమెరులర్ వడపోత రేటు తగ్గడం ద్వారా వర్గీకరించబడుతుంది. దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క తీవ్రతను నిర్ణయించేది ఈ రెండు సూచికలే. ప్రోటీన్యూరియా నెఫ్రోటిక్ సిండ్రోమ్కు అనుగుణంగా ఉంటుంది, ఇది రోజువారీ 3 గ్రాముల కంటే ఎక్కువ విడుదల అవుతుంది. రక్తంలో రక్తహీనత పెరుగుతుంది మరియు ప్రోటీన్ల స్థాయి (మొత్తం ప్రోటీన్, అల్బుమిన్) తగ్గుతుంది.
చికిత్సా విధానాలు
డయాబెటిక్ నెఫ్రోపతీ చికిత్స మైక్రోఅల్బుమినూరియా ప్రారంభంతో ప్రారంభమవుతుంది. రక్తపోటును తగ్గించే మందులను దాని సంఖ్యతో సంబంధం లేకుండా సూచించడం అవసరం. ఈ కాలంలో, అటువంటి చికిత్స ఎందుకు అవసరమో రోగికి వివరించడం అవసరం.
నెఫ్రోపతీ యొక్క ప్రారంభ దశలలో యాంటీహైపెర్టెన్సివ్ థెరపీ యొక్క ప్రభావాలు:
అందువల్ల, తీవ్రమైన ధమనుల రక్తపోటు దశలో యాంటీహైపెర్టెన్సివ్ థెరపీ ప్రారంభం, రోజుకు 3 గ్రాముల కంటే ఎక్కువ ప్రోటీన్యూరియా అకాల మరియు ఆలస్యం, వ్యాధి యొక్క రోగ నిరూపణను గణనీయంగా ప్రభావితం చేయదు.
మూత్రపిండ కణజాలంపై రక్షిత ప్రభావాన్ని చూపే మందులను సూచించడం చాలా మంచిది. యాంజియోటెన్సిన్-కన్వర్టింగ్ ఎంజైమ్ (ACE) యొక్క నిరోధకాలు గరిష్టంగా ఈ అవసరాలను తీరుస్తాయి, ఇవి అల్బుమిన్ను ప్రాధమిక మూత్రంలోకి వడపోతను తగ్గిస్తాయి మరియు గ్లోమెరులర్ నాళాలలో ఒత్తిడిని తగ్గిస్తాయి. మూత్రపిండాలపై లోడ్ సాధారణీకరించబడింది, ఇది రక్షిత (నెఫ్రోప్రొటెక్టివ్) ప్రభావాన్ని కలిగిస్తుంది. ఎక్కువగా ఉపయోగించే క్యాప్టోప్రిల్, ఎనాలాప్రిల్, పెరిండోప్రిల్.
నెఫ్రోపతీ యొక్క టెర్మినల్ దశలో, ఈ మందులు విరుద్ధంగా ఉంటాయి. రక్తంలో క్రియేటినిన్ స్థాయి (300 μmol / L పైన), అలాగే మూత్రపిండ వైఫల్యానికి విలక్షణమైన పొటాషియం కంటెంట్ (5.0-6.0 mmol / L పైన) తో మితమైన పెరుగుదలతో, ఈ drugs షధాల వాడకం రోగి యొక్క పరిస్థితిని నాటకీయంగా తీవ్రతరం చేస్తుంది .
డాక్టర్ ఆర్సెనల్ లో యాంజియోటెన్సిన్ II రిసెప్టర్ బ్లాకర్స్ (లోసార్టన్, క్యాండెసర్టన్) ఉన్నాయి. System షధాల యొక్క ఈ సమూహాలచే భిన్నంగా ప్రభావితమయ్యే ఒకే వ్యవస్థను బట్టి, వైద్యుడు వ్యక్తిగతంగా ఎవరికి ప్రాధాన్యత ఇవ్వాలో నిర్ణయిస్తాడు.
తగినంత ప్రభావంతో, అదనంగా వర్తించండి:
అనేక క్లినికల్ మార్గదర్శకాలు డయాబెటిస్ ఉన్న రోగులకు బీటా-గ్రాహకాలను ఎంపిక చేసే మందులు సురక్షితమైనవని వివరిస్తాయి. అవి నాన్-సెలెక్టివ్ బీటా-బ్లాకర్స్ (ప్రొప్రానోలోల్) ను భర్తీ చేశాయి, వీటిని డయాబెటిస్లో వాడటం విరుద్ధంగా ఉంది.
మూత్రపిండ వైఫల్యం, ప్రోటీన్యూరియా యొక్క దృగ్విషయంతో, ఆహారం చికిత్సలో భాగం అవుతుంది.
డయాబెటిక్ నెఫ్రోపతీతో, కూరగాయలు మరియు తియ్యని పండ్లు ఆహారంలో ఎక్కువగా ఉంటాయి, ఆహారం తీసుకునే పౌన frequency పున్యం రోజుకు 6 సార్లు ఉంటుంది
రోగి పోషకాహార అవసరాలు:
ఆహారంలో తినదగిన ఉప్పు మొత్తాన్ని నియంత్రించడం అవసరం, ద్రవ జీవక్రియను నియంత్రించడమే కాదు, చికిత్స యొక్క ప్రభావంపై ప్రభావం ఉంటుంది. ఉప్పు భారం ఎక్కువగా ఉంటే, యాంటీహైపెర్టెన్సివ్ ఏజెంట్లు వాటి ప్రభావాన్ని నాటకీయంగా తగ్గిస్తాయి. ఈ సందర్భంలో మోతాదు పెరుగుదల కూడా ఫలితాలను ఇవ్వదు.
ఎడెమాటస్ సిండ్రోమ్ అభివృద్ధితో, లూప్ మూత్రవిసర్జన (ఫ్యూరోసెమైడ్, టోరాసెమైడ్, ఇండపామైడ్) యొక్క అదనపు పరిచయం సూచించబడుతుంది.
గ్లోమెరులిలో వడపోత రేటు గణనీయంగా తగ్గడాన్ని వైద్యులు (10 మి.లీ / నిమి కన్నా తక్కువ) ఉచ్ఛారణ బలహీనమైన మూత్రపిండ పనితీరుగా భావిస్తారు మరియు పున the స్థాపన చికిత్సను నిర్ణయిస్తారు. షెడ్యూల్డ్ హిమోడయాలసిస్, పెరిటోనియల్ డయాలసిస్ ప్రత్యేక పరికరాల సహాయంతో జీవక్రియ ఉత్పత్తుల రక్తాన్ని శుద్ధి చేయడానికి, మత్తును నివారించడానికి సహాయపడుతుంది. అయినప్పటికీ, టెర్మినల్ మూత్రపిండ వైఫల్యం విషయంలో మూత్రపిండ మార్పిడి మాత్రమే సమస్యను తీవ్రంగా పరిష్కరించగలదు.
హిమోడయాలసిస్తో, డయాబెటిస్లో మూత్రపిండాల నష్టం యొక్క టెర్మినల్ దశలలో చికిత్స జరుగుతుంది, ఇతర రకాల చికిత్స యొక్క అవకాశాలు అయిపోయినప్పుడు.
నెఫ్రోపతి యొక్క ప్రమాదాలు మరియు నివారణ పద్ధతులు
డయాబెటిస్ నిర్దిష్ట క్లినికల్ సిండ్రోమ్లతో కూడిన వ్యాధి అయితే, రోగలక్షణ ప్రక్రియలో మూత్రపిండాల ప్రమేయం యొక్క స్థాయిని గుర్తించడం కష్టం. చాలా కాలం (టైప్ 2 డయాబెటిస్తో, ఇది రెండు దశాబ్దాల వరకు ఉంటుంది), మూత్రపిండాలు దెబ్బతినే సంకేతాలు లేవు. ముఖ్యమైన ప్రోటీన్ ఐసోలేషన్తో మాత్రమే, ప్రోటీన్యూరియా దశలో నిర్దిష్ట ఎడెమా కనిపిస్తుంది మరియు రక్తపోటు క్రమానుగతంగా పెరుగుతుంది. హైపర్టెన్సివ్ సిండ్రోమ్, ఒక నియమం ప్రకారం, రోగి యొక్క స్థితిలో ఫిర్యాదులు లేదా మార్పులకు కారణం కాదు. ఇది ప్రమాదకరమైనది ఎందుకంటే, రక్తపోటు పెరిగిన ఫలితంగా, వాస్కులర్ సమస్యలు అభివృద్ధి చెందుతాయి: మయోకార్డియల్ ఇన్ఫార్క్షన్, సెరెబ్రోవాస్కులర్ యాక్సిడెంట్, స్ట్రోక్ వరకు.
ప్రమాదం ఏమిటంటే, రోగి కొంచెం క్షీణతను అనుభవించకపోతే లేదా అనుభూతి చెందకపోతే, అతను వైద్యుడి సహాయం తీసుకోడు. డయాబెటిస్ మెల్లిటస్లో, రోగులు అనారోగ్యంతో బాధపడుతుంటారు, రక్తంలో చక్కెర మరియు జీవక్రియ ఉత్పత్తులలో (కీటోన్ బాడీస్, అసిటోన్) హెచ్చుతగ్గుల ద్వారా దీనిని వివరిస్తారు.
మూత్రపిండ వైఫల్యం యొక్క ప్రారంభ దశల అభివృద్ధితో, దాని వ్యక్తీకరణలు పేర్కొనబడవు. సాధారణ బలహీనత, అసౌకర్యం మరియు అస్పష్టమైన మత్తు కూడా డయాబెటిస్ మెల్లిటస్లో జీవక్రియ లోపాలకు కారణమని చెప్పవచ్చు. అభివృద్ధి చెందిన లక్షణాల కాలంలో, నత్రజని సమ్మేళనాలతో మత్తు యొక్క ఉచ్ఛారణ లక్షణాలు కనిపిస్తాయి మరియు యురేమియా అభివృద్ధి చెందుతుంది. ఏదేమైనా, ఈ దశ కోలుకోలేనిది మరియు చిన్న drug షధ దిద్దుబాట్లకు కూడా స్పందించడం చాలా కష్టం.
అందువల్ల, రోగి యొక్క జాగ్రత్తగా నిరంతర పర్యవేక్షణ మరియు ప్రణాళికాబద్ధమైన పరీక్ష అవసరం, ఈ కారణంగా సమస్యలను గుర్తించడం సాధ్యమవుతుంది.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధి మరియు పురోగతిని నిరోధిస్తుంది:
డయాబెటిక్ నెఫ్రోపతికి కారణాలు
డయాబెటిస్ మెల్లిటస్ అనేది ఇన్సులిన్ ఏర్పడటంలో లేదా చర్యలో లోపం వల్ల ఏర్పడే వ్యాధుల సమూహం, మరియు రక్తంలో గ్లూకోజ్ నిరంతరం పెరుగుతుంది. ఈ సందర్భంలో, టైప్ I డయాబెటిస్ మెల్లిటస్ (ఇన్సులిన్-డిపెండెంట్) మరియు టైప్ II డయాబెటిస్ మెల్లిటస్ (ఇన్సులిన్-ఆధారపడనివి) వేరు చేయబడతాయి. రక్త నాళాలు మరియు నరాల కణజాలాలపై అధిక స్థాయిలో గ్లూకోజ్ను దీర్ఘకాలం బహిర్గతం చేయడంతో, అవయవాలలో నిర్మాణాత్మక మార్పులు సంభవిస్తాయి, ఇవి డయాబెటిస్ సమస్యల అభివృద్ధికి దారితీస్తాయి. డయాబెటిక్ నెఫ్రోపతీ అటువంటి సమస్య.
టైప్ I డయాబెటిస్ మెల్లిటస్లో, మూత్రపిండ వైఫల్యం నుండి మరణాలు మొదటి స్థానంలో ఉన్నాయి; టైప్ II డయాబెటిస్లో, ఇది గుండె జబ్బుల తరువాత రెండవది.
రక్తంలో గ్లూకోజ్ పెరుగుదల నెఫ్రోపతీ అభివృద్ధికి ప్రధాన ట్రిగ్గర్. గ్లూకోజ్ మూత్రపిండాల నాళాల కణాలపై విష ప్రభావాన్ని మాత్రమే కాకుండా, నాళాల గోడలకు నష్టం కలిగించే కొన్ని యంత్రాంగాలను కూడా సక్రియం చేస్తుంది, దాని పారగమ్యతను పెంచుతుంది.
డయాబెటిస్లో మూత్రపిండాల నాళాలకు నష్టం.
అదనంగా, డయాబెటిక్ నెఫ్రోపతీ ఏర్పడటానికి మూత్రపిండాల నాళాలలో ఒత్తిడి పెరుగుదల చాలా ముఖ్యమైనది. డయాబెటిక్ న్యూరోపతిలో (డయాబెటిస్ మెల్లిటస్లో నాడీ వ్యవస్థకు నష్టం) సరిపోని నియంత్రణ యొక్క పరిణామం ఇది. ఫైనల్లో, దెబ్బతిన్న నాళాలు మచ్చ కణజాలంతో భర్తీ చేయబడతాయి మరియు మూత్రపిండాల పనితీరు తీవ్రంగా బలహీనపడుతుంది.
డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధిలో, అనేక దశలు వేరు చేయబడతాయి:
దశ I - మూత్రపిండాల హైపర్ఫంక్షన్. డయాబెటిస్ ఆరంభంలో సంభవిస్తుంది. మూత్రపిండాల రక్త నాళాల కణాలు పరిమాణంలో కొద్దిగా పెరుగుతాయి, మూత్రం యొక్క విసర్జన మరియు వడపోత పెరుగుతుంది. మూత్రంలో ప్రోటీన్ కనుగొనబడలేదు. బాహ్య వ్యక్తీకరణలు లేవు.
దశ II - ప్రారంభ నిర్మాణ మార్పులు. ఇది మధుమేహం నిర్ధారణ అయిన 2 సంవత్సరాల తరువాత సంభవిస్తుంది. ఇది మూత్రపిండాల నాళాల గోడల గట్టిపడటం అభివృద్ధి చెందుతుంది. మూత్రంలో ప్రోటీన్ కూడా నిర్ణయించబడదు, అంటే మూత్రపిండాల విసర్జన పనితీరు దెబ్బతినదు. వ్యాధి యొక్క లక్షణాలు లేవు.
కాలక్రమేణా, సాధారణంగా ఐదేళ్ల తరువాత, పుడుతుంది దశ III వ్యాధి - డయాబెటిక్ నెఫ్రోపతీ ప్రారంభం. నియమం ప్రకారం, సాధారణ పరీక్ష సమయంలో లేదా మూత్రంలో ఇతర వ్యాధులను నిర్ధారించే ప్రక్రియలో, తక్కువ మొత్తంలో ప్రోటీన్ నిర్ణయించబడుతుంది (రోజుకు 30 నుండి 300 మి.గ్రా). ఈ పరిస్థితిని మైక్రోఅల్బుమినూరియా అంటారు. మూత్రంలో ప్రోటీన్ కనిపించడం మూత్రపిండాల నాళాలకు గణనీయమైన నష్టాన్ని సూచిస్తుంది.
మూత్రంలో ప్రోటీన్ కనిపించే విధానం.
ఈ దశలో, గ్లోమెరులర్ వడపోత రేటులో మార్పులు సంభవిస్తాయి. ఈ సూచిక మూత్రపిండ వడపోత ద్వారా నీరు మరియు తక్కువ పరమాణు బరువు హానికరమైన పదార్థాల వడపోతను వర్ణిస్తుంది. డయాబెటిక్ నెఫ్రోపతీ ప్రారంభంలో, మూత్రపిండ నాళాలలో ఒత్తిడి పెరగడం వల్ల గ్లోమెరులర్ వడపోత రేటు సాధారణం లేదా కొద్దిగా పెరుగుతుంది. వ్యాధి యొక్క బాహ్య వ్యక్తీకరణలు లేవు.
ఫిర్యాదులు లేనందున ఈ మూడు దశలను ప్రిలినికల్ అంటారు, మరియు మూత్రపిండాల నష్టం ప్రత్యేక ప్రయోగశాల పద్ధతుల ద్వారా లేదా బయాప్సీ సమయంలో మూత్రపిండ కణజాలం యొక్క మైక్రోస్కోపీ ద్వారా మాత్రమే నిర్ణయించబడుతుంది (రోగనిర్ధారణ ప్రయోజనాల కోసం ఒక అవయవం యొక్క నమూనా). కానీ ఈ దశలో వ్యాధిని గుర్తించడం చాలా ముఖ్యం, ఎందుకంటే ఈ సమయంలో మాత్రమే వ్యాధి తిరిగి వస్తుంది.
IV దశ - తీవ్రమైన డయాబెటిక్ నెఫ్రోపతి డయాబెటిస్ ప్రారంభమైన 10-15 సంవత్సరాల తరువాత సంభవిస్తుంది మరియు స్పష్టమైన క్లినికల్ వ్యక్తీకరణల ద్వారా వర్గీకరించబడుతుంది. మూత్రంలో పెద్ద మొత్తంలో ప్రోటీన్ విసర్జించబడుతుంది. ఈ పరిస్థితిని ప్రోటీన్యూరియా అంటారు. రక్తంలో ప్రోటీన్ గా ration త బాగా తగ్గుతుంది, భారీ ఎడెమా అభివృద్ధి చెందుతుంది. చిన్న ప్రోటీన్యూరియాతో, ఎడెమా దిగువ అంత్య భాగాలలో మరియు ముఖం మీద సంభవిస్తుంది, తరువాత వ్యాధి యొక్క పురోగతితో, ఎడెమా విస్తృతంగా మారుతుంది, శరీర కుహరాలలో ద్రవం పేరుకుపోతుంది (ఉదర, ఛాతీ కుహరాలు, పెరికార్డియల్ కుహరంలో). తీవ్రమైన మూత్రపిండ నష్టం సమక్షంలో, ఎడెమా చికిత్స కోసం మూత్రవిసర్జనలు పనికిరావు. ఈ సందర్భంలో, వారు ద్రవం యొక్క శస్త్రచికిత్స తొలగింపు (పంక్చర్) ను ఆశ్రయిస్తారు. రక్త ప్రోటీన్ యొక్క సరైన స్థాయిని నిర్వహించడానికి, శరీరం దాని స్వంత ప్రోటీన్లను విచ్ఛిన్నం చేయడం ప్రారంభిస్తుంది. రోగులు చాలా బరువు కోల్పోతారు. అలాగే, రోగులు బలహీనత, మగత, వికారం, ఆకలి లేకపోవడం, దాహం గురించి ఫిర్యాదు చేస్తారు. ఈ దశలో, దాదాపు అన్ని రోగులు రక్తపోటు పెరుగుదలను నివేదిస్తారు, కొన్నిసార్లు అధిక సంఖ్యలో, ఇది తలనొప్పి, breath పిరి, గుండెలో నొప్పితో కూడి ఉంటుంది.
దశ V - యురేమిక్ - చివరి డయాబెటిక్ నెఫ్రోపతి. ముగింపు దశ మూత్రపిండ వైఫల్యం. మూత్రపిండాల నాళాలు పూర్తిగా స్క్లెరోస్డ్. మూత్రపిండము దాని విసర్జన పనితీరును చేయదు. గ్లోమెరులర్ వడపోత రేటు 10 ml / min కంటే తక్కువ.మునుపటి దశ యొక్క లక్షణాలు కొనసాగుతాయి మరియు ప్రాణాంతక పాత్రను పొందుతాయి. మూత్రపిండాల పున the స్థాపన చికిత్స (పెరిటోనియల్ డయాలసిస్, హిమోడయాలసిస్) మరియు మూత్రపిండ లేదా మూత్రపిండ-ప్యాంక్రియాస్ కాంప్లెక్స్ యొక్క మార్పిడి (పెర్సాడ్) మాత్రమే దీనికి మార్గం.
కిడ్నీ నెఫ్రోపతీ రకాలు
3,747 వ్యాఖ్యానించండి
మూత్రపిండాల నెఫ్రోపతి వంటి మూత్రపిండ వ్యాధి యొక్క సమస్య మానవ జీవితానికి చాలా ప్రమాదకరం. వ్యాధి యొక్క కారణాలు భిన్నంగా ఉంటాయి. తరచుగా అంతర్గత అవయవాల యొక్క దీర్ఘకాలిక పాథాలజీలు ఈ స్థితికి దారితీస్తాయి. మొదట, పాథాలజీ లక్షణరహితంగా అభివృద్ధి చెందుతుంది మరియు గ్లోమెరులర్ ఉపకరణం మరియు మూత్రపిండ పరేన్చైమాకు తీవ్రమైన నష్టం జరిగిన తరువాత మాత్రమే కనిపిస్తుంది.
ప్రాథమిక మరియు ద్వితీయ కారణాలు
వ్యాధి యొక్క మూలం ప్రాధమిక మరియు ద్వితీయ. కొన్ని సందర్భాల్లో, వంశపారంపర్య నెఫ్రోపతీలు అభివృద్ధి చెందుతాయి. ద్వితీయంలో తీవ్రమైన మరియు దీర్ఘకాలిక మూత్రపిండ పనిచేయకపోవడం ఉన్నాయి. ద్వితీయ నెఫ్రోపతీలు మూత్రపిండాలలో నెఫ్రోసిస్, డ్రగ్ వాస్కులైటిస్ మరియు కణితుల వల్ల సంభవిస్తాయి మరియు చివరికి మూత్రపిండ గ్లోమెరులి యొక్క తీవ్రమైన పనిచేయకపోవటానికి దారితీస్తుంది. ప్రాధమిక రూపం ప్రినేటల్ కాలంలో ఏదైనా అవయవం లేదా మూత్రపిండాల యొక్క రోగలక్షణ అభివృద్ధిని రేకెత్తిస్తుంది:
విషయాల పట్టికకు తిరిగి వెళ్ళు
రకాలు మరియు లక్షణాలు
ఒక అవయవం అభివృద్ధితో పాథాలజీలు ఒక వ్యాధిని రేకెత్తిస్తాయి.
వాస్తవానికి, నెఫ్రోపతి అనేది రెండు మూత్రపిండాలకు దెబ్బతినడం ద్వారా రోగలక్షణ ప్రక్రియలకు సమిష్టి పదం. ముఖ్యంగా, మూత్రపిండ కణజాలం, గొట్టాలు మరియు రక్త నాళాలు ప్రభావితమవుతాయి. ఈ శరీరం యొక్క పనితీరు తీవ్రంగా బలహీనపడుతుంది. కిడ్నీ నెఫ్రోపతీకి చికిత్స ప్రారంభించకపోతే, తీవ్రమైన పరిణామాలు సాధ్యమే.
వ్యాధి యొక్క నెమ్మదిగా అభివృద్ధి దాచిన ప్రాధమిక లక్షణాలను సూచిస్తుంది. ప్రారంభ దశలు సాధారణంగా తమను తాము అనుభూతి చెందవు.
కొంత సమయం తరువాత, రోగి కొన్ని లక్షణాల గురించి ఫిర్యాదు చేయడం ప్రారంభిస్తాడు: అలసట, కటి ప్రాంతంలో నొప్పి, స్థిరమైన దాహం. ఆకలి మరింత తీవ్రమవుతుంది, మూత్రవిసర్జన ప్రక్రియలు తరచుగా జరుగుతాయి. కాలక్రమేణా, పఫ్నెస్ కనిపిస్తుంది, రక్తపోటు పెరుగుతుంది. మూత్రపిండాలకు కారణం మరియు నష్టాన్ని బట్టి. నెఫ్రోపతీ అనేక రకాలుగా విభజించబడింది. వాటిలో ప్రతిదాన్ని వివరంగా పరిశీలిద్దాం.
జీవక్రియ
జీవక్రియ నెఫ్రోపతీ ప్రాధమిక మరియు ద్వితీయ. ఈ పాథాలజీతో, జీవక్రియ విధులు చెదిరిపోతాయి. ప్రాథమిక రూపాలు వంశపారంపర్యంగా పరిగణించబడతాయి, సమస్యలు చాలా త్వరగా అభివృద్ధి చెందుతాయి: దీర్ఘకాలిక మూత్రపిండ వైఫల్యం మరియు యురోలిథియాసిస్. విష పదార్థాలు మరియు ఇతర వ్యాధుల ప్రభావం వల్ల ద్వితీయ రూపం సంభవిస్తుంది.
Dysmetabolic
ఈ వ్యాధి జీవక్రియ లోపాల వల్ల వస్తుంది.
దీనిని సాధారణ జీవక్రియలో రుగ్మత వలన కలిగే యురేట్ నెఫ్రోపతి అని కూడా అంటారు. ఉప్పు నిక్షేపాల వల్ల మూత్రపిండాల దెబ్బతింటుంది. ఆక్సాలిక్ ఆమ్లం, ఆక్సలేట్లు మరియు యురేట్లు ప్రధానంగా మూత్రపిండాలలో పేరుకుపోతాయి. ఉప్పు నిక్షేపాల నాణ్యతను బట్టి డైస్మెటబోలిక్ నెఫ్రోపతీని 2 రకాలుగా విభజించారు: ఆక్సలేట్ మరియు యురేట్.
గర్భధారణ సమయంలో
గర్భధారణ సమయంలో ప్రమాదకరమైన ఈ పాథాలజీ యొక్క ప్రధాన లక్షణాలు తీవ్రమైన ధమనుల రక్తపోటు మరియు శరీరం యొక్క తీవ్రమైన వాపు. 1 వ డిగ్రీ యొక్క నెఫ్రోపతీ గర్భధారణ సమయంలో దాదాపు ఎల్లప్పుడూ విస్మరించబడుతుంది. సాధారణంగా, రోగులు డిగ్రీ 2 లేదా 3 సంభవించిన సందర్భంలో ఫిర్యాదులతో వైద్యుడి వద్దకు వెళతారు, ఇది మరింత తీవ్రమైన లక్షణాలతో మరియు పిండం కోల్పోయే ప్రమాదం కలిగి ఉంటుంది.
ప్రీక్లాంప్సియా (నెఫ్రోపతీ), పేర్కొనబడలేదు
ఇది గర్భధారణ సమయంలో చివరి టాక్సికోసిస్ కాలంలో సంభవిస్తుంది. రక్తపోటు లేదా నెఫ్రిటిస్తో బాధపడుతున్న తరువాత, చుక్కల నేపథ్యానికి వ్యతిరేకంగా పేర్కొనబడని నెఫ్రోపతి సంభవిస్తుంది. ఇది ప్రోటీన్యూరియా, రక్తపోటు మరియు వాపు కలిగి ఉంటుంది. ఈ సింప్టోమాటాలజీ నేపథ్యంలో, బలమైన మైగ్రేన్ కనిపిస్తుంది, దృష్టి క్షీణిస్తుంది.చికిత్స చాలా కాలం పడుతుంది.
విష
టాక్సిక్ నెఫ్రోపతీ అనేది బలమైన రసాయన ప్రభావాల వల్ల మూత్రపిండాల యొక్క రోగలక్షణ పనితీరు. ఎసిటిక్ ఆమ్లం లేదా రాగి సల్ఫేట్ - హిమోలిటిక్ పదార్ధాల యొక్క విష ప్రభావంతో ఇది వ్యక్తమవుతుంది. విషాలు మరియు హిమోడైనమిక్ రుగ్మతల వల్ల కలిగే నిర్దిష్ట మూత్రపిండాల నష్టం తక్కువ సాధారణంగా వ్యక్తమవుతుంది. కింది నెఫ్రోటాక్సిక్ పదార్థాలు ఈ పరిస్థితికి కారణమవుతాయి:
మోతాదు
అనియంత్రిత మందులు లేదా వాటి సుదీర్ఘ ఉపయోగం శరీరం యొక్క రోగలక్షణ పరిస్థితులకు కారణమవుతుంది (మూత్రపిండాలకు క్రియాత్మక లేదా సేంద్రీయ నష్టం). ఓటమి తీవ్రంగా ఉంటుంది (పెద్ద మోతాదులో ఉన్న drugs షధాలకు గురికావడం) మరియు దీర్ఘకాలిక (దీర్ఘకాలిక మందులు). మూత్రపిండాల నెఫ్రోపతీ యొక్క క్రింది సంకేతాలు సంభవిస్తాయి:
కాంట్రాస్ట్ ప్రేరిత
కాంట్రాస్ట్-ప్రేరిత నెఫ్రోపతీ మూత్రపిండ పనితీరు యొక్క తీవ్రమైన రుగ్మత. ఎక్స్-రే పదార్ధం యొక్క ఇంట్రావీనస్ పరిపాలన తర్వాత ఇది ప్రారంభమవుతుంది. అతని ప్రభావంలో, క్రియేటినిన్ స్థాయి తీవ్రంగా పెరుగుతుంది. ఇటీవల రేడియోప్యాక్ ద్రవం ఎక్కువగా ఉపయోగించబడుతుందని పరిగణనలోకి తీసుకుంటే, రికార్డ్ చేసిన పాథాలజీల సంఖ్య కూడా అదేవిధంగా పెరిగింది.
అనాల్జేసిక్
ఈ గుంపు యొక్క drugs షధాల దుర్వినియోగం మూత్రపిండాల పాపిల్లే యొక్క నెక్రోసిస్ అభివృద్ధిని రేకెత్తిస్తుంది.
ఆస్పిరిన్, పారాసెటమాల్ మరియు కెఫిన్లతో ఫెనాసెటిన్ కలిగిన అనాల్జెసిక్స్ దుర్వినియోగానికి గురయ్యే రోగులలో అనాల్జేసిక్ నెఫ్రోపతి సంభవిస్తుంది. ఈ రకమైన నెఫ్రోపతీ మూత్రపిండాల పాపిల్లే యొక్క నెక్రోసిస్ అభివృద్ధి, మూత్రపిండ గొట్టాలలో తాపజనక ప్రక్రియలు మరియు కణజాలం ద్వారా వర్గీకరించబడుతుంది. పురుషుల కంటే మహిళలకు అనాల్జేసిక్ నెఫ్రోపతి వచ్చే అవకాశం ఉంది.
Paraneoplastic
పారానియోప్లాస్టిక్ నెఫ్రోపతీ వివిధ నియోప్లాజమ్ల యొక్క రోగలక్షణ ప్రభావంతో అభివృద్ధి చెందుతుంది. శ్వాసకోశ అవయవాలు, జీర్ణశయాంతర ప్రేగు మరియు థైరాయిడ్ గ్రంథి యొక్క కణితులు మూత్రపిండాల పనితీరుపై బలమైన ప్రభావాన్ని చూపుతాయి. కొన్నిసార్లు మూల కారణం బ్లడ్ మైలోమా. ఇది నియోప్లాజానికి శరీరం యొక్క దైహిక ప్రతిచర్యలో భాగంగా మూత్రపిండాల యొక్క నిర్దిష్ట-కాని ప్రతిచర్య. తక్కువ వ్యవధిలో, నెఫ్రోటిక్ సిండ్రోమ్ అభివృద్ధి చెందుతుంది.
ఇస్కీమిక్
ఇస్కీమిక్ నెఫ్రోపతీ అనేది మూత్రపిండాల నాళాల యొక్క అథెరోస్క్లెరోటిక్ గాయాల యొక్క పరిణామం. ఈ వ్యాధి ఓటమికి ప్రమాదం వృద్ధులు. ఈ రూపం మూత్రపిండాల పనితీరులో తగ్గుదల ద్వారా వర్గీకరించబడుతుంది. వ్యాధి యొక్క వేగవంతమైన అభివృద్ధి ఒక సంకుచితానికి దారితీస్తుంది, ఆపై మూత్రపిండ ధమనుల ల్యూమన్ యొక్క పూర్తి అవరోధం. మూత్రపిండాలకు కోలుకోలేని నష్టం కలిగిస్తుంది.
రక్తపోటు (హైపర్టోనిక్)
అవయవ నాళాలకు నష్టం మూత్రపిండ వైఫల్యంగా అభివృద్ధి చెందుతుంది.
రోగలక్షణ ప్రక్రియ చిన్న మూత్రపిండ నాళాలలో ప్రారంభమవుతుంది. ధమనుల రక్తపోటు ప్రధానంగా కదిలిన మూత్రపిండాల అభివృద్ధిని రేకెత్తిస్తుంది. ధమనుల రక్తపోటు తీవ్రమైన కోర్సు కలిగి ఉంటే లేదా చికిత్స చేయకపోతే మూత్రపిండ నాళాలు ప్రభావితమవుతాయి. గ్లోమెరులి యొక్క వడపోత పనితీరు చెదిరిపోతుంది, నత్రజని స్లాగ్లు తొలగించబడవు. రక్తపోటు నెఫ్రోపతీ దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి కారణమవుతుంది.
మద్యం
ఆల్కహాలిక్ నెఫ్రోపతీ శరీరం యొక్క సాధారణ స్థితిపై మద్య పానీయాల యొక్క దీర్ఘకాలిక విష ప్రభావాల వల్ల కలుగుతుంది. ఈ రూపం నెఫ్రిటిస్ లక్షణాల ద్వారా వర్గీకరించబడుతుంది - తరచుగా మూత్రవిసర్జన, మూత్రంతో చిన్న మచ్చలు. తరచుగా దీర్ఘకాలిక హెపటైటిస్ మరియు సిరోసిస్తో కలిసి ఉంటుంది. చికిత్స సమయంలో medicine షధం యాంటిటాక్సిక్ ప్రభావాన్ని కలిగి ఉండాలి.
ఇదో
చాలా సందర్భాలలో, పాథాలజీ పురుషులను ప్రభావితం చేస్తుంది.
ఇది ప్యూరిన్ జీవక్రియలో పనిచేయకపోవడం మరియు నాళాలలో రోగలక్షణ మార్పుల వల్ల సంభవిస్తుంది. ఈ వ్యాధి మహిళల కంటే ఎక్కువగా పురుషులను ప్రభావితం చేస్తుంది. ఈ పాథాలజీతో, యూరిక్ ఆమ్లం యొక్క సంశ్లేషణ పెరుగుతుంది మరియు యురేట్స్ యొక్క స్రావం మరియు పునశ్శోషణం మధ్య అసమతుల్యత అభివృద్ధి చెందుతుంది. ప్రాధమిక గౌట్ ప్రభావంతో చాలా మంది రోగులు మూత్రపిండ గొట్టాల పనిచేయకపోవటంతో బాధపడుతున్నారు.
వాస్కులర్
వాస్కులర్ నెఫ్రోపతీలు మూత్రపిండాల నాళాలకు నష్టం కలిగిస్తాయి. మూత్రపిండ కణజాలం యొక్క పాక్షిక లేదా టోనల్ ఇస్కీమియా ప్రారంభమవుతుంది. వాస్కులర్ ఇస్కీమిక్ మరియు హైపర్టోనిక్ నెఫ్రోపతీస్, బంధన కణజాలాల దైహిక పాథాలజీలు. క్లినికల్ పిక్చర్: వాస్కులర్ డిజార్డర్స్ స్క్లెరోసిస్ మరియు మూత్రపిండ కణజాల క్షీణతకు దారితీస్తుంది. అధిక రక్తపోటు, వేగంగా మూత్రవిసర్జన మరియు మూత్రపిండ వైఫల్యం ఉంది.
కిడ్నీ ఎపిథీలియం అసాధారణ ప్రోటీన్ సమ్మేళనాల ద్వారా ప్రభావితమవుతుంది.
పారాప్రొటీన్ల ద్వారా మూత్రపిండ నెఫ్రాన్లు ప్రభావితమవుతాయి - అసాధారణమైన ప్రోటీన్ సమ్మేళనాలు. మైలోమా నెఫ్రోపతీ దూరపు మూత్రపిండ గొట్టంలో రోగలక్షణ మార్పులను కలిగి ఉంటుంది. అటువంటి గొట్టాల అంతరాలలో, సున్నపు సిలిండర్ల సమృద్ధిగా నిక్షేపణ ప్రారంభమవుతుంది, ఇది ఎపిథీలియం (మైలోమా కిడ్నీ) లో తీవ్రమైన మార్పులకు దారితీస్తుంది. ఈ రకమైన నెఫ్రోపతీ యొక్క లక్షణాలు వైవిధ్యమైనవి.
Membranous
ఈ పాథాలజీతో, గ్లోమెరులిలో ఉన్న చిన్న నాళాల గోడల విస్తరణ గట్టిపడటం ప్రధాన ఉల్లంఘన. మూత్రంలో ప్రోటీన్ ఉండటం లేదా మొత్తం శరీరం యొక్క తీవ్రమైన వాపు ప్రధాన లక్షణం. చాలా తరచుగా, మెమ్బ్రానస్ నెఫ్రోపతీ అనేది కణితులు, క్షయవ్యాధి యొక్క సమస్య లేదా పర్యవసానంగా ఉంటుంది మరియు ఇది ఎప్పుడూ స్వతంత్ర వ్యాధి కాదు.
ఇగా (రోగనిరోధక) నెఫ్రోపతి
Medicine షధం లో బెర్గర్స్ వ్యాధి అని పిలుస్తారు. రోగనిరోధక నెఫ్రోపతీలు మూత్రపిండ పాథాలజీలు. సాధారణంగా రోగనిరోధక ఇగా నెఫ్రోపతి యవ్వనంలో ప్రారంభమవుతుంది. ఇది ప్రాధమిక (స్వతంత్ర) వ్యాధి మరియు ద్వితీయ (ఇతర రుగ్మతల నేపథ్యానికి వ్యతిరేకంగా తలెత్తుతుంది) గా విభజించబడింది. సాధారణంగా తీవ్రమైన శ్వాసకోశ వైరల్ ఇన్ఫెక్షన్లు, తీవ్రమైన శారీరక శ్రమ, పేగు ఇన్ఫెక్షన్ల తరువాత సంభవిస్తుంది. ఇమ్యునోగ్లోబులిన్ ఎ శరీరంలో చురుకుగా పేరుకుపోవడం ప్రారంభమవుతుంది.
స్థానీయ
వ్యాధి యొక్క స్థానిక రూపానికి లేత చర్మం ప్రధాన లక్షణం.
వ్యాధి యొక్క స్థానిక రూపం ఒక లక్షణ లక్షణం ద్వారా వర్గీకరించబడుతుంది. ప్రధాన సంకేతం రాగి రంగుతో చర్మం యొక్క పల్లర్ అవుతుంది. పాథాలజీ చాలా నెమ్మదిగా అభివృద్ధి చెందుతుంది. ప్రాణాంతక ఫలితం సాధ్యమే, ఇది వ్యాధి చికిత్స చేయకపోతే 5 లేదా అంతకంటే ఎక్కువ సంవత్సరాల అభివృద్ధి తర్వాత సంభవిస్తుంది. నివారణ వైద్య పరీక్షల సమయంలో తరచుగా కనుగొనబడుతుంది.
Kaliypenicheskaya
అడ్రినల్ ట్యూమర్, ద్వైపాక్షిక రక్తపోటు లేదా అడ్రినల్ కార్టెక్స్ యొక్క కార్సినోమా అభివృద్ధి కారణంగా ఇది సంభవిస్తుంది. ఇది నిరంతర ధమనుల రక్తపోటు, కండరాల బలహీనత మరియు ఆవర్తన తిమ్మిరిలో కనిపిస్తుంది. కాలియోపెనిక్ కిడ్నీ లాంటిది ఉంది - ఆల్డోస్టెరాన్ యొక్క రోగలక్షణ ప్రభావంతో కాల్షియం శరీరం నుండి అధికంగా విసర్జించినప్పుడు.
రిఫ్లక్స్ అంటే ఏమిటి?
రిఫ్లక్స్ రూపం మూత్రం యొక్క రివర్స్ ప్రవాహం ద్వారా వర్గీకరించబడుతుంది. పాథాలజీ విస్తృతంగా ఉంది. తరచుగా పైలోనెఫ్రిటిస్ (తీవ్రమైన మరియు దీర్ఘకాలిక), మూత్రాశయం యొక్క విస్తరణ మరియు మూత్రపిండాల పెరుగుదలకు కారణమవుతుంది. సాధారణంగా ఈ పాథాలజీని పిల్లలలో చికిత్స చేస్తారు. రిఫ్లక్స్ నెఫ్రోపతీ సాధారణంగా మూత్ర అవయవాలలో శరీర నిర్మాణ సంబంధమైన మార్పులు లేదా వాటిలో శోథ ప్రక్రియల వల్ల వస్తుంది.
మూత్రపిండ నెఫ్రోపతీ నిర్ధారణ
జీవరసాయన మరియు సాధారణ రక్త పరీక్ష ప్రయోగశాల పరీక్షల సమితిలో భాగం.
మూత్రపిండ వ్యాధి నిర్ధారణలో ఒక ముఖ్యమైన దశ ఇతర మూత్రపిండ పాథాలజీలతో అవకలన విశ్లేషణగా పరిగణించబడుతుంది. తప్పనిసరి అధ్యయనాలతో పాటు, వైద్యుడు అదనపు విశ్లేషణలను సూచించవచ్చు. సాధారణ విశ్లేషణ పద్ధతులు:
చికిత్స మరియు నివారణ
చికిత్స పాథాలజీ అభివృద్ధి మరియు దాని స్థానికీకరణపై ఆధారపడి ఉంటుంది. చికిత్స మరియు ation షధ పద్ధతిని ఎన్నుకునేటప్పుడు, డాక్టర్ ప్రతి రోగికి వ్యక్తిగతంగా ఉండే ప్రయోగశాల డేటాపై ఆధారపడి ఉంటుంది. నెఫ్రోపతి ద్వితీయమైతే, అంతర్లీన పాథాలజీకి చికిత్స చేయడానికి చికిత్సా చర్యలు దిగుతాయి. మూత్రవిసర్జనను పునరుద్ధరించడానికి మరియు రక్తపోటును సాధారణీకరించడానికి చర్యలు తీసుకుంటున్నారు.
నివారణ చర్యలు మరియు నెఫ్రోపతీకి వ్యతిరేకంగా చికిత్స సాధారణ ఆహారం మరియు మద్యపాన నియమాలను అనుసరించడం.
సరైన పోషణ
ఆహారం మీ వైద్యుడితో చర్చించాలి.
చికిత్సలో క్లినికల్ పిక్చర్ ఆధారంగా డాక్టర్ సూచించే ఒక నిర్దిష్ట రకం ఆహారం ఉంటుంది. విషపూరిత నెఫ్రోపతీ విషయంలో, హానికరమైన పదార్ధం లేదా తయారీతో సంబంధాన్ని మినహాయించాలి. ఉప్పగా, కారంగా మరియు పొగబెట్టిన ఆహారాన్ని తినడం మంచిది కాదు. పోషకాహారం శరీరానికి అవసరమైన అన్ని విటమిన్లు మరియు ఖనిజాల వ్యర్థ మోతాదును కలిగి ఉండాలి.
జానపద నివారణలు
పాథాలజీ యొక్క మొదటి సంకేతాలను గుర్తించిన తరువాత, మీరు తప్పనిసరిగా వైద్యుడిని సంప్రదించాలి, అతని సిఫారసులను పాటించాలి మరియు స్వీయ- ate షధంగా ఉండకూడదు. జానపద నివారణలతో నెఫ్రోపతీ చికిత్స వైద్య చికిత్సకు మాత్రమే సహాయపడుతుంది మరియు వైద్యుడిని సంప్రదించిన తర్వాత మాత్రమే ఉపయోగించవచ్చు. ఇది మూత్రవిసర్జన మరియు శోథ నిరోధక ప్రభావాన్ని కలిగి ఉన్న her షధ మూలికల కషాయాలను బాగా పరిగణిస్తుంది.
సమస్యలు మరియు రోగ నిరూపణ
ద్వితీయ పాథాలజీలు తరచుగా చేరతాయి. ఉదాహరణకు, సిస్టిటిస్ లేదా పైలోనెఫ్రిటిస్. మరింత అరుదైన సందర్భాల్లో, దీర్ఘకాలిక మూత్రపిండ నెఫ్రోపతి అభివృద్ధి చెందుతుంది, మూత్రపిండాల వైఫల్యం లేదా రాళ్ళు ఏర్పడతాయి. సకాలంలో చికిత్స కోసం రోగ నిరూపణ అనుకూలంగా ఉంటుంది. లక్షణాలను మరియు ప్రతికూల వ్యక్తీకరణలను ఎక్కువ కాలం విస్మరించడం మాత్రమే మరణానికి దారితీస్తుంది.