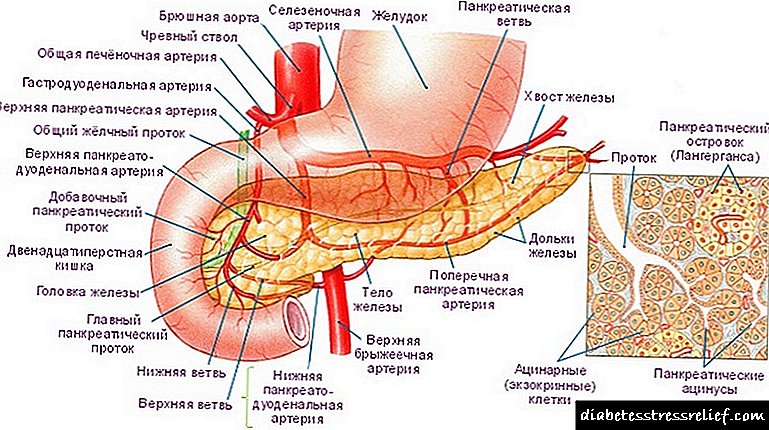
డయాబెటిస్ లక్షణాలు

డయాబెటిక్ అమియోట్రోఫీ అనేది కండరాల బలహీనత, ఇది వెన్నుపాము యొక్క నరాల చివరలను దెబ్బతీస్తుంది. ఈ సందర్భంలో, రోగి కాళ్ళలో పదునైన నొప్పులను ప్రారంభిస్తాడు, ఇవి సాధారణ నొప్పి నివారణల ద్వారా తొలగించబడవు, ఒక అవయవం వాల్యూమ్లో తగ్గుతుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న 1% మంది రోగులలో మాత్రమే పాథాలజీ సంభవిస్తుంది మరియు దాని లక్షణాలు వాపు, బోలు ఎముకల వ్యాధి మరియు ఇతరులతో సమానంగా ఉంటాయి కాబట్టి, సరైన రోగ నిర్ధారణ చేయడం వైద్యులకు కష్టంగా ఉంటుంది.
ఈ వ్యాసం చదవండి
వైద్య నిపుణుల కథనాలు
డయాబెటిస్ లక్షణాలు రెండు విధాలుగా కనిపిస్తాయి. ఇది తీవ్రమైన లేదా దీర్ఘకాలిక ఇన్సులిన్ లోపం వల్ల సంభవిస్తుంది, ఇది సంపూర్ణ లేదా సాపేక్షంగా ఉంటుంది. తీవ్రమైన ఇన్సులిన్ లోపం కార్బోహైడ్రేట్ మరియు ఇతర రకాల జీవక్రియల క్షీణతకు కారణమవుతుంది, వైద్యపరంగా ముఖ్యమైన హైపర్గ్లైసీమియా, గ్లూకోసూరియా, పాలియురియా, పాలిడిప్సియా, హైపర్ఫాగియా, కెటోయాసిడోసిస్, డయాబెటిక్ కోమా వరకు బరువు తగ్గడం. సబ్కంపెన్సేటెడ్ మరియు క్రమానుగతంగా పరిహారం పొందిన డయాబెటిస్ మెల్లిటస్ సమక్షంలో దీర్ఘకాలిక ఇన్సులిన్ లోపం క్లినికల్ వ్యక్తీకరణలతో పాటు "లేట్ డయాబెటిక్ సిండ్రోమ్" (డయాబెటిక్ రెటినో-, న్యూరో- మరియు నెఫ్రోపతీ) గా ఉంటుంది, ఇవి డయాబెటిక్ మైక్రోఅంగియోపతి మరియు వ్యాధి యొక్క దీర్ఘకాలిక కోర్సు యొక్క విలక్షణమైన జీవక్రియ రుగ్మతలపై ఆధారపడి ఉంటాయి. .
తీవ్రమైన ఇన్సులిన్ లోపం యొక్క క్లినికల్ వ్యక్తీకరణల అభివృద్ధికి యంత్రాంగంలో కార్బోహైడ్రేట్, ప్రోటీన్ మరియు కొవ్వు జీవక్రియ యొక్క రుగ్మతలు ఉన్నాయి, ఇవి హైపర్గ్లైసీమియా, హైపరామినోసిడెమియా, హైపర్లిపిడెమియా మరియు కెటోయాసిడోసిస్కు కారణమవుతాయి. ఇన్సులిన్ లోపం గ్లూకోనోజెనిసిస్ మరియు గ్లైకోజెనోలిసిస్ను ప్రేరేపిస్తుంది మరియు కాలేయ గ్లైకోజెనిసిస్ను కూడా నిరోధిస్తుంది. ఆహార కార్బోహైడ్రేట్లు (గ్లూకోజ్), ఆరోగ్యకరమైన వాటి కంటే కొంతవరకు, కాలేయం మరియు ఇన్సులిన్-ఆధారిత కణజాలాలలో జీవక్రియ చేయబడతాయి. గ్లూకాగాన్ ద్వారా గ్లూకోజెనిసిస్ యొక్క ఉద్దీపన (ఇన్సులిన్ లోపంతో) కాలేయంలో గ్లూకోజ్ సంశ్లేషణ కోసం అమైనో ఆమ్లాలు (అలనైన్) వాడటానికి దారితీస్తుంది. అమైనో ఆమ్లాల మూలం కణజాల ప్రోటీన్ మెరుగైన క్షయం. గ్లూకోనోజెనిసిస్ ప్రక్రియలో అమైనో ఆమ్లం అలనైన్ ఉపయోగించబడుతున్నందున, రక్తంలో బ్రాంచ్డ్ చైన్ అమైనో ఆమ్లాలు (వాలైన్, లూసిన్, ఐసోలూసిన్) కంటెంట్ పెరుగుతుంది, ప్రోటీన్ సంశ్లేషణ కోసం కండరాల కణజాలం ద్వారా వీటి వినియోగం కూడా తగ్గుతుంది. అందువలన, రోగులు హైపర్గ్లైసీమియా మరియు అమినోసిడెమియాను అభివృద్ధి చేస్తారు. కణజాల ప్రోటీన్ మరియు అమైనో ఆమ్లాల పెరిగిన వినియోగం ప్రతికూల నత్రజని సమతుల్యతతో కూడి ఉంటుంది మరియు రోగులలో బరువు తగ్గడానికి ఇది ఒక కారణం, మరియు గ్లూకోసూరియా మరియు పాలియురియా (ఓస్మోటిక్ డైయూరిసిస్ ఫలితంగా) వల్ల హైపర్గ్లైసీమియా వస్తుంది. మూత్రంలో ద్రవం కోల్పోవడం, ఇది రోజుకు 3-6 ఎల్ వరకు చేరగలదు, కణాంతర నిర్జలీకరణం మరియు పాలిడిప్సియాకు కారణమవుతుంది. ఇంట్రావాస్కులర్ రక్త పరిమాణం తగ్గడంతో, రక్తపోటు తగ్గుతుంది మరియు హెమటోక్రిట్ పెరుగుతుంది. ఇన్సులిన్ లోపం ఉన్న పరిస్థితులలో, కండరాల కణజాలం యొక్క ప్రధాన శక్తి పదార్ధాలు ఉచిత కొవ్వు ఆమ్లాలు, ఇవి పెరిగిన లిపోలిసిస్ ఫలితంగా కొవ్వు కణజాలంలో ఏర్పడతాయి - ట్రైగ్లిజరైడ్స్ యొక్క జలవిశ్లేషణ (టిజి). హార్మోన్-సెన్సిటివ్ లిపేస్ యొక్క క్రియాశీలత ఫలితంగా దాని ఉద్దీపన రక్తప్రవాహంలో మరియు కాలేయంలోకి FFA మరియు గ్లిసరాల్ యొక్క అధిక తీసుకోవడం కలిగిస్తుంది. మునుపటిది, కాలేయంలో ఆక్సీకరణం చెంది, కీటోన్ శరీరాల (బీటా-హైడ్రాక్సీబ్యూట్రిక్ మరియు ఎసిటోఅసెటిక్ ఆమ్లాలు, అసిటోన్) మూలంగా పనిచేస్తుంది, ఇవి రక్తంలో పేరుకుపోతాయి (కేంద్ర నాడీ వ్యవస్థ యొక్క కండరాలు మరియు కణాల ద్వారా పాక్షికంగా ఉపయోగించబడతాయి), కెటోయాసిడోసిస్కు దోహదం చేస్తాయి, పిహెచ్ మరియు టిష్యూ హైపోక్సియా తగ్గుతాయి.కాలేయంలోని పాక్షికంగా ఎఫ్ఎఫ్ఐలు టిజిల సంశ్లేషణకు ఉపయోగిస్తారు, ఇవి కొవ్వు కాలేయ చొరబాటుకు కారణమవుతాయి మరియు రక్తప్రవాహంలోకి కూడా ప్రవేశిస్తాయి, ఇది రోగులలో తరచుగా గమనించే హైపర్గ్లిజరిడెమియాను మరియు ఎఫ్ఎఫ్ఎ (హైపర్లిపిడెమియా) పెరుగుదలను వివరిస్తుంది.
కీటోయాసిడోసిస్ యొక్క పురోగతి మరియు పెరుగుదల కణజాల నిర్జలీకరణం, హైపోవోలెమియా, వ్యాప్తి చెందుతున్న ఇంట్రావాస్కులర్ కోగ్యులేషన్ సిండ్రోమ్, పేలవమైన రక్త సరఫరా, హైపోక్సియా మరియు సెరిబ్రల్ కార్టెక్స్ ఎడెమా మరియు డయాబెటిక్ కోమా అభివృద్ధికి ధోరణితో రక్త సాంద్రతను పెంచుతుంది. మూత్రపిండ రక్త ప్రవాహంలో పదునైన తగ్గుదల మూత్రపిండ గొట్టాల నెక్రోసిస్ మరియు కోలుకోలేని అనూరియాకు కారణమవుతుంది.
డయాబెటిస్ మెల్లిటస్ యొక్క కోర్సు యొక్క లక్షణాలు, అలాగే దాని క్లినికల్ వ్యక్తీకరణలు ఎక్కువగా దాని రకాన్ని బట్టి ఉంటాయి.
టైప్ I డయాబెటిస్, ఒక నియమం వలె, తీవ్రమైన క్లినికల్ లక్షణాల ద్వారా వ్యక్తమవుతుంది, ఇది శరీరంలో ఇన్సులిన్ యొక్క లక్షణ లోపాన్ని ప్రతిబింబిస్తుంది. వ్యాధి యొక్క ఆగమనం డయాబెటిస్ మెల్లిటస్ (పాలిడిప్సియా, పాలియురియా, బరువు తగ్గడం, కెటోయాసిడోసిస్) యొక్క కుళ్ళిపోయే క్లినికల్ వ్యక్తీకరణలకు కారణమయ్యే ముఖ్యమైన జీవక్రియ రుగ్మతలతో వర్గీకరించబడుతుంది, ఇవి చాలా నెలలు లేదా రోజులలో అభివృద్ధి చెందుతాయి. తరచుగా ఈ వ్యాధి మొదట డయాబెటిక్ కోమా లేదా తీవ్రమైన అసిడోసిస్ ద్వారా వ్యక్తమవుతుంది. చికిత్సా చర్యలను నిర్వహించిన తరువాత, మెజారిటీ కేసులు, ఇన్సులిన్ చికిత్స మరియు మధుమేహానికి పరిహారం ఇవ్వడం వంటివి చేసిన తరువాత, వ్యాధి యొక్క కోర్సులో మెరుగుదల గమనించవచ్చు. కాబట్టి, రోగులలో, డయాబెటిక్ కోమాతో బాధపడుతున్న తరువాత కూడా, ఇన్సులిన్ యొక్క రోజువారీ అవసరం క్రమంగా తగ్గుతుంది, కొన్నిసార్లు అది పూర్తిగా రద్దు అయ్యే వరకు కూడా. గ్లూకోజ్ టాలరెన్స్ పెరుగుదల, వ్యాధి యొక్క ప్రారంభ కాలం యొక్క లక్షణమైన ఉచ్ఛారణ జీవక్రియ రుగ్మతలను తొలగించిన తరువాత ఇన్సులిన్ చికిత్సను నిలిపివేసే అవకాశానికి దారితీస్తుంది, ఇది చాలా మంది రోగులలో గమనించవచ్చు. అటువంటి రోగుల తాత్కాలిక కోలుకునే సందర్భాలను సాహిత్యం వివరిస్తుంది. అయినప్పటికీ, కొన్ని నెలల తరువాత, మరియు కొన్నిసార్లు 2-3 సంవత్సరాల తరువాత, ఈ వ్యాధి పునరావృతమైంది (ముఖ్యంగా వైరల్ సంక్రమణ నేపథ్యానికి వ్యతిరేకంగా), మరియు ఇన్సులిన్ చికిత్స జీవితాంతం అవసరమైంది. వ్యాధి యొక్క ఉపశమనం మరియు ఇన్సులిన్ చికిత్స అవసరం లేనప్పుడు "డయాబెటిస్ హనీమూన్" అని పిలువబడే విదేశీ సాహిత్యంలో ఈ నమూనా చాలాకాలంగా గుర్తించబడింది. దీని వ్యవధి రెండు అంశాలపై ఆధారపడి ఉంటుంది: క్లోమం యొక్క బీటా కణాలకు నష్టం యొక్క డిగ్రీ మరియు పునరుత్పత్తి సామర్థ్యం. ఈ కారకాలలో ఒకదాని యొక్క ప్రాబల్యాన్ని బట్టి, ఈ వ్యాధి క్లినికల్ డయాబెటిస్ యొక్క స్వభావాన్ని వెంటనే may హించవచ్చు లేదా ఉపశమనం సంభవిస్తుంది. ఉపశమనం యొక్క వ్యవధి అదనంగా వైరల్ ఇన్ఫెక్షన్ల యొక్క ఫ్రీక్వెన్సీ మరియు తీవ్రత వంటి బాహ్య కారకాలచే ప్రభావితమవుతుంది. వైరల్ మరియు ఇంటర్ కరెంట్ ఇన్ఫెక్షన్లు లేన నేపథ్యంలో ఉపశమనం యొక్క వ్యవధి 2-3 సంవత్సరాలకు చేరుకున్న రోగులను మేము గమనించాము. అంతేకాక, గ్లైసెమిక్ ప్రొఫైల్ మాత్రమే కాకుండా, రోగులలో గ్లూకోస్ టాలరెన్స్ టెస్ట్ (జిటిటి) సూచికలు కూడా కట్టుబాటు నుండి విచలనాలను సూచించలేదు. అనేక రచనలలో, మధుమేహాన్ని స్వయంచాలకంగా ఉపశమనం చేసే కేసులు సల్ఫా drugs షధాల యొక్క చికిత్సా ప్రభావం ఫలితంగా మందులు లేదా బిగ్యునైడ్లను తగ్గించాయి, ఇతర రచయితలు ఈ ప్రభావాన్ని ఆహార చికిత్సకు కారణమని గమనించాలి.
నిరంతర క్లినికల్ డయాబెటిస్ ప్రారంభమైన తరువాత, ఈ వ్యాధికి ఇన్సులిన్ యొక్క చిన్న అవసరం ఉంటుంది, ఇది 1-2 సంవత్సరాలు పెరుగుతుంది మరియు స్థిరంగా ఉంటుంది. భవిష్యత్తులో క్లినికల్ కోర్సు ఇన్సులిన్ యొక్క అవశేష స్రావం మీద ఆధారపడి ఉంటుంది, ఇది సి-పెప్టైడ్ యొక్క అసాధారణ విలువలలో గణనీయంగా మారుతుంది. ఎండోజెనస్ ఇన్సులిన్ యొక్క చాలా తక్కువ అవశేష స్రావం తో, హైపోగ్లైసీమియా మరియు కెటోయాసిడోసిస్ యొక్క ధోరణితో డయాబెటిస్ యొక్క ఒక కోర్సు గమనించబడుతుంది, ఎందుకంటే నిర్వహించబడే ఇన్సులిన్ పై జీవక్రియ ప్రక్రియలు ఎక్కువగా ఆధారపడటం, పోషణ యొక్క స్వభావం, ఒత్తిడితో కూడిన మరియు ఇతర పరిస్థితులలో.అధిక అవశేష ఇన్సులిన్ స్రావం డయాబెటిస్ యొక్క మరింత స్థిరమైన కోర్సును మరియు ఎక్సోజనస్ ఇన్సులిన్ యొక్క తక్కువ అవసరాన్ని అందిస్తుంది (ఇన్సులిన్ నిరోధకత లేనప్పుడు).
కొన్నిసార్లు టైప్ I డయాబెటిస్ మెల్లిటస్ను ఆటో ఇమ్యూన్ ఎండోక్రైన్ మరియు నాన్-ఎండోక్రైన్ వ్యాధులతో కలుపుతారు, ఇది ఆటో ఇమ్యూన్ పాలిఎండోక్రిన్ సిండ్రోమ్ యొక్క వ్యక్తీకరణలలో ఒకటి. ఆటో ఇమ్యూన్ పాలిఎండోక్రిన్ సిండ్రోమ్ అడ్రినల్ కార్టెక్స్కు నష్టాన్ని కలిగి ఉంటుంది కాబట్టి, రక్తపోటు తగ్గడంతో, తగిన చర్యలు తీసుకోవడానికి వాటి క్రియాత్మక స్థితిని స్పష్టం చేయడం అవసరం.
వ్యాధి యొక్క వ్యవధి పెరిగేకొద్దీ (10-20 సంవత్సరాల తరువాత), చివరి డయాబెటిక్ సిండ్రోమ్ యొక్క క్లినికల్ వ్యక్తీకరణలు రెటినో- మరియు నెఫ్రోపతి రూపంలో కనిపిస్తాయి, ఇవి డయాబెటిస్కు మంచి పరిహారంతో నెమ్మదిగా పురోగమిస్తాయి. మరణానికి ప్రధాన కారణం మూత్రపిండ వైఫల్యం మరియు, చాలా అరుదుగా, అథెరోస్క్లెరోసిస్ యొక్క సమస్యలు.
తీవ్రత పరంగా, టైప్ I డయాబెటిస్ మితమైన మరియు తీవ్రమైన రూపాలుగా విభజించబడింది. సంక్లిష్టమైన డయాబెటిస్ మెల్లిటస్ కోసం ఇన్సులిన్ రీప్లేస్మెంట్ థెరపీ (మోతాదుతో సంబంధం లేకుండా) లేదా I, II దశలు, స్టేజ్ I నెఫ్రోపతి, తీవ్రమైన నొప్పి మరియు ట్రోఫిక్ అల్సర్ లేకుండా పెరిఫెరల్ న్యూరోపతి ఉండటం ద్వారా మితమైన తీవ్రత ఉంటుంది. తీవ్రమైన స్థాయికి, II మరియు III దశల రెటినోపతి లేదా II మరియు III దశల నెఫ్రోపతీతో కలిపి ఇన్సులిన్-లోపం మధుమేహం, తీవ్రమైన నొప్పి లేదా ట్రోఫిక్ పూతలతో పరిధీయ న్యూరోపతి, న్యూరోడైస్ట్రోఫిక్ అంధత్వం, చికిత్స చేయటం కష్టం, ఎన్సెఫలోపతి, అటానమిక్ న్యూరోపతి యొక్క తీవ్రమైన వ్యక్తీకరణలు, వాలు, కోమా, వ్యాధి యొక్క లేబుల్ కోర్సు. మైక్రోఅంగియోపతి యొక్క జాబితా చేయబడిన వ్యక్తీకరణల సమక్షంలో, ఇన్సులిన్ అవసరం మరియు గ్లైసెమియా స్థాయిని పరిగణనలోకి తీసుకోరు.
టైప్ II డయాబెటిస్ మెల్లిటస్ యొక్క క్లినికల్ కోర్సు (ఇన్సులిన్-ఆధారపడనిది) దాని క్రమంగా ప్రారంభమయ్యే లక్షణం లేకుండా, కుళ్ళిపోయే సంకేతాలు లేకుండా ఉంటుంది. రోగులు తరచూ చర్మవ్యాధి నిపుణుడు, స్త్రీ జననేంద్రియ నిపుణుడు, ఫంగల్ వ్యాధులు, ఫ్యూరున్క్యులోసిస్, ఎపిడెర్మోఫైటోసిస్, యోనిలో దురద, కాలు నొప్పి, పీరియాంటల్ డిసీజ్ మరియు దృష్టి లోపం గురించి న్యూరోపాథాలజిస్ట్ వైపు మొగ్గు చూపుతారు. అటువంటి రోగులను పరీక్షించినప్పుడు, డయాబెటిస్ కనుగొనబడుతుంది. తరచుగా మొట్టమొదటిసారిగా, మయోకార్డియల్ ఇన్ఫార్క్షన్ లేదా స్ట్రోక్ సమయంలో డయాబెటిస్ నిర్ధారణ జరుగుతుంది. కొన్నిసార్లు ఈ వ్యాధి హైపరోస్మోలార్ కోమాతో ప్రారంభమవుతుంది. చాలా మంది రోగులలో కనిపించని వ్యాధి ప్రారంభం కారణంగా, దాని వ్యవధిని నిర్ణయించడం చాలా కష్టం. డయాబెటిస్ యొక్క ప్రారంభ రోగ నిర్ధారణ సమయంలో కూడా రెటినోపతి యొక్క క్లినికల్ సంకేతాలు లేదా దాని గుర్తింపును సాపేక్షంగా వేగంగా (5-8 సంవత్సరాలు) వివరిస్తుంది. టైప్ II డయాబెటిస్ యొక్క కోర్సు స్థిరంగా ఉంటుంది, కెటోయాసిడోసిస్ మరియు హైపోగ్లైసీమిక్ పరిస్థితులకు ధోరణి లేకుండా, ఆహారాన్ని మాత్రమే ఉపయోగించడం లేదా చక్కెరను తగ్గించే నోటి with షధాలతో కలిపి. ఈ రకమైన మధుమేహం సాధారణంగా 40 ఏళ్లు పైబడిన రోగులలో అభివృద్ధి చెందుతుంది కాబట్టి, అథెరోస్క్లెరోసిస్తో దాని తరచుగా కలయిక గమనించవచ్చు, ఇది హైపర్ఇన్సులినిమియా మరియు రక్తపోటు రూపంలో ప్రమాద కారకాలు ఉండటం వల్ల వేగంగా అభివృద్ధి చెందే ధోరణిని కలిగి ఉంటుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న ఈ వర్గంలో అథెరోస్క్లెరోసిస్ యొక్క సమస్యలు చాలా తరచుగా మరణానికి కారణం. టైప్ I డయాబెటిస్ ఉన్న రోగుల కంటే డయాబెటిక్ నెఫ్రోపతీ చాలా తక్కువ తరచుగా అభివృద్ధి చెందుతుంది.
తీవ్రత ప్రకారం టైప్ II డయాబెటిస్ మెల్లిటస్ 3 రూపాలుగా విభజించబడింది: తేలికపాటి, మితమైన మరియు తీవ్రమైన. తేలికపాటి రూపం డయాబెటిస్ మాత్రమే ఆహారం కోసం భర్తీ చేయగల సామర్థ్యాన్ని కలిగి ఉంటుంది. స్టేజ్ I రెటినోపతి, స్టేజ్ I నెఫ్రోపతీ, ట్రాన్సియెంట్ న్యూరోపతితో బహుశా దాని కలయిక. మితమైన మధుమేహం కోసం, చక్కెరను తగ్గించే నోటి drugs షధాల సహాయంతో వ్యాధికి పరిహారం విలక్షణమైనది.I మరియు II దశల రెటినోపతి, స్టేజ్ I యొక్క నెఫ్రోపతీ, తాత్కాలిక న్యూరోపతితో కలయిక. తీవ్రమైన సందర్భాల్లో, చక్కెరను తగ్గించే మందులు లేదా ఇన్సులిన్ యొక్క ఆవర్తన పరిపాలనతో వ్యాధికి పరిహారం సాధించబడుతుంది. ఈ దశలో, దశ III రెటినోపతీలు, దశ II మరియు III నెఫ్రోపతీ, పరిధీయ లేదా అటానమిక్ న్యూరోపతి యొక్క తీవ్రమైన వ్యక్తీకరణలు, ఎన్సెఫలోపతి గుర్తించబడ్డాయి. మైక్రోఅంగియోపతి మరియు న్యూరోపతి యొక్క పై వ్యక్తీకరణల సమక్షంలో, ఆహారం ద్వారా భర్తీ చేయబడిన రోగులలో కొన్నిసార్లు తీవ్రమైన మధుమేహం నిర్ధారణ అవుతుంది.
డయాబెటిక్ న్యూరోపతి అనేది డయాబెటిస్ మెల్లిటస్ యొక్క క్లినికల్ అభివ్యక్తి, ఇది 12-70% మంది రోగులలో గమనించబడుతుంది. రోగులలో దాని పౌన frequency పున్యం దాని రకంతో సంబంధం లేకుండా డయాబెటిస్ మెల్లిటస్ ఉనికిలో 5 సంవత్సరాలు లేదా అంతకంటే ఎక్కువ తరువాత గణనీయంగా పెరుగుతుంది. ఏదేమైనా, డయాబెటిస్ కాలంతో న్యూరోపతి యొక్క పరస్పర సంబంధం సంపూర్ణంగా లేదు, అందువల్ల డయాబెటిస్ మెల్లిటస్కు పరిహారం యొక్క స్వభావం న్యూరోపతి యొక్క ఫ్రీక్వెన్సీ ద్వారా దాని తీవ్రత మరియు వ్యవధితో సంబంధం లేకుండా ఎక్కువగా ప్రభావితమవుతుందనే అభిప్రాయం ఉంది. డయాబెటిక్ న్యూరోపతి యొక్క ప్రాబల్యంపై సాహిత్యంలో స్పష్టమైన డేటా లేకపోవడం ఎక్కువగా దాని సబ్క్లినికల్ వ్యక్తీకరణల గురించి తగినంత సమాచారం లేకపోవడం వల్ల. డయాబెటిక్ న్యూరోపతిలో అనేక క్లినికల్ సిండ్రోమ్లు ఉన్నాయి: రాడిక్యులోపతి, మోనోన్యూరోపతి, పాలీన్యూరోపతి, అమియోట్రోఫీ, అటానమిక్ (అటానమస్) న్యూరోపతి మరియు ఎన్సెఫలోపతి.
రాడిక్యులోపతి అనేది సోమాటిక్ పెరిఫెరల్ న్యూరోపతి యొక్క చాలా అరుదైన రూపం, ఇది అదే చర్మశోథలోని తీవ్రమైన షూటింగ్ నొప్పుల ద్వారా వర్గీకరించబడుతుంది. ఈ పాథాలజీ యొక్క ఆధారం వెన్నుపాము యొక్క పృష్ఠ మూలాలు మరియు స్తంభాలలో అక్షసంబంధ సిలిండర్ల డీమిలీనేషన్, ఇది లోతైన కండరాల సున్నితత్వం యొక్క ఉల్లంఘన, స్నాయువు ప్రతిచర్యల అదృశ్యం, అటాక్సియా మరియు రోంబెర్గ్ స్థానంలో అస్థిరత. కొన్ని సందర్భాల్లో, రాడిక్యులోపతి యొక్క క్లినికల్ చిత్రాన్ని అసమాన విద్యార్థులతో కలపవచ్చు, దీనిని డయాబెటిక్ సూడోటాబ్లుగా పరిగణిస్తారు. డయాబెటిక్ రాడిక్యులోపతిని ఆస్టియోకాండ్రోసిస్ మరియు వెన్నెముక యొక్క వికృతమైన స్పాండిలోసిస్ నుండి వేరుచేయాలి.
కపాల నాడులతో సహా వ్యక్తిగత పరిధీయ నరాలకు దెబ్బతినడం మోనోనెరోపతి. ప్రభావితమైన నరాల ప్రాంతంలో ఆకస్మిక నొప్పులు, పరేసిస్, సున్నితత్వ లోపాలు, స్నాయువు ప్రతిచర్యలు తగ్గడం మరియు కోల్పోవడం లక్షణం. రోగలక్షణ ప్రక్రియ III, V, VI-VIII జతల కపాల నరాల యొక్క నరాల ట్రంక్లను దెబ్బతీస్తుంది. ఇతరులకన్నా చాలా తరచుగా, III మరియు VI జతలు ప్రభావితమవుతాయి: డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో సుమారు 1% మంది ఎక్స్ట్రాక్యులర్ కండరాల పక్షవాతం కలిగి ఉంటారు, ఇది తల, డిప్లోపియా మరియు పిటోసిస్ పైభాగంలో నొప్పితో కలిపి ఉంటుంది. త్రిభుజాకార నాడి (వి జత) యొక్క ఓటమి ముఖం యొక్క సగం భాగంలో తీవ్రమైన నొప్పితో వ్యక్తమవుతుంది. ముఖ నాడి యొక్క పాథాలజీ (VII జత) ముఖ కండరాల యొక్క ఏకపక్ష పరేసిస్ మరియు VIII జత - వినికిడి లోపం. మోనోనెరోపతి దీర్ఘకాలంగా ఉన్న డయాబెటిస్ మెల్లిటస్ మరియు బలహీనమైన గ్లూకోస్ టాలరెన్స్ నేపథ్యంలో కనుగొనబడింది.
పాలిన్యూరోపతి అనేది సోమాటిక్ పెరిఫెరల్ డయాబెటిక్ నీరోపతి యొక్క అత్యంత సాధారణ రూపం, ఇది దూర, సుష్ట మరియు ప్రధానంగా సున్నితమైన రుగ్మతలతో ఉంటుంది. తరువాతి "సాక్స్ మరియు గ్లోవ్స్ సిండ్రోమ్" రూపంలో గమనించవచ్చు మరియు చాలా ముందుగానే మరియు భారీగా ఈ పాథాలజీ కాళ్ళపై కనిపిస్తుంది. వైబ్రేషనల్, స్పర్శ, నొప్పి మరియు ఉష్ణోగ్రత సున్నితత్వం, అకిలెస్ మరియు మోకాలి ప్రతిచర్యల తగ్గుదల మరియు నష్టం. ఎగువ అంత్య భాగాల ఓటమి తక్కువ సాధారణం మరియు డయాబెటిస్ కాలంతో సంబంధం కలిగి ఉంటుంది. పరేస్తేసియా మరియు తీవ్రమైన రాత్రి నొప్పి రూపంలో ఆత్మాశ్రయ అనుభూతులు నాడీ సంబంధిత రుగ్మతల యొక్క ఆబ్జెక్టివ్ సంకేతాల రూపానికి ముందు ఉంటాయి.తీవ్రమైన నొప్పి మరియు హైపరాల్జీసియా, రాత్రి వేళల్లో తీవ్రతరం కావడం, నిద్రలేమి, నిరాశ, ఆకలి తగ్గడం మరియు తీవ్రమైన సందర్భాల్లో శరీర బరువులో గణనీయమైన తగ్గుదల. 1974 లో, ఎం. ఎల్లెన్బర్గ్ "డయాబెటిక్ పాలీన్యూరోపతిక్ కాచెక్సియా" గురించి వివరించాడు. ఈ సిండ్రోమ్ ప్రధానంగా వృద్ధులలో అభివృద్ధి చెందుతుంది మరియు అనోరెక్సియా మరియు బరువు తగ్గడంతో తీవ్రమైన నొప్పితో కలిపి మొత్తం శరీర బరువులో 60% చేరుకుంటుంది. డయాబెటిస్ యొక్క తీవ్రత మరియు రకంతో ఎటువంటి సంబంధం లేదు. టైప్ II డయాబెటిస్ ఉన్న వృద్ధ మహిళలో ఇదే విధమైన వ్యాధి దేశీయ సాహిత్యంలో ప్రచురించబడింది. డిస్టాల్ పాలిన్యూరోపతి తరచుగా హైపర్ హైడ్రోసిస్ లేదా అన్హిడ్రోసిస్ రూపంలో ట్రోఫిక్ రుగ్మతలకు కారణమవుతుంది, చర్మం సన్నబడటం, జుట్టు రాలడం మరియు చాలా తక్కువ ట్రోఫిక్ అల్సర్లు, ప్రధానంగా పాదాలకు (న్యూరోట్రోఫిక్ అల్సర్స్). దిగువ అంత్య భాగాల నాళాలలో ధమనుల రక్త ప్రవాహాన్ని సంరక్షించడం వారి లక్షణం. డయాబెటిక్ సోమాటిక్ డిస్టాల్ న్యూరోపతి యొక్క క్లినికల్ వ్యక్తీకరణలు సాధారణంగా చాలా నెలల నుండి 1 సంవత్సరం వరకు చికిత్సల ప్రభావంతో తిరగబడతాయి.
న్యూరో ఆర్థ్రోపతి అనేది అబ్స్ట్రక్టివ్ పాలిన్యూరోపతి యొక్క చాలా అరుదైన సమస్య మరియు ఇది పాదం యొక్క ఒకటి లేదా అంతకంటే ఎక్కువ కీళ్ళను (“డయాబెటిక్ ఫుట్”) ప్రగతిశీల విధ్వంసం ద్వారా వర్గీకరిస్తుంది. ఈ సిండ్రోమ్ను 1868 లో ఫ్రెంచ్ న్యూరోపాథాలజిస్ట్ చార్కోట్ తృతీయ సిఫిలిస్ ఉన్న రోగిలో వివరించాడు. ఈ సమస్య చాలా పరిస్థితులలో గమనించవచ్చు, కానీ చాలా తరచుగా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో. న్యూరోపతి యొక్క ప్రాబల్యం 680-1000 మంది రోగులకు సుమారు 1 కేసు. చాలా తరచుగా, "డయాబెటిక్ ఫుట్" యొక్క సిండ్రోమ్ దీర్ఘకాలిక (15 ఏళ్ళకు పైగా) ఉన్న డయాబెటిస్ మెల్లిటస్ మరియు ప్రధానంగా వృద్ధులలో అభివృద్ధి చెందుతుంది. 60% మంది రోగులకు టార్సల్ మరియు టార్సల్-మెటాటార్సల్ కీళ్ల పుండు, 30% మెటాటార్సోఫాలెంజియల్ కీళ్ళు మరియు 10% చీలమండలు ఉంటాయి. చాలా సందర్భాలలో, ఈ ప్రక్రియ ఏకపక్షంగా ఉంటుంది మరియు 20% మంది రోగులలో మాత్రమే ఇది ద్వైపాక్షికం. పఫ్నెస్, సంబంధిత కీళ్ల ప్రాంతం యొక్క హైపెరెమియా, పాదం యొక్క వైకల్యం, చీలమండ ఉమ్మడి, ఆచరణాత్మకంగా నొప్పి సిండ్రోమ్ లేనప్పుడు ఏకైక యొక్క ట్రోఫిక్ అల్సర్లు కనిపిస్తాయి. వ్యాధి యొక్క క్లినికల్ పిక్చర్ యొక్క గుర్తింపు తరచుగా గాయం, స్నాయువులను సాగదీయడం, 4-6 వారాలలో తరువాతి వ్రణోత్పత్తితో మొక్కజొన్నలు ఏర్పడటం మరియు చీలమండ ఉమ్మడి నష్టంతో దిగువ కాలు యొక్క దిగువ మూడవ భాగంలో పగులు ఏర్పడటం వంటివి ఉంటాయి. ఎముక కణజాలం యొక్క సీక్వెస్ట్రేషన్ మరియు పునర్వినియోగంతో భారీ ఎముక విధ్వంసం, కీలు ఉపరితలాల స్థూల ఉల్లంఘన మరియు మృదు కణజాలాలలో పెరియార్టిక్యులర్ హైపర్ట్రోఫిక్ మార్పులు, సబ్కోండ్రాల్ స్క్లెరోసిస్, ఆస్టియోఫైట్స్ ఏర్పడటం మరియు ఇంట్రాటార్టిక్యులర్ పగుళ్లు రేడియోలాజికల్గా బయటపడతాయి. తరచుగా వ్యక్తీకరించబడిన రేడియోలాజికల్ విధ్వంసక ప్రక్రియ క్లినికల్ లక్షణాలతో ఉండదు. వృద్ధులలో న్యూరో ఆర్థ్రోపతి యొక్క వ్యాధికారకంలో, పాలీన్యూరోపతితో పాటు, మైక్రోవాస్క్యులేచర్ మరియు ప్రధాన నాళాలకు నష్టం కారణంగా ఇస్కీమియా యొక్క కారకం పాల్గొంటుంది. సంక్రమణలో చేరడం వల్ల ఫ్లెగ్మోన్ మరియు ఆస్టియోమైలిటిస్ ఉండవచ్చు.
, , , , , , , , , , , ,
డయాబెటిక్ న్యూరోపతి
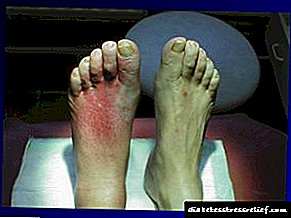
డయాబెటిక్ న్యూరోపతి - డయాబెటిస్ మెల్లిటస్లో డిస్మెటబోలిక్ ప్రక్రియల కారణంగా పరిధీయ నాడీ వ్యవస్థకు నిర్దిష్ట నష్టం.
డయాబెటిక్ న్యూరోపతి సున్నితత్వం (పరేస్తేసియాస్, అవయవాల తిమ్మిరి), అటానమిక్ డిస్ఫంక్షన్ (టాచీకార్డియా, హైపోటెన్షన్, డైస్ఫాగియా, డయేరియా, అన్హైడ్రోసిస్), జన్యుసంబంధ రుగ్మతలు మొదలైన వాటి ద్వారా వ్యక్తమవుతుంది.
డయాబెటిక్ న్యూరోపతితో, ఎండోక్రైన్, నాడీ, కార్డియాక్, జీర్ణ, మూత్ర వ్యవస్థల పనితీరుపై పరీక్ష జరుగుతుంది. చికిత్సలో ఇన్సులిన్ థెరపీ, న్యూరోట్రోపిక్ drugs షధాల వాడకం, యాంటీఆక్సిడెంట్లు, రోగలక్షణ చికిత్స నియామకం, ఆక్యుపంక్చర్, ఎఫ్టిఎల్, వ్యాయామ చికిత్స ఉన్నాయి.
30-50% మంది రోగులలో కనుగొనబడిన డయాబెటిస్ యొక్క సాధారణ సమస్యలలో డయాబెటిక్ న్యూరోపతి ఒకటి. డయాబెటిక్ న్యూరోపతి డయాబెటిస్ ఉన్నవారిలో పరిధీయ నరాల దెబ్బతినే సంకేతాల సమక్షంలో ఉంటుందని, నాడీ వ్యవస్థ పనిచేయకపోవటానికి ఇతర కారణాలను మినహాయించి.
డయాబెటిక్ న్యూరోపతి బలహీనమైన నరాల ప్రసరణ, సున్నితత్వం, సోమాటిక్ మరియు / లేదా అటానమిక్ నాడీ వ్యవస్థ యొక్క రుగ్మతల ద్వారా వర్గీకరించబడుతుంది.
క్లినికల్ వ్యక్తీకరణల గుణకారం కారణంగా, డయాబెటిక్ న్యూరోపతిని ఎండోక్రినాలజీ, న్యూరాలజీ, గ్యాస్ట్రోఎంటరాలజీ మరియు పోడియాట్రీ రంగంలో నిపుణులు ఎదుర్కొంటున్నారు.
న్యూరో-ఆర్థ్రోపతిక్ మరియు ఇస్కీమిక్ ఫుట్ యొక్క క్లినికల్ వ్యక్తీకరణలు
రక్త నాళాల మంచి పల్సేషన్
సాధారణ అడుగు కణజాలం
పిండిన మొక్కజొన్నలు
అకిలెస్ రిఫ్లెక్స్ తగ్గింది లేదా లేకపోవడం
"సుత్తి" పాదానికి ధోరణి
“ఫాలింగ్ ఫుట్” (స్టెప్పేజ్)
చెరో ఆర్థ్రోపతి (గ్రీకు చీర్ - చేతి)
మృదు కణజాల క్షీణత
సన్నని పొడి చర్మం
సాధారణ అకిలెస్ రిఫ్లెక్స్
వారు పడుకున్నప్పుడు పైకి లేవడం
న్యూరో-ఆర్థ్రోపతి యొక్క మరొక అభివ్యక్తి డయాబెటిక్ చేరోపతి (న్యూరో ఆర్థ్రోపతి), దీని ప్రాబల్యం టైప్ 1 డయాబెటిస్ మెల్లిటస్ 10-20 సంవత్సరాల రోగులలో 15-20%. సిండ్రోమ్ యొక్క మొదటి సంకేతం చేతుల చర్మంలో మార్పు. ఇది పొడి, మైనపు, కుదించబడి, చిక్కగా మారుతుంది. అప్పుడు చిన్న వేలును పొడిగించడం కష్టం మరియు అసాధ్యం అవుతుంది, తదనంతరం ఉమ్మడి నష్టం కారణంగా ఇతర వేళ్లు. న్యూరో-ఆర్థ్రోపతి సాధారణంగా డయాబెటిస్ మెల్లిటస్ (రెటినోపతి, నెఫ్రోపతీ) యొక్క దీర్ఘకాలిక సమస్యల ప్రారంభానికి ముందు ఉంటుంది. న్యూరో-ఆర్థ్రోపతి సమక్షంలో ఈ సమస్యల ప్రమాదం 4-8 రెట్లు పెరుగుతుంది.
అమ్యోట్రోఫి - డయాబెటిక్ న్యూరోపతి యొక్క అరుదైన రూపం. సిండ్రోమ్ కటి కవచం యొక్క కండరాల బలహీనత మరియు క్షీణత, కండరాల నొప్పి, మోకాలి ప్రతిచర్యలు తగ్గడం మరియు కోల్పోవడం, తొడ నాడి మండలంలో బలహీనమైన సున్నితత్వం, ఒకే మోహాలు. ఈ ప్రక్రియ అసమానంగా ప్రారంభమవుతుంది, తరువాత ద్వైపాక్షికంగా మారుతుంది మరియు తేలికపాటి మధుమేహంతో బాధపడుతున్న వృద్ధులలో ఎక్కువగా సంభవిస్తుంది. ప్రాధమిక కండరాల పాథాలజీ మరియు నరాల నష్టం ఎలక్ట్రోమియోగ్రఫీ ద్వారా కనుగొనబడతాయి. కండరాల బయాప్సీ వ్యక్తిగత కండరాల ఫైబర్స్ యొక్క క్షీణత, విలోమ పోరాటాల సంరక్షణ, తాపజనక మరియు నెక్రోటిక్ మార్పులు లేకపోవడం, సార్కోలెమ్మ కింద కేంద్రకాలు చేరడం వంటివి గుర్తించగలవు. ఆల్కహాలిక్ మయోపతితో కండరాల బయాప్సీ యొక్క ఇదే నమూనాను గమనించవచ్చు. డయాబెటిక్ అమియోట్రోఫీని పాలిమియోసైటిస్, అమియోట్రోఫిక్ లాటరల్ స్క్లెరోసిస్, థైరోటాక్సిక్ మయోపతి మరియు ఇతర మయోపతిల నుండి వేరుచేయాలి. డయాబెటిక్ అమియోట్రోఫీ యొక్క రోగ నిరూపణ అనుకూలంగా ఉంటుంది: సాధారణంగా 1-2 సంవత్సరాల తరువాత లేదా అంతకు ముందు, కోలుకోవడం జరుగుతుంది.
స్వయంప్రతిపత్త నాడీ వ్యవస్థ మృదువైన కండరాలు, ఎండోక్రైన్ గ్రంథులు, గుండె మరియు రక్త నాళాల కార్యకలాపాలను నియంత్రిస్తుంది. పారాసింపథెటిక్ మరియు సానుభూతి ఆవిష్కరణ యొక్క ఉల్లంఘన అంతర్గత అవయవాల పనితీరు మరియు హృదయనాళ వ్యవస్థలో మార్పులకు ఆధారం. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల పరీక్షించిన జనాభాను బట్టి 30-70% కేసులలో అటానమిక్ న్యూరోపతి యొక్క క్లినికల్ వ్యక్తీకరణలు గమనించబడతాయి. జీర్ణశయాంతర పాథాలజీలో అన్నవాహిక, కడుపు, డుయోడెనమ్ మరియు ప్రేగుల పనిచేయకపోవడం ఉంటుంది. అన్నవాహిక యొక్క పనితీరు యొక్క ఉల్లంఘన దాని పెరిస్టాల్సిస్, విస్తరణ మరియు దిగువ స్పింక్టర్ యొక్క స్వరంలో తగ్గుదలలో వ్యక్తీకరించబడుతుంది. వైద్యపరంగా, రోగులకు డిస్ఫాగియా, గుండెల్లో మంట మరియు అప్పుడప్పుడు - అన్నవాహిక యొక్క వ్రణోత్పత్తి ఉంటుంది. వ్యాధి యొక్క దీర్ఘకాలిక రోగులలో డయాబెటిక్ గ్యాస్ట్రోపతి గమనించబడుతుంది మరియు ముందు రోజు తిన్న ఆహారం వాంతులు ద్వారా వ్యక్తమవుతుంది. ఎక్స్-రే పెరిస్టాల్సిస్ యొక్క క్షీణత మరియు పరేసిస్, కడుపు యొక్క విస్తరణ, దాని ఖాళీని మందగిస్తుంది. 25% మంది రోగులలో, డుయోడెనమ్ మరియు దాని బల్బ్ యొక్క టోన్ యొక్క విస్తరణ మరియు తగ్గుదల కనుగొనబడతాయి. గ్యాస్ట్రిక్ రసం యొక్క స్రావం మరియు ఆమ్లత్వం తగ్గుతుంది.కడుపు యొక్క బయాప్సీ నమూనాలలో, డయాబెటిక్ మైక్రోఅంగియోపతి యొక్క సంకేతాలు కనుగొనబడతాయి, ఇవి డయాబెటిక్ రెటినో- మరియు న్యూరోపతి ఉనికితో కలిపి ఉంటాయి. డయాబెటిక్ ఎంటర్పతి చిన్న ప్రేగు యొక్క పెరిస్టాల్సిస్ మరియు క్రమానుగతంగా సంభవించే విరేచనాల ద్వారా వ్యక్తమవుతుంది, రాత్రిపూట ఎక్కువగా (ప్రేగు కదలికల పౌన frequency పున్యం రోజుకు 20-30 సార్లు చేరుకుంటుంది). డయాబెటిక్ డయేరియా సాధారణంగా బరువు తగ్గడంతో ఉండదు. డయాబెటిస్ రకానికి మరియు దాని తీవ్రతకు ఎటువంటి సంబంధం లేదు. చిన్న ప్రేగు యొక్క శ్లేష్మ పొర యొక్క బయాప్సీ నమూనాలలో, తాపజనక మరియు ఇతర మార్పులు కనుగొనబడలేదు. వివిధ కారణాలు, మాలాబ్జర్ప్షన్ సిండ్రోమ్స్ మొదలైన వాటి యొక్క ఎంటెరిటిస్ నుండి వేరు చేయవలసిన అవసరం ఉన్నందున రోగ నిర్ధారణ కష్టం.
మూత్రాశయ న్యూరోపతి (అటోనీ) మూత్రవిసర్జన మందగించడం, రోజుకు 1-2 సార్లు తగ్గించడం, మూత్రాశయంలో అవశేష మూత్రం ఉండటం, దాని సంక్రమణకు దోహదం చేసే రూపంలో దాని సంకోచం తగ్గడం ద్వారా వర్గీకరించబడుతుంది. అవకలన నిర్ధారణలో ప్రోస్టాటిక్ హైపర్ట్రోఫీ, ఉదర కుహరంలో కణితుల ఉనికి, అస్సైట్స్, మల్టిపుల్ స్క్లెరోసిస్ ఉన్నాయి.
నపుంసకత్వము - అటానమిక్ న్యూరోపతి యొక్క తరచుగా సంకేతం మరియు డయాబెటిస్ మెల్లిటస్ ఉన్న 40-50% మంది రోగులలో ఇది గమనించవచ్చు. ఇది తాత్కాలికం కావచ్చు, ఉదాహరణకు, డయాబెటిస్ యొక్క కుళ్ళిపోవటంతో, కానీ తరువాత అది శాశ్వతంగా మారుతుంది. లిబిడోలో తగ్గుదల, సరిపోని ప్రతిచర్య, ఉద్వేగం బలహీనపడటం. డయాబెటిస్ ఉన్న మనిషిలో వంధ్యత్వం రెట్రోగ్రేడ్ స్ఖలనం తో ముడిపడి ఉంటుంది, మూత్రాశయం యొక్క స్పింక్టర్ యొక్క బలహీనత స్పెర్మ్ దానిలోకి విసిరేటప్పుడు దారితీస్తుంది. నపుంసకత్వంతో డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, పిట్యూటరీ గోనాడోట్రోపిక్ ఫంక్షన్ యొక్క ఉల్లంఘనలు లేవు, ప్లాస్మా టెస్టోస్టెరాన్ కంటెంట్ సాధారణం.
డయాబెటిస్ యొక్క ప్రారంభ దశలలో చెమట యొక్క పాథాలజీ దాని బలోపేతంలో వ్యక్తీకరించబడింది. వ్యాధి యొక్క వ్యవధి పెరుగుదలతో, దిగువ అంత్య భాగాల యొక్క అన్హైడ్రోసిస్ వరకు, దాని తగ్గుదల గమనించవచ్చు. ఈ సందర్భంలో, చాలా చెమట శరీరం యొక్క పై భాగాలలో (తల, మెడ, ఛాతీ), ముఖ్యంగా రాత్రి సమయంలో, హైపోగ్లైసీమియాను అనుకరిస్తుంది. చర్మ ఉష్ణోగ్రతను అధ్యయనం చేసేటప్పుడు, నోటి-కాడల్ మరియు సామీప్య-దూర నమూనాల ఉల్లంఘన మరియు వేడి మరియు చలికి ప్రతిచర్యలు తెలుస్తాయి. స్వయంప్రతిపత్తమైన న్యూరోపతి యొక్క విచిత్రం రుచి చెమట, ఇది కొన్ని ఆహారాలు (జున్ను, మెరినేడ్, వెనిగర్, ఆల్కహాల్) తీసుకున్న తర్వాత చాలా సెకన్ల తర్వాత ముఖం, మెడ, పై ఛాతీలో చెమటలు పట్టడం ద్వారా వర్గీకరించబడుతుంది. ఆమె చాలా అరుదు. చెమటలో స్థానిక పెరుగుదల ఉన్నతమైన గర్భాశయ సానుభూతి గ్యాంగ్లియన్ యొక్క పనిచేయకపోవడం.
డయాబెటిక్ అటానమిక్ కార్డియాక్ న్యూరోపతి (డివికెఎన్) ఆర్థోస్టాటిక్ హైపోటెన్షన్, నిరంతర టాచీకార్డియా, దానిపై బలహీనమైన చికిత్సా ప్రభావం, స్థిరమైన హృదయ స్పందన రేటు, కాటెకోలమైన్లకు హైపర్సెన్సిటివిటీ, నొప్పిలేకుండా మయోకార్డియల్ ఇన్ఫార్క్షన్ మరియు కొన్నిసార్లు రోగి యొక్క ఆకస్మిక మరణం. భంగిమ (ఆర్థోస్టాటిక్) హైపోటెన్షన్ అటానమిక్ న్యూరోపతి యొక్క అత్యంత అద్భుతమైన సంకేతం. మైకము, సాధారణ బలహీనత, కళ్ళలో నల్లబడటం లేదా దృష్టి లోపం వంటి స్థితిలో ఉన్న రోగులలో ఇది కనిపిస్తుంది. ఈ రోగలక్షణ సముదాయాన్ని తరచుగా హైపోగ్లైసీమిక్ స్థితిగా పరిగణిస్తారు, కానీ రక్తపోటులో భంగిమ తగ్గుదలతో కలిపి, దాని మూలం సందేహించదు. 1945 లో, ఎ. రండిల్స్ మొట్టమొదట మధుమేహంలో న్యూరోపతితో భంగిమ హైపోటెన్షన్ను అనుసంధానించారు. యాంటీహైపెర్టెన్సివ్ drugs షధాలు, మూత్రవిసర్జన, ట్రైసైక్లిక్ యాంటిడిప్రెసెంట్స్, ఫినోథియాజైన్ మందులు, వాసోడైలేటర్లు, అలాగే నైట్రోగ్లిజరిన్ తీసుకున్న తర్వాత భంగిమ హైపోటెన్షన్ యొక్క వ్యక్తీకరణలు పెరుగుతాయి. సిరల రాబడిని తగ్గించడం ద్వారా లేదా ప్లాస్మా వాల్యూమ్ తగ్గడంతో క్యాపిల్లరీ ఎండోథెలియం యొక్క పారగమ్యతను దెబ్బతీయడం ద్వారా ఇన్సులిన్ పరిపాలన భంగిమ హైపోటెన్షన్ను తీవ్రతరం చేస్తుంది, అయితే గుండె వైఫల్యం లేదా నెఫ్రోటిక్ సిండ్రోమ్ అభివృద్ధి హైపోటెన్షన్ను తగ్గిస్తుంది. జెక్స్టాగ్లోమెరులర్ ఉపకరణం యొక్క సానుభూతితో కూడిన ఆవిష్కరణ క్షీణించడం, అలాగే బేసల్ మరియు స్టిమ్యులేటెడ్ (నిలబడి) ప్లాస్మా నోరాడ్రినలిన్ స్థాయిలు లేదా బారోసెప్టర్ లోపం కారణంగా ప్లాస్మా రెనిన్ యొక్క ప్రతిచర్య మందలించడం ద్వారా దాని సంభవం వివరించబడిందని నమ్ముతారు.
డివికెఎన్ సంక్లిష్టమైన డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, విశ్రాంతి సమయంలో, హృదయ స్పందన రేటు 90-100 వరకు, మరియు కొన్నిసార్లు 130 బీట్స్ / నిమిషం వరకు పెరుగుతుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో చికిత్సా ప్రభావాలకు అనుకూలంగా లేని పెర్సిస్టెంట్ టాచీకార్డియా, పారాసింపథెటిక్ లోపం వల్ల సంభవిస్తుంది మరియు అటానమిక్ హార్ట్ డిజార్డర్స్ యొక్క ప్రారంభ దశ యొక్క అభివ్యక్తిగా ఉపయోగపడుతుంది. డయాబెటిక్ కార్డియోపతిలో సాధారణ హృదయ స్పందన వ్యత్యాసం యొక్క సామర్థ్యాన్ని కోల్పోవటానికి గుండె యొక్క వాగల్ ఆవిష్కరణ కారణం మరియు ఒక నియమం ప్రకారం, సానుభూతి నిరాకరణకు ముందు. విశ్రాంతి సమయంలో కార్డియో విరామాల వైవిధ్యాన్ని తగ్గించడం స్వయంప్రతిపత్త నాడీ వ్యవస్థ యొక్క క్రియాత్మక రుగ్మతల స్థాయికి సూచికగా ఉపయోగపడుతుంది.
గుండె యొక్క మొత్తం నిర్మూలన చాలా అరుదు మరియు స్థిరమైన తరచూ గుండె లయతో వర్గీకరించబడుతుంది. మయోకార్డియల్ ఇన్ఫార్క్షన్ అభివృద్ధిలో విలక్షణమైన నొప్పి డివికెఎన్ తో బాధపడుతున్న రోగులకు అసాధారణమైనది. చాలా సందర్భాలలో, అతని రోగులలో నొప్పి అనుభూతి చెందదు లేదా అవి విలక్షణమైనవి. ఈ రోగులలో నొప్పిలేకుండా గుండెపోటుకు కారణం విసెరల్ నరాలకు దెబ్బతినడం, ఇది మయోకార్డియం యొక్క నొప్పి సున్నితత్వాన్ని నిర్ణయిస్తుంది.
తీవ్రమైన స్వయంప్రతిపత్త న్యూరోపతితో మధుమేహంతో బాధపడుతున్న 8 మంది యువకులలో M. మెక్పేజ్ మరియు పి. జె. మయోకార్డియల్ ఇన్ఫార్క్షన్, కార్డియాక్ అరిథ్మియా, లేదా హైపోగ్లైసీమిక్ స్థితిపై క్లినికల్ మరియు శరీర నిర్మాణ సంబంధమైన డేటా లేదు. చాలా సందర్భాలలో, సాధారణ అనస్థీషియాతో drug షధాన్ని పీల్చడం, ఇతర మందులు లేదా బ్రోంకోప్న్యుమోనియా వాడకం (అనస్థీషియా వచ్చిన వెంటనే 5 దాడులు సంభవించాయి). అందువల్ల, కార్డియోస్పిరేటరీ అరెస్ట్ అనేది అటానమిక్ న్యూరోపతి యొక్క నిర్దిష్ట సంకేతం మరియు ప్రాణాంతకం కావచ్చు.
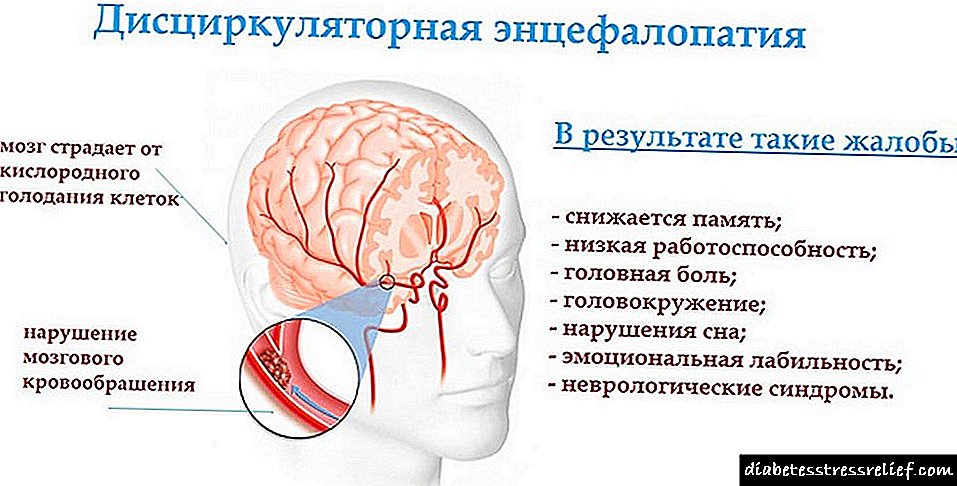
డయాబెటిక్ ఎన్సెఫలోపతి. యువతలో కేంద్ర నాడీ వ్యవస్థలో నిరంతర మార్పులు సాధారణంగా తీవ్రమైన జీవక్రియ ఆటంకాలతో సంబంధం కలిగి ఉంటాయి మరియు వృద్ధాప్యంలో మెదడు యొక్క నాళాలలో అథెరోస్క్లెరోటిక్ ప్రక్రియ యొక్క తీవ్రత ద్వారా కూడా నిర్ణయించబడుతుంది. డయాబెటిక్ ఎన్సెఫలోపతి యొక్క ప్రధాన క్లినికల్ వ్యక్తీకరణలు మానసిక రుగ్మతలు మరియు సేంద్రీయ మస్తిష్క లక్షణాలు. చాలా తరచుగా, డయాబెటిస్ ఉన్న రోగులలో, జ్ఞాపకశక్తి బలహీనపడుతుంది. మెనోస్టిక్ రుగ్మతల అభివృద్ధిపై ప్రత్యేకంగా ఉచ్చరించే ప్రభావం హైపోగ్లైసీమిక్ పరిస్థితుల ద్వారా చూపబడుతుంది. పెరిగిన అలసట, చిరాకు, ఉదాసీనత, కన్నీటి, నిద్ర భంగం ద్వారా కూడా మానసిక కార్యకలాపాల లోపాలు వ్యక్తమవుతాయి. డయాబెటిస్ మెల్లిటస్లో తీవ్రమైన మానసిక రుగ్మతలు చాలా అరుదు. సేంద్రీయ నాడీ లక్షణాలు విస్తరించిన మైక్రోసింప్టోమాటిక్స్ ద్వారా వ్యక్తమవుతాయి, మెదడు యొక్క విస్తరించిన గాయాన్ని సూచిస్తుంది లేదా మెదడు యొక్క పుండు ఉనికిని సూచించే స్థూల సేంద్రీయ లక్షణాలు. డయాబెటిక్ ఎన్సెఫలోపతి యొక్క అభివృద్ధి మెదడు న్యూరాన్లలో, ముఖ్యంగా హైపోగ్లైసీమిక్ పరిస్థితులలో, మరియు మైక్రోఅంగియోపతి మరియు అథెరోస్క్లెరోసిస్ ఉనికితో సంబంధం ఉన్న ఇస్కీమిక్ ఫోసిస్ యొక్క క్షీణత మార్పుల అభివృద్ధి ద్వారా నిర్ణయించబడుతుంది.
స్కిన్ పాథాలజీ. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు, డయాబెటిక్ డెర్మోపతి, లిపోయిడ్ నెక్రోబయోసిస్ మరియు డయాబెటిక్ శాంతోమా ఎక్కువ లక్షణం, కానీ వాటిలో ఏవీ కూడా డయాబెటిస్కు ప్రత్యేకమైనవి కావు.
డెర్మోపతి ("అట్రోఫిక్ మచ్చలు") 5-12 మిమీ వ్యాసంతో సుష్ట ఎర్రటి-గోధుమ పాపుల్స్ యొక్క కాళ్ళ ముందు ఉపరితలంపై కనిపిస్తుంది, ఇది చర్మం యొక్క వర్ణద్రవ్యం గల అట్రోఫిక్ మచ్చలుగా మారుతుంది. మధుమేహం ఉన్న పురుషులలో డెర్మోపతి ఎక్కువగా కనుగొనబడుతుంది. డెర్మోపతి యొక్క వ్యాధికారకత డయాబెటిక్ మైక్రోఅంగియోపతితో సంబంధం కలిగి ఉంటుంది.
లిపోయిడ్ నెక్రోబయోసిస్ మహిళల్లో చాలా సాధారణం మరియు 90% కేసులలో ఇది ఒకటి లేదా రెండు కాళ్ళపై స్థానీకరించబడుతుంది.ఇతర సందర్భాల్లో, ఓటమి ప్రదేశం ట్రంక్, చేతులు, ముఖం మరియు తల. డయాబెటిస్ ఉన్న రోగులందరికీ సంబంధించి లిపోయిడ్ నెక్రోబయోసిస్ యొక్క ఫ్రీక్వెన్సీ 0.1-0.3% ఇస్తుంది. ఎరుపు-గోధుమ లేదా పసుపు రంగు యొక్క చర్మం ప్రాంతాలు 0.5 నుండి 25 సెం.మీ వరకు, తరచుగా అండాకారంగా కనిపిస్తాయి. చర్మ గాయాలు చుట్టుముట్టబడిన నాళాల నుండి ఎరిథెమాటస్ అంచుతో ఉంటాయి. లిపిడ్లు మరియు కెరోటిన్ నిక్షేపణ చర్మం యొక్క ప్రభావిత ప్రాంతాల పసుపు రంగుకు కారణమవుతుంది. లిపోయిడ్ నెక్రోబయోసిస్ యొక్క క్లినికల్ సంకేతాలు టైప్ I డయాబెటిస్ మెల్లిటస్ అభివృద్ధికి చాలా సంవత్సరాల ముందు ఉండవచ్చు లేదా దాని నేపథ్యానికి వ్యతిరేకంగా కనుగొనబడతాయి. లిపోయిడ్ నెక్రోబయోసిస్ ఉన్న 171 మంది రోగుల పరీక్షల ఫలితంగా, వారిలో 90% మంది ఈ వ్యాధికి మరియు డయాబెటిస్ మెల్లిటస్కు మధ్య సంబంధాన్ని వెల్లడించారు: కొంతమంది రోగులలో, డయాబెటిస్ మెల్లిటస్కు ముందు లేదా వ్యతిరేకంగా నెక్రోబయోసిస్ అభివృద్ధి చెందింది, రోగులలో మరొక భాగం దీనికి వంశపారంపర్యంగా ముందడుగు వేసింది. చారిత్రాత్మకంగా, ఎండార్టెరిటిస్, డయాబెటిక్ మైక్రోఅంగియోపతి మరియు సెకండరీ నెక్రోబయోటిక్ మార్పులను తొలగించే సంకేతాలు చర్మంలో కనిపిస్తాయి. సాగే ఫైబర్స్ నాశనం, నెక్రోసిస్ ప్రాంతాలలో తాపజనక ప్రతిచర్య యొక్క అంశాలు మరియు జెయింట్ కణాల రూపాన్ని ఎలక్ట్రాన్ సూక్ష్మదర్శినిగా గమనించారు. లిపోయిడ్ నెక్రోబయోసిస్కు ఒక కారణం వివిధ ఉద్దీపనల ప్రభావంతో ప్లేట్లెట్ అగ్రిగేషన్ పెరిగినట్లు పరిగణించబడుతుంది, ఇది ఎండోథెలియల్ విస్తరణతో పాటు చిన్న నాళాల త్రోంబోసిస్కు కారణమవుతుంది.
డయాబెటిక్ క్శాంతోమా హైపర్లిపిడెమియా ఫలితంగా అభివృద్ధి చెందుతుంది మరియు రక్తంలో కైలోమైక్రాన్స్ మరియు ట్రైగ్లిజరైడ్స్ యొక్క కంటెంట్ పెరుగుదల ద్వారా ప్రధాన పాత్ర పోషిస్తుంది. పసుపురంగు ఫలకాలు ప్రధానంగా అవయవాలు, ఛాతీ, మెడ మరియు ముఖం యొక్క సరళమైన ఉపరితలాలపై స్థానీకరించబడతాయి మరియు హిస్టియోసైట్లు మరియు ట్రైగ్లిజరైడ్ల చేరడం కలిగి ఉంటాయి. కుటుంబ హైపర్ కొలెస్టెరోలేమియాలో గమనించిన జాంతోమాస్లా కాకుండా, అవి సాధారణంగా ఎరిథెమాటస్ సరిహద్దుతో చుట్టుముట్టబడతాయి. హైపర్లిపిడెమియా యొక్క తొలగింపు డయాబెటిక్ శాంతోమా అదృశ్యానికి దారితీస్తుంది.
డయాబెటిక్ మూత్రాశయం మధుమేహంలో అరుదైన చర్మ గాయాలను సూచిస్తుంది. ఈ పాథాలజీని మొదటిసారిగా 1963 లో ఆర్. పి. రోకా మరియు ఇ. రెగెగా వర్ణించారు. బుడగలు అకస్మాత్తుగా, ఎరుపు లేకుండా, వేళ్లు మరియు కాలిపై, అలాగే పాదాల మీద సంభవిస్తాయి. వాటి పరిమాణాలు కొన్ని మిల్లీమీటర్ల నుండి అనేక సెంటీమీటర్ల వరకు మారుతూ ఉంటాయి. చాలా రోజులలో బబుల్ పెరుగుతుంది. బబుల్ ద్రవం పారదర్శకంగా ఉంటుంది, కొన్నిసార్లు రక్తస్రావం మరియు ఎల్లప్పుడూ శుభ్రమైనది. డయాబెటిక్ బబుల్ 4-6 వారాలలో స్వయంగా (తెరవకుండా) అదృశ్యమవుతుంది. డయాబెటిక్ న్యూరోపతి సంకేతాలు మరియు డయాబెటిస్ యొక్క ఎక్కువ కాలం ఉన్న రోగులలో, అలాగే డయాబెటిక్ కెటోయాసిడోసిస్ యొక్క నేపథ్యానికి వ్యతిరేకంగా డయాబెటిక్ మూత్రాశయం యొక్క మరింత తరచుగా సంభవించినట్లు గుర్తించబడింది. హిస్టోలాజికల్ పరీక్షలో మూత్రాశయం యొక్క ఇంట్రాడెర్మల్, సబ్పెడెర్మల్ మరియు సబ్రోజినల్ స్థానికీకరణ వెల్లడైంది. డయాబెటిక్ మూత్రాశయం యొక్క వ్యాధికారకత తెలియదు. పోర్ఫిరిన్ యొక్క పెమ్ఫిగస్ మరియు జీవక్రియ రుగ్మతల నుండి దీనిని వేరు చేయడం అవసరం.
రింగ్ ఆకారపు గ్రాన్యులోమా డారియా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో సంభవించవచ్చు: వృద్ధులు, పురుషులలో ఎక్కువగా. గులాబీ లేదా ఎర్రటి-పసుపు రంగు యొక్క నాణెం-ఆకారపు ఎడెమాటస్ మచ్చల రూపంలో దద్దుర్లు కనిపిస్తాయి, వేగంగా పరిధీయ పెరుగుదల, కలయిక మరియు వలయాలు ఏర్పడటం మరియు దట్టమైన మరియు పెరిగిన అంచుతో సరిహద్దులుగా ఉన్న వికారమైన పాలిసైక్లిక్ బొమ్మలు. సెంట్రల్ కొంతవరకు పడిపోయే జోన్ యొక్క రంగు మార్చబడదు. రోగులు కొంచెం దురద లేదా బర్నింగ్ సంచలనాన్ని ఫిర్యాదు చేస్తారు. వ్యాధి యొక్క కోర్సు చాలా కాలం, పునరావృతమవుతుంది. సాధారణంగా, దద్దుర్లు 2-3 వారాల తర్వాత అదృశ్యమవుతాయి మరియు వాటి స్థానంలో క్రొత్తవి కనిపిస్తాయి. చారిత్రాత్మకంగా, ఎడెమా, వాసోడైలేషన్, న్యూట్రోఫిల్స్, హిస్టియోసైట్లు మరియు లింఫోసైట్ల నుండి పెరివాస్కులర్ చొరబాట్లు కనుగొనబడతాయి. వ్యాధి యొక్క వ్యాధికారకత స్థాపించబడలేదు. సల్ఫనిలామైడ్ మరియు ఇతర drugs షధాలకు అలెర్జీ ప్రతిచర్యలు రెచ్చగొట్టే కారకాలుగా ఉపయోగపడతాయి.
బొల్లి (డిపిగ్మెంటెడ్ సిమెట్రిక్ స్కిన్ ఏరియాస్) డయాబెటిస్ ఉన్న రోగులలో 4.8% కేసులలో సాధారణ జనాభాలో 0.7% తో పోలిస్తే, మరియు మహిళల్లో 2 రెట్లు ఎక్కువ. బొల్లి సాధారణంగా టైప్ I డయాబెటిస్ మెల్లిటస్తో కలుపుతారు, ఇది రెండు వ్యాధుల యొక్క స్వయం ప్రతిరక్షక పుట్టుకను నిర్ధారిస్తుంది.
ఇతర వ్యాధుల కంటే, మధుమేహం దిమ్మలు మరియు కార్బంకిల్స్తో కూడి ఉంటుంది, ఇది సాధారణంగా వ్యాధి యొక్క కుళ్ళిపోయే నేపథ్యానికి వ్యతిరేకంగా సంభవిస్తుంది, కానీ గుప్త మధుమేహం యొక్క అభివ్యక్తి కావచ్చు లేదా బలహీనమైన గ్లూకోస్ టాలరెన్స్కు ముందు ఉంటుంది. డయాబెటిక్ రోగులకు శిలీంధ్ర వ్యాధుల యొక్క గొప్ప ధోరణి ఎపిడెర్మోఫైటోసిస్ యొక్క వ్యక్తీకరణలలో వ్యక్తీకరించబడింది, ఇది ప్రధానంగా పాదాల మధ్య అంతర ప్రదేశాలలో కనిపిస్తుంది. అవాంఛనీయ గ్లూకోస్ టాలరెన్స్ ఉన్న వ్యక్తుల కంటే, జననేంద్రియ ప్రాంతంలో దురద చర్మవ్యాధులు, తామర మరియు దురద కనుగొనబడతాయి. ఈ చర్మ పాథాలజీ యొక్క వ్యాధికారక కణాంతర గ్లూకోజ్ జీవక్రియ యొక్క ఉల్లంఘన మరియు సంక్రమణకు నిరోధకత తగ్గడంతో సంబంధం కలిగి ఉంటుంది.
, , , , , , , , , ,
డయాబెటిస్లో దృష్టి యొక్క అవయవం యొక్క పాథాలజీ
దృష్టి యొక్క అవయవం యొక్క పనితీరు యొక్క వివిధ ఉల్లంఘనలు, అంధత్వం వరకు, డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో సాధారణ జనాభాలో కంటే 25 రెట్లు ఎక్కువగా కనిపిస్తాయి. అంధత్వం ఉన్న రోగులలో, 7% మంది డయాబెటిస్ ఉన్న రోగులు. దృష్టి యొక్క అవయవం యొక్క పనితీరు యొక్క ఉల్లంఘనలు రెటీనా, ఐరిస్, కార్నియాకు దెబ్బతినడం వలన సంభవించవచ్చు: లెన్స్, ఆప్టిక్ నరాల, ఎక్స్ట్రాక్యులర్ కండరాలు, కక్ష్య కణజాలం మొదలైనవి.
రోగులలో దృష్టి లోపం మరియు అంధత్వానికి ప్రధాన కారణాలలో డయాబెటిక్ రెటినోపతి ఒకటి. 60-80% మంది రోగులలో వివిధ వ్యక్తీకరణలు (డయాబెటిస్ మెల్లిటస్ యొక్క 20 సంవత్సరాల వ్యవధికి వ్యతిరేకంగా) కనిపిస్తాయి. టైప్ I డయాబెటిస్ ఉన్న రోగులలో 15 సంవత్సరాల కన్నా ఎక్కువ వ్యవధిలో, ఈ సమస్య 63-65% లో గమనించవచ్చు, వీటిలో 18-20% లో రెటినోపతి మరియు 2% లో పూర్తి అంధత్వం పెరుగుతుంది. టైప్ II డయాబెటిస్ ఉన్న రోగులలో, దాని లక్షణాలు తక్కువ వ్యవధిలో మధుమేహంతో అభివృద్ధి చెందుతాయి. గణనీయమైన దృష్టి లోపం 7.5% మంది రోగులను ప్రభావితం చేస్తుంది మరియు వారిలో సగం మందికి పూర్తి అంధత్వం సంభవిస్తుంది. డయాబెటిక్ రెటినోపతి యొక్క అభివృద్ధి మరియు పురోగతికి ప్రమాద కారకం డయాబెటిస్ మెల్లిటస్ యొక్క వ్యవధి, ఎందుకంటే ఈ సిండ్రోమ్ యొక్క ఫ్రీక్వెన్సీ మరియు టైప్ I డయాబెటిస్ వ్యవధి మధ్య ప్రత్యక్ష సంబంధం ఉంది. వి. క్లీన్ మరియు ఇతరుల అభిప్రాయం ప్రకారం, 995 మంది రోగులను పరీక్షించేటప్పుడు, మధుమేహం ఉన్న రోగులలో దృశ్య బలహీనత యొక్క ఫ్రీక్వెన్సీ 17% నుండి 5 సంవత్సరాలకు మించని 97.5% వరకు 10-15 సంవత్సరాల వరకు పెరుగుతుందని కనుగొనబడింది. ఇతర రచయితల ప్రకారం, వ్యాధి యొక్క మొదటి 5 సంవత్సరాలలో రెటినోపతి కేసులు 5% వరకు ఉంటాయి, 80% వరకు మధుమేహం 25 సంవత్సరాల కన్నా ఎక్కువ ఉంటుంది.
పిల్లలలో, వ్యాధి యొక్క వ్యవధి మరియు దాని పరిహారం యొక్క డిగ్రీతో సంబంధం లేకుండా, రెటినోపతి చాలా తక్కువ తరచుగా కనుగొనబడుతుంది మరియు యుక్తవయస్సు తరువాత కాలంలో మాత్రమే. ఈ వాస్తవం హార్మోన్ల కారకాల (STH, సోమాటోమెడిన్ "C") యొక్క రక్షిత పాత్రను సూచిస్తుంది. డయాబెటిస్ వ్యవధితో ఆప్టిక్ డిస్క్ ఎడెమా సంభావ్యత కూడా పెరుగుతుంది: 5 సంవత్సరాల వరకు - దాని లేకపోవడం మరియు 20 సంవత్సరాల తరువాత - 21% కేసులు, సగటున ఇది 9.5%. డయాబెటిక్ రెటినోపతిలో కణాల విస్తరణ, మైక్రోఅన్యూరిజమ్స్, ఎక్సూడేట్స్, హెమరేజెస్ మరియు రెటినిటిస్ విస్తరించడం వంటివి ఉంటాయి. కేశనాళికల యొక్క మైక్రోఅన్యూరిజమ్స్ మరియు, ముఖ్యంగా, డయాబెటిస్ మెల్లిటస్లో ప్రత్యేకమైన రెటీనా మార్పులు. జీవక్రియ రుగ్మతల కారణంగా కణజాల హైపోక్సియాతో వాటి నిర్మాణం యొక్క విధానం సంబంధం కలిగి ఉంటుంది. ప్రీమాక్యులర్ రీజియన్లోని మైక్రోఅన్యూరిజమ్ల సంఖ్య పెరుగుదల ఒక లక్షణ ధోరణి. దీర్ఘకాలికంగా ఉండే మైక్రోఅన్యూరిజమ్స్ వాటి చీలిక (రక్తస్రావం) లేదా థ్రోంబోసిస్ మరియు సంస్థ కారణంగా హైలైన్ లాంటి పదార్థం మరియు లిపిడ్ల ప్రోటీన్ల నిక్షేపణ కారణంగా అదృశ్యమవుతాయి. తెలుపు-పసుపు రూపంలో ఎక్సూడేట్స్, మైనపు ఫోసి ఆఫ్ టర్బిడిటీ సాధారణంగా రెటీనాలోని వివిధ భాగాలలో రక్తస్రావం జరిగే ప్రదేశంలో స్థానీకరించబడుతుంది. డయాబెటిక్ రెటినోపతి ఉన్న రోగులలో సుమారు 25% మంది రెటినిటిస్ విస్తరించే రూపంలో మార్పులను అనుభవిస్తారు.సాధారణంగా, మైక్రోఅన్యూరిజమ్స్, రెటీనా రక్తస్రావం మరియు ఎక్సూడేట్స్ యొక్క నేపథ్యానికి వ్యతిరేకంగా, విట్రస్ హెమరేజెస్ కనిపిస్తాయి, ఇది రెటీనా నుండి విట్రస్ లోకి చొచ్చుకుపోయే కనెక్టివ్ టిష్యూ-వాస్కులర్ ప్రొలిఫెరేటివ్ త్రాడుల ఏర్పాటుతో ఉంటుంది. బంధన కణజాలం యొక్క ముడతలు రెటీనా నిర్లిప్తత మరియు అంధత్వానికి కారణమవుతాయి. కొత్త నాళాలు ఏర్పడే ప్రక్రియ రెటీనాలో కూడా జరుగుతుంది, ఆప్టిక్ డిస్క్ను దెబ్బతీసే ధోరణితో, ఇది దృష్టి తగ్గుతుంది లేదా పూర్తిగా కోల్పోతుంది. విస్తరించే రెటినిటిస్ డయాబెటిస్ కాలంతో ప్రత్యక్ష సంబంధం కలిగి ఉంది. దీని లక్షణాలు సాధారణంగా యువ రోగులలో మధుమేహం గుర్తించిన 15 సంవత్సరాల తరువాత మరియు పెద్దవారిలో 6-10 సంవత్సరాల తరువాత కనుగొనబడతాయి. ఈ సమస్య యొక్క గణనీయమైన పౌన frequency పున్యం చిన్న వయస్సులో అనారోగ్యంతో ఉన్న రోగులలో వ్యాధి యొక్క సుదీర్ఘ కాలంతో గమనించబడుతుంది. చాలా మంది రోగులలో, డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ వ్యక్తీకరణలతో రెటినిటిస్ విస్తరించడం జరుగుతుంది.
ప్రస్తుత వర్గీకరణ ప్రకారం (E. కోహ్నర్ మరియు M. పోర్టా ప్రకారం), డయాబెటిక్ రెటినోపతి యొక్క మూడు దశలు వేరు చేయబడతాయి. స్టేజ్ I - నాన్-ప్రొలిఫెరేటివ్ రెటినోపతి. ఇది రెటీనాలో మైక్రోఅన్యూరిజమ్స్, హెమరేజెస్, రెటీనా ఎడెమా, ఎక్సూడేటివ్ ఫోసిస్ ఉండటం ద్వారా వర్గీకరించబడుతుంది. దశ II - ప్రిప్రోలిఫెరేటివ్ రెటినోపతి. సిరల క్రమరాహిత్యాలు (పదును, తాబేలు, రెట్టింపు మరియు / లేదా రక్త నాళాల క్యాలిబర్లో ఉచ్ఛారణ హెచ్చుతగ్గులు), పెద్ద సంఖ్యలో ఘన మరియు “పత్తి” ఎక్సూడేట్స్, ఇంట్రారెటినల్ మైక్రోవాస్కులర్ క్రమరాహిత్యాలు మరియు అనేక పెద్ద రెటీనా రక్తస్రావం ఉండటం దీని లక్షణం. దశ III - విస్తరణ రెటినోపతి.
ఇది ఆప్టిక్ డిస్క్ మరియు / లేదా రెటీనా యొక్క ఇతర భాగాల నియోవాస్కులరైజేషన్ ద్వారా వర్గీకరించబడుతుంది, ప్రీరిటినల్ హెమరేజెస్ ప్రాంతంలో ఫైబరస్ కణజాలం ఏర్పడటంతో విట్రస్ హెమరేజెస్. డయాబెటిస్ ఉన్న రోగులలో అంధత్వానికి కారణం విట్రస్ హెమరేజ్, మాక్యులోపతి, రెటీనా డిటాచ్మెంట్, గ్లాకోమా మరియు కంటిశుక్లం.
డయాబెటిక్ రెటినోపతి (విస్తరణతో సహా) స్వయంచాలక ఉపశమనాలు మరియు ప్రక్రియ యొక్క ఆవర్తన తీవ్రతరం చేసే ధోరణితో వేవ్ లాంటి కోర్సు ద్వారా వర్గీకరించబడుతుంది. డయాబెటిస్ మెల్లిటస్, ధమనుల రక్తపోటు, మూత్రపిండ వైఫల్యం మరియు చాలా వరకు, గర్భం, అలాగే హైపోగ్లైసీమియా యొక్క డీకంపెన్సేషన్ ద్వారా రెటినోపతి యొక్క పురోగతి సులభతరం అవుతుంది. కనురెప్పల యొక్క వ్యాధులు (బ్లెఫారిటిస్, చోలాజియన్, బార్లీ) డయాబెటిస్ మెల్లిటస్కు ప్రత్యేకమైనవి కావు, అయితే అవి కణజాల గ్లూకోజ్ జీవక్రియ యొక్క ఉల్లంఘన మరియు శరీరం యొక్క ఇమ్యునోబయోలాజికల్ లక్షణాలలో తగ్గుదల వలన సంభవించే నిరంతర పునరావృత కోర్సు ద్వారా తరచుగా కలిసి ఉంటాయి మరియు వర్గీకరించబడతాయి.
డయాబెటిస్ ఉన్న రోగులలో కండ్లకలక నాళాలలో మార్పులు ఫ్లేబోపతి సమక్షంలో వ్యక్తీకరించబడతాయి (కేశనాళికల సిరల చివరలను పొడిగించడం మరియు విస్తరించడం, మైక్రోఅన్యూరిజమ్స్) మరియు కొన్నిసార్లు ఎక్సూడేట్స్.
కార్నియల్ మార్పులు ఎపిథీలియల్ పంక్టేట్ కెరాటోడిస్ట్రోఫీ, ఫైబరస్ మరియు యువల్ కెరాటిటిస్, పునరావృత కార్నియల్ అల్సర్లలో వ్యక్తీకరించబడతాయి, ఇవి సాధారణంగా దృష్టిలో గణనీయమైన తగ్గుదలకు కారణం కాదు. డయాబెటిస్ మెల్లిటస్కు తగినంత పరిహారంతో, ఐరిస్ యొక్క పృష్ఠ ఉపరితలం యొక్క వర్ణద్రవ్యం ఎపిథీలియంలో గ్లైకోజెన్ లాంటి పదార్థం నిక్షేపణ కొన్నిసార్లు గమనించబడుతుంది, ఇది క్షీణించిన మార్పులకు మరియు దాని సంబంధిత విభాగాల క్షీణతకు కారణమవుతుంది. 4-6% మంది రోగులలో ప్రొలిఫెరేటివ్ రెటినోపతి నేపథ్యంలో, ఐరిస్ రుబోసిస్ గమనించబడింది, దాని పూర్వ ఉపరితలం మరియు కంటి పూర్వ గదిలో కొత్తగా ఏర్పడిన నాళాల పెరుగుదలలో వ్యక్తీకరించబడింది, ఇది రక్తస్రావం గ్లాకోమాకు మొదటి కారణం కావచ్చు.
కంటిశుక్లం జీవక్రియ (డయాబెటిక్) మరియు వృద్ధాప్య రకాలను వేరు చేస్తుంది. మొదటిది పేలవంగా పరిహారం చెల్లించిన ఇన్సులిన్-ఆధారిత రోగులలో అభివృద్ధి చెందుతుంది మరియు లెన్స్ యొక్క సబ్క్యాప్సులర్ పొరలలో స్థానీకరించబడుతుంది. రెండవది వృద్ధులలో, డయాబెటిస్ ఉన్న రోగులలో మరియు ఆరోగ్యకరమైన వారిలో ఉంటుంది, కాని ఇది పూర్వం చాలా వేగంగా పండిస్తుంది, ఇది తరచూ శస్త్రచికిత్స జోక్యం (జోక్యం) యొక్క అవసరాన్ని వివరిస్తుంది.డయాబెటిక్ కంటిశుక్లం యొక్క వ్యాధికారకత హైపర్గ్లైసీమియా యొక్క నేపథ్యానికి వ్యతిరేకంగా లెన్స్ యొక్క కణజాలాలలో గ్లూకోజ్ను సార్బిటోల్గా మార్చడంతో సంబంధం కలిగి ఉంటుంది. వాటి అధిక సంచితం సెల్యులార్ ఎడెమాకు కారణమవుతుంది, ఇది మయోనోసిటిస్ యొక్క జీవక్రియను ప్రత్యక్షంగా లేదా పరోక్షంగా మారుస్తుంది, ఇది కంటిశుక్లం అభివృద్ధికి దారితీస్తుంది.
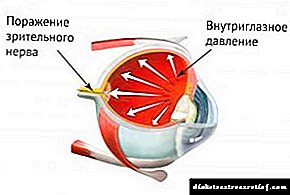
డయాబెటిస్ ఉన్న 5% మంది రోగులలో గ్లాకోమా సంభవిస్తుంది, 2% ఆరోగ్యకరమైన వారితో పోలిస్తే. ఇంట్రాకోక్యులర్ ప్రెజర్ 20 మిమీ కంటే ఎక్కువ RT ద్వారా పెరిగింది. కళ. ఆప్టిక్ నరాల పనితీరును దెబ్బతీస్తుంది మరియు దృష్టి లోపానికి కారణం కావచ్చు. డయాబెటిస్ మెల్లిటస్ తరచుగా వివిధ రకాలైన గ్లాకోమాతో (ఓపెన్-యాంగిల్, ఇరుకైన కోణం మరియు అనుబంధ విస్తరించే రెటినోపతి) కలిపి ఉంటుంది. రోగులకు విలక్షణమైనది ఓపెన్-యాంగిల్ ఆకారం, ఇది కంటి యొక్క పారుదల ఉపకరణాన్ని నిర్మూలించడం వలన గది తేమ యొక్క కష్టతరమైన ప్రవాహం ద్వారా వర్గీకరించబడుతుంది. దానిలో మార్పులు (ష్లెమ్స్ కెనాల్) డయాబెటిక్ మైక్రోఅంగియోపతి యొక్క వ్యక్తీకరణలకు సమానంగా ఉంటాయి.
III, IV మరియు VI జతల కపాల ఓక్యులోమోటర్ నరాలకు దెబ్బతినడం వల్ల బలహీనమైన ఓక్యులోమోటర్ కండరాల పనితీరు (ఆప్తాల్మోప్లేజియా) సంభవిస్తుంది. టైప్ I డయాబెటిస్ ఉన్న రోగులలో ఎక్కువగా కనిపించే డిప్లోపియా మరియు ప్టోసిస్ చాలా లక్షణ సంకేతాలు. కొన్ని సందర్భాల్లో, పిటిసిస్ మరియు డిప్లోపియా క్లినికల్ డయాబెటిస్ యొక్క మొదటి వ్యక్తీకరణలు కావచ్చు. ఆప్తాల్మోప్లేజియాకు కారణం డయాబెటిక్ మోనోన్యూరోపతి.
గ్లైసెమియాలో గణనీయమైన హెచ్చుతగ్గులు, అలాగే కంటిశుక్లం అభివృద్ధికి ముందు సంకేతాలలో ఒకటి కారణంగా ఇన్సులిన్తో ప్రారంభ చికిత్స యొక్క నేపథ్యానికి వ్యతిరేకంగా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో తాత్కాలిక దృష్టి లోపం కనిపిస్తుంది. గణనీయంగా ఉచ్ఛరించబడిన హైపర్గ్లైసీమియాతో కూడిన డయాబెటిస్ యొక్క కోర్సు లెన్స్ యొక్క వక్రీభవన శక్తి పెరుగుదల కారణంగా పెరిగిన వక్రీభవనంతో ఉంటుంది. నియమం ప్రకారం, కంటిశుక్లం ప్రారంభానికి ముందు, మయోపియా అభివృద్ధి చెందుతుంది. దృశ్య తీక్షణతలో పై మార్పులు ఎక్కువగా లెన్స్లో సార్బిటాల్ మరియు ద్రవం చేరడం వల్ల కావచ్చు. లెన్స్లో హైపర్గ్లైసీమియా గ్లూకోజ్ను సోర్బిటోల్గా మార్చడాన్ని పెంచుతుంది, ఇది ద్రవం నిలుపుదలని ప్రోత్సహించే ఉచ్ఛారణ ఓస్మోలారిటీని కలిగి ఉంటుంది. ఇది లెన్స్ ఆకారంలో మరియు దాని వక్రీభవన లక్షణాలలో మార్పులకు కారణమవుతుంది. గ్లైసెమియాను తగ్గించడం, ముఖ్యంగా ఇన్సులిన్తో చికిత్స చేసేటప్పుడు, తరచుగా వక్రీభవనం బలహీనపడటానికి దోహదం చేస్తుంది. దాని సూచించిన రుగ్మతల యొక్క వ్యాధికారకంలో, పూర్వ గదిలో తేమ స్రావం తగ్గడం కూడా సాధ్యమే, ఇది లెన్స్ యొక్క స్థితిలో మార్పుకు దోహదం చేస్తుంది.
కక్ష్య కణజాల నష్టం చాలా అరుదు మరియు బాక్టీరియల్ లేదా ఫంగల్ ఇన్ఫెక్షన్ వల్ల వస్తుంది. అంతేకాక, కక్ష్య మరియు పెరియర్బిటల్ కణజాలాలు రెండూ ఈ ప్రక్రియలో పాల్గొంటాయి. రోగులు ఐబాల్, ఆప్తాల్మోప్లేజియా (చూపుల కేంద్ర స్థిరీకరణ వరకు), దృష్టి లోపం, నొప్పి యొక్క ప్రోప్టోసిస్ను అభివృద్ధి చేస్తారు. ఈ ప్రక్రియలో కావెర్నస్ సైనస్ ప్రమేయం జీవితానికి గొప్ప ప్రమాదం. కన్జర్వేటివ్ చికిత్స - యాంటీ బాక్టీరియల్ మరియు యాంటీ ఫంగల్ మందులతో.
ఆప్టిక్ నరాల యొక్క క్షీణత డయాబెటిస్ యొక్క ప్రత్యక్ష ఫలితం కాదు, అయినప్పటికీ, డయాబెటిక్ ప్రొలిఫెరేటివ్ రెటినోపతి మరియు గ్లాకోమా సమక్షంలో వ్యాధి యొక్క దీర్ఘకాలిక రోగులలో ఇది గమనించబడుతుంది.
దృష్టి యొక్క అవయవం యొక్క పాథాలజీని నిర్ధారించడానికి, కంటి యొక్క పూర్వ భాగం యొక్క బయోమైక్రోస్కోపీని ఉపయోగించి కంజుంక్టివా, లింబస్, ఐరిస్ మరియు లెన్స్ యొక్క మేఘాల డిగ్రీలలో వాస్కులర్ మార్పులను గుర్తించడం అవసరం. ప్రత్యక్ష ఆప్తాల్మోస్కోపీ మరియు ఫ్లోరోసెన్స్ యాంజియోగ్రఫీ రెటీనా నాళాల పరిస్థితిని అంచనా వేయడం సాధ్యం చేస్తుంది. డయాబెటిస్ ఉన్న రోగులకు సంవత్సరానికి 1-2 సార్లు నేత్ర వైద్యుడు పదేపదే పరీక్షలు చేయించుకోవాలి.
డయాబెటిస్లో గుండె జబ్బులు
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో అధిక మరణాలకు కారణమయ్యే ప్రధాన కారణం కార్డియోవాస్కులర్ పాథాలజీ.డయాబెటిక్ మైక్రోఅంగియోపతి, మయోకార్డియల్ డిస్ట్రోఫీ, అటానమిక్ డయాబెటిక్ కార్డియాక్ న్యూరోపతి మరియు కొరోనరీ అథెరోస్క్లెరోసిస్ వల్ల ఒక వ్యాధిలో గుండెకు నష్టం జరుగుతుంది. అదనంగా, డయాబెటిస్ మెల్లిటస్, బాక్టీరియల్ ఎండోకార్డిటిస్, సెప్సిస్తో మయోకార్డియల్ చీములు, దీర్ఘకాలిక మూత్రపిండ వైఫల్యంలో పెరికార్డిటిస్ మరియు కెటోయాసిడోసిస్లోని హైపోకలేమిక్ మయోకార్డిటిస్ ఉన్న రోగులలో మధుమేహం లేని రోగుల కంటే చాలా తరచుగా సంభవిస్తుంది.
మైక్రోవాస్క్యులేచర్ యొక్క డయాబెటిక్ వాస్కులర్ లెసియన్ - డయాబెటిక్ మైక్రోఅంగియోపతి - గుండె కండరాలలో కూడా కనుగొనబడింది. ఈ ప్రక్రియ హిస్టోలాజికల్ గా కేశనాళికలు, వెన్యూల్స్ మరియు ధమనుల యొక్క బేస్మెంట్ పొర యొక్క గట్టిపడటం, ఎండోథెలియల్ విస్తరణ మరియు అనూరిజమ్స్ యొక్క రూపాన్ని కలిగి ఉంటుంది. PAS- పాజిటివ్ పదార్ధాల అధిక నిక్షేపణ, పెర్సైసైట్ల యొక్క అకాల వృద్ధాప్యం, కొల్లాజెన్ చేరడం బేస్మెంట్ పొర యొక్క గట్టిపడటం యొక్క వ్యాధికారకంలో పాల్గొంటుంది. మయోకార్డియంలో కనిపించే డయాబెటిక్ మైక్రోఅంగియోపతి, దాని క్రియాత్మక కార్యకలాపాల ఉల్లంఘనకు దోహదం చేస్తుంది.
ఇడియోపతిక్ మైక్రో కార్డియోపతి ఉన్న రోగులలో, డయాబెటిస్ ఉన్న రోగుల సాపేక్ష పౌన frequency పున్యం గణనీయంగా పెరుగుతుంది. ఈ సందర్భంలో, చిన్న నాళాల గాయాలు (మారని పెద్ద కొరోనరీ ధమనులతో), కొల్లాజెన్, ట్రైగ్లిజరైడ్స్ మరియు మైయోఫిబ్రిల్స్ మధ్య కొలెస్ట్రాల్ యొక్క అదనపు చేరడం కనుగొనబడుతుంది, ఇది హైపర్లిపిడెమియాతో కలిసి ఉండదు. వైద్యపరంగా, మయోకార్డియోపతి ఎడమ జఠరిక యొక్క బహిష్కరణ కాలాన్ని తగ్గించడం, ఉద్రిక్తత కాలం పొడిగించడం మరియు డయాస్టొలిక్ వాల్యూమ్ పెరుగుదల ద్వారా వర్గీకరించబడుతుంది. మయోకార్డియోపతిలో అంతర్లీనంగా మార్పులు మయోకార్డియల్ ఇన్ఫార్క్షన్ మరియు అధిక మరణాల యొక్క తీవ్రమైన కాలంలో గుండె వైఫల్యం తరచుగా సంభవించడానికి దోహదం చేస్తుంది. డయాబెటిక్ మయోకార్డియల్ డిస్ట్రోఫీ యొక్క వ్యాధికారకత ఆరోగ్యకరమైన వ్యక్తులు మరియు డయాబెటిస్ మెల్లిటస్ ఉన్న బాగా పరిహారం పొందిన రోగులలో లేని జీవక్రియ రుగ్మతల కారణంగా ఉంది. సంపూర్ణ లేదా సాపేక్ష ఇన్సులిన్ లోపం కణ త్వచం ద్వారా గ్లూకోజ్ రవాణాకు అంతరాయం కలిగిస్తుంది, కాబట్టి ఉచిత కొవ్వు ఆమ్లాల వినియోగం కారణంగా మయోకార్డియం యొక్క శక్తి వ్యయం తిరిగి నింపబడుతుంది, ఇవి పెరిగిన లిపోలిసిస్ సమయంలో (ఇన్సులిన్ లోపం ఉన్న పరిస్థితులలో) ఏర్పడతాయి. FFA యొక్క తగినంత ఆక్సీకరణ ట్రైగ్లిజరైడ్ల పేరుకుపోవడంతో ఉంటుంది. గ్లూకోజ్ -6-ఫాస్ఫేట్ మరియు ఫ్రక్టోజ్ -6-ఫాస్ఫేట్ యొక్క కణజాల స్థాయి పెరుగుదల గుండె కండరాలలో గ్లైకోజెన్ మరియు పాలిసాకరైడ్ల పేరుకుపోవడానికి కారణమవుతుంది. మధుమేహం యొక్క పరిహారం మయోకార్డియంలో జీవక్రియ ప్రక్రియల సాధారణీకరణకు మరియు దాని పనితీరు మెరుగుపడటానికి దోహదం చేస్తుంది.
డయాబెటిక్ అటానమిక్ కార్డియాక్ న్యూరోపతి డయాబెటిక్ వెజిటోనెరోపతి యొక్క క్లినికల్ వ్యక్తీకరణలలో ఒకటి, ఇందులో గ్యాస్ట్రోపతి, ఎంట్రోపతి, మూత్రాశయం యొక్క అటోనీ, నపుంసకత్వము మరియు చెదిరిన చెమట కూడా ఉన్నాయి. స్థిరమైన టాచీకార్డియా, స్థిరమైన హృదయ స్పందన రేటు, ఆర్థోస్టాటిక్ హైపోటెన్షన్, కాటెకోలమైన్లకు హైపర్సెన్సిటివిటీ, నొప్పిలేకుండా మయోకార్డియల్ ఇన్ఫార్క్షన్ మరియు "కార్డియోపల్మోనరీ స్టాప్" సిండ్రోమ్తో సహా డివికెఎన్ అనేక నిర్దిష్ట సంకేతాలను కలిగి ఉంటుంది. ఇది కేంద్ర నాడీ వ్యవస్థ యొక్క పారాసింపథెటిక్ మరియు సానుభూతి భాగాలకు దెబ్బతినడం వలన సంభవిస్తుంది. ప్రారంభంలో, గుండె యొక్క పారాసింపథెటిక్ ఆవిష్కరణ చెదిరిపోతుంది, ఇది గతంలో పేర్కొన్న టాచీకార్డియాలో 90-100 బీట్స్ / నిమిషం వరకు మరియు కొన్ని సందర్భాల్లో 130 బీట్స్ / నిమి వరకు వ్యక్తమవుతుంది, ఇది చికిత్స చేయడం కష్టం. వాగస్ పనితీరు బలహీనపడటం కూడా గుండె లయ యొక్క క్రమబద్దీకరణకు కారణం, ఇది గుండె వ్యవధిలో శ్వాసకోశ వైవిధ్యం లేనప్పుడు స్పష్టంగా కనిపిస్తుంది. సున్నితమైన నరాల ఫైబర్లకు నష్టం అనేది ఈ రోగులలో మయోకార్డియల్ ఇన్ఫార్క్షన్ యొక్క సాపేక్షంగా తరచుగా సంభవించడం ద్వారా వివరించబడుతుంది, ఇది ఒక విలక్షణమైన క్లినిక్ కలిగి ఉంటుంది, ఇది నొప్పి లేకపోవడం లేదా బలహీనత యొక్క తీవ్రత కలిగి ఉంటుంది.డయాబెటిస్ మెల్లిటస్ యొక్క వ్యవధి పెరుగుదలతో, పరిధీయ నాళాల మృదు కండరాల ఫైబర్స్ యొక్క సానుభూతి ఆవిష్కరణలో మార్పులు పారాసింపథెటిక్ రుగ్మతలలో చేరతాయి, ఇది రోగులలో ఆర్థోస్టాటిక్ హైపోటెన్షన్ రూపంలో వ్యక్తమవుతుంది. అదే సమయంలో, రోగులు మైకము, కళ్ళలో నల్లబడటం మరియు "ఫ్లైస్" యొక్క మినుకుమినుకుమనే అనుభూతి చెందుతారు. ఈ పరిస్థితి స్వయంగా వెళ్లిపోతుంది, లేదా రోగి ప్రారంభ స్థానం తీసుకోవలసి వస్తుంది. A. R. ఓల్షాన్ మరియు ఇతరుల ప్రకారం, బారోసెప్టర్ల సున్నితత్వం తగ్గడం వల్ల రోగులలో ఆర్థోస్టాటిక్ హైపోటెన్షన్ సంభవిస్తుంది. ఎన్. ఓకావా మరియు ఇతరులు. పెరుగుతున్న ప్రతిస్పందనగా, ప్లాస్మా ఆడ్రినలిన్ తగ్గుదల ఉందని పరిగణించండి.
పారాసింపథెటిక్ వైఫల్యం యొక్క మరొక అరుదైన అభివ్యక్తి కార్డియోపల్మోనరీ వైఫల్యం, టైప్ I డయాబెటిస్ ఉన్న రోగులలో M. మక్ పేజ్ మరియు పి. జె. వాట్కిన్స్ వర్ణించారు, మరియు హృదయ కార్యకలాపాలు మరియు శ్వాసను అకస్మాత్తుగా నిలిపివేయడం ద్వారా వర్గీకరించబడుతుంది. వివరించిన 8 మంది రోగులలో, 3 మంది ఈ స్థితిలో మరణించారు. చాలా సందర్భాలలో, శస్త్రచికిత్స కారణంగా అనాల్జేసియా సమయంలో ఒక మాదక అనాల్జేసిక్ పీల్చడం మరణానికి కారణం. మరణించినవారిలో శవపరీక్షలో, అతని కారణం నిర్ధారించబడలేదు. కార్టోపల్మోనరీ అరెస్ట్, స్వయంప్రతిపత్త న్యూరోపతి ఉన్న రోగులలో శ్వాసకోశ కేంద్రం మరియు హైపోక్సియా యొక్క సున్నితత్వం తగ్గడం వల్ల ప్రాధమిక పల్మనరీ మూలం, ఎందుకంటే కరోటిడ్ శరీరాలు మరియు కెమోరెసెప్టర్లు గ్లోసోఫారింజియల్ మరియు వాగస్ నరాల ద్వారా ఆవిష్కరించబడతాయి. హైపోక్సియా ఫలితంగా, హైపోటెన్షన్ సంభవిస్తుంది, మస్తిష్క రక్త ప్రవాహం తగ్గుతుంది మరియు కేంద్ర జన్యువు యొక్క శ్వాసకోశ అరెస్ట్ సంభవిస్తుంది, ఇది రోగులు శ్వాసకోశ ఉద్దీపనలకు త్వరగా స్పందించడం ద్వారా నిర్ధారించబడుతుంది. పారాసింపథెటిక్ సిస్టమ్ రుగ్మతలను గుర్తించే నమూనాలు నాడీ కణజాలంలో గతంలో వివరించిన మార్పుల వల్ల కలిగే కార్డియో విరామాల వైవిధ్యం (శ్వాసకోశ అరిథ్మియాలో తగ్గుదల) పై ఆధారపడి ఉంటాయి. సాధారణ మరియు లోతైన శ్వాస సమయంలో హృదయ స్పందన రేటులో మార్పుల నమోదుతో చాలా తరచుగా ఈ ప్రయోజన పరీక్షల కోసం, సవరించిన వల్సాల్వా పరీక్ష, ఈవింగ్ పరీక్ష మరియు మరికొన్నింటిని ఉపయోగిస్తారు. ఆర్థోస్టాటిక్ పరీక్ష మరియు ఇతర పరీక్షలను ఉపయోగించి గుండె యొక్క సానుభూతి ఆవిష్కరణ యొక్క ఉల్లంఘనలు కనుగొనబడతాయి. జాబితా చేయబడిన రోగనిర్ధారణ పద్ధతులన్నీ అమలు యొక్క సాపేక్ష సరళత, నాన్-ఇన్వాసివ్ మరియు అధిక సమాచారంతో వేరు చేయబడతాయి. ఆసుపత్రులలో మరియు ati ట్ పేషెంట్ సెట్టింగులలో వాడటానికి వాటిని సిఫారసు చేయవచ్చు.
కొరోనరీ ధమనుల యొక్క అథెరోస్క్లెరోసిస్. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ అథెరోస్క్లెరోసిస్ యొక్క స్థానికీకరణ డయాబెటిస్ లేని రోగులలో మాదిరిగానే ఉంటుంది మరియు ప్రాక్సిమల్ కొరోనరీ ఆర్టరీల యొక్క ప్రమేయం ద్వారా ఇది వ్యక్తమవుతుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న యువ రోగులలో కొరోనరీ అథెరోస్క్లెరోసిస్ సంభవించడం మాత్రమే తీవ్రమైన వ్యత్యాసం. స్పష్టంగా, డయాబెటిస్ గణనీయంగా తక్కువ అనుషంగికతను కలిగి ఉంది, ఎందుకంటే కొరోనరీ స్క్లెరోసిస్ ఉన్న రోగులలో ప్రధాన కొరోనరీ ధమనుల యొక్క యాంజియోగ్రఫీ డేటా మరియు మధుమేహం లేకపోవడం ఒకే విధంగా ఉంటుంది. ప్రయోగాత్మక అధ్యయనాల ప్రకారం, డయాబెటిస్ ఉన్న రోగులలో అథెరోస్క్లెరోసిస్ యొక్క వేగవంతమైన పురోగతిలో ప్రధాన పాత్ర ఎండోజెనస్ లేదా ఎక్సోజనస్ హైపర్ఇన్సులినిమియా చేత పోషించబడుతుందని నమ్ముతారు: ఇన్సులిన్, లిపోలిసిస్ను నిరోధించడం ద్వారా, రక్త నాళాల గోడలలో కొలెస్ట్రాల్, ఫాస్ఫోలిపిడ్లు మరియు ట్రైగ్లిజరైడ్ల సంశ్లేషణను పెంచుతుంది. ఇన్సులిన్ రెసిస్టెంట్ ఎండోథెలియల్ కణాల పారగమ్యత కాటెకోలమైన్ల ప్రభావంతో మారుతుంది (గ్లైసెమియాలో హెచ్చుతగ్గుల నేపథ్యానికి వ్యతిరేకంగా), ఇది ధమనుల గోడల మృదు కండర కణాలతో ఇన్సులిన్ యొక్క పరిచయానికి దోహదం చేస్తుంది, ఇది ఈ కణాల విస్తరణను మరియు వాస్కులర్ గోడలోని బంధన కణజాల సంశ్లేషణను ప్రేరేపిస్తుంది. లిపోప్రొటీన్లు మృదు కండరాల కణాల ద్వారా సంగ్రహించబడతాయి మరియు బాహ్య కణంలోకి చొచ్చుకుపోతాయి, ఇక్కడ అవి అథెరోస్క్లెరోటిక్ ఫలకాలు ఏర్పడతాయి.ఈ పరికల్పన రక్తంలో గ్లూకోజ్ మరియు అథెరోస్క్లెరోసిస్ మధ్య ప్రవేశ సంబంధాన్ని వివరిస్తుంది, అలాగే డయాబెటిస్ ఉన్న రోగులలో మరియు ఆరోగ్యకరమైన వ్యక్తులలో అథెరోస్క్లెరోసిస్ అభివృద్ధిని ప్రమాద కారకాలు సమానంగా ప్రభావితం చేస్తాయి. టైప్ II వ్యాధి బేసల్ ఇన్సులిన్ స్థాయిల పెరుగుదల మరియు అథెరోస్క్లెరోసిస్ మరియు కొరోనరీ హార్ట్ డిసీజ్ (సిహెచ్డి) యొక్క ఫ్రీక్వెన్సీలో పెరుగుదల ద్వారా వర్గీకరించబడుతుంది. డయాబెటిస్ మెల్లిటస్ మరియు కొరోనరీ హార్ట్ డిసీజ్ ఉన్న రోగులను డయాబెటిస్ లేని రోగులతో పోల్చినప్పుడు, నోటి గ్లూకోజ్ పరిపాలనకు ఇన్సులిన్ ప్రతిస్పందన పెరుగుదల మరియు టోల్బుటామైడ్తో నోటి నమూనా తర్వాత ఇన్సులిన్ స్రావం మరింత స్పష్టంగా కనిపిస్తుంది. టైప్ II డయాబెటిస్లో, అథెరోస్క్లెరోసిస్తో కలిపి, ఇన్సులిన్ / గ్లూకోజ్ నిష్పత్తి పెరుగుతుంది. డయాబెటిస్ లేని కొరోనరీ, సెరిబ్రల్ మరియు పెరిఫెరల్ ధమనుల యొక్క అథెరోస్క్లెరోసిస్ ఉన్న రోగులపై చేసిన అధ్యయనం నోటి గ్లూకోజ్ లోడింగ్కు ఇన్సులిన్ ప్రతిస్పందనలో పెరుగుదలను వెల్లడించింది. Ob బకాయం లేకపోవడంతో మరియు డయాబెటిస్ మెల్లిటస్ సమక్షంలో హైపర్ఇన్సులినిమియాతో ఉంటుంది. ఆండ్రాయిడ్ రకం es బకాయం సమక్షంలో కొరోనరీ హార్ట్ డిసీజ్ ప్రమాదం గణనీయంగా ఎక్కువ.
మయోకార్డియల్ ఇన్ఫార్క్షన్. ఇదే వయస్సులో డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల జనాభాలో దాని ప్రాబల్యంతో పోలిస్తే, ఇది 2 రెట్లు ఎక్కువ తరచుగా సంభవిస్తుంది. టైప్ II డయాబెటిస్ ఉన్న రోగులలో మరణానికి కొరోనరీ ఆర్టరీ వ్యాధి ప్రధాన కారణం. ఈ రోగులలో మయోకార్డియల్ ఇన్ఫార్క్షన్ కారణంగా మరణాలు చాలా ఎక్కువగా ఉన్నాయి మరియు ఇది ప్రారంభమైన మొదటి రోజుల్లో 38%, మరియు రాబోయే 5 సంవత్సరాలలో 75% కి చేరుకుంటుంది. డయాబెటిస్ ఉన్న రోగులలో గుండెపోటు యొక్క క్లినికల్ కోర్సు ఈ క్రింది లక్షణాలను కలిగి ఉంది: విస్తృతమైన గుండెపోటు సంభవించడం, గుండె ఆగిపోవడం యొక్క త్రంబోఎంబాలిక్ సమస్యలు, పునరావృత గుండెపోటు యొక్క ప్రాబల్యం మరియు తీవ్రమైన కాలంలో మరణాల రేటు పెరగడం మరియు తేలికపాటి మరియు హాజరుకాని నొప్పితో ఒక వైవిధ్య గుండెపోటు క్లినిక్. ఈ సమస్య యొక్క పౌన frequency పున్యం మధుమేహం యొక్క వ్యవధి (ముఖ్యంగా టైప్ I ఉన్న రోగులలో), రోగుల వయస్సు, es బకాయం, రక్తపోటు, హైపర్లిపిడెమియా మరియు మధుమేహం యొక్క తీవ్రత మరియు దాని చికిత్స యొక్క స్వభావంతో కొంతవరకు సంబంధం కలిగి ఉంటుంది. అనేక సందర్భాల్లో, టైప్ II డయాబెటిస్ దాని మయోకార్డియల్ ఇన్ఫార్క్షన్ అరంగేట్రం చేస్తుంది.
దాని రోగనిర్ధారణలో గొప్ప ఇబ్బందులు వైవిధ్య వ్యక్తీకరణలు. మయోకార్డియల్ ఇన్ఫార్క్షన్ సమయంలో సుమారు 42% మంది రోగులు నొప్పిని అనుభవించరు (డయాబెటిస్ లేని 6% మంది రోగులతో పోలిస్తే) లేదా ఇది విలక్షణమైన మరియు తేలికపాటిది. డయాబెటిస్ ఉన్న రోగులలో గుండెపోటు సంకేతాలు ఆకస్మికంగా సాధారణ లోపం, పల్మనరీ ఎడెమా, మోటివేటెడ్ వికారం మరియు వాంతులు, పెరిగిన గ్లైసెమియాతో డయాబెటిస్ మెల్లిటస్ కుళ్ళిపోవడం మరియు తెలియని మూలం యొక్క కెటోయాసిడోసిస్, గుండె లయ ఆటంకాలు. మయోకార్డియల్ ఇన్ఫార్క్షన్తో మరణించిన డయాబెటిస్ రోగుల అధ్యయనాలు వారిలో 30% మందికి గతంలో నిర్ధారణ చేయని గుండెపోటు ఉన్నట్లు తేలింది, మరియు 6.5% మంది 2 లేదా అంతకంటే ఎక్కువ మునుపటి నొప్పిలేకుండా గుండెపోటును సూచించే మార్పులను చూపించారు. ఫ్రేమింగ్హామ్ పరీక్ష యొక్క డేటా యాదృచ్ఛిక ECG అధ్యయనం ద్వారా కనుగొనబడిన గుండెపోటు 39% మంది మధుమేహం మరియు 22% మంది రోగులలో కనుగొనబడింది. డయాబెటిస్ మెల్లిటస్లో నొప్పిలేకుండా మయోకార్డియల్ ఇన్ఫార్క్షన్ సంభవించడం ఇప్పుడు తరచుగా అటానమిక్ కార్డియాక్ న్యూరోపతితో సంబంధం కలిగి ఉంటుంది మరియు అనుబంధ నరాల యొక్క సున్నితమైన ఫైబర్లకు నష్టం కలిగిస్తుంది. నొప్పి లేని గుండెపోటు సమయంలో మరణించిన రోగులలో నరాల ఫైబర్స్ అధ్యయనంలో ఈ పరికల్పన నిర్ధారించబడింది. మరణించినవారి నియంత్రణ సమూహంలో (నొప్పితో మరియు లేకుండా, మధుమేహంతో లేదా లేకుండా రోగులు), శవపరీక్షలో ఇలాంటి మార్పులు కనుగొనబడలేదు.
మయోకార్డియల్ ఇన్ఫార్క్షన్ యొక్క తీవ్రమైన కాలంలో, 65-100% మంది రోగులు బేసల్ హైపర్గ్లైసీమియాను చూపిస్తారు, ఇది ఒత్తిడితో కూడిన పరిస్థితికి ప్రతిస్పందనగా కాటెకోలమైన్లు మరియు గ్లూకోకార్టికాయిడ్లను విడుదల చేయడం వల్ల కావచ్చు.ఎండోజెనస్ ఇన్సులిన్ స్రావం యొక్క గణనీయమైన పెరుగుదల హైపర్గ్లైసీమియాను తొలగించదు, ఎందుకంటే ఇది రక్తంలో ఉచిత కొవ్వు ఆమ్లాల కంటెంట్ను పెంచుతుంది, ఇది ఇన్సులిన్ యొక్క జీవ ప్రభావాన్ని అణిచివేస్తుంది. మయోకార్డియల్ ఇన్ఫార్క్షన్ యొక్క తీవ్రమైన కాలంలో కార్బోహైడ్రేట్ల సహనం యొక్క ఉల్లంఘన తరచుగా ప్రకృతిలో అస్థిరంగా ఉంటుంది, కానీ దాదాపు ఎల్లప్పుడూ మధుమేహం వచ్చే ప్రమాదాన్ని సూచిస్తుంది. మయోకార్డియల్ ఇన్ఫార్క్షన్ యొక్క తీవ్రమైన కాలంలో తాత్కాలిక హైపర్గ్లైసీమియా ఉన్న రోగుల తదుపరి పరీక్ష (1-5 సంవత్సరాల తరువాత) వారిలో 32-80% మంది తరువాత NTG లేదా క్లినికల్ డయాబెటిస్ను వెల్లడించారని సూచిస్తుంది.
సంభవించే కారకాలు మరియు లక్షణాలు
 అనేక పాథోమోర్ఫోలాజికల్ అధ్యయనాల ఫలితాలు పెరివాస్క్యులిటిస్ మరియు మైక్రోవాస్క్యులిటిస్ యొక్క రూపంతో నాడీ నాళాలకు (పెరినియూరియా, ఎపినూరియా) స్వయం ప్రతిరక్షక నష్టం నేపథ్యంలో డయాబెటిక్ అమియోట్రోఫీ సంభవిస్తుందని తేలింది. ఈ వ్యాధులు మూలాలు మరియు రక్త నాళాలకు ఇస్కీమిక్ నష్టానికి దోహదం చేస్తాయి.
అనేక పాథోమోర్ఫోలాజికల్ అధ్యయనాల ఫలితాలు పెరివాస్క్యులిటిస్ మరియు మైక్రోవాస్క్యులిటిస్ యొక్క రూపంతో నాడీ నాళాలకు (పెరినియూరియా, ఎపినూరియా) స్వయం ప్రతిరక్షక నష్టం నేపథ్యంలో డయాబెటిక్ అమియోట్రోఫీ సంభవిస్తుందని తేలింది. ఈ వ్యాధులు మూలాలు మరియు రక్త నాళాలకు ఇస్కీమిక్ నష్టానికి దోహదం చేస్తాయి.
పూరక వ్యవస్థ, ఎండోథెలియల్ లింఫోసైట్లు, ఇమ్యునోరేయాక్టివ్ సైటోకిన్ల వ్యక్తీకరణ మరియు సైటోటాక్సిక్ టి కణాలకు గురికావడం వంటి ఆధారాలు ఉన్నాయి. వెన్యూల్ పాలిన్యూక్లియర్ (పోస్ట్-క్యాపిల్లరీ) ద్వారా చొరబాటు కేసులు కూడా నమోదు చేయబడ్డాయి. అదే సమయంలో, అక్షాలు నాశనం మరియు పనిచేయకపోవడం, హిమోసైడెరిన్ చేరడం, పెరినియూరియా గట్టిపడటం, లోకల్ డీమిలైనేషన్ మరియు నియోవాస్కులరైజేషన్ మూలాలు మరియు నరాలలో వెల్లడయ్యాయి.
అదనంగా, డయాబెటిస్లో కండరాల క్షీణత కొన్ని ముందస్తు కారకాల వల్ల వస్తుంది:
- వయస్సు - 40 ఏళ్లు పైబడిన వారు,
- లింగం - పురుషులలో తరచుగా సమస్య సంభవిస్తుంది,
- ఆల్కహాల్ దుర్వినియోగం, ఇది న్యూరోపతి కోర్సును పెంచుతుంది,
- పెరుగుదల - పొడవైన వ్యక్తులలో ఈ వ్యాధి ఎక్కువగా కనిపిస్తుంది, దీని నరాల చివరలు ఎక్కువ.
అసమాన మోటారు ప్రాక్సిమల్ న్యూరోపతి ఉపశీర్షికగా లేదా తీవ్రంగా ప్రారంభమవుతుంది. ఆమె లక్షణాలు నొప్పి, క్రాల్ సంచలనం మరియు తొడ ముందు మరియు దిగువ కాలు లోపలి ప్రాంతంలో కాలిపోవడం.
అటువంటి సంకేతాల రూపాన్ని మోటారు కార్యకలాపాలతో సంబంధం లేదు. చాలా తరచుగా అవి రాత్రి సమయంలో సంభవిస్తాయి.
తొడ మరియు కటి కవచం యొక్క కండరాల క్షీణత మరియు బలహీనత తరువాత అభివృద్ధి చెందుతుంది. అదే సమయంలో, రోగి తన తుంటిని వంచడం కష్టం, మరియు అతని మోకాలి కీలు అస్థిరంగా ఉంటుంది. కొన్నిసార్లు హిప్ యొక్క వ్యసనపరులు, పిరుదుల కండరాల పొర మరియు పెరోనియల్ సమూహం రోగలక్షణ ప్రక్రియలో పాల్గొంటాయి.
అకిలెస్ యొక్క స్వల్ప తగ్గుదల లేదా సంరక్షణతో మోకాలి రిఫ్లెక్స్ యొక్క ఉనికి లేదా ప్రతిబింబం రిఫ్లెక్స్ రుగ్మతల ఉనికిని సూచిస్తుంది. అప్పుడప్పుడు, డయాబెటిస్లో కండరాల క్షీణత ఎగువ అవయవాలు మరియు భుజం నడికట్టు యొక్క సమీప భాగాలను ప్రభావితం చేస్తుంది.
ఇంద్రియ రుగ్మతల తీవ్రత తక్కువ. తరచుగా, పాథాలజీ అసమాన పాత్రను పొందుతుంది. ఈ సందర్భంలో, వెన్నుపాము కండక్టర్లకు నష్టం కలిగించే లక్షణాలు లేవు.
ప్రాక్సిమల్ డయాబెటిక్ న్యూరోపతి విషయంలో, సున్నితత్వం సాధారణంగా బలహీనపడదు. సాధారణంగా, నొప్పి లక్షణాలు 2-3 వారాలలో అదృశ్యమవుతాయి, కానీ కొన్ని సందర్భాల్లో అవి 6-9 నెలల వరకు ఉంటాయి. క్షీణత మరియు పరేసిస్ ఒక నెలకు పైగా రోగికి తోడుగా ఉంటాయి.
అంతేకాకుండా, ఈ సమస్యల నేపథ్యంలో, వివరించలేని బరువు తగ్గడం సంభవించవచ్చు, ఇది ప్రాణాంతక కణితుల ఉనికికి అధ్యయనాలు నిర్వహించడానికి ఆధారం.
డయాబెటిస్లో కిడ్నీ దెబ్బతింటుంది
డయాబెటిక్ నెఫ్రోపతి (కిమ్మెల్స్టిల్-విల్సన్ సిండ్రోమ్, ఇంటర్కాపిల్లరీ గ్లోమెరులోస్క్లెరోసిస్) చివరి డయాబెటిక్ సిండ్రోమ్ యొక్క అభివ్యక్తి. ఇది నోడ్యులర్ మరియు డిఫ్యూస్ గ్లోమెరులోస్క్లెరోసిస్, మూత్రపిండ గ్లోమెరులర్ కేశనాళికల యొక్క బేస్మెంట్ పొర యొక్క గట్టిపడటం, ధమనుల- మరియు ఆర్టిరియోలోస్క్లెరోసిస్, అలాగే గొట్టపు-ఇంటర్స్టీషియల్ ఫైబ్రోసిస్తో సహా వివిధ ప్రక్రియలపై ఆధారపడి ఉంటుంది.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో మరణానికి ఈ సమస్య ప్రధాన కారణాలలో ఒకటి, సాధారణ జనాభాతో పోలిస్తే ఇది 17 రెట్లు పెరుగుతుంది. దాదాపు సగం కేసులలో, డయాబెటిక్ నెఫ్రోపతీ డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో 20 సంవత్సరాల వయస్సు ముందు అభివృద్ధి చెందుతుంది.12-20 సంవత్సరాల అనారోగ్యం తరువాత దీని క్లినికల్ వ్యక్తీకరణలు కనుగొనబడతాయి. అయినప్పటికీ, మూత్రపిండాల పనితీరు మరియు శరీర నిర్మాణ సంబంధమైన లోపాలలో కొన్ని మార్పులు చాలా ముందుగానే అభివృద్ధి చెందుతాయి. కాబట్టి, డయాబెటిస్ మెల్లిటస్ ప్రారంభంతో కూడా, మూత్రపిండాల పరిమాణంలో పెరుగుదల, గొట్టాల ల్యూమన్ మరియు గ్లోమెరులర్ వడపోత రేటు గమనించవచ్చు. డయాబెటిస్కు పరిహారం ఇచ్చిన తరువాత, మూత్రపిండాల పరిమాణం సాధారణీకరిస్తుంది, అయితే గ్లోమెరులర్ వడపోత రేటు 2-5 సంవత్సరాల తరువాత కూడా పెరుగుతుంది, ఒక పంక్చర్ బయాప్సీ గ్లోమెరులర్ కేశనాళికల యొక్క బేస్మెంట్ పొర యొక్క గట్టిపడటాన్ని వెల్లడిస్తే, ఇది డయాబెటిక్ నెఫ్రోపతీ యొక్క ప్రారంభ (హిస్టోలాజికల్) దశను సూచిస్తుంది. వైద్యపరంగా, శరీర నిర్మాణ సంబంధ రుగ్మతల పురోగతి ఉన్నప్పటికీ, రోగులలో 12-18 సంవత్సరాల కాలంలో ఇతర మార్పులు కనిపించలేదు.
డయాబెటిక్ నెఫ్రోపతీ యొక్క మొదటి లక్షణం అశాశ్వతమైన ప్రోటీన్యూరియా, ఇది ఒక నియమం ప్రకారం, వ్యాయామం లేదా ఆర్థోస్టాసిస్ సమయంలో సంభవిస్తుంది. అప్పుడు ఇది సాధారణ లేదా కొద్దిగా తగ్గిన గ్లోమెరులర్ వడపోత రేటు వద్ద స్థిరంగా మారుతుంది. ప్రోటీన్యూరియాలో గణనీయమైన పెరుగుదల, రోజుకు 3 గ్రాములు మించి 3 గ్రా / ఎల్కు చేరుకుంటుంది, డైస్ప్రొటీనిమియాతో పాటు, హైపోఅల్బ్యూనిమియా, ఐజిజి తగ్గుదల, హైపర్గమ్మగ్లోబులినిమియా మరియు ఆల్ఫా 2-మాక్రోగ్లోబులిన్ల పెరుగుదల. అదే సమయంలో, 40-50% మంది రోగులు నెఫ్రోటిక్ సిండ్రోమ్ను అభివృద్ధి చేస్తారు, ఫ్రీడ్రిచ్సెన్ ప్రకారం హైపర్లిపిడెమియా వరుసగా IV రకం కనిపిస్తుంది. స్థిరమైన ప్రోటీన్యూరియా ఉనికిలో 2-3 సంవత్సరాల తరువాత, అజోటెమియా కనిపిస్తుంది, రక్తంలో యూరియా మరియు క్రియేటినిన్ యొక్క కంటెంట్ పెరుగుతుంది మరియు గ్లోమెరులర్ వడపోత తగ్గుతుంది.
వ్యాధి యొక్క మరింత పురోగతి క్లినికల్ మూత్రపిండ వైఫల్యం సిండ్రోమ్ ఉన్న సగం మంది రోగులలో అభివృద్ధికి మరో 2-3 సంవత్సరాలలో దారితీస్తుంది, ముఖ్యంగా నెఫ్రోటిక్ సిండ్రోమ్తో కలిపి తీవ్రమైన ప్రోటీన్యూరియా ఉన్న రోగులలో కార్యాలయంలో వేగంగా పెరుగుదల గమనించవచ్చు. మూత్రపిండ వైఫల్యం అభివృద్ధితో, గ్లోమెరులర్ వడపోత రేటు బాగా తగ్గుతుంది, అవశేష నత్రజని (100 మి.గ్రా కంటే ఎక్కువ) మరియు క్రియేటినిన్ (10 మి.గ్రా కంటే ఎక్కువ) పెరుగుదల, హైపో- లేదా నార్మోక్రోమిక్ రక్తహీనత కనుగొనబడుతుంది. వ్యాధి యొక్క ఈ దశలో 80-90% మంది రోగులలో, రక్తపోటు గణనీయంగా పెరుగుతుంది. ధమనుల రక్తపోటు యొక్క పుట్టుక ప్రధానంగా సోడియం నిలుపుదల మరియు హైపర్వోలెమియా కారణంగా ఉంటుంది. తీవ్రమైన ధమనుల రక్తపోటు కుడి జఠరిక రకాన్ని బట్టి గుండె వైఫల్యంతో కలిపి లేదా పల్మనరీ ఎడెమా ద్వారా సంక్లిష్టంగా ఉంటుంది.
మూత్రపిండ వైఫల్యం సాధారణంగా హైపర్కలేమియాతో ఉంటుంది, ఇది 6 mmol / L లేదా అంతకంటే ఎక్కువ చేరుకోగలదు, ఇది లక్షణం ECG మార్పుల ద్వారా వ్యక్తమవుతుంది. దీని వ్యాధికారకత బాహ్య మరియు మూత్రపిండ విధానాల వల్ల కావచ్చు. మొదటిది ఇన్సులిన్, ఆల్డోస్టెరాన్, నోర్పైన్ఫ్రైన్ మరియు హైపోరోస్మోలారిటీ, మెటబాలిక్ అసిడోసిస్, బీటా-బ్లాకర్స్ తగ్గుదల. రెండవది గ్లోమెరులర్ వడపోత, ఇంటర్స్టీషియల్ నెఫ్రిటిస్, హైపోరెనిమిక్ హైపోఆల్డోస్టెరోనిజం, ప్రోస్టాగ్లాండిన్ ఇన్హిబిటర్స్ (ఇండోమెథాసిన్) మరియు అల్డాక్టోన్ తగ్గుదల.
డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ కోర్సు మూత్ర మార్గ సంక్రమణ, దీర్ఘకాలిక పైలోనెఫ్రిటిస్ ద్వారా సంక్లిష్టంగా ఉంటుంది, ఇది ఇంటర్స్టీషియల్ నెఫ్రిటిస్ అభివృద్ధికి దోహదం చేస్తుంది. దీర్ఘకాలిక పైలోనెఫ్రిటిస్ తరచుగా లక్షణం లేనిది మరియు డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ కోర్సులో క్షీణత లేదా డయాబెటిస్ మెల్లిటస్ యొక్క డీకంపెన్సేషన్ ద్వారా వ్యక్తమవుతుంది. తరువాతి (సెక్షనల్ డేటా ప్రకారం - 110%) నెక్రోటిక్ పాపిలిటిస్తో కలిపి ఉంటుంది, ఇది శరీర ఉష్ణోగ్రత, మాక్రోమాథూరియా, మూత్రపిండ కోలిక్, మరియు ఒక గుప్త రూపంలో కూడా తీవ్రమైన రూపంలో (1%) వ్యక్తమవుతుంది, తరచుగా నిర్ధారణ చేయబడదు, ఎందుకంటే దాని ఏకైక అభివ్యక్తి మైక్రోమాథూరియా . మూత్రపిండ వైఫల్యం యొక్క లక్షణాలతో ఉన్న కొంతమంది రోగులలో, డయాబెటిస్ మెల్లిటస్ యొక్క కోర్సు మారుతుంది, ఇది ఇన్సులిన్ యొక్క రోజువారీ అవసరాన్ని తగ్గిస్తుంది, వికారం మరియు వాంతులు కారణంగా రోగుల ఆకలి తగ్గడం, అలాగే మూత్రపిండాలలో ఇన్సులిన్ క్షీణత తగ్గడం మరియు దాని సగం జీవితంలో పెరుగుదల కారణంగా వ్యక్తమవుతుంది.
I మరియు II డయాబెటిస్ ఉన్న రోగులలో డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ కోర్సు మరియు అభివ్యక్తికి ముఖ్యమైన తేడాలు ఉన్నాయి. టైప్ II డయాబెటిస్లో, నెఫ్రోపతీ చాలా నెమ్మదిగా అభివృద్ధి చెందుతుంది మరియు మరణాలకు ప్రధాన కారణం కాదు.
వివిధ రకాలైన డయాబెటిస్లో డయాబెటిక్ నెఫ్రోపతీ యొక్క క్లినికల్ వ్యక్తీకరణలు మూత్రపిండ కణజాలంలో రివర్సిబుల్ లేదా కోలుకోలేని మార్పుల యొక్క వ్యాధికారకంలో వివిధ స్థాయిలలో పాల్గొనడం వలన సంభవిస్తాయి.
డి ఎలియా చేత డయాబెటిక్ నెఫ్రోపతీ యొక్క పాథోజెనిసిస్.
- మూత్రపిండ ప్లాస్మా ప్రవాహాన్ని పెంచకుండా గ్లోమెరులర్ వడపోత పెరిగింది.
- హైపర్గ్లైసీమియాతో ప్రోటీన్యురియా, ఇన్సులిన్ లోపం, శారీరక శ్రమ మరియు ఆర్థోస్టాసిస్ ద్వారా తీవ్రతరం అవుతుంది.
- ఇమ్యునోగ్లోబులిన్స్, ప్రోటీన్ బ్రేక్డౌన్ ప్రొడక్ట్స్, మెసంగియం హైపర్ప్లాసియా యొక్క మెసంగిలో సంచితం.
- హైడ్రోజన్ అయాన్లను స్రవింపజేయడానికి దూరపు గొట్టాల సామర్థ్యం తగ్గింది.
- బేస్మెంట్ పొరలో కొల్లాజెన్ సంశ్లేషణ పెరిగింది.
- జెక్స్టాగ్లోమెరులర్ ఉపకరణానికి నష్టం కలిగించే ధమనుల యొక్క హైలిన్ స్క్లెరోసిస్.
- మూత్రపిండాల దెబ్బతిన్న ధమనుల అథెరోస్క్లెరోసిస్.
- పాపిల్లే యొక్క నెక్రోసిస్.
క్లినికల్ కోర్సు యొక్క స్వభావం ప్రకారం, డయాబెటిక్ నెఫ్రోపతీ గుప్త, వైద్యపరంగా వ్యక్తీకరించబడిన మరియు టెర్మినల్ రూపాలుగా విభజించబడింది. తరువాతి యురేమియా లక్షణం. దశలో నెఫ్రోపతీని ఉపవిభజన చేసినప్పుడు, మొగెన్సెన్ వర్గీకరణ (1983) ఉపయోగించబడుతుంది, ఇది ప్రయోగశాల మరియు క్లినికల్ డేటాపై ఆధారపడి ఉంటుంది.
- హైపర్ఫంక్షన్ యొక్క దశ డయాబెటిస్ మెల్లిటస్ ప్రారంభంలో సంభవిస్తుంది మరియు హైపర్ఫిల్ట్రేషన్, హైపర్ఫ్యూజన్, మూత్రపిండ హైపర్ట్రోఫీ మరియు నార్మోఅల్బుమినూరియా (
ILive వైద్య సలహా, రోగ నిర్ధారణ లేదా చికిత్సను అందించదు.
పోర్టల్లో ప్రచురించబడిన సమాచారం సమాచార ప్రయోజనాల కోసం మాత్రమే ఉద్దేశించబడింది మరియు నిపుణుడిని సంప్రదించకుండా ఉపయోగించకూడదు.
సైట్ యొక్క నియమాలు మరియు విధానాలను జాగ్రత్తగా చదవండి. మీరు మమ్మల్ని కూడా సంప్రదించవచ్చు!
డయాబెటిక్ న్యూరోపతి యొక్క వర్గీకరణ
స్థలాకృతిని బట్టి, పరిధీయ నరాలవ్యాధి రోగనిర్ధారణ ప్రక్రియలో వెన్నెముక నరాల యొక్క ప్రధాన ప్రమేయంతో మరియు అంతర్గత అవయవాల యొక్క ఆవిష్కరణను ఉల్లంఘించిన సందర్భంలో అటానమస్ న్యూరోపతితో విభిన్నంగా ఉంటుంది. డయాబెటిక్ న్యూరోపతి యొక్క సిండ్రోమిక్ వర్గీకరణ ప్రకారం, ఇవి ఉన్నాయి:
I. సాధారణ సిమెట్రిక్ పాలిన్యూరోపతి యొక్క సిండ్రోమ్:
- ఇంద్రియ నరాల యొక్క ప్రాధమిక గాయంతో (ఇంద్రియ న్యూరోపతి)
- మోటారు నరాలకు ప్రధానంగా నష్టం (మోటారు న్యూరోపతి)
- ఇంద్రియ మరియు మోటారు నరాలకు కలిపి దెబ్బతినడంతో (సెన్సోరిమోటర్ న్యూరోపతి)
- హైపర్గ్లైసీమిక్ న్యూరోపతి.
II. అటానమిక్ (అటానమస్) డయాబెటిక్ న్యూరోపతి యొక్క సిండ్రోమ్:
- కార్డియోవాస్క్యులర్
- జీర్ణశయాంతర
- జ్ఞానేంద్రియ
- శ్వాసకోశ
- షిప్ ఇంజిన్
III. ఫోకల్ లేదా మల్టీఫోకల్ డయాబెటిక్ న్యూరోపతి సిండ్రోమ్:
- కపాల న్యూరోపతి
- టన్నెల్ న్యూరోపతి
- అమ్యోట్రోఫి
- రాడిక్లోనోరోపతి / ప్లెక్సోపతి
- దీర్ఘకాలిక ఇన్ఫ్లమేటరీ డీమిలినేటింగ్ పాలీన్యూరోపతి (HVDP).
సెంట్రల్ న్యూరోపతి మరియు దాని క్రింది రూపాలను చాలా మంది రచయితలు వేరు చేస్తారు: డయాబెటిక్ ఎన్సెఫలోపతి (ఎన్సెఫలోమైలోపతి), తీవ్రమైన వాస్కులర్ మెదడు రుగ్మతలు (పిఎన్ఎంకె, స్ట్రోక్), జీవక్రియ క్షీణత వలన కలిగే తీవ్రమైన మానసిక రుగ్మతలు.
క్లినికల్ వర్గీకరణ ప్రకారం, డయాబెటిక్ న్యూరోపతి యొక్క వ్యక్తీకరణలను పరిగణనలోకి తీసుకుంటే, ప్రక్రియ యొక్క అనేక దశలు వేరు చేయబడతాయి:
1. సబ్క్లినికల్ న్యూరోపతి
2. క్లినికల్ న్యూరోపతి:
- దీర్ఘకాలిక నొప్పి
- తీవ్రమైన నొప్పి
- సున్నితత్వం తగ్గడం లేదా పూర్తిగా నష్టంతో కలిపి నొప్పిలేకుండా రూపం
3. ఆలస్య సమస్యల దశ (పాదాల న్యూరోపతిక్ వైకల్యం, డయాబెటిక్ ఫుట్ మొదలైనవి).
డయాబెటిక్ న్యూరోపతి జీవక్రియ పాలిన్యూరోపతిలను సూచిస్తుంది. డయాబెటిక్ న్యూరోపతి యొక్క వ్యాధికారకంలో ఒక ప్రత్యేక పాత్ర న్యూరోవాస్కులర్ కారకాలకు చెందినది - నరాలకు రక్త సరఫరాను దెబ్బతీసే మైక్రోఅంగియోపతి.
ఈ నేపథ్యంలో అభివృద్ధి చెందుతున్న బహుళ జీవక్రియ రుగ్మతలు చివరికి నాడీ కణజాలం యొక్క ఎడెమా, నరాల ఫైబర్లలో జీవక్రియ లోపాలు, బలహీనమైన నరాల ప్రేరణలు, పెరిగిన ఆక్సీకరణ ఒత్తిడి, ఆటో ఇమ్యూన్ కాంప్లెక్స్ల అభివృద్ధి మరియు చివరికి నరాల ఫైబర్స్ యొక్క క్షీణతకు దారితీస్తుంది.
డయాబెటిక్ న్యూరోపతి వచ్చే ప్రమాదం ఎక్కువగా ఉన్న కారకాలు వయస్సు, మధుమేహం యొక్క వ్యవధి, అనియంత్రిత హైపర్గ్లైసీమియా, ధమనుల రక్తపోటు, హైపర్లిపిడెమియా, es బకాయం, ధూమపానం.
పరిధీయ పాలిన్యూరోపతి
పరిధీయ పాలిన్యూరోపతి మోటారు మరియు ఇంద్రియ రుగ్మతల సంక్లిష్టత యొక్క అభివృద్ధి ద్వారా వర్గీకరించబడుతుంది, ఇవి అంత్య భాగాల నుండి ఎక్కువగా ఉచ్ఛరిస్తారు. డయాబెటిక్ న్యూరోపతి బర్నింగ్, తిమ్మిరి, చర్మం జలదరింపు, కాలి మరియు కాళ్ళలో నొప్పి, వేళ్లు, స్వల్పకాలిక కండరాల తిమ్మిరి ద్వారా వ్యక్తమవుతుంది.
ఉష్ణోగ్రత ఉద్దీపనలకు సున్నితత్వం, స్పర్శకు పెరిగిన సున్నితత్వం, చాలా తేలికైన వాటికి కూడా అభివృద్ధి చెందుతుంది. ఈ లక్షణాలు రాత్రి సమయంలో తీవ్రమవుతాయి.
డయాబెటిక్ న్యూరోపతి కండరాల బలహీనత, బలహీనపడటం లేదా రిఫ్లెక్స్ల నష్టంతో కూడి ఉంటుంది, ఇది నడకలో మార్పుకు దారితీస్తుంది మరియు కదలికల బలహీనమైన సమన్వయం.
అలసట నొప్పులు మరియు పరేస్తేసియాస్ నిద్రలేమికి దారితీస్తుంది, ఆకలి తగ్గడం, బరువు తగ్గడం, రోగుల మానసిక స్థితి యొక్క నిరాశ - నిరాశ.
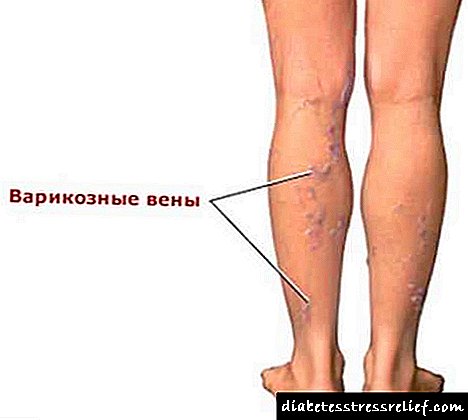
పరిధీయ డయాబెటిక్ న్యూరోపతి యొక్క తరువాతి సమస్యలలో పాదాల పూతల, కాలి యొక్క సుత్తి లాంటి వైకల్యం, పాదం యొక్క వంపు కూలిపోవడం వంటివి ఉండవచ్చు. డయాబెటిక్ ఫుట్ సిండ్రోమ్ యొక్క న్యూరోపతిక్ రూపానికి పరిధీయ పాలిన్యూరోపతి చాలా తరచుగా ముందు ఉంటుంది.
డయాబెటిక్ అమియోట్రోఫీ అంటే ఏమిటి
అమియోట్రోఫీ (ఎ-తిరస్కరణ, మైయో-కండరాలు, ట్రోఫిక్-న్యూట్రిషన్) కండరాల బలహీనత. ఇది వెన్నుపాము యొక్క మూలాలకు నష్టం కలిగిస్తుంది. వ్యాధి యొక్క సామీప్య (కేంద్రానికి దగ్గరగా) రూపం తొడ కండరాల బలం తగ్గడం ద్వారా వర్గీకరించబడుతుంది. లంబోసాక్రల్ నరాలు మరియు ప్లెక్సస్ దాని అభివృద్ధిలో పాల్గొంటాయి.
ఈ వ్యాధి డయాబెటిక్ న్యూరోపతి యొక్క అరుదైన (1% కేసులు) వేరియంట్. నరాల ఫైబర్స్ యొక్క పోషణ (ఇస్కీమియా) తగ్గడం వల్ల డయాబెటిస్ యొక్క ఈ సమస్య సంభవిస్తుంది. నాడీకి రక్తాన్ని తీసుకువచ్చే చిన్న నాళాల పేటెన్సీ ఉల్లంఘన, నరాల ఫైబర్ నాశనానికి దారితీస్తుంది. పాలీన్యూరోపతికి విలక్షణమైన ఇస్కీమిక్ రుగ్మతలతో పాటు, ఆటో ఇమ్యూన్ కాంప్లెక్స్ల పాత్ర కూడా కనుగొనబడింది.
రోగనిరోధక కణాల ప్రతిస్పందనలో మార్పుల కారణంగా, వారు తమ కణజాలాలను విదేశీగా గుర్తించి ప్రతిరోధకాలను ఉత్పత్తి చేయడం ప్రారంభిస్తారు. యాంటిజెన్ + యాంటీబాడీ కాంప్లెక్స్ ఏర్పడుతుంది. వాస్కులర్ గోడలో వారి ఉనికి తాపజనక ప్రక్రియకు కారణం. ఇది ఉచ్చారణ నొప్పి ప్రతిస్పందన మరియు వ్యాధి చికిత్స కోసం క్రియాశీల శోథ నిరోధక మందులను ఉపయోగించాల్సిన అవసరాన్ని వివరిస్తుంది.
పాథాలజీ యొక్క కోర్సు ప్రగతిశీలమైనది, సరైన చికిత్స లేనప్పుడు రోగులు తరచుగా వికలాంగులు అవుతారు.
మరియు దిగువ అంత్య భాగాల డయాబెటిక్ న్యూరోపతి గురించి ఇక్కడ ఎక్కువ.
పాలిన్యూరోపతి నుండి అమియోట్రోఫీని ఎలా వేరు చేయాలి
ఈ రెండు వ్యాధులు నరాల ఫైబర్లను ప్రభావితం చేస్తాయి మరియు అవయవాలలో నొప్పిని కలిగిస్తాయి. అమియోట్రోఫీ మరియు కామన్ పాలిన్యూరోపతి మధ్య ముఖ్యమైన తేడాలు పట్టికలో ప్రదర్శించబడ్డాయి.
సైన్
అమ్యోట్రోఫి
బహురూప నరాలవ్యాధి
డయాబెటిస్ రకం
మొదటి మరియు రెండవ
వయస్సు
డయాబెటిస్ వ్యవధి
ఎవరైనా మొదట జరుగుతుంది
అనారోగ్య పరిహారం
అధిక చక్కెర
వ్యాధి ప్రారంభం
నొప్పి స్థానికీకరణ
సున్నితత్వం
మొదట మార్చబడలేదు
కండరాల బలం
మధుమేహ వ్యాధిగ్రస్తులకు ఈ వ్యాధుల సంయుక్త కోర్సు ఉందని గుర్తుంచుకోవాలి. ఈ సందర్భంలో, మొత్తం లింబ్ యొక్క బలహీనమైన మోటార్ కార్యకలాపాల సంకేతాలు ఉంటాయి.
పాథాలజీ యొక్క సంకేతాలు మరియు లక్షణాలు
డయాబెటిక్ అమియోట్రోఫీ ప్రారంభం చాలా విలక్షణమైనది:
- తొడ ముందు భాగంలో ఆకస్మిక నొప్పి - బర్నింగ్, షూటింగ్, రాత్రి బలంగా, అలోడినియా ఉంది - కొంచెం స్పర్శ నుండి నొప్పి,
- తొడ కండరాల బలహీనత కారణంగా మంచం, మలం, ఎక్కడం మరియు మెట్లు దిగడం కష్టం అవుతుంది,
- కటి లేదా సక్రాల్ ప్రాంతంలో నొప్పి,
- ప్రభావిత తొడ యొక్క వాల్యూమ్ తగ్గింపు (కండరాల క్షీణత).
అమియోట్రోఫీ ప్రధానంగా ఏకపక్ష గాయం కలిగి ఉంటుంది. ప్రక్రియ పెరుగుతున్న కొద్దీ, ఈ ప్రక్రియ రెండు-వైపులుగా మారవచ్చు మరియు దిగువ కాలు కండరాలు దానిలో పాల్గొంటాయి. తొడలో నొప్పి ప్రారంభం నుండి కండరాల బలహీనత వరకు, ఇది సాధారణంగా ఒక వారం నుండి 1 నెల వరకు పడుతుంది.రోగికి సారూప్య డయాబెటిక్ పాలీన్యూరోపతి లేకపోతే, అప్పుడు చర్మం యొక్క సున్నితత్వం మారదు. నొప్పి సిండ్రోమ్ సుమారు 3-7 వారాలు ఉంటుంది, కానీ 8-9 నెలలు దాని కొనసాగింపు కేసులు అంటారు.
కండరాల బలహీనత, బలహీనమైన కదలిక, హిప్ వాల్యూమ్ తగ్గడం చాలా కాలం పాటు ఉంటాయి. వారు తీవ్రమైన సాధారణ అనారోగ్యం మరియు బరువు తగ్గడంతో సంబంధం కలిగి ఉండవచ్చు. రోగులు మరియు వైద్యులు కూడా చాలా సందర్భాలలో వ్యాధి యొక్క ఇటువంటి వ్యక్తీకరణలు బోలు ఎముకల వ్యాధిగా పరిగణించబడతాయి మరియు ఎమసియేషన్ కణితి ప్రక్రియపై అనుమానాన్ని కలిగిస్తుంది. సాంప్రదాయిక నొప్పి నివారణలతో చికిత్స ఉపశమనం కలిగించదు మరియు కండరాల క్షీణత మరియు బలహీనత పెరుగుతుంది.
కానీ రికవరీ చాలా సంవత్సరాలు ఉంటుంది, తరచుగా సరైన చికిత్సతో కూడా అవశేష ప్రభావం ఉంటుంది.
రోగనిర్ధారణ పద్ధతులు
రోగి వెన్నెముక యొక్క ఎక్స్-రే మరియు టోమోగ్రఫీకి మాత్రమే గురైతే, అప్పుడు అమియోట్రోఫీ గుర్తించబడలేదు. ఈ వ్యాధికి, ప్రత్యేక పరీక్ష అవసరం:
- rheotachygraphy (కండరాల పనితీరు అధ్యయనం). సిగ్నల్ వాహకత తగ్గుతుంది, తొడ సమూహంలో కాంట్రాక్టిలిటీ ఉంటుంది.
- electroneurogram (నరాల ఫైబర్స్ యొక్క స్థితిని నిర్ణయించడం). ఒక వైపు వెన్నెముక నరాల యొక్క మూలాలకు లేదా విభిన్న తీవ్రతతో ద్వైపాక్షికానికి నష్టాన్ని ప్రతిబింబిస్తుంది.
- వెన్నెముక పంక్చర్. సాధారణ సెల్యులార్ కూర్పుతో ప్రోటీన్ కంటెంట్ పెరిగింది.
రోగ నిర్ధారణను స్పష్టం చేయడానికి, MRI సూచించబడుతుంది. ఇది వెన్నెముకలో మార్పులు లేకపోవడాన్ని చూపిస్తుంది, కణితి ప్రక్రియ మినహాయించబడుతుంది. రక్త పరీక్షలలో, ఉపవాసం గ్లూకోజ్ పెరుగుదల మరియు చక్కెర లోడ్ తరువాత, గ్లైకేటెడ్ హిమోగ్లోబిన్, ఇది తేలికపాటి మధుమేహం లేదా మితమైన తీవ్రత యొక్క లక్షణం.
ప్రాక్సిమల్ డయాబెటిక్ అమియోట్రోఫీ చికిత్స
కార్బోహైడ్రేట్ జీవక్రియ యొక్క రుగ్మతలను సరిదిద్దడం అనేది స్థిరమైన చికిత్సా ఫలితానికి అవసరం. రెండవ రకమైన వ్యాధిలో, ఇన్సులిన్ను కనెక్ట్ చేయడం అవసరం కావచ్చు, ఎందుకంటే గ్లూకోకార్టికాయిడ్ సమూహం యొక్క హార్మోన్లు, ప్రెడ్నిసోలోన్, మెటిప్రెడ్, తరచుగా చికిత్స నియమావళిలో చేర్చబడతాయి. చివరి drug షధం వ్యాధి ప్రారంభమైన మొదటి 3 నెలల్లో అత్యంత ప్రభావవంతంగా ఉంటుంది. ఇది పల్స్ థెరపీ (3 నుండి 5 ఇంజెక్షన్ల వరకు అధిక మోతాదు) ద్వారా నిర్వహించబడుతుంది.
హార్మోన్ల ఇంజెక్షన్ల నేపథ్యంలో, మెరుగుదల సాధారణంగా త్వరగా జరుగుతుంది - నొప్పి తగ్గుతుంది మరియు కండరాల బలం పెరుగుతుంది. అమియోట్రోఫీ అభివృద్ధిలో ఆటో ఇమ్యూన్ కారకం యొక్క పాత్రను ఇది మరోసారి రుజువు చేస్తుంది. హార్మోన్లకు బలహీనమైన ప్రతిస్పందన ఉన్న రోగుల సమూహం ఉంది. ఇంట్రావీనస్ ఇమ్యునోగ్లోబులిన్, అలాగే ప్లాస్మాఫెరెసిస్ చేత రక్త శుద్దీకరణ సెషన్లను సైటోస్టాటిక్స్ (మెతోట్రెక్సేట్) నిర్వహించడానికి వారు సిఫార్సు చేయవచ్చు.
డయాబెటిస్లో నరాల ఫైబర్స్ దెబ్బతినడంలో క్రియాశీల ఆక్సిజన్ అణువులు (ఫ్రీ రాడికల్స్) ఉన్నాయి. మధుమేహ వ్యాధిగ్రస్తులలో యాంటీఆక్సిడెంట్ వ్యవస్థ యొక్క ఆత్మరక్షణ సామర్థ్యాలు బలహీనంగా ఉన్నాయి.
అందువల్ల, నరాల కణజాల నాశనాన్ని నిరోధించడానికి ఆల్ఫా-లిపోయిక్ ఆమ్లం వాడకం సూచించబడుతుంది. ఆమె కోర్సు పరిచయం న్యూరోపతి సంభవించడానికి రోగనిరోధక ప్రాముఖ్యతను కలిగి ఉండవచ్చు. ఇప్పటికే అభివృద్ధి చెందిన వ్యాధితో, బెర్లిషన్, థియోగమ్మ, ఎస్పా-లిపాన్ యొక్క రెండు వారాల ఇంట్రావీనస్ ఇంజెక్షన్లు ఉపయోగించబడతాయి, తరువాత మాత్రలకు మారతాయి. చికిత్స కనీసం 2 నెలలు ఉంటుంది.
నొప్పి నుండి ఉపశమనం పొందడానికి, స్టెరాయిడ్-కాని శోథ నిరోధక drugs షధాల సమూహం నుండి సాంప్రదాయ మందులు (ఇబుప్రోఫెన్, నిమెసులైడ్) ఉపయోగించబడవు. ప్రతిస్కంధక చర్యతో మందులను సూచించండి - గబగమ్మ, సాహిత్యం, ఫిన్లెప్సిన్. అవి యాంటిడిప్రెసెంట్స్ యొక్క చిన్న మోతాదులతో కలుపుతారు - అమిట్రిప్టిలైన్, క్లోఫ్రానిల్.
తక్కువ లింబ్ మసాజ్
రికవరీ వ్యవధిలో, మసాజ్ మరియు మెడికల్ జిమ్నాస్టిక్స్, రిఫ్లెక్సాలజీ, బి విటమిన్ల కోర్సు తీసుకోవడం (మిల్గామా, న్యూరోవిటాన్) కనెక్ట్ చేయడం అవసరం.
వెన్నుపాము యొక్క మూలాలకు దెబ్బతినడం వలన డయాబెటిక్ అమియోట్రోఫీ సంభవిస్తుంది. వాస్కులర్ గోడల యొక్క ఆటో ఇమ్యూన్ ఇన్ఫ్లమేషన్తో కలిపి గ్లూకోజ్ యొక్క పెరిగిన స్థాయి దాని అభివృద్ధిలో పాల్గొంటుంది.ఫలితంగా, నరాల ఫైబర్స్ యొక్క పోషణ దెబ్బతింటుంది. తొడ ముందు భాగంలో తీవ్రమైన నొప్పితో ఈ వ్యాధి అకస్మాత్తుగా సంభవిస్తుంది. కండరాల బలహీనత, ప్రభావిత అవయవం యొక్క పరిమాణంలో తగ్గుదల దీనికి జోడించబడుతుంది.
మరియు ఇక్కడ డయాబెటిక్ పాలీన్యూరోపతి గురించి ఎక్కువ.
రోగ నిర్ధారణ కోసం, మీరు కండరాలు మరియు నరాల ఫైబర్స్ యొక్క పనితీరును పరిశీలించాలి. చికిత్సలో యాంటీడియాబెటిక్ మందులు, హార్మోన్ల పల్స్ థెరపీ, ఆల్ఫా లిపోయిక్ ఆమ్లం ఉన్నాయి. మీరు యాంటికాన్వల్సెంట్స్ మరియు యాంటిడిప్రెసెంట్స్తో నొప్పిని తగ్గించవచ్చు. కండరాల బలాన్ని పునరుద్ధరించడానికి సుదీర్ఘ పునరావాస కాలం అవసరం.
ఉపయోగకరమైన వీడియో
టైప్ 1 డయాబెటిస్ చికిత్స వీడియో చూడండి:
రక్తంలో చక్కెరలో దీర్ఘకాలిక పెరుగుదల కారణంగా దిగువ అంత్య భాగాల డయాబెటిక్ న్యూరోపతి ఉంది. జలదరింపు, కాళ్ల తిమ్మిరి, నొప్పి. చికిత్సలో అనేక రకాల మందులు ఉన్నాయి. మీరు మత్తుమందు చేయవచ్చు మరియు జిమ్నాస్టిక్స్ మరియు ఇతర పద్ధతులు కూడా సిఫార్సు చేయబడతాయి.
డయాబెటిస్ యొక్క చాలా తీవ్రమైన సమస్య డయాబెటిక్ యాంజియోపతి. ఒక వర్గీకరణ ఉంది, ఇది ఎక్కువగా రోగి యొక్క లక్షణాల ద్వారా నిర్ణయించబడుతుంది. చికిత్స కోసం, నష్టం యొక్క స్థాయిని నిర్ణయించడానికి మొదట రోగ నిర్ధారణ సూచించబడుతుంది, ఆపై మందులు సూచించబడతాయి లేదా శస్త్రచికిత్స చేయబడతాయి.
టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో డయాబెటిక్ న్యూరోపతి నిర్ధారణ జరుగుతుంది. ప్రారంభంలో, పరీక్షను ఎండోక్రినాలజిస్ట్ నిర్వహిస్తారు, ఆపై న్యూరోపాథాలజిస్ట్ ఒక మోనోఫిలమెంట్, ట్యూనింగ్ ఫోర్క్ మరియు ఇతర పరికరాలు ఉన్న ఒక ప్రక్రియ కోసం ప్రత్యేక కిట్తో సున్నితత్వాన్ని పరిశీలిస్తాడు.
డయాబెటిక్ న్యూరోపతి నిర్ధారించబడితే, అనేక పద్ధతులను ఉపయోగించి చికిత్స జరుగుతుంది: నొప్పిని తగ్గించడానికి మందులు మరియు మాత్రలు, దిగువ అంత్య భాగాల పరిస్థితిని మెరుగుపరచడం, అలాగే మసాజ్ చేయడం.
తరచుగా, డయాబెటిక్ పాలిన్యూరోపతి నొప్పి ద్వారా వ్యక్తమవుతుంది. అదనపు లక్షణాలు దాని రకాన్ని బట్టి ఉంటాయి.ఇది ఇంద్రియ, సెన్సోరిమోటర్, పరిధీయ, డయాబెటిక్, స్వయంప్రతిపత్తి. పాథోజెనిసిస్ కూడా ఎలాంటి వర్గీకరణ ఉద్భవించిందనే దానిపై ఆధారపడి ఉంటుంది.
అటానమిక్ న్యూరోపతి
అటానమస్ డయాబెటిక్ న్యూరోపతి హృదయ, జీర్ణశయాంతర, యురోజెనిటల్, సుడోమోటర్, శ్వాసకోశ మరియు ఇతర అవయవాల రూపంలో అభివృద్ధి చెందుతుంది మరియు వ్యక్తిగత అవయవాలు లేదా మొత్తం వ్యవస్థల యొక్క బలహీనమైన పనితీరు ద్వారా వర్గీకరించబడుతుంది.
డయాబెటిక్ న్యూరోపతి యొక్క హృదయనాళ రూపం డయాబెటిస్ యొక్క మొదటి 3-5 సంవత్సరాలలో అభివృద్ధి చెందుతుంది. ఇది విశ్రాంతి సమయంలో టాచీకార్డియా, ఆర్థోస్టాటిక్ హైపోటెన్షన్, ఇసిజి మార్పులు (క్యూటి విరామం యొక్క పొడిగింపు), నొప్పిలేని మయోకార్డియల్ ఇస్కీమియా మరియు గుండెపోటు ప్రమాదం ఎక్కువగా ఉంటుంది.
డయాబెటిక్ న్యూరోపతి యొక్క జీర్ణశయాంతర రూపం రుచి హైపర్సలైవేషన్, ఎసోఫాగియల్ డైస్కినియా, కడుపు యొక్క మోటారు-తరలింపు పనితీరులో లోతైన ఆటంకాలు (గ్యాస్ట్రోపరేసిస్), పాథలాజికల్ గ్యాస్ట్రోఎసోఫాగియల్ రిఫ్లక్స్ (డైస్ఫాగియా, గుండెల్లో మంట, అన్నవాహిక) అభివృద్ధి.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, హైపోయాసిడ్ గ్యాస్ట్రిటిస్ తరచుగా వస్తుంది, హెలికోబాక్టర్ పైలోరీతో సంబంధం ఉన్న పెప్టిక్ అల్సర్, పిత్తాశయ డిస్కినిసియా మరియు పిత్తాశయ వ్యాధి వచ్చే ప్రమాదం.
డయాబెటిక్ న్యూరోపతిలో ప్రేగు పుండుతో పాటు డైస్బియోసిస్, వాటర్ డయేరియా, స్టీటోరియా, మలబద్ధకం, మల ఆపుకొనలేని అభివృద్ధితో పెరిస్టాల్సిస్ ఉల్లంఘన ఉంటుంది. కాలేయం నుండి, కొవ్వు హెపటోసిస్ తరచుగా కనుగొనబడుతుంది.
అటానమస్ డయాబెటిక్ న్యూరోపతి యొక్క యురోజనిటల్ రూపంతో, మూత్రాశయం మరియు యురేటర్స్ యొక్క స్వరం చెదిరిపోతుంది, ఇది మూత్ర నిలుపుదల లేదా మూత్ర ఆపుకొనలేని పరిస్థితులతో కూడి ఉంటుంది.
డయాబెటిస్ ఉన్న రోగులు యూరినరీ ఇన్ఫెక్షన్ (సిస్టిటిస్, పైలోనెఫ్రిటిస్) అభివృద్ధికి గురవుతారు.
పురుషులు అంగస్తంభన, వృషణాల యొక్క బాధాకరమైన ఆవిష్కరణ యొక్క ఉల్లంఘన, మహిళలు - పొడి యోని, అనార్గాస్మియా గురించి ఫిర్యాదు చేయవచ్చు.
డయాబెటిక్ న్యూరోపతిలో సుడోమోటర్ రుగ్మతలు డిస్టాల్ హైపో- మరియు అన్హిడ్రోసిస్ (కాళ్ళు మరియు చేతుల చెమట తగ్గడం) ద్వారా పరిహార కేంద్ర హైపర్హైడ్రోసిస్ అభివృద్ధి చెందుతాయి, ముఖ్యంగా భోజనం సమయంలో మరియు రాత్రి సమయంలో.
డయాబెటిక్ న్యూరోపతి యొక్క శ్వాసకోశ రూపం అప్నియా యొక్క ఎపిసోడ్లు, s పిరితిత్తుల హైపర్వెంటిలేషన్ మరియు సర్ఫాక్టాంట్ ఉత్పత్తిలో తగ్గుదలతో సంభవిస్తుంది.
డయాబెటిక్ న్యూరోపతిలో, డిప్లోపియా, సింప్టోమాటిక్ హెమెరాలోపియా, థర్మోర్గ్యులేషన్ డిజార్డర్స్, అసింప్టోమాటిక్ హైపోగ్లైసీమియా మరియు “డయాబెటిక్ క్యాచెక్సియా” ప్రగతిశీల క్షీణత.
డయాగ్నొస్టిక్ అల్గోరిథం డయాబెటిక్ న్యూరోపతి రూపంపై ఆధారపడి ఉంటుంది. ప్రారంభ సంప్రదింపుల వద్ద, హృదయనాళ, జీర్ణ, శ్వాసకోశ, జన్యుసంబంధ మరియు దృశ్య వ్యవస్థలలో మార్పుల గురించి అనామ్నెసిస్ మరియు ఫిర్యాదులు జాగ్రత్తగా విశ్లేషించబడతాయి.
డయాబెటిక్ న్యూరోపతి ఉన్న రోగులలో, రక్తంలో గ్లూకోజ్, ఇన్సులిన్, సి-పెప్టైడ్, గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ స్థాయిని నిర్ణయించడం, పరిధీయ ధమనులలో పల్సేషన్లను అధ్యయనం చేయడం, రక్తపోటును కొలవడం, వైకల్యాలు, శిలీంధ్ర గాయాలు, మొక్కజొన్న మరియు మొక్కజొన్నల కోసం దిగువ అంత్య భాగాలను పరిశీలించడం అవసరం.
డయాబెటిక్ న్యూరోపతి నిర్ధారణలో వ్యక్తీకరణలను బట్టి, ఎండోక్రినాలజిస్ట్ మరియు డయాబెటాలజిస్ట్తో పాటు, ఇతర నిపుణులు పాల్గొనవచ్చు - కార్డియాలజిస్ట్, గ్యాస్ట్రోఎంటరాలజిస్ట్, న్యూరాలజిస్ట్, నేత్ర వైద్యుడు, పోడాలజిస్ట్.
హృదయనాళ వ్యవస్థ యొక్క ప్రాధమిక పరీక్ష ECG, హృదయనాళ పరీక్షలు (వల్సాల్వా పరీక్షలు, ఆర్థోస్టాటిక్ పరీక్షలు మొదలైనవి) నిర్వహించడం.
), ఎకోకార్డియోగ్రఫీ, కొలెస్ట్రాల్ మరియు లిపోప్రొటీన్ల నిర్ధారణ.
డయాబెటిక్ న్యూరోపతి కోసం ఒక న్యూరోలాజికల్ పరీక్షలో ఎలక్ట్రోఫిజియోలాజికల్ అధ్యయనాలు ఉన్నాయి: ఎలక్ట్రోమియోగ్రఫీ, ఎలక్ట్రోన్యూరోగ్రఫీ, ప్రేరేపిత శక్తి.
ప్రతిచర్యలు మరియు వివిధ రకాల ఇంద్రియ సున్నితత్వాన్ని అంచనా వేస్తారు: మోనోఫిలమెంట్ ఉపయోగించి స్పర్శ, ట్యూనింగ్ ఫోర్క్ ఉపయోగించి కంపనం, ఉష్ణోగ్రత - ఒక చల్లని లేదా వెచ్చని వస్తువును తాకడం ద్వారా, నొప్పి - సూది యొక్క మొద్దుబారిన వైపుతో చర్మాన్ని కొట్టడం ద్వారా, ప్రొప్రియోసెప్టివ్ - రోంబెర్గ్ స్థానంలో స్థిరత్వ పరీక్షను ఉపయోగించడం. కేవియర్ బయాప్సీ మరియు స్కిన్ బయాప్సీలను డయాబెటిక్ న్యూరోపతి యొక్క విలక్షణ రూపాలకు ఉపయోగిస్తారు.
డయాబెటిక్ న్యూరోపతి కోసం గ్యాస్ట్రోఎంటరాలజికల్ పరీక్షలో ఉదర అవయవాల యొక్క అల్ట్రాసౌండ్, ఎండోస్కోపీ, కడుపు యొక్క ఎక్స్-రే, చిన్న ప్రేగు ద్వారా బేరియం గడిచే అధ్యయనాలు మరియు హెలికోబాక్టర్ పరీక్షలు ఉంటాయి.
మూత్ర వ్యవస్థ నుండి ఫిర్యాదులు వస్తే, సాధారణ మూత్రవిసర్జనను పరిశీలిస్తారు, మూత్రపిండాల యొక్క అల్ట్రాసౌండ్, మూత్రాశయం నిర్వహిస్తారు (సహా
అవశేష మూత్రాన్ని నిర్ణయించే అల్ట్రాసౌండ్), సిస్టోస్కోపీ, ఇంట్రావీనస్ యూరోగ్రఫీ, మూత్రాశయం యొక్క కండరాల ఎలక్ట్రోమియోగ్రఫీ మొదలైనవి.
కారణాలను రేకెత్తిస్తోంది
అదనంగా, మధుమేహ వ్యాధిగ్రస్తుల కండరాలలోని అట్రోఫిక్ ప్రక్రియ కొన్ని ముందస్తు కారణాల ద్వారా నిర్ణయించబడుతుంది:
- వయస్సు కారకం నలభై కంటే పాతది,
- లింగ కారకం - మగవారు ఎక్కువగా ప్రభావితమవుతారు
- చెడు అలవాట్ల ఉనికి - మద్య పానీయాల దుర్వినియోగం,
- పెరుగుదల - రోగలక్షణ ప్రక్రియ తరచుగా పొడవైన వ్యక్తులను ప్రభావితం చేస్తుంది, ఎందుకంటే వారికి ఎక్కువ న్యూరోటెర్మినల్ ఉంటుంది.
డయాబెటిక్ న్యూరోపతి చికిత్స
డయాబెటిక్ న్యూరోపతి చికిత్స వరుసగా మరియు దశల్లో జరుగుతుంది. డయాబెటిస్కు పరిహారం సాధించకుండా డయాబెటిక్ న్యూరోపతికి సమర్థవంతమైన చికిత్స అసాధ్యం.
ఈ క్రమంలో, ఇన్సులిన్ లేదా యాంటీడియాబెటిక్ మాత్రలు సూచించబడతాయి మరియు గ్లూకోజ్ పరిశీలించబడుతుంది.
డయాబెటిక్ న్యూరోపతి చికిత్సకు సమగ్ర విధానంలో భాగంగా, సరైన ఆహారం మరియు వ్యాయామ నియమాన్ని అభివృద్ధి చేయడం, అధిక శరీర బరువును తగ్గించడం మరియు సాధారణ రక్తపోటును నిర్వహించడం అవసరం.
ప్రధాన కోర్సులో, న్యూరోట్రోపిక్ విటమిన్లు (గ్రూప్ బి), యాంటీఆక్సిడెంట్లు (ఆల్ఫా లిపోయిక్ ఆమ్లం, విటమిన్ ఇ), ట్రేస్ ఎలిమెంట్స్ (ఎంజి మరియు జెన్ సన్నాహాలు) తీసుకోవడం సూచించబడుతుంది. డయాబెటిక్ న్యూరోపతి యొక్క బాధాకరమైన రూపంతో, అనాల్జెసిక్స్, యాంటికాన్వల్సెంట్లను సూచించడం మంచిది.
చికిత్స యొక్క ఫిజియోథెరపీటిక్ పద్ధతులు ఉపయోగపడతాయి: నరాల ప్రేరణ, మాగ్నెటోథెరపీ, లేజర్ థెరపీ, లైట్ థెరపీ, ఆక్యుపంక్చర్, వ్యాయామ చికిత్స.
డయాబెటిక్ న్యూరోపతిలో, ముఖ్యంగా జాగ్రత్తగా పాద సంరక్షణ అవసరం: సౌకర్యవంతమైన (ఆర్థోపెడిక్) పాదరక్షలు, మెడికల్ పెడిక్యూర్, ఫుట్ బాత్, ఫుట్ మాయిశ్చరైజింగ్ మొదలైనవి ధరించడం.
డయాబెటిక్ న్యూరోపతి యొక్క స్వయంప్రతిపత్తి రూపాల చికిత్స అభివృద్ధి చెందిన సిండ్రోమ్ను పరిగణనలోకి తీసుకుంటుంది.
డయాబెటిక్ న్యూరోపతి యొక్క అంచనా మరియు నివారణ
డయాబెటిక్ న్యూరోపతి యొక్క ప్రారంభ గుర్తింపు (పరిధీయ మరియు స్వయంప్రతిపత్తి రెండూ) అనుకూలమైన రోగ నిరూపణకు మరియు రోగుల జీవన ప్రమాణాలలో మెరుగుదలకు కీలకం.
డయాబెటిక్ న్యూరోపతి యొక్క ప్రారంభ దశలను డయాబెటిస్కు నిరంతర పరిహారం సాధించడం ద్వారా మార్చవచ్చు.
సంక్లిష్టమైన డయాబెటిక్ న్యూరోపతి నొప్పిలేకుండా మయోకార్డియల్ ఇన్ఫార్క్షన్, కార్డియాక్ అరిథ్మియా మరియు దిగువ అంత్య భాగాల యొక్క బాధాకరమైన విచ్ఛేదనం కోసం ఒక ప్రధాన ప్రమాద కారకం.
డయాబెటిక్ న్యూరోపతిని నివారించడానికి, రక్తంలో చక్కెర స్థాయిలను నిరంతరం పర్యవేక్షించడం, చికిత్సను సకాలంలో సరిదిద్దడం, డయాబెటాలజిస్ట్ మరియు ఇతర నిపుణులచే క్రమం తప్పకుండా పర్యవేక్షణ అవసరం.
డయాబెటిక్ అమియోట్రోఫీ యొక్క లక్షణాలు మరియు చికిత్స

- కారణాలను రేకెత్తిస్తోంది
- రోగలక్షణ చిత్రం
- నిర్ధారణ
- చికిత్స
- జీవిత సూచన
డయాబెటిక్ అమియోట్రోఫీ (న్యూరోపతి) అనేది డయాబెటిస్ నుండి వచ్చే సమస్యల కలయిక. కండరాల వ్యవస్థ యొక్క కొన్ని వెర్షన్లలో, నాడీకి నష్టం ఫలితంగా రోగలక్షణ పరిణామాలు ఏర్పడతాయి. రోగలక్షణ పరిస్థితిని నిర్ధారించడం చాలా కష్టం, ఎందుకంటే దీనికి లక్షణం లేని కోర్సు ఉంది.
గణాంకాల ప్రకారం, బలహీనమైన గ్లూకోస్ టాలరెన్స్తో, 10-12% కేసులలో సమస్యలు అభివృద్ధి చెందుతాయి మరియు టైప్ II డయాబెటిస్తో, డయాబెటిక్ అమియోట్రోఫీ 25% కంటే ఎక్కువ మంది రోగులలో కనుగొనబడుతుంది. ఈ వ్యాధి యొక్క ప్రమాదం దాదాపు 75% మధుమేహ వ్యాధిగ్రస్తులు ఏర్పడటం, దిగువ అంత్య భాగాలపై తగిన చికిత్స చేయడంలో విఫలమైన సందర్భంలో ట్రోఫిక్ అల్సర్ గాయాలు ఏర్పడతాయి.
డయాబెటిక్ న్యూరోపతికి అరుదైన ఎంపిక లుంబోసాక్రల్ రాడిక్యులోప్లెక్సిటిస్. రోగనిర్ధారణ ప్రక్రియ టైప్ II డయాబెటిస్కు ప్రత్యేకంగా ఉంటుంది, అనగా 40 నుండి 60 సంవత్సరాల వయస్సు గల ఇన్సులిన్-ఆధారిత రోగులు. అక్షసంబంధమైన నష్టం కారణంగా డయాబెటిక్ మైక్రోఅంగియోపతి కారణంగా ఈ పరిస్థితి ఏర్పడుతుంది.
పెరివాస్కులైటిస్ లేదా మైక్రోవాస్క్యులైటిస్ అభివృద్ధితో నరాల కట్టల (పెరిన్యూరియా, ఎపిన్యూరియా) నాళాలకు ఆటో ఇమ్యూన్ దెబ్బతినడం వలన పాథాలజీ సంభవించినట్లు పెద్ద సంఖ్యలో పాథోమోర్ఫోలాజికల్ అధ్యయనాల ఫలితాలు సూచిస్తున్నాయి. తరువాతి నాడీ మూలాలు మరియు వాస్కులర్ నెట్వర్క్ యొక్క ఇస్కీమిక్ విధ్వంసం అభివృద్ధి చేయడానికి కూడా సహాయపడుతుంది.
కాంప్లిమెంట్ సిస్టమ్, ఎండోథెలియల్ లింఫోసైట్ కణాలు, ఇమ్యునోసైటోకినిన్స్ యొక్క వ్యక్తీకరణ మరియు సైటోటాక్సిక్ టి-లింఫోసైట్స్ యొక్క ప్రభావానికి అనుకూలంగా ఆధారాలు ఉన్నాయి.
పాలిన్యూక్లియర్ కణాల ద్వారా చిన్న పోస్ట్-క్యాపిల్లరీ నాళాల చొరబాటుకు ఎంపికలు ఉన్నాయి.
ఈ నేపథ్యంలో, ఆక్సాన్ల నాశనము మరియు పనిచేయకపోవడం, హిమోసైడెరిన్ చేరడం, పెరినియూరియా యొక్క మందం పెరుగుదల, లోకల్ డీమిలైనేషన్ మరియు కొత్త వాస్కులరైజేషన్ నాడీ మూలాలు మరియు నరాల కట్టలలో కనుగొనబడ్డాయి.
రోగలక్షణ చిత్రం
అసమాన మోటారు ప్రాక్సిమల్ న్యూరోపతి తొడ యొక్క పూర్వ ఉపరితలంపై మరియు దిగువ కాలు యొక్క మధ్యస్థ విమానం మీద నొప్పి, క్రాల్ మరియు బర్నింగ్ సంచలనం కలిగిన ఉపశీర్షిక లేదా తీవ్రమైన ఆగమనాన్ని కలిగి ఉంటుంది. వివరించిన లక్షణాల సంభవానికి మోటారు కార్యకలాపాలతో సంబంధం లేదు. తరచుగా వారు రాత్రి సమయంలో కనిపిస్తారు.
ఒక నిర్దిష్ట సమయం తరువాత, ఒక అట్రోఫిక్ ప్రక్రియ ఏర్పడుతుంది మరియు తొడ మరియు కటి నడికట్టు యొక్క కండరాల బలం తగ్గుతుంది. ఈ సందర్భంలో, రోగికి తుంటిని వంచడం కష్టం, మోకాలి ఉచ్చారణ యొక్క అస్థిరత వ్యక్తమవుతుంది. కొన్ని అవతారాలలో, తొడ ప్రాంతం, గ్లూటియల్ కండరాలు మరియు పెరోనియల్ సమూహం యొక్క వ్యసనపరులు రోగలక్షణ ప్రక్రియలో చేరతారు.
అఖిలిస్ యొక్క స్వల్ప తగ్గుదల లేదా సంరక్షణ నేపథ్యానికి వ్యతిరేకంగా మోకాలి రిఫ్లెక్స్ కోల్పోవడం లేదా తగ్గడం రిఫ్లెక్స్ రుగ్మతలకు ఉదాహరణ. అరుదుగా, డయాబెటిక్ రోగులలో కండరాల క్షీణత చేతులు మరియు భుజం నడికట్టు యొక్క సమీప భాగాలను ప్రభావితం చేస్తుంది.
ఇంద్రియ ఆటంకాల తీవ్రత చాలా తక్కువ. తరచుగా వ్యాధి అసమానంగా మారుతుంది. వెన్నెముక కండక్టర్లకు నష్టం సంకేతాలు గమనించబడవు.
ఈ పాథాలజీతో, సున్నితత్వం సాధారణంగా సంరక్షించబడుతుంది. రెండు మూడు వారాల తర్వాత నొప్పి మాయమవుతుంది, అయితే, కొన్నిసార్లు అవి 6-9 నెలల వరకు ఆదా అవుతాయి. అట్రోఫిక్ ప్రక్రియ మరియు పరేసిస్ చాలా నెలలు సంభవిస్తాయి.
పరేటిక్ దృగ్విషయం మరియు అట్రోఫిక్ ప్రక్రియ చాలా నెలలు కొనసాగుతాయి, కొన్నిసార్లు శరీర బరువులో అనూహ్య తగ్గుదల ఉంటుంది.
అటువంటి వేగవంతమైన బరువు తగ్గడం తరచుగా రోగి తన శరీరంలో ప్రాణాంతక కణితి అభివృద్ధిని అనుమానించడానికి దారితీస్తుంది.
పునరుద్ధరణ కాలం చాలా సంవత్సరాలు ఉంటుంది, మరియు కొంతమంది రోగులలో అవశేష లోపం సంరక్షించబడుతుంది.
నిర్ధారణ
అసింప్టోమాటిక్ కోర్సు కారణంగా రోగిని క్షుణ్ణంగా పరిశీలించిన తర్వాత మాత్రమే రోగ నిర్ధారణ చేయవచ్చు.
నాడీ స్వభావం యొక్క కనీసం 2 సంకేతాల సమక్షంలో రోగ నిర్ధారణ జరుగుతుంది. రోగ నిర్ధారణ కొరకు, అనేక ప్రయోగశాల పరీక్షలు సూచించబడతాయి:
- మూత్రం మరియు రక్తం యొక్క సాధారణ పరీక్ష,
- రుమాటిక్ పరీక్షలు
- సైనోవియల్ ద్రవం అంచనా
- వెన్నెముక కాలమ్ యొక్క MRI (దిగువ వెనుక మరియు సాక్రమ్),
- ఉద్దీపన ENMG మరియు సూది EMG.
CSF లో, ప్రోటీన్ కంటెంట్ పెరుగుదల గమనించవచ్చు. EMG తరువాత, కాళ్ళ యొక్క పారాస్పైనల్ గర్భాశయ సమూహాలలో మల్టీఫోకల్ డినర్వేషన్ లేదా మోహం గమనించవచ్చు.
చికిత్సా చర్యలు చాలా పొడవుగా ఉంటాయి (రెండు లేదా అంతకంటే ఎక్కువ సంవత్సరాల వరకు). రికవరీ రేటు నేరుగా అంతర్లీన వ్యాధిలో పరిహార యంత్రాంగాలపై ఆధారపడి ఉంటుంది.
సమర్థవంతమైన చికిత్స యొక్క ప్రధాన సూత్రాలు:
- పరిధీయ రక్త చక్కెర యొక్క స్థిరమైన పర్యవేక్షణ,
- నొప్పి సమక్షంలో రోగలక్షణ చికిత్స,
- వ్యాధికారక చికిత్స.
చికిత్స యొక్క ప్రారంభ దశలో, మిథైల్ప్రెడ్నిసోలోన్ యొక్క బిందుతో పల్స్ థెరపీ సూచించబడుతుంది.
రోగిని ఇన్సులిన్కు బదిలీ చేయడం ద్వారా రక్తంలో చక్కెర స్థాయిలను స్థిరీకరించవచ్చు.
నొప్పి ఉపశమనం కోసం, ప్రీగాబాలిన్ చూపబడింది (రోజుకు రెండుసార్లు, 150 మి.గ్రా). అదనపు as షధంగా, అమిట్రిప్టిలైన్ ఒక చిన్న మోతాదులో సూచించబడుతుంది.
వ్యాధి యొక్క మొదటి మూడు నెలల్లో మాత్రమే గ్లూకోకార్టికోస్టెరాయిడ్ చికిత్స అనుమతించబడుతుంది.
యాంటికాన్వల్సెంట్స్ మరియు గ్లూకోకార్టికాయిడ్ మందులతో చికిత్స పనికిరాకపోతే, అవి ఇంట్రావీనస్ ఇమ్యునోగ్లోబులిన్ను ఆశ్రయిస్తాయి.
కొన్ని అవతారాలలో, సైటోస్టాటిక్ మందులు మరియు ప్లాస్మాఫెరెసిస్ ఉపయోగించబడతాయి.
తరచుగా రోగలక్షణ ప్రక్రియ యొక్క అభివృద్ధి ఆక్సీకరణ ఒత్తిడి ద్వారా సహాయపడుతుంది, ఇది ఫ్రీ రాడికల్స్ అధికంగా ఉన్న నేపథ్యం మరియు యాంటీఆక్సిడెంట్ వ్యవస్థ యొక్క పనితీరు తగ్గడానికి వ్యతిరేకంగా ఏర్పడుతుంది. అందువల్ల, చికిత్సలో, డయాబెటిస్ యొక్క ఆలస్య సమస్య విషయంలో రోగనిరోధక మరియు చికిత్సా ప్రయోజనంతో యాంటీఆక్సిడెంట్లకు కూడా ప్రధాన పాత్ర ఇవ్వబడుతుంది.
సమర్థవంతమైన మందులలో ఆల్ఫా లిపోయిక్ ఆమ్లం కూడా ఉంటుంది, ఇది న్యూరోపతిక్ రోగలక్షణ చిత్రాన్ని తగ్గిస్తుంది.
జీవిత సూచన
ఒక నిర్దిష్ట కాలానికి రోగులు స్వతంత్రంగా వెళ్ళే సామర్థ్యాన్ని కోల్పోయినప్పుడు, తీవ్రమైన కోర్సు విషయంలో కూడా జీవిత రోగ నిరూపణ సాపేక్షంగా అనుకూలంగా పరిగణించబడుతుంది.
మార్గం ద్వారా, మీరు ఈ క్రింది వాటిపై కూడా ఆసక్తి కలిగి ఉండవచ్చు ఉచిత పదార్థాలు:
- ఉచిత పుస్తకాలు: "ఉదయం వ్యాయామాలకు టాప్ 7 హానికరమైన వ్యాయామాలు, వీటిని మీరు తప్పించాలి" | “సమర్థవంతమైన మరియు సురక్షితమైన సాగతీత కోసం 6 నియమాలు”
- ఆర్థ్రోసిస్తో మోకాలి మరియు హిప్ కీళ్ల పునరుద్ధరణ - వెబ్నార్ యొక్క ఉచిత వీడియో రికార్డింగ్, దీనిని వ్యాయామ చికిత్స మరియు స్పోర్ట్స్ మెడిసిన్ వైద్యుడు నిర్వహించారు - అలెగ్జాండ్రా బోనినా
- వ్యాయామ చికిత్సలో ధృవీకరించబడిన వైద్యుడి నుండి తక్కువ వెన్నునొప్పి చికిత్సకు ఉచిత పాఠాలు. ఈ వైద్యుడు వెన్నెముక యొక్క అన్ని భాగాలకు ప్రత్యేకమైన రికవరీ వ్యవస్థను అభివృద్ధి చేశాడు మరియు ఇప్పటికే సహాయం చేసాడు 2000 మంది వినియోగదారులు వివిధ వెనుక మరియు మెడ సమస్యలతో!
- తుంటి అనగా తొడ వెనుక భాగపు నరములు నరాల చిటికెడు చికిత్స ఎలా నేర్చుకోవాలనుకుంటున్నారా? అప్పుడు ఈ లింక్ వద్ద వీడియోను జాగ్రత్తగా చూడండి.
- ఆరోగ్యకరమైన వెన్నెముకకు అవసరమైన 10 పోషక భాగాలు - ఈ నివేదికలో మీ రోజువారీ ఆహారం ఎలా ఉండాలో మీరు కనుగొంటారు, తద్వారా మీరు మరియు మీ వెన్నెముక ఎల్లప్పుడూ ఆరోగ్యకరమైన శరీరం మరియు ఆత్మలో ఉంటాయి. చాలా ఉపయోగకరమైన సమాచారం!
- మీకు బోలు ఎముకల వ్యాధి ఉందా? అప్పుడు మందులు లేకుండా కటి, గర్భాశయ మరియు థొరాసిక్ ఆస్టియోకాండ్రోసిస్ చికిత్సకు సమర్థవంతమైన పద్ధతులను అధ్యయనం చేయాలని మేము సిఫార్సు చేస్తున్నాము.
డయాబెటిక్ న్యూరోపతి యొక్క వర్గీకరణ మరియు లక్షణాలు
డయాబెటిక్ న్యూరోపతి అంటే ఏమిటో తెలుసుకోవడం, మీరు ఒక వ్యాధిని సూచించే సంకేతాలు మరియు లక్షణాలను పరిగణనలోకి తీసుకోవాలి.
పాథాలజీ యొక్క సింప్టోమాటాలజీ నాడీ వ్యవస్థ యొక్క భాగాన్ని ఎక్కువగా ప్రభావితం చేస్తుంది. మరో మాటలో చెప్పాలంటే, వ్యాధి యొక్క లక్షణాలు గణనీయంగా భిన్నంగా ఉంటాయి మరియు ఇవన్నీ రోగి శరీరంలో జరిగే నష్టంపై ఆధారపడి ఉంటాయి.
పరిధీయ ప్రాంతం ప్రభావితమైనప్పుడు, సింప్టోమాటాలజీ రెండు నెలల తర్వాత అనుభూతి చెందుతుంది. ఈ పరిస్థితి మానవ శరీరంలో భారీ సంఖ్యలో నరాల చివరలను కలిగి ఉంది మరియు మొదటిసారిగా, ఆచరణీయ నరాలు దెబ్బతిన్న వాటి యొక్క కార్యాచరణను తీసుకుంటాయి.
డయాబెటిక్ పెరిఫెరల్ న్యూరోపతి చేతులు మరియు కాళ్ళు మొదట్లో ప్రభావితమవుతాయి.
డయాబెటిక్ న్యూరోపతి యొక్క వర్గీకరణ:
- సింప్టోమాటిక్ జనరలైజ్డ్ పాలిన్యూరోపతి సిండ్రోమ్: ఇంద్రియ న్యూరోపతి, మోటార్ న్యూరోపతి, సెన్సోరిమోటర్ డిసీజ్, హైపర్గ్లైసీమిక్ పాథాలజీ.
- డయాబెటిక్ అటానమిక్ న్యూరోపతి: యురోజనిటల్, రెస్పిరేటరీ, సుడోమోటర్, కార్డియోవాస్కులర్.
- ఫోకల్ న్యూరోపతి: టన్నెల్, కపాల, ప్లెక్సోపతి, అమియోట్రోఫీ.
ఇంద్రియ న్యూరోపతి అంటే ఒక వ్యక్తి యొక్క అనుభూతుల యొక్క సుష్ట వక్రీకరణకు నరాల చివరలను గ్రహించడం. ఉదాహరణకు, ఒక కాలు మరొకదాని కంటే ఎక్కువ సున్నితంగా ఉంటుంది. పాథాలజీ సమయంలో నరాలు ప్రభావితమవుతాయి కాబట్టి, చర్మ గ్రాహకాల నుండి మెదడుకు సంకేతాలను సక్రమంగా ప్రసారం చేయదు.
కింది లక్షణాలు గమనించవచ్చు:
- చికాకులకు అధిక అవకాశం ("గూస్ బంప్స్" అవయవాల వెంట క్రాల్, బర్నింగ్ సెన్సేషన్, దురద, ఎటువంటి కారణం లేకుండా ఆవర్తన పదునైన నొప్పులు).
- ఏదైనా ఉద్దీపనకు ప్రతికూల ప్రతిచర్య. తీవ్రమైన నొప్పి సిండ్రోమ్ ఫలితంగా “తేలికపాటి చికాకు” ఉంటుంది. ఉదాహరణకు, ఒక దుప్పటి తాకడం వల్ల రోగి నొప్పి నుండి రాత్రి మేల్కొనవచ్చు.
- తగ్గుదల లేదా సంపూర్ణ నష్టం. ప్రారంభంలో, ఎగువ అవయవాల యొక్క సున్నితత్వం కోల్పోతుంది, అప్పుడు తక్కువ అవయవాలు బాధపడతాయి (లేదా దీనికి విరుద్ధంగా).
క్రొత్త సమాచారం: డయాబెటిస్ యొక్క 5 అగ్ర సంకేతాలు
మోటారు డయాబెటిక్ న్యూరోపతి కదలికకు కారణమయ్యే నరాలకు దెబ్బతింటుంది, ఇది మెదడు నుండి కండరాలకు సంకేతాలను ప్రసారం చేయడాన్ని నియంత్రిస్తుంది. లక్షణాలు చాలా నెమ్మదిగా అభివృద్ధి చెందుతాయి, ఈ పరిస్థితి యొక్క లక్షణం నిద్ర మరియు విశ్రాంతి సమయంలో లక్షణాల పెరుగుదల.
అటువంటి పాథాలజీ యొక్క క్లినికల్ పిక్చర్ నడకలో స్థిరత్వం కోల్పోవడం, కండరాల కణజాల వ్యవస్థ పనితీరు బలహీనపడటం, ఉమ్మడి కదలిక యొక్క పరిమితి (ఎడెమా మరియు వైకల్యం) మరియు కండరాల బలహీనత వంటి లక్షణాలను కలిగి ఉంటుంది.
అటానమస్ డయాబెటిక్ న్యూరోపతి (అటానమిక్ న్యూరోపతి అని కూడా పిలుస్తారు) అనేది అటానమిక్ నాడీ వ్యవస్థ యొక్క నరాల యొక్క బలహీనమైన కార్యాచరణ యొక్క పరిణామం, ఇది అంతర్గత అవయవాల పనికి బాధ్యత వహిస్తుంది.
టైప్ 2 డయాబెటిస్లో అటానమిక్ న్యూరోపతి లక్షణాలు:
- జీర్ణవ్యవస్థ యొక్క అంతరాయం (మింగడం కష్టం, కడుపులో నొప్పి, వాంతులు).
- కటి అవయవాల కార్యాచరణ యొక్క ఉల్లంఘన.
- బలహీనమైన గుండె పనితీరు.
- చర్మంలో మార్పు.
- దృష్టి లోపం.
ఆప్టికల్ న్యూరోపతి అనేది ఒక పాథాలజీ, ఇది సుదీర్ఘమైన లేదా తాత్కాలిక స్వభావం యొక్క దృశ్యమాన అవగాహనను కోల్పోతుంది.
డయాబెటిక్ న్యూరోపతి యొక్క యురోజనిటల్ రూపం మూత్రాశయం యొక్క స్వరం యొక్క ఉల్లంఘన, అలాగే మూత్రాశయాలకు దెబ్బతినడం ద్వారా వర్గీకరించబడుతుంది, ఇవి మూత్ర నిలుపుదల లేదా మూత్ర ఆపుకొనలేని పరిస్థితులతో కూడి ఉండవచ్చు.
డయాబెటిస్ ఉన్న దాదాపు సగం మంది రోగులలో డిస్టాల్ న్యూరోపతి సంభవిస్తుంది. పాథాలజీ యొక్క ప్రమాదం నష్టం యొక్క కోలుకోలేని స్థితిలో ఉంది. దిగువ అంత్య భాగాల యొక్క దూర న్యూరోపతి కాళ్ళ యొక్క సంచలనాన్ని కోల్పోవడం, నొప్పి మరియు అసౌకర్యం యొక్క వివిధ అనుభూతులను కలిగి ఉంటుంది - జలదరింపు, దహనం, దురద.
పాథాలజీ డయాగ్నోస్టిక్స్
డయాబెటిక్ న్యూరోపతికి అనేక శాఖలు ఉన్నాయి, వీటిలో ప్రతి దాని లక్షణం ఉంటుంది. డయాబెటిక్ న్యూరోపతిని నిర్ధారించడానికి, డాక్టర్ మొదట రోగి యొక్క చరిత్రను సేకరిస్తాడు.
అత్యంత పూర్తి క్లినికల్ చిత్రాన్ని పొందటానికి, ప్రత్యేక స్థాయి మరియు ప్రశ్నాపత్రాలు ఉపయోగించబడతాయి. ఉదాహరణకు, న్యూరల్జిక్ స్వభావం యొక్క సంకేతాల స్కేల్ ఉపయోగించబడుతుంది, సాధారణ స్థాయి లక్షణాలు మరియు ఇతరులు.
దృశ్య పరీక్ష సమయంలో, డాక్టర్ కీళ్ళను పరిశీలిస్తాడు, పాదం, పాదం మరియు అరచేతుల స్థితిని చూస్తాడు, దీని యొక్క వైకల్యం న్యూరోపతిని సూచిస్తుంది. చర్మంపై ఎరుపు, పొడి మరియు ఇతర వ్యక్తీకరణలు ఉన్నాయో లేదో నిర్ణయిస్తుంది.
రోగి యొక్క ఆబ్జెక్టివ్ పరీక్షలో అలసట మరియు ఇతర ద్వితీయ లక్షణాలు వంటి ముఖ్యమైన లక్షణం తెలుస్తుంది. రోగికి పొత్తికడుపు ప్రాంతంలో సబ్కటానియస్ కొవ్వు మరియు కొవ్వు నిల్వలు లేనప్పుడు డయాబెటిక్ క్యాచెక్సియా విపరీతంగా ఉంటుంది.
తనిఖీ చేసిన తరువాత, వైబ్రేషన్ సున్నితత్వ పరీక్ష జరుగుతుంది. ప్రత్యేక వైబ్రేటింగ్ పరికరం ద్వారా, డాక్టర్ బొటనవేలు లేదా ఇతర ప్రాంతాలకు డాక్టర్ ప్రదర్శిస్తాడు. ఇటువంటి అధ్యయనం మూడుసార్లు జరుగుతుంది. రోగి 128 Hz యొక్క డోలనం పౌన frequency పున్యాన్ని అనుభవించకపోతే, ఇది గ్రహణశీలత తగ్గుతుందని సూచిస్తుంది.
క్రొత్త సమాచారం: అసంపూర్తిగా ఉన్న మధుమేహం: ఇది ఏమిటి?
పాథాలజీ రకాన్ని నిర్ణయించడానికి మరియు దానిని ఎలా చికిత్స చేయాలో తెలుసుకోవడానికి, డయాబెటిక్ న్యూరోపతిని నిర్ణయించడానికి ఈ క్రింది రోగనిర్ధారణ చర్యలు నిర్వహిస్తారు:
- స్పర్శ సున్నితత్వం నిర్ణయించబడుతుంది.
- ఉష్ణోగ్రత సున్నితత్వం నిర్ణయించబడుతుంది.
- నొప్పి సున్నితత్వం నిర్ణయించబడుతుంది.
- ప్రతిచర్యలు మూల్యాంకనం చేయబడతాయి.
డయాబెటిక్ న్యూరోపతి వైవిధ్యమైన కోర్సు ద్వారా వర్గీకరించబడుతుంది, అందువల్ల, చాలా సందర్భాలలో, అన్ని రోగనిర్ధారణ చర్యలు మినహాయింపు లేకుండా నిర్వహించబడతాయి.
న్యూరోపతి చికిత్స చాలా క్లిష్టమైన, శ్రమతో కూడిన మరియు ఖరీదైన ప్రక్రియ. కానీ చికిత్స సకాలంలో ప్రారంభించడంతో, రోగ నిరూపణ అనుకూలంగా ఉంటుంది.
పాథాలజీ నివారణ
డయాబెటిక్ న్యూరోపతి ఒక సంక్లిష్ట వ్యాధి, ఇది రోగికి అనేక పరిణామాలతో నిండి ఉంటుంది. కానీ ఈ రోగ నిర్ధారణను నివారించవచ్చు. రోగి యొక్క శరీరంలో గ్లూకోజ్ నియంత్రణ ప్రాథమిక నియమం.
ఇది అధిక గ్లూకోజ్ స్థాయి, ఇది నాడీ కణాలు మరియు ముగింపుల ద్వారా కార్యాచరణను కోల్పోవటానికి తీవ్రమైన ప్రమాద కారకం. అంతర్లీన వ్యాధి యొక్క నేపథ్యానికి వ్యతిరేకంగా సమస్యలు మరియు తీవ్రమైన పరిణామాలను నివారించడంలో సహాయపడే కొన్ని నివారణ చర్యలు ఉన్నాయి.
పాథాలజీ యొక్క మొదటి సంకేతాలను గమనించి, మీరు వెంటనే వైద్యుడిని సంప్రదించాలి. అతను తగిన చికిత్సను సూచిస్తాడు. అభివృద్ధి యొక్క ప్రారంభ దశలలో ఏ వ్యాధి అయినా ఖచ్చితంగా చికిత్స చేయటం సులభం, మరియు పాథాలజీని నియంత్రించే అవకాశాలు చాలా రెట్లు పెరుగుతాయి.
రక్తంలో చక్కెర స్థాయిని నియంత్రించడం అవసరం, మధుమేహ వ్యాధిగ్రస్తులకు తక్కువ కార్బ్ ఆహారం పాటించండి, శరీరంలో స్వల్ప మార్పులతో, దాని గురించి మీ వైద్యుడికి తెలియజేయండి.
చురుకైన జీవనశైలిని నడిపించడం, క్రీడలు ఆడటం, స్వచ్ఛమైన గాలిలో రోజువారీ నడకలు (కనీసం 20 నిమిషాలు) అవసరం, ఉదయం వ్యాయామాలు తక్కువ ప్రాముఖ్యత లేదు. శారీరక చికిత్సలో పాల్గొనడానికి ఇది సిఫార్సు చేయబడింది.
డయాబెటిక్ న్యూరోపతి అనేక సమస్యలతో నిండి ఉంది, కానీ వైద్యుడిని సకాలంలో పొందడంతో, చికిత్సలో విజయం హామీ ఇవ్వబడుతుంది. మీరు శరీరంలో గ్లూకోజ్ను అవసరమైన స్థాయిలో స్థిరీకరించి, నాడీ వ్యవస్థ యొక్క ఉత్తమ పనితీరును నిర్ధారిస్తే, అన్ని లక్షణాలు 1-2 నెలల తర్వాత అక్షరాలా అదృశ్యమవుతాయి.
దీని గురించి మీరు ఏమనుకుంటున్నారు? మధుమేహం నుండి వచ్చే సమస్యలను నివారించడానికి మీరు ఏ చర్యలు తీసుకుంటున్నారు?
డయాబెటిక్ అమియోట్రోఫీ యొక్క కారణాలు
డయాబెటిస్ యొక్క దీర్ఘ మరియు నిర్లక్ష్యం చేసిన కోర్సు ప్రధాన కారణం. డయాబెటిక్ అమియోట్రోఫీకి కారణమయ్యే కారకాలు కూడా ఉన్నాయి:
చక్కెర తక్షణమే తగ్గుతుంది! కాలక్రమేణా మధుమేహం దృష్టి సమస్యలు, చర్మం మరియు జుట్టు పరిస్థితులు, పూతల, గ్యాంగ్రేన్ మరియు క్యాన్సర్ కణితులు వంటి వ్యాధుల మొత్తానికి దారితీస్తుంది! ప్రజలు తమ చక్కెర స్థాయిలను సాధారణీకరించడానికి చేదు అనుభవాన్ని నేర్పించారు. చదవండి.
- వయస్సు,
- అధిక వృద్ధి
- మద్య పానీయాల తరచుగా వాడకం,
- ధూమపానం,
- నరాల ఫైబర్స్ దెబ్బతినడం,
- ఫ్లోర్,
- దీర్ఘకాలిక వ్యాధులు
- అంటు వ్యాధులు
- జన్యు పాథాలజీలు
- అమిలోయిడోసిస్ అభివృద్ధి,
- ఆటో ఇమ్యూన్ పాథాలజీలు.
డయాబెటిక్ అమియోట్రోఫీ యొక్క లక్షణాలు
డయాబెటిక్ అమియోట్రోఫీతో, ఈ క్రింది లక్షణాలు సంభవిస్తాయి:
- మైకము మరియు బలహీనత భావన,
- పిరుదులు మరియు పండ్లు యొక్క కండరాలలో నొప్పి,
- ఎగువ కాలు మరియు కటి యొక్క కండరాల బలహీనత,
- లేవడం, కూర్చోవడం, మెట్లు పైకి క్రిందికి వెళ్ళడం కష్టం,
- నడక ఉల్లంఘన
- కండరాల నష్టం
- ఆకలి తగ్గడంతో బరువు తగ్గడం,
- చేతులు మరియు కాళ్ళలో తిమ్మిరి,
- తాకినప్పుడు పెరిగిన సున్నితత్వం,
- స్పర్శ సంచలనాలు లేకపోవడం.
రోగనిర్ధారణ లక్షణాలు
డయాబెటిక్ అమియోట్రోఫీ యొక్క మొదటి లక్షణాలు కనిపించినప్పుడు, మీరు ఖచ్చితంగా వైద్యుడిని సంప్రదించాలి. స్పెషలిస్ట్ వైద్య చరిత్రను సేకరించి ఆబ్జెక్టివ్ పరీక్షను నిర్వహిస్తారు. పరీక్షలో, తాకినప్పుడు అధిక సున్నితత్వం మరియు బాధాకరమైన అనుభూతుల రూపాన్ని గుర్తించవచ్చు. అదనంగా, వైద్యుడు ప్రతిచర్యల బలాన్ని మరియు ఉష్ణోగ్రత మార్పులకు సున్నితత్వాన్ని తనిఖీ చేస్తాడు. రోగి చేతులు మరియు కాళ్ళలో తిమ్మిరి యొక్క భావన మరియు స్పర్శ అనుభూతుల లేకపోవడం గమనించాడు. ఆ తరువాత, స్పెషలిస్ట్ ప్రత్యేక పరిశోధన పద్ధతులను సూచిస్తారు:
- రక్తం మరియు మూత్రం యొక్క సాధారణ విశ్లేషణ,
- రక్త బయోకెమిస్ట్రీ
- చక్కెర పరీక్ష
- రుమాటిక్ పరీక్షల పరీక్ష,
- వెన్నెముక యొక్క MRI,
- సైనోవియల్ ద్రవం పరీక్ష,
- ఎలెక్ట్రోమయోగ్రఫి,
- స్టిమ్యులేటరీ ఎలక్ట్రోన్యూరోమియోగ్రఫీ.
వ్యాధి చికిత్స
రోగి వ్యాధి యొక్క మొదటి సంకేతాలను చూపిస్తే, అతను అత్యవసరంగా ఆసుపత్రికి వెళ్లాలి. వైద్యుల నియంత్రణ లేకుండా ఇంట్లో స్వీయ చికిత్స తీవ్రమైన పరిణామాలకు దారితీస్తుంది. ప్రవేశించిన తరువాత, డాక్టర్ వైద్య చరిత్రను సేకరించి రోగిని పరీక్షిస్తాడు. ఖచ్చితమైన రోగ నిర్ధారణ చేయడానికి వైద్యుడు పరీక్షలను సూచిస్తాడు. రోగ నిర్ధారణ తరువాత, అతను చికిత్స నియమాన్ని ఎన్నుకుంటాడు. చికిత్స యొక్క ఆధారం మందులు తీసుకోవడం. చికిత్స యొక్క ప్రభావానికి జీవనశైలి మార్పులపై డాక్టర్ సిఫార్సులు ఇస్తారు.
డ్రగ్ థెరపీ
వ్యాధి చికిత్స కోసం, వివిధ మందులు సూచించబడతాయి, వీటిలో ప్రధానమైనవి పట్టికలో ఇవ్వబడ్డాయి: