పిల్లలలో డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ: హార్మోన్ల పరిపాలన యొక్క లక్షణాలు మరియు నమూనాలు
| శీర్షిక | వైద్యం |
| వీక్షణ | టర్మ్ పేపర్ |
| భాష | రష్యన్ |
| తేదీ జోడించబడింది | 01.06.2016 |
| ఫైల్ పరిమాణం | 30.1 కె |

మీ మంచి పనిని జ్ఞాన స్థావరానికి సమర్పించడం సులభం. దిగువ ఫారమ్ను ఉపయోగించండి
విద్యార్థులు, గ్రాడ్యుయేట్ విద్యార్థులు, వారి అధ్యయనాలలో మరియు పనిలో జ్ఞాన స్థావరాన్ని ఉపయోగించే యువ శాస్త్రవేత్తలు మీకు చాలా కృతజ్ఞతలు తెలుపుతారు.
Http://www.allbest.ru/ లో పోస్ట్ చేయబడింది
మధుమేహం - గ్రహం మీద మిలియన్ల మంది ప్రజలు భయంకరమైన అనారోగ్యంతో బాధపడుతున్నారు. మొదటి రకం రోగులలో, రోగులలో ఎక్కువ మంది పిల్లలు మరియు యువకులు. డయాబెటిస్కు ప్రధాన చికిత్స ఇన్సులిన్ - ప్యాంక్రియాస్ యొక్క హార్మోన్. కానీ సాంప్రదాయకంగా వ్యాధి యొక్క వయస్సు-రకం రకం - టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఇప్పుడు చాలా చిన్నది.
మొట్టమొదటిసారిగా, 1921 లో టొరంటోలోని ప్రొఫెసర్ మాక్లియోడ్ యొక్క ప్రయోగశాలలో ఇన్సులిన్ తయారీ పొందబడింది. జనవరి 14, 1922 న టొరంటోలో, ప్యాంక్రియాటెక్టోమైజ్డ్ కుక్కలపై నిర్వహించిన ప్రాథమిక ప్రయోగాల తరువాత, డయాబెటిస్ ఉన్న రోగికి “ఇన్సులిన్ తయారీ” సహాయంతో చికిత్స చేయడానికి ప్రయత్నం జరిగింది.
రష్యాలో, 1926 లో డయాబెటిస్ కోసం ఇన్సులిన్ సన్నాహాలు ఉపయోగించబడ్డాయి.
మొదటి ఇన్సులిన్ సన్నాహాల యొక్క ప్రతికూలతలు తక్కువ వ్యవధి మరియు మలినాలను తగినంతగా శుద్ధి చేయడంతో సంబంధం ఉన్న అలెర్జీ ప్రతిచర్యల యొక్క అధిక పౌన frequency పున్యం. స్ఫటికీకరణ వల్ల కరిగే ఇన్సులిన్ యొక్క స్వచ్ఛతను పెంచడం సాధ్యమైంది మరియు వివిధ మార్పులకు అనువైనది. త్వరలో, ఎక్కువ కాలం చర్య తీసుకునే మందులు సృష్టించబడ్డాయి - ప్రోటామైన్-జింక్-ఇన్సులిన్, తరువాత NPH ఇన్సులిన్ (న్యూట్రల్ హేగాడోర్న్ ప్రోటామైన్), లేదా ఐసోఫాన్-ఇన్సులిన్. ప్రోటామైన్ యొక్క యాంటిజెనిక్ లక్షణాలను బట్టి, ఇన్సులిన్ టేపులు కూడా అభివృద్ధి చేయబడ్డాయి, ఇవి జింక్ను వివిధ పరిమాణాల్లో కలిగి ఉంటాయి, ఇది ఇన్సులిన్ చర్య యొక్క వ్యవధిని నియంత్రిస్తుంది.
అధ్యయనం యొక్క వస్తువు: మధుమేహంతో బాధపడుతున్న రోగి,
పరిశోధన విషయం: ఇన్సులిన్ థెరపీ,
ఇన్సులిన్ థెరపీ యొక్క లక్షణాలను అధ్యయనం చేయడమే లక్ష్యం,
పరికల్పన - సంబంధిత సాహిత్యాన్ని అధ్యయనం చేసిన తరువాత, డయాబెటిస్ ఉన్న రోగుల ప్రాణాలను రక్షించే ఇన్సులిన్ థెరపీ అవసరమైన తారుమారు అని మనం అనుకోవచ్చు.
1. డయాబెటిస్ మరియు ఇన్సులిన్ థెరపీపై ప్రత్యేక వైద్య సాహిత్యాన్ని అధ్యయనం చేయడం.
2. ఇన్సులిన్ రకాలను పరిగణించండి, నిల్వ నియమాలను అధ్యయనం చేయండి,
3. ఇన్సులిన్ థెరపీ యొక్క భావనను ఇవ్వండి మరియు ఇన్సులిన్ థెరపీ యొక్క పథకాన్ని పరిగణించండి.
4. ఇన్సులిన్ ఇంజెక్షన్ తర్వాత తలెత్తే సమస్యలను అధ్యయనం చేయడం.
5. డయాబెటిస్ ఉన్న రోగుల విద్యలో నర్సు పాత్రను నిర్ణయించడం.
అధ్యాయం 1. ఇన్సులిన్ థెరపీ యొక్క కాన్సెప్ట్
1.1 ఇన్సులిన్ రకాలు
ఇన్సులిన్ థెరపీ అనేది శరీరం యొక్క కార్బోహైడ్రేట్ జీవక్రియలో ఉల్లంఘనను భర్తీ చేసే ఒక క్లిష్టమైన కొలత, ఇటువంటి చర్యలు సాధారణంగా ఇంజెక్షన్ ద్వారా ఇన్సులిన్ సన్నాహాలను ప్రవేశపెట్టడం.
1. పశువులలో ఇన్సులిన్ - జంతువుల క్లోమం నుండి పొందవచ్చు. ఈ ఇన్సులిన్ మానవుడి నుండి చాలా భిన్నంగా ఉంటుంది. అలెర్జీ ప్రతిచర్యలు తరచుగా దీనికి సంభవిస్తాయి.
2. పంది ఇన్సులిన్ - పందుల క్లోమం నుండి పొందవచ్చు. ఇది కేవలం ఒక అమైనో ఆమ్లంలో మానవునికి భిన్నంగా ఉంటుంది. స్వైన్ ఇన్సులిన్ కూడా తరచుగా అలెర్జీకి కారణమవుతుంది.
3. మానవ - లేదా, మానవ ఇన్సులిన్ మరియు జన్యుపరంగా ఇంజనీరింగ్ ఇన్సులిన్ యొక్క అనలాగ్లు. ఈ ఇన్సులిన్లను రెండు విధాలుగా పొందవచ్చు: మొదటి పద్ధతిలో, మానవ ఇన్సులిన్ ఎస్చెరిచియా కోలిచే సంశ్లేషణ చేయబడుతుంది, మరియు రెండవ పద్ధతిలో, ఒక అమైనో ఆమ్లాన్ని మార్చడం ద్వారా పోర్సిన్ ఇన్సులిన్ నుండి మానవ ఇన్సులిన్ పొందబడుతుంది.
చర్య యొక్క ప్రారంభం, వ్యవధి మరియు శిఖరాలను బట్టి, చర్య యొక్క సమయానికి నాలుగు ప్రధాన రకాల ఇన్సులిన్ వేరు చేయబడతాయి:
1. శీఘ్ర చర్య
వేగంగా పనిచేసే ఇన్సులిన్ (సాధారణ ఇన్సులిన్) రంగులేని, స్పష్టమైన ద్రవంగా కనిపిస్తుంది. ఈ రకమైన ఇన్సులిన్ నెమ్మదిగా పనిచేయడం ప్రారంభిస్తుంది, కాబట్టి ఇంజెక్షన్ తీసుకున్న తర్వాత తినడానికి 20-40 నిమిషాలు పడుతుంది. ఈ విరామం అవసరం కాబట్టి ఇన్సులిన్ చర్య యొక్క శిఖరాలు మరియు రక్తంలో చక్కెర పెరుగుదల సమానంగా ఉంటాయి. ఆహారంలో కొంత భాగానికి ఇన్సులిన్ ఒక నిర్దిష్ట మోతాదు అవసరమని గుర్తుంచుకోవాలి. కాబట్టి, హైపోగ్లైసీమియా (తక్కువ రక్తంలో చక్కెర) తగినంత మొత్తంలో ఆహారాన్ని కలిగిస్తుంది, మరియు దాని అదనపు, దీనికి విరుద్ధంగా, హైపర్గ్లైసీమియా (పెరిగిన చక్కెర) కు దారితీస్తుంది.
సాధారణ సమూహం నుండి ఇన్సులిన్ చర్య తీసుకునే కాలం తినడం తరువాత సంభవించే రక్తంలో చక్కెర పెరుగుదల యొక్క విరామం కంటే ఎక్కువ కాబట్టి, ఇంజెక్షన్ చేసిన 2-4 గంటల తర్వాత స్నాక్స్ తీసుకోవాలి. ఈ సమయంలో, ఇన్సులిన్ చర్య యొక్క శిఖరం సంభవిస్తుంది మరియు అదనపు భోజనం హైపోగ్లైసీమియాను నివారిస్తుంది.
సాధారణ ఇన్సులిన్లలో మందులు ఉన్నాయి:
2. అల్ట్రాషార్ట్ చర్య,
అల్ట్రాషార్ట్ ఇన్సులిన్ల యొక్క ప్రత్యేక సమూహం ఉంది, ఇవి రక్తంలో చక్కెర పెరుగుదలకు దాదాపు తక్షణమే ప్రతిస్పందిస్తాయి మరియు ఆహారం తీసుకున్నందున గ్రహించబడతాయి. వారు వేగంగా చర్య తీసుకుంటున్నందున, భోజనానికి ముందు వాటిని నిర్వహించాలి. ఆహారం మొత్తం ఆధారంగా ఇన్సులిన్ మోతాదును ముందుగా లెక్కించడం సాధ్యం కాకపోతే, తిన్న వెంటనే ఇంజెక్షన్ చేయవచ్చు. అల్ట్రాషార్ట్ ఇన్సులిన్ల చర్య యొక్క విరామం ఆహారం తీసుకోవడం వల్ల రక్తంలో చక్కెర పెరిగే సమయానికి సమానంగా ఉంటుంది కాబట్టి, స్నాక్స్ ఆహారం నుండి మినహాయించవచ్చు. ఈ సమూహంలో ఇన్సులిన్ ఉంటుంది:
3. ఇంటర్మీడియట్ చర్య,
ఇంటర్మీడియట్ ఇన్సులిన్స్ (మీడియం వ్యవధి) భోజనం మధ్య మరియు రాత్రి విశ్రాంతి సమయంలో పగటిపూట రక్తంలో చక్కెర యొక్క సహజ స్థాయిని నిర్వహించడానికి రూపొందించబడింది. వారి చర్య యొక్క ప్రారంభం ఇంజెక్షన్ తర్వాత 1-3 గంటలు. చర్య యొక్క మొత్తం వ్యవధి 10 నుండి 14 గంటలు, అందువల్ల, పగటిపూట ఇన్సులిన్ సమానమైన మొత్తానికి, మీరు 2 ఇంజెక్షన్లు చేయాలి - సాధారణంగా ఉదయం, అల్పాహారం ముందు, మరియు సాయంత్రం, రాత్రి భోజనానికి ముందు, మరియు ప్రారంభ విందు విషయంలో - నిద్రవేళకు ముందు. ఈ సమూహం ఇన్సులిన్ యొక్క చర్య యొక్క వ్యవధి వారి మోతాదుకు అనులోమానుపాతంలో ఉంటుంది. 6-8 గంటల తర్వాత పీక్ చర్య జరుగుతుంది. ఈ సమూహాన్ని మందులు సూచిస్తాయి:
వాటిలో ఇన్సులిన్ శోషణను నిరోధించే ప్రత్యేక పదార్థాలు ఉన్నాయి, చాలా తరచుగా - జింక్ ద్రావణం. అందువల్ల, ఈ ఇన్సులిన్లు గందరగోళ ద్రవ రూపాన్ని కలిగి ఉంటాయి మరియు ఇంజెక్షన్ చేయడానికి ముందు, సస్పెన్షన్ పూర్తిగా కలపాలి, తద్వారా ఇన్సులిన్ గా concent త ఏకరీతిగా మారుతుంది.
4. లాంగ్ యాక్టింగ్.
దీర్ఘ-నటన (సుదీర్ఘమైన) ఇన్సులిన్లకు ఉచ్ఛారణ శిఖరాలు లేవు మరియు ఆరోగ్యకరమైన ప్యాంక్రియాస్ చేత ఉత్పత్తి చేయబడిన ఇన్సులిన్ యొక్క అనలాగ్లు, ఇది ప్రభావం యొక్క వ్యవధిని నిర్ణయిస్తుంది. అటువంటి ఇన్సులిన్ల చర్య యొక్క ప్రారంభం పరిపాలన యొక్క క్షణం నుండి 1-2 గంటలలో ఉంటుంది. ఇది ఒక నియమం ప్రకారం, రోజుకు ఒకటి లేదా రెండుసార్లు, వైద్యుడి ప్రిస్క్రిప్షన్ మీద ఆధారపడి ఉపయోగించబడుతుంది. ఈ ఇన్సులిన్లు స్పష్టమైన ద్రవంగా కనిపిస్తాయి.
ఈ గుంపులో ఇవి ఉన్నాయి:
లాంటస్ 24 గంటల వ్యవధిలో ఉంటుంది, కాబట్టి రోజుకు ఈ of షధానికి 1 ఇంజెక్షన్ చేస్తే సరిపోతుంది. లెవెమిర్ 17-20 గంటలు పనిచేస్తుంది, మరియు దాని రోజువారీ మోతాదు రెండు ఇంజెక్షన్లుగా విభజించబడింది. Medicine షధం మరియు c షధశాస్త్రంలో, మిశ్రమ ఇన్సులిన్ల సమూహం కూడా వేరు చేయబడుతుంది. వీటిలో ఇవి ఉన్నాయి:
1.2 ఇన్సులిన్ నిల్వ కోసం నియమాలు
డయాబెటిస్ ఇన్సులిన్ థెరపీ సోదరి
సరైన నిల్వతో, సీసాలో సూచించిన గడువు తేదీ ముగిసే వరకు ఇన్సులిన్ సన్నాహాలు వాటి లక్షణాలను పూర్తిగా నిలుపుకుంటాయి. తెరవని సీసా + 2-8 C ఉష్ణోగ్రత వద్ద చీకటి ప్రదేశంలో నిల్వ చేయబడుతుంది, ప్రాధాన్యంగా రిఫ్రిజిరేటర్ తలుపు మీద ఉంటుంది, కానీ ఫ్రీజర్లో ఎటువంటి సందర్భంలోనూ ఉండదు. స్తంభింపచేసిన ఇన్సులిన్ వాడకండి! రిఫ్రిజిరేటర్ లేకపోయినా, ఇన్సులిన్ దాని లక్షణాలను నిలుపుకోగలదు, ఎందుకంటే గది ఉష్ణోగ్రత వద్ద (+18 - 20 సి) దాని కార్యకలాపాలను కోల్పోదు.మరియు గడువు తేదీ తర్వాత, కానీ, మరియు బహిరంగ సీసాలో, ఇన్సులిన్ నిల్వ 1 నెల వరకు అనుమతించబడుతుంది. మరోవైపు, వేసవిలో వేడి వాతావరణం ఉన్న ప్రాంతాలకు సుదీర్ఘ పర్యటనలో, పెద్ద ఓపెనింగ్తో థర్మోస్లో ఇన్సులిన్ నిల్వ చేయడం మంచిది. అంతేకాక, cold షధాన్ని చల్లని నీటితో రోజుకు 1-2 సార్లు చల్లబరచాలి. మీరు ఇంకా water షధ బాటిల్ను తడి గుడ్డతో చుట్టవచ్చు, అది క్రమానుగతంగా నీటితో తడిసిపోతుంది. రేడియేటర్లు లేదా స్టవ్స్ దగ్గర ఇన్సులిన్ ఉంచవద్దు. ఇంకా ఎక్కువగా, ఇన్సులిన్ ప్రత్యక్ష సూర్యకాంతిలో నిల్వ చేయకూడదు, ఎందుకంటే దాని కార్యాచరణ పదుల రెట్లు తగ్గుతుంది.
ఇన్సులిన్ దెబ్బతిన్నట్లయితే:
1. గడ్డకట్టడానికి లేదా వేడి చేయడానికి గురైంది,
2. దాని రంగును మార్చారు (సూర్యరశ్మి ప్రభావంతో, ఇన్సులిన్ తాన్ రంగును పొందుతుంది)
3. ద్రావణం మేఘావృతమైంది లేదా స్వల్ప-నటన ఇన్సులిన్లో రేకులు కనిపించినట్లయితే, దానిలో అవపాతం కనిపించింది,
4. గందరగోళాన్ని చేస్తున్నప్పుడు, ఇన్సులిన్ యొక్క సస్పెన్షన్ ఒక సజాతీయ మిశ్రమాన్ని ఏర్పరచకపోతే మరియు ముద్దలు (ఫైబర్స్) దానిలో ఉంటాయి.
1.3 ఇన్సులిన్ పరిపాలన కోసం పథకాలు
I. ఇన్సులిన్ (ఇన్సులిన్ మిశ్రమాలు) యొక్క డబుల్ అడ్మినిస్ట్రేషన్ యొక్క నియమావళి. విద్యార్థులకు మరియు పని చేసే రోగులకు సౌకర్యంగా ఉంటుంది. ఉదయం మరియు సాయంత్రం (అల్పాహారం మరియు రాత్రి భోజనానికి ముందు), స్వల్ప-నటన ఇన్సులిన్లను మీడియం లేదా దీర్ఘ-పని చేసే ఇన్సులిన్లతో కలిపి నిర్వహిస్తారు. అదే సమయంలో, మొత్తం రోజువారీ మోతాదులో 2/3 ఉదయం మరియు సాయంత్రం 1/3, లెక్కించిన ప్రతి మోతాదులో 1/3 స్వల్ప-పని ఇన్సులిన్, మరియు 2/3 పొడిగించబడింది, రోజువారీ మోతాదు 0.7 PIECES ఆధారంగా లెక్కించబడుతుంది, కొత్తగా నిర్ధారణ అయిన డయాబెటిస్ మెల్లిటస్తో - సైద్ధాంతిక బరువు 1 కిలోకు 0.5 PIECES).
II. రోజుకు ఇన్సులిన్ ఇంజెక్షన్లతో.
విందు నుండి మీడియం వ్యవధి యొక్క రెండవ ఇన్సులిన్ ఇంజెక్షన్ రాత్రి (21 లేదా 22 గంటలకు), అలాగే అధిక స్థాయిలో ఉపవాసం గ్లైసెమియా (ఉదయం 6 - 8 గంటలకు) బదిలీ చేయబడుతుంది.
III. ఇంటెన్సివ్ బేసిక్ - బోలస్ థెరపీ అత్యంత సరైనదిగా పరిగణించబడుతుంది. ఈ సందర్భంలో, రోజువారీ మోతాదులో 1/3 కి సమానమైన మోతాదులో అల్పాహారం ముందు లాంగ్-యాక్టింగ్ ఇన్సులిన్ ఇవ్వబడుతుంది, మిగిలిన 2/3 రోజువారీ మోతాదు స్వల్ప-నటన ఇన్సులిన్ రూపంలో ఇవ్వబడుతుంది (ఇది అల్పాహారం, భోజనం మరియు విందు ముందు 3: 2: 1 నిష్పత్తిలో పంపిణీ చేయబడుతుంది).
అధ్యాయం 2. ఇన్సులిన్ ఇంజెక్షన్ యొక్క పనితీరు యొక్క విధానం
2.1 సిరంజి మరియు పెన్ సిరంజిని ఉపయోగించి ఇన్సులిన్ ప్రవేశపెట్టడానికి అల్గోరిథం
ఇన్సులిన్ (ప్యాంక్రియాటిక్ హార్మోన్) యొక్క ఇంజెక్షన్లను ఇన్సులిన్-ఆధారిత రకం డయాబెటిస్ ఉన్న వైద్యుడు సూచిస్తారు. ఇన్సులిన్ మోతాదులను యూనిట్ ఆఫ్ యాక్షన్ (UNITS) లో కొలుస్తారు. ప్యాకేజీపై cm షధం యొక్క 1 సెం 3 లో ఉన్న యూనిట్ల సంఖ్యను సూచించండి. ఇన్సులిన్ సన్నాహాలు ఏకాగ్రతలో భిన్నంగా ఉంటాయి - 1 మి.లీలో 40 PIECES మరియు 1 ml లో 100 PIECES.
పరిపాలనకు ముందు, మోతాదు లోపాలు తీవ్రమైన సమస్యలకు దారితీయవచ్చు కాబట్టి, సీసాలోని లేబుల్ మరియు ప్రత్యేక ఇన్సులిన్ సిరంజి యొక్క లేబులింగ్ను జాగ్రత్తగా చదవడం అవసరం.
- ఇంజెక్షన్ కోసం మీకు కావలసిన ప్రతిదీ,
- సూదితో ఇన్సులిన్ సిరంజి,
- ఇన్సులిన్తో బాటిల్.
1. చేతులకు చికిత్స చేయండి, శుభ్రమైన చేతి తొడుగులు ఉంచండి.
2. సీసాపై ఉన్న లేబుల్ మరియు సిరంజి లేబుల్ను జాగ్రత్తగా సమీక్షించండి. సిరంజి యొక్క ఒక విభాగంలో ఒక నిర్దిష్ట ఏకాగ్రత యొక్క ఇన్సులిన్ ఎన్ని యూనిట్లు ఉన్నాయో నిర్ణయించండి.
3. ఇన్సులిన్ యొక్క సీసాను సిద్ధం చేయండి - drug షధాన్ని కదిలించడానికి, టోపీ మరియు రబ్బరు స్టాపర్కు చికిత్స చేయడానికి జాగ్రత్తగా మీ చేతుల్లోకి చుట్టండి.
4. సిరంజిలోకి గాలిని గీయండి, దాని మొత్తం ఇన్సులిన్ యొక్క మోతాదు మొత్తానికి సమానంగా ఉండాలి.
5. సూది నుండి టోపీని తీసివేసి, కార్క్ ద్వారా సీసాలోకి చొప్పించండి (సీసా టేబుల్ మీద ఉంది).
6. సిరంజి ప్లంగర్ నొక్కండి మరియు గాలిలోకి గాలిని ఇంజెక్ట్ చేయండి, ఇది ఇన్సులిన్ సిరంజిలోకి సులభంగా ప్రవేశించడానికి అనుమతిస్తుంది.
7. బాటిల్ను తలక్రిందులుగా ఎత్తి, సూచించిన మోతాదు కంటే 2-4 యూనిట్ల సిరంజిలోకి ఇన్సులిన్ గీయండి.
8. సిరంజి మరియు బాటిల్ను నిలువుగా పట్టుకోవడం, పిస్టన్ను శాంతముగా నొక్కండి, గాలిని తొలగించండి, మీ డాక్టర్ సూచించిన ఖచ్చితమైన మోతాదును సిరంజిలో ఉంచండి.
9. క్రిమినాశక మందుతో పత్తి బంతితో ఇంజెక్షన్ సైట్ను రెండుసార్లు చికిత్స చేయండి. ఇంజెక్షన్ సైట్ను పొడి బంతితో ఆరబెట్టండి.
10. సూది రక్తనాళంలోకి ప్రవేశించిందో లేదో తనిఖీ చేసిన తర్వాత రోగికి సబ్కటానియస్ ఇన్సులిన్ (పెద్ద మోతాదు - ఇంట్రామస్కులర్లీ) ను నమోదు చేయండి. మీ బొటనవేలు మరియు చూపుడు వేలు ఉపయోగించి, చర్మాన్ని మడవండి.
ఉపరితలం లంబంగా లేదా 45 డిగ్రీల కోణంలో చర్మం మడత యొక్క బేస్ వద్ద సూదిని చొప్పించండి. క్రీజ్ (!) ను విడుదల చేయకుండా, సిరంజి ప్లంగర్ను అన్ని రకాలుగా నొక్కండి. 10-15 సెకన్లు వేచి ఉండి, ఆపై సూదిని తొలగించండి.
11. ఉపయోగించిన వస్తువులను నిర్వహించండి.
సిరంజి పెన్ను ఉపయోగించి ఇన్సులిన్ పరిచయం కోసం అల్గోరిథం:
1. సిరంజి పెన్ను సిద్ధం చేయండి.
2. మీరు ఎన్పిహెచ్-ఇన్సులిన్లోకి ప్రవేశించాల్సిన అవసరం ఉంటే, దానిని బాగా కలపాలి (ద్రావణం ఏకరీతిగా మేఘావృతమయ్యే వరకు మీ మోచేయిని మోచేయి వద్ద 10 సార్లు సిరంజి పెన్తో వంచు).
3. మోతాదు తీసుకునే ముందు, ప్రతి ఇంజెక్షన్తో 1-2 యూనిట్ల ఇన్సులిన్ను గాలిలోకి విడుదల చేయాలని సిఫార్సు చేయబడింది.
4. డయల్ ఉపయోగించి, కేస్ విండోలో అవసరమైన మోతాదును సెట్ చేయండి.
5. మీరు ఇన్సులిన్ ఇంజెక్ట్ చేసే ప్రదేశం చర్మంపై ఉంచండి. మద్యంతో తుడవడం ఇంజెక్షన్ సైట్ అవసరం లేదు. చర్మాన్ని మడవడానికి మీ బొటనవేలు మరియు చూపుడు వేలు ఉపయోగించండి.
6. చర్మం మడత యొక్క బేస్ వద్ద ఉపరితలం లంబంగా లేదా 45 డిగ్రీల కోణంలో సూదిని చొప్పించండి. క్రీజ్ (!) ను విడుదల చేయకుండా, సిరంజి ప్లంగర్ను అన్ని రకాలుగా నొక్కండి.
7. ఇన్సులిన్ ఇచ్చిన కొన్ని సెకన్ల తర్వాత సూదిని తొలగించండి (10 వరకు లెక్కించవచ్చు).
2.2 ఇన్సులిన్ ఇంజెక్షన్ తర్వాత సమస్యలు
1. ఇన్సులిన్ నిరోధకత - శరీరం యొక్క అవసరమైన శారీరక అవసరాలకు ప్రతిస్పందనగా దాని చక్కెర-తగ్గించే ప్రభావం బలహీనపడటం ఫలితంగా ఇన్సులిన్ మోతాదు పెరుగుదల లక్షణం.
తీవ్రత ప్రకారం, ఇన్సులిన్ నిరోధకత ఇలా విభజించబడింది:
- కాంతి (రోజుకు 80-120 U యొక్క ఇన్సులిన్ మోతాదు),
- సగటు (రోజుకు 200 PIECES వరకు ఇన్సులిన్ మోతాదు),
- తీవ్రమైన (రోజుకు 200 యూనిట్ల కంటే ఎక్కువ ఇన్సులిన్ మోతాదు).
ఇన్సులిన్ నిరోధకత సాపేక్ష మరియు సంపూర్ణమైనది.
సాపేక్ష ఇన్సులిన్ నిరోధకత ఇన్సులిన్ చికిత్స మరియు ఆహారం సరిపోకపోవడం వల్ల ఇన్సులిన్ డిమాండ్ పెరుగుతుందని అర్థం. ఈ సందర్భంలో ఇన్సులిన్ మోతాదు, ఒక నియమం ప్రకారం, రోజుకు 100 PIECES మించదు.
సంపూర్ణ ఇన్సులిన్ నిరోధకత క్రింది కారణాల వల్ల కావచ్చు:
- ఇన్సులిన్ చర్యకు ఇన్సులిన్-ఆధారిత కణజాల కణ గ్రాహకాల యొక్క సున్నితత్వం లేకపోవడం లేదా తగ్గడం,
- ఐలెట్ ఉత్పరివర్తన (క్రియారహితం) యొక్క ఉత్పత్తి-కణాలు.
- ఇన్సులిన్ గ్రాహకాలకు ప్రతిరోధకాలు కనిపించడం,
- అనేక వ్యాధులలో కాలేయ పనితీరు బలహీనపడింది,
ఏదైనా అంటు మరియు తాపజనక ప్రక్రియ అభివృద్ధిలో ప్రోటీయోలైటిక్ ఎంజైమ్ల ద్వారా ఇన్సులిన్ నాశనం,
- వ్యతిరేక హార్మోన్ల ఉత్పత్తి పెరిగింది - కార్టికోట్రోపిన్, గ్రోత్ హార్మోన్, గ్లూకోగాన్, మొదలైనవి.
- అధిక శరీర బరువు (ప్రధానంగా ఆండ్రాయిడ్ (ఉదర) రకం es బకాయం,
- తగినంతగా శుద్ధి చేయబడిన ఇన్సులిన్ సన్నాహాల ఉపయోగం,
- అలెర్జీ ప్రతిచర్యల ఉనికి.
ఇన్సులిన్ నిరోధకత అభివృద్ధి చెందకుండా ఉండటానికి, ఆహార అలెర్జీ కారకాలను ఆహారం నుండి మినహాయించడం అవసరం, రోగులు ఆహారం మరియు మోటారు కార్యకలాపాలకు కట్టుబడి ఉండటం, సంక్రమణ యొక్క సంపూర్ణ పారిశుధ్యం.
ఇన్సులిన్ నిరోధకత చికిత్స కోసం, రోగిని మోనోకంపొనెంట్ లేదా హ్యూమన్ షార్ట్-యాక్టింగ్ .షధాలతో తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క నియమావళికి బదిలీ చేయడం అవసరం. ఈ ప్రయోజనం కోసం, మీరు ఇన్సులిన్ మైక్రోడోజర్లు లేదా "బయోస్టేటర్" ("కృత్రిమ ప్యాంక్రియాస్") అనే ఉపకరణాన్ని ఉపయోగించవచ్చు. అదనంగా, రోజువారీ మోతాదులో కొంత భాగాన్ని ఇంట్రావీనస్గా నిర్వహించవచ్చు, ఇది ఇన్సులిన్ యాంటీబాడీస్ ప్రసరించే సంఖ్యను త్వరగా బంధించడానికి మరియు తగ్గించడానికి మిమ్మల్ని అనుమతిస్తుంది. కాలేయ పనితీరును సాధారణీకరించడం కూడా ఇన్సులిన్ నిరోధకత తగ్గడానికి దోహదం చేస్తుంది.
హిమోసోర్ప్షన్, పెరిటోనియల్ డయాలసిస్, ఇన్సులిన్తో పాటు చిన్న మోతాదులో గ్లూకోకార్టికాయిడ్ల పరిచయం, ఇమ్యునోమోడ్యులేటర్ల నియామకం ఇన్సులిన్ నిరోధకతను తొలగించడానికి ఉపయోగపడుతుంది.
2. ఇన్సులిన్ యొక్క అలెర్జీ చాలా తరచుగా ఇన్సులిన్ సన్నాహాలలో యాంటిజెనిక్ చర్యతో ప్రోటీన్ మలినాలను కలిగి ఉండటం వల్ల వస్తుంది. మోనోకంపొనెంట్ మరియు హ్యూమన్ ఇన్సులిన్ సన్నాహాలను ఆచరణలో ప్రవేశపెట్టడంతో, వాటిని స్వీకరించే రోగులలో అలెర్జీ ప్రతిచర్యల యొక్క ఫ్రీక్వెన్సీ గణనీయంగా తగ్గింది.
ఇన్సులిన్కు స్థానిక (స్థానిక) మరియు సాధారణ (సాధారణీకరించిన) అలెర్జీ ప్రతిచర్యలు ఉన్నాయి.
ఇన్సులిన్ పరిపాలనకు స్థానిక చర్మ ప్రతిచర్యలలో, ఈ క్రిందివి వేరు చేయబడతాయి:
1.ఇన్సులిన్ యొక్క పరిపాలన తర్వాత వెంటనే ఒక రకమైన ప్రతిచర్య అభివృద్ధి చెందుతుంది మరియు ఇంజెక్షన్ సైట్ వద్ద ఎరిథెమా, బర్నింగ్, వాపు మరియు చర్మాన్ని క్రమంగా బిగించడం ద్వారా వ్యక్తమవుతుంది. ఈ దృగ్విషయాలు తరువాతి 6-8 గంటలలో తీవ్రమవుతాయి మరియు చాలా రోజులు కొనసాగుతాయి. ఇన్సులిన్ పరిపాలనకు స్థానిక అలెర్జీ ప్రతిచర్య యొక్క అత్యంత సాధారణ రూపం ఇది.
2. కొన్నిసార్లు, ఇన్సులిన్ యొక్క ఇంట్రాడెర్మల్ పరిపాలనతో, స్థానిక అనాఫిలాక్సిస్ (ఆర్థస్ దృగ్విషయం) అని పిలవబడే అభివృద్ధి సాధ్యమవుతుంది, 1-8 గంటల తర్వాత ఇంజెక్షన్ సైట్ వద్ద ఎడెమా మరియు చర్మం యొక్క తీవ్రమైన హైపెరెమియా కనిపించినప్పుడు. తరువాతి కొద్ది గంటలలో, వాపు పెరుగుతుంది, తాపజనక దృష్టి దట్టంగా మారుతుంది, ఈ ప్రాంతంలో చర్మం నలుపు-ఎరుపు రంగును పొందుతుంది. బయాప్సీ పదార్థం యొక్క హిస్టోలాజికల్ పరీక్షలో ఎక్సూడేటివ్-హెమోరేజిక్ ఇన్ఫ్లమేషన్ తెలుస్తుంది. ఇన్సులిన్ యొక్క చిన్న మోతాదుతో, రివర్స్ అభివృద్ధి కొన్ని గంటల్లో ప్రారంభమవుతుంది, మరియు పెద్ద మోతాదుతో, ఒక రోజు లేదా అంతకంటే ఎక్కువ తరువాత, దృష్టి నెక్రోసిస్కు లోనవుతుంది, తరువాత మచ్చలు ఏర్పడతాయి. ఈ రకమైన తప్పుడు ఇన్సులిన్ హైపర్సెన్సిటివిటీ చాలా అరుదు.
3. ఇంజెక్షన్ సైట్ వద్ద ఎరిథెమా, వాపు, దహనం మరియు చర్మం బిగుతుతో ఇన్సులిన్ ఇంజెక్ట్ చేసిన 6-12 గంటల తరువాత స్థానిక ఆలస్యం-రకం ప్రతిచర్య వైద్యపరంగా వ్యక్తమవుతుంది, 24-48 గంటల తర్వాత గరిష్టంగా చేరుకుంటుంది. చొరబాటు యొక్క సెల్ ఆధారం లింఫోసైట్లు, మోనోసైట్లు మరియు మాక్రోఫేజెస్.
తక్షణ రకం మరియు ఆర్థస్ దృగ్విషయం యొక్క అలెర్జీ ప్రతిచర్యలు హ్యూమల్ రోగనిరోధక శక్తి ద్వారా మధ్యవర్తిత్వం చెందుతాయి, అవి JgE మరియు JgG తరగతుల ప్రతిరోధకాలను ప్రసరిస్తాయి. నెమ్మదిగా-రకం హైపర్సెన్సిటివిటీ ప్రవేశపెట్టిన యాంటిజెన్ కోసం అధిక స్థాయి విశిష్టతతో ఉంటుంది. ఈ రకమైన అలెర్జీ ప్రతిచర్య రక్తంలో ప్రసరించే ప్రతిరోధకాలతో సంబంధం కలిగి ఉండదు, కానీ సెల్యులార్ రోగనిరోధక శక్తి యొక్క క్రియాశీలత ద్వారా మధ్యవర్తిత్వం చెందుతుంది.
సాధారణ ప్రతిచర్యలు ఉర్టిరియా, క్విన్కే యొక్క యాంజియోడెమా, బ్రోంకోస్పాస్మ్, జీర్ణశయాంతర ప్రేగులు, పాలియార్త్రాల్జియా, థ్రోంబోసైటోపెనిక్ పర్పురా, ఇసినోఫిలియా, వాపు శోషరస కణుపులు మరియు అత్యంత తీవ్రమైన సందర్భాల్లో, అనాఫిలాక్టిక్ షాక్ ద్వారా వ్యక్తీకరించబడతాయి.
ఇన్సులిన్కు దైహిక సాధారణీకరించిన అలెర్జీల అభివృద్ధి యొక్క వ్యాధికారకంలో, ప్రధాన పాత్ర కారకాలు అని పిలవబడే వాటికి చెందినది - క్లాస్ E ఇమ్యునోగ్లోబులిన్ యాంటీబాడీస్ ఇన్సులిన్కు.
ఇన్సులిన్కు అలెర్జీ ప్రతిచర్యల చికిత్స:
- పోర్సిన్ లేదా హ్యూమన్ ఇన్సులిన్ యొక్క ఒకే భాగం యొక్క నియామకం,
- డీసెన్సిటైజింగ్ drugs షధాల నియామకం (ఫెన్కరోల్, డిఫెన్హైడ్రామైన్, పైపోల్ఫెన్, సుప్రాస్టిన్, టావెగిల్, క్లారిథిన్, మొదలైనవి),
- ఇన్సులిన్ యొక్క మైక్రోడోజ్లతో హైడ్రోకార్టిసోన్ పరిచయం (హైడ్రోకార్టిసోన్ 1 మి.గ్రా కంటే తక్కువ),
- తీవ్రమైన సందర్భాల్లో ప్రిడ్నిసోన్ నియామకం,
- స్థానిక అలెర్జీ ప్రతిచర్యలు ఎక్కువ కాలం కొనసాగకపోతే, ఒక నిర్దిష్ట డీసెన్సిటైజేషన్ జరుగుతుంది, ఇది ఇన్సులిన్ కరిగే వరుసగా సబ్కటానియస్ ఇంజెక్షన్లను 0.1 మి.లీ ఐసోటోనిక్ సోడియం క్లోరైడ్ ద్రావణంలో ఏకాగ్రతలో పెంచుతుంది (0.001 PIECES, 0.002 PIECES, 0.004 PIECES, 0.01 PIECES, 30 నిమిషాల వ్యవధిలో 0.02 PIECES, 0.04 PIECES, 0.1 PIECES, 0.2 PIECES, 0.5 PIECES, 1 PIECES). ఇన్సులిన్ యొక్క మోతాదుకు స్థానిక లేదా సాధారణీకరించిన ప్రతిచర్య సంభవిస్తే, హార్మోన్ల యొక్క తదుపరి మోతాదు తగ్గుతుంది.
3. లిపోడిస్ట్రోఫీ అనేది ఇన్సులిన్ యొక్క ఇంజెక్షన్ సైట్ వద్ద సబ్కటానియస్ కణజాలంలో సంభవించే లిపోజెనిసిస్ మరియు లిపోలిసిస్ యొక్క ఫోకల్ ఉల్లంఘన. లిపోఆట్రోఫీ చాలా తరచుగా గమనించబడుతుంది, అనగా, డిప్రెషన్ లేదా ఫోసా రూపంలో సబ్కటానియస్ కణజాలంలో గణనీయమైన తగ్గింపు, దీని వ్యాసం కొన్ని సందర్భాల్లో 10 సెం.మీ కంటే ఎక్కువగా ఉంటుంది. లిపోమాటోసిస్ను గుర్తుచేసే అదనపు సబ్కటానియస్ కొవ్వు కణజాలం ఏర్పడటం చాలా తక్కువ సాధారణం.
లిపోడిస్ట్రోఫీ యొక్క వ్యాధికారకంలో ముఖ్యమైన ప్రాముఖ్యత కణజాలాలకు మరియు పరిధీయ నరాల శాఖలకు యాంత్రిక, ఉష్ణ మరియు భౌతిక రసాయన ఏజెంట్ల ద్వారా దీర్ఘకాలిక గాయం ఇవ్వబడుతుంది. లిపోడైస్ట్రోఫీ యొక్క వ్యాధికారకంలో ఒక నిర్దిష్ట పాత్ర ఇన్సులిన్కు స్థానిక అలెర్జీ ప్రతిచర్య అభివృద్ధికి కేటాయించబడుతుంది మరియు లిపోఆట్రోఫీని ఇన్సులిన్ పరిపాలన స్థలం నుండి, తరువాత స్వయం ప్రతిరక్షక ప్రక్రియలకు గమనించవచ్చు.
లిపోడిస్ట్రోఫీ అభివృద్ధిని నివారించడానికి, ఈ క్రింది నియమాలను పాటించాలి:
- ఇన్సులిన్ యొక్క ప్రత్యామ్నాయ ఇంజెక్షన్ సైట్లు తరచుగా మరియు ఒక నిర్దిష్ట నమూనా ప్రకారం నమోదు చేయండి,
- తరువాతి ఇంజెక్షన్ మునుపటి నుండి సాధ్యమైనంతవరకు జరుగుతుంది,
- ఇన్సులిన్ ఇంజెక్ట్ చేయడానికి ముందు, శరీర ఉష్ణోగ్రతకు వేడెక్కడానికి 5-10 నిమిషాలు మీ చేతిలో ఉంచాలి (రిఫ్రిజిరేటర్ నుండి తొలగించిన వెంటనే మీరు ఇన్సులిన్ ఇవ్వకూడదు!),
- చర్మాన్ని ఆల్కహాల్తో చికిత్స చేసిన తరువాత, కొంతసేపు వేచి ఉండటం అవసరం, తద్వారా ఇది చర్మం కింద పడకుండా నిరోధించడానికి పూర్తిగా ఆవిరైపోతుంది,
- ఇన్సులిన్ వాడటానికి, పదునైన సూదులు మాత్రమే వాడండి,
- ఇంజెక్షన్ తరువాత, ఇన్సులిన్ యొక్క ఇంజెక్షన్ సైట్ను కొద్దిగా మసాజ్ చేయడం అవసరం, మరియు వీలైతే, వేడిని వర్తించండి.
లిపోడిస్ట్రోఫీ చికిత్సలో, మొదట, రోగికి ఇన్సులిన్ థెరపీ యొక్క సాంకేతికతను నేర్పించడంలో, తరువాత మోనోకంపొనెంట్ పోర్సిన్ లేదా హ్యూమన్ ఇన్సులిన్ నియామకంలో ఉంటుంది. లిపోడిస్ట్రోఫీ యొక్క జోన్ను చిప్పింగ్ చికిత్స కోసం వి.వి.టలాంటోవ్ సూచించారు, అనగా, ఆరోగ్యకరమైన కణజాలం మరియు లిపోడిస్ట్రోఫీ యొక్క సరిహద్దు వద్ద ఇన్సులిన్-నోవోకైన్ మిశ్రమాన్ని ప్రవేశపెట్టాలని సూచించారు: ఇన్సులిన్ యొక్క చికిత్సా మోతాదుకు సమానమైన మొత్తంలో నోవోకైన్ యొక్క 0.5% ద్రావణాన్ని కలిపి ప్రతి 2-3 సార్లు ఒకసారి ఇంజెక్ట్ చేస్తారు. రోజు యొక్క. చికిత్స, నియమం ప్రకారం, చికిత్స ప్రారంభమైనప్పటి నుండి 2-3 వారాల నుండి 3-4 నెలల వరకు సంభవిస్తుంది.
అధ్యాయం 3. ఇన్సులిన్ థెరపీ యొక్క డయాబెటిస్ నిబంధనలతో రోగులను బోధించడంలో వైద్య స్క్ర యొక్క పాత్ర
రోగులకు అవగాహన కల్పించడంలో నర్సు పాత్ర కీలకం. ఇటీవల, డయాబెటిస్ ఉన్న రోగుల పాఠశాలలు విస్తృతంగా ఉపయోగించబడుతున్నాయి. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు స్వీయ నియంత్రణ పద్ధతి, నిర్దిష్ట జీవన పరిస్థితులకు చికిత్సను అనుసరించడం మరియు వ్యాధి యొక్క తీవ్రమైన మరియు దీర్ఘకాలిక సమస్యలను నివారించడం ద్వారా పాఠశాల యొక్క ప్రధాన లక్ష్యం.
తరగతి గదిలో, వైద్యుడు సైద్ధాంతిక సమాచారాన్ని ఇస్తాడు, మరియు నర్సు, అందుబాటులో ఉన్న భాషలో, రోగికి సిఫారసులను ఇస్తాడు మరియు సైద్ధాంతిక జ్ఞానాన్ని ఆచరణాత్మక నైపుణ్యాలకు అనువదించడానికి వారికి సహాయపడుతుంది. అలాగే, ఆమె స్థాయిలో ఒక నర్సు చికిత్స యొక్క వ్యూహం మరియు వ్యూహాలను నిర్ణయిస్తుంది మరియు రోగులు వారి స్వంత ప్రణాళికలు మరియు లక్ష్యాలను అభివృద్ధి చేయడంలో సహాయపడుతుంది.
డయాబెటిస్ ఎడ్యుకేషన్ స్కూల్ పేషెంట్ ప్రోగ్రాం యొక్క లక్ష్యాలు:
1. వ్యాధి అభివృద్ధికి గల కారణాలు మరియు దాని సమస్యలను వివరించండి.
2. చికిత్స యొక్క సూత్రాలను నిర్దేశించండి, సాధారణ ప్రాథమిక నియమాలతో ప్రారంభించి, చికిత్స మరియు పరిశీలన కోసం క్రమంగా సిఫారసులను విస్తరించడం, వ్యాధి యొక్క స్వతంత్ర నియంత్రణ కోసం రోగులను సిద్ధం చేయడం.
3. సరైన పోషకాహారం మరియు జీవనశైలి మార్పులకు రోగులకు వివరణాత్మక సిఫార్సులను అందించండి.
4. రోగులకు సాహిత్యం అందించండి.
చాలా తరచుగా, తరగతులు ఇంటరాక్టివ్ సెమినార్ల రూపంలో జరుగుతాయి, ఇక్కడ నర్సు మరియు రోగులు ఒకరితో ఒకరు చురుకుగా సంభాషిస్తారు, ప్రతి ఒక్కరి సమస్యలను చర్చిస్తారు.
డయాబెటిస్ ఎడ్యుకేషన్ ప్రోగ్రామ్ ప్లాన్:
పాఠం 1. డయాబెటిస్ అంటే ఏమిటి? గ్లైసెమియా యొక్క స్వీయ నియంత్రణ.
పాఠం 2. టైప్ 1 మరియు టైప్ 2 డయాబెటిస్కు పోషకాహారం. (అనుబంధం 1).
పాఠం 3. మధుమేహం యొక్క చివరి మరియు తీవ్రమైన సమస్యలు.
పాఠం 4. ఇన్సులిన్ చికిత్స.
పాఠం 5. డయాబెటిస్ యొక్క స్వీయ పర్యవేక్షణ.
రోగులకు మరియు వారి దగ్గరి బంధువులకు డయాబెటిస్ పాఠశాల చాలా ముఖ్యమైనది, ఎందుకంటే ఇక్కడ ఒక వ్యక్తి స్వీయ నియంత్రణ నేర్చుకుంటాడు: ఇంట్లో రక్త కూర్పులో చక్కెర నిష్పత్తిని స్వతంత్రంగా నిర్ణయించడంతో పాటు, చికిత్స అందుకున్న సూచికల ఆధారంగా చక్కెర పరిమాణాన్ని మార్చగల నైపుణ్యాలు కూడా. ఈ రోజు, డయాబెటిస్ ఉన్న రోగుల పాఠశాల ఆరోగ్య స్థితి యొక్క తీవ్రతను నివారించడంలో మరియు నివారించడంలో ప్రధాన లింక్.
వైద్య సాహిత్యాన్ని అధ్యయనం చేసిన తరువాత, డయాబెటిస్ తీవ్రమైన అనారోగ్యం అని చెప్పవచ్చు, దీనికి ప్రధాన లక్షణం రక్తంలో చక్కెర పెరుగుదల. అతన్ని నయం చేయడం ఇప్పటికీ అసాధ్యం. కానీ ఇన్సులిన్ థెరపీ సహాయంతో రోగి జీవితాన్ని విస్తరించడానికి మరియు మద్దతు ఇవ్వడానికి అవకాశం ఉంది.
డయాబెటిస్ చికిత్సలో ఇన్సులిన్ థెరపీ ఒక ముఖ్యమైన భాగం, ఇది ఆరోగ్యాన్ని మెరుగుపరచడానికి మరియు డయాబెటిస్తో బాధపడుతున్న రోగి యొక్క జీవితాన్ని కాపాడటానికి సహాయపడుతుంది. చాలా మంది రోగులు ఇన్సులిన్ థెరపీలో సుదీర్ఘ-చర్య ఇన్సులిన్ పెన్నును ఇష్టపడతారు, ఎందుకంటే ఇది సౌకర్యవంతంగా, ఆచరణాత్మకంగా మరియు బాధాకరంగా ఉండదు.
డయాబెటిస్ను నియంత్రించడానికి మరియు చికిత్స చేయడానికి సమర్థవంతమైన పద్ధతులు అభివృద్ధి చేయబడ్డాయి, ఈ సందర్భంలో దిశలలో ఒకటి స్కూల్ ఆఫ్ డయాబెటిస్ యొక్క పని యొక్క సంస్థ.
డయాబెటిస్ ఉన్నవారి విద్య, స్వీయ నియంత్రణ పద్ధతులు, వారి వ్యాధి యొక్క "నిర్వహణ" అనేది సమస్యలను మరియు మరింత వైకల్యాన్ని నివారించడానికి డయాబెటిస్ ఉన్న రోగుల సంరక్షణ నాణ్యతను మెరుగుపరచడానికి ఒక ముఖ్యమైన మరియు నిజమైన అంశం.
1. అమేటోవ్ A.S., డెమిడోవా T.Yu. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల విద్య. - ఎం., 2010 .-- 241 పే.
2. ఒసిపోవా ఎన్ .. తారాసోవా I. రోగి యొక్క విద్య // నర్సింగ్, 2003, నం 3.
3. రష్యన్ ఫెడరేషన్ యొక్క ఆరోగ్య మంత్రిత్వ శాఖ యొక్క ఉత్తర్వు 05.06.1997, నం. 137 "డయాబెటిస్ ఉన్న రోగుల విద్య కోసం పాఠశాలలకు ఏకీకృత కార్యక్రమాలు మరియు దృశ్య సహాయాలపై." యాక్సెస్ మోడ్: http://www.lawmix.ru/med/15583.
4. యెషెంకో V.A., గోల్డ్బెర్గ్ E.D., బోవ్ V.D. డయాబెటిస్ మెల్లిటస్. టామ్స్క్, 1993. ఫ్రమ్ 85-91. డయాబెటిస్ మెల్లిటస్ - ఎండోక్రినాలజీ - ఎన్సైక్లోపీడియా.
5. క్న్యాజేవ్ యు.ఎ., నిక్బర్గ్ II. డయాబెటిస్ మెల్లిటస్. - ఎం .: మెడిసిన్, 2009.
6. వాట్కిన్స్ పి. జె. డయాబెటిస్ మెల్లిటస్. - ఎం .: బినోమ్, 2006.
చికిత్సా పోషణ యొక్క సూత్రాలు.
ఆహారం శారీరకంగా సమర్థంగా ఉండాలి:
ఆహారంలో శక్తి మొత్తం రోగి యొక్క శక్తి అవసరాలకు సమానంగా ఉండాలి. ప్రోటీన్, కొవ్వు, కార్బోహైడ్రేట్ల మొత్తాన్ని సమతుల్యం చేయాలి. పగటిపూట తినడం - 5-6 సార్లు.
డయాబెటిస్ ఉన్న అధిక బరువు ఉన్న రోగులకు, సంపూర్ణత యొక్క అనుభూతిని పెంచడానికి, మీరు తాజా మరియు సౌర్క్క్రాట్, పాలకూర, బచ్చలికూర, గ్రీన్ బఠానీలు, దోసకాయలు, టమోటాలు వంటి కూరగాయలను ఆహారంలో చేర్చాలి. డయాబెటిస్లో గణనీయంగా బాధపడే కాలేయ పనితీరును మెరుగుపరచడానికి, లిపోట్రోపిక్ కారకాలు (కాటేజ్ చీజ్, సోయా, వోట్మీల్, మొదలైనవి) కలిగిన ఉత్పత్తులను ఆహారంలో ప్రవేశపెట్టడం అవసరం, అలాగే ఆహారంలో మాంసం, చేప రసం మరియు వేయించిన ఆహారాన్ని పరిమితం చేయాలి.
డయాబెటిస్ ఉన్న రోగులకు ఆహారం కోసం అనేక ఎంపికలు ఉన్నాయి, కానీ దాదాపు ఇంట్లో మీరు ఒకదాన్ని (డైట్ 9) ఉపయోగించవచ్చు, ఇది ఏదైనా రోగి చికిత్సకు సులభంగా అనుగుణంగా ఉంటుంది, వ్యక్తిగత వంటకాలు లేదా ఉత్పత్తులను మినహాయించి లేదా జోడించవచ్చు.
ఆహారాన్ని చేర్చడానికి అనుమతి ఉంది:
-బ్రెడ్ మరియు బేకరీ ఉత్పత్తులు - ప్రధానంగా బ్రౌన్ బ్రెడ్ (రోజుకు 200-350 గ్రాములు, ఒక వైద్యుడు నిర్దేశించినట్లు).
కూరగాయల ఉడకబెట్టిన పులుసుపై, బలహీనమైన మాంసం మరియు చేపల ఉడకబెట్టిన పులుసుపై తక్కువ మొత్తంలో కూరగాయలు (వారానికి 1-2 సార్లు).
- మాంసం మరియు పౌల్ట్రీ (గొడ్డు మాంసం, దూడ మాంసం, సన్నని పంది మాంసం, టర్కీ, ఉడికించిన లేదా ఆస్పిక్ కుందేలు) నుండి వంటకాలు.
- చేపల నుండి వంటకాలు, ప్రధానంగా జిడ్డు లేనివి (పైక్ పెర్చ్, కాడ్, పైక్, కుంకుమ కాడ్, కార్ప్, మొదలైనవి ఉడికించిన లేదా ఆస్పిక్ రూపంలో).
- ఉడికించిన, ముడి మరియు కాల్చిన రూపంలో కూరగాయలు (ఆకుకూరలు, క్యాబేజీ (తెలుపు, కాలీఫ్లవర్), సలాడ్, రుటాబాగా, ముల్లంగి, దోసకాయలు, గుమ్మడికాయ, బంగాళాదుంపలు, దుంపలు, క్యారెట్లు) నుండి వంటకాలు మరియు సైడ్ డిష్లు.
- తృణధాన్యాలు, చిక్కుళ్ళు, పాస్తా (పరిమిత పరిమాణంలో, అప్పుడప్పుడు, ఆహారంలో రొట్టె మొత్తాన్ని తగ్గించేటప్పుడు) నుండి వంటకాలు మరియు సైడ్ డిష్లు.
- గుడ్ల నుండి వంటకాలు (ఆమ్లెట్ లేదా మృదువైన ఉడికించిన రూపంలో రోజుకు 2 ముక్కలు మించకూడదు, అలాగే ఇతర వంటకాలకు జోడించడం కోసం).
- పుల్లని మరియు తీపి మరియు పుల్లని రకాలు పండ్లు మరియు బెర్రీలు (అంటోనోవ్ ఆపిల్, నిమ్మకాయలు, నారింజ, ఎర్ర ఎండు ద్రాక్ష, క్రాన్బెర్రీస్ మరియు ఇతరులు) ముడి రూపంలో రోజుకు 200 గ్రాముల వరకు, జిలిటోల్ లేదా సోర్బైట్ మీద ఉడికిన పండ్ల రూపంలో. డాక్టర్ అనుమతితో, తీపి ఆహారాలు మరియు ప్రత్యేకంగా తయారుచేసిన డయాబెటిక్ ఉత్పత్తులను ఉపయోగించవచ్చు.
-మిల్క్ - డాక్టర్ అనుమతితో, కేఫీర్, పెరుగు (రోజుకు 1-2 గ్లాసులు మాత్రమే), కాటేజ్ చీజ్ (రోజుకు 50-200 గ్రాములు) రకమైన లేదా కాటేజ్ చీజ్, చీజ్ మరియు పుడ్డింగ్స్ రూపంలో.
- వెనిగర్, టమోటా హిప్ పురీ, మూలాలు మరియు పాలతో కూరగాయల ఉడకబెట్టిన పులుసుపై తేలికపాటి సాస్.
-పాలు, కాఫీ బలహీనంగా ఉంటుంది, టమోటా రసం, పండ్లు మరియు బెర్రీ రసాలు (రోజుకు 5 గ్లాసుల వరకు సూప్తో మొత్తం ద్రవం).
- వెన్న, కూరగాయల నూనె (ఉచిత రూపంలో మరియు వంట కోసం రోజుకు 40 గ్రాములు మాత్రమే).
- డయాబెటిస్ ఉన్న రోగి యొక్క ఆహారంలో విటమిన్లు అధికంగా ఉండాలి, కాబట్టి, బ్రూవర్ మరియు బేకర్ యొక్క ఈస్ట్ మరియు రోజ్షిప్ కషాయాలను ఆహారంలో ప్రవేశపెట్టడం ఉపయోగపడుతుంది.
-కాన్ఫెక్షన్, చాక్లెట్, మిఠాయి, మఫిన్, జామ్, తేనె, ఐస్ క్రీం మరియు ఇతర స్వీట్లు,
- కారంగా, కారంగా, ఉప్పగా మరియు పొగబెట్టిన స్నాక్స్ మరియు వంటకాలు, మటన్ మరియు పంది కొవ్వు,
ద్రాక్ష, అరటి, ఎండుద్రాక్ష,
డాక్టర్ అనుమతితో చక్కెరను తక్కువ పరిమాణంలో మాత్రమే అనుమతిస్తారు.
Allbest.ru లో పోస్ట్ చేయబడింది
ఇలాంటి పత్రాలు
టైప్ I డయాబెటిస్ చికిత్స యొక్క లక్షణాలు.డైట్ థెరపీ, శారీరక శ్రమ, ఇన్సులిన్ థెరపీ వాడకం. డయాబెటిస్ పరిహారానికి ప్రమాణాలు. శారీరక శ్రమ పాలనపై సిఫార్సులు. ఇన్సులిన్ యొక్క దీర్ఘకాలిక అధిక మోతాదు (సోమోగి సిండ్రోమ్).
ప్రదర్శన 2.4 ఓం, జోడించబడింది 09/23/2016
వియుక్త 308.1 కె, డిసెంబర్ 18, 2012 న జోడించబడింది
డయాబెటిస్ చికిత్స యొక్క సూత్రాలు. ఎండోక్రినాలజీ విభాగం యొక్క నర్సు యొక్క వృత్తిపరమైన కార్యకలాపాల దిశ. హైపోగ్లైసీమియా మరియు డయాబెటిక్ కెటోయాసిడోసిస్ లక్షణాలు. ఇన్సులిన్ పరిపాలన కోసం నియమాలు. డయాబెటిక్ డైరీ, గ్లూకోమీటర్ నియామకం.
ప్రదర్శన 1,7 M, జోడించబడింది 03/18/2017
రీబౌండ్ హైపర్గ్లైసీమియా యొక్క మూలానికి కారణాలు. ఇన్సులిన్ థెరపీ యొక్క ఈ సమస్య యొక్క క్లినికల్ పిక్చర్. దీర్ఘకాలిక ఇన్సులిన్ అధిక మోతాదు సిండ్రోమ్ యొక్క ప్రధాన వ్యక్తీకరణలు మరియు సంకేతాలు. తీవ్రమైన శ్వాసకోశ ఇన్ఫెక్షన్లలో డయాబెటిస్ మెల్లిటస్ యొక్క విశేషాలు. రోగ నిర్ధారణ మరియు చికిత్స.
ప్రదర్శన 617.9 K, జోడించబడింది 05/10/2016
డయాబెటిస్ మెల్లిటస్ యొక్క ఎటియాలజీ మరియు పాథోజెనిసిస్ అధ్యయనం - సంపూర్ణ లేదా సాపేక్ష ఇన్సులిన్ లోపం వల్ల కలిగే వ్యాధి. డైట్ థెరపీ, ప్రయోగశాల పరీక్షలు, ప్రమాద కారకాలు, రోగ నిరూపణ. డయాబెటిస్ ఉన్న రోగులకు డిస్పెన్సరీ పరిశీలన.
వియుక్త 65.1 కె, జోడించబడింది 02/06/2013
డయాబెటిస్ మెల్లిటస్ యొక్క ఎటియాలజీ, దాని ప్రారంభ రోగ నిర్ధారణ. గ్లూకోస్ టాలరెన్స్ టెస్ట్. రష్యాలో డయాబెటిస్ ప్రాబల్యం. ప్రశ్నాపత్రం "డయాబెటిస్ రిస్క్ అసెస్మెంట్". పారామెడిక్స్ కోసం మెమో "డయాబెటిస్ యొక్క ప్రారంభ నిర్ధారణ."
టర్మ్ పేపర్ 1.7 ఎమ్, జోడించబడింది 05/16/2017
ఇన్సులిన్ అణువు యొక్క నిర్మాణం. జీర్ణక్రియలో క్లోమం యొక్క పాత్ర మరియు ప్రాముఖ్యత. ప్రోటీన్ రిసెప్టర్ ద్వారా ఈ హార్మోన్ యొక్క చర్య యొక్క విధానం. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల చికిత్స కోసం ఇన్సులిన్ విస్తృతంగా వాడటం. ఇన్సులిన్ చర్యతో సంబంధం ఉన్న వ్యాధులు.
వియుక్త 175.0 కె, జోడించబడింది 04/12/2015
అల్ట్రాషార్ట్, చిన్న మరియు దీర్ఘకాలిక (దీర్ఘకాలిక) చర్య ఇన్సులిన్లు. తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క అత్యంత సాధారణ పథకం. చిన్న ఇన్సులిన్ల చర్య ప్రొఫైల్. రక్తంలో చక్కెర గా ration త. ఇన్సులిన్ యొక్క రసాయన నిర్మాణంలో మార్పు.
ప్రదర్శన 71,0 కె, జోడించబడింది 11/27/2013
ప్రపంచ సమస్యగా డయాబెటిస్ యొక్క లక్షణం. వ్యాధి అభివృద్ధి యొక్క వర్గీకరణ మరియు దశల అధ్యయనం. డయాబెటిస్లో నర్సింగ్ ప్రక్రియ యొక్క లక్షణాలు. పేషెంట్ కేర్ టెక్నాలజీ. హైపోగ్లైసీమిక్ పరిస్థితికి ప్రథమ చికిత్స.
టర్మ్ పేపర్ 509.8 కె, జోడించబడింది 08/17/2015
ఆచరణాత్మక ఆరోగ్య సంరక్షణకు నర్సింగ్ ఆధారం. మధుమేహం యొక్క లక్షణం. సోమాటిక్ విభాగంలో మధుమేహంతో బాధపడుతున్న పిల్లలకు ఆసుపత్రి మరియు నర్సింగ్ సంరక్షణ యొక్క సంస్థ. నర్సింగ్ జోక్యం యొక్క వర్గాలు.
టర్మ్ పేపర్ 470.2 కె, జోడించబడింది 07/10/2015
ఏ రకమైన ఇన్సులిన్ చికిత్స సూచించబడుతుంది?
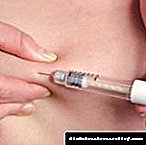 హార్మోన్ పరిపాలన యొక్క రకాల్లో బేసిస్-బోలస్ ఇన్సులిన్ థెరపీ ఒకటి. ఏదైనా ఆరోగ్యకరమైన జీవిలో, ఖాళీ కడుపుతో సాధారణ స్థాయి ఇన్సులిన్ కనుగొనబడుతుంది, ఇది ఈ హార్మోన్ యొక్క ప్రాథమిక ప్రమాణంగా పరిగణించబడుతుంది.
హార్మోన్ పరిపాలన యొక్క రకాల్లో బేసిస్-బోలస్ ఇన్సులిన్ థెరపీ ఒకటి. ఏదైనా ఆరోగ్యకరమైన జీవిలో, ఖాళీ కడుపుతో సాధారణ స్థాయి ఇన్సులిన్ కనుగొనబడుతుంది, ఇది ఈ హార్మోన్ యొక్క ప్రాథమిక ప్రమాణంగా పరిగణించబడుతుంది.
ఈ హార్మోన్ యొక్క సాధారణ స్థాయిలో, ఆహారాన్ని తినేటప్పుడు, వాటితో వచ్చే ప్రోటీన్ చక్కెరగా రూపాంతరం చెందదు. అసాధారణతలు గమనించినప్పుడు, ఇన్సులిన్ స్థాయిలు అసాధారణంగా మారుతాయి, అనగా, కట్టుబాటు నుండి విచలనం జరుగుతుంది.
తత్ఫలితంగా, ఇది మానవ శరీరంలో రోగలక్షణ స్థితికి దారితీస్తుంది, దీని కారణంగా గ్లూకోజ్ అధిక పరిమాణంలో కేంద్రీకృతమవుతుంది. క్లోమం భోజనం మధ్య ఇన్సులిన్ ఉత్పత్తి చేస్తుంది.
ఈ సందర్భంలో, హార్మోన్ యొక్క భాగాలలో ఒకటి శరీరంలో సాధారణ స్థాయి ఇన్సులిన్ నిర్వహణను నిర్ధారిస్తుంది, మరియు రెండవ భాగం, శరీరంలో చక్కెరలో దూకడం అనుమతించదు.
బేసిస్-బోలస్ ఇన్సులిన్ థెరపీ అంటే హార్మోన్ ఎక్కువసేపు లేదా ఉదయాన్నే లేదా నిద్రవేళకు ముందు శరీరంలో ఇన్సులిన్ నేపథ్యం చేరడం.అందువలన, drugs షధాల పరిచయం ద్వారా, క్లోమం యొక్క పూర్తి పనితీరును అనుకరించడం సాధ్యపడుతుంది.
సాంప్రదాయ లేదా క్లాసికల్ ఇన్సులిన్ చికిత్స యొక్క లక్షణాలు క్రింది విధంగా ఉన్నాయి:
- అన్ని రకాల హార్మోన్లు ఒక ఇంజెక్షన్లో కలుపుతారు. ప్రయోజనం ఏమిటంటే, ఇంజెక్షన్ల సంఖ్యను కనీస సంఖ్యకు తగ్గించవచ్చు.
- ఈ పద్ధతి యొక్క ప్రతికూలత ఏమిటంటే అంతర్గత అవయవం యొక్క పూర్తి స్థాయి సహజ పనిని అనుకరించడం సాధ్యం కాదు. ఫలితంగా, రోగి యొక్క కార్బోహైడ్రేట్ జీవక్రియ రుగ్మతకు పూర్తిగా పరిహారం ఇవ్వడం సాధ్యం కాదు.
సాంప్రదాయ ఇన్సులిన్ థెరపీ నియమావళి ఈ క్రింది విధంగా ప్రదర్శించబడుతుంది: రోజుకు 2 హార్మోన్ల ఇంజెక్షన్లు రోగికి ఇవ్వబడతాయి, అయితే మందులు స్వల్ప మరియు దీర్ఘ ప్రభావంతో నిర్వహించబడతాయి.
మూడవ రకం ఇన్సులిన్ పరిపాలన ఒక పంపు ద్వారా. ఇన్సులిన్ పంప్ అనేది ఎలక్ట్రానిక్ పరికరం, ఇది హార్మోన్ యొక్క రౌండ్-ది-క్లాక్ అడ్మినిస్ట్రేషన్ను చిన్న మోతాదులో తక్కువ లేదా అధికంగా తక్కువ చర్యలో అందిస్తుంది.
ఇన్సులిన్ పంప్ యొక్క పరిపాలన పద్ధతులు క్రింది విధంగా ఉన్నాయి:
- బోలస్ వేగం. ఈ సందర్భంలో, డయాబెటిక్ శరీరంలోకి హార్మోన్ ఇన్పుట్ యొక్క గుణకారం మరియు మోతాదును స్వతంత్రంగా నియంత్రించగలదు.
- చిన్న భాగాలలో హార్మోన్ యొక్క నిరంతర సరఫరా.
నియమం ప్రకారం, భోజనానికి ముందు లేదా రోగి యొక్క శరీరంలో చక్కెర పెరుగుదల పదును పెరగని పరిస్థితిలో మొదటి నియమావళిని సిఫార్సు చేస్తారు. క్రమంగా, రెండవ మోడ్ అంతర్గత అవయవం యొక్క సాధారణ పనితీరును అనుకరించటానికి మిమ్మల్ని అనుమతిస్తుంది, ఇది స్వల్ప ప్రభావం యొక్క హార్మోన్ వాడకాన్ని అనుమతిస్తుంది.
రోగిలో మానసిక రుగ్మతలు లేనప్పుడు తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స సూచించబడుతుంది, ఇది ప్రతి 24 గంటలకు ఒకసారి సిఫార్సు చేయబడింది. హార్మోన్ యొక్క ఈ రకమైన పరిపాలన యొక్క నియామకానికి ప్రధాన పరిస్థితులు:
- ప్రవేశపెట్టిన హార్మోన్ మానవ శరీరం ఉత్పత్తి చేసే నిజమైన హార్మోన్ను పూర్తిగా అనుకరించాలి.
- చక్కెరను ప్రాసెస్ చేయడానికి అవసరమైన మోతాదులో హార్మోన్ తప్పనిసరిగా తీసుకోవాలి.
హార్మోన్ యొక్క పరిపాలన రకంతో సంబంధం లేకుండా, రోగి భోజనం తర్వాత 11 యూనిట్ల వరకు చక్కెర స్థాయిని కలిగి ఉండాలి, గ్లూకోజ్ కేసులు వారానికి ఒకటి కంటే ఎక్కువ ఉండవు మరియు ఖాళీ కడుపులో చక్కెర శాతం 7 యూనిట్ల కంటే ఎక్కువ ఉండకూడదు.
టైప్ 1 డయాబెటిస్
 మొదటి రకమైన వ్యాధిలో, మానవ శరీరంలోని హార్మోన్ ఒక చిన్న మోతాదులో ఉత్పత్తి అవుతుంది, కాబట్టి స్వతంత్రంగా గ్లూకోజ్ను ప్రాసెస్ చేయడం సాధ్యం కాదు. లేదా ప్యాంక్రియాస్ ద్వారా ఇన్సులిన్ అస్సలు ఉత్పత్తి చేయబడదు.
మొదటి రకమైన వ్యాధిలో, మానవ శరీరంలోని హార్మోన్ ఒక చిన్న మోతాదులో ఉత్పత్తి అవుతుంది, కాబట్టి స్వతంత్రంగా గ్లూకోజ్ను ప్రాసెస్ చేయడం సాధ్యం కాదు. లేదా ప్యాంక్రియాస్ ద్వారా ఇన్సులిన్ అస్సలు ఉత్పత్తి చేయబడదు.
కొంతమంది రోగులు ప్రశ్న అడుగుతారు, హార్మోన్ పరిచయం లేకుండా చేయడం సాధ్యమేనా? దురదృష్టవశాత్తు, సమాధానం లేదు. ఈ సందర్భంలో, మానవ శరీరంలోకి హార్మోన్ ప్రవేశపెట్టడం మాత్రమే జీవితాన్ని కాపాడుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క ఇన్సులిన్ థెరపీ ఒక నిర్దిష్ట పథకంలో ఉంటుంది: భోజనానికి ముందు బేసల్ హార్మోన్ రోజుకు చాలాసార్లు నిర్వహించబడుతుంది. మొదటి రకమైన వ్యాధితో, ఇటువంటి చికిత్స మానవ క్లోమం యొక్క పూర్తి స్థాయి పనిని ఖచ్చితంగా భర్తీ చేస్తుంది.
మోతాదును వ్యక్తిగతంగా వ్యక్తిగతంగా లెక్కిస్తారు, అయితే అనేక అంశాలను పరిగణనలోకి తీసుకుంటారు. బేసల్ హార్మోన్ సాధారణంగా ఇచ్చే మొత్తం drug షధంలో 40% ఉంటుంది.
ప్రతిగా, బోలస్ పద్ధతిలో మందులను అమర్చడం మరింత వ్యక్తిగత గణనను సూచిస్తుంది. చికిత్స యొక్క ప్రభావాన్ని పర్యవేక్షించడానికి, రోగి తన శరీరంలో గ్లూకోజ్ను నిరంతరం కొలవాలి.
మొదటి రకం ఇన్సులిన్ థెరపీ నియమావళి గణనీయంగా మారవచ్చు. ఉదాహరణ చాలా సిఫార్సు చేయబడిన వాటిలో ఒకటి:
- అల్పాహారం ముందు, రోగి యొక్క శరీరం తప్పనిసరిగా చిన్న మరియు దీర్ఘకాలిక ప్రభావాన్ని కలిగి ఉంటుంది.
- భోజనానికి ముందు, స్వల్ప-నటన హార్మోన్ ఇవ్వబడుతుంది.
- రాత్రి భోజనానికి ముందు, స్వల్ప-నటన హార్మోన్ ఇవ్వబడుతుంది.
- నిద్రవేళకు ముందు, దీర్ఘకాలిక ప్రభావం యొక్క హార్మోన్ నిర్వహించబడుతుంది.
ఈ పథకం చాలా సాంప్రదాయకమని గమనించాలి మరియు ఇది చాలా సందర్భాలలో సిఫార్సు చేయబడింది.
కానీ విజయవంతమైన చికిత్స కోసం, మోతాదును మించకుండా లేదా తక్కువగా అంచనా వేయకుండా మీరు శరీరంలో మీ చక్కెరను నిరంతరం పర్యవేక్షించాలి.
టైప్ 2 డయాబెటిస్
 నియమం ప్రకారం, రెండవ రకమైన వ్యాధిలో, డయాబెటిస్కు హార్మోన్ ఇవ్వడం అవసరం లేదు. ఏదేమైనా, వ్యాధి యొక్క కొన్ని దశలలో, చక్కెరను తగ్గించే మందులు చక్కెరను ప్రాసెస్ చేయడానికి సహాయపడనప్పుడు ఇటువంటి క్లినికల్ చిత్రాలు వేరు చేయబడతాయి, కాబట్టి హార్మోన్ పరిపాలనను ఉపయోగించాలి.
నియమం ప్రకారం, రెండవ రకమైన వ్యాధిలో, డయాబెటిస్కు హార్మోన్ ఇవ్వడం అవసరం లేదు. ఏదేమైనా, వ్యాధి యొక్క కొన్ని దశలలో, చక్కెరను తగ్గించే మందులు చక్కెరను ప్రాసెస్ చేయడానికి సహాయపడనప్పుడు ఇటువంటి క్లినికల్ చిత్రాలు వేరు చేయబడతాయి, కాబట్టి హార్మోన్ పరిపాలనను ఉపయోగించాలి.
రెండవ రకమైన వ్యాధిలోని హార్మోన్ను తాత్కాలికంగా సూచించవచ్చు. ఉదాహరణకు, శస్త్రచికిత్సకు ముందు, లేదా రోగికి అంటు పాథాలజీ ఉంటే.
రెండవ ఎంపికలో, రక్తంలో చక్కెరను తగ్గించే మాత్రలు పనిని ఎదుర్కోనప్పుడు ఇన్సులిన్ యొక్క నిరంతర పరిపాలనను సిఫార్సు చేయవచ్చు.
డయాబెటిస్ సరిగా తినకపోయినా, అంటే డాక్టర్ సూచించిన ఆహారాన్ని పాటించకపోవడం, శరీరంలో గ్లూకోజ్ను నియంత్రించడానికి take షధం తీసుకోని సందర్భాల్లో శాశ్వత ఇన్సులిన్ థెరపీని సూచించవచ్చు.
టైప్ 2 డయాబెటిస్ కోసం ఇటువంటి చికిత్సకు సూచనలు క్రింది పరిస్థితులు:
- మూత్రంలో అసిటోన్ ఉనికి (మూత్రంలో కీటోన్ శరీరాలు).
- శరీరంలో హార్మోన్ లేకపోవడం లక్షణాలు.
- ఆపరేషన్ ముందు.
- అంటు పాథాలజీల ఉనికి.
- దీర్ఘకాలిక వ్యాధుల తీవ్రత.
- గర్భధారణ సమయంలో, తల్లి పాలివ్వడం.
- ప్రీకోమాటోస్ స్టేట్, కోమా.
- మానవ శరీరం యొక్క నిర్జలీకరణం.
తప్పకుండా, ప్రయోగశాల సూచికలను కూడా పరిగణనలోకి తీసుకుంటారు. రోగి చక్కెరను తగ్గించే మందులు తీసుకుంటుంటే, ఖాళీ కడుపులో చక్కెర ఇంకా 8 యూనిట్ల కంటే ఎక్కువగా ఉంటే, అప్పుడు ఇన్సులిన్ సిఫార్సు చేయబడింది.
రోగులకు మరియు కింది సూచికలతో ఇన్సులిన్ సూచించండి: గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయి 7% పైన ఉంది, సి-పెప్టైడ్ చేరడం 0.2 యూనిట్ల కన్నా తక్కువ.
పిల్లలు మరియు గర్భిణీ స్త్రీలలో ఇన్సులిన్ చికిత్స
 పిల్లలలో ఇన్సులిన్ థెరపీని ఒక్కొక్కటిగా ఎంపిక చేస్తారు. చాలావరకు కేసులలో, రోజుకు రెండు లేదా మూడు సార్లు హార్మోన్ ఇవ్వమని డాక్టర్ సిఫారసు చేయవచ్చు. Of షధ ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి, చిన్న మరియు మధ్యస్థ ఇన్సులిన్ కలపవచ్చు.
పిల్లలలో ఇన్సులిన్ థెరపీని ఒక్కొక్కటిగా ఎంపిక చేస్తారు. చాలావరకు కేసులలో, రోజుకు రెండు లేదా మూడు సార్లు హార్మోన్ ఇవ్వమని డాక్టర్ సిఫారసు చేయవచ్చు. Of షధ ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి, చిన్న మరియు మధ్యస్థ ఇన్సులిన్ కలపవచ్చు.
పెద్దవారితో పోల్చినప్పుడు పిల్లల ఇన్సులిన్కు సున్నితత్వం చాలా ఎక్కువగా ఉంటుందని గమనించాలి. అందుకే దశల్లో సింథటిక్ హార్మోన్ మోతాదును ఖచ్చితంగా సర్దుబాటు చేయడం అవసరం.
మోతాదును రెండు యూనిట్లలో మాత్రమే మార్చడం అనుమతించబడుతుంది, గరిష్ట రిజల్యూషన్ 4 యూనిట్లు.
ఇన్సులిన్ పరిపాలన యొక్క నియమావళి స్థిరమైన పర్యవేక్షణను సూచిస్తుంది, అయితే హార్మోన్ యొక్క సాయంత్రం మరియు ఉదయం మోతాదులను ఏకకాలంలో సర్దుబాటు చేయడం అసాధ్యం.
గర్భిణీ స్త్రీలకు ఇన్సులిన్ పరిపాలన యొక్క లక్షణాలు:
- గర్భిణీ స్త్రీలో సంభవించే జీవక్రియ ప్రక్రియలు ప్రత్యేక అస్థిరతతో ఉంటాయి. అందుకే తరచుగా నిర్వహించే హార్మోన్ యొక్క మోతాదును సర్దుబాటు చేయడం అవసరం.
- నియమం ప్రకారం, హార్మోన్ ఉదయం భోజనానికి ముందు, ఆపై రాత్రి భోజనానికి ముందు ఇవ్వబడుతుంది.
- వారు చిన్న మరియు మధ్యస్థ-నటన ఇన్సులిన్ను ఉపయోగించవచ్చు మరియు వీటిని కలపవచ్చు.
హార్మోన్ యొక్క మోతాదు వ్యక్తిగతంగా ఎంపిక చేయబడుతుంది, మరియు ఇది రోగి యొక్క వయస్సు, అతని శారీరక లక్షణాలు, ప్రయోగశాల పరిస్థితులలో పొందిన సూచికలు, సారూప్య వ్యాధులు మరియు సమస్యలపై ఆధారపడి ఉంటుంది.
హార్మోన్ ప్రవేశపెట్టిన తరువాత, రోగికి సమస్యలు ఉండవచ్చు. వాటిలో ఒకటి రక్తంలో చక్కెర తగ్గడం, ఇది లక్షణ లక్షణాల నేపథ్యానికి వ్యతిరేకంగా సంభవిస్తుంది: ఆకలి, తరచుగా హృదయ స్పందనలు, పెరిగిన చెమట.
కొన్నిసార్లు రోగులకు లిపోడిస్ట్రోఫీ ఉంటుంది, ఇది సబ్కటానియస్ కణజాల పొర అదృశ్యమవుతుంది. రోగి అదే స్థలంలో నిరంతరం హార్మోన్ను పరిచయం చేసే సందర్భాల్లో ఇది జరుగుతుంది.
ముగింపులో, మొదటి రకమైన వ్యాధిలో హార్మోన్ పరిచయం చాలా ముఖ్యమైన అవసరం అని చెప్పాలి.టైప్ 2 డయాబెటిస్తో, మీరు సరిగ్గా తిని, వైద్యుడి సలహాలన్నింటికీ కట్టుబడి ఉంటే drugs షధాల పరిపాలనను మినహాయించవచ్చు.
దీని గురించి మీరు ఏమనుకుంటున్నారు? ఇన్సులిన్ థెరపీ ఎప్పుడు సూచించబడింది మరియు సిఫార్సు చేయబడిన వైద్యుడు ఎవరు?
ఇన్సులిన్ చికిత్స రకాలు మధ్య తేడాలు
 టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ఎంపిక రోగి యొక్క శరీర లక్షణాలకు అనుగుణంగా హాజరైన ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది.
టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ఎంపిక రోగి యొక్క శరీర లక్షణాలకు అనుగుణంగా హాజరైన ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది.
రోగికి అధిక బరువుతో సమస్యలు లేకపోతే, మరియు జీవితంలో అధిక మానసిక ఒత్తిళ్లు లేనట్లయితే, రోగి యొక్క శరీర బరువులో ఒక కిలోగ్రాము పరంగా రోజుకు ఒకసారి 0.5–1 యూనిట్ల చొప్పున ఇన్సులిన్ సూచించబడుతుంది.
ఈ రోజు వరకు, ఎండోక్రినాలజిస్టులు ఈ క్రింది రకాల ఇన్సులిన్ చికిత్సను అభివృద్ధి చేశారు:
- వంటి తీవ్రమైంది
- సంప్రదాయ,
- పంప్ చర్య
- బోలస్ ఆధారం.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క లక్షణాలు
 తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్సను బోలస్ ఇన్సులిన్ చికిత్స యొక్క ఆధారం అని పిలుస్తారు, ఇది పద్ధతి యొక్క అనువర్తనం యొక్క కొన్ని లక్షణాలకు లోబడి ఉంటుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్సను బోలస్ ఇన్సులిన్ చికిత్స యొక్క ఆధారం అని పిలుస్తారు, ఇది పద్ధతి యొక్క అనువర్తనం యొక్క కొన్ని లక్షణాలకు లోబడి ఉంటుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క లక్షణం ఏమిటంటే ఇది రోగి శరీరంలో ఇన్సులిన్ యొక్క సహజ స్రావం యొక్క అనుకరణగా పనిచేస్తుంది.
టైప్ 1 డయాబెటిస్ యొక్క ఇన్సులిన్ థెరపీ అవసరమైనప్పుడు ఈ పద్ధతి ఉపయోగించబడుతుంది. ఈ రకమైన వ్యాధి చికిత్సలో ఇటువంటి చికిత్స ఉత్తమ క్లినికల్ సూచికలను ఇస్తుంది మరియు ఇది వైద్యపరంగా నిర్ధారించబడింది.
ఈ పనిని పూర్తి చేయడానికి, షరతుల యొక్క నిర్దిష్ట జాబితా అవసరం. ఈ పరిస్థితులు క్రింది విధంగా ఉన్నాయి:
- గ్లూకోజ్ వినియోగాన్ని ప్రభావితం చేయడానికి ఇన్సులిన్ రోగి యొక్క శరీరంలోకి తప్పనిసరిగా చొప్పించాలి.
- డయాబెటిస్ మెల్లిటస్ ఉన్న రోగి యొక్క క్లోమం ద్వారా ఉత్పత్తి అయ్యే ఇన్సులిన్లను శరీరంలోకి ప్రవేశపెట్టిన ఇన్సులిన్లు పూర్తిగా సమానంగా ఉండాలి.
పేర్కొన్న అవసరాలు చిన్న మరియు దీర్ఘకాలిక ఇన్సులిన్లుగా ఉపయోగించే of షధాల విభజనలో ఉండే ఇన్సులిన్ చికిత్స యొక్క విశిష్టతలను నిర్ణయిస్తాయి.
ఉదయం మరియు సాయంత్రం ఇన్సులిన్ ఇవ్వడానికి దీర్ఘకాలం పనిచేసే ఇన్సులిన్లను ఉపయోగిస్తారు. ఈ రకమైన drug షధం క్లోమం ఉత్పత్తి చేసే హార్మోన్ల ఉత్పత్తులను పూర్తిగా అనుకరిస్తుంది.
కార్బోహైడ్రేట్లు అధికంగా ఉన్న భోజనం తిన్న తర్వాత తక్కువ వ్యవధిలో ఇన్సులిన్ వాడటం సమర్థించబడుతోంది. ఈ drugs షధాలను శరీరంలోకి ప్రవేశపెట్టడానికి ఉపయోగించే మోతాదు ఆహారంలో ఉన్న బ్రెడ్ యూనిట్ల సంఖ్యపై ఆధారపడి ఉంటుంది మరియు ప్రతి రోగికి వ్యక్తిగతంగా నిర్ణయించబడుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ కోసం తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీని తినడానికి ముందు గ్లైసెమియా యొక్క సాధారణ కొలతలు ఉంటాయి.
సాంప్రదాయ ఇన్సులిన్ చికిత్స యొక్క లక్షణాలు
 సాంప్రదాయ ఇన్సులిన్ చికిత్స అనేది ఒక ఇంజెక్షన్లో చిన్న మరియు దీర్ఘకాలిక చర్య ఇన్సులిన్ను కలపడం.
సాంప్రదాయ ఇన్సులిన్ చికిత్స అనేది ఒక ఇంజెక్షన్లో చిన్న మరియు దీర్ఘకాలిక చర్య ఇన్సులిన్ను కలపడం.
ఈ రకమైన చికిత్సను ఉపయోగించడం యొక్క ప్రధాన ప్రయోజనం ఏమిటంటే, ఇంజెక్షన్ల సంఖ్యను కనిష్టంగా తగ్గించడం. చాలా తరచుగా, ఈ సాంకేతికతకు అనుగుణంగా చికిత్స సమయంలో ఇంజెక్షన్ల సంఖ్య రోజుకు 1 నుండి 3 వరకు ఉంటుంది.
ఈ పద్ధతిని ఉపయోగించడం వల్ల కలిగే ప్రతికూలత క్లోమం యొక్క కార్యాచరణను పూర్తిగా అనుకరించలేకపోవడం. ఈ పద్ధతిని ఉపయోగించినప్పుడు ఒక వ్యక్తి యొక్క కార్బోహైడ్రేట్ జీవక్రియ యొక్క ఉల్లంఘనను పూర్తిగా భర్తీ చేయడం అసాధ్యం.
ఈ పద్ధతిని వర్తించే ప్రక్రియలో, రోగి రోజుకు 1-2 సూది మందులు అందుకుంటాడు. చిన్న మరియు పొడవైన ఇన్సులిన్లను శరీరంలోకి ఒకేసారి నిర్వహిస్తారు. ఎక్స్పోజర్ సగటు వ్యవధి కలిగిన ఇన్సులిన్లు ఇంజెక్ట్ చేసిన drugs షధాల మొత్తం మోతాదులో 2/3 వరకు ఉంటాయి, రోజువారీ మోతాదులో మూడింట ఒక వంతు స్వల్ప-పని ఇన్సులిన్లు.
సాంప్రదాయ రకం ఇన్సులిన్ థెరపీతో టైప్ 1 డయాబెటిస్ మెల్లిటస్ చికిత్సకు భోజనానికి ముందు గ్లైసెమియా యొక్క సాధారణ కొలత అవసరం లేదు.
పంప్ ఇన్సులిన్ థెరపీ వాడకం యొక్క లక్షణాలు
 ఇన్సులిన్ పంప్ అనేది ఎలక్ట్రానిక్ పరికరం, ఇది చిన్న లేదా అల్ట్రా-షార్ట్ చర్యతో ఇన్సులిన్ సన్నాహాల యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందించడానికి రూపొందించబడింది.
ఇన్సులిన్ పంప్ అనేది ఎలక్ట్రానిక్ పరికరం, ఇది చిన్న లేదా అల్ట్రా-షార్ట్ చర్యతో ఇన్సులిన్ సన్నాహాల యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందించడానికి రూపొందించబడింది.
ఈ రకమైన చికిత్సను ఉపయోగించినప్పుడు, drug షధాన్ని చిన్న మోతాదులలో నిర్వహిస్తారు.
ఎలక్ట్రానిక్ ఇన్సులిన్ పంప్ వ్యవస్థను వివిధ రీతుల్లో నిర్వహించవచ్చు. పంప్ యొక్క ఆపరేషన్ యొక్క ప్రధాన రీతులు క్రింది విధంగా ఉన్నాయి:
- బేసల్ రేటుతో మైక్రోడోజెస్ రూపంలో శరీరంలోకి of షధం యొక్క నిరంతర పరిపాలన.
- Bo షధాన్ని ఇంజెక్షన్ యొక్క పౌన frequency పున్యం రోగిచే ప్రోగ్రామ్ చేయబడిన బోలస్ రేటుతో శరీరంలోకి into షధాన్ని ప్రవేశపెట్టడం.
ఇన్సులిన్ పరిపాలన యొక్క మొదటి పద్ధతి విషయంలో, క్లోమంలో హార్మోన్ స్రావం యొక్క పూర్తి అనుకరణ జరుగుతుంది. Administration షధ పరిపాలన యొక్క ఈ మోడ్ సుదీర్ఘ-నటన ఇన్సులిన్లను ఉపయోగించకూడదని చేస్తుంది.
శరీరంలో ఇన్సులిన్ను ప్రవేశపెట్టే రెండవ పద్ధతిని ఉపయోగించడం తినడానికి ముందు లేదా గ్లైసెమిక్ సూచికలో పెరుగుదల ఉన్న సమయాల్లో సమర్థించబడుతోంది.
పంపును ఉపయోగించి ఇన్సులిన్ థెరపీ పథకం వేగవంతమైన కలయికను మానవ శరీరంలో ఇన్సులిన్ స్రావం యొక్క ప్రక్రియను అనుకరించటానికి అనుమతిస్తుంది, ఇది ఆరోగ్యకరమైన ప్యాంక్రియాస్ కలిగి ఉంటుంది. పంపును ఉపయోగిస్తున్నప్పుడు, ప్రతి 3 రోజులకు కాథెటర్ భర్తీ చేయాలి.
ఎలక్ట్రానిక్ పంపును ఉపయోగించడం వల్ల మానవ శరీరంలో ఇన్సులిన్ యొక్క సహజ స్రావం ప్రక్రియను అనుకరించడంలో సమస్యలను పరిష్కరించవచ్చు.
బాల్యంలో ఇన్సులిన్ థెరపీ నిర్వహిస్తోంది
 పిల్లలలో ఇన్సులిన్ చికిత్సకు ఒక వ్యక్తిగత విధానం అవసరం మరియు ఒక సాంకేతికతను ఎన్నుకునేటప్పుడు పిల్లల శరీరం యొక్క పెద్ద సంఖ్యలో కారకాలు మరియు వ్యక్తిగత లక్షణాలు అవసరం.
పిల్లలలో ఇన్సులిన్ చికిత్సకు ఒక వ్యక్తిగత విధానం అవసరం మరియు ఒక సాంకేతికతను ఎన్నుకునేటప్పుడు పిల్లల శరీరం యొక్క పెద్ద సంఖ్యలో కారకాలు మరియు వ్యక్తిగత లక్షణాలు అవసరం.
పిల్లలలో టైప్ 1 డయాబెటిస్ కోసం ఒక రకమైన ఇన్సులిన్ థెరపీని ఎన్నుకునేటప్పుడు, పిల్లల శరీరంలో ఇన్సులిన్ కలిగిన drugs షధాల యొక్క 2- మరియు 3 రెట్లు పరిపాలనకు ప్రాధాన్యత ఇవ్వబడుతుంది.
పిల్లలలో ఇన్సులిన్ చికిత్స యొక్క లక్షణం రోజుకు ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి ఇన్సులిన్ను వేరే కాల వ్యవధితో కలపడం.
12 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న పిల్లలకు, చికిత్స యొక్క తీవ్ర పద్దతిని ఉపయోగించమని సిఫార్సు చేయబడింది.
పిల్లల శరీరం యొక్క లక్షణం పెద్దవారి శరీరంతో పోలిస్తే ఇన్సులిన్కు పెరిగిన సున్నితత్వం. పిల్లవాడు తీసుకుంటున్న ఇన్సులిన్ మోతాదును క్రమంగా సర్దుబాటు చేయడానికి ఎండోక్రినాలజిస్ట్ అవసరం. పిల్లలకి మొదటి రకం డయాబెటిస్ మెల్లిటస్తో బాధపడుతుంటే, సర్దుబాటు ఇంజెక్షన్కు 1-2 యూనిట్ల పరిధిలో ఉండాలి మరియు గరిష్టంగా అనుమతించదగిన వన్-టైమ్ సర్దుబాటు పరిమితి 4 యూనిట్ల కంటే ఎక్కువ ఉండకూడదు.
సర్దుబాటు యొక్క సరైన అంచనా కోసం, శరీరంలో మార్పులను చాలా రోజులు పర్యవేక్షించడం అవసరం.
సర్దుబాట్లు చేసేటప్పుడు, పిల్లల శరీరంలో ఇన్సులిన్ యొక్క ఉదయం మరియు సాయంత్రం పరిపాలనతో సంబంధం ఉన్న మోతాదులను ఏకకాలంలో మార్చాలని ఎండోక్రినాలజిస్టులు సిఫార్సు చేయరు.
ఇన్సులిన్ చికిత్స మరియు అటువంటి చికిత్స ఫలితాలు
 డాక్టర్-ఎండోక్రినాలజిస్ట్ను సందర్శించినప్పుడు, ఇన్సులిన్తో చికిత్స ఎలా జరుగుతుందో మరియు ఇన్సులిన్ కలిగిన with షధాలతో థెరపీని ఉపయోగించి ఏ ఫలితాలను సాధించవచ్చనే దానిపై చాలా మంది రోగులు ఆందోళన చెందుతున్నారు.
డాక్టర్-ఎండోక్రినాలజిస్ట్ను సందర్శించినప్పుడు, ఇన్సులిన్తో చికిత్స ఎలా జరుగుతుందో మరియు ఇన్సులిన్ కలిగిన with షధాలతో థెరపీని ఉపయోగించి ఏ ఫలితాలను సాధించవచ్చనే దానిపై చాలా మంది రోగులు ఆందోళన చెందుతున్నారు.
ప్రతి వ్యక్తి విషయంలో, ఎండోక్రినాలజిస్ట్ చేత ఖచ్చితమైన చికిత్సా విధానం అభివృద్ధి చేయబడింది. ప్రస్తుతం, చికిత్స కోసం రోగులకు ప్రత్యేక సిరంజి పెన్నులు అభివృద్ధి చేయబడ్డాయి. తరువాతి లేనప్పుడు, మీరు చాలా సన్నని ఇన్సులిన్ సూదిని కలిగి ఉన్న ఇన్సులిన్ సిరంజిలను ఉపయోగించవచ్చు.
డయాబెటిస్ ఇన్సులిన్ ఉన్న రోగితో చికిత్స క్రింది పథకం ప్రకారం జరుగుతుంది:
- శరీరంలోకి ఇన్సులిన్ యొక్క సబ్కటానియస్ పరిపాలన చేసే ముందు, ఇంజెక్షన్ సైట్ను పిసికి కలుపుకోవాలి.
- Administration షధ పరిపాలన తర్వాత 30 నిమిషాల తరువాత తినకూడదు.
- ఒకే పరిపాలన యొక్క గరిష్ట మోతాదు 30 యూనిట్లకు మించకూడదు.
సిరంజి పెన్నుల వాడకం ప్రాధాన్యత మరియు సురక్షితం. చికిత్స సమయంలో పెన్నుల వాడకం ఈ క్రింది కారణాల వల్ల మరింత హేతుబద్ధంగా పరిగణించబడుతుంది:
- సిరంజి పెన్నులో ప్రత్యేక పదునుపెట్టే సూది ఉండటం ఇంజెక్షన్ సమయంలో నొప్పిని తగ్గిస్తుంది.
- పెన్-సిరంజి యొక్క అనుకూలమైన డిజైన్ పరికరాన్ని ఎప్పుడైనా మరియు ఎక్కడైనా, అవసరమైతే, ఇన్సులిన్ ఇంజెక్ట్ చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
- ఆధునిక సిరంజి పెన్నుల యొక్క కొన్ని నమూనాలు ఇన్సులిన్ యొక్క కుండలతో అమర్చబడి ఉంటాయి. ఇది drugs షధాల కలయిక మరియు చికిత్సా విధానంలో వివిధ రకాల చికిత్సా నియమాలను ఉపయోగించడానికి అనుమతిస్తుంది.
ఇన్సులిన్ ఇంజెక్షన్లతో డయాబెటిస్ చికిత్స నియమావళిలో ఈ క్రింది భాగాలు ఉన్నాయి:
- ఉదయం భోజనానికి ముందు, డయాబెటిస్ రోగి చిన్న లేదా పొడవైన నటన ఇన్సులిన్ ఇవ్వడం అవసరం.
- భోజన సమయానికి ముందు ఇన్సులిన్ యొక్క పరిపాలనలో స్వల్ప-నటన తయారీతో కూడిన మోతాదు ఉండాలి.
- సాయంత్రం భోజనానికి ముందు ఇంజెక్షన్లో షార్ట్ యాక్టింగ్ ఇన్సులిన్ ఉండాలి.
- పడుకునే ముందు ఇచ్చే of షధ మోతాదులో నిరంతర-విడుదల మందు ఉండాలి.
శరీరంలోకి ఇంజెక్షన్లు మానవ శరీరంలోని అనేక ప్రాంతాలలో చేయవచ్చు. దాని స్వంత ప్రాంతాలలో శోషణ రేటు.
Drug షధాన్ని పొత్తికడుపులో చర్మం కింద నిర్వహించినప్పుడు చాలా వేగంగా శోషణ జరుగుతుంది.
చర్య యొక్క విధానాలు మరియు ఇన్సులిన్ యొక్క ప్రభావాలు
గ్లూకోజ్ విషాన్ని తొలగించడానికి మరియు సగటు హైపర్గ్లైసీమియాతో బీటా కణాల ఉత్పత్తి పనితీరును సర్దుబాటు చేయడానికి ఇన్సులిన్ చికిత్స జరుగుతుంది. ప్రారంభంలో, క్లోమం లో ఉన్న బీటా కణాల పనిచేయకపోవడం మరియు ఇన్సులిన్ ఉత్పత్తి చేయడం రివర్సిబుల్. చక్కెర స్థాయిలు సాధారణ స్థాయికి తగ్గడంతో ఇన్సులిన్ యొక్క ఎండోజెనస్ ఉత్పత్తి పునరుద్ధరించబడుతుంది.
టైప్ 2 డయాబెటిస్కు ఇన్సులిన్ యొక్క ప్రారంభ పరిపాలన, ఆహారం మరియు వ్యాయామ ఫిజియోథెరపీని వర్తించే దశలో సరిపోని గ్లైసెమిక్ నియంత్రణతో చికిత్స ఎంపికలలో ఒకటి, టాబ్లెట్ సన్నాహాల దశను దాటవేస్తుంది.
చక్కెరను తగ్గించే of షధాల వాడకం కంటే ఇన్సులిన్ చికిత్సను ఇష్టపడే మధుమేహ వ్యాధిగ్రస్తులకు ఈ ఎంపిక మంచిది. మరియు బరువు తగ్గడం మరియు పెద్దవారిలో గుప్త ఆటో ఇమ్యూన్ డయాబెటిస్ ఉన్న రోగులలో కూడా.
టైప్ 2 డయాబెటిస్లో కాలేయం ద్వారా గ్లూకోజ్ ఉత్పత్తిని విజయవంతంగా తగ్గించడానికి 2 యంత్రాంగాలను అణచివేయడం అవసరం: గ్లైకోజెనోలిసిస్ మరియు గ్లూకోనోజెనిసిస్. ఇన్సులిన్ యొక్క పరిపాలన హెపాటిక్ గ్లైకోజెనోలిసిస్ మరియు గ్లూకోనోజెనిసిస్ను తగ్గిస్తుంది, అలాగే ఇన్సులిన్కు పరిధీయ కణజాలాల సున్నితత్వాన్ని పెంచుతుంది. తత్ఫలితంగా, టైప్ 2 డయాబెటిస్ యొక్క వ్యాధికారక ఉత్పత్తి యొక్క అన్ని ప్రాథమిక విధానాలను సమర్థవంతంగా "రిపేర్" చేయడం సాధ్యపడుతుంది.
డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క సానుకూల ఫలితాలు

ఇన్సులిన్ తీసుకోవడంలో సానుకూల అంశాలు ఉన్నాయి, అవి:
- ఉపవాసం మరియు భోజనం తర్వాత చక్కెర తగ్గింపు,
- గ్లూకోజ్ స్టిమ్యులేషన్ లేదా ఆహారం తీసుకోవటానికి ప్రతిస్పందనగా ప్యాంక్రియాటిక్ ఇన్సులిన్ ఉత్పత్తి పెరిగింది,
- గ్లూకోనోజెనిసిస్ తగ్గింది,
- కాలేయ గ్లూకోజ్ ఉత్పత్తి
- తినడం తరువాత గ్లూకాగాన్ స్రావం యొక్క నిరోధం,
- లిపోప్రొటీన్లు మరియు లిపిడ్ల ప్రొఫైల్లో మార్పులు,
- తినడం తరువాత లిపోలిసిస్ అణచివేత,
- వాయురహిత మరియు ఏరోబిక్ గ్లైకోలిసిస్ మెరుగుదల,
- లిపోప్రొటీన్లు మరియు ప్రోటీన్ల గ్లైకేషన్ తగ్గుతుంది.
డయాబెటిస్ చికిత్స ప్రధానంగా గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్, ఉపవాసం రక్తంలో చక్కెర మరియు తినడం తరువాత లక్ష్య సాంద్రతలను సాధించడం మరియు నిర్వహించడం. ఫలితం సమస్యల అభివృద్ధి మరియు పురోగతి యొక్క అవకాశాన్ని తగ్గిస్తుంది.
బయటి నుండి ఇన్సులిన్ పరిచయం కార్బోహైడ్రేట్, ప్రోటీన్ మరియు కొవ్వు జీవక్రియపై సానుకూల ప్రభావాన్ని చూపుతుంది. ఈ హార్మోన్ నిక్షేపణను సక్రియం చేస్తుంది మరియు గ్లూకోజ్, కొవ్వులు మరియు అమైనో ఆమ్లాల విచ్ఛిన్నతను నిరోధిస్తుంది.ఇది కణాల మధ్యలో అడిపోసైట్లు మరియు మయోసైట్ల సెల్ గోడ ద్వారా దాని రవాణాను పెంచడం ద్వారా చక్కెర స్థాయిలను తగ్గిస్తుంది, అలాగే కాలేయ గ్లూకోజ్ ఉత్పత్తిని నిరోధించడం (గ్లైకోజెనోలిసిస్ మరియు గ్లూకోనోజెనిసిస్).
అదనంగా, ఇన్సులిన్ లిపోజెనిసిస్ను సక్రియం చేస్తుంది మరియు శక్తి జీవక్రియలో ఉచిత కొవ్వు ఆమ్లాల వాడకాన్ని నిరోధిస్తుంది. ఇది కండరాల ప్రోటీయోలిసిస్ను నిరోధిస్తుంది మరియు ప్రోటీన్ ఉత్పత్తిని ప్రేరేపిస్తుంది.
ఇన్సులిన్ థెరపీ రకాలు
టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ఎంపిక రోగి యొక్క శరీర లక్షణాలకు అనుగుణంగా హాజరైన ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది.
రోగికి అధిక బరువుతో సమస్యలు లేకపోతే, మరియు జీవితంలో అధిక మానసిక ఒత్తిళ్లు లేనట్లయితే, రోగి యొక్క శరీర బరువులో ఒక కిలోగ్రాము పరంగా రోజుకు ఒకసారి 0.5–1 యూనిట్ల చొప్పున ఇన్సులిన్ సూచించబడుతుంది.
ఈ రోజు వరకు, ఎండోక్రినాలజిస్టులు ఈ క్రింది రకాల ఇన్సులిన్ చికిత్సను అభివృద్ధి చేశారు:
- వంటి తీవ్రమైంది
- సంప్రదాయ,
- పంప్ చర్య
- బోలస్ ఆధారం.
రోగికి అధిక బరువుతో సమస్యలు లేకపోతే మరియు అధిక భావోద్వేగ ఓవర్లోడ్ అనుభవించకపోతే, 1 కిలోల శరీర బరువు పరంగా ఇన్సులిన్ రోజుకు ½ - 1 యూనిట్ 1 సార్లు సూచించబడుతుంది. అదే సమయంలో, ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ హార్మోన్ యొక్క సహజ స్రావం యొక్క అనుకరణగా పనిచేస్తుంది.
ఇన్సులిన్ చికిత్స కోసం నియమాలు ఈ పరిస్థితుల నెరవేర్పు అవసరం:
- gl గ్లూకోజ్ను ఉపయోగించుకునేంత మొత్తంలో రోగి శరీరంలోకి ప్రవేశించాలి,
- బాహ్యంగా నిర్వహించబడే ఇన్సులిన్లు బేసల్ స్రావం యొక్క పూర్తి అనుకరణగా మారాలి, అనగా క్లోమం ఉత్పత్తి చేస్తుంది (తినడం తరువాత విసర్జన యొక్క ఎత్తైన ప్రదేశంతో సహా).
పైన జాబితా చేయబడిన అవసరాలు ఇన్సులిన్ థెరపీ నియమాలను వివరిస్తాయి, దీనిలో రోజువారీ మోతాదు దీర్ఘకాలిక లేదా స్వల్ప-నటన ఇన్సులిన్లుగా విభజించబడింది.
పొడవైన ఇన్సులిన్లు చాలా తరచుగా ఉదయం మరియు సాయంత్రం నిర్వహించబడతాయి మరియు క్లోమం యొక్క పనితీరు యొక్క శారీరక ఉత్పత్తిని ఖచ్చితంగా అనుకరిస్తాయి.
కార్బోహైడ్రేట్లు అధికంగా ఉన్న భోజనం తర్వాత చిన్న ఇన్సులిన్ తీసుకోవడం మంచిది. ఈ రకమైన ఇన్సులిన్ యొక్క మోతాదు వ్యక్తిగతంగా నిర్ణయించబడుతుంది మరియు ఇచ్చిన భోజనంలో XE (బ్రెడ్ యూనిట్లు) సంఖ్యను బట్టి నిర్ణయించబడుతుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీ
రోగి అధిక బరువు కలిగి ఉండకపోతే మరియు బలమైన ఎమోషనల్ ఓవర్లోడ్లను గమనించకపోతే, kg షధం 1 - 1 యూనిట్ శరీర బరువు 1 కిలోకు రోజుకు 1 సమయం సూచించబడుతుంది. అదే సమయంలో, తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స హార్మోన్ యొక్క శారీరక స్రావం యొక్క అనుకరణగా పనిచేయడానికి ఉద్దేశించబడింది.
ఈ పనికి ఈ క్రింది షరతులు అవసరం:
- గ్లూకోజ్ వినియోగానికి తగిన మోతాదులో ఇన్సులిన్ రోగికి పంపిణీ చేయాలి.
- ఇన్సులిన్, బయటి నుండి నిర్వహించబడుతుంది, క్లోమం ద్వారా స్రవించే బేసల్ స్రావం యొక్క సంపూర్ణ అనుకరణగా మారాలి (భోజనం తర్వాత దాని విభజన యొక్క శిఖరంతో సహా).
జాబితా చేయబడిన అవసరాలు ఇన్సులిన్ యొక్క రోజువారీ మోతాదును ఇన్సులిన్లుగా విభజించినప్పుడు ఇన్సులిన్ చికిత్స యొక్క తీవ్రతను నిర్ణయిస్తుంది. తరువాతి ఉదయం మరియు సాయంత్రం చాలా తరచుగా పరిచయం చేయబడుతుంది, క్లోమం యొక్క ఉత్పత్తిని పూర్తిగా అనుకరిస్తుంది.
కార్బోహైడ్రేట్లతో భోజనం చేసిన తర్వాత స్వల్ప-నటన ఇన్సులిన్ సమర్థించబడుతుంది. ఈ ఇన్సులిన్ల మోతాదు ఒక్కొక్కటిగా నిర్ణయించబడుతుంది మరియు ఈ భోజనం యొక్క బ్రెడ్ యూనిట్ల సంఖ్యపై ఆధారపడి ఉంటుంది.
సాంప్రదాయ ఇన్సులిన్ చికిత్స
అన్ని ఇన్సులిన్లను ఒకే ఇంజెక్షన్లో కలపడం కలిపి మిశ్రమ పద్ధతిని సాంప్రదాయ ఇన్సులిన్ థెరపీ అంటారు.
ఇంజెక్షన్ల సంఖ్యను కనిష్టంగా తగ్గించడం (పగటిపూట 1 నుండి 3 వరకు) సాంకేతికత యొక్క ప్రధాన ప్రయోజనం.
చికిత్స యొక్క ప్రతికూలత ప్యాంక్రియాస్ యొక్క శారీరక శ్రమను పూర్తిగా అనుకరించే సామర్థ్యం లేకపోవడం, ఇది రోగి యొక్క కార్బోహైడ్రేట్ జీవక్రియను పూర్తిగా భర్తీ చేసే సామర్థ్యం లేకపోవటానికి దారితీస్తుంది.
అదే సమయంలో, ఇన్సులిన్ చికిత్స యొక్క సాంప్రదాయిక పథకం ఈ క్రింది విధంగా ఉంది: రోగి రోజుకు 1-2 సూది మందులు అందుకుంటాడు, అదే సమయంలో స్వల్ప మరియు దీర్ఘకాలిక ఎక్స్పోజర్ కలిగిన ఇన్సులిన్లు ఒకేసారి నిర్వహించబడతాయి. SSD యొక్క మొత్తం వాల్యూమ్లో 2/3 ISD (మీడియం-టర్మ్ ఇన్సులిన్ ఇన్సులిన్), మిగిలిన 1/3 ICD పై వస్తుంది.
పంప్ ఇన్సులిన్ థెరపీ
ఇన్సులిన్ పంప్ అనేది ఒక రకమైన ఎలక్ట్రానిక్ పరికరం, ఇది ఇన్సులిన్ యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ ఇంజెక్షన్లను చిన్న మోతాదులలో తక్కువ లేదా అతి తక్కువ-కాల వ్యవధితో అందిస్తుంది.
Ins షధ పరిపాలన యొక్క వివిధ రీతుల్లో ఇన్సులిన్ పంప్ పని చేస్తుంది:
- నిరంతర మైక్రోడోజ్డ్ ప్యాంక్రియాటిక్ హార్మోన్ డెలివరీ, అని పిలవబడేది బేసల్ రేట్.
- బోలస్ వేగం, administration షధ పరిపాలన యొక్క ఫ్రీక్వెన్సీ మరియు దాని మోతాదు రోగి స్వయంగా ప్రోగ్రామ్ చేసినప్పుడు.

మొదటి మోడ్ను ఉపయోగిస్తున్నప్పుడు, నేపథ్య ఇన్సులిన్ స్రావం అనుకరించబడుతుంది, ఇది సూత్రప్రాయంగా "పొడవైన" ఇన్సులిన్ వాడకాన్ని భర్తీ చేయడానికి అనుమతిస్తుంది. రోగి యొక్క ఆహారం తీసుకునే ముందు లేదా గ్లైసెమిక్ సూచిక పెరిగిన సమయంలో రెండవ నియమావళిని ఉపయోగించడం సమర్థించబడుతోంది.
పరిపాలన యొక్క బోలస్ రేటును అనుసంధానించేటప్పుడు పంప్ ఇన్సులిన్ చికిత్స ఇన్సులిన్ను అల్ట్రా-షార్ట్ లేదా షార్ట్ యాక్షన్తో భర్తీ చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
ఈ వేగాల కలయిక ఆరోగ్యకరమైన ప్యాంక్రియాస్ యజమాని శరీరంలో ఇన్సులిన్ స్రావాన్ని అనుకరిస్తుంది. రోగి 3 రోజుల తర్వాత కాథెటర్ను తప్పక భర్తీ చేయాలి.
పిల్లలలో ఇన్సులిన్ చికిత్స
పిల్లలలో ఇన్సులిన్ చికిత్సకు ఒక వ్యక్తిగత విధానం అవసరం మరియు ఒక సాంకేతికతను ఎన్నుకునేటప్పుడు పిల్లల శరీరం యొక్క పెద్ద సంఖ్యలో కారకాలు మరియు వ్యక్తిగత లక్షణాలు అవసరం.
పిల్లలలో టైప్ 1 డయాబెటిస్ కోసం ఒక రకమైన ఇన్సులిన్ థెరపీని ఎన్నుకునేటప్పుడు, పిల్లల శరీరంలో ఇన్సులిన్ కలిగిన drugs షధాల యొక్క 2- మరియు 3 రెట్లు పరిపాలనకు ప్రాధాన్యత ఇవ్వబడుతుంది.
పిల్లలలో ఇన్సులిన్ చికిత్స యొక్క లక్షణం రోజుకు ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి ఇన్సులిన్ను వేరే కాల వ్యవధితో కలపడం.
12 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న పిల్లలకు, చికిత్స యొక్క తీవ్ర పద్దతిని ఉపయోగించమని సిఫార్సు చేయబడింది.
పిల్లల శరీరం యొక్క లక్షణం పెద్దవారి శరీరంతో పోలిస్తే ఇన్సులిన్కు పెరిగిన సున్నితత్వం. పిల్లవాడు తీసుకుంటున్న ఇన్సులిన్ మోతాదును క్రమంగా సర్దుబాటు చేయడానికి ఎండోక్రినాలజిస్ట్ అవసరం.
పిల్లలకి మొదటి రకం డయాబెటిస్ మెల్లిటస్తో బాధపడుతుంటే, సర్దుబాటు ఇంజెక్షన్కు 1-2 యూనిట్ల పరిధిలో ఉండాలి మరియు గరిష్టంగా అనుమతించదగిన వన్-టైమ్ సర్దుబాటు పరిమితి 4 యూనిట్ల కంటే ఎక్కువ ఉండకూడదు.
సర్దుబాటు యొక్క సరైన అంచనా కోసం, శరీరంలో మార్పులను చాలా రోజులు పర్యవేక్షించడం అవసరం.
సర్దుబాట్లు చేసేటప్పుడు, పిల్లల శరీరంలో ఇన్సులిన్ యొక్క ఉదయం మరియు సాయంత్రం పరిపాలనతో సంబంధం ఉన్న మోతాదులను ఏకకాలంలో మార్చాలని ఎండోక్రినాలజిస్టులు సిఫార్సు చేయరు.
బాల్యంలో ఇన్సులిన్ థెరపీ యొక్క కోర్సును ఎన్నుకునేటప్పుడు, ఇన్సులిన్ కలిగిన వస్తువులను ప్రవేశపెట్టడానికి రెండు లేదా మూడు రెట్లు ప్రాధాన్యత ఇవ్వబడుతుంది. పిల్లలలో ఈ కోర్సు యొక్క లక్షణం పగటిపూట ఇంజెక్షన్ల ఫ్రీక్వెన్సీని తగ్గించడానికి వేరే కాలపు చర్యతో ఇన్సులిన్ల కలయికగా పరిగణించాలి. 12 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న పిల్లలకు, మరింత ఇంటెన్సివ్ థెరపీని ఉపయోగించమని సిఫార్సు చేయబడింది.
పిల్లలలో ఇన్సులిన్ థెరపీ ఇన్సులిన్కు సున్నితత్వం యొక్క డిగ్రీ పెరుగుదల వంటి లక్షణాలను పరిగణనలోకి తీసుకోవాలి (పోల్చి చూస్తే, ఉదాహరణకు, ఒక వయోజన శరీరంతో). పిల్లవాడు ఉపయోగించే భాగం మొత్తాన్ని క్రమంగా సరిచేయడానికి దీనికి నిపుణుడు అవసరం.
కాబట్టి, సర్దుబాటు ఇంజెక్షన్కు ఒకటి నుండి రెండు యూనిట్ల వరకు సరిపోతుంది, అయితే గరిష్టంగా అనుమతించబడిన ఒక-సమయం దిద్దుబాటు పరిమితి నాలుగు యూనిట్ల కంటే ఎక్కువ ఉండకూడదు.

సర్దుబాటు యొక్క ప్రభావ స్థాయి యొక్క సరైన నిర్ణయం కోసం, చాలా రోజులలో శారీరక మార్పుల యొక్క స్థిరమైన పర్యవేక్షణ అవసరం.
పిల్లలలో టైప్ 1 డయాబెటిస్ మెల్లిటస్ కోసం ఇన్సులిన్ థెరపీ ప్రక్రియలో, ఎండోక్రినాలజిస్టులు ఉదయం మరియు సాయంత్రం పరిచయం కోసం ఉద్దేశించిన మోతాదులను సమకాలీకరించడానికి సిఫార్సు చేయరు.
శిశువు యొక్క శరీరం పెద్దవారి కంటే హార్మోన్కు ఎక్కువ అవకాశం ఉంది, కాబట్టి బాల్యంలో మధుమేహానికి ప్రత్యేక శ్రద్ధ అవసరం. పిల్లలలో ఇన్సులిన్ చికిత్స కోసం సర్వసాధారణమైన పథకం రోజుకు 2-3 సార్లు.
సూది మందుల సంఖ్యను తగ్గించడానికి, స్వల్ప-నటన drug షధాన్ని సగటుతో కలుపుతారు. ఈ వయస్సులో చికిత్స యొక్క లక్షణాలు 1-2 UNITS (గరిష్టంగా - 4 UNITS) లోపు శిశువు యొక్క స్థితిని మరియు మోతాదు సర్దుబాటును నిరంతరం పర్యవేక్షిస్తాయి.
ఉదయం మరియు సాయంత్రం ఇన్సులిన్ మొత్తాన్ని వెంటనే మార్చకుండా ఉండటం మంచిది. ఇంటెన్సివ్ థెరపీని 12 సంవత్సరాల వయస్సు నుండి మాత్రమే చేయవచ్చు.
గర్భధారణ సమయంలో ఇన్సులిన్ చికిత్స
గర్భధారణ సమయంలో మధుమేహం చికిత్స రక్తంలో చక్కెర సాంద్రతను కాపాడుకోవడమే, ఇది ఇలా ఉండాలి:
- ఖాళీ కడుపుతో ఉదయం - 3.3-5.6 mmol / l.
- తినడం తరువాత, 5.6-7.2 mmol / L.
1-2 నెలలు రక్తంలో చక్కెరను నిర్ణయించడం చికిత్స యొక్క ప్రభావాన్ని అంచనా వేయడానికి మిమ్మల్ని అనుమతిస్తుంది. గర్భిణీ స్త్రీ శరీరంలో జీవక్రియ చాలా కదిలిస్తుంది. ఈ వాస్తవం ఇన్సులిన్ థెరపీ యొక్క నియమావళి (నియమావళి) యొక్క తరచుగా దిద్దుబాటు అవసరం.
టైప్ 1 డయాబెటిస్ ఉన్న గర్భిణీ స్త్రీలకు, ఇన్సులిన్ థెరపీ ఈ క్రింది విధంగా సూచించబడుతుంది: ఉదయం మరియు పోస్ట్ప్రాండియల్ హైపర్గ్లైసీమియాను నివారించడానికి, రోగికి రోజుకు కనీసం 2 ఇంజెక్షన్లు అవసరం.
చిన్న లేదా మధ్యస్థ ఇన్సులిన్ మొదటి అల్పాహారం ముందు మరియు చివరి భోజనానికి ముందు ఇవ్వబడుతుంది. సంయుక్త మోతాదులను కూడా వాడవచ్చు. మొత్తం రోజువారీ మోతాదు సరిగ్గా పంపిణీ చేయాలి: మొత్తం వాల్యూమ్లో 2/3 ఉదయం కోసం ఉద్దేశించబడింది, మరియు 1/3 భాగం - విందుకు ముందు.
రాత్రి మరియు డాన్ హైపర్గ్లైసీమియాను నివారించడానికి, "రాత్రి భోజనానికి ముందు" మోతాదు నిద్రవేళకు ముందు చేసిన ఇంజెక్షన్గా మార్చబడుతుంది.
గర్భధారణ సమయంలో ఒక వ్యాధికి చికిత్స చేయటం రక్తంలో చక్కెర స్థాయిలను నిర్వహించడం. ఖాళీ కడుపుతో ఉదయం, ఇది 3.3 నుండి 5.6 mmol వరకు ఉండాలి, ఆహారం తిన్న తర్వాత - 5.6 నుండి 7.2 వరకు. గర్భధారణ సమయంలో ఇన్సులిన్ చికిత్స సరైనది కావడానికి, మీకు ఇది అవసరం:
- ఒకటి నుండి రెండు నెలల వరకు రక్తంలో చక్కెర స్థాయిని నిర్ణయించండి. ఇది చికిత్స యొక్క ప్రభావాన్ని అంచనా వేయడం సాధ్యం చేస్తుంది,
- గర్భిణీ స్త్రీలో జీవక్రియ చాలా ప్రమాదకరమని అంచనా. సమర్పించిన వాస్తవం ఇన్సులిన్ థెరపీ నియమావళి యొక్క తరచుగా సర్దుబాటును సూచిస్తుంది,
- టైప్ 1 డయాబెటిస్ ఉన్న గర్భిణీ స్త్రీలకు, ఒక నిర్దిష్ట నమూనా ప్రకారం చికిత్స సూచించబడుతుంది. కాబట్టి, ఉదయం గ్లైసెమియాను మినహాయించటానికి, అలాగే ఆహారం తిన్న తర్వాత, రోగి 24 గంటలలోపు కనీసం రెండు ఇంజెక్షన్లు చేయమని సిఫార్సు చేస్తారు.
ఇన్సులిన్ చికిత్స యొక్క సమస్యలను తొలగించడానికి, చిన్న లేదా మధ్యస్థ రకాల ఇన్సులిన్ మొదటి అల్పాహారం ముందు, అలాగే ఆహారాన్ని తినే చివరి సెషన్కు ముందు ప్రవేశపెడతారు. సంయుక్త మోతాదులు ఆమోదయోగ్యమైనవి.
రోజుకు మొత్తం మోతాదును సరిగ్గా పంపిణీ చేయడం చాలా ముఖ్యం: మొత్తం వాల్యూమ్లో 60% ఉదయం వాడతారు, సుమారు 30% - రాత్రి భోజనానికి ముందు. రాత్రి మరియు డాన్ హైపర్గ్లైసీమియాను నివారించడానికి, "రాత్రి భోజనానికి ముందు" మొత్తాన్ని పడుకునే ముందు చేసిన ఇంజెక్షన్గా మార్చారు.
ఇన్సులిన్ ఎలా చికిత్స పొందుతుంది
డాక్టర్-ఎండోక్రినాలజిస్ట్ను సందర్శించినప్పుడు, ఇన్సులిన్తో చికిత్స ఎలా జరుగుతుందో మరియు ఇన్సులిన్ కలిగిన with షధాలతో థెరపీని ఉపయోగించి ఏ ఫలితాలను సాధించవచ్చనే దానిపై చాలా మంది రోగులు ఆందోళన చెందుతున్నారు.
ప్రతి వ్యక్తి విషయంలో, ఎండోక్రినాలజిస్ట్ చేత ఖచ్చితమైన చికిత్సా విధానం అభివృద్ధి చేయబడింది. ప్రస్తుతం, చికిత్స కోసం రోగులకు ప్రత్యేక సిరంజి పెన్నులు అభివృద్ధి చేయబడ్డాయి. తరువాతి లేనప్పుడు, మీరు చాలా సన్నని ఇన్సులిన్ సూదిని కలిగి ఉన్న ఇన్సులిన్ సిరంజిలను ఉపయోగించవచ్చు.
డయాబెటిస్ ఇన్సులిన్ ఉన్న రోగితో చికిత్స క్రింది పథకం ప్రకారం జరుగుతుంది:
- శరీరంలోకి ఇన్సులిన్ యొక్క సబ్కటానియస్ పరిపాలన చేసే ముందు, ఇంజెక్షన్ సైట్ను పిసికి కలుపుకోవాలి.
- Administration షధ పరిపాలన తర్వాత 30 నిమిషాల తరువాత తినకూడదు.
- ఒకే పరిపాలన యొక్క గరిష్ట మోతాదు 30 యూనిట్లకు మించకూడదు.
సిరంజి పెన్నుల వాడకం ప్రాధాన్యత మరియు సురక్షితం. చికిత్స సమయంలో పెన్నుల వాడకం ఈ క్రింది కారణాల వల్ల మరింత హేతుబద్ధంగా పరిగణించబడుతుంది:
- సిరంజి పెన్నులో ప్రత్యేక పదునుపెట్టే సూది ఉండటం ఇంజెక్షన్ సమయంలో నొప్పిని తగ్గిస్తుంది.
- పెన్-సిరంజి యొక్క అనుకూలమైన డిజైన్ పరికరాన్ని ఎప్పుడైనా మరియు ఎక్కడైనా, అవసరమైతే, ఇన్సులిన్ ఇంజెక్ట్ చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
- ఆధునిక సిరంజి పెన్నుల యొక్క కొన్ని నమూనాలు ఇన్సులిన్ యొక్క కుండలతో అమర్చబడి ఉంటాయి. ఇది drugs షధాల కలయిక మరియు చికిత్సా విధానంలో వివిధ రకాల చికిత్సా నియమాలను ఉపయోగించడానికి అనుమతిస్తుంది.
ఇన్సులిన్ ఇంజెక్షన్లతో డయాబెటిస్ చికిత్స నియమావళిలో ఈ క్రింది భాగాలు ఉన్నాయి:
- ఉదయం భోజనానికి ముందు, డయాబెటిస్ రోగి చిన్న లేదా పొడవైన నటన ఇన్సులిన్ ఇవ్వడం అవసరం.
- భోజన సమయానికి ముందు ఇన్సులిన్ యొక్క పరిపాలనలో స్వల్ప-నటన తయారీతో కూడిన మోతాదు ఉండాలి.
- సాయంత్రం భోజనానికి ముందు ఇంజెక్షన్లో షార్ట్ యాక్టింగ్ ఇన్సులిన్ ఉండాలి.
- పడుకునే ముందు ఇచ్చే of షధ మోతాదులో నిరంతర-విడుదల మందు ఉండాలి.
శరీరంలోకి ఇంజెక్షన్లు మానవ శరీరంలోని అనేక ప్రాంతాలలో చేయవచ్చు. దాని స్వంత ప్రాంతాలలో శోషణ రేటు.
Drug షధాన్ని పొత్తికడుపులో చర్మం కింద నిర్వహించినప్పుడు చాలా వేగంగా శోషణ జరుగుతుంది.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ అన్ని ఇంద్రియాలలో ఒక వ్యాధి ఇన్సులిన్ యొక్క ప్రగతిశీల పరిపాలన కేవలం సమయం మాత్రమే.
ప్రస్తుతానికి, రెండు చక్కెర తగ్గించే మందులను సూచించడం సాంప్రదాయంగా పరిగణించబడుతుంది. మాత్రలు తీసుకున్న 10-15 సంవత్సరాల తరువాత, వారు చివరి దశకు వెళతారు - ఇన్సులిన్ థెరపీ.
ఈ చికిత్సా పద్ధతిలో ఆలస్యం ఇంజెక్షన్లు అవసరం, హైపోగ్లైసీమియా అభివృద్ధి చెందుతుంది మరియు రోగి గణనీయంగా బరువు పెరుగుతారు. అంతేకాక, చాలా మంది రోగులు ఫలితం అస్థిరంగా, తక్కువ సామర్థ్యంతో నమ్ముతారు.
సరిగ్గా ఎంపిక చేయని చికిత్స తరచుగా హైపోగ్లైసీమిక్ పరిస్థితులకు కారణమైనప్పుడు విజయవంతం కాని వ్యక్తిగత అనుభవం చికిత్సను నెమ్మదిస్తుంది. వ్యాధి ప్రారంభంలోనే ఇన్సులిన్ థెరపీ యొక్క చిన్న కోర్సును నియమించడం వల్ల చక్కెర తగ్గించే of షధాల యొక్క తదుపరి ఉపయోగం అవసరం లేకుండా గ్లైసెమియా యొక్క దీర్ఘకాలిక ఉపశమనం మరియు సమానత్వానికి దారితీస్తుందని గమనించాలి.
అయినప్పటికీ, చాలా మంది ఎండోక్రినాలజిస్టులు ఈ పద్ధతిని ఆమోదించరు మరియు స్టెప్ థెరపీని సమర్థిస్తారు. వాస్తవానికి, ఇన్సులిన్ పరిపాలన యొక్క ప్రారంభ ప్రారంభం చాలా సముచితమైన పరిస్థితులు ఉన్నాయి.
ఉదాహరణకు, ప్రారంభ దశలో చక్కెరను తగ్గించే drugs షధాల యొక్క అసమర్థమైన వాడకంతో, ఇన్సులిన్ సూచించబడుతుంది. ఈ from షధం నుండి, జీవన నాణ్యత మరియు చికిత్సతో రోగి సంతృప్తి చాలా రెట్లు పెరుగుతుంది.
ఇన్సులిన్ చికిత్స యొక్క ప్రమాదాలు
అథెరోస్క్లెరోసిస్ అభివృద్ధిలో హైపర్ఇన్సులినిమియా ట్రిగ్గర్ అని అనేక అధ్యయనాలు చూపించాయి. అదనంగా, ఇన్సులిన్ను early షధంగా ప్రారంభంలో ఉపయోగించడం వల్ల కొరోనరీ హార్ట్ డిసీజ్ (సిహెచ్డి) ఏర్పడుతుంది. కానీ ఈ రోజు వరకు, ఈ కనెక్షన్ గురించి ఖచ్చితమైన మరియు నమ్మదగిన సమాచారం లేదు.
ఇన్సులిన్ చికిత్సను ప్రారంభించడానికి ముందు, ఈ పద్ధతిని ప్రభావితం చేసే అనేక అంశాలు మరియు లక్షణాలను గుర్తించడం మరియు పరిగణించడం అవసరం. వాటి నుండి మేము హైలైట్ చేస్తాము:
- శరీర బరువు
- జీవిత సూచన
- ఉనికి, మైక్రోవాస్కులర్ మార్పుల తీవ్రత,
- మునుపటి చికిత్స యొక్క వైఫల్యం.
ఇన్సులిన్ చికిత్స అవసరమని నిర్ధారించుకోవడానికి, సంశ్లేషణ సి-పెప్టైడ్ మొత్తాన్ని నిర్ణయించడం ద్వారా ప్యాంక్రియాటిక్ బీటా కణాల కార్యాచరణ స్థాయిని నిర్ణయించడం అవసరం.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ కోసం మీరు ఇన్సులిన్ థెరపీని ప్రారంభించాలి:
- చక్కెర-తగ్గించే drugs షధాల యొక్క అధిక మరియు గరిష్ట మోతాదులలో తీవ్రమైన హైపర్గ్లైసీమియాతో,
- ఆకస్మిక బరువు తగ్గడం
- సి-పెప్టైడ్ యొక్క తక్కువ స్థాయి.
తాత్కాలిక చికిత్సగా, రక్తంలో పెరిగిన స్థాయితో గ్లూకోజ్ విషాన్ని తగ్గించాల్సిన అవసరం ఉంటే ఇన్సులిన్ సూచించబడుతుంది. అధ్యయనాలు ఇన్సులిన్ చికిత్స మైక్రోవాస్కులర్ సమస్యలను అభివృద్ధి చేసే అవకాశాన్ని గణనీయంగా తగ్గిస్తుందని తేలింది.
lechenie-simptomy.ru
టైప్ 2 డయాబెటిస్ చికిత్సకు ఒక నిర్దిష్ట పథకం అవసరం. ఈ చికిత్స యొక్క సారాంశం ఏమిటంటే, రోగి క్రమంగా చక్కెరను తగ్గించే to షధాలకు బేసల్ ఇన్సులిన్ యొక్క చిన్న మోతాదులను జోడించడం ప్రారంభిస్తాడు.
సుదీర్ఘ-నటన ఇన్సులిన్ (ఉదాహరణకు, ఇన్సులిన్ గ్లార్జిన్) యొక్క పీక్ లెస్ అనలాగ్ రూపంలో ప్రదర్శించబడే బేసల్ తయారీని మొదటిసారి ఎదుర్కొన్నప్పుడు, రోగులు రోజుకు 10 IU మోతాదులో ఆపాలి. ప్రాధాన్యంగా, ఇంజెక్షన్లు రోజుకు ఒకే సమయంలో ఇవ్వబడతాయి.
డయాబెటిస్ పురోగతిని కొనసాగిస్తే మరియు బేసల్ ఇన్సులిన్ ఇంజెక్షన్లతో చక్కెరను తగ్గించే drugs షధాల (టాబ్లెట్ రూపం) కావలసిన ఫలితాలకు దారితీయకపోతే, ఈ సందర్భంలో వైద్యుడు రోగిని పూర్తిగా ఇంజెక్షన్ నియమావళికి బదిలీ చేయాలని నిర్ణయించుకుంటాడు.
అదే సమయంలో, వివిధ సాంప్రదాయ medicine షధాల వాడకాన్ని ప్రోత్సహిస్తారు, అయితే వాటిలో దేనినైనా హాజరైన వైద్యుడు ఆమోదించాలి.
పిల్లలు రోగుల యొక్క ప్రత్యేక సమూహం, అందువల్ల బాల్య మధుమేహం విషయంలో ఇన్సులిన్ చికిత్సకు ఎల్లప్పుడూ వ్యక్తిగత విధానం అవసరం. చాలా తరచుగా, శిశువుల చికిత్స కోసం, వారు 2-3 రెట్లు ఇన్సులిన్ నియమాలను ఉపయోగిస్తారు. చిన్న రోగులకు ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి, చిన్న మరియు మధ్యస్థ ఎక్స్పోజర్ సమయాలతో drugs షధాల కలయికను అభ్యసిస్తారు.
కింది ప్రణాళిక ప్రకారం ఇన్సులిన్ చికిత్స జరుగుతుంది:
- సబ్కటానియస్ ఇంజెక్షన్ చేయడానికి ముందు, ఇంజెక్షన్ సైట్ కొద్దిగా మెత్తగా పిండి వేయబడుతుంది.
- ఇంజెక్షన్ తర్వాత తినడం అరగంట కన్నా ఎక్కువ కదలకూడదు.
- గరిష్ట మోతాదు 30 యూనిట్లకు మించకూడదు.
ప్రతి సందర్భంలో, ఇన్సులిన్ చికిత్స యొక్క ఖచ్చితమైన షెడ్యూల్ వైద్యుడిగా ఉండాలి. ఇటీవల, చికిత్స చేయడానికి ఇన్సులిన్ సిరంజిలు ఉపయోగించబడ్డాయి, మీరు చాలా సన్నని సూదితో సాధారణ ఇన్సులిన్ సిరంజిలను ఉపయోగించవచ్చు.
సిరంజి పెన్నుల వాడకం అనేక కారణాల వల్ల మరింత హేతుబద్ధమైనది:
- ప్రత్యేక సూదికి ధన్యవాదాలు, ఇంజెక్షన్ నుండి నొప్పి తగ్గించబడుతుంది.
- పరికరం యొక్క సౌలభ్యం మిమ్మల్ని ఎక్కడైనా మరియు ఎప్పుడైనా ఇంజెక్షన్లు చేయడానికి అనుమతిస్తుంది.
- కొన్ని సిరంజి పెన్నులు ఇన్సులిన్ యొక్క కుండలతో అమర్చబడి ఉంటాయి, ఇది drugs షధాల కలయిక మరియు వివిధ పథకాల వాడకాన్ని అనుమతిస్తుంది.
టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ కోసం ఇన్సులిన్ నియమావళి యొక్క భాగాలు క్రింది విధంగా ఉన్నాయి:
- అల్పాహారం ముందు, రోగి చిన్న లేదా దీర్ఘకాలిక చర్య యొక్క drug షధాన్ని ఇవ్వాలి.
- భోజనానికి ముందు ఇన్సులిన్ ఇంజెక్షన్ స్వల్ప-నటన హార్మోన్ కలిగి ఉండాలి.
- విందుకు ముందు ఇంజెక్షన్లో చిన్న ఇన్సులిన్ ఉంటుంది.
- పడుకునే ముందు, రోగి సుదీర్ఘమైన తయారీని నిర్వహించాలి.
మానవ శరీరంపై పరిపాలన యొక్క అనేక ప్రాంతాలు ఉన్నాయి. ప్రతి మండలంలో of షధ శోషణ రేటు భిన్నంగా ఉంటుంది. కడుపు ఈ సూచికకు ఎక్కువ అవకాశం ఉంది.
పరిపాలన కోసం తప్పుగా ఎంచుకున్న ప్రాంతంతో, ఇన్సులిన్ చికిత్స సానుకూల ఫలితాలను ఇవ్వకపోవచ్చు.
ఇన్సులిన్ థెరపీ యొక్క లక్షణాలు, దీనిలో ప్రత్యేక మందులు వాడతారు, శరీరాన్ని ఈ విధంగా ప్రభావితం చేస్తుంది:
- ప్యాంక్రియాస్ ఇన్సులిన్ స్రావం ద్వారా ప్రేరేపించబడుతుంది,
- ఉపవాసం గ్లైసెమియా మరియు తినడం తరువాత,
- కాలేయ ప్రోటీన్లను గ్లూకోజ్గా మార్చడం తగ్గుతుంది,
- తినడం తరువాత గ్లైసెమియాను పెంచే హార్మోన్ ఉత్పత్తి తగ్గుతుంది.
పంప్ థెరపీ
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్సను బోలస్ ఇన్సులిన్ చికిత్స యొక్క ఆధారం అని పిలుస్తారు, ఇది పద్ధతి యొక్క అనువర్తనం యొక్క కొన్ని లక్షణాలకు లోబడి ఉంటుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క లక్షణం ఏమిటంటే ఇది రోగి శరీరంలో ఇన్సులిన్ యొక్క సహజ స్రావం యొక్క అనుకరణగా పనిచేస్తుంది.
టైప్ 1 డయాబెటిస్ యొక్క ఇన్సులిన్ థెరపీ అవసరమైనప్పుడు ఈ పద్ధతి ఉపయోగించబడుతుంది. ఈ రకమైన వ్యాధి చికిత్సలో ఇటువంటి చికిత్స ఉత్తమ క్లినికల్ సూచికలను ఇస్తుంది మరియు ఇది వైద్యపరంగా నిర్ధారించబడింది.
ఈ పనిని పూర్తి చేయడానికి, షరతుల యొక్క నిర్దిష్ట జాబితా అవసరం. ఈ పరిస్థితులు క్రింది విధంగా ఉన్నాయి:
- గ్లూకోజ్ వినియోగాన్ని ప్రభావితం చేయడానికి ఇన్సులిన్ రోగి యొక్క శరీరంలోకి తప్పనిసరిగా చొప్పించాలి.
- డయాబెటిస్ మెల్లిటస్ ఉన్న రోగి యొక్క క్లోమం ద్వారా ఉత్పత్తి అయ్యే ఇన్సులిన్లను శరీరంలోకి ప్రవేశపెట్టిన ఇన్సులిన్లు పూర్తిగా సమానంగా ఉండాలి.
పేర్కొన్న అవసరాలు చిన్న మరియు దీర్ఘకాలిక ఇన్సులిన్లుగా ఉపయోగించే of షధాల విభజనలో ఉండే ఇన్సులిన్ చికిత్స యొక్క విశిష్టతలను నిర్ణయిస్తాయి.
ఉదయం మరియు సాయంత్రం ఇన్సులిన్ ఇవ్వడానికి దీర్ఘకాలం పనిచేసే ఇన్సులిన్లను ఉపయోగిస్తారు. ఈ రకమైన drug షధం క్లోమం ఉత్పత్తి చేసే హార్మోన్ల ఉత్పత్తులను పూర్తిగా అనుకరిస్తుంది.
కార్బోహైడ్రేట్లు అధికంగా ఉన్న భోజనం తిన్న తర్వాత తక్కువ వ్యవధిలో ఇన్సులిన్ వాడటం సమర్థించబడుతోంది. ఈ drugs షధాలను శరీరంలోకి ప్రవేశపెట్టడానికి ఉపయోగించే మోతాదు ఆహారంలో ఉన్న బ్రెడ్ యూనిట్ల సంఖ్యపై ఆధారపడి ఉంటుంది మరియు ప్రతి రోగికి వ్యక్తిగతంగా నిర్ణయించబడుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ కోసం తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీని తినడానికి ముందు గ్లైసెమియా యొక్క సాధారణ కొలతలు ఉంటాయి.
సాంప్రదాయ ఇన్సులిన్ చికిత్స అనేది ఒక ఇంజెక్షన్లో చిన్న మరియు దీర్ఘకాలిక చర్య ఇన్సులిన్ను కలపడం.
ఈ రకమైన చికిత్సను ఉపయోగించడం యొక్క ప్రధాన ప్రయోజనం ఏమిటంటే, ఇంజెక్షన్ల సంఖ్యను కనిష్టంగా తగ్గించడం. చాలా తరచుగా, ఈ సాంకేతికతకు అనుగుణంగా చికిత్స సమయంలో ఇంజెక్షన్ల సంఖ్య రోజుకు 1 నుండి 3 వరకు ఉంటుంది.
ఈ పద్ధతిని ఉపయోగించడం వల్ల కలిగే ప్రతికూలత క్లోమం యొక్క కార్యాచరణను పూర్తిగా అనుకరించలేకపోవడం. ఈ పద్ధతిని ఉపయోగించినప్పుడు ఒక వ్యక్తి యొక్క కార్బోహైడ్రేట్ జీవక్రియ యొక్క ఉల్లంఘనను పూర్తిగా భర్తీ చేయడం అసాధ్యం.
ఈ పద్ధతిని వర్తించే ప్రక్రియలో, రోగి రోజుకు 1-2 సూది మందులు అందుకుంటాడు. చిన్న మరియు పొడవైన ఇన్సులిన్లను శరీరంలోకి ఒకేసారి నిర్వహిస్తారు. ఎక్స్పోజర్ సగటు వ్యవధి కలిగిన ఇన్సులిన్లు ఇంజెక్ట్ చేసిన drugs షధాల మొత్తం మోతాదులో 2/3 వరకు ఉంటాయి, రోజువారీ మోతాదులో మూడింట ఒక వంతు స్వల్ప-పని ఇన్సులిన్లు.
సాంప్రదాయ రకం ఇన్సులిన్ థెరపీతో టైప్ 1 డయాబెటిస్ మెల్లిటస్ చికిత్సకు భోజనానికి ముందు గ్లైసెమియా యొక్క సాధారణ కొలత అవసరం లేదు.
ఇన్సులిన్ పంప్ అనేది ఎలక్ట్రానిక్ పరికరం, ఇది చిన్న లేదా అల్ట్రా-షార్ట్ చర్యతో ఇన్సులిన్ సన్నాహాల యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందించడానికి రూపొందించబడింది.
ఈ రకమైన చికిత్సను ఉపయోగించినప్పుడు, drug షధాన్ని చిన్న మోతాదులలో నిర్వహిస్తారు.
ఎలక్ట్రానిక్ ఇన్సులిన్ పంప్ వ్యవస్థను వివిధ రీతుల్లో నిర్వహించవచ్చు. పంప్ యొక్క ఆపరేషన్ యొక్క ప్రధాన రీతులు క్రింది విధంగా ఉన్నాయి:
- బేసల్ రేటుతో మైక్రోడోజెస్ రూపంలో శరీరంలోకి of షధం యొక్క నిరంతర పరిపాలన.
- Bo షధాన్ని ఇంజెక్షన్ యొక్క పౌన frequency పున్యం రోగిచే ప్రోగ్రామ్ చేయబడిన బోలస్ రేటుతో శరీరంలోకి into షధాన్ని ప్రవేశపెట్టడం.
ఇన్సులిన్ పరిపాలన యొక్క మొదటి పద్ధతి విషయంలో, క్లోమంలో హార్మోన్ స్రావం యొక్క పూర్తి అనుకరణ జరుగుతుంది. Administration షధ పరిపాలన యొక్క ఈ మోడ్ సుదీర్ఘ-నటన ఇన్సులిన్లను ఉపయోగించకూడదని చేస్తుంది.
శరీరంలో ఇన్సులిన్ను ప్రవేశపెట్టే రెండవ పద్ధతిని ఉపయోగించడం తినడానికి ముందు లేదా గ్లైసెమిక్ సూచికలో పెరుగుదల ఉన్న సమయాల్లో సమర్థించబడుతోంది.
పంపును ఉపయోగించి ఇన్సులిన్ థెరపీ పథకం వేగవంతమైన కలయికను మానవ శరీరంలో ఇన్సులిన్ స్రావం యొక్క ప్రక్రియను అనుకరించటానికి అనుమతిస్తుంది, ఇది ఆరోగ్యకరమైన ప్యాంక్రియాస్ కలిగి ఉంటుంది. పంపును ఉపయోగిస్తున్నప్పుడు, ప్రతి 3 రోజులకు కాథెటర్ భర్తీ చేయాలి.
ఎలక్ట్రానిక్ పంపును ఉపయోగించడం వల్ల మానవ శరీరంలో ఇన్సులిన్ యొక్క సహజ స్రావం ప్రక్రియను అనుకరించడంలో సమస్యలను పరిష్కరించవచ్చు.
చాలా సందర్భాలలో, టైప్ 2 డయాబెటిస్ ఉన్నవారికి ఇన్సులిన్ థెరపీ అవసరం లేదు, ఎందుకంటే చక్కెర స్థాయిలను చక్కెర తగ్గించే మందులు లేదా ఆహారాల సహాయంతో నియంత్రించవచ్చు. శరీరం స్వతంత్రంగా హార్మోన్ను ఉత్పత్తి చేయగలదు, కానీ దాని మొత్తం పూర్తి పనికి సరిపోదు.
ప్యాంక్రియాస్ హార్మోన్ల ఉత్పత్తి ప్రక్రియను స్వతంత్రంగా ఎదుర్కోవడం మానేసినప్పుడు మరియు వ్యక్తికి ఈ క్రింది లక్షణాలు ఉన్నప్పుడు ఇన్సులిన్ ఇంజెక్షన్లు అవసరం కావచ్చు:
- అతిసారం,
- వాస్కులర్ సమస్యలు, బరువు తగ్గడం.
అలాగే, గర్భం, కెటోయాసిడోసిస్, శస్త్రచికిత్స లేదా అంటు వ్యాధులలో of షధాన్ని ప్రవేశపెట్టడం అవసరం.
రెండవ రకం మధుమేహ వ్యాధిగ్రస్తులలో, ఇన్సులిన్ ఆధారపడటం అభివృద్ధి చెందదు, మెరుగుదల ఉంటే, అప్పుడు మీరు of షధ పరిపాలనను ఆపవచ్చు.
ఆధునిక అల్గోరిథం ప్రకారం, బేసల్ లేదా బైఫాసిక్ ఇన్సులిన్తో ఇన్సులిన్ చికిత్సను ప్రారంభించడం మంచిది. ఈ విధానాన్ని తాత్కాలికంగా లేదా శాశ్వతంగా చేయవచ్చు (చక్కెరను తగ్గించే మందులు కావలసిన ప్రభావాన్ని కలిగి ఉండకపోతే).
టైప్ 2 డయాబెటిస్కు ఇన్సులిన్ ఇంజెక్షన్ల సంఖ్య శరీరంలోని చక్కెర పరిమాణం మరియు ఆహారం మీద ఆధారపడి ఉంటుంది. చాలా తరచుగా, అటువంటి రోగులకు బోలస్ థెరపీ సూచించబడుతుంది, ఇది రోజంతా స్వల్ప-నటన ఇన్సులిన్ ప్రవేశపెట్టడాన్ని సూచిస్తుంది.
పిల్లలు పెద్దలతో పాటు డయాబెటిస్కు గురవుతారు. పిల్లలకి ఇన్సులిన్ మోతాదు దశల్లో లెక్కించబడుతుంది. చాలా రోజులు, పిల్లవాడు చక్కెర జంప్ల స్థాయిని నిర్ణయించడానికి మరియు ఒక నిర్దిష్ట మోతాదును సూచించడానికి గమనించవచ్చు.
శిశువులకు, పలుచన ఇన్సులిన్ ఇంజెక్ట్ చేయబడుతుంది, ఇది అధిక మోతాదు ప్రమాదాన్ని తగ్గిస్తుంది.
చిన్న వయస్సులోనే ఇన్సులిన్ను సాధ్యమైనంత దగ్గరగా నియంత్రించడం మరియు నిర్వహించడం అవసరం, ఎందుకంటే శరీరం తగినంత స్థిరంగా లేదు మరియు తీవ్రమైన సందర్భాల్లో దుష్ప్రభావాలతో స్వతంత్రంగా వ్యవహరించదు.
ఇన్సులిన్ పంప్ అనేది ఎలక్ట్రానిక్ పరికరం, ఇది పరిమాణంలో చిన్నది, జేబులో సరిపోతుంది లేదా బెల్ట్ మీద కట్టుకుంటుంది. ఈ పరికరం యొక్క ప్రధాన విధి ప్యాంక్రియాస్ను అనుకరించడం, నిరంతరం హార్మోన్ను పరిచయం చేయడం ద్వారా - ఇన్సులిన్, చర్మం కింద.
ఈ పరికరానికి ధన్యవాదాలు, ఇన్సులిన్ గడియారం చుట్టూ, తగిన మోతాదులో మరియు సరైన సమయంలో నిర్వహించబడుతుంది.
పంప్ ఇన్సులిన్ చికిత్స యొక్క ప్రధాన ప్రయోజనాలు:
- ఒక వ్యక్తి యొక్క లక్షణాలు మరియు రోగ నిర్ధారణకు అనుగుణంగా పరిపాలన రేటు స్థాపించబడింది. అవసరాలను బట్టి దాన్ని నియంత్రించే అవకాశం ఉంది.
- అంతర్నిర్మిత బోలస్ కాలిక్యులేటర్ మోతాదును లెక్కించడానికి మరియు హైపర్గ్లైసీమియా యొక్క మొదటి సంకేతం వద్ద drug షధాన్ని ఇవ్వడానికి వీలు కల్పిస్తుంది.
- వైర్లెస్ కనెక్షన్ అధిక అసౌకర్యాన్ని సృష్టించదు, దీనికి విరుద్ధంగా, ఇది ఒక వ్యక్తి నిరంతరం సురక్షితంగా ఉండటానికి మాత్రమే సహాయపడుతుంది.
ఇన్సులిన్ పంప్ వాడటానికి సూచనలు ఈ క్రింది విధంగా ఉండవచ్చు:
- రోగి కోరుకుంటే.
- డయాబెటిస్ యొక్క మంచి సాంద్రతను సాధించడంలో సమస్యలకు.
- హైపర్గ్లైసీమియా యొక్క తరచుగా వ్యక్తీకరణలతో.
- గర్భం ప్లాన్ చేసినప్పుడు.
- పిల్లలలో డయాబెటిస్తో.
పంపును ఉపయోగించడం యొక్క ప్రధాన లక్షణం ఏమిటంటే ప్రతి మూడు రోజులకు తప్పక మార్చాలి. ప్లాస్టిక్ కాన్యులాతో కూడిన ఇన్ఫ్యూషన్ సిస్టమ్ చర్మం కింద చేర్చబడుతుంది. Installation షధ సంస్థాపన యొక్క ప్రదేశం అలాగే ఇంజెక్షన్ కోసం స్థలం ఎంపిక చేయబడింది: కడుపు, పిరుదులు, పండ్లు, భుజాలు.
పంపును ఉపయోగించి, అల్ట్రాషార్ట్ చర్యతో మరియు చిన్న మోతాదులో ఇన్సులిన్ అనలాగ్ శరీరంలోకి ప్రవేశపెట్టబడుతుంది.
ఇన్సులిన్ పంపును ఎన్నుకునేటప్పుడు, మీరు ట్యాంక్ యొక్క పరిమాణాన్ని పరిగణనలోకి తీసుకోవాలి, ఇది మూడు రోజుల ఉపయోగం కోసం సరిపోతుంది. మీరు బాగా చదవగలిగే స్క్రీన్, తగినంత ప్రకాశం మరియు కాంట్రాస్ట్ ఉన్న పరికరాన్ని కూడా ఎంచుకోవాలి.
పంపు యొక్క ఉపయోగం కోసం వ్యతిరేక సూచనలు ఉన్నాయి, అవి ఈ క్రింది విధంగా ఉన్నాయి:
- డయాబెటిస్ తనంతట తానుగా చక్కెర స్థాయిలను నియంత్రిస్తే, అతను ఆహారం మరియు కేలరీలను ఖచ్చితంగా పాటిస్తాడు.
- మానసిక రుగ్మతలు ఉన్నప్పుడు, ఒక వ్యక్తి పరికరాన్ని నిర్వహించలేడు.
- పరికరం యొక్క తెరపై వ్రాసిన డేటాను ఒక వ్యక్తి చూడలేనందున, పేలవమైన దృష్టి పరిస్థితిని బాగా తీవ్రతరం చేస్తుంది.
మొత్తంగా, పంప్ ఇన్సులిన్ థెరపీకి అనేక మైనస్లు మరియు ప్లస్లు ఉన్నాయి. సిరంజి మరియు తక్కువ కార్బ్ ఆహారం వాడటం సరైన ఫలితాలను ఇవ్వకపోతే దాన్ని ఉపయోగించడం మంచిది.
మానసిక వైకల్యం ఉన్న రోగులను కూడా ఇన్సులిన్ చికిత్సలో ఉంచవచ్చు. ఈ సందర్భంలో, before షధం భోజనానికి ముందు నిర్వహించబడుతుంది.
అటువంటి రోగులలో ప్రధాన సమస్య ఏమిటంటే, హైపోగ్లైసీమియా ఉన్న వారు దాహం, బలహీనత, ఆకలి మరియు ఇతర లక్షణాలను అనుభవించడం మానేస్తారు. వ్యక్తి ఇతరులతో మందకొడిగా స్పందిస్తాడు. అటువంటి లక్షణాల యొక్క సుమారు కాలం 3 గంటలు, తర్వాత ఇంజెక్ట్ చేయబడిన ఇన్సులిన్ పనిచేస్తుంది, మరియు వ్యక్తి మంచి అనుభూతి చెందడం ప్రారంభిస్తాడు.
యూరోపియన్ డయాబెటాలజిస్టుల ప్రకారం, ఇన్సులిన్ చికిత్స చాలా ముందుగానే ప్రారంభించకూడదు మరియు చాలా ఆలస్యం కాదు. గాయం కాదు, ఎందుకంటే ఇన్సులిన్ ఇన్సెన్సిటివిటీకి రహస్య లోపం ద్వితీయంగా ఉంటుంది మరియు హైపోగ్లైసీమియా ప్రమాదం కారణంగా కూడా ఉంటుంది. ఇది చాలా ఆలస్యం కాదు, ఎందుకంటే అవసరమైన గ్లైసెమిక్ నియంత్రణను సాధించడం అవసరం.
రోగనిర్ధారణ క్షణం నుండి ప్రతి ఎండోక్రినాలజిస్ట్ “టైప్ 2 డయాబెటిస్” తన రోగులకు ఇన్సులిన్ థెరపీ ఈ రోజు చికిత్స యొక్క అత్యంత ప్రభావవంతమైన పద్ధతుల్లో ఒకటి అని తెలియజేయాలి. అంతేకాకుండా, కొన్ని సందర్భాల్లో, నార్మోగ్లైసీమియాను సాధించడానికి ఇన్సులిన్ థెరపీ మాత్రమే సాధ్యమయ్యే, తగిన పద్ధతి కావచ్చు, అనగా వ్యాధికి పరిహారం.
వారు ఇన్సులిన్కు అలవాటుపడరు. ఇన్సులిన్ ఇంజెక్షన్లకు మారడం ద్వారా, భవిష్యత్తులో మీరు “ఇన్సులిన్-ఆధారిత” స్థితిని పొందుతారని అనుకోకండి. మరొక విషయం, కొన్నిసార్లు ఇన్సులిన్ థెరపీ యొక్క దుష్ప్రభావాలు లేదా సమస్యలను గమనించవచ్చు, ముఖ్యంగా ప్రారంభంలో.
ఇన్సులిన్ థెరపీ నియామకంపై నిర్ణయం తీసుకోవడంలో ప్రధాన పాత్ర గ్రంధి యొక్క బీటా-కణాల రిజర్వ్ సామర్ధ్యాలపై సమాచారాన్ని పోషించాలి. క్రమంగా, టైప్ 2 డయాబెటిస్ పెరుగుతున్న కొద్దీ, బీటా-సెల్ క్షీణత అభివృద్ధి చెందుతుంది, హార్మోన్ చికిత్సకు వెంటనే మారడం అవసరం. తరచుగా, ఇన్సులిన్ థెరపీ సహాయంతో మాత్రమే అవసరమైన స్థాయి గ్లైసెమియాను సాధించవచ్చు మరియు నిర్వహించవచ్చు.
అదనంగా, టైప్ 2 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ కొన్ని రోగలక్షణ మరియు శారీరక పరిస్థితులకు తాత్కాలికంగా అవసరం కావచ్చు. టైప్ 2 డయాబెటిస్కు ఇన్సులిన్ థెరపీ అవసరమయ్యే పరిస్థితులు క్రిందివి.
- గర్భం
- మయోకార్డియల్ ఇన్ఫార్క్షన్ మరియు స్ట్రోక్ వంటి తీవ్రమైన స్థూల సంబంధ సమస్యలు,
- ఇన్సులిన్ స్పష్టంగా లేకపోవడం, సాధారణ ఆకలితో ప్రగతిశీల బరువు తగ్గడం, కీటోయాసిడోసిస్ అభివృద్ధి,
- సర్జరీ,
- వివిధ అంటు వ్యాధులు మరియు అన్నింటికంటే, ప్రకృతిలో purulent-septic,
- వివిధ విశ్లేషణ పరిశోధన పద్ధతుల యొక్క తక్కువ సూచికలు, ఉదాహరణకు:
- ఉపవాసం రక్తంలో తక్కువ స్థాయి సి-పెప్టైడ్ మరియు / లేదా ఇన్సులిన్ యొక్క స్థిరీకరణ.
- రోగి నోటి హైపోగ్లైసీమిక్ drugs షధాలను తీసుకున్నప్పుడు, శారీరక శ్రమ మరియు ఆహారం యొక్క పాలనను గమనిస్తున్నప్పుడు, ఉపవాస హైపర్గ్లైసీమియాను పదేపదే నిర్ణయిస్తారు.
- 9.0% కంటే ఎక్కువ గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్.
1, 2, 4 మరియు 5 అంశాలకు ఇన్సులిన్కు తాత్కాలిక పరివర్తన అవసరం. స్థిరీకరణ లేదా డెలివరీ తరువాత, ఇన్సులిన్ రద్దు చేయవచ్చు.
గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ విషయంలో, దాని నియంత్రణ 6 నెలల తర్వాత పునరావృతం కావాలి. ఈ కాలంలో అతని స్థాయి 1.5% కన్నా ఎక్కువ పడిపోతే, మీరు రోగిని చక్కెర తగ్గించే మాత్రలను తీసుకోవడానికి తిరిగి ఇవ్వవచ్చు మరియు ఇన్సులిన్ తిరస్కరించవచ్చు.
సూచికలో గణనీయమైన తగ్గుదల గమనించకపోతే, ఇన్సులిన్ చికిత్సను కొనసాగించాల్సి ఉంటుంది.
అలెక్సీ రోమనోవ్స్కీ, అసోసియేట్ ప్రొఫెసర్, ఎండోక్రినాలజీ విభాగం బెల్మాపో, మెడికల్ సైన్సెస్ అభ్యర్థి
ఒక వ్యక్తికి ఇన్సులిన్ ఎందుకు అవసరం?
బీటా-సెల్ స్రావం పెరుగుతున్న తగ్గుదల మరియు టాబ్లెట్ చక్కెరను తగ్గించే drugs షధాల యొక్క అసమర్థతతో, ఇన్సులిన్ మోనోథెరపీ మోడ్లో లేదా టాబ్లెట్ చక్కెరను తగ్గించే with షధాలతో కలిపి సిఫార్సు చేయబడింది.
ఇన్సులిన్ పరిపాలన కోసం సంపూర్ణ సూచనలు:
- ఇన్సులిన్ లోపం యొక్క సంకేతాలు (ఉదా. బరువు తగ్గడం, టైప్ 2 డయాబెటిస్ యొక్క కుళ్ళిపోయే లక్షణాలు),
- కెటోయాసిడోసిస్ మరియు (లేదా) కెటోసిస్ ఉనికి,
- టైప్ 2 డయాబెటిస్ యొక్క ఏదైనా తీవ్రమైన సమస్యలు,
- దీర్ఘకాలిక వ్యాధులు, తీవ్రమైన మాక్రోవాస్కులర్ పాథాలజీలు (స్ట్రోక్, గ్యాంగ్రేన్, గుండెపోటు), శస్త్రచికిత్స చికిత్స అవసరం, తీవ్రమైన ఇన్ఫెక్షన్లు,
- కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్, ఇది పగటిపూట మరియు ఖాళీ కడుపుతో అధిక చక్కెరతో ఉంటుంది, శరీర బరువు, వయస్సు, వ్యాధి యొక్క అంచనా వ్యవధిని పరిగణనలోకి తీసుకోదు,
- టాబ్లెట్లలో చక్కెర drugs షధాల వాడకానికి అలెర్జీలు మరియు ఇతర వ్యతిరేకతల సమక్షంలో కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్ మెల్లిటస్. వ్యతిరేక సూచనలు: రక్తస్రావం వ్యాధులు, మూత్రపిండాల పాథాలజీ మరియు కాలేయ విధులు,
- గర్భం మరియు చనుబాలివ్వడం
- మూత్రపిండాలు మరియు కాలేయ పనితీరు యొక్క తీవ్రమైన బలహీనత,
- చికిత్సలో అనుకూలమైన చక్కెర నియంత్రణ లేకపోవడం, తగినంత శారీరక శ్రమతో పాటు ఆమోదయోగ్యమైన కలయికలు మరియు మోతాదులలో టాబ్లెట్ చక్కెర-తగ్గించే drugs షధాల గరిష్ట మోతాదులతో,
- ప్రీకోమా, కోమా.
కింది ప్రయోగశాల పారామితులతో టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు ఇన్సులిన్ థెరపీ ఆపాదించబడింది:
- అనుమానాస్పద మధుమేహం ఉన్న రోగులలో రక్తంలో చక్కెర స్థాయిలు 15 mmol / L కంటే ఎక్కువ
- సి-పెప్టైడ్ యొక్క ప్లాస్మా సాంద్రత 1.0 mg గ్లూకాగాన్తో ఇంట్రావీనస్ పరీక్ష తర్వాత 0.2 nmol / l కంటే తక్కువగా ఉంటుంది,
- టాబ్లెట్ చక్కెర సన్నాహాల గరిష్ట రోజువారీ మోతాదులను ఉపయోగించినప్పటికీ, ఉపవాసం రక్తంలో గ్లూకోజ్ స్థాయి 8.0 mmol / l కంటే ఎక్కువగా ఉంటుంది, 10.0 mmol / l కన్నా ఎక్కువ తిన్న తరువాత,
- గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ స్థాయి నిరంతరం 7% పైన ఉంటుంది.
టైప్ 2 డయాబెటిస్ చికిత్సలో ఇన్సులిన్ యొక్క ప్రధాన ప్రయోజనం ఈ వ్యాధి యొక్క వ్యాధికారక యొక్క అన్ని భాగాలపై దాని ప్రభావం. అన్నింటిలో మొదటిది, ఇన్సులిన్ అనే హార్మోన్ యొక్క ఎండోజెనస్ ఉత్పత్తి లేకపోవడాన్ని భర్తీ చేయడానికి ఇది సహాయపడుతుంది, ఇది బీటా కణాల పనితీరులో ప్రగతిశీల తగ్గుదలతో గమనించబడుతుంది.
అన్నింటిలో మొదటిది, టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు ఇన్సులిన్ థెరపీని సూచించే ఉద్దేశ్యం గురించి చర్చించడం అవసరం. వాటిని ఈ క్రింది విధంగా సూత్రీకరించవచ్చు:
- కెటోయాసిడోసిస్ మరియు డయాబెటిక్ కోమా నివారణ,
- హైపర్గ్లైసీమియా / గ్లూకోసూరియా (పాలియురియా, దాహం, బరువు తగ్గడం మొదలైనవి) యొక్క లక్షణాలను తొలగించడం,
- అంటు ప్రక్రియల యొక్క ఫ్రీక్వెన్సీ మరియు తీవ్రత తగ్గింపు,
- సూక్ష్మ- మరియు స్థూల సంబంధాల నివారణ వారి అభివృద్ధికి అధిక ప్రమాదం మరియు / లేదా ఇప్పటికే ఉన్న సమస్యల పురోగతిని నిలిపివేయడం.
జాబితా చేయబడిన కొన్ని లక్ష్యాలు తక్షణమే, అవి స్పష్టంగా కనిపిస్తాయి (మొదటి మూడు లక్ష్యాలను సాధించడం రోగి యొక్క శ్రేయస్సులో మెరుగుదలకు దారితీస్తుంది) మరియు సాపేక్షంగా సులభంగా సాధించవచ్చు. డయాబెటిస్ యొక్క ఆలస్య సమస్యల నివారణ అనేది సుదూర మరియు తక్కువ స్పష్టమైన లక్ష్యం, మరియు దాని సాధన చాలా ఇబ్బందులతో నిండి ఉంటుంది.
తాత్కాలిక ఇన్సులిన్ థెరపీ
ఇన్సులిన్ యొక్క తాత్కాలిక పరిపాలన అవసరమయ్యే ఈ క్రింది పరిస్థితులు కనీసం చర్చించబడ్డాయి: గర్భం, ప్రధాన శస్త్రచికిత్స జోక్యం, అంటు మరియు తాపజనక స్వభావం యొక్క తీవ్రమైన వ్యాధులు, అనేక తీవ్రమైన పరిస్థితులు (మయోకార్డియల్ ఇన్ఫార్క్షన్, తీవ్రమైన సెరెబ్రోవాస్కులర్ యాక్సిడెంట్, తీవ్రమైన గాయాలు మొదలైనవి).
d.).టైప్ 2 డయాబెటిస్ ఉన్న గర్భిణీ స్త్రీలకు, అలాగే టైప్ 1 డయాబెటిస్తో, పిండం మరియు తల్లి యొక్క మంచి స్థితికి సాధారణ గ్లైసెమియాను నిర్వహించడం అవసరం, మరియు నోటి హైపోగ్లైసీమిక్ drugs షధాల వాడకం విరుద్ధంగా ఉంటుంది.
తీవ్రమైన ఇన్ఫెక్షన్ ఉన్న రోగులకు లేదా తీవ్రమైన శస్త్రచికిత్స జోక్యం అవసరమయ్యే రోగులకు ఇన్సులిన్ను తీవ్రతరం చేసిన చికిత్స యొక్క నియమావళిలో నిర్వహించడం మరియు గ్లైసెమిక్ స్థాయిలను సాధారణ స్థితికి దగ్గరగా ఉంచడం ఉత్తమం.
ఆచరణలో ఉన్నప్పటికీ, హైపోగ్లైసీమియా అభివృద్ధి గురించి అధిక ఆందోళనలు తరచుగా ఇన్సులిన్ చికిత్సకు మారినప్పుడు, గ్లైసెమిక్ నియంత్రణ స్థాయి సంతృప్తికరంగా ఉండదు.
ఇన్సులిన్ చికిత్స యొక్క సమస్యలు
చికిత్సా చికిత్సను నిర్వహించడం, ఇతర చికిత్సల మాదిరిగానే, వ్యతిరేకతలు మాత్రమే కాకుండా, సమస్యలను కూడా కలిగి ఉంటుంది. ఇన్సులిన్ చికిత్స నుండి ఉత్పన్నమయ్యే సమస్యల యొక్క వ్యక్తీకరణలలో ఒకటి ఇంజెక్షన్ల ప్రాంతంలో అలెర్జీ ప్రతిచర్య.
అలెర్జీల యొక్క అత్యంత సాధారణ సంఘటన ఇన్సులిన్ కలిగిన మందులను ఉపయోగించినప్పుడు బలహీనమైన ఇంజెక్షన్ టెక్నాలజీతో సంబంధం కలిగి ఉంటుంది. అలెర్జీకి కారణం ఇంజెక్ట్ చేసేటప్పుడు మొద్దుబారిన లేదా మందపాటి సూదులు వాడటం, ఇన్సులిన్ పరిపాలన కోసం ఉద్దేశించినది కాదు, అదనంగా, అలెర్జీకి కారణం తప్పు ఇంజెక్షన్ ప్రాంతం మరియు కొన్ని ఇతర కారకాలు కావచ్చు.
ఇన్సులిన్ చికిత్స యొక్క మరొక సమస్య రోగి యొక్క రక్తంలో చక్కెర తగ్గడం మరియు శరీరంలో హైపోగ్లైసీమియా అభివృద్ధి. హైపోగ్లైసీమియా యొక్క స్థితి మానవ శరీరానికి రోగలక్షణమైనది.
హైపోగ్లైసీమియా సంభవించడం ఇన్సులిన్ మోతాదు లేదా సుదీర్ఘ ఉపవాసాల ఎంపికలో ఉల్లంఘనల ద్వారా ప్రేరేపించబడుతుంది. ఒక వ్యక్తి అధిక మానసిక భారం కలిగి ఉండటం వల్ల తరచుగా గ్లైసెమియా వస్తుంది.
ఇన్సులిన్ చికిత్సకు మరొక లక్షణం లిపోడిస్ట్రోఫీ, దీనికి ప్రధాన సంకేతం ఇంజెక్షన్ ప్రాంతంలో సబ్కటానియస్ కొవ్వు అదృశ్యం. ఈ సమస్య యొక్క అభివృద్ధిని నివారించడానికి, ఇంజెక్షన్ ప్రాంతాన్ని మార్చాలి.
ఈ వ్యాసంలోని వీడియోలో, సిరంజి పెన్ను ఉపయోగించి ఇన్సులిన్ ఇచ్చే విధానం స్పష్టంగా చూపబడింది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ ఇన్సులిన్ థెరపీ: లక్షణాలు మరియు చికిత్స నియమాలు
డయాబెటిస్కు ఇన్సులిన్ థెరపీని ఎండోక్రినాలజిస్ట్ సూచించారు. చికిత్స సమయంలో ఉపయోగించే ఇన్సులిన్ అనారోగ్య వ్యక్తి యొక్క శరీరంలో అదనపు గ్లూకోజ్ యొక్క తీవ్రమైన బంధాన్ని నిర్వహిస్తుంది.
ఇన్సులిన్ థెరపీ నియమావళి యొక్క నియామకం ప్రామాణికంగా ఉండకూడదు, ప్రతి రోగికి ఒక వ్యక్తిగత విధానం తీసుకోవాలి మరియు వారంలో రక్తంలో చక్కెరను పూర్తిగా పర్యవేక్షించడం ఫలితంగా పొందిన డేటా ప్రకారం ఇన్సులిన్ పరిపాలన నియమావళి యొక్క అభివృద్ధి జరుగుతుంది.
| వీడియో (ఆడటానికి క్లిక్ చేయండి). |
హాజరైన వైద్యుడు, ఇన్సులిన్ చికిత్స యొక్క నియమాన్ని అభివృద్ధి చేస్తున్నప్పుడు, రోగి యొక్క శరీరం యొక్క లక్షణాలను మరియు రక్తంలో గ్లూకోజ్ స్థాయిని పర్యవేక్షించడం ద్వారా పొందిన డేటాను పరిగణనలోకి తీసుకోకపోతే, మీరు మరొక నిపుణుడి సహాయం తీసుకోవాలి.
సరికాని పరిపాలనతో ఇన్సులిన్ చికిత్స యొక్క నియమం మూత్రపిండ వైఫల్యం మరియు అవయవాలకు రక్త సరఫరాలో అవాంతరాలు కనిపించే వరకు రోగి యొక్క పరిస్థితిని గణనీయంగా దిగజార్చుతుంది.
రోగి యొక్క శరీర లక్షణాలను పరిగణనలోకి తీసుకోకుండా ఇన్సులిన్ చికిత్స నియమావళిని అభివృద్ధి చేస్తే, ఇది చివరికి కణజాలాలలో గ్యాంగ్రేనస్ ప్రక్రియల అభివృద్ధి కారణంగా అంత్య భాగాల విచ్ఛేదనం వరకు వినాశకరమైన ఫలితాలకు దారితీస్తుంది.
టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ఎంపిక రోగి యొక్క శరీర లక్షణాలకు అనుగుణంగా హాజరైన ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది.
రోగికి అధిక బరువుతో సమస్యలు లేకపోతే, మరియు జీవితంలో అధిక మానసిక ఒత్తిళ్లు లేనట్లయితే, రోగి యొక్క శరీర బరువులో ఒక కిలోగ్రాము పరంగా రోజుకు ఒకసారి 0.5–1 యూనిట్ల చొప్పున ఇన్సులిన్ సూచించబడుతుంది.
ఈ రోజు వరకు, ఎండోక్రినాలజిస్టులు ఈ క్రింది రకాల ఇన్సులిన్ చికిత్సను అభివృద్ధి చేశారు:
- వంటి తీవ్రమైంది
- సంప్రదాయ,
- పంప్ చర్య
- బోలస్ ఆధారం.
టైప్ 2 డయాబెటిస్ మొదట కనుగొనబడింది
టైప్ 2 డయాబెటిస్ మెల్లిటస్తో బాధపడుతున్న కొత్తగా రోగనిర్ధారణ చేయబడిన కొంతమంది రోగులకు వాస్తవానికి నెమ్మదిగా ప్రగతిశీల టైప్ 1 డయాబెటిస్ మెల్లిటస్ లేదా ఆటో ఇమ్యూన్ అడల్ట్ డయాబెటిస్ (లాడా) అని పిలుస్తారు.
కొన్ని నివేదికల ప్రకారం, కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో ఇటువంటి రోగుల సంఖ్య 10-12%. టైప్ 1 డయాబెటిస్ యొక్క అన్ని రోగనిరోధక గుర్తులు వాటిలో కనిపిస్తాయి.
సాధారణ ఆరోగ్య సంరక్షణ సాధనలో ఈ గుర్తుల నిర్వచనం అందుబాటులో లేనందున, అటువంటి రోగుల చికిత్స సాధారణంగా టైప్ 2 డయాబెటిస్ మెల్లిటస్ కోసం అనుసరించిన అల్గోరిథంల ప్రకారం జరుగుతుంది. డయాబెటిస్ మెల్లిటస్ను గుర్తించిన క్షణం నుండే ఇన్సులిన్ థెరపీకి 40 ఏళ్లలోపు మరియు / లేదా సాధారణ శరీర బరువు ఉన్నవారు ఎక్కువగా అభ్యర్థులు అని ఏకగ్రీవ అభిప్రాయం ఉంది.
ఏదేమైనా, జనాభా ద్వారా లేదా ఆంత్రోపోమెట్రిక్ ప్రమాణాలకు మాత్రమే కాకుండా క్లినికల్ ద్వారా మార్గనిర్దేశం చేయడం మరింత సరైనది. ఇన్సులిన్ స్రావం వైద్యపరంగా స్పష్టంగా లోపం ఉన్న రోగి వయస్సు, శరీర బరువు లేదా వ్యాధి యొక్క అంచనా వ్యవధితో సంబంధం లేకుండా వ్యాధి ప్రారంభం నుండి ఇన్సులిన్ చికిత్సను పొందాలి.
కీటోసిస్, తీవ్రమైన హైపర్గ్లైసీమియా యొక్క లక్షణాలు మరియు గణనీయమైన బరువు తగ్గడం ఇన్సులిన్ లోపం యొక్క సంకేతాలు. సంపూర్ణ శరీర బరువుతో సంబంధం లేకుండా చివరి ప్రమాణాన్ని ఉపయోగించాలి, అనగా. శరీర బరువును వేగంగా కోల్పోతున్న మరియు ఇన్సులిన్ లోపం యొక్క ఇతర లక్షణాలను కలిగి ఉన్న ob బకాయం ఉన్న రోగి కూడా కనీసం మొదటి దశ చికిత్సలో కూడా ఇన్సులిన్ పొందాలి.
అన్ని పరిస్థితులలో, ఇటీవల ఇన్సులిన్ థెరపీని సూచించిన రోగికి కార్బోహైడ్రేట్ జీవక్రియకు పరిహారం సాధించడానికి మరియు నిర్వహించడానికి మరియు తదుపరి చికిత్సా వ్యూహాలను నిర్ణయించడానికి జాగ్రత్తగా పర్యవేక్షణ అవసరం.
కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్ మెల్లిటస్ రోగులకు కూడా ఇన్సులిన్ థెరపీ సూచించబడుతుంది, వీరు ఆహారంతో పాటు, hyp షధ హైపోగ్లైసీమిక్ థెరపీ అవసరం, అయితే నోటి హైపోగ్లైసీమిక్ drugs షధాల (తీవ్రమైన కాలేయం, మూత్రపిండాలు, పనిచేయకపోవడం, అలెర్జీలు మొదలైనవి) నిర్వహణకు వారికి వ్యతిరేకతలు ఉన్నాయి.
డైట్ థెరపీపై సంతృప్తికరమైన గ్లైసెమిక్ నియంత్రణ లేని రోగులు
రోగుల యొక్క ఈ వర్గానికి, ఇన్సులిన్ మరియు నోటి హైపోగ్లైసీమిక్ drugs షధాలను ప్రత్యామ్నాయ మరియు పోటీ చికిత్సలుగా పరిగణించవచ్చు. అందువల్ల, వాటి మధ్య ఎన్నుకునేటప్పుడు మొదటి మరియు అతి ముఖ్యమైన పరిశీలన గ్లైసెమియాపై ప్రభావం యొక్క ప్రభావంలో సంభావ్య తేడాలు.
రెండవ ముఖ్యమైన విషయం ఏమిటంటే అవి భద్రతలో ఎలా విభిన్నంగా ఉంటాయి. సూచించే సౌలభ్యం, సౌలభ్యం, రోగికి ఆమోదయోగ్యత, ప్రాముఖ్యత వంటి అంశాలు మొదటి రెండింటిని అనుసరిస్తాయి.
ఇన్సులిన్ మరియు నోటి drugs షధాల యొక్క తులనాత్మక సమర్థతపై డేటా పెద్ద సంఖ్యలో భావి, యాదృచ్ఛిక, డబుల్ బ్లైండ్ లేదా క్రాస్ సెక్షనల్ అధ్యయనాలలో అందించబడుతుంది. డయాబెటిస్ నియంత్రణ మరియు సమస్యల అభివృద్ధి (యుకెపిడిఎస్) పై బ్రిటిష్ ప్రాస్పెక్టివ్ స్టడీ అతిపెద్ద అతిపెద్ద అధ్యయనాలలో ఒకటి.
ఇది సుమారు 20 సంవత్సరాలు కొనసాగింది, టైప్ 2 డయాబెటిస్ ఉన్న 5000 మందికి పైగా రోగులు ఇందులో పాల్గొన్నారు. డయాబెటిస్ మెల్లిటస్ను గుర్తించిన క్షణం నుండి రోగులను వివిధ రకాల చికిత్సలు పొందిన సమూహాలుగా విభజించారు: కేవలం ఆహారం, వివిధ నోటి హైపోగ్లైసీమిక్ మందులు, ఇన్సులిన్ చికిత్స.
రోగుల యొక్క ఈ వర్గంలో ఇన్సులిన్ థెరపీ మరియు నోటి సన్నాహాల యొక్క సమాన సామర్థ్యం చాలా కాలం పాటు చూపబడింది.
నోటి హైపోగ్లైసీమిక్ on షధాలపై సంతృప్తికరమైన గ్లైసెమిక్ నియంత్రణ లేని రోగులు.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో సుమారు 10% ప్రారంభంలో నోటి హైపోగ్లైసీమిక్ drugs షధాలకు (ప్రధానంగా సల్ఫోనిలురియాస్) నిరోధకతను కలిగి ఉంటారు మరియు 5-10% మంది రోగులు ఏటా ఈ drugs షధాలకు సున్నితంగా మారరు.
రోగి యొక్క పరిస్థితి ఉచ్ఛరించబడిన ఇన్సులిన్ లోపాన్ని సూచించే సందర్భాల్లో ఇన్సులిన్ వెంటనే మరియు నిర్ణయాత్మకంగా సూచించాలి. దురదృష్టవశాత్తు, ఆచరణలో, నోటి drugs షధాలతో విజయవంతం కాని చికిత్స తర్వాత రోగులకు ఇన్సులిన్ సూచించినప్పుడు, గ్లైసెమియా ఎల్లప్పుడూ గణనీయంగా మెరుగుపడదు.
అటువంటి రోగులలో ఇన్సులిన్ థెరపీ యొక్క అసమర్థతకు కారణాలు చాలా సందర్భాలలో కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్ మెల్లిటస్ రోగులతో సమానంగా ఉంటాయి: ఇన్సులిన్ యొక్క తగినంత మోతాదుల వాడకం, ముఖ్యంగా es బకాయం ఉన్న రోగులలో లేదా ఇన్సులిన్ థెరపీ నియమాలు సరిపోవు.
అదనంగా, తరచుగా గ్లైసెమియా యొక్క స్వీయ నియంత్రణ ఉండదు. నోటి హైపోగ్లైసీమిక్ drugs షధాల వాడకం అసమర్థంగా ఉన్న స్థూలకాయ రోగులు, ఇన్సులిన్కు బదిలీ చేయబడినప్పుడు ఇంకా కుళ్ళిపోయే స్థితిలోనే ఉన్నారు, బహుశా చాలా సమస్యాత్మకమైన (చాలా మంది వైద్యుల “నిరాశాజనక” దృక్పథం) వర్గం.
అటువంటి రోగులలో తక్కువ కేలరీల ఆహారం మరియు వ్యాయామంతో శరీర బరువును తగ్గించడం మరియు మరింతగా నిర్వహించడం పరిహారం సాధించడానికి అత్యంత ప్రభావవంతమైన మార్గం, అయితే దీనికి రోగి మరియు వైద్యుల నుండి చాలా కృషి అవసరం.
రోగిలో ఇన్సులిన్ పరిపాలనలో శరీర బరువు పెరిగిన సందర్భంలో, మూడు ప్రధాన అననుకూల కారకాలు కొనసాగుతాయి మరియు పురోగతి చెందుతాయి: నిరంతర హైపర్గ్లైసీమియా, es బకాయం మరియు అధిక హైపర్ఇన్సులినిమియాతో ఇన్సులిన్ నిరోధకత.
అటువంటి సందర్భాల్లో బరువు తగ్గడం చాలా ముఖ్యమైన చికిత్సా లక్ష్యం అవుతుంది, మరియు ఈ దిశలో సమయం మరియు కృషి యొక్క వ్యయం ఖచ్చితంగా సమర్థించబడుతోంది. ఇటువంటి రోగులకు ప్రత్యేక కార్యక్రమాలలో శిక్షణ అవసరం, అలాగే మానసిక సహకారం అవసరం.
ఒక ఆసుపత్రిలో ఇన్సులిన్ థెరపీ సూచించబడితే, ఉత్సర్గ తర్వాత, p ట్ పేషెంట్ ప్రాతిపదికన మోతాదు సర్దుబాటు కోసం గ్లైసెమియా యొక్క స్వీయ పర్యవేక్షణ ఫలితాలతో వైద్యుడిని సందర్శించడం ప్రణాళిక చేయాలి. స్వీయ నియంత్రణ లేకపోవడం చికిత్స యొక్క ప్రభావాన్ని బాగా తగ్గిస్తుంది.
డయాబెటిస్ నిర్వహణ వ్యూహాల కోసం యూరోపియన్ గ్రూప్ యొక్క మార్గదర్శకాలలో, ఇన్సులిన్ సూచించే ప్రమాణాలు చాలా కఠినమైనవి. వాస్తవానికి, ఇన్సులిన్ థెరపీకి బదిలీ చేయటానికి సూచన ఖాళీ కడుపుతో మరియు తినడం తరువాత, అలాగే నోటి drugs షధాల గరిష్ట మోతాదులతో చికిత్స చేసినప్పుడు గ్లైకేటెడ్ హిమోగ్లోబిన్ HbA1c స్థాయి 6.5% మించి దాదాపుగా పూర్తి నార్మోగ్లైసీమియాను సాధించడం అసాధ్యం.
రష్యన్ ప్రమాణాలకు అనుగుణంగా, టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో ఇన్సులిన్ చికిత్సకు ప్రధాన సూచనలు ఆహారం యొక్క అసమర్థత మరియు గరిష్ట నోటి హైపోగ్లైసీమిక్ మందులు, ఉపవాసం గ్లైసెమియా
పిల్లలలో టైప్ I డయాబెటిస్ చికిత్స: ఇన్సులిన్ మోతాదు మరియు ఇన్సులిన్ థెరపీ నియమాలు
టైప్ 1 డయాబెటిస్ మెల్లిటస్ (DM-1), ఇటీవల వరకు ఇన్సులిన్-ఆధారిత ప్రక్రియ అని పిలుస్తారు, మరియు గతంలో బాల్య మధుమేహం అని పిలుస్తారు, దీనిని ప్రధానంగా యువకులు మరియు పిల్లలు, కౌమారదశలో ఉన్నవారిని పాథాలజీగా పరిగణిస్తారు.
ఇటీవలి సంవత్సరాలలో, టైప్ 1 డయాబెటిస్ సంభవం గణనీయంగా పెరిగింది, ముఖ్యంగా బాల్యం మరియు కౌమారదశలో ఇది ముఖ్యమైనది.
ఇది తీవ్రమైన ప్రజారోగ్య సమస్య మరియు తల్లిదండ్రులు, టైప్ 1 డయాబెటిస్ ఉన్న పిల్లలకు ఇన్సులిన్ కారణంగా స్థిరమైన చికిత్స అవసరం, ఇది వారి స్వంత క్లోమం ఉత్పత్తి చేయదు.
CD-1 ఆటో ఇమ్యూన్ పాథాలజీల సమూహానికి చెందినది, వివిధ ప్రభావాల ఫలితంగా, శరీర అవసరాలకు ఇన్సులిన్ ఉత్పత్తి చేసే ప్యాంక్రియాస్ సొంత కణాల యొక్క ప్రతిరోధకాలు ప్రతిరోధకాలచే నాశనం చేయబడతాయి.గ్రంథి యొక్క 85% కంటే ఎక్కువ బీటా కణాల మరణంతో, సంపూర్ణ ఇన్సులిన్ లోపం ఏర్పడుతుంది, ఇది హైపర్గ్లైసీమియా (అధిక ప్లాస్మా గ్లూకోజ్) మరియు వివిధ జీవక్రియ అసాధారణతలకు కారణమవుతుంది.
బయటి నుండి మానవ శరీరంలోకి ఇన్సులిన్ ప్రవేశపెట్టడంపై మొదటి ప్రయోగాల నుండి - మరియు ఈ రోజు వరకు, డయాబెటిస్ మెల్లిటస్ -1 కొరకు ఇన్సులిన్ థెరపీ దిద్దుబాటు యొక్క ప్రధాన పద్ధతులలో ఒకటి పిల్లల శరీరంలో జీవక్రియ మార్పులు.
వైద్యపరంగా ఇన్సులిన్ ఉపయోగించిన అనుభవం 80 సంవత్సరాలకు పైగా ఉంది, ఈ సమయంలో మందులు గణనీయంగా మారాయి, వాటి నాణ్యత మెరుగుపడింది మరియు దాని పరిపాలన కోసం పద్ధతులు మెరుగుపరచబడ్డాయి.
1. ఫాస్ట్ యాక్టింగ్ (షార్ట్ యాక్టింగ్ ఇన్సులిన్, సింపుల్)
-షధ ఇంజెక్ట్ చేసిన 15-30 నిమిషాల తరువాత, వేగంగా పనిచేసే ఇన్సులిన్ల యొక్క చికిత్సా ప్రభావం వెంటనే గుర్తించబడుతుంది. కార్యకలాపాల గరిష్ట స్థాయి పరిపాలన తర్వాత ఒకటిన్నర నుండి మూడు గంటలు.
ఈ ఇన్సులిన్ యొక్క చర్య, మోతాదును బట్టి, ఆరు గంటలు ఉంటుంది. రోగి అందుకున్న మరింత సరళమైన ఇన్సులిన్, దాని చర్య యొక్క వ్యవధి ఎక్కువ.
స్వల్ప-నటన ఇన్సులిన్ పరిష్కారాలు - రంగులేని మరియు పారదర్శకంగా, గందరగోళ ఇన్సులిన్ మాధ్యమానికి మరియు దీర్ఘకాలిక నటనకు భిన్నంగా. అటువంటి ఇన్సులిన్లతో ఇంజెక్షన్లు ప్రధాన భోజనానికి ముందు ఇవ్వబడతాయి.
కానీ ఇతర రకాల ఇన్సులిన్లకు పెద్ద సంఖ్యలో ఇంజెక్షన్లు అవసరం లేదు, ఎందుకంటే అవి పగటిపూట రక్తంలో అవసరమైన ఇన్సులిన్ స్థాయిని నిర్వహించగలవు.
2. చర్య యొక్క సగటు వ్యవధి కలిగిన మందులు
Drugs షధాల యొక్క అత్యంత విస్తృతమైన సమూహం మీడియం-వ్యవధి ఇన్సులిన్లు. ఈ drugs షధాల చర్య యొక్క ప్రారంభం పరిపాలన యొక్క క్షణం నుండి 1-3 గంటలలో ఉంటుంది.
మోతాదు యొక్క సంక్లిష్టత మరియు పిల్లలలో గ్లైసెమియాపై ప్రభావం కారణంగా, అవి ఆచరణాత్మకంగా ఉపయోగించబడవు.
-షధం ఇచ్చిన 4-6 గంటల తర్వాత దీర్ఘకాలం పనిచేసే ఇన్సులిన్లు చురుకుగా పనిచేయడం ప్రారంభిస్తాయి. వారు 12 నుండి 36 గంటలు వాటి ప్రభావాన్ని కొనసాగించగలరు.
వాస్తవానికి, of షధ ప్రభావం చాలా ముందే ముగుస్తుంది, అందువల్ల, ఇన్సులిన్ యొక్క ప్రాథమిక స్రావం సాధారణ స్థితికి వస్తుంది, ఇది 36 గంటల తర్వాత వర్తించకూడదు, కానీ 24 తర్వాత.
చర్య యొక్క సగటు వ్యవధి యొక్క ఇన్సులిన్ యొక్క డబుల్ పరిపాలనకు ఇది కూడా కారణం.
- జంతు ఇన్సులిన్లు. జంతువుల ప్యాంక్రియాస్ నుండి జంతువుల నుండి ఉత్పన్నమైన ఇన్సులిన్లు వేరుచేయబడతాయి - ప్రధానంగా పందులు, అలాగే పశువులు. పోర్సిన్ ఇన్సులిన్ ప్రాధాన్యత ఇవ్వబడింది. ఇది మానవ ఇన్సులిన్తో చాలా పోలి ఉంటుంది మరియు దాని నుండి కేవలం ఒక అమైనో ఆమ్లంలో భిన్నంగా ఉంటుంది.
- మానవ ఇన్సులిన్లను మానవ ఇన్సులిన్ అని పిలుస్తారు. ప్రపంచంలో అత్యుత్తమమైనవి మానవులతో సమానమైన ఇన్సులిన్లుగా పరిగణించబడతాయి. ఆచరణలో, చాలా తరచుగా, డాక్టర్ వాటిని సూచిస్తాడు. ఈ రకమైన ఇన్సులిన్ రెండు విధాలుగా పొందవచ్చు. పోర్సిన్ ఇన్సులిన్ను సవరించడం ద్వారా మరియు ఒక అమైనో ఆమ్లాన్ని మార్చడం ద్వారా సెమీ సింథటిక్ హ్యూమన్ ఇన్సులిన్ పొందబడుతుంది. రెండవ పద్ధతి జన్యు ఇంజనీరింగ్ యొక్క ఆధునిక అభివృద్ధిపై ఆధారపడి ఉంటుంది. శాస్త్రవేత్తలు E. కోలి E ని "బలవంతం" చేయగలిగారు. కోలి "మానవ ఇన్సులిన్ యొక్క అనలాగ్ యొక్క సంశ్లేషణ ద్వారా పొందబడింది. ఈ మందులను బయోసింథటిక్ హ్యూమన్ ఇన్సులిన్ అంటారు.
- పరిహారం సాధించడానికి, of షధం యొక్క చిన్న మోతాదు అవసరం.
- పోస్ట్-ఇంజెక్షన్ లిపోడిస్ట్రోఫీ అంత త్వరగా మరియు చురుకుగా జరగదు.
- జంతువులతో పోలిస్తే తక్కువ రియాక్టోజెనిక్ మరియు ఇమ్యునోజెనిక్.
డయాబెటిస్ ఉన్న పిల్లలలో ఇన్సులిన్ థెరపీ యొక్క లక్షణాలు
డయాబెటిస్ మెల్లిటస్ అనేది దీర్ఘకాలిక వ్యాధి, ఇది సరైన చికిత్స లేకుండా, కష్టంగా ఉంటుంది మరియు అనేక సమస్యలను కలిగిస్తుంది. ముఖ్యంగా పిల్లలలో ఈ పరిస్థితిని నియంత్రించాల్సిన అవసరం ఉంది.
ఇసులిన్ మోతాదును ఎన్నుకోవడంలో మాత్రమే కాకుండా, ఇన్సులిన్ థెరపీ సమయంలో పిల్లవాడు తప్పనిసరిగా కొంత సమయం తర్వాత తినాలి. ఇంజెక్షన్లు ఎలా తయారు చేయాలి మరియు ఏ సమయం తినాలి అనే తర్వాత వ్యాసం చెబుతుంది.
డయాబెటిస్ మెల్లిటస్ సమస్యను ఎదుర్కొంటున్న చాలా మంది తల్లిదండ్రులు ఆశ్చర్యపోతున్నారు: ఈ వ్యాధి ఎందుకు కనిపించింది, ఇది పూర్తిగా నయమైందా?
టైప్ 1 డయాబెటిస్ చిన్న, చిన్న వయస్సులోనే సంభవిస్తుంది.
పిల్లలలో డయాబెటిస్లో అతి ముఖ్యమైన ఎటియోలాజికల్ కారకం తల్లిదండ్రులు మరియు దగ్గరి బంధువులు కూడా ఈ పాథాలజీని కలిగి ఉన్నారని నమ్ముతారు. అన్ని తరువాత, ఈ వ్యాధి జన్యుపరంగా ముందస్తు వ్యక్తులలో అభివృద్ధి చెందుతుంది.
ప్యాంక్రియాటిక్ ద్వీపాలలో బీటా కణాల నాశనం మొదట్లో కార్బోహైడ్రేట్ జీవక్రియ యొక్క ఉల్లంఘనకు కారణం కాదు. కానీ ఈ దశలో, ఇన్సులిన్కు ఆటోఆంటిబాడీస్ తరచుగా కనిపిస్తాయి. క్రోమోజోమ్ అసాధారణతల ఫలితంగా ఆటో ఇమ్యూన్ డయాబెటిస్ మెల్లిటస్ అభివృద్ధి చెందుతుంది.
పిల్లలలో డయాబెటిస్ అభివృద్ధిలో వైరస్లు కూడా ముఖ్యమైన పాత్ర పోషిస్తాయి. ఇవి బీటా సెల్ ప్రోటీన్ మాదిరిగానే ప్రోటీన్ను ఉత్పత్తి చేస్తాయి. ఫలితంగా, శరీరం స్పందించడం ప్రారంభిస్తుంది, ఇది దాని స్వంత కణాలపై దాడికి దారితీస్తుంది. అలాగే, వైరస్లు ఐలెట్ కణాలను నాశనం చేస్తాయి.
మొదటి రకం డయాబెటిస్ అభివృద్ధికి కారకాలు:
- మందుల దుష్ప్రభావాలు
- రసాయన టాక్సిన్స్ తీసుకోవడం,
- ఒత్తిడితో కూడిన పరిస్థితులు
- అక్రమ ఆహారం.
అందువల్ల, పిల్లలకి ప్రమాదం ఉంటే, పాథాలజీ అభివృద్ధిని నివారించడానికి అతన్ని జాగ్రత్తగా పర్యవేక్షించడం అవసరం.
అన్ని దీర్ఘకాలిక పాథాలజీలలో, పిల్లలలో మధుమేహం రెండవది. ఈ వ్యాధి పెద్దలలో కంటే చాలా ఎక్కువ సమస్యలను కలిగిస్తుంది.
నిజమే, గ్లూకోజ్ జీవక్రియ రుగ్మత ఉన్న పిల్లవాడు తోటివారి బృందంలో స్వీకరించడం మానసికంగా మరింత కష్టం. ఇతరులకు స్వీట్లు తినడానికి ఎందుకు అనుమతిస్తున్నారో అర్థం చేసుకోవడం అతనికి కష్టమే, కాని అతను అలా చేయడు, ప్రతిరోజూ బాధాకరమైన ఇంజెక్షన్లు ఎందుకు అవసరం.
టైప్ 1 డయాబెటిస్తో బాధపడుతున్న పిల్లలకు రోజువారీ ఇన్సులిన్ ఇంజెక్షన్లు అవసరం.
Ations షధాలను మౌఖికంగా తీసుకోవడం అర్ధం. ఎందుకంటే కడుపులోని ఎంజైమ్లు ఇన్సులిన్ను నాశనం చేస్తాయి.
సన్నాహాలు అనేక రూపాల్లో వస్తాయి.
కొన్ని త్వరగా చక్కెరను తగ్గిస్తాయి, కానీ 3-4 గంటల తర్వాత పనిచేయడం మానేస్తాయి. మరికొందరు 8-24 గంటలకు పైగా చక్కెరను సజావుగా మరియు నెమ్మదిగా తగ్గిస్తారు.
మధుమేహం యొక్క సాధారణ స్థితిని కొనసాగించడానికి, ఈ వ్యాధికి సంబంధించి గణనీయమైన సమాచారాన్ని అధ్యయనం చేయడం చాలా ముఖ్యం. హైపోగ్లైసీమిక్ drugs షధాల యొక్క ఒకే మోతాదును మీరు నిరంతరం ఇంజెక్ట్ చేయవచ్చు, కానీ వ్యాధిని నియంత్రించడానికి ఇది బాగా పని చేయదు. పోషణ మరియు రక్తంలో చక్కెరను బట్టి medicine షధం యొక్క సరైన మోతాదును ఎలా లెక్కించాలో అర్థం చేసుకోవడం విలువ.
ఇంజెక్షన్లకు పరిష్కారం లాంటస్ సోలోస్టార్
C షధ నిపుణులు అనేక రకాల ఇన్సులిన్ యొక్క రెడీమేడ్ మిశ్రమాలను అందిస్తారు. కానీ అనుభవజ్ఞులైన ఎండోక్రినాలజిస్టులు వాటి వాడకాన్ని సిఫారసు చేయరు. తరచుగా, రోగులకు ఉచిత ఇన్సులిన్ ప్రోటాఫాన్ సూచించబడుతుంది. పిల్లవాడిని లాంటస్ లేదా లెవెమిర్కు బదిలీ చేయడం మంచిది, వీటిని మంచిగా భావిస్తారు. ఈ రోజు ఉత్తమమైనది ఇన్సులిన్-జింక్ మరియు ప్రోటామైన్ యొక్క సస్పెన్షన్లు. ఇటువంటి మందులు సబ్కటానియస్గా నిర్వహించబడతాయి. చర్య 18-24 గంటలు ఉంటుంది.
పిల్లవాడు ఇటీవల అనారోగ్యానికి గురైతే డయాబెటిస్కు ఇన్సులిన్ ఇంజెక్షన్లు ఇవ్వడం అవసరమా, లేదా ఆహార పోషణ ద్వారా పరిస్థితిని నియంత్రించడం సాధ్యమేనా అని చాలా మంది తల్లిదండ్రులు తరచుగా ఆశ్చర్యపోతారు. ఇంటర్నెట్లో, డయాబెటిస్ను శాశ్వతంగా వదిలించుకునే అద్భుత నివారణకు తరచుగా ఒక ప్రకటన వస్తుంది. కానీ అధికారికంగా, అటువంటి మందు ఉనికిలో లేదు. ముడి ఆహార ఆహారం, ప్రార్థనలు, బయోఎనర్జీ, టాబ్లెట్లు మొదటి రకమైన వ్యాధిని నయం చేయలేవని వైద్యులు గమనిస్తున్నారు.
డయాబెటిక్ పోషణ నేరుగా ఇన్సులిన్ చికిత్సపై ఆధారపడి ఉంటుంది. భోజన నియమావళిని చేయడానికి, అనేక ప్రశ్నలకు సమాధానం ఇవ్వడం ఉపయోగపడుతుంది:
- ఏ రకమైన హైపోగ్లైసీమిక్ drug షధాన్ని ఉపయోగిస్తారు?
- Medicine షధం ఎన్నిసార్లు నిర్వహించబడుతుంది?
- ఇంజెక్షన్ ఏ సమయంలో ఇవ్వబడుతుంది?
స్వల్ప-నటన ఇన్సులిన్ ఉపయోగించినట్లయితే, భోజనానికి అరగంట ముందు ఇవ్వబడుతుంది. రక్తంలో గ్లూకోజ్ స్థాయిలు గరిష్టంగా తగ్గడం మూడు గంటల తర్వాత సంభవిస్తుంది. అందువల్ల, ఈ సమయానికి, పిల్లలకి కార్బోహైడ్రేట్ అధికంగా ఉండే ఆహారాన్ని ఇవ్వాలి. లేకపోతే, హైపోగ్లైసీమియా ప్రారంభమవుతుంది.అడ్స్-మాబ్ -1
మధ్యస్థ (పొడవైన) చర్య ఇన్సులిన్ 5-12 గంటల తర్వాత చక్కెరను సాధ్యమైనంతవరకు తగ్గిస్తుంది. ఇక్కడ చాలా తయారీదారు, రోగి drug షధానికి ప్రతిస్పందన మరియు అనేక ఇతర అంశాలపై ఆధారపడి ఉంటుంది. అల్ట్రా ఫాస్ట్ ఇన్సులిన్ కూడా ఉంది. ఇది భోజనానికి ఐదు నిమిషాల ముందు నిర్వహించబడుతుంది. 30-60 నిమిషాల తరువాత, drug షధం గ్లూకోజ్ స్థాయిలను సమర్థవంతంగా తగ్గిస్తుంది.
మిశ్రమ ఇన్సులిన్ ఉంది. వేర్వేరు నిష్పత్తిలో ఉన్న సాధనం ఇంటర్మీడియట్ మరియు షార్ట్-యాక్టింగ్ ఇన్సులిన్ కలిగి ఉంటుంది. ఇటువంటి drug షధం రెండుసార్లు గ్లూకోజ్ గరిష్టంగా తగ్గుతుంది. ఇన్సులిన్ చికిత్సతో, వివిధ పథకాలు ఉపయోగించబడతాయి. ఎంచుకున్న ఎంపికను పరిగణనలోకి తీసుకొని, న్యూట్రిషన్ మోడ్ ఎంపిక చేయబడుతుంది. ఉదాహరణకు, drug షధం రోజుకు రెండుసార్లు ఇవ్వబడుతుంది: ఉదయం వారు రోజువారీ మోతాదులో 2/3 ఇంజెక్షన్ ఇస్తారు, మరియు సాయంత్రం - 1/3.
సారూప్య సర్క్యూట్తో సుమారుగా పవర్ మోడ్ క్రింద చూపబడింది:
- మొదటి అల్పాహారం. స్వల్పంగా చేయడం మంచిది. అన్ని తరువాత, drug షధం ఇంకా వ్యక్తపరచబడలేదు,
- రెండవ అల్పాహారం. ఇంజెక్షన్ చేసిన నాలుగు గంటల తర్వాత. మీరు శిశువును గట్టిగా పోషించాలి,
- భోజనం - ఇంజెక్షన్ చేసిన 6 గంటల తర్వాత. ఆహారం హృదయపూర్వకంగా ఉండాలి, కార్బోహైడ్రేట్లు అధికంగా ఉండాలి,
- విందు. సులభతరం చేయవచ్చు. ఈ సమయంలో గ్లూకోజ్ స్థాయి కొద్దిగా పెరుగుతుంది కాబట్టి,
- రాత్రి కోసం. సాయంత్రం ఇచ్చే of షధ మోతాదును పరిగణనలోకి తీసుకొని పిల్లలకి గట్టిగా ఆహారం ఇవ్వడం అవసరం.
ఇటువంటి పథకం మంచి ఆరోగ్యాన్ని కాపాడుకోవడానికి, హైపోగ్లైసీమియా అభివృద్ధిని నివారించడానికి సహాయపడుతుంది. కానీ రోజువారీ ఇన్సులిన్ మోతాదు తక్కువగా ఉంటేనే ఇది అనుకూలంగా ఉంటుంది.
కొన్నిసార్లు చక్కెరను తగ్గించే మందులు ఐదుసార్లు ఇవ్వబడతాయి: ఇంటర్మీడియట్-యాక్టింగ్ ఇన్సులిన్ - అల్పాహారం మరియు నిద్రవేళకు ముందు మరియు స్వల్ప-నటన - ప్రధాన భోజనానికి ముందు.
ఆహారాన్ని ఈ క్రింది విధంగా నిర్వహించాలి:
- మొదటి అల్పాహారం
- రెండవ అల్పాహారం
- భోజనం,
- మధ్యాహ్నం టీ
- మొదటి విందు
- రెండవ విందు.
చిన్న ఇన్సులిన్ యొక్క గరిష్ట చర్య సమయంలో స్నాక్స్ ఉండాలి.
చాలా తక్కువ లేదా అధిక హైపోగ్లైసీమిక్ సూచికతో ఉత్పత్తులను ఉపయోగించమని సిఫార్సు చేయబడలేదు. కార్బోహైడ్రేట్లు లేని చేపలు, మాంసం, గుడ్లు, జున్ను, సాసేజ్లు మరియు ఇతర సారూప్య ఆహారాలు హైపోగ్లైసీమియా అభివృద్ధిని నిరోధించవని అర్థం చేసుకోవాలి. ప్రతి భోజనంలో 80 గ్రాముల కార్బోహైడ్రేట్లు ఉండాలి.
పిల్లలలో ఇన్సులిన్ చికిత్స యొక్క కొన్ని లక్షణాలు ఉన్నాయి. కాబట్టి, పిల్లలకు చాలా తరచుగా ఇన్సులిన్ పరిపాలన కోసం రెండు లేదా మూడు రెట్లు నియమావళిని ఎంచుకోండి. సూది మందుల సంఖ్యను కనిష్టానికి తగ్గించడానికి, మీడియం మరియు చిన్న చర్య యొక్క drugs షధాల కలయికను ఉపయోగించండి. పిల్లలలో ఇన్సులిన్ సున్నితత్వం పెద్దల కంటే కొంచెం ఎక్కువగా ఉంటుంది.
అందువల్ల, హైపోగ్లైసీమిక్ యొక్క మోతాదు యొక్క దశలవారీ సర్దుబాటును ఖచ్చితంగా చేయడం చాలా ముఖ్యం.
1 నుండి 2 యూనిట్ల పరిధిలో మోతాదును మార్చడానికి ఇది అనుమతించబడుతుంది. మార్పులను అంచనా వేయడానికి, పిల్లల పరిస్థితిని చాలా రోజులు పర్యవేక్షించడం అవసరం.
ఒక రోజులో, సాయంత్రం మరియు ఉదయం మోతాదును సర్దుబాటు చేయడం సిఫారసు చేయబడలేదు. ఆహారంతో కలిసి, వైద్యులు తరచుగా ప్యాంక్రియాటిన్, లిపోకైన్, విటమిన్ల సంక్లిష్టతను సూచిస్తారు. ప్రారంభ దశలలో, సల్ఫా మందులు తరచుగా సూచించబడతాయి. ఉదాహరణకు, సైక్లామైడ్, బుకర్బన్, క్లోర్ప్రోపామైడ్. ఈ నిధులన్నీ బలహీనమైన పిల్లల శరీరాన్ని బలోపేతం చేస్తాయి.
విద్యార్థికి ఇన్సులిన్ ఇంజెక్షన్లు మరియు పోషణ ముఖ్యమైన అంశాలు. పిల్లలకి డయాబెటిస్ ఉందని, కొన్ని ఆహారాలు ఇవ్వాల్సిన అవసరం ఉందని తల్లిదండ్రులు క్యాంటీన్ను హెచ్చరించాలి.అడ్-మాబ్ -2
ముందుగానే, పాఠశాల పరిపాలనతో ఈ క్రింది సమస్యలను పరిష్కరించడం అవసరం:
- పిల్లవాడు ఇన్సులిన్ ఇంజెక్షన్లు ఎక్కడ చేస్తారు: నర్సు కార్యాలయంలో లేదా తరగతి గదిలో?
- నర్సు కార్యాలయం మూసివేయబడితే?
- పిల్లవాడు ఏ మోతాదును ప్రవేశపెడతాడో ఎవరు ట్రాక్ చేయగలరు?
పాఠశాలలో or హించని పరిస్థితుల విషయంలో లేదా దానికి వెళ్ళే మార్గంలో మీ పిల్లలతో ఒక కార్యాచరణ ప్రణాళికను రూపొందించడం ఉపయోగపడుతుంది.
ఉదాహరణకు, తరగతి గదిలో ఆహారంతో కూడిన బ్రీఫ్కేస్ మూసివేయబడితే? లేదా అపార్ట్మెంట్ యొక్క కీ పోయినట్లయితే ఏమి చేయాలి? ప్రతి పరిస్థితిలో, హైపోగ్లైసీమియా యొక్క లక్షణాలను ఎలా త్వరగా ఆపాలి మరియు దాని సంభవనీయతను ఎలా నివారించాలో పిల్లవాడు స్పష్టంగా తెలుసుకోవాలి.
చర్య యొక్క వేగం మరియు వ్యవధిని బట్టి ఇన్సులిన్ రకాలు:
అందువల్ల, పిల్లలకు తరచుగా టైప్ 1 డయాబెటిస్ ఉన్నట్లు నిర్ధారణ అవుతుంది. ఈ వ్యాధిని అధిగమించడం పూర్తిగా అసాధ్యం.సరిగ్గా ఎంచుకున్న చికిత్సా నియమావళి మరియు ఆహారం లేకుండా తీవ్రమైన సమస్యలు తలెత్తుతాయి. అందువల్ల, ఉపయోగించిన ఇన్సులిన్ యొక్క లక్షణాలను మీరు తెలుసుకోవాలి, ఇంజెక్షన్ తర్వాత శిశువుకు ఆహారం ఇవ్వవలసిన అవసరం ఉన్నప్పుడు, మరియు ఏ ఆహారం ఇవ్వడం మంచిది.
- చక్కెర స్థాయిలను ఎక్కువసేపు స్థిరీకరిస్తుంది
- ప్యాంక్రియాటిక్ ఇన్సులిన్ ఉత్పత్తిని పునరుద్ధరిస్తుంది
అలెక్సాండ్రోవ్స్కీ, వై. ఎ. డయాబెటిస్ మెల్లిటస్. ప్రయోగాలు మరియు పరికల్పనలు. ఎంచుకున్న అధ్యాయాలు / యా.ఏ. అలెగ్జాండర్ యొక్క. - M.: SIP RIA, 2005 .-- 220 పే.
త్సైబ్, ఎ.ఎఫ్. రేడియోయోడిన్ థెరపీ ఆఫ్ థైరోటాక్సికోసిస్ / ఎ.ఎఫ్. త్సైబ్, ఎ.వి. డ్రెవల్, పి.ఐ. Garbuzov. - M.: జియోటార్-మీడియా, 2009. - 160 పే.
స్ట్రెల్నికోవా, డయాబెటిస్ / నటాలియా స్ట్రెల్నికోవాను నయం చేసే నటాలియా ఫుడ్. - మ.: వేదాలు, 2009 .-- 256 పే.

నన్ను నేను పరిచయం చేసుకోనివ్వండి. నా పేరు ఎలెనా. నేను 10 సంవత్సరాలకు పైగా ఎండోక్రినాలజిస్ట్గా పని చేస్తున్నాను. నేను ప్రస్తుతం నా ఫీల్డ్లో ప్రొఫెషనల్ని అని నమ్ముతున్నాను మరియు సంక్లిష్టమైన మరియు అంతగా లేని పనులను పరిష్కరించడానికి సైట్కు వచ్చే సందర్శకులందరికీ సహాయం చేయాలనుకుంటున్నాను. అవసరమైన అన్ని సమాచారాన్ని సాధ్యమైనంతవరకు తెలియజేయడానికి సైట్ కోసం అన్ని పదార్థాలు సేకరించి జాగ్రత్తగా ప్రాసెస్ చేయబడతాయి. వెబ్సైట్లో వివరించిన వాటిని వర్తించే ముందు, నిపుణులతో తప్పనిసరి సంప్రదింపులు ఎల్లప్పుడూ అవసరం.