మధుమేహంలో రక్తపోటు

రకంతో సంబంధం లేకుండా, డయాబెటిస్ ఉన్న రోగులకు రక్తపోటు ఉన్నట్లు నిర్ధారణ చేయవచ్చు. ఇది రోగి యొక్క సాధారణ పరిస్థితిని తీవ్రతరం చేస్తుంది, కార్డియాక్ పాథాలజీలను అభివృద్ధి చేసే ప్రమాదాన్ని పెంచుతుంది. పరిస్థితిని తగ్గించడానికి, మీరు నిరూపితమైన drugs షధాలను తీసుకోవాలి మరియు మీ జీవనశైలిని మార్చాలి. డయాబెటిస్ మెల్లిటస్లో రక్తపోటు కనిపించడాన్ని ప్రేరేపించే దాని గురించి, దానిని గుర్తించడం మరియు చికిత్స చేసే పద్ధతులు, మా వ్యాసంలో మరింత చదవండి.
ఈ వ్యాసం చదవండి
డయాబెటిస్లో రక్తపోటుకు కారణాలు
ఈ రెండు వ్యాధులు దగ్గరి సంబంధం కలిగి ఉంటాయి, అవి ఒకదానికొకటి మద్దతు ఇస్తాయి మరియు బలపరుస్తాయి. రక్తపోటు అనేది డయాబెటిస్లో మూత్రపిండాల దెబ్బతినడం లేదా రక్తంలో చక్కెర పెరిగిన నేపథ్యానికి వ్యతిరేకంగా అభివృద్ధి చెందడం అని భావించడం చాలా ముఖ్యం.
టైప్ 1 డయాబెటిస్లో, మొదటి ఎంపిక ప్రబలంగా ఉంటుంది. డయాబెటిక్ నెఫ్రోపతీ మూత్రపిండాల ద్వారా రెనిన్ ఏర్పడటానికి దారితీస్తుంది, ఇది జీవ ప్రతిచర్యల గొలుసును ప్రేరేపిస్తుంది. ఫలితంగా, వాస్కులర్ టోన్ పెరుగుతుంది, రక్తంలో సోడియం స్థాయి, ద్రవం అలాగే ఉంటుంది.
రెండవ రకమైన వ్యాధిలో, రక్తపోటు యొక్క ప్రాధమిక, అవసరమైన రూపం అభివృద్ధి చెందుతుంది, దీనికి డయాబెటిస్ నేపథ్యం. ఇది డయాబెటిక్ జీవక్రియ రుగ్మతలకు ముందు లేదా సంభవించవచ్చు. ప్రధాన కారణం, ఇన్సులిన్ నిరోధకత పరిగణించబడుతుంది.
రోగి సాధారణ మొత్తంలో ఇన్సులిన్ను ఉత్పత్తి చేస్తాడు, కాని కణాలు దానికి స్పందించే సామర్థ్యాన్ని కోల్పోతాయి. రక్తంలో గ్లూకోజ్ ఉద్ధృతంగా ఉంటుంది మరియు శరీరానికి శక్తి ఉండదు. ప్యాంక్రియాస్ భర్తీ చేయడానికి మరింత ఇన్సులిన్ ఉత్పత్తి చేస్తుంది.
అధిక శరీర బరువు ఉన్న రోగులలో ఈ పరిస్థితి తరచుగా సంభవిస్తుంది. ప్రమాద కారకాలు:
- ప్రధానంగా ఉదరంలో కొవ్వు నిక్షేపణ,
- వంశపారంపర్య సిద్ధత
- శారీరక శ్రమ తక్కువ స్థాయి,
- అతిగా తినడం, మెనులో అధిక కొవ్వు మాంసం మరియు చక్కెర,
- బీరుతో సహా మద్యం దుర్వినియోగం.
కొవ్వు కణజాలం జీవశాస్త్రపరంగా చురుకైన సమ్మేళనాలను స్రవిస్తుంది. దీనిని ఒక రకమైన ఎండోక్రైన్ అవయవం అని కూడా అంటారు. ఎక్కువగా అధ్యయనం చేయబడినవి: యాంజియోటెన్సినోజెన్, లెప్టిన్, అడిపోనెక్టిన్, ప్రోస్టాగ్లాండిన్స్, ఇన్సులిన్ లాంటి వృద్ధి కారకం.
ఇవి ఏకకాలంలో ఇన్సులిన్కు కణజాల నిరోధకతను పెంచుతాయి మరియు రక్త నాళాలను నిర్బంధిస్తాయి. వారి భాగస్వామ్యంతో, ఆడ్రినలిన్, కార్టిసాల్ (స్ట్రెస్ హార్మోన్లు) కు ధమనుల ప్రతిచర్య పెరుగుతుంది, సోడియం మరియు నీరు అలాగే ఉంటాయి, వాస్కులర్ గోడలోని కండరాల ఫైబర్స్ సంఖ్య పెరుగుతుంది, ఇది దాని సడలింపును నిరోధిస్తుంది. ఇది ఇన్సులిన్ నిరోధకత, రక్తపోటు మరియు es బకాయం, ఘోరమైన క్వార్టెట్ అని పిలువబడే అదనపు కొలెస్ట్రాల్ కలయికను వివరిస్తుంది.
మరియు టైప్ 2 డయాబెటిస్ ఆహారం గురించి ఇక్కడ ఎక్కువ.
అధిక రక్తపోటు లక్షణాలు
తేలికపాటి నుండి మితమైన రక్తపోటు కోసం, ప్రధాన ఫిర్యాదు తలనొప్పి. ఇది మైకము, సాధారణ బలహీనత, కళ్ళ ముందు బిందువుల మినుకుమినుకుమనేది, టిన్నిటస్. ఈ లక్షణాలు ఏవీ నిర్దిష్టంగా లేవు మరియు చాలా మంది రోగులు ఒత్తిడి పెరుగుదలను అనుభవించరు, ముఖ్యంగా దీర్ఘకాలిక అధిక సంఖ్యలతో.
అందువల్ల, ఒకరు ఎప్పుడూ సంచలనాలపై దృష్టి పెట్టలేరు, కాని సూచికల కొలత అవసరం. డయాబెటిస్ ఉన్న రోగులకు, అవి రక్తంలో చక్కెర కంటే తక్కువ ప్రాముఖ్యత కలిగి ఉండవు. డయాబెటిస్ వాస్కులర్ టోన్ను బలహీనపరిచే ధోరణిని కలిగి ఉన్నందున, వారానికి ఒకసారి రక్తపోటును పర్యవేక్షించడం అవసరం - భోజనానికి ఒక గంట ముందు, రెండు గంటల తరువాత, ఉదయం నిద్ర తర్వాత మరియు సాయంత్రం రెండు గంటల ముందు. రోజుకు ఒకసారి, ప్రతి చేతిలో నిలబడి, కూర్చుని, పడుకునేటప్పుడు కొలతలు తీసుకోవాలి.
డయాబెటిస్ మరియు రక్తపోటు పురోగమిస్తున్నప్పుడు, లక్ష్య అవయవాలకు నష్టం జరుగుతుంది: గుండెలో నొప్పి, ఒత్తిడి, ఒత్తిడిలో క్లిష్టమైన పెరుగుదల ద్వారా తీవ్రతరం అవుతుంది. ఆంజినా పెక్టోరిస్ మాదిరిగా కాకుండా, అవి శారీరక ఒత్తిడితో సంబంధం కలిగి ఉండవు మరియు నైట్రోగ్లిజరిన్ చేత తొలగించబడవు. గుండె వైఫల్యంతో, breath పిరి, కాళ్ల వాపు మరియు వేగవంతమైన హృదయ స్పందన వారికి జోడించబడతాయి.
సెరెబ్రోవాస్కులర్ యాక్సిడెంట్ కోసం, జ్ఞాపకశక్తి కోల్పోవడం, చిరాకు మరియు నిద్రలేమి లక్షణం. మేధో పని సామర్థ్యం క్రమంగా తగ్గుతుంది, పగటిపూట మగత కనిపిస్తుంది, నడుస్తున్నప్పుడు వణుకు, నిరాశ, చేతులు వణుకుతుంది.
పెరుగుతున్న ఒత్తిడితో, కళ్ళ ముందు పొగమంచు లేదా వీల్ కనిపిస్తుంది. రెటీనాలో ఉచ్ఛరించబడిన మార్పుల కారణంగా, దృష్టి తగ్గుతుంది, డబుల్ ఆకృతులు సంభవిస్తాయి, గణనీయమైన క్షీణత లేదా దృష్టి కోల్పోవడం కూడా ఉంది.
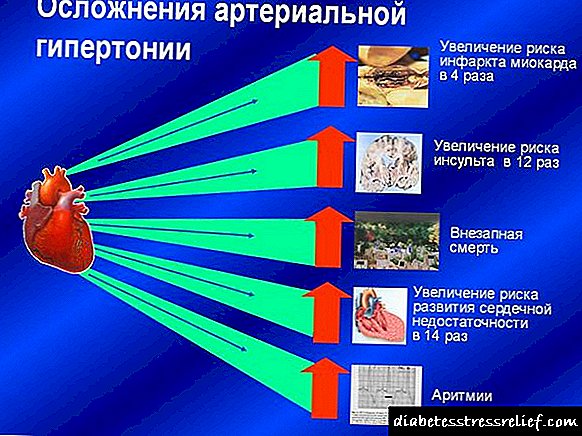
మధుమేహ వ్యాధిగ్రస్తులకు సాధ్యమయ్యే సమస్యలు
డయాబెటిస్ మరియు అధిక రక్తపోటు కలయిక యొక్క ఆవిర్భావం మరియు వేగవంతమైన పురోగతికి దోహదం చేస్తుంది:
- అథెరోస్క్లెరోసిస్ - మయోకార్డియల్ ఇస్కీమియా (ఆంజినా పెక్టోరిస్, గుండెపోటు), మెదడు (డిస్కిర్క్యులేటరీ ఎన్సెఫలోపతి, స్ట్రోక్), అవయవాలు (అడపాదడపా క్లాడికేషన్ సిండ్రోమ్తో తొలగింపు గాయం),
- Fail పిరితిత్తులు, కాలేయం, రక్తం యొక్క స్తబ్దతతో గుండె ఆగిపోవడం
- మూత్రపిండ వైఫల్యంతో ఫలితంతో రక్తపోటు మరియు డయాబెటిక్ నెఫ్రోపతీ,
- రెటినోపతి (రెటీనా యొక్క నాళాలలో మార్పులు), గ్లాకోమా, రెటీనాలో రక్తస్రావం, దృష్టి కోల్పోవటంతో దాని యెముక పొలుసు ation డిపోవడం,
- పురుషులలో లైంగిక బలహీనత, రెండు లింగాలలో ఆకర్షణ తగ్గింది.
ఒత్తిడి నుండి తాగడానికి ఏ మాత్రలు
అధ్యయనాల ప్రకారం, డయాబెటిస్ ఉన్న రోగులలో మూడవ వంతు మాత్రమే రక్తపోటును నియంత్రిస్తారు మరియు 17% కన్నా తక్కువ మంది కావలసిన స్థాయిని సాధించారు. ఫార్మసీ నెట్వర్క్లో అనేక బయోడిడిటివ్లు మరియు ద్వితీయ ప్రాముఖ్యత కలిగిన మందులు ఉన్నందున పరిస్థితి తీవ్రతరం అవుతుంది. రక్తపోటు మరియు మధుమేహం సాధారణం కాబట్టి, "అద్భుతం అంటే" సహాయంతో తక్షణ పారవేయడం కోసం తగినంత ప్రకటనల ఆఫర్లు ఉన్నాయి.
మీరు ఏదైనా మాత్రలు తీసుకోవచ్చని అర్థం చేసుకోవడం చాలా ముఖ్యం, కానీ కొద్దిమందికి నిరూపితమైన చికిత్సా ప్రభావం ఉంటుంది. ఉదాహరణకు, డయాబెటిస్ మెల్లిటస్, రక్తపోటు మరియు గుండె ఆగిపోవడానికి సల్ఫర్ కలిగిన అమైనో ఆమ్లం టౌరిన్ ప్రతిపాదించబడింది.
Drug షధం కొవ్వు జీవక్రియను సాధారణీకరిస్తుంది, మెదడులోని ప్రేరణల యొక్క వాహకతను మెరుగుపరుస్తుంది మరియు ప్రతిస్కంధక చర్యను కలిగి ఉంటుంది. రక్తపోటుపై దాని ప్రభావం కూడా ఉంది, కానీ దీనికి హైపోటెన్సివ్ ఏజెంట్ కారణమని చెప్పలేము. ఆరోగ్యంతో అన్ని ప్రయోగాలు, స్వీయ మందులు సమస్యలతో ముగుస్తాయి.
ACE నిరోధకాలు మరియు యాంజియోటెన్సిన్ గ్రాహక విరోధులు
యాంజియోటెన్సిన్-కన్వర్టింగ్ ఎంజైమ్ (ACE) యాంజియోటెన్సిన్ 2 ఏర్పడటాన్ని ప్రోత్సహిస్తుంది. బలమైన వాసోకాన్స్ట్రిక్టర్ లక్షణాలతో ఉన్న ఈ పదార్ధం, దాని పెరిగిన స్థాయి రక్తపోటును పెంచుతుంది. ACE నిరోధకాల సమూహం ఈ ప్రతిచర్యను నిరోధిస్తుంది మరియు ఇప్పటికే ఏర్పడిన యాంజియోటెన్సిన్ 2 ను దాని ప్రభావాన్ని చూపడానికి గ్రాహక విరోధులు అనుమతించరు.
రక్తపోటుతో మధుమేహం చికిత్సలో ఈ రెండు సమూహాల మందులు చాలా ముఖ్యమైనవి. దీనికి కారణం వారు:
- రక్తపోటు చికిత్స వల్ల మాత్రమే కాకుండా, మూత్రపిండాల ధమనులను విస్తరించడం, గ్లోమెరులస్ లోపల ఒత్తిడిని తగ్గించడం, ప్రోటీన్ కోల్పోవడం, మూత్ర వడపోత ప్రక్రియను సాధారణీకరించడం వంటి వాటి నుండి మూత్రపిండ కణజాలం నాశనం కాకుండా కాపాడండి.
- ప్రసరణ వైఫల్యంతో గుండెపై భారాన్ని తగ్గించడంలో సహాయపడండి,
- ఇన్సులిన్కు కణజాల సున్నితత్వాన్ని మెరుగుపరచండి.
యాంజియోటెన్సిన్ 2 విరోధులు బాగా తట్టుకోగలవు, ఎందుకంటే అవి శరీరంపై ఎంపిక ప్రభావాన్ని కలిగి ఉంటాయి మరియు ఎడమ జఠరిక యొక్క గుండె కండరాల మందాన్ని కూడా తగ్గిస్తాయి. అత్యంత ప్రభావవంతమైన ACE నిరోధకాలు:
అత్యంత ప్రభావవంతమైన గ్రాహక బ్లాకర్లు:
మూత్రవిసర్జన మందులు
థియాజైడ్ల సమూహం నుండి మూత్రవిసర్జన ఉపయోగించి చికిత్స కోసం - హైపోథియాజైడ్ చిన్న మోతాదులో. చాలా తరచుగా, ఇది మిశ్రమ యాంటీహైపెర్టెన్సివ్ .షధాలలో భాగంగా సూచించబడుతుంది. రోజుకు 25 మి.గ్రా వరకు మోతాదులో, ఇది గ్లూకోజ్ మరియు కొలెస్ట్రాల్, యూరినరీ సెల్ట్స్ మరియు లవణాల సమతుల్య మార్పిడికి భంగం కలిగించదు. నెఫ్రోపతీలో విరుద్ధంగా ఉంది. థియాజైడ్ లాంటి సన్నాహాలు అరిఫోన్, ఇందపమైడ్ బాగా తట్టుకోగలవు మరియు మూత్రపిండాలను నాశనం నుండి కాపాడతాయి. డయాబెటిస్లో ఇతర మూత్రవిసర్జన ప్రభావం నిరూపించబడలేదు.
బీటా బ్లాకర్స్
గుండెపోటు తర్వాత, గుండె ఆగిపోవడం, ఆంజినా పెక్టోరిస్. వారి ఉపయోగం రక్తంలో చక్కెర తగ్గుదల యొక్క అభివ్యక్తిని ముసుగు చేస్తుంది. అందువల్ల, డయాబెటిస్ హైపోగ్లైసీమియా యొక్క దాడి యొక్క ఆగమనాన్ని కోల్పోవచ్చు, ముఖ్యంగా ప్రవేశించిన మొదటి వారాలలో. కార్డియోసెలెక్టివ్ మందులు ప్రయోజనాన్ని పొందుతాయి. అంటే అవి గుండె కండరాలలోని గ్రాహకాలను బ్లాక్ చేస్తాయి మరియు ఇతర అవయవాలపై దాదాపుగా ప్రభావం చూపవు.
డయాబెటిక్ కార్డియోమయోపతి (గుండె దెబ్బతినడం) తో, నెబివాల్, కార్వెడిలోల్, సురక్షితమైనవి.
కాల్షియం విరోధులు
జీవక్రియపై ప్రభావం లేకపోవడం వారి ప్రయోజనం. మధుమేహ వ్యాధిగ్రస్తులకు దీర్ఘకాలం పనిచేసే మందులు చూపించబడతాయి, అవి స్ట్రోక్ను నివారించడంలో సహాయపడతాయి. రక్తపోటు యొక్క సంక్లిష్ట చికిత్సలో ఇవి ఎక్కువగా ఉపయోగించబడతాయి. రోగులకు నార్వాస్క్, నిమోటాప్, లెర్కామెన్, అదాలత్ రిటార్డ్ సూచించబడతాయి. ప్రీ-ఇన్ఫార్క్షన్ స్థితిలో లేదా గుండె ఆగిపోతున్నప్పుడు, స్వల్ప-నటన మాత్రలు నిషేధించబడ్డాయి.
నెఫ్రోపతీతో, వాటిని పరిమితంగా ఉపయోగిస్తారు, ఎక్కువగా సిన్నారిజైన్ మరియు డయాకార్డిన్ రిటార్డ్.
ఇమిడాజోలిన్ గ్రాహకాల యొక్క అగోనిస్ట్లు (ఉత్తేజకాలు)
మెదడు కాండంపై చర్య కారణంగా, సానుభూతి నాడీ వ్యవస్థ యొక్క కార్యాచరణ తగ్గుతుంది: అవి వాస్కులర్ గోడను సడలించి, ప్రశాంతంగా, పల్స్ రేటును సాధారణీకరిస్తాయి. డయాబెటిస్కు ఇవి మంచి సమూహంగా పరిగణించబడతాయి, ఎందుకంటే అవి ఇన్సులిన్ నిరోధకతను తగ్గిస్తాయి మరియు కొవ్వుల విచ్ఛిన్నతను సక్రియం చేస్తాయి. అత్యంత ప్రసిద్ధ మందులు ఫిజియోటెన్స్, అల్బారెల్.
ఆల్ఫా బ్లాకర్స్
రక్తపోటును తగ్గించండి, కార్బోహైడ్రేట్లు మరియు కొవ్వుల జీవక్రియను మెరుగుపరచండి. కానీ వారికి ముఖ్యమైన ప్రతికూల ఆస్తి ఉంది - అవి ఒత్తిడిలో పదునైన తగ్గుదలను రేకెత్తిస్తాయి (మూర్ఛ, వాస్కులర్ పతనం). అందువల్ల, డయాబెటిస్తో, వాటిని ఉపయోగించడం అవాంఛనీయమైనది. న్యూరోపతి సమక్షంలో 55 సంవత్సరాల తరువాత సూచించడం చాలా ప్రమాదకరం. కర్దురా మరియు సెటెగిస్ సాధారణంగా ప్రోస్టేట్ గ్రంధి యొక్క పరిమాణాన్ని విస్తరించడంతో సిఫార్సు చేస్తారు.
పోషణ రక్తపోటును ఎలా ప్రభావితం చేస్తుంది
డయాబెటిస్ ఉన్న రోగికి మొదటిసారిగా ఒత్తిడిలో (145-150 / 85-90 మి.మీ హెచ్జీ వరకు) మితమైన పెరుగుదల ఉన్నట్లు గుర్తించినట్లయితే, ఒక నెల వరకు శరీర బరువు తగ్గడం మరియు ఆహారంలో ఉప్పును రోజుకు 3 గ్రా వరకు పరిమితం చేయడం వంటివి సిఫారసు చేయవచ్చు. తరచుగా రక్తపోటు ఉప్పు-ఆధారిత కోర్సు కలిగి ఉండటం దీనికి కారణం. టైప్ 2 డయాబెటిస్ ఉన్న రోగి అసలు నుండి 5% బరువును తగ్గించగలిగితే, అప్పుడు అతను:
- ప్రాణాంతక సమస్యల యొక్క 25% తక్కువ ప్రమాదం,
- పీడన సూచికలు సగటున 10 యూనిట్లు తక్కువగా ఉంటాయి,
- రక్తంలో గ్లూకోజ్ 35-45% మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్ 15% తగ్గుతుంది,
- లిపిడ్ ప్రొఫైల్ సాధారణీకరిస్తుంది.
రక్తపోటు మరియు మధుమేహం కోసం ఆహారం యొక్క నియమాలు
టైప్ 1 డయాబెటిస్లో, నెఫ్రోపతీతో రక్తపోటు సంభవిస్తుంది. అందువల్ల, ఉప్పు లేకుండా వంటకి మారడం చాలా ముఖ్యం, మరియు 2-3 గ్రాములు రోగికి తన చేతుల్లో ఉప్పు కోసం ఇస్తారు. మెనులో చేర్చడానికి సిఫార్సు చేయబడింది:
- కూరగాయల నూనె సలాడ్లు,
- శాఖాహారం మొదటి కోర్సులు
- ఉడికించిన మాంసం, ఉడకబెట్టిన పులుసు పోయాలి. తక్కువ కొవ్వు రకాలు మాత్రమే అనుమతించబడతాయి,
- ఆవిరి లేదా ఉడికించిన చేపలు, మీట్బాల్స్ మరియు ఉడికించిన మీట్బాల్స్,
- తక్కువ కొవ్వు కాటేజ్ చీజ్, లాక్టిక్ పానీయాలు,
- ఉడికించిన కూరగాయలు, క్యాస్రోల్స్,
- బుక్వీట్ మరియు వోట్మీల్
- తియ్యని పండ్లు మరియు బెర్రీలు.
ఆహారం తయారుగా ఉండకూడదు, జున్ను, పొగబెట్టిన మాంసాలు, సాసేజ్లు, వేడి మసాలా దినుసులు, మిఠాయిలు.
Ob బకాయం మరియు రక్తపోటుతో, తక్కువ కేలరీల ఆహారం సూచించబడుతుంది. కార్బోహైడ్రేట్ ఆహారాలు తక్కువ గ్లైసెమిక్ సూచికతో ఎంచుకోవడం చాలా ముఖ్యం. క్యాబేజీ, దోసకాయలు, గుమ్మడికాయ, టమోటాలు, వంకాయ, సలాడ్ గ్రీన్స్ - ఉపయోగకరమైన తాజా మరియు ఉడికించిన పిండి కాని కూరగాయలు. రొట్టె మరియు తృణధాన్యాలు పరిమితం. తృణధాన్యాలు మరియు చిక్కుళ్ళు సూప్ కోసం మాత్రమే ఉపయోగిస్తారు.
కఠినమైన నిషేధం కింద:
- చక్కెర, స్వీట్లు,
- రెడీమేడ్ సాస్లు, రసాలు, తీపి సోడా,
- ఫాస్ట్ ఫుడ్ మసాలా
- మద్యం,
- కొవ్వు మాంసం, డెలి మాంసాలు,
- les రగాయలు, పొగబెట్టిన, మెరినేడ్లు,
- మెత్తని బంగాళాదుంపలు లేదా సూప్,
- పాస్తా, వైట్ రైస్, కౌస్కాస్, బుల్గుర్,
- ఉడికించిన క్యారెట్లు మరియు దుంపలు,
- తీపి పండ్లు
- 5% కొవ్వు నుండి క్రీమ్, కాటేజ్ చీజ్.
రోగి యొక్క జీవన విధానం
ముందు ఉంటే, కట్టుబాటు యొక్క ఎగువ పరిమితి 140/90 mm RT గా పరిగణించబడింది. ఆర్ట్., అప్పుడు 2017 లో, అమెరికన్ హార్ట్ అసోసియేషన్ 130/80 నుండి 140/90 మధ్య విరామం మొదటి రక్తపోటుకు కారణమని ప్రతిపాదించింది. మధుమేహ వ్యాధిగ్రస్తులకు, అంతకు ముందే, 130/80 స్థాయిని మించమని సిఫారసు చేయలేదు. కాలక్రమేణా, బహుశా ఈ ప్రమాణం తగ్గుతుంది.
నిరూపితమైన వాటి వల్ల ఇటువంటి మార్పులు సంభవిస్తాయి: 120 మరియు 130 mm Hg మధ్య సిస్టోలిక్ ఒత్తిడితో. కళ. వాస్కులర్ సమస్యల ప్రమాదం గణనీయంగా తక్కువ. అందువల్ల, సాధారణ స్థితికి దగ్గరగా ఉన్న రోగులు కూడా వారి జీవనశైలిలో మార్పులు చేయాలని సిఫార్సు చేయబడింది. 130/80 మిమీ ఆర్టి కంటే ఎక్కువ. కళ. ఈ నియమాలు ఖచ్చితంగా అవసరం:
- ధూమపానం మరియు మద్యం దుర్వినియోగం యొక్క పూర్తి విరమణ,
- కొవ్వు పదార్ధాల ఆహారం నుండి మినహాయింపు, ముఖ్యంగా అధిక కొలెస్ట్రాల్ (కొవ్వు మాంసాలు, ఆఫ్సల్, సెమీ-ఫైనల్ ప్రొడక్ట్స్), స్వీట్స్ మరియు పేస్ట్రీలు, టేబుల్ ఉప్పు 3-5 గ్రాముల కంటే ఎక్కువ,
- రోజువారీ శారీరక శ్రమ కనీసం అరగంట,
- రక్తపోటు పర్యవేక్షణ,
- రక్తపోటు చికిత్సకు మందుల వాడకం,
- రోజు పాలనకు అనుగుణంగా, రాత్రి పనిని తిరస్కరించడం,
- ఒత్తిడిలో విశ్రాంతి యొక్క పద్ధతులను (శ్వాస వ్యాయామాలు, యోగా, ధ్యానం, ప్రకృతిలో నడవడం, ప్రశాంతమైన సంగీతం, ఆరోమాథెరపీ), ఆక్యుప్రెషర్ (కనుబొమ్మ లోపలి చివర, ఆక్సిపుట్ కింద గరిష్ట నొప్పి యొక్క స్థానం, కిరీటం కేంద్రం).
మరియు డయాబెటిస్ రకాలు గురించి ఇక్కడ ఎక్కువ.
డయాబెటిస్ మరియు రక్తపోటు ఒకదానికొకటి వ్యక్తీకరణలను బలోపేతం చేస్తాయి. టైప్ 1 డయాబెటిస్లో, నెఫ్రోపతీ అధిక రక్తపోటుకు కారణం, మరియు టైప్ 2 డయాబెటిస్లో, es బకాయం మరియు ఇన్సులిన్ నిరోధకత కారణం. వ్యక్తీకరణలు తరచుగా నిర్దిష్టమైనవి కావు, కాబట్టి సూచికలను క్రమం తప్పకుండా కొలవడం చాలా ముఖ్యం. ACE ఇన్హిబిటర్స్ మరియు యాంజియోటెన్సిన్ 2 రిసెప్టర్ విరోధులు, కాంబినేషన్ థెరపీ డయాబెటిస్ తగ్గింపుకు బాగా సరిపోతాయి.
ఆహారం మార్చడం, బరువు తగ్గించడం మరియు చెడు అలవాట్లను మానుకోవడం కూడా సిఫార్సు చేయబడింది.
రక్తపోటు యొక్క రూపాలు
డయాబెటిస్ పరిస్థితులలో వాస్కులర్ బెడ్లో ఒత్తిడి పెరుగుదల సిస్టోలిక్ రక్తపోటు ≥ 140 mmHg గా నిర్వచించబడింది. మరియు డయాస్టొలిక్ రక్తపోటు ≥ 90 mmHg డయాబెటిస్లో అధిక రక్తపోటు (బిపి) యొక్క రెండు రూపాలు ఉన్నాయి:
- డయాబెటిస్ నేపథ్యంలో వివిక్త రక్తపోటు,
- డయాబెటిక్ నెఫ్రోపతి కారణంగా రక్తపోటు,
డయాబెటిక్ నెఫ్రోపతీ డయాబెటిస్ మెల్లిటస్లోని ప్రధాన మైక్రోవాస్కులర్ సమస్యలలో ఒకటి మరియు పాశ్చాత్య ప్రపంచంలో తీవ్రమైన మూత్రపిండ వైఫల్యానికి ప్రధాన కారణం. టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో అనారోగ్యం మరియు మరణాల యొక్క ప్రధాన భాగం. తరచుగా, టైప్ 1 డయాబెటిస్ మూత్రపిండాల నాళాలలో పాథాలజీ అభివృద్ధి కారణంగా రక్తపోటు ద్వారా వ్యక్తమవుతుంది. టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, మూత్రపిండాలలో రోగలక్షణ వ్యక్తీకరణల యొక్క ప్రాధమిక అభివ్యక్తికి ముందు పెరిగిన రక్తపోటు తరచుగా ఉంటుంది. ఒక అధ్యయనంలో, కొత్తగా నిర్ధారణ అయిన టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న 70% మంది రోగులకు ఇప్పటికే రక్తపోటు ఉంది.
మధుమేహంలో రక్తపోటుకు కారణాలు
ప్రపంచంలో, సుమారు 970 మిలియన్ల మంది రక్తపోటుతో బాధపడుతున్నారు. రక్తపోటును ప్రపంచంలో అకాల మరణానికి ముఖ్యమైన కారణాలలో ఒకటిగా WHO భావిస్తుంది మరియు ఈ సమస్య వ్యాప్తి చెందుతోంది. 2025 లో, అధిక రక్తపోటుతో 1.56 బిలియన్ ప్రజలు నివసిస్తారని అంచనా. స్వతంత్రంగా లేదా కలిసి ఉన్న అటువంటి ప్రాథమిక కారకాల వల్ల రక్తపోటు అభివృద్ధి చెందుతుంది:
- గుండె ఎక్కువ శక్తితో పనిచేస్తుంది, నాళాల ద్వారా రక్తాన్ని పంపింగ్ చేస్తుంది.
- నాళాలు (ధమనులు) స్పాస్మోడిక్ లేదా అథెరోస్క్లెరోటిక్ ఫలకాలతో అడ్డుపడేవి రక్త ప్రవాహాన్ని నిరోధించాయి.
పెరిగిన రక్తంలో గ్లూకోజ్ మరియు రక్తపోటు సానుభూతి నాడీ వ్యవస్థ, రెనిన్-యాంజియోటెన్సిన్-ఆల్డోస్టెరాన్ వ్యవస్థ వంటి సాధారణ వ్యాధికారక మార్గాలను కలిగి ఉంటాయి. ఈ మార్గాలు ఒకదానికొకటి సంకర్షణ చెందుతాయి మరియు ప్రభావితం చేస్తాయి మరియు ఒక దుర్మార్గపు చక్రాన్ని సృష్టిస్తాయి. రక్తపోటు మరియు మధుమేహం జీవక్రియ సిండ్రోమ్ యొక్క తుది ఫలితాలు. అందువల్ల, వారు ఒకే వ్యక్తిలో లేదా ఒకదానికొకటి స్వతంత్రంగా అభివృద్ధి చెందుతారు.
ప్రమాద కారకాలు మరియు లక్షణాలు
అమెరికన్ డయాబెటిస్ అసోసియేషన్ ప్రకారం, 2 పాథాలజీల కలయిక ముఖ్యంగా ప్రాణాంతకం మరియు గుండెపోటు లేదా స్ట్రోక్ ప్రమాదాన్ని గణనీయంగా పెంచుతుంది. టైప్ 2 డయాబెటిస్ మరియు ధమనుల రక్తపోటు మూత్రపిండాల నెఫ్రాన్ మరియు రెటినోపతి (కంటి యొక్క మెలికలు తిరిగిన నాళాల పాథాలజీ) యొక్క నాళాలకు నష్టం వంటి ఇతర అవయవాలు మరియు వ్యవస్థలకు నష్టం కలిగించే అవకాశాలను కూడా పెంచుతుంది. డయాబెటిక్ రెటినోపతిలో 2.6% అంధత్వం సంభవిస్తుంది. అనియంత్రిత మధుమేహం అధిక రక్తపోటు ప్రమాదాన్ని పెంచే ఆరోగ్య కారకం మాత్రమే కాదు. కింది ప్రమాద కారకాలలో ఒకటి కంటే ఎక్కువ ఉంటే గుండె కండరాల నెక్రోసిస్ లేదా మెదడు రక్తస్రావం యొక్క అవకాశాలు విపరీతంగా పెరుగుతాయి:
- ఒత్తిడి,
- కొవ్వు, ఉప్పు,
- నిశ్చల జీవనశైలి, అడైనమియా,
- వృద్ధాప్యం
- ఊబకాయం
- ధూమపానం,
- మద్యం తాగడం
- దీర్ఘకాలిక వ్యాధులు.
 రక్తపోటును కొలవడం క్రమం తప్పకుండా మంచిది.
రక్తపోటును కొలవడం క్రమం తప్పకుండా మంచిది.నియమం ప్రకారం, రక్తపోటుకు నిర్దిష్ట లక్షణాలు లేవు మరియు తలనొప్పి, మైకము మరియు వాపుతో కూడి ఉంటుంది. అందుకే మీరు మీ రక్తపోటును క్రమం తప్పకుండా తనిఖీ చేయాలి. ప్రతి సందర్శనలో వైద్యుడు దానిని కొలుస్తాడు మరియు ప్రతిరోజూ ఇంట్లో తనిఖీ చేయమని కూడా సిఫారసు చేస్తాడు. డయాబెటిస్ యొక్క అత్యంత సాధారణ లక్షణాలు:
- తరచుగా మూత్రవిసర్జన
- తీవ్రమైన దాహం మరియు ఆకలి
- బరువు పెరుగుట లేదా వేగంగా బరువు తగ్గడం,
- పురుష లైంగిక పనిచేయకపోవడం,
- చేతులు మరియు కాళ్ళలో తిమ్మిరి మరియు జలదరింపు.
ఒత్తిడిని ఎలా తగ్గించాలి?
అధిక చక్కెర స్థాయిల సమక్షంలో, రక్తపోటును 140/90 mm Hg వద్ద ఉంచాలని సిఫార్సు చేయబడింది. కళ. మరియు క్రింద. పీడన సంఖ్యలు ఎక్కువగా ఉంటే, యాంటీహైపెర్టెన్సివ్ మందులతో చికిత్స ప్రారంభించాలి. అలాగే, మూత్రపిండాలతో సమస్యలు, కంటి చూపు లేదా గతంలో స్ట్రోక్ ఉండటం చికిత్సకు ప్రత్యక్ష సూచనలు. , షధం యొక్క ఎంపిక వయస్సు, దీర్ఘకాలిక వ్యాధులు, వ్యాధి యొక్క కోర్సు, to షధానికి సహనం ఆధారంగా హాజరైన వైద్యుడు వ్యక్తిగతంగా ఎంపిక చేయబడతాడు.
ఏకకాల కోర్సుతో చికిత్స కోసం మందులు
డయాబెటిస్లో రక్తపోటు చికిత్స సమగ్రంగా ఉండాలి. మొదటి వరుస యాంటీహైపెర్టెన్సివ్ మందులలో 5 సమూహాలు ఉన్నాయి. యాంజియోటెన్సిన్ కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్స్ (ACE ఇన్హిబిటర్స్) సమూహం నుండి వచ్చిన drug షధం కాంకామిటెంట్ డయాబెటిస్ కోసం ఎక్కువగా ఉపయోగించే మొదటి medicine షధం.. ACE నిరోధకాల పట్ల అసహనంతో, యాంజియోటెన్సిన్ 2 రిసెప్టర్ బ్లాకర్స్ (సార్టాన్స్) యొక్క సమూహం సూచించబడుతుంది. హైపోటెన్సివ్ (ప్రెజర్-తగ్గించే) ప్రభావాలతో పాటు, ఈ మందులు డయాబెటిస్ ఉన్నవారిలో మూత్రపిండాలు మరియు రెటీనా యొక్క నాళాలకు నష్టం జరగకుండా నిరోధించగలవు. చికిత్సలో యాంజియోటెన్సిన్ 2 రిసెప్టర్ విరోధితో ACE నిరోధకాన్ని కలపకూడదు. యాంటీహైపెర్టెన్సివ్ drugs షధాల ప్రభావాన్ని మెరుగుపరచడానికి, చికిత్స కోసం మూత్రవిసర్జనలు జోడించబడతాయి, కానీ హాజరైన వైద్యుడి సిఫార్సుతో మాత్రమే.
జీవన విధానంగా ఆహారం తీసుకోండి
డయాబెటిస్ మరియు రక్తపోటు యొక్క డైట్ థెరపీలో ముఖ్యమైనది కార్బోహైడ్రేట్ల మొత్తాన్ని లెక్కించడం, చక్కెర పరిమితంగా తీసుకోవడం మరియు ఆహారంలో తినే ఉప్పు పరిమాణం తగ్గడం. ఈ సూచనలను గమనించడానికి ఈ చిట్కాలు మీకు సహాయపడతాయి:
- తక్కువ ఉప్పు అంటే ఎక్కువ సుగంధ ద్రవ్యాలు.
- ఆహారం యొక్క ప్లేట్ గడియారం లాంటిది. సగం ప్లేట్ కూరగాయలు మరియు పండ్లతో తయారవుతుంది, పావు భాగం ప్రోటీన్ ఆహారం మరియు మిగిలినది కార్బోహైడ్రేట్లు (తృణధాన్యాలు).
- మీ కెఫిన్ తీసుకోవడం పరిమితం చేయండి. ఇది రక్తపోటును పెంచుతుంది మరియు రక్త కొలెస్ట్రాల్ ను పెంచుతుంది.
- విటమిన్లు, ఖనిజాలు మరియు ఫైబర్ అధికంగా ఉండే తృణధాన్యాలు తినండి.
- మద్యం వద్దు అని చెప్పండి. బీర్, వైన్ మరియు స్మూతీస్ యొక్క గణనీయమైన మొత్తంలో చక్కెర ఉంటుంది, ఇది రక్తంలో గ్లూకోజ్ పెరుగుదలకు కారణమవుతుంది. ఆల్కహాల్ కూడా ఆకలిని ప్రేరేపిస్తుంది మరియు అతిగా తినడానికి కారణమవుతుంది.
- పొయ్యిలో ఆవిరి ఆహారం లేదా ఉడికించాలి. వేయించిన ఆహారాన్ని తిరస్కరించండి.
- "చెడు" కొవ్వులను తొలగించండి.
రక్తపోటు మరియు మధుమేహం నివారణ
డయాబెటిస్ మరియు రక్తపోటు నివారణ మరియు చికిత్సలో జీవనశైలి ఆప్టిమైజేషన్ మూలస్తంభంగా ఉంది. ప్రతిరోజూ 30 నిమిషాల వరకు సరైన శారీరక శ్రమ, సమతుల్య ఆహారం, రక్తపోటు నియంత్రణ, గ్లూకోజ్ మరియు రక్త లిపిడ్లు, చెడు అలవాట్లను తిరస్కరించడం - డయాబెటిస్ సమక్షంలో రక్తపోటు పెరిగే అవకాశాలను తగ్గిస్తుంది.
రక్తంలో గ్లూకోజ్ స్థాయిలను పర్యవేక్షించడం వల్ల గుండె జబ్బులు 42% తగ్గుతాయి మరియు గుండెపోటు, స్ట్రోక్ లేదా హృదయ సంబంధ వ్యాధుల నుండి మరణించే ప్రమాదం 57% తగ్గుతుంది. రక్తంలో లిపిడ్ల నియంత్రణ హృదయ సంబంధ వ్యాధుల సమస్యలను 20-50% తగ్గిస్తుంది. బరువు తగ్గడం మరియు నిర్వహణ, అలాగే ఆరోగ్యకరమైన జీవనశైలిని నిర్వహించడం మధుమేహం యొక్క కోర్సును మెరుగుపరచడమే కాక, ఆరోగ్యాన్ని మెరుగుపరుస్తుంది.
వ్యాధి యొక్క రూపాలు
డయాబెటిస్లో పెరిగిన గ్లూకోజ్ స్థాయి వాస్కులర్ బెడ్ లోపలి ఉపరితలాన్ని దెబ్బతీస్తుంది. ఇది దానిలోని వాసోడైలేటింగ్ పదార్థాల ఉత్పత్తిని ఉల్లంఘిస్తుంది, ధమనుల యొక్క స్థితిస్థాపకతను తగ్గిస్తుంది మరియు రక్తపోటు అభివృద్ధికి దారితీస్తుంది.
డయాబెటిస్ లక్షణం అయిన మూత్రపిండాల నాళాలకు దెబ్బతినడంతో, డయాబెటిక్ నెఫ్రోపతి సంభవిస్తుంది. మూత్రపిండాలు ద్వితీయ ధమనుల రక్తపోటుకు కారణమయ్యే అనేక వాసోకాన్స్ట్రిక్టర్ పదార్థాలను స్రవిస్తాయి.
80% మంది రోగులలో అవసరమైన (ప్రాధమిక) రక్తపోటుతో సంబంధం ఉన్న ఒత్తిడి పెరుగుదల గమనించవచ్చు. మిగిలిన 20% మంది ద్వితీయ రక్తపోటు ప్రభావంతో బాధపడుతున్నారు. రోగులలో తక్కువ సంఖ్యలో, మూత్రపిండ ధమనులు, పైలోనెఫ్రిటిస్, గ్లోమెరులోనెఫ్రిటిస్ సంకుచితం కావడం వల్ల ఒత్తిడి పెరుగుతుంది.
డయాబెటిక్ నెఫ్రోపతీతో సంబంధం ఉన్న ద్వితీయ రక్తపోటు తరచుగా టైప్ I డయాబెటిస్ నేపథ్యానికి వ్యతిరేకంగా సంభవిస్తుంది. ఈ వ్యాధి యొక్క రూపం యువతలో అభివృద్ధి చెందుతుంది మరియు మూత్రపిండ కణజాలానికి వేగంగా దెబ్బతింటుంది. పాథాలజీ ప్రారంభమైన 10 సంవత్సరాల తరువాత, ఈ రోగులలో సగం మంది గణనీయంగా ఒత్తిడిని పెంచుతారు.
డయాబెటిస్ రక్తపోటు ఎందుకు ముఖ్యంగా ప్రమాదకరం
అధిక రక్తపోటు మరియు టైప్ 2 డయాబెటిస్ కలయిక స్ట్రోక్ మరియు గుండెపోటు ప్రమాదాన్ని గణనీయంగా పెంచుతుంది. మూత్రపిండాల వైఫల్యం సంభావ్యత పెరుగుతుంది. ఫండస్ నాళాలకు ప్రగతిశీల నష్టం అంధత్వానికి దారితీయవచ్చు.
ధమనుల రక్తపోటు మరియు మధుమేహంతో రెటినోపతి వేగంగా అభివృద్ధి చెందుతుంది మరియు అంధత్వానికి దారితీస్తుంది
రక్తపోటు అల్జీమర్స్ వ్యాధి మరియు చిత్తవైకల్యం (వృద్ధాప్య చిత్తవైకల్యం) వంటి వయస్సు-సంబంధిత అభిజ్ఞా బలహీనత యొక్క ఆగమనాన్ని వేగవంతం చేస్తుంది.
ఈ రెండు వ్యాధుల కలయిక యొక్క ప్రమాదం ఇతర ప్రమాద కారకాల సమక్షంలో చాలా గొప్పది:
- దగ్గరి బంధువులలో మయోకార్డియల్ ఇన్ఫార్క్షన్ కేసులు,
- ఒత్తిడి,
- కొవ్వులు మరియు ఉప్పు అధికంగా ఉండే ఆహారాలు,
- వ్యాయామం లేకపోవడం
- వృద్ధాప్యం
- అధిక బరువు
- ధూమపానం,
- పొటాషియం లేదా విటమిన్ డి లేకపోవడం,
- మద్య
- మూత్రపిండాల వ్యాధి, అబ్స్ట్రక్టివ్ స్లీప్ అప్నియా.
ముఖ్య చికిత్స లక్ష్యాలు
రక్తపోటు మరియు మధుమేహం ఒకదానికొకటి క్లిష్టతరం చేస్తాయి. పాథాలజీ యొక్క పురోగతికి సమస్యలు (గుండెపోటు, స్ట్రోక్, గుండె ఆగిపోవడం) మరియు మూత్రపిండ వైఫల్యం పెరిగే ప్రమాదం ఉంది.
డయాబెటిస్ మెల్లిటస్లో రక్తపోటు చికిత్స కింది ప్రధాన లక్ష్యాలను కలిగి ఉంది:
- గుండె మరియు రక్త నాళాల నుండి వచ్చే సమస్యల ప్రమాదాన్ని తగ్గించింది,
- ఈ సమస్యల నుండి మరణాల తగ్గింపు,
- మూత్రపిండ వైఫల్యం నివారణ,
- రోగి యొక్క జీవన నాణ్యతను మెరుగుపరచడం,
- సాధారణ రక్తంలో గ్లూకోజ్ స్థాయిలను నిర్వహించడం (కార్బోహైడ్రేట్ జీవక్రియపై తటస్థ ప్రభావం).
.షధాల ఎంపిక
డయాబెటిస్ మెల్లిటస్లో రక్తపోటు చికిత్స యాంజియోటెన్సిన్-కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్స్ (ACE ఇన్హిబిటర్స్) తో ప్రారంభం కావాలి. అంతర్జాతీయ అధ్యయనాల ద్వారా వాటి ప్రభావం నిరూపించబడింది.
ACE నిరోధకాల యొక్క తగినంత ప్రభావంతో, కాల్షియం విరోధులు (అమ్లోడిపైన్, ఫెలోడిపైన్) చికిత్సకు జోడించబడతాయి. ఈ కలయిక అదనపు గ్లూకోజ్ యొక్క హానికరమైన ప్రభావాల నుండి గుండెను రక్షిస్తుంది.
అవసరమైతే, ACE ఇన్హిబిటర్లను మూత్రవిసర్జనతో కలపవచ్చు. అన్ని మూత్రవిసర్జనలలో అత్యంత తటస్థ drug షధంగా, ఇండపామైడ్కు ప్రాధాన్యత ఇవ్వాలి.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో ధమనుల రక్తపోటు కొరోనరీ హార్ట్ డిసీజ్ (ఆంజినా పెక్టోరిస్, హార్ట్ ఎటాక్) తో కలిపి ఉంటే, బీటా-బ్లాకర్లను చికిత్సకు చేర్చాలి. మీరు కార్బోహైడ్రేట్ జీవక్రియను ప్రభావితం చేయని వాటిని ఎన్నుకోవాలి. ఈ drugs షధాలలో కార్డియోసెలెక్టివ్ బీటా-బ్లాకర్స్ ఉన్నాయి, ముఖ్యంగా, బిసోప్రొరోల్, కార్వెడిలోల్, నెబివోలోల్. గుండెపోటు మరియు ఆకస్మిక మరణాన్ని నివారించడానికి ఈ మందులు తప్పనిసరిగా వాడాలి.
| ధమనుల రక్తపోటు మరియు మధుమేహం ఉన్న రోగుల చికిత్సలో ఉపయోగించే drugs షధాల యొక్క ప్రధాన సమూహాలు | పేర్లు |
| ACE నిరోధకాలు | ఎనాలాప్రిల్, లిసినోప్రిల్, రామిప్రిల్, ఫోసినోప్రిల్ |
| మూత్రవిసర్జన (మూత్రవిసర్జన మందులు) | ఇందపమైడ్, అరిఫోన్ |
| కాల్షియం విరోధులు (కాల్షియం ఛానల్ బ్లాకర్స్) | అమ్లోడిపైన్, ఫెలోడిపైన్ |
| బీటా బ్లాకర్స్ | బిసోప్రాలోల్, కార్వెడిలోల్, నెబివోలోల్ |
| యాంజియోటెన్సిన్ -11 రిసెప్టర్ బ్లాకర్స్ | Valsartan |
Medicine షధం యొక్క ఎంపిక కూడా మూత్రపిండ పనితీరుపై దాని ప్రభావంపై ఆధారపడి ఉంటుంది. ACE ఇన్హిబిటర్స్ మరియు ఇండపామైడ్ మూత్రంలో ప్రోటీన్ యొక్క విసర్జనను తగ్గిస్తుందని మరియు తద్వారా మూత్రపిండ వైఫల్యం అభివృద్ధిని నిరోధిస్తుందని నిరూపించబడింది మరియు కాల్షియం విరోధులు (వెరాపామిల్ మరియు డిల్టియాజెం) ఒకే ప్రభావాన్ని కలిగి ఉంటాయి. ఈ మందులను డయాబెటిస్లో రక్తపోటు యొక్క సంక్లిష్ట చికిత్సలో కూడా ఉపయోగించవచ్చు. ACE నిరోధకాలకు అసహనం విషయంలో, యాంజియోటెన్సిన్ II రిసెప్టర్ బ్లాకర్స్ - సార్టాన్స్ (వల్సార్టన్) సూచించబడతాయి.
సాధారణ పరిస్థితిపై మందుల ప్రభావం
కొన్ని రక్తపోటు మందులు కార్బోహైడ్రేట్ జీవక్రియను ప్రతికూలంగా ప్రభావితం చేస్తాయి, కాబట్టి అవి డయాబెటిస్ వాడకానికి సిఫారసు చేయబడవు. ఇది థియాజైడ్ మూత్రవిసర్జన మరియు బీటా-బ్లాకర్లకు వర్తిస్తుంది.
ఎక్కువగా ఉపయోగించే థియాజైడ్ మూత్రవిసర్జన హైపోథియాజైడ్. ఇది ఉపవాసం రక్తంలో గ్లూకోజ్ పెరుగుదలకు మరియు గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ గా ration తకు కారణమవుతుంది. దాని తీసుకోవడం నేపథ్యంలో, గ్లూకోస్ టాలరెన్స్ (టాలరెన్స్) మరింత తీవ్రమవుతుంది. హైపోథియాజైడ్ పరిపాలనలో నాన్-కెటోనెమిక్ హైపరోస్మోలార్ కోమా అభివృద్ధి చెందినప్పుడు కేసులు అంటారు. ఇన్సులిన్ స్రావం అణచివేయడం మరియు ఈ హార్మోన్కు కణజాలాల సున్నితత్వం తగ్గడం దీనికి కారణం.
డయాబెటిస్ మరియు బీటా-బ్లాకర్లపై ప్రతికూల ప్రభావాలు. ఈ మందులు:
- ఇన్సులిన్ ఉత్పత్తిని నెమ్మదిస్తుంది,
- కణజాల నిరోధకతను పెంచండి (ఇన్సులిన్ నిరోధకత),
- కణాల ద్వారా చక్కెర శోషణను నిరోధిస్తుంది,
- గ్రోత్ హార్మోన్ స్రావం పెంచండి - ఇన్సులిన్ విరోధి.
ఫలితంగా, తినడం తరువాత ఉపవాసం గ్లూకోజ్ పెరుగుతుంది. డయాబెటిక్ కోమా అభివృద్ధికి సంబంధించిన కేసులు నివేదించబడ్డాయి.
బీటా బ్లాకర్స్ రక్తంలో గ్లూకోజ్ లేకపోవడం యొక్క లక్షణాలను ముసుగు చేస్తుంది, హైపోగ్లైసీమియాను నిర్ధారించడం కష్టమవుతుంది. వారు కాలేయం నుండి కార్బోహైడ్రేట్ల అత్యవసర విడుదలను కూడా నిరోధిస్తారు, ఉదాహరణకు, శారీరక శ్రమ సమయంలో. ఇది హైపోగ్లైసీమిక్ పరిస్థితుల యొక్క తరచుగా అభివృద్ధికి దారితీస్తుంది.
థియాజైడ్లు మరియు బీటా-బ్లాకర్లతో దీర్ఘకాలిక చికిత్సతో సాధారణ రక్తంలో గ్లూకోజ్ స్థాయి ఉన్నవారిలో కూడా, ACE ఇన్హిబిటర్లతో చికిత్స కంటే డయాబెటిస్ వచ్చే ప్రమాదం ఎక్కువగా ఉందని అధ్యయనాలు చెబుతున్నాయి.
మధుమేహంలో రక్తపోటు నివారణ
ఈ వ్యాధుల యొక్క తీవ్రమైన సమస్యలను నివారించడానికి, రోగి టేబుల్ ఉప్పు తీసుకోవడం తగ్గించి శారీరక శ్రమను పెంచాలి. రోజుకు 20 నుండి 30 నిమిషాలు లేదా వారానికి 90 నిమిషాలు ఏదైనా బహిరంగ కార్యకలాపాలకు నడక సిఫార్సు చేయబడింది. ఎలివేటర్ను వదలి, మీరు నడవగలిగే కారును ఉపయోగించడం మంచిది.
తక్కువ కేలరీల ఆహారం, ఉప్పు, చక్కెర, మాంసం మరియు కొవ్వు పాల ఉత్పత్తుల ఆహారంలో పరిమితి పాటించడం చాలా ముఖ్యం. ఈ చర్యలు స్థూలకాయానికి చికిత్స చేయడమే. డయాబెటిస్ యొక్క ఆగమనం మరియు పురోగతికి అధిక బరువు ఉండటం ఒక ముఖ్యమైన అంశం. శరీర బరువును సాధారణీకరించడం కణజాలాల ద్వారా గ్లూకోజ్ యొక్క శోషణను మెరుగుపరుస్తుంది మరియు రక్తపోటులో గణనీయమైన తగ్గుదలకు కారణమవుతుంది.
రక్తపోటు మరియు మధుమేహం ఉన్న రోగులకు పోషక సిఫార్సులు:
- ఎక్కువ పండ్లు మరియు కూరగాయలు తినండి
- తక్కువ కొవ్వు పాల ఉత్పత్తులను మాత్రమే తినండి,
- ఉప్పగా మరియు వేయించిన ఆహారాన్ని నివారించండి, తరచుగా స్టీమింగ్ లేదా బేకింగ్ వాడండి,
- ధాన్యం రొట్టె, బ్రౌన్ రైస్, పాస్తా దురం గోధుమ నుండి మాత్రమే తినండి,
- ఆహారం తీసుకోవడం తగ్గించండి,
- అల్పాహారం తప్పకుండా చేయండి.
తరచుగా డయాబెటిస్ ఉన్నవారికి “ముసుగు” రక్తపోటు ఉంటుంది, ఇది అరుదైన కొలతలతో కనుగొనబడదు, కానీ నాళాల స్థితిపై చెడు ప్రభావాన్ని చూపుతుంది. అందువల్ల, డయాబెటిస్ ఉన్న రోగులందరూ రోజూ రక్తపోటును పర్యవేక్షించాలి. సాధారణ సంఖ్యల కంటే కొంచెం ఎక్కువ with షధ చికిత్సను ఇప్పటికే ప్రారంభించాలి.
డయాబెటిస్ మెల్లిటస్ తరచుగా రక్తపోటు లేదా ద్వితీయ ధమనుల రక్తపోటు ద్వారా సంక్లిష్టంగా ఉంటుంది. ఈ రెండు వ్యాధుల కలయిక గుండె, మూత్రపిండాలు, కళ్ళు, మెదడు మరియు ఇతర అవయవాల నుండి వచ్చే సమస్యల ప్రమాదాన్ని పెంచుతుంది. దీనిని నివారించడానికి, కార్యాచరణ, పోషకాహారాన్ని పర్యవేక్షించడం, సమయానికి పరీక్షించడం మరియు మీ వైద్యుడు సూచించిన మందులు తీసుకోవడం అవసరం.
రక్తపోటు కోసం విటమిన్లు తీసుకోవడం చాలా సహేతుకమైనది, ఎందుకంటే అవి రక్తపోటును తగ్గిస్తాయని నిరూపించబడింది. ఏవి త్రాగడానికి విలువైనవి? మెగ్నీషియం బి 6 మరియు దాని అనలాగ్లు సహాయం చేస్తాయా?
అవసరమైతే, ఒత్తిడిని తగ్గించే సార్టాన్లు మరియు వాటిని కలిగి ఉన్న సన్నాహాలు సూచించబడతాయి. Drugs షధాల యొక్క ప్రత్యేక వర్గీకరణ ఉంది, మరియు అవి కూడా సమూహాలుగా విభజించబడ్డాయి. మీరు సమస్యను బట్టి మిశ్రమ లేదా తాజా తరాన్ని ఎంచుకోవచ్చు.
ఆరోగ్యకరమైన వ్యక్తులకు అంత భయంకరమైనది కాదు, డయాబెటిస్తో అరిథ్మియా రోగులకు తీవ్రమైన ముప్పుగా ఉంటుంది. టైప్ 2 డయాబెటిస్కు ఇది చాలా ప్రమాదకరం, ఎందుకంటే ఇది స్ట్రోక్ మరియు గుండెపోటుకు ట్రిగ్గర్ అవుతుంది.
అదే సమయంలో, డయాబెటిస్ మరియు ఆంజినా పెక్టోరిస్ ఆరోగ్యానికి తీవ్రమైన తీవ్రమైన ముప్పును కలిగిస్తాయి. టైప్ 2 డయాబెటిస్తో ఆంజినా పెక్టోరిస్ను ఎలా చికిత్స చేయాలి? ఏ గుండె లయ అవాంతరాలు సంభవించవచ్చు?
కొరోనరీ హార్ట్ డిసీజ్ కోసం సరైన ఆహారం పరిస్థితిని సాధారణ స్థితిలో ఉంచడానికి సహాయపడుతుంది. ఆంజినా పెక్టోరిస్ మరియు కార్డియాక్ ఇస్కీమియాకు ఆరోగ్యకరమైన ఆహారాలు మరియు పోషణ శరీరానికి తోడ్పడుతుంది.
వృద్ధాప్యంలో ధమనుల రక్తపోటు జీవన ప్రమాణాలను గణనీయంగా పాడు చేస్తుంది. దీన్ని ఎదుర్కోవటానికి అనేక ప్రభావవంతమైన మార్గాలు ఉన్నాయి.
డయాబెటిస్లో అథెరోస్క్లెరోసిస్ అభివృద్ధిని దాదాపు ఎవరూ నివారించలేకపోయారు. ఈ రెండు పాథాలజీలకు దగ్గరి సంబంధం ఉంది, ఎందుకంటే పెరిగిన చక్కెర రక్త నాళాల గోడలను ప్రతికూలంగా ప్రభావితం చేస్తుంది, రోగులలో దిగువ అంత్య భాగాల అథెరోస్క్లెరోసిస్ను నిర్మూలించే అభివృద్ధిని రేకెత్తిస్తుంది. చికిత్స ఆహారంతో జరుగుతుంది.
డయాబెటిస్ కార్డియాక్ పాథాలజీలకు ప్రమాదం ఉంది. మధుమేహంలో మయోకార్డియల్ ఇన్ఫార్క్షన్ మరణానికి దారితీస్తుంది. తీవ్రమైన గుండెపోటు వేగంగా ఉంటుంది. టైప్ 2 తో, ముప్పు ఎక్కువ. చికిత్స ఎలా జరుగుతోంది? దాని లక్షణాలు ఏమిటి? ఎలాంటి ఆహారం అవసరం?
శ్రమతో కూడిన ఆంజినా యొక్క రోగ నిర్ధారణ స్థాపించబడితే, సమస్య యొక్క అభివృద్ధికి మూలకారణానికి చికిత్స మొదట నిర్దేశించబడుతుంది, ఉదాహరణకు, కొరోనరీ హార్ట్ డిసీజ్. స్థిరమైన ఆంజినా పెక్టోరిస్ కోసం మందులు ఆసుపత్రిలో జరుగుతాయి.
టైప్ 1 డయాబెటిస్లో రక్తపోటు యొక్క పాథోజెనిసిస్
టైప్ 1 డయాబెటిస్లో, రక్తపోటు యొక్క పుట్టుక 80-90% DN అభివృద్ధికి సంబంధించినది. టైప్ 1 డయాబెటిస్ ఉన్న 35-40% మంది రోగులలో ఇది గమనించబడుతుంది మరియు అనేక దశల గుండా వెళుతుంది: MAU యొక్క దశ, PU యొక్క దశ మరియు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క దశ. MAU ఉన్న 20% మంది రోగులలో రక్తపోటు పెరుగుదల (> 130/80 mm Hg), PU దశలో 70% మరియు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం దశలో 95-100% లో కనుగొనబడింది. మా అధ్యయనాలలో, మూత్రంలో ప్రోటీన్ విసర్జన స్థాయికి మరియు రక్తపోటు పెరుగుదల స్థాయికి మధ్య అధిక సంబంధం ఉంది. MAU తో రక్తపోటు యొక్క సహసంబంధ గుణకం 0.62 (p 160/95 mm RT. కళ.),
- హైపర్యూరిసెమియా ఉన్నవారిలో 63% (సీరం యూరిక్ యాసిడ్ కంటెంట్> పురుషులలో 416 olmol / L మరియు మహిళల్లో 387 olmol / L),
- హైపర్ట్రిగ్లిజరిడెమియా ఉన్నవారిలో 84% (TG> 2.85 mmol / L),
- తక్కువ హెచ్డిఎల్ కొలెస్ట్రాల్ ఉన్నవారిలో 88% (7.8 మిమోల్ / ఎల్ మరియు గ్లూకోజ్ లోడింగ్ తర్వాత 2 గంటలు> 11.1 మిమోల్ / ఎల్).
డైస్లిపిడెమియా, హైపర్యూరిసెమియా మరియు రక్తపోటుతో టైప్ 2 డయాబెటిస్ (లేదా ఎన్టిజి) కలయికతో, అనగా, జీవక్రియ సిండ్రోమ్ యొక్క ప్రధాన భాగాలతో, ఐఆర్ యొక్క గుర్తింపు రేటు 95%. వాస్తవానికి, జీవక్రియ సిండ్రోమ్ అభివృద్ధికి ప్రముఖ విధానం IR అని ఇది సూచిస్తుంది.
టైప్ 2 డయాబెటిస్ అభివృద్ధిలో ఐఆర్ పాత్ర
పరిధీయ కణజాలం IR టైప్ 2 డయాబెటిస్ అభివృద్ధికి లోనవుతుంది. కండరాల, కొవ్వు మరియు కాలేయ కణజాలాలలో ఇన్సులిన్ సున్నితత్వాన్ని కోల్పోవడం క్లినికల్ ప్రాముఖ్యత.కండరాల కణజాలం యొక్క IR రక్తం నుండి మయోసైట్లకు గ్లూకోజ్ ప్రవాహం తగ్గడం మరియు కండరాల కణాలలో దాని ఉపయోగం, కొవ్వు కణజాలం - ఇన్సులిన్ యొక్క యాంటిలిపోలిటిక్ ప్రభావానికి ప్రతిఘటనగా, ఇది ఉచిత కొవ్వు ఆమ్లాలు (ఎఫ్ఎఫ్ఎ) మరియు గ్లిసరాల్ చేరడానికి దారితీస్తుంది. FFA లు కాలేయంలోకి ప్రవేశిస్తాయి, ఇక్కడ అవి చాలా తక్కువ సాంద్రత (VLDL) యొక్క అథెరోజెనిక్ లిపోప్రొటీన్ల ఏర్పడటానికి ప్రధాన వనరుగా మారతాయి. కాలేయ కణజాలం IR గ్లైకోజెన్ సంశ్లేషణ మరియు గ్లైకోజెన్ను గ్లూకోజ్ (గ్లైకోజెనోలిసిస్) మరియు డి నోవో గ్లూకోజ్ సంశ్లేషణ అమైనో ఆమ్లాలు, లాక్టేట్, పైరువాట్, గ్లిసరాల్ (గ్లూకోనొజెనెసిస్) నుండి క్రియాశీలం చేయడం ద్వారా వర్గీకరించబడుతుంది, దీని ఫలితంగా కాలేయం నుండి గ్లూకోజ్ రక్తప్రవాహంలోకి ప్రవేశిస్తుంది. కాలేయంలోని ఈ ప్రక్రియలు ఇన్సులిన్ ద్వారా వాటిని అణచివేయకపోవడం వల్ల సక్రియం చేయబడతాయి.
పరిధీయ కణజాలం IR టైప్ 2 డయాబెటిస్ అభివృద్ధికి ముందే ఉంటుంది మరియు కార్బోహైడ్రేట్ జీవక్రియ లోపాలు లేకుండా టైప్ 2 డయాబెటిస్ ఉన్న రోగుల తక్షణ కుటుంబంలో కనుగొనవచ్చు. చాలా కాలంగా, ప్యాంక్రియాటిక్ cells- కణాలు (హైపర్ఇన్సులినిమియా) ద్వారా అదనపు ఇన్సులిన్ ఉత్పత్తి ద్వారా IR భర్తీ చేయబడుతుంది, ఇది సాధారణ కార్బోహైడ్రేట్ జీవక్రియకు మద్దతు ఇస్తుంది. హైపెరిన్సులినిమియా IR యొక్క గుర్తులతో సమానం చేయబడింది మరియు ఇది టైప్ 2 డయాబెటిస్ యొక్క హర్బింజర్గా పరిగణించబడుతుంది. తదనంతరం, IR డిగ్రీ పెరుగుదలతో, cells- కణాలు పెరిగిన గ్లూకోజ్ భారాన్ని ఎదుర్కోవడం మానేస్తాయి, ఇది క్రమంగా ఇన్సులిన్ స్రావం సామర్థ్యం మరియు డయాబెటిస్ యొక్క క్లినికల్ అభివ్యక్తికి దారితీస్తుంది. అన్నింటిలో మొదటిది, ఆహార భారంకు ప్రతిస్పందనగా 1 వ దశ ఇన్సులిన్ స్రావం (ఫాస్ట్) బాధపడుతుంది, 2 వ దశ (బేసల్ ఇన్సులిన్ స్రావం యొక్క దశ) కూడా తగ్గడం ప్రారంభమవుతుంది.
అభివృద్ధి చెందిన హైపర్గ్లైసీమియా పరిధీయ కణజాలం IR ని మరింత పెంచుతుంది మరియు β- కణాల ఇన్సులిన్-రహస్య పనితీరును అణిచివేస్తుంది. ఈ విధానాన్ని గ్లూకోజ్ టాక్సిసిటీ అంటారు.
IR యొక్క దృగ్విషయం దృ solid మైన జన్యు ప్రాతిపదికను కలిగి ఉందని నమ్ముతారు, ఇది పరిణామ సమయంలో పరిష్కరించబడింది. వి. నీల్ 1962 లో ముందుకు తెచ్చిన “ఎకనామిక్ జెనోటైప్” యొక్క పరికల్పన ప్రకారం, ప్రతికూల పరిస్థితులలో మనుగడ కోసం పరిణామాత్మకంగా స్థిరపడిన యంత్రాంగం, సమృద్ధి కాలం ఆకలి కాలంతో ప్రత్యామ్నాయంగా ఉన్నప్పుడు. IR యొక్క ఉనికి కొవ్వు నిక్షేపాల రూపంలో శక్తిని చేరడం నిర్ధారిస్తుంది, వీటిలో నిల్వలు ఆకలి నుండి బయటపడటానికి సరిపోతాయి. సహజ ఎంపిక సమయంలో, IR మరియు శక్తి నిల్వను అందించే జన్యువులు చాలా సముచితమైనవిగా పరిష్కరించబడ్డాయి. సుదీర్ఘ ఆకలికి గురైన ఎలుకలపై చేసిన ప్రయోగంలో ఈ పరికల్పన ధృవీకరించబడింది. IR ను జన్యుపరంగా మధ్యవర్తిత్వం చేసిన ఎలుకలు మాత్రమే బయటపడ్డాయి. ఆధునిక పరిస్థితులలో, అధిక జీవన ప్రమాణాలు కలిగిన దేశాలలో, నిష్క్రియాత్మకత మరియు అధిక కేలరీల పోషణతో వర్గీకరించబడిన, జన్యు జ్ఞాపకశక్తిలో సంరక్షించబడిన IR యొక్క విధానాలు శక్తి నిల్వపై “పని” చేస్తూనే ఉంటాయి, ఇది ఉదర ob బకాయం, డైస్లిపిడెమియా, రక్తపోటు మరియు చివరకు టైప్ 2 డయాబెటిస్కు దారితీస్తుంది.
ఈ రోజు వరకు, IR మరియు దాని సారూప్య హైపర్ఇన్సులినిమియా వేగవంతమైన అథెరోజెనిసిస్ మరియు కొరోనరీ హార్ట్ డిసీజ్ నుండి అధిక మరణాలకు ప్రమాద కారకాలు అని సూచించడానికి తగిన సాక్ష్యాలు సేకరించబడ్డాయి. పెద్ద ఎత్తున IRAS అధ్యయనం (ఇన్సులిన్ రెసిస్టెన్స్ అథెరోస్క్లెరోసిస్ స్టడీ) ఇటీవల పూర్తయింది, ఇది IR (ఇంట్రావీనస్ గ్లూకోస్ టాలరెన్స్ టెస్ట్ ద్వారా నిర్ణయించబడుతుంది) మరియు డయాబెటిస్ లేని ప్రజల జనాభాలో మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో హృదయనాళ ప్రమాద కారకాల మధ్య సంబంధాన్ని అంచనా వేయడం లక్ష్యంగా ఉంది. అథెరోస్క్లెరోటిక్ లెసియన్ యొక్క గుర్తుగా నాళాలు కరోటిడ్ ధమని యొక్క గోడ మందాన్ని కొలుస్తాయి. ఈ అధ్యయనం ఐఆర్ డిగ్రీ మరియు ఉదర es బకాయం యొక్క తీవ్రత, బ్లడ్ లిపిడ్ స్పెక్ట్రం యొక్క అథెరోజెనిసిటీ, గడ్డకట్టే వ్యవస్థ యొక్క క్రియాశీలత మరియు డయాబెటిస్ లేని వ్యక్తులు మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో కరోటిడ్ ధమని యొక్క గోడ మందం మధ్య స్పష్టమైన ప్రత్యక్ష సంబంధాన్ని వెల్లడించింది. ఐఆర్ యొక్క ప్రతి యూనిట్కు గోడ మందం. కరోటిడ్ ధమని 30 మైక్రాన్ల పెరుగుతుంది.
టైప్ 2 డయాబెటిస్ లేనివారిలో కొరోనరీ హార్ట్ డిసీజ్కి హైపర్ఇన్సులినిమియా ఒక స్వతంత్ర ప్రమాద కారకం అని చాలా క్లినికల్ ఆధారాలు ఉన్నాయి: పారిస్ భావి అధ్యయనాలు (సుమారు 7000 మంది పరీక్షించారు), బుస్సెల్టన్ (1000 మందికి పైగా పరీక్షించారు) మరియు హెల్సింకి పోలీసులు (982 మంది పరిశీలించారు) (మెటా-విశ్లేషణ బి. బాల్కౌ మరియు ఇతరులు. ). ఇటీవలి సంవత్సరాలలో, టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో ఇదే విధమైన ఆధారపడటం గుర్తించబడింది.ఈ డేటాకు ప్రయోగాత్మక ఆధారాలు ఉన్నాయి. ఆర్. స్టౌట్ యొక్క పని రక్త నాళాల గోడలపై ఇన్సులిన్ ప్రత్యక్ష అథెరోజెనిక్ ప్రభావాన్ని చూపుతుందని, మృదు కండరాల కణాల విస్తరణ మరియు వలసలకు కారణమవుతుందని, వాటిలో లిపిడ్ల సంశ్లేషణ, ఫైబ్రోబ్లాస్ట్ల విస్తరణ, రక్తం గడ్డకట్టే వ్యవస్థ యొక్క క్రియాశీలత మరియు ఫైబ్రినోలిసిస్ కార్యకలాపాలు తగ్గుతాయని సూచిస్తున్నాయి.
అందువల్ల, డయాబెటిస్ అభివృద్ధికి ముందడుగు వేసిన వ్యక్తులలో మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో అథెరోస్క్లెరోసిస్ యొక్క పురోగతికి ఐఆర్ మరియు హైపర్ఇన్సులినిమియా గణనీయమైన కృషి చేస్తాయి.
రక్తపోటు అభివృద్ధిలో ఐఆర్ పాత్ర
హైపర్ఇన్సులినిమియా (ఐఆర్ యొక్క మార్కర్) మరియు అవసరమైన రక్తపోటు యొక్క సంబంధం చాలా బలంగా ఉంది, రోగిలో ప్లాస్మా ఇన్సులిన్ అధిక సాంద్రతతో, అతనిలో రక్తపోటు అభివృద్ధిని త్వరలో అంచనా వేయవచ్చు. అంతేకాక, relationship బకాయం ఉన్న రోగులలో మరియు సాధారణ శరీర బరువు ఉన్న వ్యక్తులలో ఈ సంబంధాన్ని గుర్తించవచ్చు.
హైపర్ఇన్సులినిమియాలో రక్తపోటు పెరుగుదలను వివరించే అనేక విధానాలు ఉన్నాయి. ఇన్సులిన్ సానుభూతి నాడీ వ్యవస్థ యొక్క క్రియాశీలతను ప్రోత్సహిస్తుంది, మూత్రపిండ గొట్టాలలో Na మరియు ద్రవం యొక్క పునశ్శోషణను పెంచుతుంది, Na మరియు Ca యొక్క కణాంతర సంచితం, ఇన్సులిన్ ఒక మైటోజెనిక్ కారకంగా వాస్కులర్ నునుపైన కండరాల కణాల విస్తరణను సక్రియం చేస్తుంది, ఇది నాళాల గోడ గట్టిపడటానికి దారితీస్తుంది.
రక్తపోటు అంటే ఏమిటి?
Medicine షధం లో, ఈ వ్యాధి 140/90 mm Hg నుండి రక్తపోటులో నిరంతర పెరుగుదలగా నిర్వచించబడింది. కళ. మరియు పైకి. ముఖ్యమైన రక్తపోటు 90-95% కేసులు. ఇది స్వతంత్ర వ్యాధిగా కనిపిస్తుంది మరియు టైప్ 2 డయాబెటిస్ యొక్క లక్షణం. 70-80% కేసులలో రక్తపోటు ఈ పాథాలజీకి ముందే ఉంటుంది మరియు మూత్రపిండాలు దెబ్బతిన్న తర్వాత 30% మంది రోగులు మాత్రమే అభివృద్ధి చెందుతారు. ద్వితీయ రక్తపోటు (రోగలక్షణ) ఉంది. ఇది టైప్ 1 డయాబెటిస్తో అభివృద్ధి చెందుతుంది.
డయాబెటిస్కు అధిక రక్తపోటుకు కారణాలు
డయాబెటిస్ మెల్లిటస్ రకాన్ని బట్టి రక్తపోటు అభివృద్ధికి కారణాలు నిర్ణయించబడతాయి. టైప్ 1 లో, డయాబెటిక్ నెఫ్రోపతీ కారణంగా ధమనుల రక్తపోటు కేసులలో 80% అభివృద్ధి చెందుతాయి, అనగా. మూత్రపిండాల నష్టం కారణంగా. టైప్ 2 డయాబెటిస్ విషయంలో, అది సంభవించక ముందే ఒత్తిడి పెరుగుతుంది. ఇది ఈ తీవ్రమైన వ్యాధికి ముందు, జీవక్రియ సిండ్రోమ్లో భాగంగా పనిచేస్తుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ (DM 1) మధ్య వ్యత్యాసం రోగికి ఇన్సులిన్ ఇంజెక్షన్ల యొక్క స్థిరమైన అవసరం - గ్లూకోజ్ కణాలలోకి ప్రవేశించడానికి సహాయపడే ఒక పదార్ధం, ఇది వారి కీలక కార్యకలాపాలను నిర్ధారిస్తుంది. ఇది శరీరంలోనే ఉత్పత్తి అవ్వదు. ఈ వ్యాధి యొక్క చాలా సందర్భాలకు కారణం 90% కంటే ఎక్కువ ప్యాంక్రియాటిక్ కణాల మరణం. ఈ రకమైన డయాబెటిస్ ఇన్సులిన్-ఆధారిత, వారసత్వంగా మరియు జీవితంలో పొందలేము. దానితో ధమనుల రక్తపోటు యొక్క కారణాలలో, ఈ క్రిందివి గుర్తించబడ్డాయి:
- ఎండోక్రైన్ వ్యవస్థ యొక్క పాథాలజీ - 1-3%,
- వివిక్త సిస్టోలిక్ రక్తపోటు - 5-10%,
- అవసరమైన రక్తపోటు - 10%,
- డయాబెటిక్ నెఫ్రోపతీ మరియు ఇతర మూత్రపిండ సమస్యలు - 80%.

ఇన్సులిన్-స్వతంత్ర రకం డయాబెటిస్ (టైప్ 2 డయాబెటిస్) కూడా ఉంది. ఇది 40 సంవత్సరాల తరువాత పెద్దలలో సాధారణం, కానీ కొన్నిసార్లు పిల్లలలో ఇది కనిపిస్తుంది. ప్యాంక్రియాస్ ద్వారా ఇన్సులిన్ తగినంతగా ఉత్పత్తి చేయకపోవడమే ఈ వ్యాధికి కారణం. ఫలితంగా, జీవక్రియ ప్రక్రియలు సాధారణంగా కొనసాగలేవు. T2DM జీవితంలో పొందబడుతుంది. Es బకాయం లేదా అధిక బరువు ఉన్న రోగులలో ఇది చాలా సాధారణం.
ఈ రకమైన డయాబెటిస్ నేపథ్యానికి వ్యతిరేకంగా రక్తపోటు ఫలితంగా అభివృద్ధి చెందుతుంది:
- ఎండోక్రైన్ వ్యవస్థ యొక్క పాథాలజీ - 1-3%,
- మూత్రపిండ నాళాల పేటెన్సీ లోపాలు - 5-10%,
- డయాబెటిక్ నెఫ్రోపతి - 15-20%,
- వివిక్త సిస్టోలిక్ రక్తపోటు - 40-45%,
- అవసరమైన రక్తపోటు (ప్రారంభ రకం) - 30-35%.
డయాబెటిస్లో రక్తపోటు ఎలా వ్యక్తమవుతుంది
ఏ రకమైన డయాబెటిస్తోనైనా, మానవ శరీరంలో పెద్ద ధమనులు మరియు చిన్న నాళాలు ప్రభావితమవుతాయి. వాటి స్థితిస్థాపకత తగ్గడం వల్ల, ఒత్తిడి చుక్కలు ప్రారంభమవుతాయి. చాలా మంది మధుమేహ వ్యాధిగ్రస్తులలో, అధిక రక్తపోటు కారణంగా సెరిబ్రల్ సర్క్యులేషన్ చెదిరిపోతుంది. డయాబెటిస్లో రక్తపోటు చికిత్స దాని వ్యక్తీకరణలపై ఆధారపడి ఉంటుంది. డయాబెటిస్ 1 లో, ఇది డయాబెటిక్ నెఫ్రోపతీతో అనుసంధానించబడి ఉంది, ఇది పరిధీయ నాడీ వ్యవస్థ యొక్క నరాలను మరియు మూత్రపిండాల యొక్క నిర్మాణ యూనిట్లను ప్రభావితం చేస్తుంది, దీనివల్ల:
- అల్బుమిన్ యొక్క మూత్రంలో కనిపించేది మైక్రోఅల్బుమినూరియా. అధిక రక్తపోటు యొక్క ప్రారంభ లక్షణంగా పనిచేస్తుంది.
- మూత్రంలో మాంసకృత్తులను. మూత్రపిండాల వడపోత సామర్థ్యం తగ్గడాన్ని సూచిస్తుంది. ఫలితం మూత్రంలో మొత్తం ప్రోటీన్ కనిపించడం. ప్రోటీన్యూరియాతో, రక్తపోటు వచ్చే ప్రమాదం 70% కి పెరుగుతుంది.
- దీర్ఘకాలిక మూత్రపిండ వైఫల్యం. ఈ దశలో, పూర్తి మూత్రపిండ పనిచేయకపోవడం గమనించబడుతుంది, ఇది ప్రాణాంతక రక్తపోటు అభివృద్ధికి 100% హామీ.
టైప్ 2 డయాబెటిస్ తరచుగా es బకాయం నేపథ్యంలో అభివృద్ధి చెందుతుంది. ఈ వ్యాధి రక్తపోటుతో కలిస్తే, దాని సంభవం ఆహార కార్బోహైడ్రేట్ల పట్ల అసహనం లేదా రక్తంలో అధిక స్థాయిలో గ్లూకోజ్తో సంబంధం కలిగి ఉంటుంది. ఇది శరీరంలో బలహీనమైన గ్లూకోజ్ జీవక్రియకు ముందు ఉంటుంది. ఈ పరిస్థితిని "మెటబాలిక్ సిండ్రోమ్" అంటారు. తక్కువ కార్బోహైడ్రేట్ పోషణను ఉపయోగించి ఇన్సులిన్ నిరోధకత యొక్క దిద్దుబాటు జరుగుతుంది.

డయాబెటిస్లో రక్తపోటుకు ఎలా చికిత్స చేయాలి
అటువంటి వ్యాధుల రోగులకు ప్రత్యేక చికిత్సను ఎంపిక చేస్తారు. వారికి రక్తపోటు సాధారణీకరణ అవసరం, లేకపోతే, కార్డియాలజిస్టుల ప్రకారం, హృదయ సంబంధ సమస్యలు వచ్చే ప్రమాదం ఎక్కువగా ఉంది: కొరోనరీ హార్ట్ డిసీజ్ (సిహెచ్డి), గుండె ఆగిపోవడం, స్ట్రోక్. ప్రమాదకరమైన పరిణామం రక్తపోటు సంక్షోభం. చికిత్స సమగ్రమైనది. ఇందులో ఇవి ఉన్నాయి:
- తక్కువ కార్బ్ ఆహారం. రక్తపోటులో పదునైన హెచ్చుతగ్గులను నివారించడానికి, ఆహారంలో తక్కువ సాంద్రత కలిగిన లిపోప్రొటీన్లు మరియు గ్లూకోజ్ యొక్క కంటెంట్ను తగ్గించడం అవసరం.
- డయాబెటిస్ కోసం ప్రెజర్ మాత్రలు రక్తపోటును తగ్గించడానికి కొన్ని యంత్రాంగాలపై పనిచేసే వివిధ రకాల మందులను కలిగి ఉంటాయి.
- జానపద పద్ధతులు. అవి బలహీనమైన జీవక్రియను పునరుద్ధరిస్తాయి, తద్వారా ఒత్తిడి తగ్గుతుంది. ప్రత్యామ్నాయ use షధాన్ని ఉపయోగించే ముందు, తగిన medic షధ మూలికలు లేదా వంటకాలను వ్యక్తిగతంగా ఎన్నుకోవటానికి ఎండోక్రినాలజిస్ట్ను సంప్రదించడం అవసరం.
తక్కువ కార్బ్ ఆహారం
రక్తంలో చక్కెరను సాధారణీకరించడానికి మరియు రక్తపోటును తగ్గించడానికి ప్రధాన మార్గాలలో ఒకటి తక్కువ కార్బ్ ఆహారం. ఉపయోగించిన అన్ని ఆహార ఉత్పత్తులు వంటలో సున్నితంగా ఉండాలి. ఇది చేయుటకు, వంట, బేకింగ్, స్టీవింగ్ మరియు స్టీమింగ్ వాడండి. ఇటువంటి చికిత్సా పద్ధతులు రక్త నాళాల గోడలను చికాకు పెట్టవు, ఇది ప్రాణాంతక రక్తపోటు వచ్చే ప్రమాదాన్ని తగ్గిస్తుంది.
రోజువారీ ఆహారంలో విటమిన్లు మరియు ఖనిజాలు ఉండాలి, ఇవి లక్ష్య అవయవాలలో రక్త ప్రసరణను మెరుగుపరుస్తాయి. మెనుని గీస్తున్నప్పుడు, మీరు తప్పనిసరిగా అనుమతించబడిన మరియు నిషేధించబడిన ఉత్పత్తుల జాబితాను ఉపయోగించాలి. మొదటి వర్గంలో ఇవి ఉన్నాయి:
- మత్స్య
- ఫ్రూట్ జెల్లీ
- పాల ఉత్పత్తులు,
- మూలికా టీ
- మార్మాలాడే
- టోల్మీల్ బ్రెడ్,
- గుడ్లు,
- సన్నని మాంసాలు మరియు చేపలు,
- కూరగాయల ఉడకబెట్టిన పులుసు
- ఆకుకూరలు,
- ఎండిన పండ్లు
- కూరగాయలు.

ఈ ఉత్పత్తుల వాడకం క్రమంగా రక్తపోటు స్థాయిని స్థిరీకరిస్తుంది. రక్తపోటుతో టైప్ 2 డయాబెటిస్కు సరైన పోషణ సూచించిన యాంటీహైపెర్టెన్సివ్ .షధాల సంఖ్యను తగ్గిస్తుంది. ఆరోగ్యకరమైన ఆహారాన్ని మీ ఆహారంలో చేర్చడం సరిపోదు. అనేక ఉత్పత్తులను వదిలివేయడం కూడా అవసరం:
- జున్ను మసాలా రకాలు
- marinades,
- మద్యం,
- బేకరీ ఉత్పత్తులు
- చాక్లెట్,
- కొవ్వు రసం
- కాఫీ మరియు కెఫిన్ పానీయాలు,
- కొవ్వు మాంసం మరియు చేపలు,
- ఊరగాయలు,
- సాసేజ్లు, పొగబెట్టిన మాంసాలు.
డ్రగ్ థెరపీ
డయాబెటిస్ మెల్లిటస్లో రక్తపోటు కోసం ఒక నిర్దిష్ట medicine షధం తీవ్ర హెచ్చరికతో ఎన్నుకోబడుతుంది, ఎందుకంటే చాలా medicines షధాలకు ఈ వ్యాధి ఒక వ్యతిరేకత. For షధాల యొక్క ప్రధాన అవసరాలు క్రింది విధంగా ఉన్నాయి:
- కనీసం దుష్ప్రభావాలతో రక్తపోటును తగ్గించే సామర్థ్యం,
- రక్తంలో గ్లూకోజ్ మొత్తంపై ప్రభావం లేకపోవడం, "చెడు" కొలెస్ట్రాల్ మరియు ట్రైగ్లిజరైడ్స్ స్థాయి,
- డయాబెటిస్ మరియు రక్తపోటు కలయిక నుండి మూత్రపిండాలు మరియు గుండెను రక్షించే ప్రభావం యొక్క ఉనికి.
నేడు, medicines షధాల యొక్క అనేక సమూహాలు వేరు చేయబడ్డాయి. అవి రెండు వర్గాలుగా విభజించబడ్డాయి: ప్రధాన మరియు సహాయక. రోగికి కాంబినేషన్ థెరపీని సూచించేటప్పుడు అదనపు మందులు వాడతారు. ఉపయోగించిన groups షధ సమూహాల కూర్పు పట్టికలో చూపబడింది:
యాంజియోటెన్సిన్ II రిసెప్టర్ బ్లాకర్స్
మూత్రవిసర్జన (మూత్రవిసర్జన)
కాల్షియం విరోధులు (కాల్షియం ఛానల్ బ్లాకర్స్)
ఇమిడాజోలిన్ రిసెప్టర్ అగోనిస్ట్స్ (కేంద్ర ప్రభావంతో మందులు)
రాసిలెజ్ - రెనిన్ యొక్క ప్రత్యక్ష నిరోధకం
చికిత్స యొక్క ప్రత్యామ్నాయ పద్ధతులు
ప్రత్యామ్నాయ pres షధ ప్రిస్క్రిప్షన్లు శరీరంపై స్వల్ప ప్రభావాన్ని చూపుతాయి, దుష్ప్రభావాలను తగ్గించడానికి మరియు of షధాల ప్రభావాలను వేగవంతం చేయడానికి సహాయపడతాయి. జానపద నివారణలపై మాత్రమే ఆధారపడకండి మరియు వాటిని ఉపయోగించే ముందు, మీరు మీ వైద్యుడిని సంప్రదించాలి. అధిక రక్తపోటుకు వ్యతిరేకంగా సమర్థవంతమైన వంటకాల్లో, ఈ క్రిందివి ప్రత్యేకమైనవి:
- సేకరణ సంఖ్య 1. 25 గ్రా మదర్వోర్ట్ హెర్బ్, 20 గ్రా మెంతులు, 25 గ్రా హవ్తోర్న్ పువ్వులు సిద్ధం చేయండి. పదార్థాలను కలపండి మరియు కాఫీ గ్రైండర్తో రుబ్బు. సూచించిన మూలికల సంఖ్య కోసం 500 మి.లీ వేడినీరు తీసుకోండి. ఈ మిశ్రమం తక్కువ వేడి మీద 15 నిమిషాలు ఆవేశమును అణిచిపెట్టుకుంటుంది. ఉపయోగం ముందు చీజ్క్లాత్ ద్వారా ఫిల్టర్ చేయండి. 4 రోజులు రోజుకు 4 గ్లాసులకు మించకూడదు.
- సేకరణ సంఖ్య 2. 1 లీటరు వేడినీటి కోసం, 30 గ్రా ఎండుద్రాక్ష ఆకులు, 20 గ్రా ఒరేగానో మరియు చమోమిలే పువ్వులు, 15 గ్రాముల వరుస మార్ష్ తీసుకోండి. ఈ మిశ్రమం 10-15 నిమిషాలు తక్కువ వేడి మీద ఉంటుంది. రోజుకు 3 సార్లు భోజనానికి అరగంట వాడండి.
- సుమారు 100 గ్రాముల హవ్తోర్న్ బెర్రీలు వేడినీటితో కాచు, తక్కువ వేడి మీద గంటకు పావుగంట ఉడికించాలి. తరువాత, ఉడకబెట్టిన పులుసు గది ఉష్ణోగ్రత వద్ద చల్లబరచడానికి అనుమతించండి. ఉపయోగం ముందు చీజ్క్లాత్ ద్వారా వడకట్టండి. రోజంతా రెగ్యులర్ టీకి బదులుగా కషాయాలను తాగండి.

యాంటీహైపెర్టెన్సివ్ మందులు
డయాబెటిస్లో రక్తపోటు చికిత్సకు సాంప్రదాయక మార్గం యాంటీహైపెర్టెన్సివ్ taking షధాలను తీసుకోవడం. అటువంటి నిధులలో వివిధ రకాలు ఉన్నాయి. వారి వ్యత్యాసం చర్య యొక్క యంత్రాంగంలో ఉంది. ఒక వైద్యుడు ఒక medicine షధాన్ని సూచించవచ్చు, అనగా. monotherapy. చాలా తరచుగా, చికిత్సను కలయిక చికిత్స రూపంలో ఉపయోగిస్తారు - ఒకేసారి కొన్ని లేదా అనేక రకాల మాత్రలతో. ఇది క్రియాశీల పదార్ధాల మోతాదును తగ్గించడానికి మరియు దుష్ప్రభావాల సంఖ్యను తగ్గించడానికి సహాయపడుతుంది. అనేక మాత్రలు రక్తపోటు యొక్క వివిధ విధానాలను ప్రభావితం చేస్తాయి.
బీటా బ్లాకర్స్
ఇవి హృదయ స్పందన రేటు తగ్గించే మందులు. రక్తపోటుతో, స్థిరమైన కర్ణిక దడ, టాచీకార్డియా, గుండెపోటు తరువాత, ఆంజినా పెక్టోరిస్ మరియు దీర్ఘకాలిక గుండె వైఫల్యం విషయంలో ఇవి సూచించబడతాయి. ఈ medicines షధాల ప్రభావం గుండె మరియు రక్త నాళాలతో సహా వివిధ అవయవాలలో ఉన్న బీటా-అడ్రినెర్జిక్ గ్రాహకాలను నిరోధించడం.
అన్ని బీటా-బ్లాకర్ల యొక్క దుష్ప్రభావం హైపోగ్లైసీమియా సంకేతాల ముసుగు. ఈ స్థితి నుండి బయటపడే మార్గం మందగిస్తుంది. ఈ కారణంగా, హైపోగ్లైసీమియా సంకేతాల ఆగమనాన్ని అనుభవించే రోగులలో బీటా-బ్లాకర్స్ విరుద్ధంగా ఉంటాయి. బీటా-బ్లాకర్స్ యొక్క అన్ని క్రియాశీల పదార్థాలు "-ol" తో ముగుస్తాయి. ఇటువంటి drugs షధాల యొక్క అనేక సమూహాలు ఉన్నాయి: అంతర్గత సానుభూతి చర్య లేకుండా లేదా దానితో లిపోఫిలిక్ మరియు హైడ్రోఫిలిక్. ప్రధాన వర్గీకరణ ప్రకారం, బీటా-బ్లాకర్స్:
- Nonselective. అవి బీటా 1 మరియు బీటా 2 గ్రాహకాలను నిరోధించాయి, ఇన్సులిన్ నిరోధకతను పెంచుతాయి. కూర్పులో ప్రొప్రానోలోల్ ఉన్న అనాప్రిలిన్ drug షధం ఇక్కడ విడుదల అవుతుంది.
- ఎంచుకొన్న. బీటా 2 గ్రాహకాలను నిరోధించడం వల్ల బ్రోంకోస్పాస్మ్, ఉబ్బసం దాడులను రేకెత్తించడం, వాసోస్పాస్మ్ వంటి అవాంఛిత ప్రభావాలకు కారణమవుతుంది. ఈ కారణంగా, సెలెక్టివ్ బీటా బ్లాకర్స్ సృష్టించబడ్డాయి. వాటిని కార్డియోసెలెక్టివ్ అని పిలుస్తారు మరియు బీటా 1 గ్రాహకాలను మాత్రమే బ్లాక్ చేస్తుంది. క్రియాశీల పదార్థాలు బిసోప్రొలోల్ (కాంకర్), మెటోప్రొరోల్, అటెనోలోల్, బెటాక్సోలోల్ (లోక్రెన్) ఇక్కడ విడుదలవుతాయి. ఇవి ఇన్సులిన్ నిరోధకతను కూడా పెంచుతాయి.
- వాసోడైలేటింగ్ ప్రభావంతో బీటా-బ్లాకర్స్. డయాబెటిస్లో రక్తపోటుకు ఇవి మరింత ఆధునిక మరియు సురక్షితమైన మాత్రలు.అవి తక్కువ దుష్ప్రభావాలతో ఉంటాయి, కార్బోహైడ్రేట్ మరియు లిపిడ్ ప్రొఫైల్పై ప్రయోజనకరమైన ప్రభావాన్ని కలిగి ఉంటాయి మరియు ఇన్సులిన్ నిరోధకతను తగ్గిస్తాయి. ఈ సమూహంలో మధుమేహ వ్యాధిగ్రస్తులకు చాలా సరిఅయిన మందులు డిలాట్రెండ్ (కార్వెడిలోల్) మరియు నెబిలెట్ (నెబివోలోల్).

కాల్షియం ఛానల్ బ్లాకర్స్
సంక్షిప్తంగా, ఈ మందులను LBC గా సూచిస్తారు. ఇవి రక్త నాళాలు మరియు గుండె కండరాలలోని నెమ్మదిగా ఉన్న చానెళ్లను బ్లాక్ చేస్తాయి, ఇవి నోర్పైన్ఫ్రైన్ మరియు ఆడ్రినలిన్ ప్రభావంతో తెరుచుకుంటాయి. తత్ఫలితంగా, ఈ అవయవాలకు తక్కువ కాల్షియం సరఫరా చేయబడుతుంది, ఇది కండరాల కణాలలో అనేక బయోఎనర్జెటిక్ ప్రక్రియలను సక్రియం చేసే మైక్రోఎలిమెంట్. ఇది వాసోడైలేషన్కు దారితీస్తుంది, ఇది గుండె సంకోచాల సంఖ్యను తగ్గిస్తుంది.
కాల్షియం విరోధులు కొన్నిసార్లు తలనొప్పి, ఫ్లషింగ్, వాపు మరియు మలబద్దకానికి కారణమవుతారు. ఈ కారణంగా, వాటిని మెగ్నీషియం సన్నాహాలతో భర్తీ చేస్తారు. అవి ఒత్తిడిని తగ్గించడమే కాక, ప్రేగు పనితీరును మెరుగుపరుస్తాయి, నరాలను ఉపశమనం చేస్తాయి. డయాబెటిక్ నెఫ్రోపతీతో, మీరు మొదట మీ వైద్యుడిని సంప్రదించాలి. ఏ ఛానెల్లు నిరోధించబడిందో బట్టి ఎల్బిసి రకాలు కేటాయించబడతాయి:
- వెరాపామిల్ గ్రూప్. ఈ మందులు రక్త నాళాలు మరియు గుండె యొక్క కండరాల కణాలను ప్రభావితం చేస్తాయి. డైహైడ్రోపిరిడిన్స్ కాని సమూహం నుండి మందులు ఇందులో ఉన్నాయి: ఫెనిలాల్కిలామైన్స్ (వెరాపామిల్), బెంజోథియాజెపైన్స్ (దిల్జియాటెం). లయ భంగం కలిగించే ప్రమాదం ఉన్నందున బీటా-బ్లాకర్లతో కలిసి ఉపయోగించడం నిషేధించబడింది. ఫలితం అట్రియోవెంట్రిక్యులర్ బ్లాక్ మరియు కార్డియాక్ అరెస్ట్ కావచ్చు. వెరాపామిల్ మరియు దిల్జియాటెం బీటా బ్లాకర్లకు విరుద్ధంగా ఉన్నప్పుడు అవసరమైనప్పుడు మంచి ప్రత్యామ్నాయం.
- నిఫెడిపైన్ సమూహం మరియు డైహైడ్రోపిరిడిన్ BBK ("-డిపిన్" తో ముగుస్తుంది). ఈ మందులు ఆచరణాత్మకంగా గుండె పనితీరును ప్రభావితం చేయవు, కాబట్టి అవి బీటా-బ్లాకర్లతో కలపడానికి అనుమతించబడతాయి. వారి మైనస్ పెరిగిన హృదయ స్పందన రేటు, గుండె తగ్గినప్పుడు ఒత్తిడిని కొనసాగించడానికి ప్రయత్నిస్తుంది. అదనంగా, అన్ని BBK కి నెఫ్రోప్రొటెక్టివ్ కార్యాచరణ లేదు. ఉపయోగించడానికి వ్యతిరేకతలు హైపర్గ్లైసీమియా మరియు అస్థిర ఆంజినా. ఈ వర్గంలో, డైహైడ్రోపిరిడిన్ సమూహం యొక్క drugs షధాల యొక్క అనేక ఉప రకాలు వేరు చేయబడతాయి:
- నిఫెడిపైన్ - కోరిన్ఫార్, కోరిన్ఫార్ రిటార్డ్,
- ఫెలోడిపైన్ - అదాలత్ ఎస్ఎల్, నిమోడిపైన్ (నిమోటాప్),
- లెర్కానిడిపైన్ (లెర్కామెన్), లాసిడిపైన్ (సాకుర్), అమ్లోడిపైన్ (నార్వాస్క్), నికార్డిపైన్ (బారిజిన్), ఇస్రాడిపైన్ (లోమిర్), నైట్రెండిపైన్ (బైప్రెస్).
మధుమేహ వ్యాధిగ్రస్తులలో, ఉప్పుకు పెరిగిన సున్నితత్వం మరియు రక్త ప్రసరణ యొక్క పెరిగిన పరిమాణం ఉంది. ఫలితంగా, రక్తపోటు పెరుగుతుంది. దీన్ని తగ్గించడానికి, మూత్రవిసర్జన (మూత్రవిసర్జన) ఉపయోగించండి. ఇవి శరీరం నుండి అదనపు ద్రవం మరియు ఉప్పును తొలగిస్తాయి, రక్త ప్రసరణ పరిమాణాన్ని తగ్గిస్తాయి, ఇది సిస్టోలిక్ మరియు డయాస్టొలిక్ ఒత్తిడిని తగ్గించడానికి సహాయపడుతుంది.
డయాబెటిస్ నేపథ్యంలో, మూత్రవిసర్జన తరచుగా బీటా-బ్లాకర్స్ లేదా ACE ఇన్హిబిటర్లతో కలుపుతారు, ఎందుకంటే మోనోథెరపీ రూపంలో అవి వాటి అసమర్థతను చూపుతాయి. మూత్రవిసర్జన యొక్క అనేక సమూహాలు ఉన్నాయి:
మూత్రవిసర్జన సమూహం పేరు
అవసరమైతే, వాసోడైలేషన్, జీవక్రియను మెరుగుపరచడానికి. గౌట్, డయాబెటిస్ మరియు వృద్ధాప్యానికి సిఫార్సు చేయబడింది.
టోరాసెమైడ్, ఫ్యూరోసెమైడ్, ఎథాక్రిన్ యాసిడ్
మూత్రపిండ వైఫల్యంతో. లాక్టిక్ అసిడోసిస్ లక్షణాలను అభివృద్ధి చేసే ప్రమాదం ఉన్నందున డయాబెటిస్ కోసం గ్లూకోఫేజ్ మరియు ఇతర మందులతో జాగ్రత్తగా వాడండి.
ట్రయామ్టెరెన్, అమిలోరైడ్, స్పిరోనోలక్టోన్
డయాబెటిస్ వర్తించనప్పుడు.
DM ఈ మూత్రవిసర్జన వాడకానికి వ్యతిరేకత, ఎందుకంటే అవి అసిడోసిస్ను మరింత లోతుగా చేయగలవు.
ACE నిరోధకాలు
యాంజియోటెన్సిన్-కన్వర్టింగ్ ఎంజైమ్ ఇన్హిబిటర్స్ లేకుండా డయాబెటిస్లో రక్తపోటు చికిత్స పూర్తి కాదు, ముఖ్యంగా మూత్రపిండ సమస్యల సమక్షంలో. గర్భం, హైపర్కలేమియా మరియు పెరిగిన సీరం క్రియేటినిన్ వాటి ఉపయోగానికి వ్యతిరేకతలు. టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో, ACE నిరోధకాలు మొదటి వరుస మందులు. ఇవి ప్రోటీన్యూరియా మరియు మైక్రోఅల్బుమినూరియా కొరకు సూచించబడతాయి.
Drugs షధాల చర్య ఇన్సులిన్కు కణజాలాల సున్నితత్వాన్ని పెంచడం. ఇది టైప్ 2 డయాబెటిస్ నివారణను అందిస్తుంది. ACE నిరోధకాలు రక్త నాళాలను విడదీస్తాయి మరియు వాటి కారణంగా సోడియం మరియు నీరు కణజాలాలలో పేరుకుపోకుండా ఉంటాయి. ఇవన్నీ ఒత్తిడి తగ్గడానికి దారితీస్తుంది. ACE నిరోధకాల పేర్లు "-ప్రిల్" తో ముగుస్తాయి. అన్ని మందులు క్రింది సమూహాలుగా విభజించబడ్డాయి:
- Sulfhydryl. వీటిలో బెనాజెప్రిల్ (పోటెన్జిన్), క్యాప్టోప్రిల్ (కపోటెన్), జోఫెనోప్రిల్ (జోకార్డిస్) ఉన్నాయి.
- కార్భోక్సైల్. పెరిండోప్రిల్ (ప్రెస్టారియం, నోలిప్రెల్), రామిప్రిల్ (యాంప్రిలాన్), ఎనాలాప్రిల్ (బెర్లిప్రిల్) ఉన్నాయి.
- Phosphinyl. ఈ సమూహంలో, ఫోసికార్డ్ మరియు ఫోసినోప్రిల్ నిలుస్తాయి.

సహాయక మందులు
రోగికి కాంబినేషన్ థెరపీని సూచించినట్లయితే, అప్పుడు ప్రధాన drugs షధాలతో పాటు, సహాయక మందులు వాడతారు. దుష్ప్రభావాల కారణంగా వాటిని జాగ్రత్తగా ఉపయోగిస్తారు. సహాయక ఏజెంట్ల నియామకానికి సూచన ప్రాథమిక .షధాలతో చికిత్స అసాధ్యం. ఉదాహరణకు, ACE ఇన్హిబిటర్స్ ఉన్న రోగుల నుండి, కొంతమంది రోగులలో పొడి దగ్గు వస్తుంది. అటువంటి పరిస్థితిలో, అర్హత కలిగిన వైద్యుడు రోగిని యాంజియోటెన్సిన్ రిసెప్టర్ విరోధుల చికిత్సకు బదిలీ చేస్తాడు. ప్రతి కేసు రోగి యొక్క పరిస్థితిని బట్టి వ్యక్తిగతంగా పరిగణించబడుతుంది.
డైరెక్ట్ రెనిన్ ఇన్హిబిటర్
రెసిల్స్ అనేది ఉచ్చారణ కార్యాచరణతో ప్రత్యక్ష రెనిన్ నిరోధకం. Ang షధ చర్య యాంజియోటెన్సిన్ను I నుండి II రూపంలోకి మార్చే ప్రక్రియను నిరోధించడం. ఈ పదార్ధం రక్త నాళాలను నిర్బంధిస్తుంది మరియు అడ్రినల్ గ్రంథులు ఆల్డోస్టెరాన్ అనే హార్మోన్ను ఉత్పత్తి చేస్తుంది. రెసిల్స్ను ఎక్కువసేపు ఉపయోగించిన తర్వాత రక్తపోటు తగ్గుతుంది. Of షధం యొక్క ప్రయోజనం ఏమిటంటే, దాని ప్రభావం రోగి యొక్క బరువు లేదా వయస్సుపై ఆధారపడి ఉండదు.
ప్రతికూలతలలో గర్భధారణ సమయంలో ఉపయోగించలేని అసమర్థత లేదా సమీప భవిష్యత్తులో దాని ప్రణాళిక ఉన్నాయి. రెసిల్స్ తీసుకున్న తర్వాత దుష్ప్రభావాలలో:
- రక్తహీనత,
- అతిసారం,
- పొడి దగ్గు
- చర్మం దద్దుర్లు,
- రక్తంలో పొటాషియం స్థాయిలు పెరిగాయి.
రాసిలేజ్ యొక్క దీర్ఘకాలిక అధ్యయనాలు ఇంకా నిర్వహించబడటం గమనార్హం. ఈ కారణంగా, వైద్యులు మూత్రపిండాలను రక్షించే ప్రభావాన్ని కలిగి ఉన్నారని మాత్రమే సూచిస్తున్నారు. రాసిలేజ్ తరచుగా యాంజియోటెన్సిన్ II రిసెప్టర్ బ్లాకర్స్ మరియు ACE ఇన్హిబిటర్లతో కలుపుతారు. వారి తీసుకోవడం నేపథ్యంలో, drug షధం ఇన్సులిన్కు కణజాలాల సున్నితత్వాన్ని పెంచుతుంది మరియు రక్త గణనలను మెరుగుపరుస్తుంది. రాసిలేజ్ దీనికి విరుద్ధంగా ఉంది:
- రెనోవాస్కులర్ రక్తపోటు
- 18 ఏళ్లలోపు పిల్లలు,
- రెగ్యులర్ హిమోడయాలసిస్
- నెఫ్రోటిక్ సిండ్రోమ్
- of షధ భాగాలకు తీవ్రసున్నితత్వం,
- తీవ్రమైన కాలేయ పనిచేయకపోవడం.
ఇమిడాజోలిన్ రిసెప్టర్ అగోనిస్ట్స్
సెంట్రల్-యాక్షన్ డ్రగ్స్ అని పిలుస్తారు. ఇవి మెదడు గ్రాహకాలను ప్రభావితం చేస్తాయి. సానుభూతిపరుడైన నాడీ వ్యవస్థ యొక్క పనిని బలహీనపరచడం అగోనిస్టుల చర్య. ఫలితంగా హృదయ స్పందన రేటు మరియు ఒత్తిడి తగ్గుతుంది. ఇమిడాజోలిన్ రిసెప్టర్ అగోనిస్ట్ల ఉదాహరణలు:
- రిల్మెనిడిన్ - అల్బారెల్,
- మోక్సోనిడిన్ - ఫిజియోటెన్స్.
Drugs షధాల యొక్క ప్రతికూలత ఏమిటంటే, రక్తపోటులో వాటి ప్రభావం 50% మంది రోగులలో మాత్రమే నిరూపించబడింది. అదనంగా, అవి అనేక దుష్ప్రభావాలను కలిగి ఉంటాయి, అవి:
అటువంటి drugs షధాలతో చికిత్స యొక్క ప్రయోజనం ఉపసంహరణ మరియు సహనం సిండ్రోమ్ లేకపోవడం. వృద్ధాప్యంలో, ముఖ్యంగా డయాబెటిస్తో సహా పాథాలజీతో సూచించిన వాటిలో ఇవి మొదటివి. ఇమిడాజోలిన్ రిసెప్టర్ అగోనిస్ట్లు దీనికి విరుద్ధంగా ఉన్నాయి:
- తీవ్రసున్నితత్వం
- తీవ్రమైన కార్డియాక్ అరిథ్మియా,
- సైనోట్రియల్ మరియు AV ప్రసరణ II-III డిగ్రీ ఉల్లంఘన,
- బ్రాడీకార్డియా నిమిషానికి 50 బీట్ల కన్నా తక్కువ,
- గుండె ఆగిపోవడం
- అస్థిర ఆంజినా,
- మూత్రపిండాలు మరియు కాలేయం యొక్క తీవ్రమైన ఉల్లంఘనలు,
- గర్భం,
- నీటికాసులు
- నిస్పృహ పరిస్థితులు
- బలహీనమైన పరిధీయ ప్రసరణ.