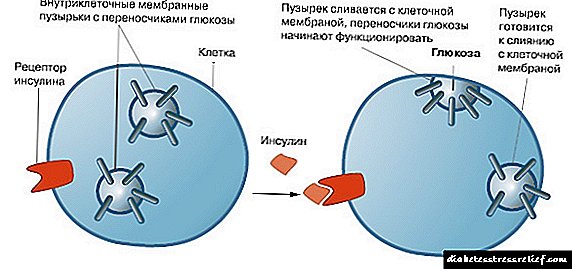
డయాబెటిస్ ఇన్సులిన్ థెరపీ నియమావళి
టైప్ 1 డయాబెటిస్ మెల్లిటస్ సంపూర్ణ ఇన్సులిన్ లోపం ద్వారా వర్గీకరించబడుతుంది కాబట్టి, ఇన్సులిన్ పున ment స్థాపన చికిత్స వ్యాధి యొక్క అన్ని దశలలో జరుగుతుంది. అదే కారణంతో, టైప్ 1 డయాబెటిస్ మెల్లిటస్, టాబ్లెట్ షుగర్-తగ్గించే మందులతో, ప్రత్యేకించి సల్ఫోనామైడ్లు మరియు, ముఖ్యంగా, బిగ్యునైడ్ల చికిత్స, వ్యాధి ప్రారంభంలో టైప్ 1 డయాబెటిస్ యొక్క తాత్కాలిక ఉపశమనం యొక్క స్వల్ప వ్యవధిలో కూడా పూర్తిగా విరుద్ధంగా ఉంటుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగికి చికిత్స సూత్రం ఇన్సులిన్ యొక్క బాహ్య పరిపాలన, ఇది లేకుండా హైపర్గ్లైసీమిక్, కెటోయాసిడోటిక్ కోమా అభివృద్ధి చెందుతుందని హామీ ఇవ్వబడింది.
చికిత్స యొక్క లక్ష్యం నార్మోగ్లైసీమియాను సాధించడం మరియు శరీరం యొక్క సాధారణ పెరుగుదల మరియు అభివృద్ధిని నిర్ధారించడం, ఎందుకంటే అనారోగ్య పిల్లలు, కౌమారదశలు మరియు యువకుల ప్రధాన బృందం.
టైప్ 1 డయాబెటిస్ నిర్ధారణ అయినప్పుడు, వెంటనే ఇన్సులిన్ థెరపీని ప్రారంభించాలి.
సకాలంలో ప్రారంభమైన మరియు చక్కగా ప్రణాళిక చేయబడిన ఇన్సులిన్ చికిత్స 75-90% కేసులలో తాత్కాలిక ఉపశమనం (హనీమూన్) సాధించడానికి అనుమతిస్తుంది, ఆపై వ్యాధి యొక్క కోర్సును స్థిరీకరించడానికి మరియు సమస్యల అభివృద్ధిని ఆలస్యం చేస్తుంది.
టైప్ 1 డయాబెటిస్ ఇన్సులిన్ థెరపీ
బహుళ ఇంజెక్షన్ల పాలనలో టైప్ 1 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు ఇన్సులిన్ థెరపీని నిర్వహించడం మంచిది. బహుళ ఇన్సులిన్ ఇంజెక్షన్లకు వేర్వేరు ఎంపికలు ఉన్నాయి. ఈ చికిత్స ఎంపికలలో రెండు చాలా ఆమోదయోగ్యమైనవి.
బహుళ ఇంజెక్షన్ మోడ్
1. ప్రధాన భోజనానికి ముందు స్వల్ప-నటన ఇన్సులిన్ (యాక్ట్రాపిడ్, హుములిన్ ఆర్, ఇన్సుమాన్ రాపిడ్), మీడియం-యాక్టింగ్ ఇన్సులిన్ (మోనోటార్డ్, ప్రోటాఫాన్, హుములిన్ ఎన్పిహెచ్, ఇన్సుమాన్ బజల్) అల్పాహారం ముందు మరియు నిద్రవేళకు ముందు.
2. ప్రధాన భోజనానికి ముందు స్వల్ప-నటన ఇన్సులిన్ (యాక్ట్రాపిడ్, హుములిన్ ఆర్, ఇన్సుమాన్ రాపిడ్), మీడియం-వ్యవధి ఇన్సులిన్ (మోనోటార్డ్, ప్రోటాఫాన్, హుములిన్ ఎన్పిహెచ్, ఇన్సుమాన్ బజల్) నిద్రవేళకు ముందు.
షార్ట్-యాక్టింగ్ ఇన్సులిన్ యొక్క రోజువారీ మోతాదు ఈ క్రింది విధంగా పంపిణీ చేయబడుతుంది: అల్పాహారం ముందు 40%, భోజనానికి ముందు 30% మరియు రాత్రి భోజనానికి 30% ముందు ఇవ్వబడుతుంది. ఉపవాసం గ్లైసెమియా (6.00) నియంత్రణలో, నిద్రవేళకు ముందు నిర్వహించబడే దీర్ఘకాలిక-నటన ఇన్సులిన్ (ఎస్డిఐ) మోతాదును సర్దుబాటు చేయాలి మరియు అల్పాహారానికి ముందు నిర్వహించే ఎస్డిఐ మోతాదు భోజనానికి ముందు గ్లైసెమియా స్థాయికి అనుగుణంగా సర్దుబాటు చేయబడుతుంది (13.00). షార్ట్-యాక్టింగ్ ఇన్సులిన్ (ఐసిడి) మోతాదు పోస్ట్ప్రాండియల్ గ్లైసెమియా నియంత్రణలో సర్దుబాటు చేయబడుతుంది.
డయాబెటిస్కు ఇన్సులిన్
ప్రస్తుతం, గొడ్డు మాంసం, పంది మాంసం మరియు మానవ ఇన్సులిన్ల సన్నాహాలు ఉత్పత్తి చేయబడుతున్నాయి, మొదటిది మానవుడి నుండి మూడు అమైనో ఆమ్లాలు, రెండవది ఒక్కొక్కటిగా భిన్నంగా ఉంటుంది మరియు అందువల్ల మొదటిదానికి ప్రతిరోధకాలు ఏర్పడే రేటు రెండవదానికంటే ఎక్కువగా ఉంటుంది.
పదేపదే స్ఫటికీకరణ మరియు క్రోమాటోగ్రఫీ ద్వారా ఇన్సులిన్ తయారీ యొక్క శుద్దీకరణ "మోనోపిక్" ఇన్సులిన్ అని పిలవబడే ఉత్పత్తికి ఉపయోగించబడుతుంది, ఇది ప్రోటీన్ మలినాలను కలిగి లేనప్పటికీ, ఇన్సులిన్ అణువు యొక్క రసాయన మార్పుల రూపంలో మలినాలను కలిగి ఉంటుంది - మోనో-డెసామిడో ఇన్సులిన్, మోనో-అర్జినిన్ ఇన్సులిన్, మొదలైనవి ఆమ్ల వాతావరణాన్ని కలిగి ఉంది, ఇది ఇన్సులిన్ సన్నాహాలకు ప్రతికూల స్థానిక ప్రతిచర్యల అభివృద్ధికి దోహదం చేస్తుంది.
అయాన్-ఎక్స్ఛేంజ్ క్రోమాటోగ్రఫీని ఉపయోగించి అటువంటి తయారీ యొక్క అదనపు శుద్దీకరణ ఈ మలినాలను తొలగిస్తుంది మరియు "మోనోకంపొనెంట్" ఇన్సులిన్ అని పిలవబడేది, ఇది ఇన్సులిన్ మాత్రమే కలిగి ఉంటుంది మరియు నియమం ప్రకారం, తటస్థ పిహెచ్ కలిగి ఉంటుంది. మానవ ఇన్సులిన్ సన్నాహాలన్నీ మోనోకంపొనెంట్.
ప్రస్తుతం, గొడ్డు మాంసం, పంది మాంసం మరియు మానవ ఇన్సులిన్లను జన్యు ఇంజనీరింగ్ మరియు సెమీ సింథటిక్ ఉపయోగించి ఉత్పత్తి చేయవచ్చు.
ఇన్సులిన్ సన్నాహాలు వారి చర్య యొక్క వ్యవధిని బట్టి 3 సమూహాలుగా విభజించబడ్డాయి:
1. స్వల్ప-నటన (సాధారణ, కరిగే, సాధారణ, సెమిలెంట్) - 4-6 గంటల వ్యవధి కలిగిన ఇన్సులిన్.
2. (ఇంటర్మీడియట్) చర్య యొక్క సగటు వ్యవధి (టేప్, ఎన్పిహెచ్) - 10-18 గంటల వరకు.
3. 24–36 గంటల వ్యవధి కలిగిన దీర్ఘకాలిక చర్య (అల్ట్రా టేప్)
ఇన్సులిన్ సిరంజితో పరిపాలన కోసం ఇన్సులిన్ సన్నాహాలు 1 మి.లీ ద్రావణంలో 40 PIECES గా concent త వద్ద, మరియు ఇన్సులిన్ పెన్నులతో పరిపాలన కోసం, 1 మి.లీ (నోవోరాపిడ్-పెన్ఫిల్) లో 100 PIECES గా ration తతో కార్ట్రిడ్జ్పెన్ఫిల్ అని పిలుస్తారు.
ఇన్సులిన్ ఇంజెక్షన్లను సాధారణంగా సబ్కటానియస్ కొవ్వులోని ప్రత్యేక ఇన్సులిన్ సిరంజిలతో తయారు చేస్తారు. ఇన్సులిన్ యొక్క స్వీయ-పరిపాలన కోసం సిఫార్సు చేయబడిన ప్రదేశాలు ఉదరం, తొడ, పిరుదు మరియు ముంజేయి యొక్క ప్రాంతం.
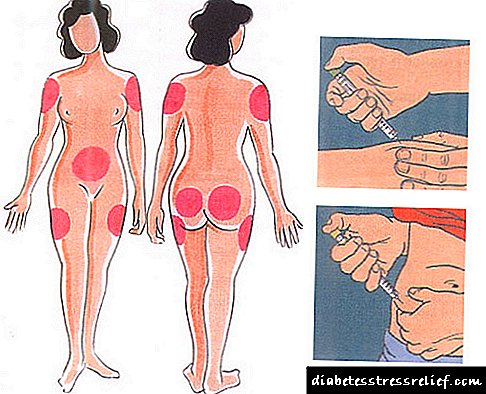
టైప్ 1 డయాబెటిస్లో సగటు రోజువారీ మోతాదు 0.4–0.9 U / kg శరీర బరువు.
మోతాదు ఎక్కువగా ఉన్నప్పుడు, ఇది సాధారణంగా ఇన్సులిన్ నిరోధకతను సూచిస్తుంది, కానీ చాలా తరచుగా ఇన్సులిన్ యొక్క అధిక మోతాదు. డయాబెటిస్ మెల్లిటస్ యొక్క అసంపూర్ణ ఉపశమనం సమయంలో తక్కువ అవసరం గమనించవచ్చు.
మార్పిడి పరిహార స్థితిలో, 1 యూనిట్ ఇన్సులిన్ గ్లైసెమియాను చర్య యొక్క గరిష్ట స్థాయిలో 1.5–2 mmol / L తగ్గిస్తుంది, మరియు ఒక బ్రెడ్ యూనిట్ (XE) (12 గ్రా కార్బోహైడ్రేట్లు) దీనిని 3 mmol / L పెంచుతుంది.
టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ పథకాలు
ప్రస్తుతం, క్లినికల్ ప్రాక్టీస్లో, టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క ఇన్సులిన్ థెరపీ యొక్క 2 ప్రధాన పథకాలు ఉపయోగించబడతాయి:
1. "సాంప్రదాయ" ఇన్సులిన్ చికిత్సస్వల్ప-నటన ఇన్సులిన్ను ఇంటర్మీడియట్-యాక్టింగ్ ఇన్సులిన్తో రోజుకు రెండుసార్లు ఇంజెక్ట్ చేసినప్పుడు.
"సాంప్రదాయ" ఇన్సులిన్ చికిత్సలో, అల్పాహారం మరియు రాత్రి భోజనానికి ముందు భోజనానికి 0.5 గంటల ముందు ఇన్సులిన్ ఇవ్వబడుతుంది (ఈ భోజనాల మధ్య విరామాలు సుమారు 12 గంటలు ఉండాలి), రోజువారీ మోతాదులో 60-70% ఉదయం మరియు సాయంత్రం 30-40% వరకు ఇవ్వబడుతుంది. సాధారణ ఇన్సులిన్ ఒకే సమయంలో నిర్వహించబడినప్పుడు సుదీర్ఘ drugs షధాలతో చికిత్స యొక్క ప్రభావం పెరుగుతుంది, ఇది అల్పాహారం మరియు విందు తర్వాత గ్లైసెమియాలో గణనీయమైన పెరుగుదలను నిరోధిస్తుంది.
అనేక మంది రోగులలో, పగటిపూట ట్రిపుల్ ఇన్సులిన్ పరిపాలన యొక్క నియమావళి అత్యంత ప్రభావవంతంగా ఉంటుంది: అల్పాహారానికి ముందు ఉదయం ఐసిడితో ఐపిడి సూచించబడుతుంది, మరియు ఐసిడిని రాత్రి భోజనానికి ముందు (18–19 గం వద్ద) మరియు రాత్రి (22–23 గం వద్ద), నిద్రవేళకు ముందు, రెండవది రోజుకు ఒకసారి SPD.
సాంప్రదాయ ఇన్సులిన్ చికిత్సకు ఇన్సులిన్ సన్నాహాల మిశ్రమాలు (మిశ్రమాలు) సౌకర్యవంతంగా ఉంటాయి, ఎందుకంటే అవి స్వల్ప-నటన ఇన్సులిన్ మరియు ఎన్పిహెచ్ల రెడీమేడ్ మిశ్రమాన్ని కలిగి ఉంటాయి, ఇవి అల్పాహారం మరియు విందుకు ముందు రోజుకు 2 సార్లు సిరంజితో ఇంజెక్ట్ చేయబడతాయి.
సాధారణంగా, ఈ రకమైన 4 రకాల మిశ్రమాలు వరుసగా 10, 20, 30, లేదా 40% సాధారణ ఇన్సులిన్ (ఉదాహరణకు, హుములిన్స్ M1, M2, M3 లేదా M4, వరుసగా) IPD (ఐసోఫాన్) తో మిశ్రమంలో ఉంటాయి.
ఈ ఇన్సులిన్ సన్నాహాల యొక్క ఫార్మకోకైనటిక్ లక్షణాలు ఒకవైపు, సాధారణ ఇన్సులిన్ ద్వారా నిర్ణయించబడతాయి - ఈ మందులు పరిపాలన తర్వాత 30 నిమిషాల తర్వాత పనిచేయడం ప్రారంభిస్తాయి, మరియు మరొకటి, దీర్ఘకాలిక ఇన్సులిన్ ద్వారా, ఇది “చదునైన” చర్య యొక్క గరిష్ట స్థాయిని అందిస్తుంది, ఇది ఇన్సులిన్ పరిపాలన తర్వాత 2 నుండి 8 గంటల వరకు విస్తరించి ఉంటుంది. , చర్య యొక్క వ్యవధి (12-16 గంటలు) దీర్ఘకాలిక ఇన్సులిన్ను మాత్రమే నిర్ణయిస్తుంది.
సాంప్రదాయ ఇన్సులిన్ చికిత్స యొక్క ప్రధాన ప్రతికూలత ఏమిటంటే స్థిరమైన ఆహారం మరియు శారీరక శ్రమకు కట్టుబడి ఉండాలి. ఇటీవలి సంవత్సరాలలో డయాబెటిస్ ఉన్న చాలా మంది రోగులు ఇంటెన్సివ్ ఇన్సులిన్ థెరపీకి మారడానికి ప్రధాన కారణం ఈ పరిస్థితి, ఇది రోగి జీవితాన్ని తక్కువ నియంత్రణలో ఉంచుతుంది, ఇది దాని నాణ్యతను మెరుగుపరుస్తుంది.
2. ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ:
Inter ఇంటర్మీడియట్-యాక్టింగ్ ఇన్సులిన్ రోజుకు రెండుసార్లు పరిచయం చిన్న-నటన ఇన్సులిన్ ద్వారా భర్తీ చేయబడుతుంది, సాధారణంగా 3 ప్రధాన భోజనానికి ముందు ఇవ్వబడుతుంది,
Bas “బేసల్-బోలస్” అనే భావన - భోజనానికి ముందు సాధారణ ఇన్సులిన్ యొక్క తరచుగా పరిపాలన (“బోలస్”) సాయంత్రం గంటలలో (“బేసిక్”) ఇంజెక్ట్ చేయబడిన దీర్ఘకాలిక ఇన్సులిన్ నేపథ్యానికి వ్యతిరేకంగా జరుగుతుంది.
ఇంటెన్సివ్ థెరపీలో ఇన్సులిన్ డిస్పెన్సర్తో (పాంప్) చికిత్స కూడా ఉంటుంది - ఇది స్వయంచాలకంగా ఇన్సులిన్ను సబ్కటానియస్ కొవ్వుకు స్వయంచాలకంగా అందిస్తుంది. ప్రీ-ప్రోగ్రామ్ చేసిన విలువలకు అనుగుణంగా చిన్న మోతాదులలో ఇన్సులిన్ యొక్క నిరంతర, రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందించే ఏకైక పరికరం ఇన్సులిన్ పంప్.
“కృత్రిమ ప్యాంక్రియాస్” అనే పరికరాల సముదాయంపై పనులు జరుగుతున్నాయి. రక్తంలో చక్కెరను నిరంతరం కొలిచే ఒక ఉపకరణంతో ఇన్సులిన్ పంపును అనుసంధానించేటప్పుడు (స్థిరంగా ధరించే గ్లూకోమీటర్ వంటివి), గ్లూకోమీటర్ ద్వారా పంపుకు ప్రసారం చేసే రక్తంలో చక్కెర స్థాయికి సంబంధించిన డేటాకు అనుగుణంగా ఇన్సులిన్ ఇవ్వబడుతుంది. అందువల్ల, “కృత్రిమ ప్యాంక్రియాస్” నిజమైన ప్యాంక్రియాస్ యొక్క పనిని సాధ్యమైనంత ఖచ్చితంగా అనుకరిస్తుంది, ఇది డయాబెటిస్కు చాలా శారీరక పరిహారాన్ని అందిస్తుంది.
టైప్ 1 డయాబెటిస్ కోసం ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ.
ఇన్సులిన్ యొక్క తరచూ పరిపాలనకు అనుకూలమైన అట్రామాటిక్ ఇంజెక్షన్ సూదులతో ప్రత్యేకమైన, ఇన్సులిన్ పెన్నులు అని పిలవబడే సీరియల్ ఉత్పత్తి ప్రారంభంతో, ఇన్సులిన్ (ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ) యొక్క తరచుగా పరిపాలన యొక్క నియమావళి డయాబెటిస్ ఉన్న చాలా మంది రోగులకు మరింత ఆకర్షణీయంగా మారింది.
టైప్ 1 డయాబెటిస్ యొక్క ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ యొక్క సూత్రం ఏమిటంటే, ఇంటర్మీడియట్ ఇన్సులిన్ యొక్క ఉదయం మరియు సాయంత్రం ఇంజెక్షన్ల సహాయంతో, భోజనం మరియు రాత్రి సమయంలో, మరియు ప్రధాన భోజనానికి 30 నిమిషాల ముందు (3-4) ఇన్సులినిమియా యొక్క ఒక నిర్దిష్ట నేపథ్యం (బేసల్) స్థాయి సృష్టించబడుతుంది. రోజుకు సార్లు) సాధారణ ఇన్సులిన్ యొక్క తగినంత ఆహార మోతాదు ఇవ్వబడుతుంది. ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ యొక్క నియమావళి నేపథ్యంలో, సాంప్రదాయకానికి భిన్నంగా, దీర్ఘకాలిక ఇన్సులిన్ యొక్క రోజువారీ మోతాదు గణనీయంగా తక్కువగా ఉంటుంది మరియు సాధారణమైనదానికంటే ఎక్కువ ఉంది.
ఇంటర్మీడియట్ ఇన్సులిన్ యొక్క 2 ఇంజెక్షన్లకు బదులుగా, మీరు సాయంత్రం వేళల్లో సింగిల్-యాక్టింగ్ లాంగ్-యాక్టింగ్ ఇన్సులిన్ను నిర్వహించవచ్చు, ఇది రాత్రిపూట మరియు భోజనం మధ్య పగటిపూట, ప్రధాన భోజనానికి ముందు సాధారణ ఇన్సులిన్ ప్రవేశపెట్టడానికి ముందు (“బేసల్ బోలస్” అనే భావన) ఇన్సులినిమియా యొక్క ప్రాథమిక స్థాయిని అందిస్తుంది.
డయాబెటిస్లో మానవ ఇన్సులిన్ వాడకానికి సూచనలు. మానవ ఇన్సులిన్ సన్నాహాలు తక్కువ రోగనిరోధక శక్తిని కలిగి ఉన్నందున, మధుమేహంతో బాధపడుతున్న గర్భిణీ స్త్రీలకు వాటిని సూచించడం లేదా విదేశీ ప్రోటీన్ల ప్రవేశానికి చాలా చురుకుగా స్పందించే పిల్లలలో తీవ్రమైన జీవక్రియ రుగ్మతలను త్వరగా భర్తీ చేయడం మంచిది. మానవ ఇన్సులిన్ నియామకం ఇతర రకాల ఇన్సులిన్కు అలెర్జీ ఉన్న రోగులకు, అలాగే ఇన్సులిన్ లిపోఆట్రోఫీ మరియు లిపోహైపెర్ట్రోఫీకి కూడా సూచించబడుతుంది.
ఇన్సులిన్ థెరపీ యొక్క సమస్యలు డయాబెటిస్ మెల్లిటస్ హైపోగ్లైసీమిక్ ప్రతిచర్యలు, ఇన్సులిన్ నిరోధకత (రోజుకు 200 యూనిట్ల కంటే ఎక్కువ ఇన్సులిన్ అవసరం), అలెర్జీలు, లిపోఆట్రోఫీ లేదా ఇన్సులిన్ యొక్క ఇంజెక్షన్ సైట్ వద్ద లిపోహైపెర్ట్రోఫీ రూపంలో వ్యక్తమవుతుంది.
లిపోహైపెర్ట్రోఫీ అదే స్థలంలో రోజువారీ ఇన్సులిన్ పరిపాలనకు కారణమవుతుంది. శరీరంలోని ఒకే భాగానికి వారానికి 1 సార్లు మించకుండా ఇన్సులిన్ ఇంజెక్ట్ చేస్తే, లిపోహైపెర్ట్రోఫీ అభివృద్ధి చెందదు. లిపోహైపెర్ట్రోఫీ చికిత్సకు సమర్థవంతమైన చికిత్సా పద్ధతి ఉనికిలో లేదు మరియు ఇది ఉచ్చారణ సౌందర్య లోపాన్ని సూచిస్తే, అది శస్త్రచికిత్స ద్వారా తొలగించబడుతుంది.
పెద్దలు మరియు పిల్లలలో టైప్ 1 డయాబెటిస్ చికిత్స ఎలా

చాలా సంవత్సరాలు విజయవంతంగా డయాబెట్స్తో పోరాడుతున్నారా?
ఇన్స్టిట్యూట్ హెడ్: “ప్రతిరోజూ తీసుకోవడం ద్వారా డయాబెటిస్ను నయం చేయడం ఎంత సులభమో మీరు ఆశ్చర్యపోతారు.
ఇది నిరూపించబడింది: మానవులలో టైప్ 1 డయాబెటిస్ దీర్ఘకాలిక వ్యాధి. లక్షణాలు అధిక రక్తంలో గ్లూకోజ్ కలిగి ఉంటాయి. సెల్యులార్ స్థాయిలో చక్కెరను పూర్తిగా సమీకరించటానికి, శరీరానికి ఇన్సులిన్ అవసరం - క్లోమం ఉత్పత్తి చేసే హార్మోన్. రోగుల బీటా కణాలు దాని అవసరాన్ని పాక్షికంగా మాత్రమే కవర్ చేస్తాయి లేదా అస్సలు ఉత్పత్తి చేయవు. మరియు డయాబెటిస్ చికిత్స కోసం, డాక్టర్ ఇన్సులిన్ థెరపీని సూచిస్తారు. ఇంజెక్షన్ ద్వారా ఇవ్వబడిన the షధం హార్మోన్ లేకపోవడాన్ని తొలగిస్తుంది మరియు గ్లూకోజ్ యొక్క విచ్ఛిన్నం మరియు శోషణను సాధారణీకరిస్తుంది.
లాంగర్లాన్స్ ద్వీపాల బీటా కణాలను నాశనం చేయడం ద్వారా వ్యాధి అభివృద్ధి రేకెత్తిస్తుంది. వారి మరణం యొక్క మొదటి దశ సాధారణంగా శరీరంలోని కార్బోహైడ్రేట్ జీవక్రియను ప్రభావితం చేయదు. కానీ ముందస్తు కాలం పునర్జన్మ అయినప్పుడు, ఈ ప్రక్రియను ఇకపై ఆపలేము. అందువల్ల, టైప్ 1 డయాబెటిస్ను ఎప్పటికీ నయం చేసే పద్ధతులు లేవు. టైప్ 1 డయాబెటిస్కు చికిత్స సరైన రక్తంలో చక్కెర స్థాయిలను నిర్వహించడం. కానీ మధుమేహాన్ని నయం చేయవచ్చా అనే దాని గురించి మాట్లాడటం ఆచరణాత్మకం కాదు.
Treatment షధ చికిత్స
టైప్ 1 డయాబెటిస్ చికిత్సకు హార్మోన్ ఇంజెక్షన్లు అంతగా లేవు ఎందుకంటే అవి చక్కెర స్థాయిలను తగ్గించడం కోసం. వ్యాధి ఎంత త్వరగా గుర్తించబడితే, ఆ వ్యక్తి మంచి అనుభూతి చెందుతాడు. అన్ని తరువాత, మొదటిసారి హార్మోన్ల ఉత్పత్తి కొంతవరకు కొనసాగుతుంది.
- నేపధ్యం - పగటిపూట హార్మోన్ల ఉత్పత్తిని భర్తీ చేస్తుంది.
- విస్తరించినది - ఆహారంతో వచ్చే కార్బోహైడ్రేట్లను భర్తీ చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
డైట్ థెరపీ
సరైన చికిత్సతో, మీరు కఠినమైన ఆహారం పాటించాల్సిన అవసరం లేదు. డయాబెటిస్ చికిత్స కోసం మందులు ఇన్కమింగ్ కార్బోహైడ్రేట్లను పూర్తిగా భర్తీ చేస్తాయి.
హార్మోన్ యొక్క మోతాదును ఎన్నుకునే దశలో, వేగంగా కార్బోహైడ్రేట్లను వదిలివేయడం మంచిది. భవిష్యత్తులో, వాటిని ఉదయం తగ్గించాలి. అదే సమయంలో, కార్బోహైడ్రేట్ ఆహారాలను తిరస్కరించడం నిషేధించబడింది: ఇది టైప్ 1 డయాబెటిస్ను నయం చేయగలదా అని ప్రభావితం చేయదు. చక్కెరలు లేకపోవడం చురుకైన కొవ్వును రేకెత్తిస్తుంది కాబట్టి రోగులకు సరైన పోషకాహారం చాలా అవసరం. అవి విడిపోయినప్పుడు, విష కీటోన్లు వికారం మరియు తీవ్రమైన తలనొప్పికి కారణమవుతాయి.
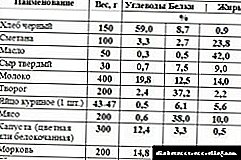
ఆహారంతో కట్టుబడి బ్రెడ్ యూనిట్లు - XE అని పిలవబడే గణన ఉంటుంది. 1 XE - 10 ... 12 గ్రా గ్లూకోజ్. పెద్దలకు, ఫార్ములా అనుకూలంగా ఉంటుంది, దీని ప్రకారం ప్రతి XE లోకి 1-2 యూనిట్ల ఇన్సులిన్ ఇంజెక్ట్ చేయబడుతుంది. పిల్లలకు, మోతాదు భిన్నంగా లెక్కించబడుతుంది. అదనంగా, సంవత్సరాలుగా, ప్రతి XE పెద్ద మొత్తంలో హార్మోన్లను కలిగి ఉంటుంది.
శారీరక శ్రమ
డయాబెటిస్ చికిత్సకు క్రీడ అవసరం. వాస్తవానికి, ఇది టైప్ 1 డయాబెటిస్ను నయం చేసే మార్గం కాదు, కానీ ఒత్తిడి రక్తంలో చక్కెరను తగ్గించడంలో సహాయపడుతుంది.
శిక్షణకు ముందు, మధ్యలో మరియు చివరిలో గ్లూకోజ్ స్థాయిలను పర్యవేక్షించడం చాలా ముఖ్యం. 5.5 mmol / L లేదా అంతకంటే తక్కువ వద్ద, శారీరక విద్య ప్రమాదకరంగా ఉంటుంది, కాబట్టి మీరు కొన్ని కార్బోహైడ్రేట్ ఉత్పత్తితో చిరుతిండిని కలిగి ఉండాలి, ఉదాహరణకు, రొట్టె లేదా పండు. చక్కెర 3.8 mmol / l కు పడిపోవడం హైపోగ్లైసీమిక్ కోమాలో పడే ప్రమాదాన్ని కలిగి ఉంటుంది, కాబట్టి తరగతులను వెంటనే ఆపాలి.
- సులభమైన పరుగు
- ఏరోబిక్స్,
- బలం వ్యాయామాల యొక్క చిన్న సెట్లు,
- మలుపులు, చతికలబడులు,
- సాగదీయడం.
కలిసి, ఈ భాగాలు టైప్ 1 డయాబెటిస్కు ఎలా చికిత్స చేయాలో ప్రోగ్రామ్ను తయారు చేస్తాయి.
ఇన్సులిన్ థెరపీ .షధాల లక్షణం
- హుమలాగ్, నోవోరాపిడ్. 15 నిమిషాల తర్వాత చెల్లుతుంది, శిఖరం 30-120 నిమిషాల తర్వాత సంభవిస్తుంది.
- హుములిన్, యాక్ట్రాపిడ్. ఇది 7-8 గంటలలోపు ముప్పై నిమిషాల్లో ప్రారంభమవుతుంది.
- హుములిన్ ఎన్పిహెచ్, ప్రొటాఫాన్ ఎన్ఎం. 1-2 గంటల తర్వాత 16-20 గంటలు చెల్లుతుంది.
- లాంటస్ మరియు లెవెమైర్. ఇది ఒక నిర్దిష్ట చర్య యొక్క గరిష్ట శిఖరాన్ని కలిగి ఉండదు, అదే సమయంలో గ్లూకోజ్ శోషణకు దోహదం చేస్తుంది.
- ట్రెసిబా ఒక c షధ వింత, ఇది రెండు రోజుల వరకు రక్తంలో పనిచేస్తుంది.
కానీ కలయిక మందులు సాధారణంగా టైప్ 1 డయాబెటిస్ చికిత్సకు ఉపయోగించబడవు. అవి దాని రెండవ రూపంలో మరియు ఇన్సులిన్ డిమాండ్ దశలో మాత్రమే అవసరం.
పిల్లలలో ఇన్సులిన్-ఆధారిత మధుమేహం చికిత్స
ఒక వ్యాధి గుర్తించినప్పుడు, పిల్లవాడు మొదట ఆసుపత్రిలో చికిత్స పొందుతాడు, తరువాత అతన్ని క్రమం తప్పకుండా గమనించాలి. పిల్లలలో డయాబెటిస్ నయం చేయగలదా? పెద్దలతో పాటు, సమతుల్య ఆహారం, శారీరక విద్య, ఇన్సులిన్ థెరపీ మరియు రోజువారీ దినచర్యలు డయాబెటిక్ ప్రక్రియలకు భర్తీ చేస్తాయి మరియు సమస్యల ప్రమాదాన్ని తగ్గిస్తాయి.
ఆహారంలో బేకరీ ఉత్పత్తులు, తృణధాన్యాలు, జంతువుల కొవ్వుల సంఖ్యను తగ్గించడం జరుగుతుంది. అల్పాహారం మరియు భోజనం కోసం పిల్లవాడు రోజుకు 5-6 సార్లు అత్యధిక కార్బోహైడ్రేట్ లోడ్ వద్ద తినాలి.
- సరళమైన, లేదా వేగంగా పనిచేసే - 20-30 నిమిషాల తర్వాత పనిచేస్తుంది, ఇంజెక్షన్ చేసిన మూడు గంటల వరకు కార్యాచరణ గమనించవచ్చు (యాక్ట్రాపిడ్ ఎన్ఎమ్, హుములిన్ రెగ్యులర్, మొదలైనవి) ఒక నియమం ప్రకారం, ఇది స్పష్టమైన భోజనానికి ముందు ప్రధాన భోజనానికి ముందు ఉంటుంది.
- చికిత్సా ప్రభావం యొక్క సగటు వ్యవధి కలిగిన మందులు. 1-3 గంటల తర్వాత చెల్లుతుంది (సెమిలెంట్, అక్ట్రాఫాన్ ఎన్ఎమ్, హుములిన్ ఎన్, మొదలైనవి)
- దీర్ఘకాలం పనిచేసే ఇన్సులిన్లు (ఇన్సులిన్-అల్ట్రాలాంగ్) గ్లూకోజ్ యొక్క శోషణను ఒకటిన్నర రోజుల వరకు ప్రోత్సహిస్తుంది.
కానీ ఈ అన్ని పాయింట్లను పాటించడం కూడా పిల్లలలో మధుమేహాన్ని నయం చేయగలదా అని ప్రభావితం చేయదు. తన జీవితాంతం అతను ఇంజెక్షన్ నియమాన్ని పాటించాల్సి ఉంటుంది.
ఇన్సులిన్ మోతాదు
- పొడిగించిన ఇన్సులిన్ యొక్క సరైన మొత్తం ఇంజెక్షన్ తర్వాత 2.5 గంటల ముందు సాధారణ చక్కెర స్థాయిలను నిర్వహిస్తుంది.
- ఒక స్పెషలిస్ట్ సిఫారసు చేసిన సమయంలో దీర్ఘకాలం పనిచేసే drug షధాన్ని రోజుకు 1-2 సార్లు నిర్వహిస్తారు.
- కార్బోహైడ్రేట్ల తీసుకోవడం భర్తీ చేయడానికి భోజనానికి ముందు సాధారణ ఇన్సులిన్ ఇవ్వబడుతుంది. కొన్ని గంటల్లో సరైన మొత్తంతో, గ్లూకోజ్ సూచిక 3 mmol / L కి పెరుగుతుంది.
- 4 గంటల తరువాత, గ్లూకోజ్ కంటెంట్ భోజనానికి ముందు ఉండాలి.
డయాబెటిస్ కోసం ఆహారం ఎలా తయారు చేస్తారు?
డయాబెటిస్ మెల్లిటస్ - తగినంత గ్లూకోజ్ను శరీరం గ్రహించలేకపోవడంపై ఆధారపడిన వ్యాధి. పోషకాహార లోపం యొక్క నేపథ్యానికి వ్యతిరేకంగా ఇటువంటి జీవక్రియ సమస్యలు చాలా తరచుగా సంభవిస్తాయి. డయాబెటిస్ కోసం ఆహారం డయాబెటిస్ ఉన్న వ్యక్తి యొక్క పరిస్థితిని మెరుగుపరుస్తుంది మరియు పోషణను సరిగ్గా ఎంచుకోవాలి. విజయవంతమైన చికిత్సకు ఇది ప్రధాన పరిస్థితి అవుతుంది.

డయాబెటిస్ చికిత్సలో ఎలా తినాలి?
మధుమేహాన్ని ఇన్సులిన్-ఆధారిత (మొదటి రకం) మరియు ఇన్సులిన్-ఆధారిత (రెండవ రకం) గా విభజించారు. వ్యాధి చికిత్సకు, దాని రూపంతో సంబంధం లేకుండా, విజయవంతం కావడానికి, పోషకాహార వ్యవస్థను జాగ్రత్తగా ఎంచుకోవడం అవసరం, దానితో జీవక్రియను సాధారణీకరించడం సాధ్యమవుతుంది. డయాబెటిక్ డైట్ ను కొన్నిసార్లు డైట్ నంబర్ 9 అని పిలుస్తారు. వైద్యుల అభిప్రాయం ప్రకారం, ఈ వ్యాధి నివారణకు వైద్య పోషణ చాలా ఉపయోగపడుతుంది మరియు చికిత్స పొందుతున్న రోగులు తక్కువ take షధాలను తీసుకోగలుగుతారు.
 డయాబెటిస్కు డైట్ థెరపీని హాజరైన వైద్యుడు అభివృద్ధి చేయాలి. ఈ సందర్భంలో, వ్యాధి యొక్క లక్షణాలు, ఉదాహరణకు, మధుమేహం యొక్క తీవ్రత మరియు రకం ఖచ్చితంగా పరిగణనలోకి తీసుకోబడతాయి. డయాబెటిస్కు ఆహారం ఒక్కొక్కటిగా తయారు చేసుకోవాలి. ఈ రోగ నిర్ధారణతో, ఆహారం తప్పనిసరిగా మార్పులేని మరియు బోరింగ్ వంటకాలతో మాత్రమే కూడి ఉండదు. దీనికి విరుద్ధంగా, అవి చాలా అధునాతనమైనవి మరియు ఆనందించేవి. కొన్ని సూత్రాలను పాటించడం మాత్రమే అవసరం, దానికి అనుగుణంగా మీరు కొత్త శక్తి వ్యవస్థకు కట్టుబడి ఉండాలి.
డయాబెటిస్కు డైట్ థెరపీని హాజరైన వైద్యుడు అభివృద్ధి చేయాలి. ఈ సందర్భంలో, వ్యాధి యొక్క లక్షణాలు, ఉదాహరణకు, మధుమేహం యొక్క తీవ్రత మరియు రకం ఖచ్చితంగా పరిగణనలోకి తీసుకోబడతాయి. డయాబెటిస్కు ఆహారం ఒక్కొక్కటిగా తయారు చేసుకోవాలి. ఈ రోగ నిర్ధారణతో, ఆహారం తప్పనిసరిగా మార్పులేని మరియు బోరింగ్ వంటకాలతో మాత్రమే కూడి ఉండదు. దీనికి విరుద్ధంగా, అవి చాలా అధునాతనమైనవి మరియు ఆనందించేవి. కొన్ని సూత్రాలను పాటించడం మాత్రమే అవసరం, దానికి అనుగుణంగా మీరు కొత్త శక్తి వ్యవస్థకు కట్టుబడి ఉండాలి.
ఉప్పు మరియు కారంగా ఉండే ఆహారాలు, వేయించిన ఆహారాలు, పొగబెట్టిన మాంసాలు, తయారుగా ఉన్న ఆహారాలు మరియు ఆల్కహాల్ ఆహారం నుండి మినహాయించబడతాయి. చక్కెర తీసుకోవడం తక్కువగా ఉండాలి. డయాబెటిస్ రూపాన్ని తీవ్రంగా పరిగణించినట్లయితే, చక్కెరను పూర్తిగా తొలగించడం మంచిది. వ్యాధి యొక్క డిగ్రీని మితమైన లేదా తేలికపాటిదిగా భావిస్తే, చక్కెర కలిగిన కొన్ని ఆహారాలు అనుమతించబడతాయి. కానీ అదే సమయంలో మీరు శరీరంలో గ్లూకోజ్ స్థాయిని నిరంతరం పర్యవేక్షించాల్సి ఉంటుంది.
అధ్యయనాల ప్రకారం, పెద్ద మొత్తంలో శరీరంలోకి ప్రవేశించే కొవ్వుల ప్రభావంతో డయాబెటిస్ స్థితి అధ్వాన్నంగా మారుతోంది. అందువల్ల, కొవ్వుల వినియోగాన్ని నియంత్రించాలి, తీపి కన్నా తక్కువ కచ్చితంగా అలాంటి ఆహారానికి మిమ్మల్ని మీరు పరిమితం చేసుకోవాలి. డయాబెటిస్కు పోషకాహారం సరిగా పంపిణీ చేయాలి. మీరు రోజుకు 5 సార్లు తినడం మంచిది: అటువంటి వ్యవస్థ రక్తంలో గ్లూకోజ్ స్థాయిపై సానుకూల ప్రభావాన్ని చూపుతుంది.
టైప్ 1 డయాబెటిస్ కోసం ఆహారం ఎలా తయారు చేయాలి?
 ఇన్సులిన్-ఆధారిత రకం యొక్క డయాబెటిస్ చికిత్సలో, ఇన్సులిన్ థెరపీ అభివృద్ధి యొక్క ఖచ్చితత్వంపై ఎక్కువ శ్రద్ధ ఉండాలి. డైటింగ్ వైద్యుడు ations షధాల యొక్క సరైన కలయికను మరియు రోగి తినే వ్యవస్థను ఎంచుకుంటాడు. ఫలితంగా, రక్తంలో గ్లూకోజ్ స్థాయిలలో హెచ్చుతగ్గులు తగ్గించబడాలి, వివిధ సమస్యల ప్రమాదం తగ్గుతుంది. ఇన్సులిన్-ఆధారిత మధుమేహం చికిత్సలో ఆహారం ముఖ్యమైన పాత్ర పోషిస్తుంది. ఈ రకమైన డయాబెటిస్ మరింత ప్రమాదకరమైనది కనుక ఇది ఒక నిపుణుడిచే సంకలనం చేయబడాలి మరియు ఇది ప్రధానంగా మందులతో చికిత్స పొందుతుంది, అనగా ఇన్సులిన్ పరిచయం.
ఇన్సులిన్-ఆధారిత రకం యొక్క డయాబెటిస్ చికిత్సలో, ఇన్సులిన్ థెరపీ అభివృద్ధి యొక్క ఖచ్చితత్వంపై ఎక్కువ శ్రద్ధ ఉండాలి. డైటింగ్ వైద్యుడు ations షధాల యొక్క సరైన కలయికను మరియు రోగి తినే వ్యవస్థను ఎంచుకుంటాడు. ఫలితంగా, రక్తంలో గ్లూకోజ్ స్థాయిలలో హెచ్చుతగ్గులు తగ్గించబడాలి, వివిధ సమస్యల ప్రమాదం తగ్గుతుంది. ఇన్సులిన్-ఆధారిత మధుమేహం చికిత్సలో ఆహారం ముఖ్యమైన పాత్ర పోషిస్తుంది. ఈ రకమైన డయాబెటిస్ మరింత ప్రమాదకరమైనది కనుక ఇది ఒక నిపుణుడిచే సంకలనం చేయబడాలి మరియు ఇది ప్రధానంగా మందులతో చికిత్స పొందుతుంది, అనగా ఇన్సులిన్ పరిచయం.
ఇన్సులిన్ మరియు తినే ఆహారం గురించి చాలా ఖచ్చితమైన అంచనాలను రూపొందించడానికి, పోషకాహార నిపుణులు "బ్రెడ్ యూనిట్" అనే షరతులతో కూడిన భావనను అభివృద్ధి చేశారు. బ్రెడ్ యూనిట్ల యొక్క దత్తత వ్యవస్థ ప్రకారం, వాటిలో ఒకటి 10-12 గ్రా కార్బోహైడ్రేట్లకు సమానం (ఇది సుమారు ఒక నారింజ లేదా రొట్టె ముక్క). 30 గ్రాముల నల్ల రొట్టె, మరియు సగటు (పరిమాణంలో) ఆపిల్, మరియు అర గ్లాసు వోట్మీల్ లేదా బుక్వీట్ ఒక రొట్టె యూనిట్కు అనుగుణంగా ఉన్నాయని తెలిస్తే, వాటిని చాలా విజయవంతంగా కలిపి పంపిణీ చేయవచ్చు.
బ్రెడ్ యూనిట్ రక్తంలో చక్కెరను 2.8 mol / l పెంచుతుంది. శరీరం దానిని గ్రహించాలంటే, రెండు యూనిట్ల ఇన్సులిన్ అవసరం. ఇన్సులిన్ స్వీకరించే డయాబెటిక్ రోగులకు, కార్బోహైడ్రేట్ల యొక్క రోజువారీ తీసుకోవడం గమనించడం చాలా ముఖ్యం, ఇది నిర్వాహక to షధానికి అనుగుణంగా ఉంటుంది.
కొలత పాటించకపోతే, రక్తంలో చక్కెర స్థాయి పెరుగుతుంది లేదా తగ్గుతుంది, హైపర్గ్లైసీమియా లేదా హైపోగ్లైసీమియా సంభవిస్తుంది.
 బ్రెడ్ యూనిట్ వంటి భావనను ప్రవేశపెట్టిన తరువాత, మధుమేహ వ్యాధిగ్రస్తుల కోసం ఒక మెనూని సృష్టించడం మరింత సౌకర్యవంతంగా మారింది, మీరు కోరుకుంటే, కార్బోహైడ్రేట్లను కలిగి ఉన్న కొన్ని ఆహారాలను ఇతరులకు సులభంగా మార్చవచ్చు.
బ్రెడ్ యూనిట్ వంటి భావనను ప్రవేశపెట్టిన తరువాత, మధుమేహ వ్యాధిగ్రస్తుల కోసం ఒక మెనూని సృష్టించడం మరింత సౌకర్యవంతంగా మారింది, మీరు కోరుకుంటే, కార్బోహైడ్రేట్లను కలిగి ఉన్న కొన్ని ఆహారాలను ఇతరులకు సులభంగా మార్చవచ్చు.
సాధారణంగా, ఒక వ్యక్తి రోజుకు 18-25 XE (బ్రెడ్ యూనిట్లు) పొందాలి. వాటిని 6 భోజనంగా విభజించడం మంచిది: విందు, భోజనం మరియు అల్పాహారం కోసం, ఒక డయాబెటిక్ - 3-5 యూనిట్లు, మధ్యాహ్నం అల్పాహారం లేదా భోజనం కోసం - 1-2 యూనిట్లు మరియు మొదలైనవి.
టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు ఒక నిపుణుడు ఒక ఆహారాన్ని సంకలనం చేస్తే, ఉత్పత్తిలో ఎంత కార్బోహైడ్రేట్ ఉందో సరిగ్గా లెక్కించడం ప్రధాన పని. అధిక బరువు లేని రోగులకు, డయాబెటిస్ ఆహారం కొన్ని ఆహారాన్ని తినటంలో ఉండదు, కానీ తినే మొత్తంలో ఉంటుంది.
కొన్ని నియమాలకు లోబడి, ఇన్సులిన్-ఆధారిత డయాబెటిస్ ఉన్న వ్యక్తి కొన్ని తేడాలు మినహా ఆరోగ్యకరమైన వ్యక్తుల మాదిరిగానే ఆహారాన్ని తినగలుగుతారు:
- ఒక భోజనం కోసం ఒక వ్యక్తి చాలా కార్బోహైడ్రేట్లను తినకూడదు. 70-90 గ్రా. సరిపోతుంది.
- ప్రతి భోజనానికి ముందు, ఇన్సులిన్ మోతాదు మరియు XE (బ్రెడ్ యూనిట్లు) మొత్తాన్ని సాధ్యమైనంత ఖచ్చితంగా లెక్కించాలి.
- ఆహారం నుండి తీపి పానీయాలను తొలగించండి: కార్బోనేటేడ్ ద్రవాలు, తీపి తయారుగా ఉన్న రసాలు, చక్కెరతో టీ.
టైప్ 2 డయాబెటిస్ డైట్
 స్థిరమైన అతిగా తినడం, es బకాయం చాలా తరచుగా రెండవ, ఇన్సులిన్-ఆధారిత రూపం యొక్క మధుమేహానికి ప్రధాన కారణాలుగా మారుతాయి. డయాబెటిస్ కోసం డైట్ థెరపీని నిర్వహించేటప్పుడు, కార్బోహైడ్రేట్ల జీవక్రియను సాధారణీకరించడం చాలా వరకు విధులు. శరీర కణాలు ఇన్సులిన్కు మరింత సున్నితంగా ఉండటానికి, డయాబెటిస్కు ఆహారం క్రమమైన శారీరక శ్రమతో కలిపి ఉండాలి.
స్థిరమైన అతిగా తినడం, es బకాయం చాలా తరచుగా రెండవ, ఇన్సులిన్-ఆధారిత రూపం యొక్క మధుమేహానికి ప్రధాన కారణాలుగా మారుతాయి. డయాబెటిస్ కోసం డైట్ థెరపీని నిర్వహించేటప్పుడు, కార్బోహైడ్రేట్ల జీవక్రియను సాధారణీకరించడం చాలా వరకు విధులు. శరీర కణాలు ఇన్సులిన్కు మరింత సున్నితంగా ఉండటానికి, డయాబెటిస్కు ఆహారం క్రమమైన శారీరక శ్రమతో కలిపి ఉండాలి.
టైప్ 2 డయాబెటిస్లో, చాలా మంది రోగులు అధిక బరువుతో ఉన్నారు. వారికి, వ్యక్తిగతంగా లింగం మరియు వయస్సు, అతని సాధారణ శారీరక శ్రమను పరిగణనలోకి తీసుకొని, పోషకాహారాన్ని వ్యక్తిగతంగా ఎన్నుకోవాలి. రెండవ రకమైన వ్యాధి విషయంలో, మధుమేహ వ్యాధిగ్రస్తుల ఆహారం బరువు తగ్గడానికి దోహదం చేయాలి. రోగులకు, సరైన క్యాలరీల సంఖ్య లెక్కించబడుతుంది. కాబట్టి, కిలోగ్రాము శరీర బరువుకు వయోజన మగ రోగులకు 25 కేలరీలు, మహిళలకు 20 కేలరీలు ఉంటాయి. ఉదాహరణకు, స్త్రీ బరువు 70 కిలోలు ఉంటే, అప్పుడు ఆమెకు కేలరీల ప్రమాణం నిర్ణయించబడుతుంది - 1400 (రోజువారీ).
ఒక వ్యక్తికి డయాబెటిస్ ఉన్నట్లు నిర్ధారణ అయినట్లయితే, అతను నిరంతరం ఆహారం తీసుకోవాలి. అందువల్ల, దీన్ని కంపైల్ చేసేటప్పుడు, మీరు డైట్ను భిన్నమైనదిగా చేయడానికి ప్రయత్నించాలి, వంటకాలు రుచికరంగా ఉండాలి. ఈ సందర్భంలో, మీరు కేలరీలు అధికంగా ఉన్న ఆహార పదార్థాల వాడకాన్ని పరిమితం చేయడానికి ప్రయత్నించాలి, ఇది రక్తంలో గ్లూకోజ్ స్థాయి పెరుగుతుంది అనేదానికి దోహదం చేస్తుంది.
ఆహారం సంఖ్య 9 ఏమిటి?
 మధుమేహ వ్యాధిగ్రస్తులకు, వివిధ పోషక వ్యవస్థలు ఉన్నాయి. ఇవి డయాబెటిస్ కోసం ఫ్రెంచ్ ఆహారం, మరియు "టేబుల్ నంబర్ 9" అని పిలువబడే ప్రసిద్ధ వ్యవస్థ, ఇది బాగా నిరూపించబడింది. ఈ ఆహారం మోడరేట్ నుండి తేలికపాటి డయాబెటిస్ కోసం ఉద్దేశించబడింది. రెండవ రకం డయాబెటిస్తో, డైట్ నంబర్ 9 ను ప్రతిరోజూ ఆహారంలో వాడవచ్చు మరియు ఎక్కువసేపు సరిపోతుంది.
మధుమేహ వ్యాధిగ్రస్తులకు, వివిధ పోషక వ్యవస్థలు ఉన్నాయి. ఇవి డయాబెటిస్ కోసం ఫ్రెంచ్ ఆహారం, మరియు "టేబుల్ నంబర్ 9" అని పిలువబడే ప్రసిద్ధ వ్యవస్థ, ఇది బాగా నిరూపించబడింది. ఈ ఆహారం మోడరేట్ నుండి తేలికపాటి డయాబెటిస్ కోసం ఉద్దేశించబడింది. రెండవ రకం డయాబెటిస్తో, డైట్ నంబర్ 9 ను ప్రతిరోజూ ఆహారంలో వాడవచ్చు మరియు ఎక్కువసేపు సరిపోతుంది.
టేబుల్ నంబర్ 9 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు ఒక ఆహారం, ఇది చిన్న శక్తి విలువను కలిగి ఉంటుంది. మాంసకృత్తులను సాధారణ మొత్తంలో తీసుకోవడం, కొవ్వులను పరిమితం చేయడం మరియు శరీరంలో కార్బోహైడ్రేట్ల తీసుకోవడం గణనీయంగా తగ్గించడం మంచిది. కొలెస్ట్రాల్, చక్కెర, ఉప్పును ఆహారం నుండి పూర్తిగా మినహాయించాలి.
డయాబెటిస్ ఫుడ్స్
రోగులకు ఈ క్రింది ఉత్పత్తులను ఆహారంలో చేర్చడానికి అనుమతి ఉంది:

కీళ్ల చికిత్స కోసం, మా పాఠకులు విజయవంతంగా డయాబ్నోట్ను ఉపయోగించారు. ఈ ఉత్పత్తి యొక్క ప్రజాదరణను చూసి, మీ దృష్టికి అందించాలని మేము నిర్ణయించుకున్నాము.
- గోధుమ రొట్టె, రై, bran కతో,
- సూప్లు (కూరగాయలు, పుట్టగొడుగుల నుండి), ఓక్రోష్కా, బీట్రూట్ సూప్, తక్కువ కొవ్వు రకాల చేపల నుండి ఉడకబెట్టిన పులుసులు,
- టమోటాలు మరియు దోసకాయలు, గుమ్మడికాయ, గుమ్మడికాయ, వంకాయ, కాల్చిన లేదా ఉడికించిన క్యాబేజీ, మరియు జున్ను,
- కోళ్లు, కుందేళ్ళు, కొవ్వు లేని గొడ్డు మాంసం, దూడ మాంసం,
- 7 రోజుల్లో 2 గుడ్లు మించకూడదు (ప్రోటీన్ మాత్రమే),
- చేపలు - కాల్చిన లేదా వండిన రూపంలో తక్కువ కొవ్వు పదార్థాలు కలిగిన రకాలు, కొద్దిగా తయారుగా ఉంటాయి (కాని నూనెలో కాదు),
- చెడిపోయిన పాలు, జున్ను, పాల ఉత్పత్తులు,
- తృణధాన్యాలు (మిల్లెట్, బుక్వీట్, బార్లీ, పెర్ల్ బార్లీ, వోట్),
- తియ్యని బెర్రీలు మరియు పండ్లు,
- సార్బిటాల్ లేదా సాచరిన్ పై ప్రత్యేక ఉత్పత్తులు,
- కార్బోహైడ్రేట్ల రోజువారీ తీసుకోవడం లో సరిపోయే మొత్తంలో బంగాళాదుంపలు,
- టీలు, కూరగాయలు, పండ్ల కషాయాలను.
డయాబెటిస్తో ఏమి తినలేము?
ఈ వ్యాధితో, కింది ఉత్పత్తులు నిషేధించబడ్డాయి:
- మాంసం ఉడకబెట్టిన పులుసులు, ఎందుకంటే అవి చాలా కొవ్వు కలిగి ఉంటాయి,
- కొవ్వు మాంసం (గొర్రె, పంది మాంసం, గూస్, బాతు పిల్లలు), సాసేజ్లు మరియు పొగబెట్టిన మాంసాలు,
- వెన్న మరియు పఫ్ పేస్ట్రీ నుండి రొట్టెలు,
- కొవ్వు చేప, కేవియర్, నూనెలో తయారుగా,
- సాల్టెడ్ చీజ్, కాటేజ్ చీజ్, క్రీమ్, వెన్న,
- పాస్తా, వైట్ రైస్, సెమోలినా,
- సాల్టెడ్ మరియు led రగాయ కూరగాయలు,
- తేదీలు, అత్తి పండ్లను, అరటిపండ్లు, ద్రాక్ష, స్ట్రాబెర్రీలు,
- చక్కెర వండిన శీతల పానీయాలు, కార్బోనేటేడ్ పానీయాలు.
ఏ ఉత్పత్తులు అనుమతించబడతాయి మరియు నిషేధించబడ్డాయి? డయాబెటిస్ ఉన్నవారికి ఇది చాలా ముఖ్యమైన సమస్య. ఇక్కడ జాబితా చేయబడిన ఉత్పత్తుల జాబితాలు అనుమతించబడినవి లేదా నిషేధించబడినవి. ఉత్పత్తుల యొక్క పూర్తి జాబితా వ్యక్తిగత పోషకాహార వ్యవస్థ అభివృద్ధిలో నిపుణుల పోషకాహార నిపుణుడు.
ఇన్సులిన్ చికిత్స రకాలు మధ్య తేడాలు
 టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ఎంపిక రోగి యొక్క శరీర లక్షణాలకు అనుగుణంగా హాజరైన ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది.
టైప్ 1 డయాబెటిస్ కోసం ఇన్సులిన్ థెరపీ యొక్క ఎంపిక రోగి యొక్క శరీర లక్షణాలకు అనుగుణంగా హాజరైన ఎండోక్రినాలజిస్ట్ చేత చేయబడుతుంది.
రోగికి అధిక బరువుతో సమస్యలు లేకపోతే, మరియు జీవితంలో అధిక మానసిక ఒత్తిళ్లు లేనట్లయితే, రోగి యొక్క శరీర బరువులో ఒక కిలోగ్రాము పరంగా రోజుకు ఒకసారి 0.5–1 యూనిట్ల చొప్పున ఇన్సులిన్ సూచించబడుతుంది.
ఈ రోజు వరకు, ఎండోక్రినాలజిస్టులు ఈ క్రింది రకాల ఇన్సులిన్ చికిత్సను అభివృద్ధి చేశారు:
- వంటి తీవ్రమైంది
- సంప్రదాయ,
- పంప్ చర్య
- బోలస్ ఆధారం.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క లక్షణాలు
 తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్సను బోలస్ ఇన్సులిన్ చికిత్స యొక్క ఆధారం అని పిలుస్తారు, ఇది పద్ధతి యొక్క అనువర్తనం యొక్క కొన్ని లక్షణాలకు లోబడి ఉంటుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్సను బోలస్ ఇన్సులిన్ చికిత్స యొక్క ఆధారం అని పిలుస్తారు, ఇది పద్ధతి యొక్క అనువర్తనం యొక్క కొన్ని లక్షణాలకు లోబడి ఉంటుంది.
తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క లక్షణం ఏమిటంటే ఇది రోగి శరీరంలో ఇన్సులిన్ యొక్క సహజ స్రావం యొక్క అనుకరణగా పనిచేస్తుంది.
టైప్ 1 డయాబెటిస్ యొక్క ఇన్సులిన్ థెరపీ అవసరమైనప్పుడు ఈ పద్ధతి ఉపయోగించబడుతుంది. ఈ రకమైన వ్యాధి చికిత్సలో ఇటువంటి చికిత్స ఉత్తమ క్లినికల్ సూచికలను ఇస్తుంది మరియు ఇది వైద్యపరంగా నిర్ధారించబడింది.
ఈ పనిని పూర్తి చేయడానికి, షరతుల యొక్క నిర్దిష్ట జాబితా అవసరం. ఈ పరిస్థితులు క్రింది విధంగా ఉన్నాయి:
- గ్లూకోజ్ వినియోగాన్ని ప్రభావితం చేయడానికి ఇన్సులిన్ రోగి యొక్క శరీరంలోకి తప్పనిసరిగా చొప్పించాలి.
- డయాబెటిస్ మెల్లిటస్ ఉన్న రోగి యొక్క క్లోమం ద్వారా ఉత్పత్తి అయ్యే ఇన్సులిన్లను శరీరంలోకి ప్రవేశపెట్టిన ఇన్సులిన్లు పూర్తిగా సమానంగా ఉండాలి.
పేర్కొన్న అవసరాలు చిన్న మరియు దీర్ఘకాలిక ఇన్సులిన్లుగా ఉపయోగించే of షధాల విభజనలో ఉండే ఇన్సులిన్ చికిత్స యొక్క విశిష్టతలను నిర్ణయిస్తాయి.
ఉదయం మరియు సాయంత్రం ఇన్సులిన్ ఇవ్వడానికి దీర్ఘకాలం పనిచేసే ఇన్సులిన్లను ఉపయోగిస్తారు. ఈ రకమైన drug షధం క్లోమం ఉత్పత్తి చేసే హార్మోన్ల ఉత్పత్తులను పూర్తిగా అనుకరిస్తుంది.
కార్బోహైడ్రేట్లు అధికంగా ఉన్న భోజనం తిన్న తర్వాత తక్కువ వ్యవధిలో ఇన్సులిన్ వాడటం సమర్థించబడుతోంది. ఈ drugs షధాలను శరీరంలోకి ప్రవేశపెట్టడానికి ఉపయోగించే మోతాదు ఆహారంలో ఉన్న బ్రెడ్ యూనిట్ల సంఖ్యపై ఆధారపడి ఉంటుంది మరియు ప్రతి రోగికి వ్యక్తిగతంగా నిర్ణయించబడుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ కోసం తీవ్రతరం చేసిన ఇన్సులిన్ థెరపీని తినడానికి ముందు గ్లైసెమియా యొక్క సాధారణ కొలతలు ఉంటాయి.
సాంప్రదాయ ఇన్సులిన్ చికిత్స యొక్క లక్షణాలు
 సాంప్రదాయ ఇన్సులిన్ చికిత్స అనేది ఒక ఇంజెక్షన్లో చిన్న మరియు దీర్ఘకాలిక చర్య ఇన్సులిన్ను కలపడం.
సాంప్రదాయ ఇన్సులిన్ చికిత్స అనేది ఒక ఇంజెక్షన్లో చిన్న మరియు దీర్ఘకాలిక చర్య ఇన్సులిన్ను కలపడం.
ఈ రకమైన చికిత్సను ఉపయోగించడం యొక్క ప్రధాన ప్రయోజనం ఏమిటంటే, ఇంజెక్షన్ల సంఖ్యను కనిష్టంగా తగ్గించడం. చాలా తరచుగా, ఈ సాంకేతికతకు అనుగుణంగా చికిత్స సమయంలో ఇంజెక్షన్ల సంఖ్య రోజుకు 1 నుండి 3 వరకు ఉంటుంది.
ఈ పద్ధతిని ఉపయోగించడం వల్ల కలిగే ప్రతికూలత క్లోమం యొక్క కార్యాచరణను పూర్తిగా అనుకరించలేకపోవడం. ఈ పద్ధతిని ఉపయోగించినప్పుడు ఒక వ్యక్తి యొక్క కార్బోహైడ్రేట్ జీవక్రియ యొక్క ఉల్లంఘనను పూర్తిగా భర్తీ చేయడం అసాధ్యం.
ఈ పద్ధతిని వర్తించే ప్రక్రియలో, రోగి రోజుకు 1-2 సూది మందులు అందుకుంటాడు. చిన్న మరియు పొడవైన ఇన్సులిన్లను శరీరంలోకి ఒకేసారి నిర్వహిస్తారు. ఎక్స్పోజర్ సగటు వ్యవధి కలిగిన ఇన్సులిన్లు ఇంజెక్ట్ చేసిన drugs షధాల మొత్తం మోతాదులో 2/3 వరకు ఉంటాయి, రోజువారీ మోతాదులో మూడింట ఒక వంతు స్వల్ప-పని ఇన్సులిన్లు.
సాంప్రదాయ రకం ఇన్సులిన్ థెరపీతో టైప్ 1 డయాబెటిస్ మెల్లిటస్ చికిత్సకు భోజనానికి ముందు గ్లైసెమియా యొక్క సాధారణ కొలత అవసరం లేదు.
పంప్ ఇన్సులిన్ థెరపీ వాడకం యొక్క లక్షణాలు
 ఇన్సులిన్ పంప్ అనేది ఒక ఎలక్ట్రానిక్ పరికరం, ఇది చిన్న లేదా అల్ట్రా-షార్ట్ చర్యను కలిగి ఉన్న ఇన్సులిన్ సన్నాహాల యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందించడానికి రూపొందించబడింది.
ఇన్సులిన్ పంప్ అనేది ఒక ఎలక్ట్రానిక్ పరికరం, ఇది చిన్న లేదా అల్ట్రా-షార్ట్ చర్యను కలిగి ఉన్న ఇన్సులిన్ సన్నాహాల యొక్క రౌండ్-ది-క్లాక్ సబ్కటానియస్ పరిపాలనను అందించడానికి రూపొందించబడింది.
ఈ రకమైన చికిత్సను ఉపయోగించినప్పుడు, drug షధాన్ని చిన్న మోతాదులలో నిర్వహిస్తారు.
ఎలక్ట్రానిక్ ఇన్సులిన్ పంప్ వ్యవస్థను వివిధ రీతుల్లో నిర్వహించవచ్చు. పంప్ యొక్క ఆపరేషన్ యొక్క ప్రధాన రీతులు క్రింది విధంగా ఉన్నాయి:
- బేసల్ రేటుతో మైక్రోడోజెస్ రూపంలో శరీరంలోకి of షధం యొక్క నిరంతర పరిపాలన.
- Bo షధాన్ని ఇంజెక్షన్ యొక్క పౌన frequency పున్యం రోగిచే ప్రోగ్రామ్ చేయబడిన బోలస్ రేటుతో శరీరంలోకి into షధాన్ని ప్రవేశపెట్టడం.
ఇన్సులిన్ పరిపాలన యొక్క మొదటి పద్ధతి విషయంలో, క్లోమంలో హార్మోన్ స్రావం యొక్క పూర్తి అనుకరణ జరుగుతుంది. Administration షధ పరిపాలన యొక్క ఈ మోడ్ సుదీర్ఘ-నటన ఇన్సులిన్లను ఉపయోగించకూడదని చేస్తుంది.
శరీరంలో ఇన్సులిన్ను ప్రవేశపెట్టే రెండవ పద్ధతిని ఉపయోగించడం తినడానికి ముందు లేదా గ్లైసెమిక్ సూచికలో పెరుగుదల ఉన్న సమయాల్లో సమర్థించబడుతోంది.
పంపును ఉపయోగించి ఇన్సులిన్ థెరపీ పథకం వేగవంతమైన కలయికను మానవ శరీరంలో ఇన్సులిన్ స్రావం యొక్క ప్రక్రియను అనుకరించటానికి అనుమతిస్తుంది, ఇది ఆరోగ్యకరమైన ప్యాంక్రియాస్ కలిగి ఉంటుంది. పంపును ఉపయోగిస్తున్నప్పుడు, ప్రతి 3 రోజులకు కాథెటర్ భర్తీ చేయాలి.
ఎలక్ట్రానిక్ పంపును ఉపయోగించడం వల్ల మానవ శరీరంలో ఇన్సులిన్ యొక్క సహజ స్రావం ప్రక్రియను అనుకరించడంలో సమస్యలను పరిష్కరించవచ్చు.
బాల్యంలో ఇన్సులిన్ థెరపీ నిర్వహిస్తోంది
 పిల్లలలో ఇన్సులిన్ చికిత్సకు ఒక వ్యక్తిగత విధానం అవసరం మరియు ఒక సాంకేతికతను ఎన్నుకునేటప్పుడు పిల్లల శరీరం యొక్క పెద్ద సంఖ్యలో కారకాలు మరియు వ్యక్తిగత లక్షణాలు అవసరం.
పిల్లలలో ఇన్సులిన్ చికిత్సకు ఒక వ్యక్తిగత విధానం అవసరం మరియు ఒక సాంకేతికతను ఎన్నుకునేటప్పుడు పిల్లల శరీరం యొక్క పెద్ద సంఖ్యలో కారకాలు మరియు వ్యక్తిగత లక్షణాలు అవసరం.
పిల్లలలో టైప్ 1 డయాబెటిస్ కోసం ఒక రకమైన ఇన్సులిన్ థెరపీని ఎన్నుకునేటప్పుడు, పిల్లల శరీరంలో ఇన్సులిన్ కలిగిన drugs షధాల యొక్క 2- మరియు 3 రెట్లు పరిపాలనకు ప్రాధాన్యత ఇవ్వబడుతుంది.
పిల్లలలో ఇన్సులిన్ చికిత్స యొక్క లక్షణం రోజుకు ఇంజెక్షన్ల సంఖ్యను తగ్గించడానికి ఇన్సులిన్ను వేరే కాల వ్యవధితో కలపడం.
12 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న పిల్లలకు, చికిత్స యొక్క తీవ్ర పద్దతిని ఉపయోగించమని సిఫార్సు చేయబడింది.
పిల్లల శరీరం యొక్క లక్షణం పెద్దవారి శరీరంతో పోలిస్తే ఇన్సులిన్కు పెరిగిన సున్నితత్వం. పిల్లవాడు తీసుకుంటున్న ఇన్సులిన్ మోతాదును క్రమంగా సర్దుబాటు చేయడానికి ఎండోక్రినాలజిస్ట్ అవసరం. పిల్లలకి మొదటి రకం డయాబెటిస్ మెల్లిటస్తో బాధపడుతుంటే, సర్దుబాటు ఇంజెక్షన్కు 1-2 యూనిట్ల పరిధిలో ఉండాలి మరియు గరిష్టంగా అనుమతించదగిన వన్-టైమ్ సర్దుబాటు పరిమితి 4 యూనిట్ల కంటే ఎక్కువ ఉండకూడదు.
సర్దుబాటు యొక్క సరైన అంచనా కోసం, శరీరంలో మార్పులను చాలా రోజులు పర్యవేక్షించడం అవసరం.
సర్దుబాట్లు చేసేటప్పుడు, పిల్లల శరీరంలో ఇన్సులిన్ యొక్క ఉదయం మరియు సాయంత్రం పరిపాలనతో సంబంధం ఉన్న మోతాదులను ఏకకాలంలో మార్చాలని ఎండోక్రినాలజిస్టులు సిఫార్సు చేయరు.
ఇన్సులిన్ చికిత్స మరియు అటువంటి చికిత్స ఫలితాలను చేపట్టడం
 డాక్టర్-ఎండోక్రినాలజిస్ట్ను సందర్శించినప్పుడు, ఇన్సులిన్తో చికిత్స ఎలా జరుగుతుందో మరియు ఇన్సులిన్ కలిగిన with షధాలతో థెరపీని ఉపయోగించి ఏ ఫలితాలను సాధించవచ్చనే దానిపై చాలా మంది రోగులు ఆందోళన చెందుతున్నారు.
డాక్టర్-ఎండోక్రినాలజిస్ట్ను సందర్శించినప్పుడు, ఇన్సులిన్తో చికిత్స ఎలా జరుగుతుందో మరియు ఇన్సులిన్ కలిగిన with షధాలతో థెరపీని ఉపయోగించి ఏ ఫలితాలను సాధించవచ్చనే దానిపై చాలా మంది రోగులు ఆందోళన చెందుతున్నారు.
ప్రతి వ్యక్తి విషయంలో, ఎండోక్రినాలజిస్ట్ చేత ఖచ్చితమైన చికిత్సా విధానం అభివృద్ధి చేయబడింది. ప్రస్తుతం, చికిత్స కోసం రోగులకు ప్రత్యేక సిరంజి పెన్నులు అభివృద్ధి చేయబడ్డాయి. తరువాతి లేనప్పుడు, మీరు చాలా సన్నని ఇన్సులిన్ సూదిని కలిగి ఉన్న ఇన్సులిన్ సిరంజిలను ఉపయోగించవచ్చు.
డయాబెటిస్ ఇన్సులిన్ ఉన్న రోగితో చికిత్స క్రింది పథకం ప్రకారం జరుగుతుంది:
- శరీరంలోకి ఇన్సులిన్ యొక్క సబ్కటానియస్ పరిపాలన చేసే ముందు, ఇంజెక్షన్ సైట్ను పిసికి కలుపుకోవాలి.
- Administration షధ పరిపాలన తర్వాత 30 నిమిషాల తరువాత తినకూడదు.
- ఒకే పరిపాలన యొక్క గరిష్ట మోతాదు 30 యూనిట్లకు మించకూడదు.
సిరంజి పెన్నుల వాడకం ప్రాధాన్యత మరియు సురక్షితం. చికిత్స సమయంలో పెన్నుల వాడకం ఈ క్రింది కారణాల వల్ల మరింత హేతుబద్ధంగా పరిగణించబడుతుంది:
- సిరంజి పెన్నులో ప్రత్యేక పదునుపెట్టే సూది ఉండటం ఇంజెక్షన్ సమయంలో నొప్పిని తగ్గిస్తుంది.
- పెన్-సిరంజి యొక్క అనుకూలమైన డిజైన్ పరికరాన్ని ఎప్పుడైనా మరియు ఎక్కడైనా, అవసరమైతే, ఇన్సులిన్ ఇంజెక్ట్ చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
- ఆధునిక సిరంజి పెన్నుల యొక్క కొన్ని నమూనాలు ఇన్సులిన్ యొక్క కుండలతో అమర్చబడి ఉంటాయి. ఇది drugs షధాల కలయిక మరియు చికిత్సా విధానంలో వివిధ రకాల చికిత్సా నియమాలను ఉపయోగించడానికి అనుమతిస్తుంది.
ఇన్సులిన్ ఇంజెక్షన్లతో డయాబెటిస్ చికిత్స నియమావళిలో ఈ క్రింది భాగాలు ఉన్నాయి:
- ఉదయం భోజనానికి ముందు, డయాబెటిస్ రోగి చిన్న లేదా పొడవైన నటన ఇన్సులిన్ ఇవ్వడం అవసరం.
- భోజన సమయానికి ముందు ఇన్సులిన్ యొక్క పరిపాలనలో స్వల్ప-నటన తయారీతో కూడిన మోతాదు ఉండాలి.
- సాయంత్రం భోజనానికి ముందు ఇంజెక్షన్లో షార్ట్ యాక్టింగ్ ఇన్సులిన్ ఉండాలి.
- పడుకునే ముందు ఇచ్చే of షధ మోతాదులో నిరంతర-విడుదల మందు ఉండాలి.
శరీరంలోకి ఇంజెక్షన్లు మానవ శరీరంలోని అనేక ప్రాంతాలలో చేయవచ్చు. దాని స్వంత ప్రాంతాలలో శోషణ రేటు.
Drug షధాన్ని పొత్తికడుపులో చర్మం కింద నిర్వహించినప్పుడు చాలా వేగంగా శోషణ జరుగుతుంది.
ఇన్సులిన్ చికిత్స యొక్క సమస్యలు
చికిత్సా చికిత్సను నిర్వహించడం, ఇతర చికిత్సల మాదిరిగానే, వ్యతిరేకతలు మాత్రమే కాకుండా, సమస్యలను కూడా కలిగి ఉంటుంది. ఇన్సులిన్ చికిత్స నుండి ఉత్పన్నమయ్యే సమస్యల యొక్క వ్యక్తీకరణలలో ఒకటి ఇంజెక్షన్ల ప్రాంతంలో అలెర్జీ ప్రతిచర్య.
అలెర్జీల యొక్క అత్యంత సాధారణ సంఘటన ఇన్సులిన్ కలిగిన మందులను ఉపయోగించినప్పుడు బలహీనమైన ఇంజెక్షన్ టెక్నాలజీతో సంబంధం కలిగి ఉంటుంది. అలెర్జీకి కారణం ఇంజెక్ట్ చేసేటప్పుడు మొద్దుబారిన లేదా మందపాటి సూదులు వాడటం, ఇన్సులిన్ పరిపాలన కోసం ఉద్దేశించినది కాదు, అదనంగా, అలెర్జీకి కారణం తప్పు ఇంజెక్షన్ ప్రాంతం మరియు కొన్ని ఇతర కారకాలు కావచ్చు.
ఇన్సులిన్ చికిత్స యొక్క మరొక సమస్య రోగి యొక్క రక్తంలో చక్కెర తగ్గడం మరియు శరీరంలో హైపోగ్లైసీమియా అభివృద్ధి. హైపోగ్లైసీమియా యొక్క స్థితి మానవ శరీరానికి రోగలక్షణమైనది.
హైపోగ్లైసీమియా సంభవించడం ఇన్సులిన్ మోతాదు లేదా సుదీర్ఘ ఉపవాసాల ఎంపికలో ఉల్లంఘనల ద్వారా ప్రేరేపించబడుతుంది. ఒక వ్యక్తి అధిక మానసిక భారం కలిగి ఉండటం వల్ల తరచుగా గ్లైసెమియా వస్తుంది.
ఇన్సులిన్ థెరపీకి మరో లక్షణం లిపోడిస్ట్రోఫీ, దీనికి ప్రధాన సంకేతం ఇంజెక్షన్ ప్రాంతంలో సబ్కటానియస్ కొవ్వు అదృశ్యం. ఈ సమస్య యొక్క అభివృద్ధిని నివారించడానికి, ఇంజెక్షన్ ప్రాంతాన్ని మార్చాలి.
ఈ వ్యాసంలోని వీడియోలో, సిరంజి పెన్ను ఉపయోగించి ఇన్సులిన్ ఇచ్చే విధానం స్పష్టంగా చూపబడింది.
పీడియాట్రిక్ ప్రాక్టీస్లో ఇన్సులిన్ వాడతారు
ఆధునిక ఇన్సులిన్ సన్నాహాలు, మూలాన్ని బట్టి రెండు సమూహాలుగా విభజించబడ్డాయి - జంతువులు మరియు మానవ (సెమీ సింథటిక్ మరియు బయోసింథటిక్ ఇన్సులిన్లు). 80 సంవత్సరాలుగా, గొడ్డు మాంసం మరియు పంది మాంసం ఇన్సులిన్లను డయాబెటిస్ చికిత్సకు ఉపయోగిస్తున్నారు, ఇవి మానవుడి నుండి కూర్పులో వరుసగా మూడు మరియు ఒక అమైనో ఆమ్లం ద్వారా విభిన్నంగా ఉంటాయి. అంతేకాక, రోగనిరోధక శక్తి గరిష్టంగా గొడ్డు మాంసం ఇన్సులిన్లో, కనిష్టంగా, సహజంగా, మానవులలో వ్యక్తమవుతుంది. మానవ ఇన్సులిన్లు గత రెండు దశాబ్దాలుగా ఉపయోగించబడుతున్నాయి మరియు మధుమేహ రోగుల చికిత్సలో అక్షరాలా విప్లవాత్మకమైనవి.
సెమిసింథటిక్ పద్ధతి ద్వారా మానవ ఇన్సులిన్ అందుకున్న తరువాత, పోర్సిన్ ఇన్సులిన్ బి-చైన్ యొక్క 30 వ స్థానంలో ఉన్న అలనైన్ అమైనో ఆమ్లం త్రెయోనిన్తో భర్తీ చేయబడుతుంది, ఇది మానవ ఇన్సులిన్లో ఈ స్థితిలో ఉంది. సెమీ-సింథటిక్ ఇన్సులిన్ పోర్సిన్ ఇన్సులిన్లో ఉన్న సోమాటోస్టాటిన్, గ్లూకాగాన్, ప్యాంక్రియాటిక్ పాలీపెప్టైడ్స్ యొక్క చిన్న మొత్తంలో మలినాలను కలిగి ఉంటుంది, ఇది ఈ రకమైన మానవ ఇన్సులిన్ ఉత్పత్తికి ఒక ఉపరితలం. బయోసింథటిక్ ఇన్సులిన్ ఈ మలినాలను కలిగి ఉండదు మరియు తక్కువ రోగనిరోధక శక్తిని కలిగి ఉంటుంది. దీనిని కణంగా చేసినప్పుడు, బేకర్ యొక్క ఈస్ట్ లేదా E.coli మానవ ఇన్సులిన్ జన్యువును కలిగి ఉన్న పున omb సంయోగ DNA జన్యు ఇంజనీరింగ్ ద్వారా ప్రవేశపెట్టబడింది. ఫలితంగా, ఈస్ట్ లేదా బ్యాక్టీరియా మానవ ఇన్సులిన్ను సంశ్లేషణ చేయడం ప్రారంభిస్తుంది. మానవ జన్యు ఇంజనీరింగ్ ఇన్సులిన్లు మరింత ప్రగతిశీల రూపం మరియు చికిత్సా పద్ధతిని ఎన్నుకునేటప్పుడు మొదటి-శ్రేణి మందులుగా పరిగణించాలి. రష్యాలో, ఇటీవలి సంవత్సరాలలో, పిల్లలు మరియు కౌమారదశలో వాడటానికి మానవ జన్యుపరంగా ఇంజనీరింగ్ ఇన్సులిన్లు మాత్రమే సిఫార్సు చేయబడ్డాయి.
ఆధునిక జన్యుపరంగా ఇంజనీరింగ్ ఇన్సులిన్లు చర్య వ్యవధిలో మారుతూ ఉంటాయి:
- అల్ట్రా షార్ట్-యాక్టింగ్ ఇన్సులిన్స్,
- స్వల్ప-నటన ఇన్సులిన్లు ("చిన్న" ఇన్సులిన్),
- మధ్యస్థ-కాల ఇన్సులిన్లు ("పొడిగించిన" ఇన్సులిన్),
- మిశ్రమ ఇన్సులిన్లు.
వారి ఫార్మకోకైనటిక్ లక్షణాలు ప్రదర్శించబడతాయి పట్టిక 1.
గత దశాబ్దం ఇన్సులిన్ చికిత్సలో కొత్త శకాన్ని తెరిచింది: మేము కొత్త ఫార్మాకోకైనటిక్ లక్షణాలతో మానవ ఇన్సులిన్ యొక్క అనలాగ్లను పొందడం గురించి మాట్లాడుతున్నాము. వీటిలో అల్ట్రా-షార్ట్-యాక్టింగ్ ఇన్సులిన్స్ (హుమలాగ్ మరియు నోవోరాపిడ్) మరియు మానవ ఇన్సులిన్ (డిటెమిర్ మరియు లాంటస్) యొక్క విస్తరించిన పీక్ లెస్ అనలాగ్లు ఉన్నాయి.
బాల్యం మరియు కౌమారదశలో డయాబెటిస్ చికిత్సలో ఒక ప్రత్యేక స్థానం అల్ట్రా-షార్ట్-యాక్టింగ్ ఇన్సులిన్లు - హుమలాగ్ మరియు నోవోరాపిడ్. ఇన్సులిన్ అణువుల యొక్క స్వీయ-అనుబంధ ప్రక్రియలకు బాధ్యత వహించే అమైనో ఆమ్లాలను భర్తీ చేయడం ద్వారా పీక్ లెస్ ఇన్సులిన్ అనలాగ్లను పొందవచ్చు, ఇది సబ్కటానియస్ డిపో నుండి వాటి శోషణ వేగవంతం అవుతుంది. కాబట్టి, బి గొలుసు, నోవోపాపిడ్లోని 28 మరియు 29 వ స్థానాల్లో అమైనో ఆమ్లాల ప్రోలిన్ మరియు లైసిన్ యొక్క స్థానాన్ని పరస్పరం మార్చడం ద్వారా హ్యూమలాగ్ పొందబడింది - అదే 28 వ స్థానంలో ఉన్న అమైనో ఆమ్ల ప్రోలిన్ను ఆస్పరాజైన్తో భర్తీ చేయడం ద్వారా. ఇది ఇన్సులిన్ యొక్క జీవసంబంధ కార్యకలాపాలను మార్చలేదు, కానీ దాని ఫార్మకోకైనటిక్ లక్షణాలలో ప్రయోజనకరమైన మార్పుకు దారితీసింది. సబ్కటానియస్ పరిపాలనతో, హుమలాగ్ మరియు నోవోరాపిడ్ వేగవంతమైన ఆరంభం మరియు గరిష్ట చర్యను కలిగి ఉంటాయి, ఇది పోషకాహార అనంతర హైపర్గ్లైసీమియా స్థాయికి సమాంతరంగా ఉంటుంది మరియు తక్కువ వ్యవధిని కలిగి ఉంటుంది, ఇది భోజనానికి ముందు వెంటనే ఈ drugs షధాలను ఇవ్వడం సాధ్యపడుతుంది, (కావాలనుకుంటే) తరచుగా అల్పాహారాలను తప్పిస్తుంది. మానవ ఇన్సులిన్ల యొక్క అనలాగ్లను ఉపయోగించినప్పుడు, కార్బోహైడ్రేట్ జీవక్రియకు పరిహారం ఇచ్చే అవకాశాలు పెరుగుతాయి, ఇది గ్లైకేటెడ్ హిమోగ్లోబిన్ తగ్గుదలలో ప్రతిబింబిస్తుంది మరియు తీవ్రమైన హైపోగ్లైసీమియా యొక్క ఫ్రీక్వెన్సీ తగ్గుతుంది.
ఇన్సులిన్ థెరపీ రంగంలో తాజా విజయం ఇన్సులిన్ లాంటస్ యొక్క క్లినికల్ ప్రాక్టీస్లో ప్రవేశపెట్టడం, ఇది మానవ ఇన్సులిన్ 24-గంటల చర్య యొక్క మొదటి పీక్ లెస్ అనలాగ్. A గొలుసు యొక్క 21 వ స్థానంలో అమైనో ఆమ్లం ఆస్పరాజైన్ను గ్లైసిన్తో భర్తీ చేయడం ద్వారా మరియు B గొలుసులోని టెర్మినల్ అమైనో ఆమ్లానికి అర్జినిన్ యొక్క రెండు అమైనో ఆమ్లాలను జోడించడం ద్వారా పొందవచ్చు. ఫలితం సబ్కటానియస్ కొవ్వులోకి ప్రవేశించిన తరువాత ఇన్సులిన్ ద్రావణం యొక్క పిహెచ్లో మార్పు 4.0 నుండి 7.4 వరకు ఉంది, ఇది మైక్రోప్రెసిపిటేట్ ఏర్పడటానికి కారణమవుతుంది, ఇది ఇన్సులిన్ శోషణ రేటును తగ్గిస్తుంది మరియు 24 గంటలు దాని స్థిరమైన మరియు స్థిరమైన రక్త స్థాయిని నిర్ధారిస్తుంది.
లాంటస్ రోజులో ఏ సమయంలోనైనా నిర్వహించవచ్చు, కౌమారదశలో ఇది సాయంత్రం మంచిది. దీని ప్రారంభ మోతాదు దీర్ఘకాలిక ఇన్సులిన్ యొక్క రోజువారీ మోతాదులో 80%. రక్తంలో చక్కెర ఉపవాసం ప్రకారం మరియు రాత్రి సమయంలో మరింత మోతాదు టైట్రేషన్ చేస్తారు. అల్పాహారం తర్వాత గ్లైసెమియా స్థాయి, మధ్యాహ్నం మరియు సాయంత్రం గంటలలో, చిన్న లేదా అల్ట్రాషార్ట్ చర్య యొక్క ఇన్సులిన్ ద్వారా నియంత్రించబడుతుంది. లాంటస్ నియామకం "ఉదయపు డాన్" దృగ్విషయంతో చాలా మంది కౌమారదశలో తెల్లవారుజామున చిన్న ఇన్సులిన్ యొక్క అదనపు ఇంజెక్షన్లను నివారిస్తుంది, ఉదయం గ్లైసెమియాలో గణనీయమైన తగ్గుదలకు కారణమవుతుంది మరియు చాలా మంది రోగులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క సామర్థ్యాన్ని తగ్గిస్తుంది.
డిటెమిర్ ఇన్సులిన్ కూడా దీర్ఘకాలిక చర్య యొక్క శిఖరం కాని అనలాగ్, దీని యొక్క దీర్ఘకాలిక ప్రభావం 14 కొవ్వు ఆమ్ల అవశేషాల గొలుసును B- గొలుసు యొక్క 29 వ స్థానానికి జతచేయడం ద్వారా సాధించబడింది. డిటెమిర్ రోజుకు రెండుసార్లు నిర్వహించబడుతుంది.
మిశ్రమ ఇన్సులిన్ల కూర్పులో మీడియం వ్యవధి యొక్క ఇన్సులిన్ మరియు వివిధ నిష్పత్తిలో చిన్న చర్య ఉంటుంది - 90 నుండి 10 నుండి 50 నుండి 50 వరకు. మిశ్రమ ఇన్సులిన్లు మరింత సౌకర్యవంతంగా ఉంటాయి ఎందుకంటే వాటి ఉపయోగం సిరంజి పెన్నులను ఉపయోగించి చేసే ఇంజెక్షన్ల సంఖ్యను తగ్గిస్తుంది. అయినప్పటికీ, పిల్లల అభ్యాసంలో, గ్లైసెమిక్ సూచికలను బట్టి చాలా మంది రోగులు చిన్న ఇన్సులిన్ మోతాదును చాలా తరచుగా మార్చాల్సిన అవసరానికి సంబంధించి వారు విస్తృత అనువర్తనాన్ని కనుగొనలేదు. అయినప్పటికీ, మిశ్రమ ఇన్సులిన్ సహాయంతో డయాబెటిస్ మెల్లిటస్ (ముఖ్యంగా వ్యాధి యొక్క ప్రారంభ సంవత్సరాల్లో) యొక్క స్థిరమైన కోర్సుతో, మంచి పరిహారం పొందవచ్చు.
ఇన్సులిన్ థెరపీ నియమాలు
ఇన్సులిన్ చికిత్స యొక్క నియమావళిపై ప్రస్తుతం ఉన్న సాధారణ సిఫార్సులు ఒక వ్యక్తి నియమావళి అభివృద్ధికి మాత్రమే ఆధారం, ఇది ప్రతి పిల్లల శారీరక అవసరాలు మరియు ప్రస్తుత జీవనశైలిని పరిగణనలోకి తీసుకోవాలి.
ప్రతి ప్రధాన భోజనానికి ముందు చిన్న ఇన్సులిన్ మరియు రోజుకు ఒకటి నుండి మూడు సార్లు ఇన్సులిన్ ఇవ్వడం (మూర్తి 2 చూడండి), ఇది తీవ్రతరం చేయబడిన (లేదా బేస్లైన్-బోలస్) నియమావళి. చాలా తరచుగా, సుదీర్ఘమైన ఇన్సులిన్ రెండుసార్లు ఇవ్వబడుతుంది - సాయంత్రం మరియు ఉదయం గంటలలో. అదే సమయంలో, దీర్ఘకాలిక ఇన్సులిన్ సహాయంతో బేసల్ స్రావాన్ని అనుకరించడానికి మరియు స్వల్ప-నటన ఇన్సులిన్ సహాయంతో తపాలా స్రావం చేయడానికి ప్రయత్నాలు జరుగుతాయి.
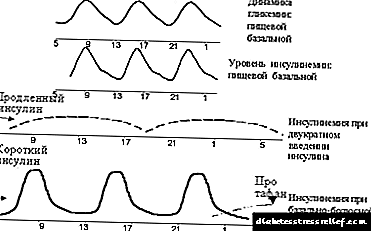 |
| మూర్తి 2. ఇన్సులిన్ థెరపీ యొక్క ప్రాథమిక-బోలస్ సూత్రానికి గ్రాఫికల్ హేతుబద్ధత. |
దీర్ఘకాలిక ఇన్సులిన్ యొక్క మూడవ ఇంజెక్షన్ పరిచయం బేసల్ ఇన్సులిన్ థెరపీ యొక్క ఆప్టిమైజేషన్ అంటారు. మూడవ ఇంజెక్షన్ యొక్క అవసరం మరియు సమయం యొక్క ప్రశ్న గ్లైసెమిక్ ప్రొఫైల్ ఆధారంగా నిర్ణయించబడుతుంది. భోజనం తర్వాత 1.5-2 గంటల తర్వాత గ్లైసెమియా విందు ముందు దాని సాధారణ రేటుతో పెరిగితే, భోజనానికి ముందు పొడిగించిన ఇన్సులిన్ యొక్క అదనపు ఇంజెక్షన్ ఇవ్వబడుతుంది (గణాంకాలు 3, 4 చూడండి). నియమం ప్రకారం, ఈ పరిస్థితి ఆలస్యంగా (19.00-20.00 వద్ద) విందులో తలెత్తుతుంది. ప్రారంభ విందుతో (18.00 గంటలకు) మరియు నిద్రవేళకు ముందు దీర్ఘకాలిక ఇన్సులిన్ యొక్క రెండవ ఇంజెక్షన్ ప్రవేశపెట్టడంతో, హైపర్గ్లైసీమియా తరచుగా 23.00 వద్ద గమనించవచ్చు. ఈ పరిస్థితిలో, రాత్రి భోజనానికి ముందు పొడిగించిన ఇన్సులిన్ యొక్క అదనపు ఇంజెక్షన్ను నియమించడం ద్వారా మంచి ప్రభావం లభిస్తుంది.
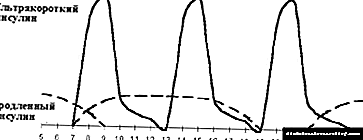 |
| మూర్తి 3. తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స. |
ఈ పథకం ఆరోగ్యకరమైన వ్యక్తులలో ఇన్సులిన్ యొక్క శారీరక స్రావాన్ని చేరుకోవడానికి కొంతవరకు అనుమతిస్తుంది. అదనంగా, ఇది డయాబెటిస్ ఉన్న రోగి యొక్క జీవన విధానాన్ని మరియు పోషణను విస్తరించడానికి వీలు కల్పిస్తుంది. దీని మానసిక ప్రతికూలత ఏమిటంటే తరచుగా ఇంజెక్షన్లు మరియు తరచుగా గ్లైసెమిక్ నియంత్రణ అవసరం, అయితే, ఆధునిక సాంకేతిక పురోగతికి (ప్రస్తుత సమయంలో ఇది సమం చేయబడుతోంది (అట్రామాటిక్ సూదులతో సౌకర్యవంతమైన సిరంజి పెన్నులు మరియు నొప్పిలేకుండా వేలు కొట్టడం కోసం ఆటోమేటిక్ పరికరాలతో గ్లూకోమీటర్లు). హైపోగ్లైసీమిక్ ప్రతిచర్యల యొక్క ఎపిసోడ్ల పెరుగుదల, కొన్నిసార్లు తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్సపై నిందలు వేయబడతాయి, నార్మోగ్లైసీమియాను సాధించాలనే వైద్యుల కోరిక ఫలితంగా ఉపయోగించిన పథకం యొక్క పరిణామం అంతగా ఉండదు. ఈ సమస్యను పరిష్కరించేటప్పుడు, మీరు ఎల్లప్పుడూ రాజీపడాలి, తరచుగా హైపోగ్లైసీమిక్ ప్రతిచర్యలకు కారణం కాని గ్లైసెమియా యొక్క కనీస స్థాయిని నిర్వహించడానికి ప్రయత్నిస్తారు. ప్రతి బిడ్డకు ఈ స్థాయి గ్లైసెమియా చాలా వ్యక్తిగతమైనది.
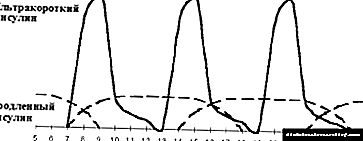 |
| మూర్తి 4. తీవ్రతరం చేసిన ఇన్సులిన్ చికిత్స యొక్క ఆప్టిమైజేషన్. |
జీవితంలో మొదటి రెండు సంవత్సరాల పిల్లలలో, తీవ్రతరం చేసిన పథకం తక్కువ తరచుగా ఉపయోగించబడుతుంది.
ఇన్సులిన్ చికిత్స యొక్క సాంప్రదాయిక పథకం అల్పాహారం మరియు రాత్రి భోజనానికి ముందు - రోజుకు రెండుసార్లు చిన్న మరియు దీర్ఘకాలిక చర్య యొక్క ఇన్సులిన్ పరిచయం. వ్యాధి యొక్క మొదటి ఒకటి నుండి రెండు సంవత్సరాలలో చాలా మంది పిల్లలలో దీని ఉపయోగం సాధ్యమవుతుంది, అరుదుగా డయాబెటిస్ మెల్లిటస్ ఎక్కువ కాలం ఉంటుంది (మూర్తి 5 చూడండి).
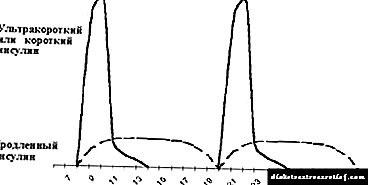 |
| మూర్తి 5. సాంప్రదాయ ఇన్సులిన్ థెరపీ నియమావళి. |
చిన్న ఇన్సులిన్ యొక్క చిన్న మోతాదు భోజనానికి ముందు నిర్వహించబడితే, అల్పాహారానికి ముందు పొడిగించిన ఇన్సులిన్ మోతాదును పెంచడం మరియు పోషకాహారంలో ఒక చిన్న పున ist పంపిణీ (భోజనం నుండి భోజనానికి ఒకటి లేదా రెండు బ్రెడ్ యూనిట్లను బదిలీ చేయడం) ద్వారా కొంతకాలం కృత్రిమంగా పొడిగించవచ్చు.
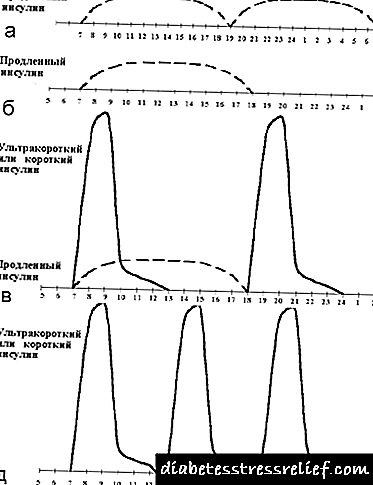 |
| మూర్తి 6. అసాధారణమైన ఇన్సులిన్ థెరపీ నియమాలు. |
అదనంగా, అసాధారణమైన పథకాలు చాలా ఉన్నాయి (మూర్తి 6 చూడండి):
- ఉదయం మరియు సాయంత్రం సుదీర్ఘ ఇన్సులిన్ మాత్రమే,
- ఒక సుదీర్ఘ ఇన్సులిన్ ఉదయం మాత్రమే,
- ఉదయం మరియు పొట్టి ఇన్సులిన్ మరియు సాయంత్రం చిన్న ఇన్సులిన్ మాత్రమే,
- అల్పాహారం, భోజనం మరియు విందు మొదలైన వాటికి ముందు చిన్న ఇన్సులిన్ మాత్రమే.
ఈ పథకాలు కొన్నిసార్లు డయాబెటిస్ మెల్లిటస్ యొక్క తక్కువ వ్యవధిలో రోగులలో β- సెల్ ఫంక్షన్ యొక్క పాక్షిక సంరక్షణతో ఉపయోగించబడతాయి.
ఏదేమైనా, ఇన్సులిన్ థెరపీ నియమావళి యొక్క ఎంపిక వైద్యుడు లేదా రోగి యొక్క కుటుంబం యొక్క కోరికతో నిర్ణయించబడదు, కార్బోహైడ్రేట్ జీవక్రియకు పరిహారం అందించే ఇన్సులిన్ పరిపాలన యొక్క సరైన ప్రొఫైల్ ద్వారా.
ఇన్సులిన్ మోతాదు
బాల్యంలో, 1 కిలోల బరువుకు లెక్కించిన ఇన్సులిన్ అవసరం తరచుగా పెద్దవారి కంటే ఎక్కువగా ఉంటుంది, ఇది స్వయం ప్రతిరక్షక ప్రక్రియల యొక్క అధిక వేగం, అలాగే పిల్లల చురుకైన పెరుగుదల మరియు యుక్తవయస్సులో అధిక స్థాయి కాంట్రా-హార్మోన్ల హార్మోన్ల కారణంగా ఉంటుంది.వ్యాధి వయస్సు మరియు వ్యవధిని బట్టి ఇన్సులిన్ మోతాదు మారుతుంది.
వ్యాధి ప్రారంభమైన మొదటి ఒకటి నుండి రెండు సంవత్సరాలలో, ఇన్సులిన్ అవసరం 0.5-0.6 U / kg శరీర బరువు. మొదటి నెలల్లో 40-50% వ్యాధి యొక్క పాక్షిక ఉపశమనం ఉంది, కార్బోహైడ్రేట్ జీవక్రియకు పరిహారం సాధించిన తరువాత, ఇన్సులిన్ అవసరం కనీసం 0.1-0.2 U / kg కి తగ్గుతుంది, మరియు కొంతమంది పిల్లలలో ఆహారం అనుసరించేటప్పుడు ఇన్సులిన్ పూర్తిగా రద్దు చేయబడినప్పటికీ నార్మోగ్లైసీమియాను నిర్వహించడానికి నిర్వహించండి. (ఉపశమనం యొక్క ఆరంభం మధుమేహం నిర్ధారణ అయిన వెంటనే మరియు ఇన్సులిన్ చికిత్స ప్రారంభించబడితే, నిర్వహించబడే ఇన్సులిన్ యొక్క అధిక నాణ్యత మరియు కార్బోహైడ్రేట్ జీవక్రియకు మంచి పరిహారం లభిస్తుంది.)
మధుమేహం వచ్చిన ఐదు సంవత్సరాల తరువాత, చాలా మంది రోగులలో β- కణాలు పనిచేయడం పూర్తిగా ఆగిపోతుంది. ఈ సందర్భంలో, ఇన్సులిన్ అవసరం సాధారణంగా 1 U / kg బరువుకు పెరుగుతుంది. యుక్తవయస్సులో, ఇది మరింత పెరుగుతుంది, చాలా మంది కౌమారదశలో 1.5, కొన్నిసార్లు 2 యూనిట్లు / కిలోలు. తదనంతరం, ఇన్సులిన్ మోతాదు సగటున 1 U / kg కి తగ్గించబడుతుంది. డయాబెటిస్ మెల్లిటస్ యొక్క దీర్ఘకాలిక డీకంపెన్సేషన్ తరువాత, ఇన్సులిన్ అవసరం 2-2.5, కొన్నిసార్లు 3 IU / kg, తరువాత మోతాదు తగ్గింపు, కొన్ని సందర్భాల్లో ప్రారంభ వరకు ఉంటుంది.
దీర్ఘకాలిక మరియు చిన్న ఇన్సులిన్ మార్పుల నిష్పత్తి: జీవితంలో మొదటి సంవత్సరపు పిల్లలలో దీర్ఘకాలిక ఇన్సులిన్ ప్రాబల్యం నుండి కౌమారదశలో చిన్న ఇన్సులిన్ ప్రాబల్యం వరకు (చూడండి పట్టిక 2).
పెద్దలలో మాదిరిగా, పిల్లలకు భోజనం మరియు విందు కంటే ఉదయం బ్రెడ్ యూనిట్కు ఇంకొక ఇన్సులిన్ అవసరం.
ఇవి సాధారణ నమూనాలు మాత్రమే అని నొక్కి చెప్పాలి, ప్రతి పిల్లలకి ఇన్సులిన్ అవసరం మరియు వేర్వేరు వ్యవధుల ఇన్సులిన్ల నిష్పత్తి వారి స్వంత వ్యక్తిగత లక్షణాలను కలిగి ఉంటాయి.
ఇన్సులిన్ థెరపీ యొక్క సమస్యలు
- రక్తంలో గ్లైసెమియా వల్ల కలిగే పరిస్థితి హైపోగ్లైసీమియా. హైపోగ్లైసీమిక్ పరిస్థితుల యొక్క అత్యంత సాధారణ కారణాలు: ఇన్సులిన్ అధిక మోతాదు, అధిక శారీరక శ్రమ, దాటవేయడం లేదా తగినంత ఆహారం తీసుకోవడం, మద్యపానం. ఇన్సులిన్ మోతాదును ఎన్నుకునేటప్పుడు, నార్మోగ్లైసీమియాకు దగ్గరగా కార్బోహైడ్రేట్ జీవక్రియను సాధించాలనే కోరిక మరియు హైపోగ్లైసీమిక్ ప్రతిచర్యల ప్రమాదం మధ్య రాజీపడాలి.
- ఇన్సులిన్ యొక్క దీర్ఘకాలిక అధిక మోతాదు (సోమోగి సిండ్రోమ్). అధిక ఇన్సులిన్ మరియు హైపోగ్లైసీమియా కాంట్రాన్సులర్ హార్మోన్ల స్రావాన్ని ప్రేరేపిస్తాయి, ఇవి పోస్ట్హైపోగ్లైసీమిక్ హైపర్గ్లైసీమియాకు కారణమవుతాయి. తరువాతి హైపర్గ్లైసీమియా (సాధారణంగా 16 mmol / l పైన) మరియు దీర్ఘకాలిక ఇన్సులిన్ నిరోధకత కలిగి ఉంటుంది, ఇది చాలా గంటల నుండి రెండు రోజుల వరకు ఉంటుంది.
- ఇన్సులిన్కు అలెర్జీ. ఇన్సులిన్ (చర్మం వాపు, హైపెరెమియా, గట్టిపడటం, దురద, ఇంజెక్షన్ సైట్ వద్ద కొన్నిసార్లు నొప్పి) మరియు సాధారణీకరించిన అలెర్జీలు (అలెర్జీ స్కిన్ రాష్, వాస్కులర్ ఎడెమా మరియు బ్రోంకోస్పాస్మ్, అక్యూట్ అనాఫిలాక్టిక్ షాక్) లకు స్థానిక అలెర్జీ ప్రతిచర్యల మధ్య తేడాను గుర్తించండి. ఇటీవలి సంవత్సరాలలో, మెరుగైన ఇన్సులిన్ నాణ్యతతో, ఈ drugs షధాలకు అలెర్జీలు చాలా అరుదు.
- క్రొవ్వు కృశించుట దాని అట్రోఫీ (అట్రోఫిక్ రూపం) లేదా హైపర్ట్రోఫీ (హైపర్ట్రోఫిక్ రూపం) రూపంలో ఇన్సులిన్ యొక్క ఇంజెక్షన్ సైట్ వద్ద సబ్కటానియస్ కొవ్వులో మార్పు అని పిలుస్తారు. క్లినికల్ ప్రాక్టీస్లో మానవ ఇన్సులిన్ ప్రవేశపెట్టడంతో, లిపోడిస్ట్రోఫీ సంభవం గణనీయంగా తగ్గింది.
రష్యాలో ఇన్సులిన్ చికిత్సను మెరుగుపరిచే అవకాశాలు
మానవ ఇన్సులిన్ యొక్క అనలాగ్ల పరిచయం పరిహారం సాధించే అవకాశాలను విస్తరిస్తుంది, డయాబెటిస్ ఉన్న పిల్లలలో మరియు కౌమారదశలో వ్యాధి యొక్క కోర్సును మెరుగుపరుస్తుంది.
విదేశాలలో చాలా సంవత్సరాలుగా ఉపయోగించిన ఇన్సులిన్ పంపులు నేడు దేశీయ మార్కెట్లో కనిపించాయి, అయితే వాటి ధర అధికంగా ఉండటం వల్ల పరిమితం.
ప్రస్తుతం, ఇన్సులిన్ యొక్క పీల్చే రకాల వాడకం యొక్క ప్రభావం మరియు భద్రతపై విదేశాలలో అధ్యయనాలు జరుగుతున్నాయి, ఇవి భోజనానికి ముందు చిన్న ఇన్సులిన్ యొక్క స్థిరమైన పరిపాలనను తిరస్కరించే అవకాశం ఉందనే ఆశతో సంబంధం కలిగి ఉంది.
ఐలెట్ సెల్ మార్పిడి యొక్క క్లినికల్ ఉపయోగం యొక్క ప్రశ్న వారి స్వంత cells- కణాలను ప్రభావితం చేసే అదే స్వయం ప్రతిరక్షక ప్రక్రియ నుండి మార్పిడి చేసిన కణాలను రక్షించే మార్గాలు కనుగొనబడే వరకు తెరిచి ఉంటుంది. ప్రస్తుతం, విదేశాలలో β- కణాల మార్పిడి అధునాతన దీర్ఘకాలిక మూత్రపిండ వైఫల్యం ఉన్న రోగులలో మాత్రమే జరుగుతుంది, అదే సమయంలో మూత్రపిండ మార్పిడి మరియు రోగనిరోధక మందుల నియామకం. అన్ని ఇతర మార్పిడి పనులు పరిశోధనా స్వభావం కలిగి ఉంటాయి మరియు స్వచ్ఛంద సేవకులపై జరుగుతాయి. అయినప్పటికీ, కెనడియన్ పరిశోధకులు మొదటి ప్రోత్సాహకరమైన ఫలితాలను పొందగలిగారు.
వి. ఎ. పీటర్కోవా, డాక్టర్ ఆఫ్ మెడికల్ సైన్సెస్, ప్రొఫెసర్
టి. ఎల్. కురైవా, ఎండి
E.V. టిటోవిచ్, వైద్య శాస్త్రాల అభ్యర్థి
ఇన్స్టిట్యూట్ ఆఫ్ పీడియాట్రిక్ ఎండోక్రినాలజీ GU ENTs RAMS, మాస్కో