టైప్ 2 డయాబెటిస్ మెల్లిటస్లో కాలేయ నష్టం యొక్క స్వభావం ప్రత్యేకత - శాస్త్రీయ వ్యాసం యొక్క టెక్స్ట్ - మెడిసిన్ అండ్ హెల్త్
 డయాబెటిస్ మెల్లిటస్ → కాలేయ వ్యాధి యొక్క సంబంధం చాలా దగ్గరగా ఉంది. డయాబెటిస్ హెపటైటిస్ సి కోసం ఒక స్వతంత్ర ప్రమాద కారకం, అలాగే హెపాటోసెల్లర్ కార్సినోమాకు ప్రమాద కారకం. టైప్ 2 డయాబెటిస్లో ఉన్న కాలేయం కొవ్వు క్షీణతతో బాధపడుతుంటుంది, ఇది తీవ్రమైన స్టీటోఫైబ్రోసిస్గా మారుతుంది. అనారోగ్యంతో ఉన్నవారికి సిరోసిస్ వంటి వ్యాధి వచ్చే ప్రమాదం ఉంది. డయాబెటిస్ చికిత్సకు ఉపయోగించే కొన్ని మందులు హెపటోటాక్సిసిటీ వంటి కాలేయ నష్టాన్ని కలిగిస్తాయి. డయాబెటిస్ ఉన్న వ్యక్తికి చికిత్స చేసే ప్రతి వైద్యుడు సమగ్ర పరీక్షలో భాగంగా తీవ్రమైన కాలేయ వ్యాధి ఉనికిని పరిగణనలోకి తీసుకోవాలి.
డయాబెటిస్ మెల్లిటస్ → కాలేయ వ్యాధి యొక్క సంబంధం చాలా దగ్గరగా ఉంది. డయాబెటిస్ హెపటైటిస్ సి కోసం ఒక స్వతంత్ర ప్రమాద కారకం, అలాగే హెపాటోసెల్లర్ కార్సినోమాకు ప్రమాద కారకం. టైప్ 2 డయాబెటిస్లో ఉన్న కాలేయం కొవ్వు క్షీణతతో బాధపడుతుంటుంది, ఇది తీవ్రమైన స్టీటోఫైబ్రోసిస్గా మారుతుంది. అనారోగ్యంతో ఉన్నవారికి సిరోసిస్ వంటి వ్యాధి వచ్చే ప్రమాదం ఉంది. డయాబెటిస్ చికిత్సకు ఉపయోగించే కొన్ని మందులు హెపటోటాక్సిసిటీ వంటి కాలేయ నష్టాన్ని కలిగిస్తాయి. డయాబెటిస్ ఉన్న వ్యక్తికి చికిత్స చేసే ప్రతి వైద్యుడు సమగ్ర పరీక్షలో భాగంగా తీవ్రమైన కాలేయ వ్యాధి ఉనికిని పరిగణనలోకి తీసుకోవాలి.
ఈ వ్యాధితో బాధపడుతున్న ప్రజలు సాధారణ జనాభాలో కంటే బలహీనమైన గ్లూకోస్ టాలరెన్స్ యొక్క ప్రాబల్యం ఎక్కువగా ఉంది. సిర్రోసిస్ ఉన్న రోగులలో డయాబెటిస్ ఉండటం రోగ నిరూపణ పరంగా ప్రమాద కారకం.
 పాశ్చాత్య దేశాల ప్రకారం, డయాబెటిస్లో కాలేయం దెబ్బతినడానికి హెపటైటిస్ సి ప్రధాన కారణాలలో ఒకటి. హెపటైటిస్ సి వైరస్కు ప్రతిరోధకాలు సాధారణ జనాభాలో (వివిధ అధ్యయనాల ప్రకారం) 0.8-1.5% మందిలో ఉన్నాయి, అయితే డయాబెటిస్ ఉన్నవారిలో, అయితే, ఈ మొత్తం 4-8%. ఈ కాలేయ వ్యాధి యొక్క దీర్ఘకాలిక రూపం ఉన్నవారిలో, డయాబెటిస్ 20% కంటే ఎక్కువ సంభవిస్తుంది, దీర్ఘకాలిక హెపటైటిస్ సి కారణంగా ఈ అవయవాన్ని మార్పిడి చేసిన తరువాత డయాబెటిస్ ప్రజలలో అభివృద్ధి చెందుతుంది. ఇతర ప్రధాన కారణాల వల్ల మార్పిడికి గురైన వ్యక్తులలో, ఈ సంఖ్య 1/10 మంది కంటే తక్కువ.
పాశ్చాత్య దేశాల ప్రకారం, డయాబెటిస్లో కాలేయం దెబ్బతినడానికి హెపటైటిస్ సి ప్రధాన కారణాలలో ఒకటి. హెపటైటిస్ సి వైరస్కు ప్రతిరోధకాలు సాధారణ జనాభాలో (వివిధ అధ్యయనాల ప్రకారం) 0.8-1.5% మందిలో ఉన్నాయి, అయితే డయాబెటిస్ ఉన్నవారిలో, అయితే, ఈ మొత్తం 4-8%. ఈ కాలేయ వ్యాధి యొక్క దీర్ఘకాలిక రూపం ఉన్నవారిలో, డయాబెటిస్ 20% కంటే ఎక్కువ సంభవిస్తుంది, దీర్ఘకాలిక హెపటైటిస్ సి కారణంగా ఈ అవయవాన్ని మార్పిడి చేసిన తరువాత డయాబెటిస్ ప్రజలలో అభివృద్ధి చెందుతుంది. ఇతర ప్రధాన కారణాల వల్ల మార్పిడికి గురైన వ్యక్తులలో, ఈ సంఖ్య 1/10 మంది కంటే తక్కువ.
ఈ రోజు అందుబాటులో ఉన్న తాజా డేటా ప్రకారం, మధుమేహం అభివృద్ధికి సంబంధించి హెపటైటిస్ సి ఒక స్వతంత్ర “కాలేయం” రోగనిర్ధారణ కారకంగా గుర్తించబడుతుంది.
మరణ నమూనాల విశ్లేషణ హెపటైటిస్ సి వైరస్ యొక్క జన్యువును ప్యాంక్రియాటిక్ కణాలలో కూడా ప్రదర్శించవచ్చని చూపిస్తుంది. ఈ ఫలితాలు డయాబెటిస్ ప్రారంభానికి ఎంతవరకు కారణమవుతాయో ప్రస్తుతం చెప్పలేము.
హెపాటోసెల్లర్ కార్సినోమా
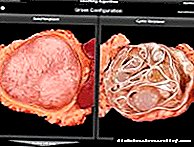
సిరోసిస్కు ఈ క్యాన్సర్కు ఉన్న సంబంధం చాలా కాలంగా తెలుసు. మధుమేహం కూడా హెపాటిక్ ఆంకాలజీని అభివృద్ధి చేసే సాపేక్ష ప్రమాదాన్ని గణనీయంగా పెంచుతుందని ఎపిడెమియోలాజికల్ విశ్లేషణలు చూపిస్తున్నాయి (డయాబెటిస్ ఉన్నవారిలో ఈ ఆంకాలజీ యొక్క సాపేక్ష ప్రమాదం 2.8-3.0%). డయాబెటిస్ ఉనికి కార్సినోమా కారణంగా విచ్ఛేదనం తరువాత రోగులలో రోగ నిరూపణను గణనీయంగా పెంచుతుంది. డయాబెటిస్ మరియు క్యాన్సర్ ఉన్న రోగులలో ఇతర రకాల కాలేయ నష్టానికి సంబంధించిన ఎటియోపాథోజెనెటిక్ సంబంధాలు ఉన్నాయనే వాస్తవం ఇంకా వివరంగా విశ్లేషించబడలేదు.
విష నష్టం
 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో రోగలక్షణంగా మార్చబడిన జీవక్రియ యొక్క అవసరాలతో భారం పడుతున్న కాలేయ కణాలు విష ప్రభావాలను ఎదుర్కోవటానికి మరింత కష్టమవుతాయనడంలో సందేహం లేదు, ఎందుకంటే ఈ అవయవానికి తక్కువ ఫంక్షనల్ రిజర్వ్ ఉండాలి (మరో మాటలో చెప్పాలంటే, దాని పనితీరు బలహీనంగా ఉంటుంది). క్లినికల్ అనుభవం చాలావరకు of షధాల వల్ల కణాలను ప్రభావితం చేస్తుందని చూపిస్తుంది. డయాబెటిస్ చికిత్సకు ఉపయోగించే మందులకు కూడా ఇది వర్తిస్తుంది.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో రోగలక్షణంగా మార్చబడిన జీవక్రియ యొక్క అవసరాలతో భారం పడుతున్న కాలేయ కణాలు విష ప్రభావాలను ఎదుర్కోవటానికి మరింత కష్టమవుతాయనడంలో సందేహం లేదు, ఎందుకంటే ఈ అవయవానికి తక్కువ ఫంక్షనల్ రిజర్వ్ ఉండాలి (మరో మాటలో చెప్పాలంటే, దాని పనితీరు బలహీనంగా ఉంటుంది). క్లినికల్ అనుభవం చాలావరకు of షధాల వల్ల కణాలను ప్రభావితం చేస్తుందని చూపిస్తుంది. డయాబెటిస్ చికిత్సకు ఉపయోగించే మందులకు కూడా ఇది వర్తిస్తుంది.
గ్లిటాజోన్స్ - కాలేయ చికిత్సలో పాల్గొనే అత్యంత ప్రసిద్ధ drug షధం ఇది. అయినప్పటికీ, తీవ్రమైన కాలేయ వైఫల్యంతో అనేక డజన్ల మంది మరణించిన తరువాత ట్రోగ్లిటాజోన్ మార్కెట్ నుండి తొలగించబడింది. ఈ సమస్య నిర్మాణాత్మకంగా సంబంధిత రసాయనాల సమూహం యొక్క పర్యవసానమా అనే దానిపై ఈ రోజు చర్చ జరుగుతోంది మరియు కొత్త ఉత్పన్నాల పరిచయం డయాబెటిస్లో కాలేయంపై ఇలాంటి దుష్ప్రభావంతో భారం పడదు.
పియోగ్లిటాజోన్ మరియు రోసిగ్లిటాజోన్ వేర్వేరు మాలిక్యులర్ సైడ్ చైన్ నిర్మాణాలను కలిగి ఉన్నాయి, ఇది హెపాటోటాక్సిసిటీ ప్రమాదాన్ని తగ్గిస్తుందని సూచించబడింది, అయినప్పటికీ ఈ పదార్ధాల వాడకం వల్ల కాలేయం దెబ్బతినడం చాలా అరుదుగా వివరించబడింది. ప్రాథమిక ప్రభావం - ఇన్సులిన్ సున్నితత్వాన్ని మెరుగుపరచడం - దీనికి విరుద్ధంగా, కాలేయ కణాలపై సానుకూల ప్రభావాన్ని కలిగి ఉండాలి, ఎందుకంటే ఇది ఇతర మార్పులతో పాటు, ఉచిత కొవ్వు ఆమ్లాల ప్లాస్మా సాంద్రత తగ్గడం మరియు తత్ఫలితంగా, జీవక్రియ కణాలపై లోడ్ తగ్గడం ద్వారా.
సల్ఫోనిలురియాస్ - ఇంట్రాహెపాటిక్ కొలెస్టాసిస్ (ప్రాణాంతక గ్లిబెన్క్లామైడ్ కూడా) సాపేక్షంగా సాధారణ అభివ్యక్తి కావచ్చు, గ్రాన్యులోమాటస్ హెపటైటిస్ (గ్లిబెన్క్లామైడ్) మరియు తీవ్రమైన హెపటైటిస్ (గ్లైక్లాజైడ్) రూపం ఈ ముఖ్యమైన అవయవానికి నష్టం యొక్క అసాధారణ అభివ్యక్తి.
బిగువనైడ్స్ - కాలేయం దెబ్బతినే అవకాశం ఉన్నందున, సూచించినట్లుగా, ప్రస్తుతం, ఈ సమూహం యొక్క ప్రతినిధులు సురక్షితమైనవారు. అయినప్పటికీ, గాయాలకు సంబంధించిన వైఖరి యొక్క ప్రాముఖ్యత ఏమిటంటే, తక్కువ ఫంక్షనల్ రిజర్వ్ ఉన్నవారిలో, ఈ అవయవం యొక్క వ్యాధుల కోసం పరేన్చైమా మెట్ఫార్మిన్ పరిపాలన నుండి ప్రాణాంతక లాక్టిక్ అసిడోసిస్ అభివృద్ధి వరకు సంభవించవచ్చు.
ఇన్సులిన్ - బదులుగా, ఒక ఉత్సుకతగా, ఇన్సులిన్ యొక్క పరిపాలన వలన తీవ్రమైన కాలేయ నష్టం యొక్క అభివృద్ధిని వివరించే ఒక సందేశాన్ని పేర్కొనవచ్చు. దీనికి విరుద్ధంగా, మధుమేహానికి చికిత్స లేకపోవడం లేదా దాని లోపం కారణంగా తీవ్రమైన మూత్రపిండ పరేన్చైమాతో, ఇన్సులిన్ మొదటి ఎంపిక యొక్క is షధం. పరిహారం తరువాత, దెబ్బతిన్న కణాల తదుపరి మెరుగుదలతో లోతుగా చెదిరిన జీవక్రియ మార్గాల సాధారణీకరణకు వస్తుంది.
ముగింపులో
జీవక్రియ రుగ్మతల సంబంధం, మా విషయంలో, మధుమేహం మరియు కాలేయ వ్యాధులు చాలా దట్టమైనవి. ఆధునిక జ్ఞానం ఆధారంగా, చాలా సందర్భాల్లో, ఇటువంటి వ్యాధులు మరియు మధుమేహం మధ్య సంబంధం ఇటియోపాథోజెనెటిక్స్ వల్ల కలుగుతుందని మేము చెప్పగలం. మధుమేహ వ్యాధిగ్రస్తులలో ఈ అవయవానికి అత్యంత సాధారణమైన నష్టం సాధారణ స్టీటోసిస్ అయినప్పటికీ, ఇది ప్రధాన జీవక్రియ రుగ్మతల సంక్లిష్ట జోక్యానికి కొంతవరకు స్పందిస్తుంది, ఇది వ్యాధి యొక్క దూకుడు రూపం (స్టీటోహెపటైటిస్) యొక్క ముప్పుకు అసాధారణం కాదు, దీనికి ప్రత్యేక శ్రద్ధ మరియు నియంత్రణ అవసరం.
హెపాటిక్ వ్యాధులు మరియు మధుమేహం యొక్క సంబంధంపై ఉన్న సమాచారం పూర్తిగా పూర్తి కాదు, సమగ్రమైనది మరియు ప్రతిదీ వివరిస్తుంది. డయాబెటాలజీ దృక్కోణం నుండి, గ్యాస్ట్రోఎంటరాలజీ యొక్క అధీకృత పత్రికలలో ప్రచురించబడిన రచనలు ఏవీ లేవు, ఒక పద్దతి కోణం నుండి లోపాల నుండి పూర్తిగా ఉచితం.
టైప్ 2 డయాబెటిస్ మెల్లిటస్లో కాలేయ నష్టం యొక్క స్వభావంపై శాస్త్రీయ కాగితం యొక్క వచనం
మీకు కావాల్సినవి నేను కనుగొనలేకపోయానా? సాహిత్య ఎంపిక సేవను ప్రయత్నించండి.
డయాబెటిస్లో సిరోసిస్ సంభవం తగ్గడం అసంభవం అనిపిస్తుంది, అయితే శవపరీక్షతో, కాలేయ సిరోసిస్ జనాభాలో కంటే 2 రెట్లు ఎక్కువ. చాలా సందర్భాలలో, జీవితంలో నమోదు చేయబడిన హైపర్గ్లైసీమియా గుర్తించబడని సిరోసిస్కు ద్వితీయమైనది.
రిపబ్లిక్ ఆఫ్ సఖా V.I. గాగారిన్ మరియు ఎల్.ఎల్. మాషిన్స్కీ (1996) డయాబెటిస్ ఉన్న 325 మంది రోగులను కాలేయం మరియు పిత్త వాహిక గాయాల లక్షణాలతో పరీక్షించినప్పుడు: 47.7% కేసులలో దీర్ఘకాలిక కోలిసిస్టిటిస్, 33.6% లో దీర్ఘకాలిక హెపటైటిస్ (ప్రధానంగా వైరల్ ఎటియాలజీ), 16 లో డయాబెటిక్ హెపటోపతి , 1%, కాలేయం యొక్క పరాన్నజీవుల వ్యాధులు (అల్వియోకోకోసిస్) మరియు హెపటోమా - 2.6% లో. ఈ సందర్భంలో, 66.5% కేసులలో టైప్ 2 డయాబెటిస్ ఉన్న 216 మంది రోగులలో కాలేయం మరియు పిత్త వాహిక గాయాలు కనుగొనబడ్డాయి మరియు 33.5% (109) లో డయాబెటిస్ 1 తో.
ఇన్సులిన్-ఆధారిత మధుమేహంతో, పిత్తాశయ రాళ్ళు తరచుగా ఏర్పడతాయి. పరిశోధకుల అభిప్రాయం ప్రకారం, ఇది బహుశా es బకాయం సమయంలో పిత్త కూర్పులో మార్పుల వల్ల కావచ్చు మరియు మధుమేహం యొక్క ప్రత్యక్ష ప్రభావంతో కాదు.
డయాబెటిస్ ఉన్న రోగులలో, రక్త సంపర్క హెపటైటిస్ యొక్క ప్రాబల్యం ఆరోగ్యకరమైన దాత జనాభాలో కంటే చాలా ఎక్కువగా ఉంది మరియు హెపటైటిస్ బి మరియు సి కొరకు పరీక్షించిన 100 మందికి 7.9% మరియు 4.2% వరుసగా ఉంది (ఆరోగ్యకరమైన జనాభాలో 0.37-0.72%).
డయాబెటిస్ ఉన్న పిల్లలలో, హెపటైటిస్ బి వైరస్ యొక్క సెరోలాజికల్ గుర్తులను 45% కేసులలో, దీర్ఘకాలిక హెపటైటిస్తో - 14.5% లో కనుగొనబడింది. VN ఒక కొమ్మ (1982), డయాబెటిస్ ఉన్న 271 మంది రోగులను పరీక్షించినప్పుడు, దీర్ఘకాలిక హెపటైటిస్ యొక్క క్లినికల్ సంకేతాలలో గణనీయమైన పెద్ద సంఖ్యను (59.7%) వెల్లడించింది. డయాబెటిస్ మెల్లిటస్ ఆటో ఇమ్యూన్ క్రానిక్ హెపటైటిస్తో మరియు ప్రధాన హిస్టోకాంపాబిలిటీ కాంప్లెక్స్ NL-B8 మరియు BNC యొక్క యాంటిజెన్ల ఉనికితో కలిపి ఉన్నట్లు నిర్ధారించబడింది, ఇవి రెండు వ్యాధులలో తరచుగా కనిపిస్తాయి.
క్లినికల్ పిక్చర్, DG యొక్క పరిశోధకుల అభిప్రాయం ప్రకారం, మధుమేహానికి పరిహారం యొక్క డిగ్రీతో సంబంధం లేకుండా, ఈ క్రింది లక్షణాలతో 4.175% కేసులలో వర్గీకరించబడింది: విస్తరించిన కాలేయం, నొప్పి లేదా కుడి హైపోకాన్డ్రియంలో భారమైన అనుభూతి, అజీర్తి లోపాలు, కొన్నిసార్లు స్క్లెరా యొక్క ఉపశీర్షిక మరియు చర్మ దురద. కాలేయ పాథాలజీని సూచించే ప్రత్యేక క్లినికల్ లక్షణాలు - హెపాటోమెగలీ, హైపోకాన్డ్రియం నొప్పి, స్క్లెరా యొక్క ఉపశీర్షిక, అరచేతి ఎరిథెమా, అజీర్తి లక్షణాలు లేదా వాటి కలయికలు 76.9% మందిలో ఇప్పటికే డిఎం డికంపెన్సేషన్ ఉన్న పిల్లలలో కనుగొనబడ్డాయి. 1953 లో యోషో. ఓహ్ ఐ మీకు కావాల్సినది దొరకలేదా? సాహిత్య ఎంపిక సేవను ప్రయత్నించండి.
అదనంగా, కొవ్వు చొరబాటు అనేది నిర్దిష్ట హానికరమైన పదార్ధాల ప్రభావంతో ప్రక్రియ యొక్క కుళ్ళిపోయే అవకాశం ఉంది. తరచుగా, ఇది అంటువ్యాధులు, మత్తులు, తీవ్రమైన గాయాలు మొదలైన వాటి సమయంలో కాలేయ వైఫల్యం రూపంలో మొదటిసారిగా వ్యక్తమవుతుంది. డయాబెటిస్లో కొవ్వు చొరబాటు వ్యాధి యొక్క క్లినికల్ కోర్సును ప్రభావితం చేస్తుంది, ఎందుకంటే ఇది కాలేయం యొక్క వివిధ ఉల్లంఘనలకు దారితీస్తుంది, వీటిలో శోషణ మరియు యాంటిటాక్సిక్ ఉన్నాయి.
కోర్సు II యొక్క తీవ్రతను బట్టి డయాబెటిస్లో కాలేయం యొక్క క్రియాత్మక స్థితి మారుతుంది
వ్యాధి యొక్క వ్యవధి, వయస్సు, లింగం, రోగుల శరీర బరువు 5,7,12,33, ముఖ్యంగా వైరల్ హెపటైటిస్ మరియు దీర్ఘకాలిక కాలేయ నష్టం యొక్క ఇతర పుట్టుకతో. మధుమేహంలో కాలేయ నష్టం యొక్క లక్షణం గణనీయమైన మోర్ఫోఫంక్షనల్ మార్పులతో సుదీర్ఘమైన గుప్త, తక్కువ-లక్షణ క్లినికల్ కోర్సు. అందువల్ల, డీకంపెన్సేటెడ్ డయాబెటిస్ విషయంలో కూడా, సాంప్రదాయ ప్రయోగశాల-ప్రయోగశాల పద్ధతులను ఉపయోగించి కాలేయం యొక్క క్రియాత్మక రుగ్మతలను గుర్తించడం ఎల్లప్పుడూ సాధ్యం కాదు.
కాలేయ పనితీరు యొక్క సూచికలు రక్తంలో గ్లూకోజ్ మరియు రక్తంలో ఇన్సులిన్ స్థాయిలపై నేరుగా ఆధారపడి ఉంటాయని చాలా మంది రచయితలు నమ్ముతారు, అయినప్పటికీ, ఈ రచనలలో గ్లింక్డ్ హిమోగ్లోబిన్ నిర్ణయించబడలేదు.
డయాబెటిస్ ఉన్న చాలా మంది రోగులలో కాలేయం యొక్క ఎంజైమాటిక్ పనితీరు యొక్క ఉల్లంఘనలు కనుగొనబడ్డాయి, కాని పరిశోధకులందరూ ప్రయోగశాల నిర్ధారణ యొక్క అస్పష్టత మరియు కష్టాన్ని నొక్కిచెప్పారు 5,7,15. ట్రాన్సామ్నేసెస్, ఆల్డోలేసెస్, ఫ్రక్టోజ్ -2,6-డ్నోఫాస్ఫటాల్డోలేసెస్ యొక్క పెరిగిన కార్యాచరణ ద్వారా ఇవి వర్గీకరించబడతాయి. వాయురహిత గ్లైకోలిసిస్ ఎంజైమ్ల స్థాయిలో మార్పులు మరియు ట్రైకార్బాక్సిలిక్ యాసిడ్ చక్రం, ఆక్సిడొరెక్టేస్ ప్రతిచర్యల ఉల్లంఘన వెల్లడైంది, ఇది కాలేయంలో గ్లూకోజ్ క్యాటాబోలిజం యొక్క ఎంజైమాటిక్ ప్రక్రియలలో తగ్గుదలని సూచిస్తుంది. కాలేయం యొక్క క్రియాత్మక మరియు నిర్మాణ గాయాలు, సైటోలిసిస్ మరియు కొలెస్టాసిస్ అభివృద్ధి, రెటిక్యులోఎండోథెలియల్ కణాల చికాకు మరియు హెపటోసైట్ల యొక్క అస్థిరత దీనికి కారణం.
VN డయాబెటిస్ ఉన్న 271 మందిని పరిశీలించినప్పుడు, వర్ణద్రవ్యం, ప్రోటీన్, ఇంటర్స్టీషియల్ మరియు ఎంజైమాటిక్ జీవక్రియ యొక్క సూచికలలో మార్పు డయాబెటిస్ యొక్క క్లినికల్ రూపం మరియు రోగుల వయస్సుపై ఆధారపడి ఉంటుందని ఒక కొమ్మ కనుగొంది. 4559 సంవత్సరాల వయస్సులో తీవ్రమైన డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, ఈ సూచికలలో మార్పు మితమైన-తీవ్రమైన రూపం మరియు చిన్న వయస్సులో కంటే ఎక్కువగా కనిపిస్తుంది. వ్యాధి యొక్క వ్యవధి మరియు కార్బోహైడ్రేట్ జీవక్రియ యొక్క స్థితిపై ఈ రకమైన జీవక్రియలో మార్పుల మీద ఆధారపడటం కనుగొనబడలేదు.
LI బోరిసోవ్స్కాయా, 6-8 సంవత్సరాలు పరిశీలించిన తరువాత, అధ్యయనం ప్రారంభంలో 16 నుండి 75 సంవత్సరాల వయస్సు గల 200 మంది డయాబెటిస్ రోగులు 78.5% కేసులలో క్రియాత్మక కాలేయ రుగ్మతలను వెల్లడించారు, చివరికి - 94.5%. అంతేకాక, వారు కోర్సు యొక్క తీవ్రత, పరిహారం యొక్క డిగ్రీపై మాత్రమే కాకుండా, మధుమేహం యొక్క వ్యవధిపై కూడా నేరుగా ఆధారపడి ఉన్నారు. ఏదేమైనా, ఈ పనిలో, పరిహారం యొక్క డిగ్రీ గ్లైసెమిక్ సూచికల ద్వారా మాత్రమే నిర్ణయించబడింది, ఇది ప్రస్తుతం సరిపోదని భావిస్తారు.
ఎస్. షెర్లాక్ మరియు జె. డూలీ, పరిహార మధుమేహంతో, కాలేయ పనితీరు సూచికలలో మార్పులు సాధారణంగా ఉండవు, మరియు అలాంటి అసాధారణతలు కనుగొనబడితే, వాటి కారణం సాధారణంగా మధుమేహంతో సంబంధం కలిగి ఉండదు. అదే సమయంలో, 80% డయాబెటిస్ కేసులలో కొవ్వు కాలేయంతో, సీరం యొక్క జీవరసాయన పారామితులలో కనీసం ఒకదానిలో మార్పులు తెలుస్తాయి: ట్రాన్సామ్నేసెస్, ఆల్కలీన్ ఫాస్ఫేటేస్ మరియు జిజిటిపి యొక్క కార్యాచరణ. కీటోయాసిడోసిస్తో
సీరం బిలిరుబిన్ స్థాయిలో స్వల్ప పెరుగుదల gnerperglobulnemnii n.
SV టర్నా, డయాబెటిస్ ఉన్న 124 మంది రోగులను పరీక్షించినప్పుడు, కాలేయం యొక్క క్రియాత్మక స్థితిని అంచనా వేసే సాధారణంగా ఆమోదించబడిన ప్రయోగశాల పరీక్షలలో, 15-18.6% కేసులలో మాత్రమే మార్పులను కనుగొనవచ్చు. ఇది ఒక వైపు, కాలేయం యొక్క క్రియాత్మక స్థితి నుండి స్థూల ఉల్లంఘనలు లేవని నిర్ధారిస్తుంది, మరోవైపు మధుమేహంలో ప్రారంభ కాలేయ నష్టం నిర్ధారణలో ఈ పరీక్షల యొక్క తక్కువ సమాచార విషయాన్ని సూచిస్తుంది. క్లినిక్లో, అవయవ స్థితిని అంచనా వేయడానికి, klnnko-bohnnmnsky సిండ్రోమ్ల పనితీరును అంచనా వేయడం చాలా ముఖ్యం.
VL డయాబెటిస్ ఉన్న రోగులలో డుంబ్రావా సైటోలిసిస్, కొలెస్టాసిస్, కాలేయ కణాల వైఫల్యం, మంట మరియు రోగలక్షణ రోగనిరోధక శక్తి యొక్క సిండ్రోమ్స్ ఉనికిని నమోదు చేసింది.
హెపటోసెల్లర్ నెక్రోసిస్ యొక్క సైటోలిసిస్ సిండ్రోమ్ యొక్క గుర్తులు అమినోట్రాన్స్ఫేరేసెస్, ఎల్డిహెచ్ మరియు దాని న్జోఫోర్మ్స్, ఆల్డోలేసెస్, గ్లూటాండెగ్ండ్రోజనేసెస్, సోర్బ్టెండెగ్రోజెనేజెస్, బ్లడ్ సీరంలోని ఆర్న్-కార్బమాంథైల్ ట్రాన్స్ఫేరేస్. నియంత్రణ సమూహాలతో పోల్చితే చాలా మంది రచయితలు ట్రాన్సామ్నేసెస్, ఆల్డోలేసెస్, ఎల్డిహెచ్ 4-5 స్థాయిని గుర్తించారు, అయితే ఈ సందర్భంలో ఏ రకమైన డయాబెటిస్ మెల్లిటస్ మరియు దాని పరిహారం యొక్క డిగ్రీ 5,7,33 వెల్లడైంది.
ఆస్తెనో-ఏపుగా, డైస్పెప్టిక్ సిండ్రోమ్స్, స్క్లెరా, వాస్కులర్ ఆస్టరిస్క్లు, కాలేయ అరచేతులు, చర్మ రక్తస్రావం మరియు పంక్టేట్ రక్తస్రావం, ఉదరం యొక్క పూర్వ ఉపరితలంపై సిరల విస్తరణ మరియు కాలేయంలో గణనీయమైన పెరుగుదల నమోదైన రోగులలో, అమ్నోట్రాన్స్ఫేరేస్ కార్యకలాపాల పెరుగుదల 1.2-3 8 సార్లు. తక్కువ క్లినికల్ లక్షణాల విషయంలో, అమ్నోట్రాన్స్ఫేరేస్ చర్యలో మార్పు చాలా తక్కువగా ఉంది.
Sh నియంత్రణతో పోల్చితే, డయాంపెన్సేటెడ్ డయాబెటిస్ ఉన్న రోగులలో సీరం ఎల్డిహెచ్ యొక్క పెరిగిన కార్యాచరణను షమాఖ్ముడోవా కనుగొన్నారు, మరియు వ్యాధి యొక్క తీవ్రతపై కార్యాచరణ స్థాయి ఆధారపడి ఉంటుంది. మధుమేహం యొక్క తీవ్రమైన రూపాల్లో (నియంత్రణలో 284.8 + 10.6 కు బదులుగా 416.8 + 11.5 యూనిట్లు) గొప్ప పెరుగుదల గమనించబడింది.
ప్రోటీన్ యొక్క సంశ్లేషణ మరియు జీవక్రియలో కాలేయం ప్రధాన పాత్ర పోషిస్తుంది. కాలేయంలో, ప్రోటీన్ సంశ్లేషణ మరియు కుళ్ళిపోవడం జరుగుతుంది, అమైనో ఆమ్లాల పున in పరిశీలన మరియు డీమినేషన్, యూరియా, గ్లూటాతియోన్, క్రియేట్న్నా, ఖోల్నెస్టేరేస్ కొన్ని అమైనో ఆమ్లాల నిర్దిష్ట మార్పిడి. 95-100% అల్బుమిన్ మరియు 85% గ్లోబులిన్లు కాలేయంలో సంశ్లేషణ చేయబడతాయి. డయాబెటిస్ మెల్లిటస్లో, పాలవిరుగుడు ప్రోటీన్ల వర్ణపటంలో మార్పులు వెల్లడయ్యాయి, వీటిలో గ్న్పోఅల్బుమ్నెమ్న్ మరియు గ్న్పెర్గ్లోబుల్నెమ్న్ అభివృద్ధి చెందుతాయి. గ్లోబులిన్ల సంఖ్య పెరుగుదలతో పాటు డ్నెప్ట్నెక్నెమియా ఉంటుంది, ఇది బీటా -1-ఎన్ ఆల్ఫా -2 గ్లోబుల్న్ ప్రాంతంలో వైవిధ్య ప్రోటీన్లు కనిపించడం ద్వారా తీవ్రమవుతుంది. గ్లోబులర్ మరియు మాక్రోమోలుక్యులర్ భిన్నాల యొక్క ప్రోటీన్ కంటెంట్ పెరుగుదల, ఇమ్యునోగ్లోబులిన్ల స్థాయి పెరుగుదల మరియు యూగ్లో- యొక్క లక్షణాలను కలిగి ఉన్న ప్రోటీన్ల పెరుగుదల
lnnov. అనేకమంది పరిశోధకులు అల్బుమిన్ స్థాయి తగ్గడం, గ్లోబులిన్ల పెరుగుదల, 5.29 యొక్క అల్బుమిన్-గ్లోబుల్ గుణకం తగ్గుదలని సూచిస్తున్నారు. గ్లోబులిన్స్లో ఉచ్ఛారణ పెరుగుదల కుఫ్ఫర్ కణాల ప్రతిచర్య యొక్క అభివ్యక్తిగా మరియు పెర్పోటల్ మెసెన్చైమల్ కణాలలో విషం-లక్ష్య ప్రతిచర్యగా పరిగణించబడుతుంది, ఇవి గ్లోబులిన్ల ఉత్పత్తిని పెంచుతాయి, కాలేయ మెసెన్చైమ్లోని తాపజనక ప్రక్రియ యొక్క ప్రభావ ప్రభావం కారణంగా, వాటిపై రక్తంలో ఉన్న పిత్త ఆమ్లాల యొక్క తక్కువ ఉత్పత్తి. VN థైమోల్ పరీక్ష యొక్క 2 రెట్లు పెరిగిన సూచికలతో డయాబెటిస్ ఉన్న రోగులలో కొమ్మ కనిపిస్తుంది, కాని వారిలో సగానికి పైగా దీర్ఘకాలిక హెపటైటిస్ యొక్క క్లినికల్ సంకేతాలను కలిగి ఉన్నారని రచయిత సూచిస్తున్నారు. ఇలాంటి మార్పులు, కానీ 8% కేసులలో మాత్రమే, RB ద్వారా వెల్లడైంది సుల్తానల్నేవా మరియు ఇతరులు. థైమోల్ పరీక్ష ఫలితాల పెరుగుదల బలహీనమైన కాలేయ పనితీరు కారణంగా ఉంది, ఇది రక్త సీరం ప్రోటీన్ల ఘర్షణ కూర్పు యొక్క స్థిరాంకాన్ని నియంత్రిస్తుంది.
ఆరోగ్యకరమైన నియంత్రణ సమూహం యొక్క పారామితులతో పోలిస్తే డయాబెటిస్లో హోల్నెస్టేరేస్ యొక్క కార్యాచరణ 2 రెట్లు తగ్గింది.
పిత్త నిర్మాణం యొక్క ఎన్ఎల్ఎన్ ప్రవాహంలో భంగం ఉంటే, కొలెస్టాసిస్ సిండ్రోమ్ నమోదు చేయబడితే, దీని యొక్క క్లినికల్ సంకేతం చర్మం దురద, రెండోది ఎల్లప్పుడూ ఉండకపోవచ్చు. కొలెస్టాసిస్ యొక్క గుర్తులలో ఆల్కలీన్ ఫాస్ఫేటేస్, 5-న్యూక్లియోటిండేస్ యొక్క కార్యాచరణలో మార్పులు ఉన్నాయి. లీ-సిన్నమోపెప్టిండేస్, జిజిటిపి 25.35. డయాబెటిస్ ఉన్న రోగులలో, జిజిటిపి యొక్క కార్యాచరణను నిర్ణయించడంలో సానుకూల ఫలితాల యొక్క అధిక అధిక గుర్తింపు కనుగొనబడింది. డయాబెటిస్ ఉన్న రోగులలో ఆల్కలీన్ ఫాస్ఫేటేస్ మరియు జిజిటిపి యొక్క కార్యకలాపాల పెరుగుదల దెబ్బతిన్న కాలేయం యొక్క కొలెస్టాటిక్ ప్రతిచర్యతో మరియు ఆల్కలీన్ ఫాస్ఫేటేస్ యొక్క అన్ని భిన్నాలను ఉత్ప్రేరకపరిచే కాలేయ కణాల బలహీనమైన సామర్థ్యంతో సంబంధం కలిగి ఉంటుంది. I.J. ఎలివేటెడ్ సీరం జిజిటి డయాబెటిస్కు ప్రమాద కారకం అని పెర్రీ సూచించారు మరియు ఇది హెపాటిక్ వైఫల్యానికి గుర్తుగా ఉండవచ్చు.
ఎస్.వి. కాలేయం యొక్క క్రియాత్మక స్థితిలో మార్పుల అభివృద్ధిని నిర్ణయించే కారకాల్లో ఒకటి, సైటోలిసిస్, కొలెస్టాసిస్ సిండ్రోమ్స్ మరియు బలహీనమైన విష సమ్మేళనాల అభివృద్ధిని ప్రేరేపించే లిపోప్రొటీన్ల యొక్క ట్రాన్స్ఆక్సిడైజేషన్ ప్రక్రియల క్రియాశీలత.
52% కేసులలో హెపటోగ్రఫీని నిర్వహించేటప్పుడు డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కాలేయం యొక్క శోషక II విసర్జన విధుల యొక్క నమోదిత ఆటంకాలు జీవరసాయన పారామితులలో మార్పులతో కలిపి ఉన్నాయి: gnpoalbumnumnee, gneperglobulnumnem.
బౌండ్ బిలిరుబిన్, ఇండికేటర్, విసర్జన ఎంజైములు, అలాగే బలహీనమైన ఇంట్రాహెపాటిక్ హిమోడైనమిక్స్ యొక్క కంటెంట్ పెరుగుదల. హెపాటిక్ రక్త ప్రవాహం తగ్గడం హెపాటో-బిఎన్ఎల్నార్ వ్యవస్థ యొక్క ప్రస్తుత ఉల్లంఘనలను తీవ్రతరం చేస్తుంది.
ప్రతిబింబించే బిలిరుబిన్
టైప్ 2 డయాబెటిస్లో, కార్బోహైడ్రేట్ జీవక్రియ యొక్క రుగ్మతలు లిపిడ్ జీవక్రియలో స్పష్టమైన మార్పులతో కలిపి ఉంటాయి. లిపిడ్ జీవక్రియలో కాలేయం పాత్ర చాలా బాగుంది. హెపాటోసైట్లు రక్తప్రవాహం నుండి లిపిడ్లను సంగ్రహిస్తాయి మరియు వాటిని జీవక్రియ చేస్తాయి. ట్రైగ్లిజరైడ్లు ఏర్పడతాయి మరియు ఆక్సీకరణం చెందుతాయి, ఫాస్ఫోలిపిడ్లు, కొలెస్ట్రాల్, కొలెస్ట్రాల్ ఈస్టర్లు, కొవ్వు ఆమ్లాలు, లిపోప్రొటీన్లు సంశ్లేషణ చేయబడతాయి, ఎల్డిఎల్లో 30-50% క్యాటాబోలైజ్ చేయబడతాయి మరియు హెచ్డిఎల్ 1 5.26 లో 10%. ఇన్సులిన్-ఆధారిత మధుమేహం ఉన్న రోగులలో, కొలెస్ట్రాల్లో గణనీయమైన పెరుగుదల 29.37 గా ఉంది, అలాగే ట్రైగ్లిజరైడ్స్, కొలెస్ట్రాల్-విఎల్డిఎల్ మరియు కొవ్వు ఆమ్లాలు. కొవ్వు-లిపిడ్ జీవక్రియ రుగ్మతలు తీవ్రమైన మధుమేహం, జీవక్రియ క్షీణత, వ్యాధి యొక్క వ్యవధి పెరుగుదల, వృద్ధాప్య రోగులలో, కాలేయం మరియు పిత్త వాహిక యొక్క సంబంధిత వ్యాధులతో, అథెరోస్క్లెరోసిస్ ఉనికి, కొరోనరీ హార్ట్ డిసీజ్.
కాలేయం యొక్క పనితీరు మరియు రక్తం యొక్క భౌతిక రసాయన లక్షణాల స్థితి మధ్య ప్రత్యక్ష ఖచ్చితమైన సంబంధం కూడా ఉంది: స్నిగ్ధత, నిర్దిష్ట
బరువు, హెమటోక్రిట్, యాసిడ్-బేస్ బ్యాలెన్స్, సీరం గ్నాలూరోనిడేస్ కార్యాచరణ. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల చికిత్స ప్రభావంతో, కాలేయం యొక్క బలహీనమైన క్రియాత్మక స్థితిని పరిగణనలోకి తీసుకుంటే, రక్తం యొక్క భౌతిక మరియు రసాయన లక్షణాలు మరియు కాలేయం యొక్క పనితీరు (ప్రోటీన్-బిలిన్-ఏర్పడటం, ఎంజైమాటిక్) ఏకకాలంలో సాధారణీకరించబడతాయి, చికిత్సలో బలహీనమైన కాలేయ పనితీరును పరిగణనలోకి తీసుకోకుండా, మెరుగుదల ధోరణి మాత్రమే ఉంది.
యాంటీఆక్సిడెంట్ మరియు గెలాక్టోస్ పరీక్షలు, అమ్మోనియా మరియు ఫినాల్స్ పెరుగుదల కాలేయం యొక్క కాలేయాన్ని తటస్థీకరిస్తుంది. జెనోబయోటిక్స్ 16, 27 యొక్క బయో ట్రాన్స్ఫర్మేషన్ పరివర్తనాలు మరియు తటస్థీకరణను నిర్వహించే ప్రధాన ఎంజైమ్ వ్యవస్థలు కాలేయంలో ఉన్నాయి. హెపాటోసైట్లలో, వివిధ జెనోబయోటిక్స్ను ఆక్సీకరణం చేసే ఎంజైమ్ వ్యవస్థల సమితి పూర్తిగా ప్రాతినిధ్యం వహిస్తుంది, అనగా మానవులకు పరాయి పదార్థాలు 16,25,27,30. బయోట్రాన్స్ఫర్మేషన్ రేటు సెంట్రల్ క్రోమియం P-450 యొక్క సాంద్రత ద్వారా నిర్ణయించబడుతుంది - సూపర్ ఫ్యామిలీ
హీమ్ కలిగిన ఎంజైములు. ప్రస్తుతం, దాని ఐసోఫామ్లలో 300 కంటే ఎక్కువ తెలిసినవి, 17.43 యొక్క వందల వేల రసాయన నిర్మాణాలతో కనీసం 60 రకాల ఎంజైమాటిక్ ప్రతిచర్యలను ఉత్ప్రేరకపరచగలవు. సైటో- యొక్క బాగా తెలిసిన ఫంక్షన్
కొవ్వు-కరిగే (లిపోఫిలిక్) పదార్ధాల మైక్రోసోమల్ ఆక్సీకరణం ద్వారా మరింత ధ్రువ (నీటిలో కరిగే) జీవక్రియలుగా మార్చడం క్రోమియం పి -450, ఇది శరీరం నుండి వేగంగా విసర్జించబడుతుంది. మైటోకాండ్రియాలో స్థానీకరించబడిన పి -450 సిహెచ్ ఎంజైమ్లు స్టెరాయిడ్స్, పిత్త ఆమ్లాలు, కొవ్వు ఆమ్లాలు, ప్రోస్టాగ్లాండిన్స్, ల్యూకోట్రియెన్లు, బయోజెనిక్ అమైన్లతో సహా అనేక ఎండోజెనస్ రసాయనాల ఆక్సీకరణ, పెరాక్సిడేటివ్ మరియు తగ్గించే జీవక్రియలో ముఖ్యమైన పాత్ర పోషిస్తాయి. 17.27, 43. నియమం ప్రకారం, మైక్రోసోమల్ ఆక్సీకరణ సమయంలో, సబ్స్ట్రెట్స్ CX-P450 తక్కువ చురుకైన రూపాలుగా మారుతాయి మరియు మైటోకాన్డ్రియల్ సబ్స్ట్రెట్స్లో అవి ముఖ్యమైన జీవసంబంధ కార్యకలాపాలను పొందుతాయి (మరింత చురుకైన ఖనిజ మరియు గ్లూకోకార్టికాయిడ్లు, ప్రొజెస్టిన్లు మరియు సెక్స్ హార్మోన్లు).
డయాబెటిస్ మరియు ఇథనాల్ యొక్క దీర్ఘకాలిక ఇంజెక్షన్లలో (బహుశా, ఇది ఎసిటాల్డిహైడ్ యొక్క రవాణా రూపం), కాలేయం మరియు వివిక్త హెపటోసైట్లలో ఒకటి మరియు అదే ప్రత్యేక రూపం CH P-450 SUR2E1 యొక్క స్థాయిలో పెరుగుతుంది. ఈ ఐసోఫార్మ్ను "డయాబెటిక్ (ఆల్కహాలిక్) అంటారు. PX-450 SUR2E1 CH యొక్క ప్రయోగాత్మక ఉపరితలాలు, నిరోధకాలు మరియు ప్రేరకాలు వెల్లడయ్యాయి. మధుమేహంలో, కాలేయంలోని P-450 SUR2E1 CH యొక్క ప్రేరణ కారకం రక్తంలో గ్లూకోజ్ యొక్క పెరిగిన స్థాయి కాదు, ఇన్సులిన్ స్థాయిలలో తగ్గుదల. ప్రేరణ ప్రక్రియ అనేది కీటోన్ శరీరాల యొక్క కంటెంట్ను తగ్గించడం (ఆక్సీకరణం చేయడం) లక్ష్యంగా శరీరం యొక్క అనుకూల ప్రతిచర్య. ప్రేరణ యొక్క తీవ్రత వ్యాధి యొక్క తీవ్రతతో మరియు ముఖ్యంగా హిమోగ్లోబిన్ గ్లైకోసైలేషన్ యొక్క తీవ్రత వంటి సూచికతో సంబంధం కలిగి ఉంటుంది. జీవక్రియ రేటులో వివరించిన మార్పులు, రచయితల ప్రకారం, ఇన్సులిన్తో మధుమేహం చికిత్సలో తిరగబడటం చాలా ముఖ్యం. పి -450 సిహెచ్ వ్యవస్థ మధుమేహంతో మగ, ఆడ ఎలుకలలో భిన్నంగా స్పందిస్తుందని తేలింది. CUR2E1 మరియు ఇతర ఐసోఫామ్ల యొక్క కంటెంట్లో గణనీయమైన పెరుగుదల మగవారి కాలేయంలో గమనించబడింది మరియు ఇన్సులిన్ ప్రవేశంతో సాధారణీకరించబడింది.
ఇటీవలి సంవత్సరాలలో, సూచిక పదార్ధాల యొక్క ఫార్మకోకైనటిక్స్ ద్వారా, ముఖ్యంగా యాంటిపైరిన్ (AP) యొక్క గతిశాస్త్రం మరియు మూత్రం, లాలాజలం మరియు రక్తంలో దాని జీవక్రియల ద్వారా శరీరంలోని మోనో ఆక్సిజనేస్ యొక్క క్రియాత్మక స్థితిని నిర్ధారించే పద్ధతులు అభివృద్ధి చేయబడ్డాయి. AP అనేది పైరాజోలోన్ సిరీస్ (1-ఫినైల్ -2,3-డిమెథైల్పైరజోలోన్ -5) యొక్క సమ్మేళనం. P-450- ఆధారిత మోనో ఆక్సిజనేస్ వ్యవస్థ యొక్క CH యొక్క కార్యాచరణకు సూచికగా AP ని ఉపయోగించటానికి ఆధారం ఈ ఎంజైమ్ వ్యవస్థలో దాని ప్రధాన జీవక్రియ, అధిక జీవ లభ్యత (97-100%), రక్త ప్రోటీన్లకు (10% వరకు) అతితక్కువ బంధం, దీని యొక్క ఏకరీతి పంపిణీ అవయవాలు, కణజాలాలు, ద్రవ మాధ్యమాలలో సమ్మేళనాలు మరియు దాని జీవక్రియలు, అలాగే తక్కువ విషపూరితం. ఫార్మాకోకైనెటిక్ పారామితులలో మార్పులు - క్లియరెన్స్ తగ్గడం మరియు AP యొక్క ఎలిమినేషన్ సగం జీవితం పెరుగుదల - పరేన్చైమల్లో బయోట్రాన్స్ఫార్మాట్స్నాన్ వ్యవస్థ యొక్క కార్యాచరణను అణచివేయడాన్ని సూచిస్తుంది.
razhennyakh కాలేయం. క్లినికల్ నేపధ్యంలో కాలేయం యొక్క యాంటిటాక్సిక్ పనితీరును అంచనా వేయడానికి సరైన ప్రమాణంగా LIT పరీక్ష గుర్తించబడింది. Drug షధ సూచికలు మరియు కాలేయ కణజాలం యొక్క నిర్మాణ సమగ్రత, కాలేయంలోని పిఎక్స్ -450 యొక్క కంటెంట్ మరియు ఐడిడిఎమ్ ఉన్న రోగులలో కొవ్వు హెపటోసిస్ యొక్క హిస్టోలాజికల్ సంకేతాల మధ్య చాలా మంది పరిశోధకులు గుర్తించారు. కాబట్టి, ఇ.వి. హనినా మరియు ఇతరులు, IDDM ఉన్న 19 మంది రోగులను పరీక్షించినప్పుడు, 13 హెపటోసైట్ల యొక్క బయో ట్రాన్స్ఫర్మేషన్ వ్యవస్థలో గణనీయమైన మార్పును వెల్లడించింది. 9 మందిలో, T | / 2 LI తగ్గించబడింది మరియు సగటు 27.4 + 5.1 గంటలు. Drug షధ ఉపసంహరణ రేటులో మార్పు కార్బోహైడ్రేట్ మరియు లిపిడ్ జీవక్రియ యొక్క మరింత స్పష్టమైన రుగ్మతలతో కలిపి ఉంది. 4 రోగులలో, LP యొక్క తొలగింపు వేగవంతమైంది, T | / 2 3.95 + 0.04 గంటలు. ఈ సమూహంలో, మద్యం దుర్వినియోగం యొక్క చరిత్ర గుర్తించబడింది.
LI గెల్లెర్ మరియు M.V. 1982 లో గ్రియాజ్నోవ్, 77 మంది రోగులను పరీక్షించినప్పుడు, of షధ క్లియరెన్స్లో తగ్గుదల కనిపించింది: బాల్య మధుమేహం ఉన్న రోగులలో, వరకు
26.1 + 1.5 మి.లీ / నిమి, మరియు యుక్తవయస్సులో 24.1 + + 1.0 మి.లీ / నిమి (ఆరోగ్యకరమైన 36.8 + 1.4). హెపటోసైట్ల యొక్క జీవక్రియ చర్యపై es బకాయం మరియు వ్యాధి యొక్క తీవ్రత స్థాపించబడ్డాయి. అదే రోగులను 1987 లో 79 మంది రోగుల పరీక్షలో పరీక్షించారు మరియు డయాబెటిస్ 1 మరియు 2 రకాలు ఉన్న రోగులలో రక్త సీరంలో of షధ క్లియరెన్స్ స్థాయిలో గణనీయమైన తేడాలను వెల్లడించలేదు: 26.1 + 1.5 (మరియు = 23) మరియు
24.1 + 1.5 (ఎల్ = 56) మి.లీ / నిమి. అయినప్పటికీ, IDDM ఉన్న రోగులలో, వ్యాధి యొక్క తీవ్రమైన రూపంలో, డయాబెటిస్ యొక్క సగటు తీవ్రతతో (29.2 + 1.8 ml / min తో పోలిస్తే LI క్లియరెన్స్ (gf = 11 తో 21.9+ +2.3 ml / min) గణనీయంగా తక్కువగా ఉంది. i = 12, p i మీకు కావాల్సినవి కనుగొనలేదా? సాహిత్య ఎంపిక సేవను ప్రయత్నించండి.
డయాబెటిస్లో కాలేయ నష్టం యొక్క జీవరసాయన సిండ్రోమ్లు ఖచ్చితంగా టైప్ 2 కు చెందినవి, వీటిలో ప్రాబల్యం ప్రస్తుతం అంటువ్యాధితో పోల్చబడింది.
అదే సమయంలో, చాలా ముఖ్యమైన అవయవాలలో ఒకటి - టైప్ 2 డయాబెటిస్లో కాలేయం: దాని ప్రధాన రోగలక్షణ ప్రక్రియకు నష్టం, ఇతర హెపాటోబిలియరీ పాథాలజీతో డయాబెటిస్ను తరచుగా కలపడం, నోటి హైపోగ్లైసీమిక్ మరియు ఇతర మాత్రల జీవితకాల ఉపయోగం, ప్రాథమిక జీవక్రియ యొక్క పరిస్థితులను సృష్టించే అనేక విభిన్న కారకాలు ఉన్నాయి. ఇది కాలేయంలో ఒక నియమం వలె సంభవిస్తుంది. ఆధునిక చక్కెర-తగ్గించే with షధాలతో చికిత్స సమయంలో కాలేయ పనితీరును అధ్యయనం చేయడానికి పరిమిత సంఖ్యలో రచనలు కేటాయించబడ్డాయి మరియు చికిత్సకు ముందు బయో ట్రాన్స్ఫర్మేషన్-విలువైన మరియు ఇతర కాలేయ విధులు అధ్యయనం చేయబడలేదని గమనించాలి. పోస్క్ము ఈ అంశంలో చాలా ముఖ్యమైన ప్రశ్నను లేవనెత్తుతుంది - డయాబెటిస్లో కాలేయంలోని జెనోబయోటిక్స్ యొక్క బయో ట్రాన్స్ఫర్మేషన్ సిస్టమ్ యొక్క పాత్ర తగినంతగా అధ్యయనం చేయబడలేదు. సాహిత్యంలో డయాబెటిస్ ఉన్న రోగులలో అదే drugs షధాల జీవక్రియపై పూర్తిగా విరుద్ధమైన డేటా ఉన్నాయి. ప్రశ్న తెరిచి ఉంది - డయాబెటిస్ మరియు దాని సమస్యల అభివృద్ధిలో కాలేయం యొక్క మోనో-సిగనేస్ వ్యవస్థ యొక్క ఉల్లంఘనల పాత్ర ఏమిటి? ఈ మార్పులు కాలేయం యొక్క ఎంజైమాటిక్ మోనో ఆక్సిజనేటెడ్ వ్యవస్థలో మధుమేహానికి ముందు ఉన్నాయా, లేదా దీర్ఘకాలిక హైపర్గ్లైసీమియా యొక్క పరిణామం మరియు అభివృద్ధి చెందిన జీవక్రియ సిండ్రోమ్ యొక్క భాగం ఉందా?
బయో ట్రాన్స్ఫర్మేషన్ ఫంక్షన్ మరియు డయాబెటిక్ హెపటోపతి అభివృద్ధిలో ఈ మార్పుల పాత్రను స్పష్టం చేయడానికి మరిన్ని అధ్యయనాలు అవసరం. క్లినికల్ నేపధ్యంలో డయాబెటిక్ హెపటోపతి యొక్క ప్రారంభ నిర్ధారణకు కొత్త పద్ధతులను అభివృద్ధి చేయడం అవసరం.
డయాబెటిస్కు పరిహారం యొక్క నాణ్యతను మెరుగుపరచడం మరియు ఆధునిక మోతాదు రూపాల ఉపయోగం సానుకూల ఫలితాలను ఇస్తాయని సాధారణంగా గుర్తించబడింది: రోగుల జీవితాలను కాపాడటం, డయాబెటిక్ సమస్యల యొక్క ఫ్రీక్వెన్సీ మరియు తీవ్రతను తగ్గించడం, ఆసుపత్రిలో చేరేవారి సంఖ్య మరియు వ్యవధిని తగ్గించడం, సమాజంలో రోగుల సాధారణ జీవన నాణ్యతను సాధ్యమైనంతవరకు నిర్ధారించడం. టైప్ 2 డయాబెటిస్లో కాలేయ పనితీరుపై సమగ్ర అధ్యయనం చేయడం, వ్యాధి గురించి ప్రస్తుత జ్ఞానాన్ని పరిగణనలోకి తీసుకోవడం ఇవన్నీ అవసరం.
2 వ రకానికి చెందిన డయాబెట్స్ మెల్లిటస్లో
D.E. నిమేవా, టి.పి. సిజిఖ్ (ఇర్కుట్స్క్ స్టేట్ మెడికల్ యూనివర్శిటీ)
2 వ రకానికి చెందిన డయాబెటిస్ మెల్లిటస్లో కాలేయ పరిస్థితిపై సాహిత్యం యొక్క సమీక్ష ప్రదర్శించబడుతుంది.
1. అమేటోవ్ ఎ.సి. ఇన్సులిన్-ఆధారిత మధుమేహం యొక్క వ్యాధికారకత // డయాబెటోగ్రఫీ. - 1995. - ఇష్యూ 1. ఇష్యూ 2. -
2. అమేటోవ్ A.S. తోప్చియాష్విలి వి., వినిట్స్కాయ ఎన్. - 1995. - సం. 1. - ఎస్. 15-19.
3. బాలబోల్కిన్ M.I. డయాబెటిస్ మెల్లిటస్. - ఓం .. హనీ ..
4. బాలబోల్కిన్ M.I. డయాబెటాలజీ. - ఎం., మెడ్., 2000. -672 పే.
5. బొండార్ పి.ఎన్. ముసియెంకో ఎల్.పి. డయాబెటిక్ హెపటోపతి మరియు కోలిసిస్టోపతి // ఎండోక్రినాలజీ సమస్యలు. - 1987.-№ 1, - ఎస్ .78-84.
6. బోరిసెంకో జి.వి. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కాలేయం మరియు మయోకార్డియం యొక్క క్రియాత్మక స్థితి. ఆటో రెఫ్. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - ఖార్కోవ్. 1972. -13 పే.
7. బోరిసోవ్ ఎల్ఐ. డయాబెటిస్ మెల్లిటస్లో కాలేయంలో Klnnko- పదనిర్మాణ మార్పులు. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - ఎం., 1981. - 24 పే.
8. గాగారిన్ V.I. మాషిన్స్కీ A.A. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో హెపటోబిలియరీ సిస్టమ్ యొక్క గాయాలు // ఎండోక్రినాలజీ యొక్క వాస్తవ సమస్యలు. ఎండోక్రినాలజిస్టుల 3 వ ఆల్-రష్యన్ కాంగ్రెస్ యొక్క సారాంశాలు. -ఎం „1996.-ఎస్ .42.
9. గెల్లెర్ ఎల్.పి. గ్రయాజ్నోవా M.V. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో యాంటిటాక్సిక్ కాలేయ పనితీరు మరియు దానిపై జిక్సోరిన్ ప్రభావం // ఎండోక్రినాలజీ సమస్యలు. - 1987. - నం 4. - ఎస్ .9-10.
10. గెల్లెర్ ఎల్.పి., గ్లాడ్కిఖ్ ఎల్.ఎన్., గ్రియాజ్నోవా ఎం.వి. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొవ్వు హెపటోసిస్ చికిత్స // ఎండోక్రినాలజీ సమస్యలు. - 1993 - నం 5. - ఎస్ .20-21.
పి.డ్రెవల్ ఎ.వి., మిస్నికోవా ఐ.వి.జైచికోవా ఓ.ఎస్. NIDDM // డయాబెటిస్ మెల్లిటస్ కొరకు డైట్ థెరపీ యొక్క అసమర్థతతో మొదటి ఎంపిక యొక్క as షధంగా మైక్రోనైజ్డ్ మన్నిన్. - 1999. - నం 2. - ఎస్. 35-36.
12. డుంబ్రావ వి.ఎ. డయాబెటిస్ మెల్లిటస్లో ఇన్సులిన్ చర్య యొక్క డైనమిక్స్ మరియు కాలేయం యొక్క క్రియాత్మక స్థితి. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. -కిషినేవ్, 1971. - 29 పే.
13. ఎఫిమోవ్ A.S. తకాచ్ S.N. షెర్బాక్ A.V., లాప్కో L.I. డయాబెటిస్ మెల్లిటస్లో జీర్ణశయాంతర ప్రేగు యొక్క ఓటమి // ఎండోక్రినాలజీ సమస్యలు. -1985. -№4. -ఎస్. 80-84.
14. ఎఫిమోవ్ ఎ.ఎస్. డయాబెటిక్ యాంజియోపతి - ఎం., మెడ్. 1989, - 288 పే.
15. కమెర్డినా ఎల్.ఎ. డయాబెటిస్ మెల్లిటస్లోని కాలేయం యొక్క పరిస్థితి మరియు కొన్ని కాలేయ గాయాలలో డయాబెటిస్ మెల్లిటస్ యొక్క సిండ్రోమ్. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - ఇవనోవో. 1980 .-- 28 పే.
16. కిసెలెవ్ IV. తీవ్రమైన లుకేమియా ఉన్న రోగులలో కాలేయం యొక్క క్రియాత్మక స్థితి. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - ఇర్కుట్స్క్. 1998 .-- 30 పే.
17. కోవెలెవ్ I.E. రుమ్యాంట్సేవా E.I. సైటోక్రోమ్ P-450 వ్యవస్థ మరియు డయాబెటిస్ మెల్లిటస్ // ఎండోక్రినాలజీ సమస్యలు. - 2000. - టి. 46, నం 2. - ఎస్. 16-22.
18. క్రావెట్స్ EB. బిరియులినా EA. మిరోనోవా Z.G. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ఉన్న పిల్లలలో హెపాటోబిలియరీ వ్యవస్థ యొక్క క్రియాత్మక స్థితి // ఎండోక్రినాలజీ సమస్యలు. - 1995. - నం 4. - ఎస్. 15-17.
19. నాన్లే ఎ.పి. ఎండోక్రైన్ పాథాలజీ (డయాబెటిస్ మెల్లిటస్) ఉన్న రోగులలో వైరల్ హెపటైటిస్ బి మరియు సి యొక్క క్లినికల్ మరియు ఎపిడెమియోలాజికల్ లక్షణాలు. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - సెయింట్ పీటర్స్బర్గ్. 1998.-23 పే.
20. ఓవ్చారెంకో ఎల్ I. రక్తం యొక్క భౌతిక-రసాయన లక్షణాలు మరియు డయాబెటిస్ మెల్లిటస్లో కాలేయం యొక్క క్రియాత్మక స్థితి. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - ఖార్కోవ్. 1974. - 13 పే.
21. పాచులియా ఎల్.ఎస్. కలాడ్జే ఎల్.వి.చిర్గాడ్జే ఎల్.పి.అబాషిడ్జే టి.ఓ. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో హెపటోబిలియరీ వ్యవస్థ యొక్క స్థితిని అధ్యయనం చేసే కొన్ని ప్రశ్నలు // గ్యాస్ట్రోఎంటరాలజీ మరియు హెపటాలజీ యొక్క ఆధునిక సమస్యలు. శాస్త్రీయ సెషన్ యొక్క పదార్థాలు 20-21.10.1988 M3 GSSR రీసెర్చ్ ఇన్స్టిట్యూట్ ఆఫ్ ఎక్స్పెరిమెంటల్ అండ్ క్లినికల్ థెరపీ. - టిబిలిసి. 1988. - ఎస్. 283.
25. పిరిఖలవ టి.జి. డయాబెటిస్ ఉన్న పిల్లలలో కాలేయం యొక్క పరిస్థితి. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - మ .. 1986. - 22 పే.
26. పాడిమోవా ఎస్.డి. కాలేయ వ్యాధి. - ఓం .. హనీ .. 1998. -704 పే.
27. సిజిఖ్ టి.పి. ఆస్పిరిన్ శ్వాసనాళాల ఉబ్బసం యొక్క వ్యాధికారకము // సిబ్.మెడ్. ఒక పత్రిక. - 2002. - నం 2. - ఎస్ .5-7.
28. సోకోలోవా G.A. బుబ్నోవా L.N., ఇవనోవ్ L.V. బెరెగోవ్స్కీ I.B. నెర్సేయన్ S.A. చక్కెర ఉన్న రోగులలో రోగనిరోధక మరియు మోనో ఆక్సిజనేస్ వ్యవస్థ యొక్క సూచికలు
డయాబెటిస్ మరియు కాళ్ళు మరియు చేతుల మైకోసెస్ // డెర్మటాలజీ మరియు వెనిరాలజీ యొక్క బులెటిన్. - 1997. - నం 1. - ఎస్ .38-40.
29. సుల్తానలీవ్ ఆర్.బి.గాలెట్స్ ఇ.బి. డయాబెటిస్ మెల్లిటస్లో కాలేయం యొక్క స్థితి // గ్యాస్ట్రోఎంటరాలజీ మరియు హెపటాలజీ ప్రశ్నలు. - ఫ్రంజ్, 1990. - ఎస్. 91-95.
30. తుర్కినా ఎస్.వి. డయాబెటిక్ కాలేయ నష్టంలో యాంటీఆక్సిడెంట్ వ్యవస్థ యొక్క స్థితి. రచయిత. అంగచ్ఛేదం. . cand. తేనె. సైన్సెస్. - వోల్గోగ్రాడ్. 1999 .-- 32 పే.
ZH ఖాజనోవ్ A.P. కాలేయ వ్యాధుల నిర్ధారణలో క్రియాత్మక పరీక్షలు. - మ.: హనీ .. 1968.
32. హనినా E.V. గోర్ష్టెయిన్ E.S. మిచురినా S.P. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కాలేయం యొక్క క్రియాత్మక స్థితిని అంచనా వేయడంలో యాంటిపైరిన్ పరీక్ష యొక్క ఉపయోగం // ఎండోక్రినాలజీ సమస్యలు. - 1990. - టి .36. సంఖ్య 3. - ఎస్. 14-15.
33. హ్వోరోస్టింకా వి.ఎన్. స్టెపనోవ్ ఇపి, వోలోషినా ఆర్.ఐ. రేడియో ఐసోటోప్ స్టడీ ఆఫ్ కాలేయం యొక్క ఫంక్షనల్ స్టేట్ ఆఫ్ డయాబెటిస్ మెల్లిటస్ "// మెడికల్ ప్రాక్టీస్. - 1982. - నం 1 1, - పి .88-86.
34. షమాఖ్ముడోవా ఎస్హెచ్ఎల్ఐ. సీరం ఎల్డిహెచ్ మరియు డయాబెటిస్ మెల్లిటస్లో దాని ఐసోఎంజైమ్లు // మెడికల్ జర్నల్ ఆఫ్ ఉజ్బెకిస్తాన్. - 1980. - నం 5. - ఎస్ 54-57.
35. షెర్లాక్ ఎల్.ఎల్.ఎల్. డూలీ జె. కాలేయం మరియు పిత్త వాహిక యొక్క వ్యాధులు. - మ.: గెస్టార్ మెడ్ .. 1999 .-- 859 పే.
36. షుల్గా O.S. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో హెపటోబిలియరీ వ్యవస్థ యొక్క స్థితి // సైద్ధాంతిక మరియు క్లినికల్ మెడిసిన్ ప్రశ్నలు. - టాంస్క్. 1984. - ఇష్యూ. 10.-S. 161-162.
37. బెల్ జి.ఎల్. లిల్లీ ఉపన్యాసం. డయాబెటిస్ మెల్లిటస్ // డయాబెటిస్లో మాలిక్యులర్ డిలెక్ట్. - 1990.-ఎన్ .40. -పి. 413-422.
38. కన్సోలి ఎఫ్. ఎన్ఐడిడిఎమ్ యొక్క పాథోఫిజియాలజీలో కాలేయం పాత్ర // డయాబెటిస్ కేర్. - 1992 మార్చి. - వాల్యూమ్ 5. N.3. -పి. 430-41.
39. కోట్రోజ్జి జి „కాస్టిని-రాగ్ వి .. రెల్లి పి .. బుజెల్లి జి. // డయాబెటిస్ మరియు దీర్ఘకాలిక కాలేయ వ్యాధిలో గ్లూకోజ్ జీవక్రియ నియంత్రణలో కాలేయం పాత్ర. - ఆన్-ఇటాల్-మెడ్ ఇంట. - 1997 ఏప్రిల్-జూన్. - వాల్యూమ్ 12, ఎన్ .2. - పి .84-91.
40. క్లేబోవిచ్ ఎల్. రౌటియో ఎ., సలోన్పా పి. .. అర్వెలా పి. మరియు ఇతరులు. యాంటిపైరిన్, కొమారిన్ మరియు గ్లిపిజైడ్ ఆప్యాయత ఎసిటైలా-టియోన్ కెఫిన్ పరీక్ష ద్వారా కొలుస్తారు // బయోమెడ్-ఫార్మా-కోథర్. - 1995. - వాల్యూమ్ 49. N.5. - పి .225-227.
41. మాల్స్ట్రమ్ ఆర్. .. ప్యాకర్డ్ సి. జె., కాస్లేక్ ఎం. .. బెడ్ఫోర్డ్ డి. మరియు ఇతరులు. // NIDDM లోని కాలేయంలో ఇన్సులిన్ ద్వారా ట్రైగ్లిజరైడ్ జీవక్రియ యొక్క లోపభూయిష్ట నియంత్రణ // డయాబెటోలాజియా. -1997 ఏప్రిల్. - వాల్యూమ్ 40, ఎన్ .4. - పి .454-462.
42. మాట్జ్కే జి.ఆర్ .. ఫ్రై ఆర్.ఎఫ్ .. ప్రారంభ జె.జె., స్ట్రాకా ఆర్.జె. యాంటీపురిన్ జీవక్రియ మరియు CYPIA2 మరియు CYP2D6 కార్యాచరణ // ఫార్మాకోథెరపీపై డయాబెటిస్ మెల్లిటస్ ప్రభావం యొక్క మూల్యాంకనం. - 2000 ఫిబ్రవరి. Vol.20. N.2. -పిజె 82-190.
43. నెల్సన్ డి ఆర్ .. కామటాకి టి .. వాక్స్మాన్ డి.జె. మరియు ఇతరులు. // DNA మరియు సెల్. బియోల్. - 1993. - సం. 12. ఎన్.ఐ. - పి. 1-51.
44. ఓవెన్ M.R .. డోరన్ E., హేల్స్ట్రాప్ A.P. // బయోకెమ్. 1. -2000 జూన్ 15. - వాల్యూమ్ 348. - Pt3. - పి .607-614.
45. పెంటికైనెన్ పి.జె .. న్యూవోనెన్ పి.జె .. పెంటిలా ఎ. // యుర్. జె. క్లిన్. ఫర్మాకల్. - 1979.-ఎన్ 16. - పి. 195-202.
46. పెర్రీ I.J .. వన్నమెతీ S.G .. షేపర్ A.G. సీరం గామా-గ్లూటామిల్ట్రాన్స్ఫేరేస్ మరియు NIDDM // డయాబెటిస్ కేర్ యొక్క ప్రమాదం యొక్క అధ్యయనం. - 1998 మే. -వొల్. 21. N.5.-P.732-737.
47. రుగ్గెరే M.D., పటేల్ J.C. // డయాబెటిస్. - 1983.-వాల్యూమ్ 32.-సప్లై. I.-P.25a.
48. సేలం జె.ఎల్. హైపోగ్లైసీమిక్ సల్ఫోనామైడ్స్ యొక్క ఫార్మాకోకైనటిక్స్: ఓజిడియా, ఒక కొత్త కన్సెప్ట్ // డయాబెటిస్-మెటాబ్. -1997 నవంబర్. -ఎన్ .23, సప్లి. 4. - పి .39-43.
49. తోడా ఎ., షిమెనో హెచ్ .. నాగమాట్సు ఎ .. షిగెమాట్సు హెచ్. // జెనోబయోటికా. - 1987. - సం .17. - పి. 1975-1983.
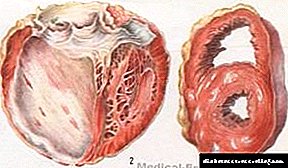
కాలేయ సిరోసిస్ అంటే ఏమిటి
కాలేయం యొక్క సిర్రోసిస్ అనేది ఒక అవయవం యొక్క సాధారణ నిర్మాణం యొక్క ప్రగతిశీల పునర్నిర్మాణం. కాలేయ కణాలు క్రమంగా క్షీణిస్తాయి మరియు వాటి స్థానంలో కొవ్వు పదార్ధాలు ఉంటాయి. ఆమె విధులు తీవ్రంగా బలహీనంగా ఉన్నాయి.తదనంతరం, హెపాటిక్ వైఫల్యం మరియు హెపాటిక్ కోమా అభివృద్ధి చెందుతాయి.
అనుమానాస్పద సిరోసిస్ ఉన్న రోగి అటువంటి ఫిర్యాదులను అందిస్తాడు:
- అలసట,
- నిద్ర భంగం,
- ఆకలి తగ్గింది
- ఉబ్బరం,
- చర్మం మరకలు మరియు కళ్ళ యొక్క ప్రోటీన్ కోటు పసుపు రంగులో,
- మలం యొక్క రంగు,
- కడుపు నొప్పి
- కాళ్ళు వాపు,
- దానిలో ద్రవం చేరడం వల్ల ఉదరం పెరుగుదల,
- తరచుగా బాక్టీరియల్ ఇన్ఫెక్షన్
- కాలేయంలో మొండి నొప్పి
- అజీర్తి (బెల్చింగ్, వికారం, వాంతులు, గర్జన),
- చర్మం యొక్క దురద మరియు దానిపై వాస్కులర్ "నక్షత్రాలు" కనిపించడం.
సిరోసిస్ ఇప్పటికే ఏర్పడితే, దురదృష్టవశాత్తు, అది కోలుకోలేనిది. కానీ సిరోసిస్ యొక్క కారణాల చికిత్స కాలేయాన్ని సమతుల్య స్థితిలో ఉంచడానికి మిమ్మల్ని అనుమతిస్తుంది.
ఉత్పత్తి యొక్క రకాలు మరియు వాటి కూర్పు
ఇనుము అధికంగా ఉండే ఆహారాన్ని మినహాయింపు లేకుండా అందరూ క్రమం తప్పకుండా తీసుకోవాలి.
ఐరన్ మానవ శరీరంలో హిమోగ్లోబిన్ స్థాయిని సాధారణీకరించడానికి సహాయపడుతుంది.
రాగి, ఒక తాపజనక ప్రక్రియ మరియు అనేక ముఖ్యమైన విధానాలకు మద్దతు ఇస్తుంది.
ఆహార ఉత్పత్తి యొక్క కూర్పు మానవ శరీరంపై ప్రయోజనకరమైన ప్రభావాన్ని చూపే అనేక భాగాలను కలిగి ఉంది:
- ట్రేస్ ఎలిమెంట్స్ ఇనుము మరియు రాగి.
- విటమిన్లు,
- అమైనో ఆమ్లాలు
- కాలేయం మరియు మూత్రపిండాలు, మెదడు, చర్మం యొక్క పనిపై ప్రయోజనకరమైన ప్రభావాన్ని కలిగి ఉన్న మాక్రోన్యూట్రియెంట్స్ దృశ్య తీక్షణతను నిర్వహిస్తాయి.
ఈ రోజు వరకు, మీరు అటువంటి రకాల కాలేయాన్ని కనుగొనవచ్చు:
చికెన్ కాలేయం ప్రత్యేక శ్రద్ధకు అర్హమైనది, ఎందుకంటే ఇది చాలా తక్కువ కేలరీల స్థాయిని కలిగి ఉంటుంది, ఇది డయాబెటిస్ నిర్ధారణ ఉన్న ప్రతి ఒక్కరినీ ఆహారంలో చేర్చడానికి అనుమతిస్తుంది. ఈ రకమైన ఉత్పత్తి చాలా తక్కువ గ్లైసెమిక్ సూచికను కలిగి ఉంది, ఇది బరువును నిర్వహించడానికి మరియు సాధారణీకరించడానికి, అలాగే అధిక రక్త చక్కెరతో ముఖ్యమైనది.
మాంసం (గొడ్డు మాంసం) వలె గొడ్డు మాంసం కాలేయం కూడా తక్కువ ఆరోగ్యకరమైన ఉత్పత్తి కాదు. ఇటువంటి కాలేయం ఇనుములో ఒక నాయకుడు, వేడి చికిత్స సమయంలో దాని పోషకాలను నిలుపుకుంటుంది. టైప్ 2 డయాబెటిస్లో ఉన్న గొడ్డు మాంసం కాలేయాన్ని రోజూ ప్రధాన ఆహారాలలో ఒకటిగా ఉపయోగించవచ్చు. వేయించిన రూపంలో ఉత్పత్తి యొక్క గ్లైసెమిక్ సూచిక 50 యూనిట్లు.

పంది రకం మధుమేహ వ్యాధిగ్రస్తులకు తక్కువ ప్రయోజనకరంగా ఉంటుంది మరియు దీని ఉపయోగం మితంగా మరియు సరైన వేడి చికిత్స తర్వాత మాత్రమే జరగాలి.
టైప్ 2 డయాబెటిస్లో కాడ్ లివర్ను ఉపయోగించడానికి ఇది అనుమతించబడుతుంది. ఈ ఆహార ఉత్పత్తి ఆఫ్సల్ సమూహానికి చెందినది మరియు మానవ శరీరంపై సానుకూల ప్రభావాన్ని చూపుతుంది. కాడ్ లివర్ తినడం వల్ల విటమిన్ ఎ నిల్వలు గణనీయంగా పెరుగుతాయి, దంతాల పరిస్థితి మరియు బలాన్ని మెరుగుపరుస్తాయి.
అదనంగా, ఇది మెదడు మరియు మూత్రపిండాల పనితీరుపై ప్రయోజనకరమైన ప్రభావాన్ని చూపుతుంది. అలాగే, ఈ ఉత్పత్తి యొక్క కూర్పులో విటమిన్లు సి, డి, ఇ మరియు ఫోలిక్ ఆమ్లం, ఒమేగా -3 ఆమ్లాలు వంటి ముఖ్యమైన పదార్థాలు ఉన్నాయి. కాడ్ కాలేయంలో కొవ్వు తక్కువ మొత్తంలో ఉంటుంది, ఇది తక్కువ కేలరీల డయాబెటిక్ మెనూలో చేర్చడానికి అనుమతిస్తుంది.
ఉత్పత్తి యొక్క గ్లైసెమిక్ సూచిక 0 యూనిట్లు, కాబట్టి రక్తంలో చక్కెరను పెంచడం గురించి చింతించకుండా రోజూ తినవచ్చు.
డయాబెటిస్లో గొడ్డు మాంసం కాలేయానికి సంబంధించినవన్నీ ప్రత్యేక శ్రద్ధ అవసరం. మీకు తెలిసినట్లుగా, గొడ్డు మాంసం మాంసం యొక్క ఉపయోగకరమైన రకం.
ఇది ముఖ్యంగా దాని ధనిక ఇనుము నిష్పత్తికి విలువైనది. ఇది చాలా తరచుగా వేడి వస్తువులను వండడానికి మాత్రమే కాకుండా, సలాడ్లకు కూడా ఉపయోగిస్తారు.
వేగంగా వేయించడానికి కూడా చేసినప్పుడు, ఇది చాలా మృదువుగా మరియు మృదువుగా మారుతుంది, మరియు కొట్టుకున్న తరువాత అది కొవ్వులను సంపూర్ణంగా గ్రహిస్తుంది, ఉదాహరణకు, కూరగాయల లేదా ఆలివ్ నూనె.
దాని తయారీ కోసం నేను వంటకాల్లో ఒకదానికి దృష్టిని ఆకర్షించాలనుకుంటున్నాను. రెసిపీ ప్రకారం, గొడ్డు మాంసం కాలేయాన్ని ఉప్పు నీటిలో ఉడకబెట్టి కుట్లుగా కట్ చేస్తారు. ఇంకా ఇది అవసరం:
- మరొక బాణలిలో, ఉల్లిపాయలను వేయించి, అక్కడ కాలేయాన్ని వేసి, క్రస్ట్ ఏర్పడే వరకు వేయించాలి. సమర్పించిన ఉత్పత్తిని ఓవర్డ్రై చేయకుండా ఉండటం చాలా ముఖ్యం, ఎందుకంటే ఈ విధంగా ఇది చాలా తక్కువ ఉపయోగకరంగా ఉంటుంది,
- అప్పుడు బ్లెండర్ లేదా తురిమినతో ముందే పిండిచేసిన తెల్ల రొట్టెను పోయాలి,
- సుగంధ ద్రవ్యాలు మరియు మూలికల వాడకం గురించి మనం మరచిపోకూడదు మరియు ఉత్పత్తిని మృదువుగా చేయడానికి, తక్కువ మొత్తంలో నీటిని ఉపయోగించాలని గట్టిగా సిఫార్సు చేయబడింది.
ఫలిత వంటకం మూడు నుండి ఐదు నిమిషాలు ఉడికించాలి. ఈ సందర్భంలోనే డయాబెటిస్లోని కాలేయం చాలా ఉపయోగకరంగా ఉంటుంది, మరియు దీనిపై నమ్మకం పొందడానికి, మీరు మొదట డయాబెటాలజిస్ట్ లేదా న్యూట్రిషనిస్ట్తో సంప్రదించవచ్చు.
పాథాలజీ లక్షణాలు
డయాబెటిస్లో కాలేయంపై ప్రభావాలు వంటి లక్షణాలతో ఉంటాయి:
- బద్ధకం,
- నిద్ర రుగ్మత
- ఆకలి తగ్గింది
- ఉదరం యొక్క ఉబ్బరం
- చర్మం యొక్క పసుపు రంగు మరియు కనుబొమ్మల తెల్ల పొర,
- మలం యొక్క రంగు,
- ఉదరం నొప్పి
- కాళ్ళ వాపు పరిస్థితి,
- పేరుకుపోయిన ద్రవం కారణంగా ఉదరం విస్తరణ,
- కాలేయంలో నొప్పి.
కారణనిర్ణయం
కాలేయ రుగ్మతలను సకాలంలో నిర్ధారించడం ద్వారా అవసరమైన చికిత్సను వెంటనే ప్రారంభించడానికి మరియు భవిష్యత్తులో దాని తీవ్రమైన వ్యాధుల ప్రమాదాన్ని తగ్గించడానికి మిమ్మల్ని అనుమతిస్తుంది. డయాబెటిస్ ఉన్న రోగులందరూ కనీసం ఆరునెలలకోసారి కాలేయం, పిత్తాశయం మరియు పిత్త వాహిక యొక్క అల్ట్రాసౌండ్ స్కాన్ చేయించుకోవాలి.
ఈ అవయవం యొక్క క్రియాత్మక కార్యాచరణను అంచనా వేసే ప్రయోగశాల అధ్యయనాల నుండి, ఇటువంటి జీవరసాయన రక్త పరీక్షలు సమాచారంగా ఉంటాయి:
- AST మరియు ALT ఎంజైమ్ల కార్యాచరణ (అస్పార్టేట్ అమినోట్రాన్స్ఫేరేస్ మరియు అలనైన్ అమినోట్రాన్స్ఫేరేస్),
- బిలిరుబిన్ స్థాయి (ప్రత్యక్ష మరియు పరోక్ష),
- మొత్తం ప్రోటీన్ స్థాయి
- అల్బుమిన్ గా ration త
- ఆల్కలీన్ ఫాస్ఫేటేస్ (ALP) మరియు గామా-గ్లూటామిల్ట్రాన్స్ఫేరేస్ (GGT) గా ration త.

ఈ విశ్లేషణల ఫలితాలతో (వాటిని “కాలేయ పరీక్షలు” అని కూడా పిలుస్తారు) మరియు అల్ట్రాసౌండ్ ముగింపుతో, రోగికి వైద్యుడిని చూడాలి, మరియు కట్టుబాటు నుండి తప్పుకుంటే, స్వీయ- ate షధాన్ని తీసుకోకండి. ఖచ్చితమైన రోగ నిర్ధారణ మరియు పూర్తి రోగ నిర్ధారణను స్థాపించిన తరువాత, ఒక నిపుణుడు అవసరమైన చికిత్సను సిఫారసు చేయవచ్చు, మధుమేహం యొక్క లక్షణాలను పరిగణనలోకి తీసుకుంటారు.
అధిక సంఖ్యలో దూకుడు మందులు తీసుకోవడం వల్ల కాలేయం తరచూ బాధపడుతుండటం వలన, దాని చికిత్స కోసం కనీస మొత్తంలో మందులు మాత్రమే ఉపయోగించబడతాయి, వాస్తవానికి వీటిని పంపిణీ చేయలేము. నియమం ప్రకారం, వీటిలో ఇవి ఉన్నాయి:
- కార్బోహైడ్రేట్ జీవక్రియ (ఇన్సులిన్ లేదా టాబ్లెట్లు) ను సరిదిద్దడానికి ఉద్దేశించిన ప్రాథమిక the షధ చికిత్స,
- హెపాటోప్రొటెక్టర్లు (కాలేయాన్ని రక్షించడానికి మరియు దాని కార్యాచరణను సాధారణీకరించడానికి మందులు),
- ఉర్సోడెక్సైకోలిక్ ఆమ్లం (పైత్య ప్రవాహాన్ని మెరుగుపరుస్తుంది మరియు మంటను తటస్తం చేస్తుంది),
- విటమిన్ మరియు ఖనిజ సముదాయాలు
- లాక్టులోజ్ (శరీరాన్ని సహజంగా శుభ్రపరచడం కోసం).
నాన్-డ్రగ్ చికిత్సకు ఆధారం ఆహారం. కాలేయ వ్యాధులతో, రోగి అన్ని మధుమేహ వ్యాధిగ్రస్తులకు సిఫార్సు చేసిన పోషణ సూత్రాలకు కట్టుబడి ఉంటాడు.
సున్నితమైన ఆహారం మరియు తగినంత నీరు తీసుకోవడం జీవక్రియ ప్రక్రియలను సాధారణీకరించడానికి సహాయపడుతుంది మరియు వంటకాల యొక్క సరైన రసాయన కూర్పు గ్లూకోజ్ స్థాయిలను తగ్గిస్తుంది. రోగి యొక్క మెను నుండి, చక్కెర మరియు దానిని కలిగి ఉన్న ఉత్పత్తులు, తెల్ల రొట్టె మరియు పిండి ఉత్పత్తులు, స్వీట్లు, కొవ్వు మాంసాలు మరియు చేపలు, పొగబెట్టిన మాంసాలు మరియు les రగాయలు పూర్తిగా మినహాయించబడ్డాయి.
Pick రగాయ కూరగాయల నుండి దూరంగా ఉండటం కూడా మంచిది, ఎందుకంటే, తక్కువ కేలరీల కంటెంట్ మరియు తక్కువ కార్బోహైడ్రేట్ కంటెంట్ ఉన్నప్పటికీ, అవి క్లోమంను చికాకుపెడతాయి మరియు కాలేయం యొక్క పరిస్థితిని మరింత దిగజార్చుతాయి.
డయాబెటిస్ చికిత్స కోసం కొన్ని మందులకు హెపటోటాక్సిసిటీ ఉంటుంది. ఇది ప్రతికూల ఆస్తి, ఇది కాలేయం యొక్క అంతరాయం మరియు దానిలో బాధాకరమైన నిర్మాణ మార్పులకు దారితీస్తుంది.
అందువల్ల, శాశ్వత medicine షధాన్ని ఎన్నుకునేటప్పుడు, ఎండోక్రినాలజిస్ట్ అన్ని సూక్ష్మ నైపుణ్యాలను పరిగణనలోకి తీసుకోవడం మరియు సాధ్యమయ్యే దుష్ప్రభావాలు మరియు భయంకరమైన లక్షణాల గురించి రోగికి తెలియజేయడం చాలా ముఖ్యం. చక్కెరను నిరంతరం పర్యవేక్షించడం మరియు జీవరసాయన రక్త పరీక్ష యొక్క క్రమమైన డెలివరీ కాలేయంలోని సమస్యల ఆగమనాన్ని సకాలంలో గుర్తించడానికి మరియు చికిత్సను సర్దుబాటు చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
అనారోగ్య చికిత్స
కాలేయ వ్యాధి, అలాగే డయాబెటిస్ అభివృద్ధిని నివారించడానికి, లేదా ఈ వ్యాధుల యొక్క అభివ్యక్తి ఉంటే, అప్పుడు పరిస్థితిని భర్తీ చేయడానికి, శరీర పరిస్థితిని మెరుగుపరిచేందుకు ఉద్దేశించిన చర్యల సమితిని చేపట్టడం అవసరం.
మొదటి దశ నిపుణుడిని సంప్రదించడం. ఈ సందర్భంలో, ఇది గ్యాస్ట్రోఎంటరాలజిస్ట్, ఎండోక్రినాలజిస్ట్, హెపటాలజిస్ట్ కావచ్చు.
వారు రోగి యొక్క పూర్తి పరీక్షను నిర్వహిస్తారు, ఇది ఒక నిర్దిష్ట సందర్భంలో చికిత్సలో దిశను నిర్ణయిస్తుంది.
రోగి టైప్ 1 డయాబెటిస్తో బాధపడుతుంటే, డైట్ థెరపీని సూచించడం అవసరం, అది పనికిరానిది అయితే, పున the స్థాపన చికిత్సను ప్రారంభించడం అవసరం. ఇందుకోసం ఇన్సులిన్ పున replace స్థాపన మందులను టాబ్లెట్ రూపంలో లేదా ఇంజెక్షన్ల రూపంలో ఉపయోగిస్తారు.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ యొక్క అభివృద్ధి సాధారణంగా అధిక బరువు ఉన్నవారిలో గమనించవచ్చు.
ఈ సందర్భంలో, అత్యంత ప్రభావవంతమైనది జీవనశైలి, క్రీడలు, శరీర బరువును తగ్గించే లక్ష్యంతో పాటు డైట్ థెరపీ.
డయాబెటిస్ రకంతో సంబంధం లేకుండా, కాలేయ చికిత్స తప్పనిసరి. కాలేయ నష్టం గుర్తించబడిన దశలో ఇది ప్రభావితమవుతుంది.
కాలేయ వ్యాధి యొక్క ప్రారంభ దశలలో, రక్తంలో చక్కెర స్థాయిలను సకాలంలో సరిదిద్దడం చాలా ప్రభావవంతంగా ఉంటుంది. కాలేయ పనితీరు మరియు ఆహారం యొక్క సాధారణీకరణను సమర్థవంతంగా ఎదుర్కుంటుంది.
కాలేయ కణాలను రక్షించడానికి, హెపాటోప్రొటెక్టివ్ .షధాలను తీసుకోవడం అవసరం. ఇవి ప్రభావిత కాలేయ కణాలను బాగా పునరుద్ధరిస్తాయి. వాటిలో - ఎస్సెన్షియాల్, హెపాటోఫాక్, హెపామెర్జ్, మొదలైనవి స్టీటోసిస్తో, ఉర్సోసాన్ తీసుకుంటారు.
కొవ్వు డయాబెటిక్ హెపటోసిస్ డయాబెటిస్ మెల్లిటస్ యొక్క తీవ్రమైన సమస్య, ఇది నిర్విషీకరణ అవయవాన్ని నాశనం చేస్తుంది - కాలేయం. ఈ వ్యాధితో, అధిక కొవ్వు హెపటోసైట్లలో పేరుకుపోతుంది - కాలేయ కణాలు.
హెపాటోసైట్లలో సాధారణమైనవి విషపూరిత పదార్థాలను నాశనం చేసే ఎంజైములు. కొవ్వు బిందువులు, కాలేయ కణాలలో పేరుకుపోవడం, వాటి పొరల సమగ్రతను ఉల్లంఘిస్తుంది.అప్పుడు విషాల తటస్థీకరణకు కారణమైన ఎంజైమ్లతో సహా హెపటోసైట్స్లోని విషయాలు రక్తంలోకి ప్రవేశిస్తాయి.
గుడ్డు లేదా కోడి: డయాబెటిస్ మెల్లిటస్ లేదా ఫ్యాటీ హెపటోసిస్
చక్కెర వ్యాధి కొవ్వు హెపటోసిస్కు కారణమైనట్లే, కాలేయాన్ని ప్రభావితం చేసే కొవ్వు వ్యాధి మధుమేహానికి దారితీస్తుంది. మొదటి సందర్భంలో, కొవ్వు హెపటోసిస్ను డయాబెటిక్ అంటారు.
కాబట్టి, హార్మోన్ల అసమతుల్యతతో తీవ్రమైన డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో - ఇన్సులిన్ లేకపోవడం మరియు గ్లూకాగాన్ అధికంగా ఉండటం వలన గ్లూకోజ్ విచ్ఛిన్నం నెమ్మదిస్తుంది, ఎక్కువ కొవ్వు ఉత్పత్తి అవుతుంది. ఈ ప్రక్రియల యొక్క పరిణామం కొవ్వు కాలేయ హెపటోసిస్.
టైప్ 2 డయాబెటిస్ అభివృద్ధి చెందడానికి కొవ్వు కాలేయ వ్యాధి అత్యంత తీవ్రమైన ప్రమాద కారకాల్లో ఒకటి అని నిరూపించే ఆధునిక medicine షధం వివాదాస్పద వాస్తవాలను ఉపయోగిస్తుంది.
లక్షణాలు మరియు రోగ నిర్ధారణ
డయాబెటిక్ ఫ్యాటీ హెపటోసిస్ యొక్క స్వీయ-నిర్ధారణ దాదాపు అసాధ్యం. నిజమే, నరాల చివరలు లేకపోవడం వల్ల, కాలేయం బాధపడదు. అందువల్ల, ఈ సమస్య యొక్క లక్షణాలు చాలా వ్యాధులకు సాధారణం: బద్ధకం, బలహీనత, ఆకలి లేకపోవడం. కాలేయ కణాల గోడలను నాశనం చేయడం, విషాన్ని తటస్తం చేయడానికి ప్రతిచర్యలను ఉత్పత్తి చేసే ఎంజైములు రక్తప్రవాహంలోకి ప్రవేశిస్తాయి.
అందువల్ల, కొవ్వు కాలేయ వ్యాధిని నిర్ధారించే పద్ధతుల్లో ఒకటి జీవరసాయన రక్త పరీక్ష. అతను రక్తంలో హెపాటోసైట్ ఎంజైమ్ల ఉనికిని మరియు స్థాయిని చూపిస్తాడు. అదనంగా, కొవ్వు నష్టం ప్రభావంతో ఉన్న డయాబెటిక్ కాలేయం, అల్ట్రాసౌండ్ పరికరాలు లేదా టోమోగ్రాఫ్ ఉపయోగించి పరిశీలించబడుతుంది.
ఒక అవయవం యొక్క విస్తరణ, దాని రంగులో మార్పు ఖచ్చితంగా కొవ్వు హెపటోసిస్ యొక్క లక్షణాలు. సిరోసిస్ను మినహాయించడానికి, కాలేయ బయాప్సీ చేయవచ్చు. పరీక్ష చాలా తరచుగా ఎండోక్రినాలజిస్ట్ లేదా గ్యాస్ట్రోఎంటరాలజిస్ట్ చేత సూచించబడుతుంది.
సరిదిద్దగలదా లేదా? - డయాబెటిక్ హెపటోసిస్ చికిత్స
కొవ్వు వ్యాధి యొక్క ప్రారంభ దశలలో, ప్రభావిత కాలేయాన్ని పూర్తిగా పునరుద్ధరించవచ్చు. ఇందుకోసం, కొవ్వు పదార్ధాలు, ఆహారం నుండి ఆల్కహాల్, టాబ్లెట్లలో అవసరమైన ఫాస్ఫోలిపిడ్లను సూచించమని వైద్యులు సిఫార్సు చేస్తున్నారు. అటువంటి చికిత్స 3 నెలల తరువాత, రోగి యొక్క కాలేయం క్రమంలో ఉంటుంది.
డయాబెటిస్ అన్ని శరీర వ్యవస్థలను ప్రభావితం చేస్తుంది. డయాబెటిస్ మెల్లిటస్ మరియు కాలేయం మొదట ఒకదానితో ఒకటి అనుసంధానించబడతాయి, ఎందుకంటే అవయవాన్ని ప్రత్యక్షంగా ప్రభావితం చేసే జీవక్రియ ప్రక్రియల ఉల్లంఘన ఉంది.
వివిధ రకాల మధుమేహం కాలేయంపై వేర్వేరు ప్రభావాలను కలిగి ఉంటుంది, ఒకటి వేగంగా నష్టాన్ని కలిగిస్తుంది, మరొకటి దశాబ్దాలుగా సమస్యలను కలిగించదు. అయినప్పటికీ, కాలేయం యొక్క సాధారణ పనితీరు drug షధ చికిత్సను పాటించడం ద్వారా మాత్రమే సాధ్యమవుతుంది, లేకపోతే పరిణామాలు కోలుకోలేనివి.
డయాబెటిస్ను క్లిష్టమైన పద్ధతులతో చికిత్స చేయాలి. ప్రారంభంలో, డాక్టర్ వ్యాధి అభివృద్ధిని ప్రభావితం చేసే కారణాలను నిర్ణయిస్తాడు మరియు వాటిని తొలగించే లక్ష్యంతో పద్ధతులను సూచిస్తాడు. చికిత్స సమయంలో, వివిధ పద్ధతులు మిళితం చేయబడతాయి, వీటిలో వైద్య పద్ధతులు, ఆహారం, సమతుల్య రోజువారీ నియమాన్ని నిర్వహించడం, విటమిన్ కాంప్లెక్స్ల వాడకం, అధిక శరీర బరువును వదిలించుకోవడం.
రోగికి ఆహారం
హెపాటిక్ వ్యాధి, డయాబెటిక్ దశతో సంబంధం లేకుండా, ఆహారం అవసరం, రక్తంలో చక్కెర రీడింగులను కూడా పర్యవేక్షిస్తారు. ఆహారంలో కొవ్వులలో కఠినమైన పరిమితి, తేలికపాటి కార్బోహైడ్రేట్ల మినహాయింపు, మద్యం తిరస్కరణ అవసరం. చక్కెర మినహాయించబడింది, బదులుగా చక్కెర ప్రత్యామ్నాయాలు ఉపయోగించబడతాయి. కూరగాయల కొవ్వులు, ఆలివ్ నూనె ఉపయోగపడతాయి మరియు సన్నని పౌల్ట్రీ యొక్క కాలేయం ఆహారంగా ఉపయోగించబడుతుంది.
ఉపయోగం కోసం మందులు
ఎండోక్రైన్ వ్యవస్థ యొక్క వ్యాధుల ప్రభావవంతమైన చికిత్స, చెడు అలవాట్లను వదలకుండా అంతర్గత అవయవాల యొక్క పాథాలజీలు అసాధ్యం.
డయాబెటిస్ అభివృద్ధి చెందితే, కాలేయం మొదటి రోగలక్షణ మార్పులలో ఒకదాన్ని అనుభవిస్తుంది. కాలేయం, మీకు తెలిసినట్లుగా, ఒక వడపోత, అన్ని రక్తం దాని గుండా వెళుతుంది, ఇన్సులిన్ దానిలో నాశనం అవుతుంది.
దాదాపు 95% మధుమేహ వ్యాధిగ్రస్తులకు కాలేయంలో అసాధారణతలు ఉన్నాయి, ఇది హైపర్గ్లైసీమియా మరియు హెపాటోపాథాలజీ మధ్య సన్నిహిత సంబంధాన్ని మరోసారి రుజువు చేస్తుంది.
అమైనో ఆమ్లాలు మరియు ప్రోటీన్ యొక్క బహుళ జీవక్రియ లోపాలు గుర్తించబడ్డాయి, లిపోలిసిస్ సమయంలో ఇన్సులిన్ నిరోధించబడుతుంది, కొవ్వు విచ్ఛిన్నం అనియంత్రితంగా సంభవిస్తుంది, కొవ్వు ఆమ్లాల పరిమాణం పెరుగుతుంది మరియు ఫలితంగా, తాపజనక ప్రతిచర్యల యొక్క వేగవంతమైన అభివృద్ధి.
డయాబెటిస్ మెల్లిటస్ నిర్ధారణను నిర్ధారించిన వెంటనే రోగి కాలేయ పనితీరు పరీక్షల కోసం వైద్యుడిని సంప్రదించాలి, అలాగే సారూప్య పాథాలజీల సమక్షంలో: వాస్కులర్ అథెరోస్క్లెరోసిస్, కొరోనరీ హార్ట్ డిసీజ్, ధమనుల రక్తపోటు, మయోకార్డియల్ ఇన్ఫార్క్షన్, హైపోథైరాయిడిజం, ఆంజినా పెక్టోరిస్.
ఈ సందర్భంలో, కొలెస్ట్రాల్, లిపోప్రొటీన్లు, బిలిరుబిన్, గ్లైకేటెడ్ హిమోగ్లోబిన్, ఆల్కలీన్ ఫాస్ఫేటేస్, AST, ALT యొక్క సూచికల కొరకు ప్రయోగశాల రక్త పరీక్ష సూచించబడుతుంది.
ఏదైనా సూచిక పెరిగినట్లయితే, శరీరం యొక్క మరింత లోతైన రోగ నిర్ధారణ అవసరం, ఇది రోగ నిర్ధారణను స్పష్టం చేయడానికి మరియు తదుపరి చికిత్సా వ్యూహాలను నిర్ణయించడానికి సహాయపడుతుంది. అటువంటి సందర్భాల్లో స్వీయ-మందులు వ్యాధి యొక్క కోర్సు యొక్క తీవ్రతతో నిండి ఉంటాయి, శరీరం యొక్క అనేక ప్రతికూల ప్రతిచర్యలు.
కాలేయం దెబ్బతిన్న కారకాలను తొలగించడానికి వైద్యుడు మొదట చర్యలు తీసుకుంటాడు. పాథాలజీ యొక్క తీవ్రత, రోగి యొక్క శరీరం యొక్క లక్షణాలు, పరీక్షల ఫలితాలు, పరిస్థితిని సాధారణీకరించడానికి మందులు సూచించబడతాయి.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కాలేయ వ్యాధులు: ఆధునిక వ్యూహాలు మరియు చికిత్స వ్యూహం
డయాబెటిస్ మెల్లిటస్ (డిఎమ్) అనేది తీవ్రమైన వైద్య మరియు సామాజిక సమస్య, ఇది వ్యాధి యొక్క అధిక ప్రాబల్యం మరియు దీర్ఘకాలిక కోర్సు కారణంగా మాత్రమే కాకుండా, అనేక అవయవాలు మరియు వ్యవస్థల నుండి, ముఖ్యంగా జీర్ణశయాంతర ప్రేగు (జిఐటి) నుండి పెద్ద సంఖ్యలో సమస్యలతో కూడా వివిధ ప్రత్యేకతల వైద్యుల దృష్టిని ఆకర్షిస్తుంది. ).
ప్రపంచవ్యాప్తంగా డయాబెటిస్ ఉన్న రోగుల సంఖ్య ఏటా పెరుగుతోంది. WHO ప్రకారం, 2025 నాటికివారి సంఖ్య 334 మిలియన్ల మందికి చేరుకుంటుంది. కాబట్టి, యునైటెడ్ స్టేట్స్లో, 20.8 మిలియన్ల మంది మధుమేహంతో బాధపడుతున్నారు (జనాభాలో 7%), డయాబెటిస్ ఉన్న 1 మిలియన్ మందికి పైగా రోగులు ఉక్రెయిన్లో నమోదు చేయబడ్డారు (మొత్తం జనాభాలో సుమారు 2%), మరియు ఎపిడెమియోలాజికల్ అధ్యయనాల ప్రకారం, మన దేశంలో మధుమేహం యొక్క నిజమైన సంభవం 2- 3 సార్లు.
ఈ పాథాలజీ మరణాల కారణాల జాబితాలో ఆరవది మరియు 25 ఏళ్లు పైబడిన వారిలో 17.2% మరణాలకు కారణమైంది. టైప్ 2 డయాబెటిస్తో సంబంధం ఉన్న మరణాలకు కారణాలలో ఒకటి కాలేయ వ్యాధి. వెరోనా డయాబెటిస్ స్టడీ జనాభా అధ్యయనంలో, డయాబెటిస్ మరణానికి కారణాలలో సిరోసిస్ ఆఫ్ కాలేయం (సిపి) 4 వ స్థానంలో ఉంది (మరణాల సంఖ్యలో 4.4%).
అంతేకాకుండా, మరణాల యొక్క ప్రామాణిక నిష్పత్తి - సాధారణ జనాభాలో పౌన frequency పున్యంతో పోలిస్తే ఒక సంఘటన యొక్క సాపేక్ష పౌన frequency పున్యం - సిపికి 2.52, హృదయ సంబంధ వ్యాధుల (సివిడి) 1.34 తో పోలిస్తే. రోగి ఇన్సులిన్ థెరపీని స్వీకరిస్తే, ఈ సూచిక 6.84 కి పెరుగుతుంది.
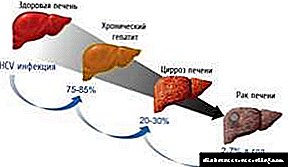
మరో భావి సమన్వయ అధ్యయనంలో, డయాబెటిస్ ఉన్న రోగులలో మరణానికి సిపి యొక్క ఫ్రీక్వెన్సీ 12.5%. ఇటీవలి అంచనాల ప్రకారం, డయాబెటిస్లో సర్వసాధారణమైన పాథాలజీలలో కాలేయ నష్టం ఒకటి. క్రిప్టోజెనిక్ సిపి, డయాబెటిస్ వల్ల కలిగేది, అభివృద్ధి చెందిన దేశాలలో కాలేయ మార్పిడికి మూడవ ప్రముఖ సూచనగా మారింది.
డయాబెటిస్ అభివృద్ధి కాలేయం యొక్క పరిస్థితిని ప్రతికూలంగా ప్రభావితం చేస్తుంది, హెపటోసైట్లలోని ప్రోటీన్లు, అమైనో ఆమ్లాలు, కొవ్వులు మరియు ఇతర పదార్ధాల జీవక్రియకు భంగం కలిగిస్తుంది, ఇది దీర్ఘకాలిక కాలేయ వ్యాధుల అభివృద్ధికి ముందడుగు వేస్తుంది.
డయాబెటిస్ యొక్క వ్యాధికారకత మూడు ఎండోక్రైన్ లోపాలపై ఆధారపడి ఉంటుంది: బలహీనమైన ఇన్సులిన్ ఉత్పత్తి, ఐఆర్ మరియు ఇన్సులిన్కు బలహీనమైన కాలేయ ప్రతిస్పందన, గ్లూకోనోజెనిసిస్ యొక్క నిరోధానికి దారితీయదు. రక్తంలో గ్లూకోజ్ ఖాళీ కడుపుతో మరియు తినడం తరువాత నిర్ణయించబడుతుంది. గ్లైకోజెన్ (గ్లైకోజెనోలిసిస్) విచ్ఛిన్నం మరియు దాని సంశ్లేషణ (గ్లూకోనోజెనిసిస్) ద్వారా కాలేయం గ్లూకోజ్ను ఉత్పత్తి చేస్తుంది.
సాధారణంగా, ఖాళీ కడుపుతో, కాలేయం ద్వారా గ్లూకోజ్ ఉత్పత్తి మరియు కండరాల ద్వారా దాని వినియోగం మధ్య సమతుల్యత నిర్వహించబడుతుంది. తినడం తరువాత, రక్తంలో గ్లూకోజ్ పెరుగుదలకు ప్రతిస్పందనగా, ఇన్సులిన్ గా concent త పెరుగుతుంది. సాధారణంగా, ఇన్సులిన్ కాలేయంలో గ్లైకోజెన్ ఏర్పడటానికి ప్రేరేపిస్తుంది మరియు గ్లూకోనొజెనిసిస్ మరియు గ్లైకోజెనోలిసిస్ నిరోధిస్తుంది.
ఇన్సులిన్ చర్యకు కాలేయం యొక్క నిరోధకతతో, జీవక్రియ ప్రక్రియలు మారతాయి: రక్తంలో గ్లూకోజ్ యొక్క సంశ్లేషణ మరియు స్రావం పెరుగుతుంది, గ్లైకోజెన్ విచ్ఛిన్నం ప్రారంభమవుతుంది మరియు కాలేయంలో దాని నిర్మాణం మరియు చేరడం నిరోధించబడుతుంది. అస్థిపంజర కండరాలలో IR తో, గ్లూకోజ్ తీసుకోవడం మరియు కణం ద్వారా దాని వినియోగం దెబ్బతింటుంది.
ఇన్సులిన్-ఆధారిత కణజాలాల ద్వారా గ్లూకోజ్ యొక్క శోషణ GLUT-4 యొక్క భాగస్వామ్యంతో జరుగుతుంది. మరోవైపు, ఐఆర్ పరిస్థితులలో, గణనీయమైన మొత్తంలో అన్స్టెరిఫైడ్ కొవ్వు ఆమ్లాలు (ఎన్ఇఎఫ్ఎ) రక్తప్రవాహంలోకి విడుదలవుతాయి, అవి పోర్టల్ సిరలో. పోర్టల్ సిర ద్వారా, NEFA యొక్క అధికం అతి తక్కువ మార్గం ద్వారా కాలేయంలోకి ప్రవేశిస్తుంది, అక్కడ వాటిని పారవేయాలి.
ఏదేమైనా, ఇటీవలి సంవత్సరాలలో, డయాబెటిస్తో కాలేయంలో మార్పులు మరియు పురోగతి యొక్క మెకానిజమ్ల యొక్క మెరుగైన అవగాహనకు సంబంధించి, "ఆల్కహాల్ కాని ఫ్యాటీ లివర్ డిసీజ్" అనే పదం చెల్లుబాటు అయ్యింది, ఇది "ఆల్కహాల్ కాని స్టీటోసిస్" మరియు "ఆల్కహాల్ కాని స్టీటోహెపటైటిస్" యొక్క భావనలను మిళితం చేస్తుంది, ఇవి ఐఆర్ సిండ్రోమ్తో సాధారణ సంకేతాలను కలిగి ఉంటాయి మరియు అభివృద్ధి దశలను ప్రతిబింబిస్తాయి. రోగలక్షణ ప్రక్రియ.
టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో, కాలేయ ఎంజైమ్ల విచలనాలు, ఆల్కహాల్ లేని కొవ్వు కాలేయ వ్యాధి (ఎన్ఎఎఫ్ఎల్డి), సిపి, హెపాటోసెల్లర్ కార్సినోమా (హెచ్సిసి) మరియు తీవ్రమైన కాలేయ వైఫల్యాలతో సహా కాలేయ వ్యాధుల యొక్క పూర్తి స్పెక్ట్రం గమనించవచ్చు. అదనంగా, హెపటైటిస్ సి తో టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ అనుబంధం ఉంది.
అసాధారణ కాలేయ ఎంజైములు
టైప్ 2 డయాబెటిస్ ఉన్న 3,701 మంది రోగులతో కూడిన నాలుగు క్లినికల్ ట్రయల్స్లో, 2 నుండి 24% మంది రోగులకు కాలేయ ఎంజైమ్ స్థాయిలు సాధారణ (విజిఎన్) ఎగువ పరిమితిని మించిపోయాయి. 5% మంది రోగులలో, ప్రారంభ సారూప్య కాలేయ పాథాలజీ నిర్ధారణ చేయబడింది.
ALT మరియు AST లలో లక్షణం లేని మితమైన పెరుగుదల ఉన్న వ్యక్తుల యొక్క లోతైన పరిశీలనలో 98% మంది రోగులలో కాలేయ వ్యాధి ఉన్నట్లు వెల్లడైంది. చాలా తరచుగా, ఈ క్లినికల్ పరిస్థితి కొవ్వు కాలేయ వ్యాధి లేదా దీర్ఘకాలిక హెపటైటిస్ కారణంగా ఉంది.
మద్యపానరహిత కొవ్వు కాలేయ వ్యాధి
యూరోపియన్ దేశాలు మరియు యునైటెడ్ స్టేట్స్లో అత్యంత సాధారణమైన దీర్ఘకాలిక కాలేయ వ్యాధులలో NAFLD ఒకటి, ఇది మద్యం దుర్వినియోగం యొక్క చరిత్ర లేనప్పుడు కొవ్వు కాలేయ వ్యాధి ఉనికిని అందిస్తుంది (కాలేయ సిరోసిస్
డయాబెటిస్తో సంబంధం ఉన్న మరణానికి సిపి ఒకటి. శవపరీక్ష ప్రకారం, డయాబెటిస్ లేని రోగులలో కంటే డయాబెటిస్ ఉన్న రోగులలో తీవ్రమైన కాలేయ ఫైబ్రోసిస్ సంభవం ఎక్కువగా ఉంటుంది. సిపి మరియు డయాబెటిస్ యొక్క కోర్సు సిపి యొక్క కోర్సు ఐఆర్ అభివృద్ధితో ముడిపడి ఉంది.
అంతేకాక, బలహీనమైన గ్లూకోస్ టాలరెన్స్ 60% కేసులలో మరియు సిపి ఉన్న 20% మంది రోగులలో స్పష్టమైన డయాబెటిస్ గమనించవచ్చు. అయినప్పటికీ, సిపి ఉన్న రోగులలో టైప్ 2 డయాబెటిస్ యొక్క అభివ్యక్తి తరచుగా ఇన్సులిన్ స్రావం పెరగడం కంటే తగ్గుతుంది. ఈ లక్షణాలు మధుమేహంలో సిపి యొక్క వ్యాధికారక అధ్యయనాన్ని క్లిష్టతరం చేస్తాయి మరియు drug షధ దిద్దుబాటు కోసం సంబంధిత అవసరాలను సృష్టిస్తాయి.
తీవ్రమైన కాలేయ వైఫల్యం
డయాబెటిస్ ఉన్న రోగులలో తీవ్రమైన కాలేయ వైఫల్యం యొక్క పౌన frequency పున్యం 10 వేల మందికి 2.31, సాధారణ జనాభాలో 1.44 తో పోలిస్తే. రోగుల సమూహంలో మందులు లేదా ఇతర కారకాలు తీవ్రమైన కాలేయ వైఫల్యానికి దారితీస్తాయి. ట్రోగ్లిటాజోన్తో తీవ్రమైన కాలేయ వైఫల్యానికి సంబంధించిన కేసులను గణాంకాలు కలిగి లేవు.
టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో వైరల్ హెపటైటిస్ సి (హెచ్సివి) యొక్క ప్రాబల్యం సాధారణ జనాభాతో పోలిస్తే ఎక్కువ. టైప్ 2 డయాబెటిస్ హెచ్సివి-పాజిటివ్ వ్యక్తులలో ఎక్కువగా కనిపిస్తుంది. భవిష్యత్తులో, ఈ వాస్తవం పదేపదే ధృవీకరించబడింది.
హెచ్చరిక: వైరల్ మరియు నాన్-వైరల్ మూలం (62 వర్సెస్ 24%), అలాగే నియంత్రణ సమూహంతో పోల్చితే (13 మరియు 3%) తీవ్రమైన హెచ్సివి-అనుబంధ కాలేయ పాథాలజీ ఉన్న రోగులలో టైప్ 2 డయాబెటిస్ యొక్క పెరిగిన పౌన frequency పున్యం గుర్తించబడింది. వరుసగా).
దీర్ఘకాలిక వైరల్ హెపటైటిస్ ఉన్న 1,117 మంది రోగులను కలిగి ఉన్న యునైటెడ్ స్టేట్స్లో విస్తృత పునరాలోచన అధ్యయనంలో, HCV- సోకిన రోగులలో టైప్ 2 డయాబెటిస్ సంభవం 21% కాగా, వైరల్ హెపటైటిస్ బి (HBV) ఉన్న రోగులలో ఇది 12% మాత్రమే.
తరువాతి పరిస్థితి, హెచ్సివి కాలేయ వ్యాధి కంటే డయాబెటిస్ అభివృద్ధికి ముందడుగు వేస్తుందని సూచిస్తుంది. హెచ్సివికి కాలేయ మార్పిడికి గురైన రోగులలో, మరొక కాలేయ వ్యాధికి ఈ జోక్యాన్ని పొందిన వారి కంటే డయాబెటిస్ చాలా తరచుగా అభివృద్ధి చెందింది.
ఈ రోజు, టైప్ 2 డయాబెటిస్ యొక్క వ్యాధికారకంలో HCV ఒక ముఖ్యమైన పాత్ర పోషిస్తుందని నమ్మడానికి ప్రతి కారణం ఉంది. HCV న్యూక్లియర్ ప్రోటీన్ ప్రతిచర్యల యొక్క ఇన్సులిన్ క్యాస్కేడ్కు అంతరాయం కలిగిస్తుందనే వాస్తవం ద్వారా ఇది ధృవీకరించబడింది.
డయాబెటిస్లో హెచ్సివి యొక్క మరొక లక్షణం వైరస్ జన్యురూపం యొక్క విశిష్టత.
HCV జన్యురూపం 3 సంక్రమణ మరియు డయాబెటిస్లో కాలేయ స్టీటోసిస్ అభివృద్ధి మధ్య ఒక సంబంధం గుర్తించబడింది. హెచ్సివి ఉన్న రోగులలో, ముఖ్యంగా వైరస్ యొక్క జన్యురూపం 3, మరియు కొవ్వు కాలేయ వ్యాధితో బాధపడుతున్న వారిలో, టిఎన్ఎఫ్- of స్థాయి పెరుగుతుంది మరియు అడిపోనెక్టిన్ తగ్గుతుంది, ఇది కాలేయం యొక్క వాపు మరియు స్టీటోసిస్కు దోహదం చేస్తుంది.
ఇది హెపాటోసైట్ల యొక్క మైటోకాండ్రియాలో ఆక్సిడేటివ్ ఒత్తిడి మరియు కొవ్వుతో కణాల "ఓవర్ఫ్లో" అభివృద్ధిని ప్రారంభిస్తుంది. ఇటీవలి సంవత్సరాలలో, డయాబెటిస్ మరియు ఇంటర్ఫెరాన్- with తో HCV సంక్రమణ చికిత్స మధ్య సంబంధం ఉనికిపై ఆసక్తికరమైన డేటా పొందబడింది. హెచ్సివికి ఇంటర్ఫెరాన్తో చికిత్స పొందిన రోగులలో టైప్ 1 డయాబెటిస్ వచ్చే అవకాశం ఉందని తేలింది.
మధుమేహం యొక్క గుప్త కాలం చికిత్స ప్రారంభమైన 10 రోజుల నుండి 4 సంవత్సరాల వరకు ఉంటుంది. నేడు, హెచ్సివి ఇన్ఫెక్షన్, డయాబెటిస్ మరియు ఇంటర్ఫెరాన్ మధ్య పరస్పర చర్య ఇంటెన్సివ్ స్టడీకి సంబంధించినది.
డయాబెటిస్ ఉన్నవారిలో హెచ్సివి విస్తృతంగా వ్యాప్తి చెందుతున్న ఎపిడెమియోలాజికల్ డేటా ఆధారంగా, డయాబెటిస్ ఉన్న రోగులందరినీ మరియు హెచ్సివి కోసం ఎఎల్టి స్థాయిలను పెంచడం సమంజసం.
కాలేయ వ్యాధి మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు నిర్వహణ వ్యూహాలు
టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో కనీసం 50% మందికి NAFLD ఉన్నదనే వాస్తవం ఆధారంగా, రోగులందరికీ ALT మరియు AST పరీక్షించబడాలి. టైప్ 2 డయాబెటిస్ ఉన్న ప్రతి రోగిలో NAFLD లేదా NASH నిర్ధారణను అనుమానించాలి, ప్రత్యేకించి అసాధారణ కాలేయ పనితీరు పరీక్షలు కనుగొనబడితే.
చిట్కా! శరీర బరువు పెరిగిన టైప్ 2 డయాబెటిస్ ఉన్న రోగులపై ప్రత్యేక శ్రద్ధ ఉండాలి. సాధారణంగా, ALT VGN కన్నా 2-3 రెట్లు ఎక్కువ, కానీ ఇది సాధారణ స్థితిలో ఉంటుంది. తరచుగా ఆల్కలీన్ ఫాస్ఫేటేస్ మరియు గ్లూటామైల్ ట్రాన్స్ఫేరేస్ స్థాయిలలో మితమైన పెరుగుదల ఉంటుంది.
సీరం ఫెర్రిటిన్ స్థాయిలు తరచుగా పెరుగుతాయి, ఇనుము స్థాయిలు మరియు ఇనుము బంధించే సామర్థ్యం సాధారణమైనవి. డయాబెటిస్ ఉన్న 95% మంది రోగులు, ALT మరియు AST ల పెరుగుదలతో సంబంధం లేకుండా, దీర్ఘకాలిక కాలేయ వ్యాధిని కలిగి ఉన్నారు.
ALT / AST లో స్వల్ప పెరుగుదలకు అత్యంత సాధారణ కారణాలు NAFLD, HCV, HBV మరియు మద్యం దుర్వినియోగం. మితమైన మద్యపానం (1, హైపర్ట్రిగ్లిసెరిడెమియా మరియు థ్రోంబోసైటోపెనియా.
కాలేయ ఫైబ్రోసిస్ యొక్క సీరం మార్కర్ల కోసం ఒక డయాగ్నొస్టిక్ ప్యానెల్ అభివృద్ధి చేయబడుతోంది, ఇది ఫైబ్రోసిస్ డిగ్రీని దీర్ఘకాలిక డైనమిక్ పర్యవేక్షణ మరియు క్లినికల్ ప్రాక్టీస్లో విస్తృతంగా ఉపయోగించటానికి అనుమతిస్తుంది.
NAFLD చికిత్స
ఈ రోజు వరకు, NAFLD కి చికిత్స నియమాలు లేవు, లేదా ఈ వ్యాధికి drugs షధాల ఎంపికపై FDA సిఫార్సులు లేవు. ఈ పాథాలజీ చికిత్సకు ఆధునిక విధానాలు ప్రధానంగా దాని అభివృద్ధికి దారితీసే కారకాలను తొలగించడం లేదా బలహీనపరచడం.
బరువు తగ్గడం, హైపర్గ్లైసీమియా మరియు హైపర్లిపిడెమియా యొక్క దిద్దుబాటు, హెపటోటాక్సిక్ drugs షధాల రద్దు NAFLD చికిత్స యొక్క ప్రధాన సూత్రాలు. చికిత్స యొక్క సాధ్యత కాలేయ బయాప్సీ ద్వారా NASH నిర్ధారణ నిర్ధారించబడిన రోగులలో మాత్రమే గుర్తించబడింది లేదా పైన పేర్కొన్న ప్రమాద కారకాలు ఉన్నాయి.
శరీర బరువు మరియు వ్యాయామం తగ్గించడం నాష్ చికిత్స యొక్క ప్రారంభం, ఇది ఇన్సులిన్కు పరిధీయ సున్నితత్వాన్ని పెంచుతుంది మరియు కాలేయ స్టీటోసిస్ను తగ్గిస్తుంది. అయినప్పటికీ, వేగంగా బరువు తగ్గడం నెక్రోసిస్, మంట మరియు ఫైబ్రోసిస్ను పెంచుతుంది, ఇది పెరిగిన లిపోలిసిస్ కారణంగా ఉచిత కొవ్వు ఆమ్లాలను ప్రసరించడం వల్ల కావచ్చు.
బరువు తగ్గడం యొక్క ఆదర్శ రేటు తెలియదు; సిఫార్సు చేసిన రేటు వారానికి 1.5 కిలోలు. సంతృప్త కొవ్వు ఆమ్లాలు IR ను మెరుగుపరుస్తాయి కాబట్టి, NAFLD ఉన్న రోగులు మోనోఅన్శాచురేటెడ్ కొవ్వు ఆమ్లాలు అధికంగా మరియు కార్బోహైడ్రేట్లు తక్కువగా ఉన్న ఆహారాన్ని అనుసరించడం మంచిది.
ఈ రోజు వరకు, అనేక అధ్యయనాల డేటా చికిత్స సమయంలో హెపాటిక్ స్టీటోసిస్ తగ్గుదలని ప్రదర్శిస్తుంది, అయినప్పటికీ, వ్యాధి యొక్క సహజ కోర్సును నిర్ణయించడానికి దీర్ఘకాలిక పరీక్షలు మరియు చికిత్స తర్వాత పున rela స్థితికి వచ్చే అవకాశం ఇంకా నిర్వహించబడలేదు.
ముఖ్యమైనది! ఇన్సులిన్ సున్నితత్వాన్ని పెంచే మందులైన థియాజోలిడినియోన్స్ (పియోగ్లిటాజోన్, రోసిగ్లిటాజోన్) వాడకం, డయాబెటిస్కు వ్యతిరేకంగా NAFLD లో వ్యాధికారకపరంగా నిరూపించబడింది. ఈ సమూహ drugs షధాలను ఎంపిక చేసే మందులుగా పరిగణించాలి.
16-48 వారాల వ్యవధిలో పియోగ్లిటాజోన్ను ఉపయోగించే ఐదు ప్రయత్నాలు ప్రస్తుతం ప్రచురించబడ్డాయి, ఒక పెద్ద, మల్టీసెంటర్, ప్లేసిబో-నియంత్రిత ట్రయల్ పూర్తయింది. ఈ అధ్యయనాలన్నీ సీరం ALT స్థాయిలలో తగ్గుదలని చూపించాయి మరియు వాటిలో చాలావరకు హిస్టోలాజికల్ చిత్రంలో మెరుగుదల కనిపించాయి.
జి. లచ్మన్ మరియు ఇతరులు. పియోగ్లిటాజోన్ వాడకం, అడిపోనెక్టిన్ స్థాయిలను పెంచడంతో పాటు, గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ తగ్గడం మరియు ఇన్సులిన్ సున్నితత్వాన్ని పెంచడం వంటివి కాలేయం యొక్క హిస్టోలాజికల్ చిత్రంలో మెరుగుదలకు దోహదం చేశాయి - స్టీటోసిస్ తగ్గింపు, తాపజనక మార్పులు మరియు కాలేయ ఫైబ్రోసిస్.
24 వారాలపాటు డయాబెటిస్తో NAFLD ఉన్న రోగులకు రోసిగ్లిటాజోన్ యొక్క పరిపాలన కాలేయం యొక్క హిస్టోలాజికల్ చిత్రాన్ని మెరుగుపరచడంలో సహాయపడుతుంది. ALT, AST, గామా-గ్లూటామిల్ట్రాన్స్పెప్టిడేస్ స్థాయిలలో గణనీయమైన తగ్గుదల మరియు ఇన్సులిన్ సున్నితత్వంలో మెరుగుదల రోసిగ్లిటాజోన్తో రోజుకు 8 mg / day మోతాదులో 48 వారాల పాటు గమనించవచ్చు.
బిగ్యునైడ్ల (మెట్ఫార్మిన్) వాడకానికి సంబంధించి, వాటి ప్రయోజనం ALT లో తగ్గుదలకు దారితీస్తుందని, హిస్టోలాజికల్ పిక్చర్ మారదు. NAFLD మరియు డయాబెటిస్కు సైటోప్రొటెక్టివ్ థెరపీని ఉర్సోడాక్సికోలిక్ యాసిడ్ (UDCA) మరియు ఎసెన్షియల్ ఫాస్ఫోలిపిడ్స్ (EF) ఉపయోగించి నిర్వహిస్తారు.
అపోప్టోసిస్ యొక్క తీవ్రతను తగ్గించడంలో దాని ప్రభావాన్ని చూపించిన మూడు భావి నియంత్రిత పరీక్షలలో UDCA యొక్క ప్రభావం ప్రదర్శించబడింది. యాంటీఆక్సిడెంట్, యాంటీఫైబ్రోటిక్ మరియు యాంటీ ఇన్ఫ్లమేటరీ ప్రభావాలను కలిగి ఉన్న EF యొక్క సామర్థ్యం ఈ drugs షధాలను NAFLD ఉన్న రోగులకు సిఫారసు చేయడానికి అనుమతిస్తుంది.
హెపటైటిస్ సి చికిత్స
పెగిలేటెడ్ ఇంటర్ఫెరాన్స్ మరియు రిబావిరిన్ కలయికపై అత్యంత ప్రభావవంతమైన HCV చికిత్స నియమాలు ఆధారపడి ఉంటాయి. ఇన్సులిన్ సున్నితత్వం మరియు గ్లూకోస్ టాలరెన్స్ పై ఇంటర్ఫెరాన్ ప్రభావం నిరూపించబడింది.
డయాబెటిస్పై ఇంటర్ఫెరాన్ యొక్క అనూహ్య ప్రభావాలను బట్టి, ఈ రకమైన చికిత్స సమయంలో గ్లైసెమియా స్థాయిని జాగ్రత్తగా పర్యవేక్షించడం అవసరం. HCV సంక్రమణ కేసులలో స్టాటిన్స్ యొక్క హెపాటోప్రొటెక్టివ్ పాత్రను సూచించే ఇటీవల ప్రచురించిన ట్రయల్స్ యొక్క ఫలితాలు ఆసక్తికరంగా ఉన్నాయి.
గ్లైసెమిక్ నియంత్రణ
వారి ఆచరణలో, హైపోగ్లైసీమిక్ drugs షధాల వల్ల కలిగే దుష్ప్రభావాల గురించి వైద్యులు ఎప్పుడూ ఆలోచించరు. కాలేయ వ్యాధులతో మధుమేహం ఉన్న రోగికి చికిత్సను సూచించేటప్పుడు, drugs షధాల యొక్క జీవక్రియ రుగ్మతలు, వాటి మధ్య పరస్పర చర్య మరియు హెపాటోటాక్సిసిటీ గురించి గుర్తుంచుకోవాలి.
Met షధ జీవక్రియ యొక్క ఉల్లంఘన, ఒక నియమం వలె, కాలేయ వైఫల్యం, అస్సైట్స్, కోగులోపతి లేదా ఎన్సెఫలోపతి చరిత్ర కలిగిన రోగులలో గమనించవచ్చు.
మెట్ఫార్మిన్ చాలా మంది రోగులకు మొదటి-లైన్ as షధంగా ఉపయోగించబడుతున్నప్పటికీ, లాక్టిక్ అసిడోసిస్ ప్రమాదం ఎక్కువగా ఉన్నందున తీవ్రమైన కాలేయ దెబ్బతిన్న రోగులకు ఇది సిఫారసు చేయబడలేదు. Market షధ మార్కెట్ నుండి తొలగించబడిన ట్రోగ్లిటాజోన్ను ఉపయోగించిన అనుభవాన్ని బట్టి, థియాజోలిడినియోనియస్ యొక్క హెపాటోటాక్సిసిటీ యొక్క ప్రశ్న లోతైన అధ్యయనం యొక్క అంశంగా మిగిలిపోయింది.
రోసిగ్లిటాజోన్ మరియు పియోగ్లిటాజోన్ ఉపయోగించి క్లినికల్ ట్రయల్స్లో, రోసిగ్లిటాజోన్ (0.26%), పియోగ్లిటాజోన్ (0.2%) మరియు ప్లేసిబో (0.2 మరియు 0.25%) విషయంలో అదే పౌన frequency పున్యంతో ALT స్థాయిలలో మూడు రెట్లు పెరుగుదల గమనించబడింది. .
అంతేకాకుండా, రోసిగ్లిటాజోన్ మరియు పియోగ్లిటాజోన్లను ఉపయోగిస్తున్నప్పుడు, ట్రోగ్లిటాజోన్ తీసుకునేటప్పుడు కంటే తీవ్రమైన కాలేయ వైఫల్యానికి గురయ్యే ప్రమాదం చాలా తక్కువగా ఉంది. రోసిగ్లిటాజోన్తో చికిత్స కారణంగా హెపటైటిస్ మరియు తీవ్రమైన కాలేయ వైఫల్యానికి 68 కేసులు మరియు పియోగ్లిటాజోన్ చికిత్సతో 37 కేసులకు ఎఫ్డిఎ నోటిఫికేషన్లు వచ్చాయి.
శ్రద్ధ! అయినప్పటికీ, ఈ drugs షధాల వాడకంతో కారణ సంబంధాన్ని ధృవీకరించలేదు, ఎందుకంటే పరిస్థితి treatment షధ చికిత్స మరియు హృదయనాళ పాథాలజీ ద్వారా పరిస్థితి క్లిష్టంగా ఉంది.
ఈ విషయంలో, రోసిగ్లిటాజోన్ మరియు పియోగ్లిటాజోన్తో చికిత్సకు ముందు, ALT స్థాయిని అంచనా వేయమని సిఫార్సు చేయబడింది.
క్రియాశీల కాలేయ వ్యాధి లేదా ALT స్థాయి 2.5 రెట్లు ఎక్కువ VGN కంటే ఎక్కువగా ఉంటే చికిత్స ప్రారంభించకూడదు. తదనంతరం, ప్రతి 2 నెలలకు కాలేయ ఎంజైమ్లను పర్యవేక్షించడం మంచిది. ఇన్సులిన్ స్రావాన్ని ప్రేరేపించే సల్ఫోనిలురియాస్ సాధారణంగా కాలేయ వ్యాధులతో బాధపడుతున్న రోగులకు సురక్షితం, కానీ ఐఆర్ ను ప్రభావితం చేయదు.
డీకంపెన్సేటెడ్ సిపి ఉన్న రోగులలో, అనగా, హెపాటిక్ ఎన్సెఫలోపతి, అస్సైట్స్ లేదా కోగులోపతి ఉండటం, నార్మోగ్లైసీమియాను సాధించడంలో ఈ drugs షధాల పరిపాలన ఎల్లప్పుడూ ప్రభావవంతంగా ఉండదు. క్లోర్ప్రోపామైడ్ హెపటైటిస్ మరియు కామెర్లు అభివృద్ధికి దారితీస్తుంది. రెపాగ్లినైడ్ మరియు నాట్గ్లినైడ్తో చికిత్స హెపటోటాక్సిసిటీ అభివృద్ధికి సంబంధం లేదు.
ఎ-గ్లైకోసిడేస్ ఇన్హిబిటర్స్ కాలేయ వ్యాధులతో బాధపడుతున్న రోగులకు సురక్షితం, ఎందుకంటే అవి జీర్ణశయాంతర ప్రేగులను నేరుగా ప్రభావితం చేస్తాయి, కార్బోహైడ్రేట్ శోషణ మరియు పోస్ట్ప్రాండియల్ హైపర్గ్లైసీమియాను తగ్గిస్తాయి. అంతేకాకుండా, హెపాటిక్ ఎన్సెఫలోపతి మరియు టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు చికిత్స చేయడంలో అకార్బోస్ ప్రభావవంతంగా ఉంటుందని తేలింది.
డీకంపెన్సేటెడ్ కాలేయ వ్యాధి ఉన్న రోగులలో ఇన్సులిన్ థెరపీని నిర్వహించినప్పుడు, గ్లూకోనోజెనెసిస్ మరియు ఇన్సులిన్ జీవక్రియ యొక్క తీవ్రత తగ్గడం వల్ల ఇన్సులిన్ మోతాదును తగ్గించవచ్చు. అదే సమయంలో, కాలేయ పనితీరు బలహీనమైన రోగులకు ఐఆర్ ఉండటం వల్ల ఇన్సులిన్ అవసరం ఎక్కువగా ఉంటుంది, దీనికి గ్లైసెమియా యొక్క జాగ్రత్తగా పర్యవేక్షణ మరియు తరచుగా మోతాదు సర్దుబాటు అవసరం.
పోస్ట్ప్రాండియల్ హైపర్గ్లైసీమియా అభివృద్ధిని ప్రోత్సహించే అధిక కార్బోహైడ్రేట్ ఆహారం అవసరమయ్యే హెపాటిక్ ఎన్సెఫలోపతి రోగుల చికిత్స కోసం, వేగంగా పనిచేసే ఇన్సులిన్ అనలాగ్లను ఉపయోగించవచ్చు.
సంగ్రహంగా చెప్పాలంటే, డయాబెటిస్ కాలేయ ఎంజైమ్ల స్థాయి పెరుగుదల, కొవ్వు కాలేయ వ్యాధి ఏర్పడటం, సిపి, హెచ్సిసి మరియు తీవ్రమైన కాలేయ వైఫల్యంతో సహా అనేక రకాల కాలేయ వ్యాధులతో సంబంధం కలిగి ఉందని గమనించాలి. డయాబెటిస్ మరియు హెచ్సివి ఉనికి మధ్య ఖచ్చితమైన సంబంధం ఉంది.
చాలా మంది పరిశోధకులు NAFLD ని IR సిండ్రోమ్లో భాగంగా భావిస్తారు. డయాబెటిస్ ఉన్న రోగులలో NAFLD కొరకు ఆదర్శ చికిత్స నియమాలు, అలాగే డయాబెటిస్ మరియు కాలేయ పాథాలజీతో కలిపి, ఇంకా అభివృద్ధి చేయబడలేదు మరియు అటువంటి రోగుల నిర్వహణ వ్యూహాలకు సంబంధించి సాక్ష్యం-ఆధారిత of షధం యొక్క సూత్రాల ఆధారంగా సిఫార్సులు లేవు.
ఈ విషయంలో, రోజువారీ ఆచరణలో, వైద్యుడు, మొదటగా, వ్యాధికి కారణమైన కారణంతో మార్గనిర్దేశం చేయాలి. రెండు రోగలక్షణ పరిస్థితుల యొక్క పరస్పర ప్రభావం యొక్క అధ్యయనం - కాలేయంలో దీర్ఘకాలిక శోథ ప్రక్రియ మరియు సాపేక్ష లేదా సంపూర్ణ ఇన్సులిన్ లోపం - ఆధునిక .షధం యొక్క మంచి ప్రాంతం.
డయాబెటిస్ మరియు కొవ్వు కాలేయ వ్యాధి
డయాబెటిస్ కాలేయానికి ఎలా సంబంధం కలిగి ఉంది? ఇది ప్రతిదీ చాలా సులభం అని తేలుతుంది. మన రక్త ప్రసరణ కడుపు మరియు పేగులలో జీర్ణమయ్యే అన్ని పదార్థాలు ప్రేగులలో రక్తంలోకి కలిసిపోయే విధంగా అమర్చబడి ఉంటాయి, తరువాత ఇది పాక్షికంగా కాలేయంలోకి ప్రవేశిస్తుంది.
మరియు ప్యాంక్రియాస్ యొక్క జీర్ణ భాగంలో అధిక భారం అదనంగా, ఎందుకంటే ఇది ఈ వాల్యూమ్ మొత్తాన్ని జీర్ణించుకోవాలి, కాలేయంపై మరియు ప్యాంక్రియాస్ యొక్క నియంత్రణ భాగంలో అధిక భారం ఏర్పడుతుంది. కాలేయం ఆహారం నుండి వచ్చే అన్ని కొవ్వుల గుండా ఉండాలి, మరియు అవి దానిపై హానికరమైన ప్రభావాన్ని చూపుతాయి.
ముఖ్యమైనది! క్లోమం ఎక్కడో అన్ని కార్బోహైడ్రేట్లు మరియు గ్లూకోజ్ను ఆహారంతో స్వీకరించాలి - ఎందుకంటే దాని స్థాయి స్థిరంగా ఉండాలి. కాబట్టి శరీరం అదనపు కార్బోహైడ్రేట్లను కొవ్వులుగా మారుస్తుంది మరియు మళ్ళీ కాలేయంపై కొవ్వుల యొక్క హానికరమైన ప్రభావం కనిపిస్తుంది! మరియు క్లోమం క్షీణించి, మరింత ఎక్కువ హోమోన్లు మరియు ఎంజైమ్లను ఉత్పత్తి చేయవలసి వస్తుంది.
ఒక నిర్దిష్ట పాయింట్ వరకు, దానిలో మంట అభివృద్ధి చెందుతున్నప్పుడు. మరియు కాలేయం, నిరంతరం దెబ్బతింటుండటం, ఒక నిర్దిష్ట స్థానం వరకు ఎర్రబడదు. జీవక్రియ సిండ్రోమ్ అంటే ఏమిటి? రెండు అవయవాలు దెబ్బతిన్నప్పుడు మరియు ఎర్రబడినప్పుడు, జీవక్రియ సిండ్రోమ్ అని పిలవబడేది అభివృద్ధి చెందుతుంది.
ఇది మిళితం చేస్తుంది 4 ప్రధాన భాగాలు:
- కాలేయ స్టీటోసిస్ మరియు స్టీటోహెపటైటిస్,
- డయాబెటిస్ మెల్లిటస్ లేదా బలహీనమైన గ్లూకోజ్ నిరోధకత,
- శరీరంలోని కొవ్వుల జీవక్రియ యొక్క ఉల్లంఘన,
- గుండె మరియు రక్త నాళాలకు నష్టం.
హెపాటిక్ స్టీటోసిస్ మరియు స్టీటోహెపటైటిస్
పొందిన అన్ని కొవ్వులలో కొలెస్ట్రాల్, ట్రైగ్లిజరైడ్స్ మరియు వివిధ లిపోప్రొటీన్లు ఉంటాయి. ఇవి కాలేయంలో పెద్ద మొత్తంలో పేరుకుపోతాయి, కాలేయ కణాలను నాశనం చేస్తాయి మరియు మంటను కలిగిస్తాయి. అధిక కొవ్వు కాలేయం ద్వారా పూర్తిగా తటస్థీకరించబడకపోతే, అది రక్తప్రవాహం ద్వారా ఇతర అవయవాలకు తీసుకువెళుతుంది.
రక్త నాళాలపై కొవ్వులు మరియు కొలెస్ట్రాల్ నిక్షేపణ అథెరోస్క్లెరోసిస్ అభివృద్ధికి దారితీస్తుంది. భవిష్యత్తులో, ఇది కొరోనరీ హార్ట్ డిసీజ్, హార్ట్ ఎటాక్స్ మరియు స్ట్రోక్స్ అభివృద్ధిని రేకెత్తిస్తుంది. కొవ్వులు మరియు కొలెస్ట్రాల్ నిక్షేపణ ప్యాంక్రియాస్ను దెబ్బతీస్తుంది, శరీరంలో గ్లూకోజ్ మరియు చక్కెర యొక్క జీవక్రియకు అంతరాయం కలిగిస్తుంది, తద్వారా డయాబెటిస్ మెల్లిటస్ అభివృద్ధికి దోహదం చేస్తుంది.
కాలేయంలో పేరుకుపోయిన కొవ్వులు ఫ్రీ రాడికల్స్కు గురవుతాయి మరియు వాటి పెరాక్సిడేషన్ ప్రారంభమవుతుంది. తత్ఫలితంగా, కాలేయంపై మరింత ఎక్కువ విధ్వంసక ప్రభావాన్ని కలిగి ఉన్న పదార్ధాల యొక్క క్రియాశీల రూపాలు ఏర్పడతాయి.
అవి కొన్ని కాలేయ కణాలను (స్టెలేట్ కణాలు) సక్రియం చేస్తాయి మరియు సాధారణ కాలేయ కణజాలం బంధన కణజాలం ద్వారా భర్తీ చేయటం ప్రారంభిస్తుంది. కాలేయం యొక్క ఫైబ్రోసిస్ అభివృద్ధి చెందుతుంది. అందువల్ల, శరీరంలోని కొవ్వుల జీవక్రియతో సంబంధం ఉన్న మొత్తం మార్పుల కాలేయం దెబ్బతింటుంది, అభివృద్ధికి దారితీస్తుంది:
- స్టీటోసిస్ (కాలేయంలో కొవ్వు అధికంగా చేరడం),
- స్టీటోహెపటైటిస్ (కొవ్వు స్వభావం యొక్క కాలేయంలో తాపజనక మార్పులు),
- కాలేయ ఫైబ్రోసిస్ (కాలేయంలో బంధన కణజాలం ఏర్పడటం),
- కాలేయం యొక్క సిరోసిస్ (అన్ని కాలేయ విధులను బలహీనపరుస్తుంది).
ఈ మార్పులను ఎప్పుడు, ఎలా అనుమానించాలి?
అన్నింటిలో మొదటిది, మీరు ఇప్పటికే నిర్ధారణ అయిన వారికి అలారం వినిపించడం ప్రారంభించాలి. ఇది కావచ్చు కింది రోగ నిర్ధారణలలో ఒకటి:
- అథెరోస్క్లెరోసిస్,
- డిస్లిపిడెమియా,
- కొరోనరీ హార్ట్ డిసీజ్
- ఆంజినా పెక్టోరిస్
- మయోకార్డియల్ ఇన్ఫార్క్షన్
- పోస్ట్ఇన్ఫార్క్షన్ అథెరోస్క్లెరోసిస్,
- ధమనుల రక్తపోటు
- రక్తపోటు,
- డయాబెటిస్ మెల్లిటస్
- బలహీనమైన గ్లూకోస్ టాలరెన్స్,
- ఇన్సులిన్ నిరోధకత
- జీవక్రియ సిండ్రోమ్
- థైరాయిడ్.
మీకు పైన పేర్కొన్న రోగ నిర్ధారణలలో ఒకటి ఉంటే, కాలేయం యొక్క పరిస్థితిని తనిఖీ చేయడానికి మరియు పర్యవేక్షించడానికి వైద్యుడిని సంప్రదించండి, అలాగే చికిత్స యొక్క నియామకం. ఒకవేళ, పరీక్ష ఫలితంగా, మీరు రక్త పరీక్షలో ఒకటి లేదా అంతకంటే ఎక్కువ ప్రయోగశాల పారామితుల యొక్క విచలనాలను వెల్లడించారు.
ఉదాహరణకు, ఎలివేటెడ్ కొలెస్ట్రాల్, ట్రైగ్లిజరైడ్స్, లిపోప్రొటీన్లు, గ్లూకోజ్ లేదా గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్లలో మార్పులు, అలాగే కాలేయ పనితీరు యొక్క సూచికల పెరుగుదల - AST, ALT, TSH, ఆల్కలీన్ ఫాస్ఫేటేస్, కొన్ని సందర్భాల్లో బిలిరుబిన్.
చిట్కా! ఒకటి లేదా అంతకంటే ఎక్కువ పారామితుల స్థాయిని పెంచినట్లయితే, ఆరోగ్య స్థితిని స్పష్టం చేయడానికి, మరింత రోగ నిర్ధారణ నిర్వహించి, చికిత్సను సూచించడానికి వైద్యుడిని కూడా సంప్రదించండి. ఒక వ్యాధి అభివృద్ధి చెందడానికి మీకు ఒకటి లేదా అంతకంటే ఎక్కువ లక్షణాలు లేదా ప్రమాద కారకాలు ఉంటే, మీరు మరింత ఖచ్చితమైన ప్రమాద అంచనా కోసం వైద్యుడిని కూడా చూడాలి.
లేదా పరీక్ష మరియు చికిత్స యొక్క అవసరాన్ని నిర్ణయించండి. మెటబాలిక్ సిండ్రోమ్ యొక్క ప్రమాద కారకాలు లేదా లక్షణాలు అధిక బరువు, అధిక నడుము, రక్తపోటులో ఆవర్తన లేదా స్థిరమైన పెరుగుదల, పెద్ద మొత్తంలో కొవ్వు లేదా వేయించిన ఆహార పదార్థాల వాడకం, తీపి, పిండి, మద్యం.
డాక్టర్ ఏమి సిఫారసు చేస్తారు? ఏదైనా సందర్భంలో, ఒక వ్యాధి సమక్షంలో లేదా విశ్లేషణలలో పెరిగిన సూచికల ఉనికిలో లేదా లక్షణాలు మరియు ప్రమాద కారకాల ఉనికిలో, నిపుణుల సలహా అవసరం! మీరు ఒకేసారి అనేక మంది నిపుణులను సంప్రదించాలి - ఒక చికిత్సకుడు, కార్డియాలజిస్ట్, ఎండోక్రినాలజిస్ట్ మరియు గ్యాస్ట్రోఎంటరాలజిస్ట్.
ఈ పరిస్థితిలో కాలేయం యొక్క స్థితి చాలా ఆసక్తి కలిగి ఉంటే, మీరు గ్యాస్ట్రోఎంటరాలజిస్ట్ లేదా హెపటాలజిస్ట్ను సంప్రదించవచ్చు. ఉల్లంఘనల యొక్క తీవ్రతను లేదా వ్యాధి యొక్క తీవ్రతను వైద్యుడు నిర్ణయిస్తాడు, దీనిని బట్టి, నిజమైన అవసరమైతే, ఒక పరీక్షను నియమించి, ప్రమాదాలను అంచనా వేయడానికి ఈ పరీక్షలో ఖచ్చితంగా ఏమి ఉంటుందో మీకు తెలియజేస్తుంది.
పరీక్షకు ముందు, తరువాత లేదా సమయంలో, వైద్యుడు చికిత్సను సూచించవచ్చు, ఇది గుర్తించిన లక్షణాలు మరియు రుగ్మతల తీవ్రతపై ఆధారపడి ఉంటుంది. చాలా తరచుగా డయాబెటిస్తో కలిపి కొవ్వు కాలేయ వ్యాధి చికిత్స కోసం, అంటే జీవక్రియ సిండ్రోమ్ సమక్షంలో అనేక మందులు వాడతారు:
- కాలేయం యొక్క పరిస్థితిని సరిచేయడానికి,
- కొలెస్ట్రాల్ తగ్గించడానికి,
- గ్లూకోజ్కు శరీర సున్నితత్వాన్ని పునరుద్ధరించడానికి,
- రక్తపోటును తగ్గించడానికి,
- గుండెపోటు మరియు స్ట్రోకుల ప్రమాదాన్ని తగ్గించడానికి మరియు మరికొన్ని.
చికిత్స యొక్క మార్పు లేదా drugs షధాల ఎంపికతో స్వతంత్రంగా ప్రయోగాలు చేయడం సురక్షితం కాదు! చికిత్స కోసం వైద్యుడిని సంప్రదించండి!
కాలేయ పనితీరును పునరుద్ధరించడానికి ఏ మందులు ఉపయోగిస్తారు
చికిత్సలో ముఖ్యమైన పాత్ర అధిక బరువును తగ్గించడం, శారీరక శ్రమను పెంచడం, తక్కువ కొలెస్ట్రాల్ మరియు ఫాస్ట్ కార్బోహైడ్రేట్లతో కూడిన ప్రత్యేక ఆహారం, పరిస్థితిని బట్టి, మీరు "బ్రెడ్ యూనిట్లను" కూడా పరిగణించాల్సి ఉంటుంది. కాలేయ వ్యాధుల చికిత్స కోసం, హెపాటోప్రొటెక్టర్స్ అనే drugs షధాల మొత్తం సమూహం ఉంది.
విదేశాలలో, ఈ drugs షధాల సమూహాన్ని సైటోప్రొటెక్టర్లు అంటారు. ఈ drugs షధాలకు భిన్నమైన స్వభావం మరియు రసాయన నిర్మాణం ఉన్నాయి - మూలికా సన్నాహాలు, జంతు మూలం యొక్క సన్నాహాలు, సింథటిక్ మందులు ఉన్నాయి. వాస్తవానికి, ఈ drugs షధాల యొక్క లక్షణాలు భిన్నంగా ఉంటాయి మరియు అవి ప్రధానంగా వివిధ కాలేయ వ్యాధులకు ఉపయోగిస్తారు.
క్లిష్ట పరిస్థితులలో, ఒకేసారి అనేక మందులు వాడతారు. కొవ్వు కాలేయ వ్యాధి చికిత్స కోసం, ఉర్సోడెక్సైకోలిక్ ఆమ్లం మరియు అవసరమైన ఫాస్ఫోలిపిడ్ల సన్నాహాలు సాధారణంగా సూచించబడతాయి. ఈ మందులు లిపిడ్ పెరాక్సిడేషన్ను తగ్గిస్తాయి, కాలేయ కణాలను స్థిరీకరిస్తాయి మరియు మరమ్మత్తు చేస్తాయి.
ఈ కారణంగా, కొవ్వులు మరియు ఫ్రీ రాడికల్స్ యొక్క హానికరమైన ప్రభావం తగ్గుతుంది, కాలేయంలో తాపజనక మార్పులు, బంధన కణజాలం ఏర్పడే ప్రక్రియలు కూడా తగ్గుతాయి, ఫలితంగా, ఫైబ్రోసిస్ మరియు కాలేయం యొక్క సిరోసిస్ అభివృద్ధి మందగిస్తుంది.
ఉర్సోడాక్సికోలిక్ ఆమ్లం (ఉర్సోసాన్) యొక్క సన్నాహాలు కణ త్వచాలపై మరింత స్థిరీకరణ ప్రభావాన్ని కలిగి ఉంటాయి, తద్వారా కాలేయ కణాల నాశనాన్ని మరియు కాలేయంలో మంట అభివృద్ధిని నివారిస్తుంది. ఉర్సోసాన్ కూడా కొలెరెటిక్ ప్రభావాన్ని కలిగి ఉంటుంది మరియు పిత్తంతో పాటు కొలెస్ట్రాల్ విసర్జనను పెంచుతుంది.
శ్రద్ధ! అందుకే జీవక్రియ సిండ్రోమ్లో దాని ఇష్టపడే ఉపయోగం. అదనంగా, ఉర్సోసన్ పిత్తాశయం మరియు ప్యాంక్రియాస్లో సాధారణమైన పిత్త వాహికలను స్థిరీకరిస్తుంది, ఈ అవయవాలపై ప్రయోజనకరమైన ప్రభావాన్ని చూపుతుంది, ఇది ప్యాంక్రియాటైటిస్కు చాలా ముఖ్యమైనది.
కొవ్వు కాలేయ వ్యాధి, చక్కెర మరియు గ్లూకోజ్ యొక్క బలహీనమైన జీవక్రియతో కలిపి, చికిత్సలో అదనపు మందుల వాడకం అవసరం. ఈ వ్యాసం కాలేయ వ్యాధుల చికిత్సకు పద్ధతులు మరియు పద్ధతులపై పరిమిత సమాచారాన్ని అందిస్తుంది. వివేకం సరైన చికిత్స నియమాన్ని కనుగొనడానికి వైద్యుడి వద్దకు వెళ్లడం అవసరం!
డయాబెటిస్ మరియు కాలేయం
డయాబెటిస్లో మార్పులను అనుభవించిన వారిలో కాలేయం ఒకటి. డయాబెటిస్ అనేది ప్యాంక్రియాటిక్ పనితీరుతో కూడిన తీవ్రమైన ఎండోక్రైన్ రుగ్మత, మరియు కాలేయం అనేది అన్ని రక్తం గుండా మరియు ఇన్సులిన్ నాశనమయ్యే వడపోత.
డయాబెటిస్ ఉన్న 95% మంది రోగులలో, కాలేయం యొక్క పనితీరులో విచలనాలు కనుగొనబడతాయి. హెపటోపాథాలజీ మరియు డయాబెటిస్ ఉనికికి సంబంధం ఉందని ఇది రుజువు చేసింది.
డయాబెటిస్తో కాలేయంలో మార్పులు
ప్రోటీన్ జీవక్రియ మరియు అమైనో ఆమ్లాలలో మార్పులు సంభవిస్తాయి, బహుళ విచలనాలు కనుగొనబడతాయి. శరీరం పోరాడటం ప్రారంభించినప్పుడు, లిపోలిసిస్ సమయంలో ఇన్సులిన్ నిరోధించబడుతుంది. కొవ్వుల విచ్ఛిన్నం అనియంత్రితంగా మారుతుంది. అపరిమిత సంఖ్యలో ఉచిత కొవ్వు ఆమ్లాలు ఉన్నాయి. తాపజనక ప్రతిచర్యలు ప్రారంభమవుతాయి.
కొన్ని సందర్భాల్లో, గాయాలు స్వతంత్ర పాథాలజీల ద్వారా వ్యక్తీకరించబడతాయి, మరికొన్నింటిలో, హెపాటోసెల్లర్ కార్సినోమా యొక్క రెచ్చగొట్టడం. టైప్ 1 డయాబెటిస్తో, కాలేయం తరచుగా విస్తరిస్తుంది, పాల్పేషన్పై బాధాకరంగా ఉంటుంది. ఆవర్తన వికారం మరియు వాంతులు, నొప్పి సాధ్యమే. ఇది హెపాటోమెగలీ కారణంగా ఉంది, దీర్ఘకాలిక అసిడోసిస్ నేపథ్యంలో అభివృద్ధి చెందుతుంది.
గ్లైకోజెన్ పెరుగుదల కాలేయంలో పెరుగుదలకు దారితీస్తుంది. చక్కెర పెరిగినట్లయితే, ఇన్సులిన్ యొక్క పరిపాలన గ్లైకోజెన్ కంటెంట్ను మరింత పెంచుతుంది, కాబట్టి, చికిత్స యొక్క ప్రారంభ దశలలో, హెపాటోమెగలీ తీవ్రతరం అవుతుంది. మంట ఫైబ్రోసిస్కు కారణమవుతుంది. కాలేయం యొక్క కణజాలాలలో కోలుకోలేని మార్పులు సంభవిస్తాయి; కాలేయం దాని క్రియాత్మక సామర్థ్యాలను కోల్పోతుంది.
చికిత్స కాదు హెపటోసైట్స్ మరణానికి దారితీస్తుంది, సిరోసిస్ సంభవిస్తుంది, ఇన్సులిన్ నిరోధకతతో పాటు. టైప్ 2 డయాబెటిస్తో, కాలేయం కూడా తరచుగా విస్తరిస్తుంది, అంచు