డయాబెటిస్లో డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క లక్షణాలు మరియు చికిత్స
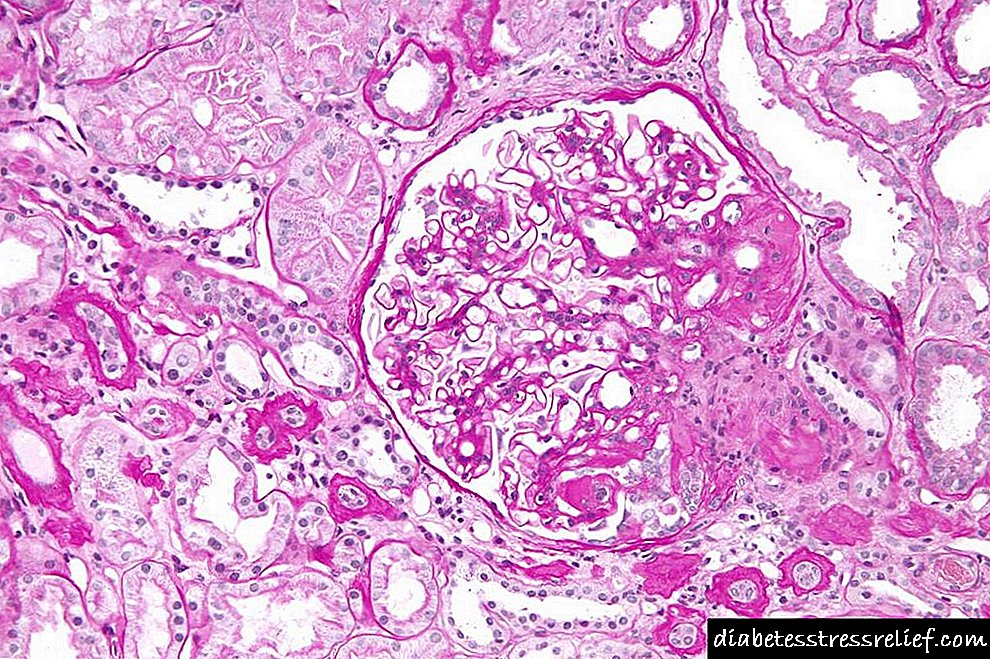
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ (ఎఫ్ఎస్హెచ్) ప్రపంచవ్యాప్తంగా మూత్రపిండాల వ్యాధికి ప్రధాన కారణం. ప్రాధమిక FSHC యొక్క et హించిన ఎటియాలజీ అనేది రోగనిరోధక శక్తిని తగ్గించే చికిత్సకు రియాక్టివిటీతో కూడిన ప్లాస్మా కారకం మరియు మూత్రపిండ మార్పిడి తర్వాత పున rela స్థితికి వచ్చే ప్రమాదం. శరీర పరిమాణం పెరగడం, నెఫ్రాన్ సామర్థ్యం తగ్గడం లేదా కొన్ని వ్యాధులతో సంబంధం ఉన్న సింగిల్ గ్లోమెరులర్ హైపర్ ఫిల్ట్రేషన్ కారణంగా అడాప్టివ్ ఎఫ్ఎస్జిఎస్ అధిక నెఫ్రాన్ లోడింగ్తో సంబంధం కలిగి ఉంటుంది.
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ మూత్రపిండ వైఫల్యానికి ప్రముఖ గ్లోమెరులర్ కారణం. అతను హిస్టోలాజికల్ చిత్రాన్ని సూచిస్తాడు, ఇది 6 సాధ్యమయ్యే అంతర్లీన కారణాలను కలిగి ఉంటుంది, పోడోసైట్ల యొక్క గాయాలు మరియు క్షీణత యొక్క సాధారణ ఇతివృత్తాన్ని పంచుకుంటుంది.
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క రోగ నిర్ధారణ క్లినికల్ చరిత్ర (కుటుంబ వ్యాధులు, జనన చరిత్ర, గరిష్ట బరువు మరియు శరీర బరువు, benefits షధ ప్రయోజనాలు), ప్రయోగశాల క్లినికల్ పరిశోధనలు (సీరం అల్బుమిన్, యూరిన్ ప్రోటీన్ మరియు వైరల్ సెరోలజీలు) మరియు మూత్రపిండ హిస్టోపాథాలజీ యొక్క ఏకీకరణపై ఆధారపడి ఉంటుంది. ప్రోటీన్యూరియా నెఫ్రోటిక్ లేదా సబ్నెఫ్రోటిక్ పరిధిలో ఉండవచ్చు. నిర్ణయాత్మక ప్రాముఖ్యత ఏమిటంటే, ఇతర దైహిక వ్యాధుల తొలగింపు లేదా మూత్రపిండాల యొక్క ప్రాధమిక పాథాలజీలు, ఇదే విధమైన ప్రదర్శనకు దారితీస్తుంది.
ఎపిడెమియాలజీ మరియు ప్రపంచ భారం
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క ప్రాబల్యం, అటువంటి వ్యాధుల యొక్క ఇతర రోగ నిర్ధారణలతో పోలిస్తే, ప్రపంచవ్యాప్తంగా పెరుగుతోంది. ఏదేమైనా, మూత్రపిండ బయాప్సీ యొక్క సూచనలు, లభ్యత మరియు రోగలక్షణ మద్దతులో పెద్ద ప్రపంచ తేడాలు ఉన్నందున, సంపూర్ణ పౌన frequency పున్యం మరియు ప్రాబల్యాన్ని స్థాపించడం కష్టం.
ప్రపంచవ్యాప్తంగా ప్రచురించబడిన సాహిత్యం యొక్క సమీక్ష జరిగింది, ఇది వార్షిక సంఘటనల రేట్లు సంవత్సరానికి 100,000 జనాభాకు 0.2 నుండి 1.8 వరకు ఉంటుందని చూపిస్తుంది. సగటు సంభవం రేటు మిలియన్కు 2.7 మంది రోగులు. గణనీయమైన జాతి మరియు జాతి ప్రవృత్తి ఉంది. అదనంగా, మహిళల్లో మూత్రపిండ వైఫల్యం యొక్క లక్షణాలు పురుషుల కంటే తక్కువగా కనిపిస్తాయి.
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క వర్గీకరణ బహుముఖంగా ఉంటుంది. ఇందులో పాథోఫిజియోలాజికల్, హిస్టోలాజికల్ మరియు జన్యు అంశాలు ఉన్నాయి. ప్రారంభంలో, FSGS ను ప్రాధమిక (ఇడియోపతిక్) మరియు ద్వితీయ రూపాలుగా విభజించారు. తరువాతి కుటుంబం (జన్యు), వైరస్-అనుబంధ, drug షధ ప్రేరిత రూపాలను కలిగి ఉంటుంది.
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ కోసం క్లినికల్ సిఫార్సులు హిస్టోలాజికల్ వేరియంట్తో సంబంధం కలిగి ఉండవచ్చు, ప్రధానంగా చిట్కా యొక్క పుండు యొక్క గ్లూకోకార్టికాయిడ్ రియాక్టివిటీకి మరియు కూలిపోతున్న వేరియంట్ల యొక్క దూకుడు, అస్పష్టమైన స్వభావానికి.

6 క్లినికల్ రూపాలు
జన్యు ససెప్టబిలిటీ, పాథోఫిజియోలాజికల్ కారకాలు, క్లినికల్ హిస్టరీ మరియు థెరపీకి ప్రతిస్పందనలను కలిపి, FSGS ను ఆరు క్లినికల్ రూపాల్లో సమూహపరచడం మంచిది. అవి:
- ప్రాధమిక,
- అనుకూల,
- అత్యంత జన్యు
- వైరల్-మధ్యవర్తిత్వం
- drug షధ సంబంధిత
- APOL1 సంబంధిత.
వ్యాధి యొక్క హిస్టోపాథాలజీ
పెద్దవారిలో గ్లోమెరులోనెఫ్రిటిస్ యొక్క కనీస లక్షణాలు ట్యూబులోయింటెర్జిటల్ మచ్చలు లేకపోవడం ద్వారా వ్యక్తమవుతాయి. చిట్కా యొక్క ఓటమి గొట్టం యొక్క సమీప టేకాఫ్ దగ్గర బౌమన్ క్యాప్సూల్కు గ్లోమెరులర్ కట్ట యొక్క ఫోకల్ సంశ్లేషణ.
అత్యంత లక్షణం ఎంపిక కూలిపోవడం. అల్ట్రాస్ట్రక్చరల్ విశ్లేషణలో గమనించిన ఎండోథెలియల్ ట్యూబుల్ రెటిక్యులర్ చేరికల సంస్థాపనలో ఒక నిర్దిష్ట ఉదాహరణను అంచనా వేయవచ్చు. వైరల్ ఇన్ఫెక్షన్తో సహా ఇంటర్ఫెరాన్ల యొక్క అధిక రాష్ట్రాల్లో వీటిని గమనించవచ్చు. కనీస వ్యాధి మార్పు మరియు చిట్కా నష్టం చాలా ప్రతిస్పందించేవి మరియు తక్కువ ప్రగతిశీలమైనవి, మరియు కూలిపోతున్న గ్లోమెరులోపతిలు, చికిత్సకు నిరోధకత మరియు వేగంగా అభివృద్ధి చెందుతున్నాయి.
అనారోగ్యాన్ని సూచించే లక్షణాలు
పెద్దవారిలో గ్లోమెరులోనెఫ్రిటిస్ యొక్క సంకేతాలు మరియు లక్షణాలు తీవ్రమైన లేదా దీర్ఘకాలిక రూపం యొక్క ఉనికిపై ఆధారపడి ఉంటాయి. అవి:
- ఎర్ర రక్త కణాల సంఖ్య (హెమటూరియా) కారణంగా పింక్ లేదా బ్రౌన్ కలర్ మూత్రం.
- అధిక ప్రోటీన్ (ప్రోటీన్యూరియా) కారణంగా నురుగు మూత్రం.
- అధిక రక్తపోటు (రక్తపోటు).
- ద్రవ నిలుపుదల (ఎడెమా). ఇది ముఖం, చేతులు, కాళ్ళు మరియు కడుపుపై కనిపిస్తుంది.
విడిగా, మహిళల్లో మూత్రపిండ వైఫల్యం యొక్క లక్షణాలు వేరు చేయబడతాయి:
- మూత్ర విసర్జన తగ్గింది.
- ద్రవ నిలుపుదల కాళ్ళ వాపుకు కారణమవుతుంది.
- Breath పిరి.
- అలసట.
- గందరగోళ స్పృహ.
- వికారం.
- బలహీనత.
- సక్రమంగా లేని హృదయ స్పందన.
- కిడ్నీ ప్రాంతంలో నొప్పి.
- తీవ్రమైన సందర్భాల్లో మూర్ఛ లేదా కోమా.

FSGS ను గుర్తించడానికి ఖచ్చితంగా మార్గం
మొదట చేయవలసినది కిడ్నీ మూత్ర పరీక్ష. ఇందులో రెండు పరీక్షలు ఉన్నాయి:
- క్రియేటినిన్కు అల్బుమిన్ నిష్పత్తి. మూత్రంలో ఎక్కువ అల్బుమిన్ మూత్రపిండాల దెబ్బతినడానికి ప్రారంభ సంకేతం. మూడు నెలలు లేదా అంతకంటే ఎక్కువ సానుకూల ఫలితాలు అనారోగ్యానికి సంకేతం.
- గ్లోమెరులర్ వడపోత రేటు. క్రియేటినిన్ అనే వ్యర్థాల కోసం రక్తాన్ని పరీక్షిస్తారు. ఇది కండరాల కణజాలం నుండి వస్తుంది. మూత్రపిండాలు దెబ్బతిన్నప్పుడు, రక్తం నుండి క్రియేటినిన్ తొలగించడంతో సమస్యలు తలెత్తుతాయి. పరీక్ష ఫలితం గ్లోమెరులర్ వడపోత రేటును తెలుసుకోవడానికి వయస్సు, జాతి మరియు లింగంతో కూడిన గణిత సూత్రంలో ఉపయోగించబడుతుంది.
ప్రధాన కారణాలు
మూత్రపిండాల గ్లోమెరులి యొక్క వాపుకు దారితీసే పరిస్థితులు:
- అంటు వ్యాధులు. మునుపటి చర్మ ఇన్ఫెక్షన్లు (ఇంపెటిగో) లేదా స్ట్రెప్టోకోకల్ గొంతు ఇన్ఫెక్షన్ల తరువాత గ్లోమెరులోనెఫ్రిటిస్ 7-14 రోజుల తరువాత అభివృద్ధి చెందుతుంది. వాటితో పోరాడటానికి, శరీరం అనేక అదనపు ప్రతిరోధకాలను ఉత్పత్తి చేయవలసి వస్తుంది, ఇవి చివరికి గ్లోమెరులిలో స్థిరపడతాయి, దీనివల్ల మంట వస్తుంది.
- బాక్టీరియల్ ఎండోకార్డిటిస్. బాక్టీరియా రక్తప్రవాహంలో వ్యాపించి గుండెలో స్థిరపడి, ఒకటి లేదా అంతకంటే ఎక్కువ గుండె కవాటాల సంక్రమణకు కారణమవుతుంది. బాక్టీరియల్ ఎండోకార్డిటిస్ గ్లోమెరులర్ వ్యాధితో సంబంధం కలిగి ఉంటుంది, కానీ వాటి మధ్య సంబంధం అస్పష్టంగా ఉంది.
- వైరల్ సంక్రమణ. హ్యూమన్ ఇమ్యునో డెఫిషియెన్సీ వైరస్ (హెచ్ఐవి), హెపటైటిస్ బి మరియు సి వ్యాధికి కారణమవుతాయి.
- ల్యూపస్. ఇది రక్త కణాలు, చర్మం, మూత్రపిండాలు, గుండె, కీళ్ళు మరియు s పిరితిత్తులతో సహా శరీరంలోని అనేక అవయవాలను మరియు భాగాలను ప్రభావితం చేస్తుంది.
- గుడ్ పాస్ట్చర్ సిండ్రోమ్. ఇది న్యుమోనియాను అనుకరించే అరుదైన lung పిరితిత్తుల వ్యాధి. ఇది గ్లోమెరులోనెఫ్రిటిస్ మరియు lung పిరితిత్తులలో రక్తస్రావం కలిగిస్తుంది.
- నెఫ్రోపతీ. గ్లోమెరులర్ ఇమ్యునోగ్లోబులిన్ నిక్షేపాల వల్ల ఈ ప్రాధమిక గ్లోమెరులర్ వ్యాధి సంభవిస్తుంది. ఇది గుర్తించదగిన లక్షణాలు లేకుండా సంవత్సరాలు పురోగమిస్తుంది.
అదనపు కారణాలు
వ్యాధి యొక్క అదనపు కారణాలు:
- పాలీర్టెరిటిస్. వాస్కులైటిస్ యొక్క ఈ రూపం చిన్న మరియు మధ్యస్థ రక్త నాళాలను ప్రభావితం చేస్తుంది. వెజెనర్ యొక్క గ్రాన్యులోమాటోసిస్ అని పిలుస్తారు.
- అధిక రక్తపోటు. కిడ్నీ పనితీరు క్షీణిస్తోంది. వారు సోడియంను అధ్వాన్నంగా ప్రాసెస్ చేస్తారు.
- ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్. ఇది కొన్ని గ్లోమెరులి యొక్క వ్యాప్తి మచ్చల ద్వారా వర్గీకరించబడుతుంది. ఈ పరిస్థితి మరొక వ్యాధి ఫలితంగా ఉండవచ్చు లేదా తెలియని కారణంతో సంభవించవచ్చు.
- డయాబెటిక్ మూత్రపిండ వ్యాధి (డయాబెటిక్ నెఫ్రోపతి).
- ఆల్పోర్ట్ సిండ్రోమ్. వారసత్వ రూపం. ఇది వినికిడి లేదా దృష్టిని కూడా బలహీనపరుస్తుంది.
- బహుళ మైలోమా, lung పిరితిత్తుల క్యాన్సర్ మరియు దీర్ఘకాలిక లింఫోసైటిక్ లుకేమియా.

వ్యాధి విధానం
ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ అనేది వైవిధ్యమైన సిండ్రోమ్, ఇది వివిధ కారణాల వల్ల పోడోసైట్లకు గాయం తర్వాత సంభవిస్తుంది. నష్టం యొక్క మూలాలు భిన్నంగా ఉంటాయి:
- ప్రసరణ కారకాలు
- జన్యుపరమైన అసాధారణతలు
- వైరల్ సంక్రమణ
- treatment షధ చికిత్స.
చాలా వరకు, ఈ డ్రైవర్ల మధ్య పరస్పర చర్య అస్పష్టంగా మరియు సంక్లిష్టంగా ఉంటుంది. ఉదాహరణకు, అనుకూల FSGS లో పోడోసైట్ ఒత్తిడి (గ్లోమెరులర్ లోడ్ మరియు గ్లోమెరులర్ సామర్థ్యం మధ్య అసమతుల్యత) మరియు జన్యు గ్రహణశీలత రెండూ ఉన్నాయి.
ఏ విధమైన FSHC నుండి (లేదా ఇతర గ్లోమెరులర్ వ్యాధుల నుండి) పోడోసైట్లకు నష్టం తీవ్రమైన నెఫ్రిటిక్ సిండ్రోమ్కు దారితీసే ప్రక్రియను ప్రారంభిస్తుంది. మూత్ర ప్రదేశంలోకి దెబ్బతిన్న పోడోసైట్ల యొక్క ప్రగతిశీల నష్టం సంభవిస్తుంది. లోటును సమతుల్యం చేయడానికి, ఈ కణాలు హైపర్ట్రోఫీకి భర్తీ చేస్తాయి, గ్లోమెరులర్ కేశనాళికల ఉపరితలాన్ని కవర్ చేస్తాయి.
అనుకూల FSGS తో, వ్యాధి ప్రక్రియ ప్రారంభంలో గ్లోమెరులర్ హైపర్ట్రోఫీ సంభవిస్తుంది. ఇతర రూపాల్లో, నెఫ్రాన్ యొక్క ప్రగతిశీల నష్టంతో గ్లోమెరులర్ హైపర్ట్రోఫీ సంభవిస్తుంది. ఇది పేటెంట్ యొక్క మిగిలిన గ్లోమెరులిలో పెరిగిన ఒత్తిళ్లు మరియు ప్రవాహాలకు దారితీస్తుంది.
క్రింది విభాగాలు రోగలక్షణ విధానాలు, చికిత్స మరియు ఫోకల్ సెగ్మెంటల్ గ్లోమెరులోస్క్లెరోసిస్ చికిత్స గురించి చర్చిస్తాయి.
ప్రాథమిక FSGS
జన్యు, వైరల్ మరియు drug షధ సంబంధిత FSGS ఉన్నాయి. పోడోసైట్లకు నష్టం కలిగించే విధానం ఒక ప్రసరణ కారకాన్ని కలిగి ఉంటుంది, బహుశా సైటోకిన్, ఇది నిర్దిష్ట రోగులకు అవకాశం కలిగిస్తుంది. కౌమారదశలో మరియు యువకులలో ఇది చాలా సాధారణ రూపం. ఇది సాధారణంగా నెఫ్రోటిక్ సిరీస్ ప్రోటీన్యూరియా (కొన్నిసార్లు భారీ), ప్లాస్మా అల్బుమిన్ స్థాయిలు తగ్గడం మరియు హైపర్లిపిడెమియాతో సంబంధం కలిగి ఉంటుంది.
ప్రస్తుతం, ప్రాధమిక FSGS చికిత్స రోగనిరోధక శక్తిని తగ్గించే ఏజెంట్లపై ఆధారపడి ఉంటుంది. ఇవి గ్లూకోకార్టికాయిడ్లు మరియు కాల్సినూరిన్ నిరోధకాలు, ఇవి పోడోసైట్ల యొక్క సమలక్షణాన్ని నేరుగా మాడ్యులేట్ చేస్తాయి. పునరావృత FSHF లు క్లినికల్ సమస్యగా మిగిలిపోయాయి. రోగులలో 77 ప్రారంభ మూత్రపిండాల బయాప్సీలలో ఒకటి మాత్రమే పున ps స్థితి చెందింది. ప్లాస్మా మార్పిడి చికిత్స తాత్కాలిక ఉపశమనానికి కారణం కావచ్చు.
అనుకూల FSGS
ఇది నెఫ్రాన్ స్థాయిలో గ్లోమెరులర్ హైపర్ ఫిల్ట్రేషన్ మరియు పాథోఫిజియాలజీ తర్వాత రక్తపోటు తర్వాత సంభవిస్తుంది. దాని అభివృద్ధికి సంబంధించిన పరిస్థితులు:
- పుట్టుకతో వచ్చే సైనోటిక్ గుండె జబ్బులు,
- కొడవలి కణ రక్తహీనత,
- ఊబకాయం
- ఆండ్రోజెన్ దుర్వినియోగం
- స్లీప్ అప్నియా
- అధిక ప్రోటీన్ ఆహారం.
సింగిల్-గ్లోమెరులర్ హైపర్ ఫిల్ట్రేషన్ యొక్క వ్యవధి సాధారణంగా గ్లోమెరులోస్క్లెరోసిస్ అభివృద్ధి చెందడానికి దశాబ్దాల ముందు కొలుస్తారు. అడాప్టివ్ ఎఫ్ఎస్జిఎస్ ప్రగతిశీల గ్లోమెరులర్ హైపర్ట్రోఫీ చక్రాలు, ఒత్తిడి మరియు అలసట, గ్లోమెరులస్లోని ఎక్స్ట్రాసెల్యులర్ మాతృక యొక్క అధిక నిక్షేపణకు దారితీస్తుంది. మూత్రపిండ బయాప్సీ యొక్క రోగనిర్ధారణ లక్షణాలు పెద్ద గ్లోమెరులి, స్క్లెరోటిక్ మార్పులను చూపించే పెరిగులర్ మచ్చల యొక్క ప్రాబల్యం. క్లినికల్ లక్షణాలలో రెగ్యులర్ సీరం అల్బుమిన్ ఉన్నాయి, ఇది ప్రాధమిక FSHS లో అసాధారణమైనది.

జన్యు FSGS
ఇది రెండు రూపాలను తీసుకుంటుంది. ఒక నిర్దిష్ట జన్యు సిద్ధత ఉన్న కొంతమంది రోగులు ఈ వ్యాధిని అభివృద్ధి చేస్తారు, మరికొందరు అలా చేయరు. ప్రతి సంవత్సరం FSHC తో సంబంధం ఉన్న జన్యువుల సంఖ్య పెరుగుతోంది, ఎక్కువగా మొత్తం ఎక్సోమ్ యొక్క క్రమం యొక్క వ్యాప్తి కారణంగా. ఈ రోజు వరకు, కనీసం 38 మందిని గుర్తించారు.
కొన్ని జన్యువులు సిండ్రోమ్తో సంబంధం కలిగి ఉంటాయి, ఇందులో బాహ్య వ్యక్తీకరణలు ఉంటాయి. రోగికి ఒక నిర్దిష్ట జన్యువులో మ్యుటేషన్ ఉండవచ్చని ఇది క్లినికల్ క్లూని అందిస్తుంది. ఇతరులు బేస్మెంట్ పొర యొక్క పదనిర్మాణంలో లేదా మైటోకాండ్రియా యొక్క పదనిర్మాణంలో లక్షణ మార్పులతో సంబంధం కలిగి ఉంటారు.
కుటుంబం ఇంతకుముందు జన్యు పరీక్ష చేయకపోతే, ప్రారంభ FSGS (శిశు మరియు పిల్లల) పై దృష్టి సారించే ప్యానెల్లను ఉపయోగించడం అత్యంత ప్రభావవంతమైన విధానం. ప్రపంచవ్యాప్తంగా జన్యు పరీక్ష వనరులు నేషనల్ సెంటర్ ఫర్ బయోటెక్నాలజీ ఇన్ఫర్మేషన్ మరియు నేషనల్ ఇన్స్టిట్యూట్ ఆఫ్ హెల్త్ వద్ద అందుబాటులో ఉన్నాయి.
ఒక భావన యొక్క నిర్వచనం
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ను డయాబెటిక్ నెఫ్రోపతి మరియు కిమ్మెల్స్టైల్-విల్సన్ సిండ్రోమ్ అని కూడా పిలుస్తారు - ఈ మూత్రపిండాల నష్టాన్ని కనుగొన్న ఇద్దరు పాథాలజిస్టుల కారణంగా ఈ పేరు కనిపించింది. 20 సంవత్సరాల తరువాత మధుమేహ వ్యాధిగ్రస్తులలో, ఈ వ్యాధి 20-60% కేసులలో సంభవిస్తుంది (వివిధ వనరులలో డేటా చాలా భిన్నంగా ఉంటుంది), మరియు మహిళలు దీనికి ఎక్కువ అవకాశం కలిగి ఉంటారు.
సాధారణంగా, డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ ఇన్సులిన్-ఆధారిత మధుమేహ వ్యాధిగ్రస్తులలో అభివృద్ధి చెందుతుంది మరియు ఇన్సులిన్-ఆధారిత వ్యక్తులు చాలా తక్కువ తరచుగా బాధపడతారు.
మూత్రపిండాలు ప్రత్యేక కణజాలంతో కప్పబడి ఉంటాయి - ఫాసియా, ఇది యాంత్రిక నష్టానికి రక్షణగా పనిచేస్తుంది. అంటిపట్టుకొన్న తంతుయుత కణజాలం కింద, మూత్రపిండాలు మెడుల్లా మరియు కార్టెక్స్ ద్వారా ప్రాతినిధ్యం వహిస్తాయి. కార్టికల్ పదార్ధం మెదడు నిర్మాణాన్ని విడదీసే ప్రదేశాలను మూత్రపిండ పిరమిడ్లు అంటారు. అవి లోబుల్స్ మాదిరిగానే ఉంటాయి మరియు గ్లోమెరులి అని పిలువబడే గ్లోమెరులిని కలిగి ఉంటాయి. గ్లోమెరులి ఈ వ్యాధికి పేరు పెట్టారు.

డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క వ్యాధికారకంలో చాలా సూక్ష్మ నైపుణ్యాలు మరియు ఇబ్బందులు ఉన్నాయి. ఈ సమస్య యొక్క మూలం గురించి ఏకాభిప్రాయం లేదు. వ్యాధి అభివృద్ధికి అనేక సిద్ధాంతాలు ఉన్నాయి, వీటిలో:
- జన్యు కారకం
- ఇమ్యునాలజీ,
- , hemodynamics
- న్యూరోఎండోక్రిన్ పరికల్పన
- జీవక్రియ కారణం.
జన్యు సిద్ధాంతం మధుమేహానికి వంశపారంపర్యంగా ఆధారపడి ఉంటుంది, అనగా బంధువులలో ఈ వ్యాధి ఉనికి. ఈ సిద్ధాంతం వాస్కులర్ మరియు మెటబాలిక్ డిజార్డర్స్, అలాగే మార్చబడిన కార్బోహైడ్రేట్ టాలరెన్స్ వారసత్వంగా ఉంటుందని సూచిస్తుంది.
రోగనిరోధక సిద్ధాంతం కూడా జన్యుపరమైన కారకంతో దగ్గరి సంబంధం కలిగి ఉంటుంది. మైక్రోఅంగియోపతి యొక్క తీవ్రత మరియు పౌన frequency పున్యం (చిన్న నాళాల గాయాలు) మరియు రక్తంలో ప్రసరించే రోగనిరోధక సముదాయాల సాంద్రత మధ్య సంబంధం నిర్ధారించబడింది.
హైపోథాలమస్, పూర్వ పిట్యూటరీ గ్రంథి మరియు గ్లూకోకార్టికోస్టెరాయిడ్స్ను అతిగా అంచనా వేసినప్పుడు డయాబెటిస్ యొక్క వాస్కులర్ సమస్యలు సంభవిస్తాయని న్యూరోఎండోక్రిన్ పరికల్పన సూచిస్తుంది. ఫలితంగా, కేశనాళిక పారగమ్యత పెరుగుతుంది మరియు పెప్టైడ్ అణువులు వాస్కులర్ గోడలో జమ అవుతాయి.
జీవక్రియ సిద్ధాంతం ప్రకారం, ప్రోటీన్ సంశ్లేషణ మరియు గ్లైకోప్రొటీన్ల జీవక్రియ ప్రక్రియ దెబ్బతిన్నప్పుడు, పారాప్రొటీన్లు (ఇమ్యునోగ్లోబులిన్స్) ఏర్పడతాయి. బేస్మెంట్ పొరల యొక్క పెరిగిన పారగమ్యత మూత్రపిండ గ్లోమెరులిలో పారాప్రొటీన్ల చేరడం మరియు హైలిన్ లాంటి పదార్ధంగా రూపాంతరం చెందుతుంది.
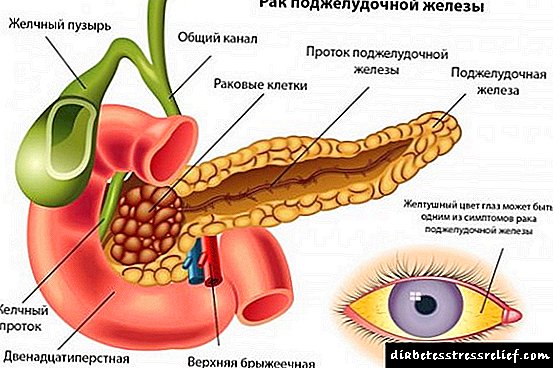
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క రూపం:
నాడ్యులర్ ఆకారం డయాబెటిస్ కోసం ప్రత్యేకమైనది. ఆమెనే కిమ్మెల్స్టిల్ మరియు విల్సన్ వర్ణించారు, వీరి తర్వాత సిండ్రోమ్ పేరు పెట్టబడింది. వ్యాధి యొక్క ఈ రూపంతో, మూత్రపిండ గ్లోమెరులిలో నోడ్యూల్స్ ఏర్పడతాయి - ఇసినోఫిలిక్ నిర్మాణాలు. అవి గుండ్రని లేదా ఓవల్ ఆకారాన్ని కలిగి ఉంటాయి, మొత్తం గ్లోమెరులస్ను లేదా దానిలో కొంత భాగాన్ని మాత్రమే ఆక్రమించగలవు. నోడ్యూల్స్ మెమ్బ్రేన్ లాంటివి, ఎందుకంటే అవి బేస్మెంట్ పొరల పదార్ధంతో సమానంగా ఉంటాయి.
వద్ద వ్యాప్తి రూపం మెసంగియం యొక్క సజాతీయ విస్తరణ విస్తరణ మరియు సంపీడనం ఈ వ్యాధిలో సంభవిస్తాయి, అయితే విలక్షణమైన నోడ్యూల్స్ ఏర్పడవు, అయినప్పటికీ కేశనాళికల యొక్క నేలమాళిగ పొరలు ఉంటాయి.
వద్ద exudative రూపం గ్లోమెరులర్ లోబ్స్ యొక్క అంచున, టోపీలకు సమానమైన గుండ్రని నిర్మాణాలు కనిపిస్తాయి. ఇమ్యునోహిస్టోకెమికల్ అధ్యయనాలు ఈ నిర్మాణాలలో రోగనిరోధక సముదాయాలు అనే అనేక పూరక-బంధన ఇమ్యునోగ్లోబులిన్లను కలిగి ఉన్నాయని చూపిస్తున్నాయి.
మిశ్రమ రూపం వ్యాధులు అంటే విలక్షణమైన నోడ్యూల్స్, మరియు మెసంగియం సాంద్రత మరియు బేస్మెంట్ పొరల గట్టిపడటం ఉన్నాయి.
వ్యాధి యొక్క రూపంతో సంబంధం లేకుండా, ఇది గ్లోమెరులి మరణానికి మరియు పెరిగ్లోమెరులర్ ఫైబ్రోసిస్ అభివృద్ధికి దారితీస్తుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ లక్షణాలు
ఈ వ్యాధికి అనేక లక్షణాలు ఉన్నాయి, కానీ ఒకే సమయంలో వాటి యొక్క అభివ్యక్తి ఐచ్ఛికం:
- ధమనుల రక్తపోటు. కిమ్మెల్స్టిల్-విల్సన్ సిండ్రోమ్లో ఇది ప్రధాన క్లినికల్ లక్షణం. డయాబెటిస్లో రక్తపోటు అథెరోస్క్లెరోసిస్ లేదా రక్తపోటులో పెరిగిన ఒత్తిడి నుండి భిన్నంగా ఉంటుంది, దీనిలో ప్రోటీన్యూరియా మరియు రెటినోపతి ఉంటాయి.
- Puffiness. సాధారణంగా, ముఖం, కాళ్ళు మరియు కాళ్ళు ప్రభావితమవుతాయి. ఉదయం, కళ్ళ చుట్టూ వాపు ఎక్కువగా కనిపిస్తుంది.
- మూత్రంలో మాంసకృత్తులను. ఈ పదం మూత్రంలో సాధారణ ప్రోటీన్ కంటెంట్ అధికంగా ఉంటుంది. మొదట, కట్టుబాటు కొద్దిగా మించిపోయింది - 0.033 గ్రా / ఎల్ వరకు, ఆపై ప్రోటీన్యూరియా స్థిరంగా, మితంగా లేదా గణనీయంగా ఉచ్ఛరిస్తుంది - 1-30 గ్రా / ఎల్.ముఖ్యమైన ప్రోటీన్యూరియా సాధారణంగా వ్యాధి యొక్క నాడ్యులర్ రూపం యొక్క లక్షణం.
- రెటినోపతీ. ఈ పదం అంటే కనుబొమ్మల రెటీనాకు నష్టం. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్తో బాధపడుతున్న 80% మంది రోగులలో ఈ లక్షణం కనిపిస్తుంది. డయాబెటిక్ రెటినోపతిలో, రెటీనాలో రోగలక్షణ మార్పులు, మైక్రోఅన్యూరిజమ్స్, ఎక్సూడేట్స్ మరియు హెమరేజెస్ ద్వారా వ్యక్తమవుతాయి.
- జీవక్రియ రుగ్మత. ఇది లిపిడ్లు, ప్రోటీన్లు, ప్రోటీన్-పాలిసాకరైడ్ కాంప్లెక్స్లను ప్రభావితం చేస్తుంది.
- మైక్రోఅంగియోపతి అనేది చిన్న నాళాల పుండు. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, ఇది అంత్య భాగాల మరియు ఫండస్ యొక్క లక్షణం.
- మూత్రపిండ వైఫల్యం. ఈ సందర్భంలో, మూత్రం తక్కువగా విడుదల అవుతుంది, breath పిరి కనిపిస్తుంది, పొడి చర్మం. తరచుగా మత్తు సంకేతాలు ఉన్నాయి, విరేచనాలు ప్రారంభమవుతాయి.
- నెఫ్రోటిక్ సిండ్రోమ్. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ చివరి దశలో సంభవించవచ్చు. ఈ సందర్భంలో, భారీ ప్రోటీన్యూరియా కనిపిస్తుంది (50 గ్రా / ఎల్ కంటే ఎక్కువ), సాధారణీకరించిన ఎడెమా, హైపోప్రొటీనిమియా (ప్లాస్మాలో అసాధారణంగా తక్కువ ప్రోటీన్), హైపోఅల్బ్యూనిమియా (బ్లడ్ సీరంలో తక్కువ అల్బుమిన్).
- విసర్జింపబడకపోవుట. ప్రభావితమైన మూత్రపిండాలు కొన్ని పదార్ధాలను విసర్జించవు, అందువల్ల శరీరం విషపూరితం అవుతుంది. చిన్న మరియు మధ్య వయస్సులో డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ ఉన్న రోగులు యురేమియా కారణంగా తరచుగా చనిపోతారు.
- సిలిండ్రురియా (ప్రోటీన్ నుండి యూరినరీ సిలిండర్ల విసర్జన).
- రక్తం మరియు మూత్రంలో గ్లూకోజ్ తగ్గింది (గ్లూకోసూరియా). ఈ దృగ్విషయం ప్రగతిశీల గ్లోమెరులోస్క్లెరోసిస్తో గమనించబడుతుంది.
- ప్రగతిశీల వ్యాధితో - తీవ్రమైన వాస్కులర్ గాయాలు. తరచుగా ఇది పాలీన్యూరిటిస్కు దారితీస్తుంది.
- తీవ్రమైన లేదా దీర్ఘకాలిక రూపంలో పైలోనెఫ్రిటిస్. ఇది సాధారణంగా వ్యాధి యొక్క చివరి దశలో కనిపిస్తుంది.
కారణనిర్ణయం
గ్లోమెరులోస్క్లెరోసిస్ డయాబెటిస్గా అనేక విధాలుగా నిర్ధారణ అవుతుంది:
- సాధారణ తనిఖీ. ఇందులో చర్మ పరీక్ష, మూత్రపిండంలో తాకడం, రక్తపోటు తనిఖీ వంటివి ఉంటాయి.
- క్లినికల్ రక్త పరీక్ష. తెల్ల రక్త కణాల పెరుగుదల, లింఫోసైట్ల స్థాయి తగ్గడం మరియు ఇతర రక్త పారామితులలో మార్పు వ్యాధి యొక్క తీవ్రతను సూచిస్తుంది.
- మూత్రపరీక్ష. ఇలాంటి అధ్యయనాలు ప్రోటీన్యూరియా మరియు అల్బుమినూరియా (మూత్రంలో పెరిగిన ప్రోటీన్) ను గుర్తించగలవు. సాధారణ విలువను మించి 30 mg / day నుండి పరిగణించబడుతుంది. రోజుకు 30-300 మి.గ్రా పరిధిలోని సూచికలు మైక్రోఅల్బుమినూరియాను సూచిస్తాయి మరియు రోజుకు 300 మి.గ్రా కంటే ఎక్కువ - మాక్రోఅల్బుమినూరియా గురించి. ప్రస్తుత KDIGO వర్గీకరణ ఈ నిబంధనలను A2 మరియు A3 యొక్క శ్రేణిగా ఉంచుతుంది.
- గ్లోమెరులర్ వడపోత రేటు (రెబెర్గ్-తరీవ్ విచ్ఛిన్నం మరియు అనేక ఇతర అధ్యయనాల ద్వారా నిర్ణయించబడుతుంది). ఒక సూచిక 130-140 ml / min నుండి పెంచబడుతుంది. మూత్రపిండాల పనిచేయకపోయినా, ఈ సూచిక తగ్గుతుంది.
- అల్ట్రాసౌండ్ డయాగ్నస్టిక్స్ ఫలితాలు (వాస్కులర్ పరీక్షతో సహా).
- కిడ్నీ బయాప్సీ. ఇటువంటి అధ్యయనం 80-90% రోగులలో ఫలితాలను ఇస్తుంది. బయాప్సీ డయాబెటిక్ మైక్రోఅంగియోపతిని గుర్తించగలదు.
- రెటినోపతిని గుర్తించడానికి ఆప్తాల్మోస్కోపీ.
- అద్దకమువంటి మందు శరీరములోనికి ఇంజక్షన్ ద్వారా ఎక్కించి ఎక్స్ రే ఫోటో తీయుట. ఇది మూత్రపిండ ధమని యొక్క ఇరుకైన ల్యూమన్ను గుర్తించడానికి అనుమతిస్తుంది.
- రేడియోన్యూక్లైడ్ పద్ధతులు.

వృద్ధ రోగులలో డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ నిర్ధారణ కష్టం, ఎందుకంటే కొన్ని లక్షణాలు ఇతర వ్యాధులకు సాధారణం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ చికిత్స
వ్యాధి యొక్క రూపంతో సంబంధం లేకుండా, వ్యాధి యొక్క చికిత్స దాని మూలకారణం, అంటే డయాబెటిస్ మెల్లిటస్ చికిత్సతో ప్రారంభం కావాలి.
వ్యాధి యొక్క ప్రారంభ దశలో, మూత్రపిండాలు పనిచేయగలిగినప్పుడు, చికిత్స యొక్క ప్రధాన లక్ష్యం మధుమేహాన్ని భర్తీ చేయడం. గ్లోమెరులోస్క్లెరోసిస్ యొక్క ఇతర దశలలో చికిత్స దాని వ్యక్తిగత సిండ్రోమ్లను (నెఫ్రోటిక్ సిండ్రోమ్, రక్తపోటు మొదలైనవి) పూర్తిగా తొలగించడానికి లేదా తగ్గించడానికి అవసరం.
ఈ వ్యాధి లిపిడ్ జీవక్రియ యొక్క ఉల్లంఘనతో కలిసి ఉంటే, అప్పుడు రోగికి లిపోలిటిక్ మరియు హైపోకోలెస్టెరోలెమిక్ ప్రభావంతో మందులు అవసరం. వీటిలో అట్రోమైడ్, సెటామిఫెన్, నిగెస్కిన్ ఉన్నాయి.
చెదిరిన మార్పిడి విషయంలో, ఇతర మార్గాలు కూడా అవసరం:
- విటమిన్లు (ఎ, బి, సి, పి),
- అనాబాలిక్ స్టెరాయిడ్స్ (రెటాబోలిల్, నెరోబోల్).
డయాబెటిక్ మైక్రోఅంగియోపతి చికిత్సలో, నిగెక్సిన్, యాంజినిన్ లేదా కాంప్లమైన్ వంటి యాంటిస్పాస్మోడిక్ మందులు అవసరం.
డయాబెటిక్ రెటినోపతిలో, వారు లేజర్ గడ్డకట్టడాన్ని ఆశ్రయిస్తారు, అనగా రెటీనా నాళాల కాటరైజేషన్. ఈ విధానం రెటీనా లోపల పేరుకుపోయిన ద్రవం యొక్క ప్రవాహం కోసం తాత్కాలిక మార్గాన్ని సృష్టించడానికి మిమ్మల్ని అనుమతిస్తుంది.
మూత్ర మార్గంలోని ఇన్ఫెక్షన్ ద్వారా వ్యాధి సంక్లిష్టంగా ఉంటే, అప్పుడు విస్తృత స్పెక్ట్రం కలిగిన యాంటీబయాటిక్స్ సూచించబడతాయి. అదనంగా, సల్ఫోనామైడ్లు లేదా నైట్రోఫ్యూరాన్ సిరీస్ మందులు అవసరం కావచ్చు.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ చికిత్సలో, హెపారిన్ ఉపయోగించబడుతుంది. సాధారణంగా ఇది ఇంట్రామస్క్యులర్గా లేదా ఇంట్రావీనస్గా ఒక నెల పాటు నిర్వహించబడుతుంది. Drug షధం హైపోలిపెమిక్, ప్రతిస్కందక, హైపోటెన్సివ్ మరియు హైపోహిస్టామైన్ ప్రభావాన్ని కలిగి ఉంటుంది. ప్రభావవంతమైన మూత్రపిండ రక్త ప్రవాహం పెరుగుతుంది, ప్రోటీన్యూరియా తగ్గుతుంది మరియు కేశనాళిక పారగమ్యత సాధారణీకరిస్తుంది.
రోగి యొక్క రక్తం యొక్క రియోలాజికల్ లక్షణాలు ఉల్లంఘించబడితే, అంటే, హైపర్కోగ్యులేషన్ వ్యక్తీకరించబడి, మైక్రోథ్రాంబోసిస్ అభివృద్ధి చెందుతుంటే, అప్పుడు రికోరెక్టర్లు ఉపయోగించబడతాయి. ఇది హేమోడెజ్ లేదా రియోపోలిగ్లియుకిన్ కావచ్చు.
ధమనుల రక్తపోటు డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్తో కలిసి ఉన్నప్పుడు, యాంటీహైపెర్టెన్సివ్ మందులు వాడతారు. చాలా తరచుగా వారు రెసెర్పైన్, క్లోఫెలిన్ లేదా డోపెగిట్ను ఇష్టపడతారు.
నెఫ్రోటిక్ సిండ్రోమ్ వ్యక్తీకరించబడితే, అప్పుడు వారు ప్లాస్మా లేదా దాని ప్రోటీన్ - అల్బుమిన్ యొక్క మార్పిడిని ఆశ్రయిస్తారు.
మూత్రపిండాల పనితీరు బాగా క్షీణించి, కాలేయ వైఫల్యం అభివృద్ధి చెందితే, అప్పుడు తీవ్రమైన చర్యలు తీసుకుంటారు:
- హిమోడయాలసిస్ (హార్డ్వేర్ రక్త శుద్దీకరణ),
- నిరంతర పెరిటోనియల్ డయాలసిస్ (డయాలసిస్ పరిష్కారం రోజుకు చాలాసార్లు నిర్వహించబడుతుంది)
- మూత్రపిండ మార్పిడి (కొన్నిసార్లు క్లోమంతో ఏకకాలంలో).
డైట్ థెరపీ
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, డైట్ థెరపీ యొక్క కొన్ని సూత్రాలను పాటించాలి:
- న్యూట్రిషన్ హైపోకలోరిక్ ఉండాలి. దీని అర్థం కొవ్వులు మరియు కార్బోహైడ్రేట్ల నిష్పత్తిలో గణనీయమైన తగ్గింపు. సాధారణంగా, మీరు కొవ్వులను పరిమితం చేయాలి - రోజుకు 30-50 గ్రాముల వరకు. తక్కువ కార్బ్ ఆహారం గురించి ఇక్కడ మరింత చదవండి.
- సరైన ప్రోటీన్ తీసుకోవడం ఉండేలా చూసుకోండి. రోగి యొక్క శరీర బరువు ప్రకారం కట్టుబాటు లెక్కించబడుతుంది. రోజుకు సగటున 1 గ్రాముల శరీర బరువు 0.8 గ్రాముల ప్రోటీన్ కలిగి ఉండాలి.
- గ్లోమెరులర్ వడపోత రేటు తగ్గితే, తక్కువ ప్రోటీన్ ఆహారం అవసరం. ఈ సందర్భంలో, రోగి రోజుకు కనీసం 30-40 గ్రాముల ప్రోటీన్ కలిగి ఉండాలి. ఈ సందర్భంలో ఉత్పత్తుల యొక్క తగినంత కేలరీల కంటెంట్ ఉండటం ముఖ్యం, లేకపోతే రోగి ప్రోటీన్-శక్తి లోపాన్ని అభివృద్ధి చేయవచ్చు. ఈ ప్రక్రియను డాక్టర్ పర్యవేక్షించాలి.
- కొలెస్ట్రాల్ కలిగిన ఆహారాలను తీసుకోవడం పరిమితం చేయండి. దీన్ని కూరగాయల నూనెతో భర్తీ చేయాలి.
- ఆహారం పాక్షికంగా ఉండాలి - రోజుకు 5-6 భోజనం అవసరం. రోజంతా ఏకరీతి రక్తంలో చక్కెరను నిర్ధారించడానికి ఇది మిమ్మల్ని అనుమతిస్తుంది, ఎందుకంటే ఈ సూచికలోని పదునైన హెచ్చుతగ్గులు నాళాలను రోగలక్షణంగా ప్రభావితం చేస్తాయి.
- ధమనుల రక్తపోటు డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్తో సంబంధం కలిగి ఉంటే, రోగికి తక్కువ ఉప్పు ఆహారం అవసరం. ఒక రోజు, అతను టేబుల్ ఉప్పు 4-5 గ్రాముల మించకూడదు.
- ద్రవ పరిమితి. డయాబెటిస్తో, ఇది పరిమితులు లేకుండా త్రాగవచ్చు, కాని మూత్రపిండాల సమస్యలు ఈ అనుమతిని రద్దు చేస్తాయి. ఆల్కహాల్ మరియు కార్బోనేటేడ్ పానీయాలను పూర్తిగా విస్మరించాలి.
- మూత్రవిసర్జన ప్రభావంతో ఉత్పత్తులను మినహాయించడం. Rule షధ కషాయాలను తీసుకునేటప్పుడు ఈ నియమాన్ని గుర్తుంచుకోవాలి, ఇది మధుమేహంతో అనుమతించబడుతుంది మరియు సిఫార్సు చేయబడుతుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క కోర్సు అనేక అంశాలపై ఆధారపడి ఉంటుంది:
- రోగి వయస్సు
- వ్యాధి యొక్క తీవ్రత
- డయాబెటిస్ దిద్దుబాటు
- సారూప్య వ్యాధులు
- క్లినికల్ పిక్చర్.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, ఆయుర్దాయం మొదటి లక్షణాల ప్రారంభం నుండి సగటున 5-8 సంవత్సరాలు.
ప్రోటీన్యూరియా దశలో ఒక వ్యాధితో, దాని పురోగతిని నివారించవచ్చు. టెర్మినల్ దశలో డయాబెటిక్ నెఫ్రోపతి ఉంటే, అప్పుడు ఈ పరిస్థితి జీవితానికి అనుకూలంగా ఉండదు.
గ్లోమెరులోస్క్లెరోసిస్ మరియు టైప్ I డయాబెటిస్తో డయాబెటిక్ నెఫ్రోపతి దీర్ఘకాలిక మూత్రపిండ వైఫల్యానికి దారితీస్తే, 15% కేసులలో ప్రాణాంతక ఫలితం గమనించవచ్చు.
50 సంవత్సరాల వరకు ప్రాణాంతక ఫలితం ప్రధానంగా యురేమియాతో సంబంధం కలిగి ఉంటుంది. 50 సంవత్సరాల తరువాత, హృదయనాళ వ్యవస్థకు నష్టం జరిగిన నేపథ్యంలో మరణాలు తరచుగా జరుగుతాయి. రెండు వయస్సు వర్గాలకు, తరచుగా మరణానికి కారణం దీర్ఘకాలిక రూపంలో ప్రసరణ వైఫల్యం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ నివారణ
ప్రాథమిక నివారణ చర్యలు: డయాబెటిస్కు ముందస్తుగా గుర్తించడం, చికిత్స మరియు పరిహారం. రక్తంలో చక్కెర స్థాయిని జాగ్రత్తగా నియంత్రించడం మరియు గ్లైసెమియాలో బలమైన హెచ్చుతగ్గులను నివారించడం అవసరం. ఈ ప్రయోజనాల కోసం, ఇన్సులిన్ లేదా మరొక చక్కెర తగ్గించే ఏజెంట్ యొక్క మోతాదును సరిగ్గా ఎంచుకోవడం మరియు ఈ కొలతను పాక్షిక పోషణతో కలపడం అవసరం.
రోగి తప్పనిసరిగా ఆహారాన్ని అనుసరించాలి - ఇది సమగ్ర చికిత్స యొక్క తప్పనిసరి భాగం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, ఫాలో-అప్ అవసరం. వ్యాధి యొక్క కోర్సును చికిత్సకుడు, ఎండోక్రినాలజిస్ట్, యూరాలజిస్ట్ మరియు నెఫ్రోలాజిస్ట్ పర్యవేక్షిస్తారు. రోగి కనీసం ఆరునెలలకోసారి కొన్ని అధ్యయనాలకు లోనవుతారు.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ చాలా తీవ్రమైన వ్యాధి. దీన్ని సకాలంలో నిర్ధారించడం మరియు సరైన చికిత్సకు వెళ్లడం చాలా ముఖ్యం. ప్రారంభ దశలో వ్యాధిని గుర్తించడం, సరైన చికిత్స మరియు డైట్ థెరపీతో, రోగ నిరూపణలు చాలా అనుకూలంగా ఉంటాయి. డయాబెటిస్ ఉన్న రోగులకు ప్రారంభ దశలో వ్యాధి యొక్క సమస్యలను గుర్తించడానికి వరుస పరీక్షలు చేయించుకోవడం చాలా ముఖ్యం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ అంటే ఏమిటి -
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ - డయాబెటిక్ మైక్రోఅంగియోపతి యొక్క అత్యంత తీవ్రమైన మరియు సంక్లిష్టమైన రూపాలలో ఒకటి. దీనిని 1936 లో మొదట వివరించిన రచయితల తరువాత దీనిని కిమ్మెల్స్టిల్-విల్సన్ సిండ్రోమ్ అని పిలుస్తారు. ఈ వ్యాధికి అనేక ఇతర పేర్లు ఉన్నాయి - డయాబెటిక్ కిడ్నీ, డయాబెటిక్ నెఫ్రోపతి.
A. S. ఎఫిమోవ్ (1989) "డయాబెటిక్ నెఫ్రోపతి" అనే పదాన్ని మరింత సమర్థించదగినదిగా భావిస్తుంది, ఎందుకంటే ఇతర నాళాలు మరియు గొట్టాల ప్రమేయం లేకుండా గ్లోమెరులర్ కేశనాళికల యొక్క వివిక్త గాయం ఆచరణాత్మకంగా లేదు, మరియు ఆధునిక పరీక్షా పద్ధతుల సహాయంతో ఏ పుండు మరియు మూత్రపిండాలలో ఏ భాగం ప్రాబల్యం చెందుతుందో గుర్తించడం కష్టం. అయినప్పటికీ, "డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్" అనే పదం కూడా చెల్లుతుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క క్లినికల్ వ్యక్తీకరణల యొక్క ఫ్రీక్వెన్సీ, వివిధ రచయితల ప్రకారం, 6 నుండి 64% వరకు ఉంటుంది (బర్గర్, 1970, ఎ. ఎస్. ఎఫిమోవ్, 1973, ఎ. ఆస్ట్రగ్, 1976, మొదలైనవి). డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ పురుషులతో పోలిస్తే మహిళల్లో ఎక్కువగా కనిపిస్తుంది - వరుసగా 30% మరియు 19.5% (A. S. ఎఫిమోవ్, 1973, A. ఆస్ట్రగ్, 1976).
చాలా మంది ఆధునిక పరిశోధకులు గ్లోమెరులోస్క్లెరోసిస్ యొక్క రూపానికి మరియు డయాబెటిస్ వ్యవధికి మధ్య ఉన్న సంబంధాన్ని గమనించారు. తరచుగా ఇది వేరుచేయబడదు, కానీ ఇతర ప్రదేశాల యొక్క మైక్రోఅంగియోపతిలతో కలిపి, ఉదాహరణకు, రెటినోపతితో, 70-90% కేసులలో నమోదు చేయబడింది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ సమయంలో పాథోజెనిసిస్ (ఏమి జరుగుతోంది?):
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క మూలం పూర్తిగా అర్థం కాలేదు. వివిధ పరికల్పనలు ఉన్నాయి, వీటి రచయితలు ఈ వ్యాధి అభివృద్ధికి దారితీసే సంక్లిష్ట విధానాలను వివరించడానికి ప్రయత్నిస్తారు. అందువల్ల, ప్రాధమిక జీవక్రియ రుగ్మతల సిద్ధాంతం రక్త నాళాల యొక్క బేస్మెంట్ పొరలకు, ముఖ్యంగా, మూత్రపిండ గ్లోమెరులికి దెబ్బతినడంతో బలహీనమైన ప్రోటీన్, లిపిడ్ మరియు కార్బోహైడ్రేట్ జీవక్రియ యొక్క అనేక ఉత్పత్తుల యొక్క అధిక సాంద్రతలలో రక్తంలో ప్రసరించడం ద్వారా డయాబెటిస్లో రక్త నాళాలకు జరిగే నష్టాన్ని వివరిస్తుంది. వి. సెరోవ్, 1962, వి.వి. సెరోవ్ మరియు ఇతరులు., 1981). ఉదాహరణకు, బలహీనమైన ప్రోటీన్ సంశ్లేషణ మరియు గ్లైకోప్రొటీన్ జీవక్రియ పారాప్రొటీన్ల ఏర్పడటానికి దారితీస్తుంది, ఇవి నేలమాళిగ పొరల యొక్క పారగమ్యత కారణంగా, మూత్రపిండ గ్లోమెరులిలో పేరుకుపోతాయి, ఇక్కడ అవి హైలిన్ లాంటి పదార్ధంగా మారుతాయి. ఏదేమైనా, డయాబెటిక్ మైక్రోఅంగియోపతీల యొక్క జీవక్రియ పరికల్పన ప్రీబయాబెటిస్ దశలో వాటి అభివృద్ధికి నమ్మకమైన వివరణలను ఇవ్వదు, ఈ జీవక్రియ లోపాలు ఇంకా కనుగొనబడనప్పుడు.
డయాబెటిస్కు జన్యు సిద్ధత అనే ప్రస్తుత భావన ఆధారంగా మైక్రోఅంగియోపతి మరియు డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క రోగనిరోధక భావన చర్చించబడింది. మైక్రోఅంగియోపతి యొక్క పౌన frequency పున్యం మరియు తీవ్రతతో రోగనిరోధక సముదాయాలను ప్రసరించే ఏకాగ్రత మధ్య పరస్పర సంబంధం ఉన్నట్లు ఆధారాలు ఉన్నాయి.
న్యూరోఎండోక్రిన్ పరికల్పన గ్లూకోకార్టికాయిడ్లు, అడెనోహైపోఫిసిస్ మరియు హైపోథాలమస్ యొక్క పెరిగిన కార్యాచరణతో మధుమేహం యొక్క వాస్కులర్ సమస్యలను కలుపుతుంది, ఇది కేశనాళిక పారగమ్యత పెరుగుదలకు మరియు పెప్టైడ్ అణువులను వాస్కులర్ గోడలోకి నిక్షేపించడానికి దారితీస్తుంది.
జన్యు సిద్ధాంతం డయాబెటిస్కు కుటుంబ సిద్ధతపై ఆధారపడి ఉంటుంది, ఇది డయాబెటిస్ ఉన్న రోగుల బంధువులలో కనిపిస్తుంది. ఈ సిద్ధాంతం యొక్క ప్రతిపాదకులు డయాబెటిస్లో వాస్కులర్ మరియు మెటబాలిక్ డిజార్డర్స్ యొక్క వంశపారంపర్య ప్రసారం, కార్బోహైడ్రేట్ టాలరెన్స్లో మార్పులను అంగీకరిస్తారు.
అందువల్ల, డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క వ్యాధికారకత యొక్క ఒకే సిద్ధాంతం లేదు. స్పష్టంగా, ప్రధాన వ్యాధికారక విధానాలు పాలిమెటబోలిక్ వ్యాధితో సంబంధం కలిగి ఉంటాయి - డయాబెటిస్ మెల్లిటస్. ప్రోటీన్లు, గ్లైకోప్రొటీన్లు, లిపిడ్ల యొక్క చెదిరిన జీవక్రియ ప్రక్రియల ఉత్పత్తులు మూత్రపిండంలోకి హెమటోజెనస్ మార్గం ద్వారా ప్రవేశించి దాని కణజాలాలలో జమ అవుతాయి.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క పాథలాజికల్ అనాటమీ పాలిమార్ఫిక్. నాడ్యులర్, డిఫ్యూజ్ మరియు ఎక్సూడేటివ్ పదనిర్మాణ రూపాలను వేరు చేయండి. కొంతమంది రచయితలు మిశ్రమ రూపాన్ని కూడా వేరు చేస్తారు (A.M. విచెర్ట్, 1972). నాడ్యులర్ రూపాన్ని కిమ్మెల్స్టిల్ మరియు విల్సన్ వర్ణించారు మరియు ఇది డయాబెటిస్ కోసం ప్రత్యేకంగా పరిగణించబడుతుంది. గుండ్రని లేదా ఓవల్ ఆకారం యొక్క ఇసినోఫిలిక్ నిర్మాణాల (నోడ్యూల్స్) యొక్క మూత్రపిండ గ్లోమెరులిలో ఉండటం, గ్లోమెరులస్ యొక్క కొంత భాగాన్ని లేదా అన్నింటినీ ఆక్రమించడం ద్వారా ఇది వర్గీకరించబడుతుంది. నోడ్యూల్స్ అనేది గ్లొమెరులర్ బేస్మెంట్ పొరల పదార్ధం మాదిరిగానే మరియు వివిధ పరిమాణాల ట్రాబెక్యులే యొక్క మెసంగిలో చేరడం మరియు అందువల్ల పొర అని పిలుస్తారు. అదే సమయంలో, గ్లోమెరులర్ కేశనాళికల విస్తరణ మరియు అనూరిజమ్స్, వాటి నేలమాళిగ పొరల గట్టిపడటం గమనించవచ్చు. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క వ్యాప్తి రూపంలో, గ్లోమెరులస్లో పదనిర్మాణ మార్పులు విలక్షణమైన నోడ్యూల్స్ ఏర్పడకుండా మెసంగియం యొక్క విస్తారమైన ఏకరీతి విస్తరణ మరియు సాంద్రతలో వ్యక్తీకరించబడతాయి, అయితే రోగలక్షణ ప్రక్రియలో కేశనాళిక బేస్మెంట్ పొరల ప్రమేయంతో, ఇది గట్టిపడతాయి. కేశనాళిక ఉచ్చులపై టోపీల రూపంలో గుండ్రని నిర్మాణాల గ్లోమెరులస్ యొక్క లోబుల్స్ యొక్క అంచున కనిపించడం ద్వారా ఎక్సూడేటివ్ మార్పులు వర్గీకరించబడతాయి. ఈ నిర్మాణాలలో ఇమ్యునోహిస్టోకెమికల్ అధ్యయనం పెద్ద సంఖ్యలో కాంప్లిమెంట్-బైండింగ్ ఇమ్యునోగ్లోబులిన్లను గుర్తించింది, ఇది వాటిని రోగనిరోధక సముదాయాలుగా పరిగణించడానికి కారణాన్ని ఇచ్చింది. విస్తరించిన మెసంగియం సాంద్రత మరియు గ్లోమెరులర్ క్యాపిల్లరీ బేస్మెంట్ పొరల గట్టిపడటం కలిపి విలక్షణమైన నోడ్యూల్స్ ఉండటం మిశ్రమ రూపం యొక్క లక్షణం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో ద్వితీయ మార్పులు ఎపిథీలియంలో క్షీణించిన మార్పులతో మూత్రపిండ గొట్టాలకు నష్టం, బేస్మెంట్ పొరల యొక్క హైలినైజేషన్ మరియు కొవ్వు క్షీణత. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క సారాంశం అయిన గ్లోమెరులర్ కేశనాళికల ఓటమితో పాటు, ఆర్టిరియోస్క్లెరోసిస్ యొక్క సంకేతాలు మరియు మూత్రపిండాల నాళాల అథెరోస్క్లెరోసిస్ కనుగొనబడతాయి. అన్ని రకాల డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క ఫలితం గ్లోమెరులి యొక్క పూర్తి నిర్జనమైపోవడం (మరణం) మరియు పెరిగ్లోమెరులర్ ఫైబ్రోసిస్ అభివృద్ధి.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క లక్షణాలు:
డయాబెటిక్ యాంజియోపతి యొక్క సాధారణంగా ఆమోదించబడిన వర్గీకరణ లేదు. వాస్కులర్ గాయాలు (డయాబెటిక్ రెటినోపతి, నెఫ్రోపతి) యొక్క వ్యక్తిగత క్లినికల్ వ్యక్తీకరణలను పరిగణనలోకి తీసుకొని ఇవి ప్రధానంగా నిర్మించబడ్డాయి లేదా ప్రధానంగా అవయవాలలో పదనిర్మాణ మార్పులపై ఆధారపడి ఉంటాయి.
N. F. యొక్క వర్గీకరణ ప్రకారం.స్కోపిచెంకో (1973), డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క ప్రారంభ (తక్కువ-లక్షణం), పరివర్తన (వైద్యపరంగా విభిన్నమైనది) మరియు చివరి (నెఫ్రోటిక్-అజోటెమిక్) దశల మధ్య తేడాను గుర్తించండి. కోర్సు యొక్క స్వభావం ప్రకారం - నెమ్మదిగా మరియు వేగంగా అభివృద్ధి చెందుతున్న రూపాలు (ఎంపికలు). ఈ వర్గీకరణ యొక్క ఈ క్రింది అంశాలు డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ను వివిధ స్థానికీకరణల యొక్క మైక్రోఅంగియోపతీలతో కలిపే అవకాశాన్ని మరియు ఇతర మూత్రపిండాల వ్యాధుల (పైలోనెఫ్రిటిస్, అమిలోయిడోసిస్) స్తరీకరణను గమనించవచ్చు.
ఈ వ్యాధి యొక్క ప్రధాన లక్షణాలు ప్రోటీన్యూరియా, రెటినోపతి మరియు రక్తపోటు. ప్రోటీన్యూరియా మొదట్లో చిన్నది మరియు అస్థిరంగా ఉంటుంది (జాడల నుండి 0.033 గ్రా / ఎల్ వరకు), తరువాత స్థిరంగా, మధ్యస్తంగా లేదా గణనీయంగా ఉచ్ఛరిస్తుంది (1.0-2.0 నుండి 30 గ్రా / ఎల్ వరకు). నోడ్యులర్ రకం గ్లోమెరులర్ క్యాపిల్లరీ గాయాలతో అత్యంత ఉచ్ఛారణ ప్రోటీన్యూరియాను గమనించవచ్చు. అయినప్పటికీ, దీర్ఘకాలిక మధుమేహం ఉన్న కొంతమంది రోగులలో, ప్రోటీన్యూరియా లేకపోవచ్చు (N.F. స్కోపిచెంకో, 1972). పైలోనెఫ్రిటిస్, రక్తప్రసరణ మూత్రపిండాలు మరియు రక్తపోటులో డయాబెటిక్ మూలం మరియు ప్రోటీన్యూరియా యొక్క అవకలన నిర్ధారణకు ఒక ప్రమాణం దాని తీవ్రత యొక్క డిగ్రీ కావచ్చు (డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్తో ఇది పైలోనెఫ్రిటిస్ మరియు రక్తపోటుతో పోలిస్తే) మరియు ముఖ్యంగా, రెటినోపతితో రక్తపోటు కలయిక.
మూత్ర అవక్షేపంలో మార్పులు (హెమటూరియా, సిలిండ్రూరియా), ముఖ్యంగా వ్యాధి వ్యవధి 10 సంవత్సరాల కన్నా తక్కువ, గణనీయంగా లేదు. వ్యాధి యొక్క తీవ్రమైన దశలో, ముఖ్యంగా నెఫ్రోటిక్ సిండ్రోమ్తో, సంబంధిత సిలిండ్రిరియాను గమనించవచ్చు, అయితే హెమటూరియా చాలా తక్కువ. మూత్రపిండ వైఫల్యం దశలో మాత్రమే మైనపు సిలిండర్లు గమనించబడతాయి.
డయాబెటిక్ రెటినోపతి 80% కేసులలో సంభవిస్తుంది మరియు రెటీనాలో రోగలక్షణ మార్పుల ద్వారా వర్గీకరించబడుతుంది: మైక్రోఅన్యూరిజమ్స్, హెమరేజెస్, ఎక్సూడేట్స్ కనిపిస్తాయి. కంటి నాళాల యొక్క మైక్రోఅన్యూరిజమ్స్ చాలా నిర్దిష్టంగా ఉంటాయి, అవి అనుకోకుండా గుర్తించినప్పటికీ, గుప్త మధుమేహం ఉనికిని మినహాయించాలి. తరువాతి సికాట్రిషియల్ ఉపసంహరణ దాని నిర్లిప్తతకు దారితీయవచ్చు. ఇవన్నీ గణనీయమైన బలహీనతకు మరియు దృష్టి కోల్పోవటానికి దారితీస్తుంది. రెటీనా యొక్క నాళాలలో మార్పులు గ్లోమెరులర్ కేశనాళికలకు నష్టం కలిగించే ఒక సాధారణ జన్యువును కలిగి ఉన్నాయని నమ్ముతారు, అనగా, నేలమాళిగ పొరలకు దెబ్బతినడం వలన సంభవిస్తుంది. కొన్నిసార్లు రెటినోపతి నెఫ్రోపతీ కంటే ముందు ఉంటుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ అభివృద్ధితో, ప్రధాన క్లినికల్ సంకేతం ధమనుల రక్తపోటు. రక్తపోటు మరియు అథెరోస్క్లెరోసిస్ కారణంగా రక్తపోటుకు భిన్నంగా, ఇది ప్రగతిశీల ప్రోటీన్యూరియా మరియు డయాబెటిక్ రెటినోపతి కలయికతో వర్గీకరించబడుతుంది. రక్తపోటు పెరుగుదల మధుమేహానికి ముందే లేదా దానితో ఏకకాలంలో సంభవిస్తే, ఇది రక్తపోటును సూచిస్తుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో ధమనుల రక్తపోటు యొక్క వ్యాధికారకత సంక్లిష్టమైనది మరియు ప్రత్యేకించి, రెనిన్-యాంజియోటెన్సిన్-ఆల్డోస్టెరాన్ వ్యవస్థ యొక్క కార్యకలాపాల పెరుగుదలతో సంబంధం కలిగి ఉంటుంది, ఇది మూత్రపిండాల యొక్క చిన్న నాళాలకు దెబ్బతినడం వలన సంభవిస్తుంది - ధమనుల హైలినోసిస్ తీసుకురావడం, చాలా గ్లోమెరులి రక్తం తగ్గుతుంది. , ఎ. టి. అనసాష్విలి, 1983).
చివరి దశలో, డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ తరచుగా నెఫ్రోటిక్ సిండ్రోమ్తో సంబంధం కలిగి ఉంటుంది, దీని క్లినిక్ వేరే ఎటియాలజీ యొక్క మూత్రపిండాల దెబ్బతినడానికి భిన్నంగా లేదు.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో యురేమిక్ సిండ్రోమ్ మొత్తం మూత్రపిండ వైఫల్యం కారణంగా సంభవిస్తుంది మరియు దీర్ఘకాలిక మూత్రపిండ వైఫల్యం యొక్క టెర్మినల్ దశలో అంతర్గతంగా ఉన్న అన్ని లక్షణాల ద్వారా వైద్యపరంగా వ్యక్తమవుతుంది. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ ఉన్న రోగులలో మరణానికి ప్రధాన కారణం యురేమియా, ప్రధానంగా చిన్న మరియు మధ్య వయస్సులో. పాత రోగులు అథెరోస్క్లెరోసిస్ యొక్క వివిధ సమస్యల నుండి మరణిస్తారు, మూత్రపిండ వైఫల్యం యొక్క టెర్మినల్ దశకు బతికేవారు కాదు.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ గుండె, మెదడు, దిగువ అంత్య భాగాల రక్తనాళాలకు, మయోకార్డియల్ ఇన్ఫార్క్షన్, స్ట్రోక్స్ మరియు థ్రోంబోసిస్ మరియు డయాబెటిక్ లింబ్ గ్యాంగ్రేన్ అభివృద్ధి వరకు తీవ్రంగా దెబ్బతింటుంది. తరచుగా పాలీన్యూరిటిస్ ఉంటుంది. వ్యాధి యొక్క చివరి దశలలో, తీవ్రమైన లేదా దీర్ఘకాలిక పైలోనెఫ్రిటిస్ దానితో చేరవచ్చు.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క లక్షణాలలో ఒకటి, వ్యాధి పెరుగుతున్న కొద్దీ, రక్తంలో గ్లూకోజ్ తగ్గడం మరియు గ్లూకోసూరియా యొక్క పూర్తి విరమణ వరకు తగ్గుదల. డయాబెటిస్ యొక్క అటువంటి "ఉపశమనం" కొంతమంది రోగులలో మాత్రమే గమనించబడుతుంది మరియు ఇది వ్యాధి యొక్క తప్పనిసరి లక్షణంగా పరిగణించబడదు. హైపర్గ్లైసీమియా అదృశ్యం కావడానికి కారణాలు పూర్తిగా స్పష్టంగా లేవు. మూత్రపిండ ఇన్సులినేస్ యొక్క కార్యాచరణలో తగ్గుదల, ప్రోటీన్-బౌండ్ ఇన్సులిన్ యొక్క జీవక్రియ చర్యలో తగ్గుదల మరియు యాంటీ ఇన్సులిన్ యాంటీబాడీస్ ఏర్పడటం, నత్రజని జీవక్రియ ఉత్పత్తుల యొక్క హైపోగ్లైసిమిక్ ప్రభావం, అడ్రినల్ కార్టికల్ బండిల్, ఇ. ఎం. కేర్ వి. ఆర్. క్లియాచ్కో, 1974).
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, ప్రోటీన్లు, లిపిడ్లు, ప్రోటీన్-పాలిసాకరైడ్ కాంప్లెక్స్ యొక్క జీవక్రియ యొక్క ఉల్లంఘన కూడా ఉంది. వ్యాధి పెరిగేకొద్దీ, హైపోఅల్బుమినెమియా, హైపర్గమ్మగ్లోబులినిమియా పెరుగుతుంది, రక్తంలో మొత్తం ప్రోటీన్ శాతం తగ్గుతుంది, ప్రధానంగా మూత్రపిండ వైఫల్యం అభివృద్ధి చెందుతుంది. డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో డైస్ప్రోటీనిమియా యొక్క వ్యాధికారకత తగినంత స్పష్టంగా లేదు, కానీ సాధారణ ప్రోటీన్ సంశ్లేషణ, మూత్రంలో ప్రోటీన్ నష్టం మరియు డయాబెటిస్లో తరచుగా కాలేయ నష్టం కారణంగా బలహీనమైన సంశ్లేషణను నిర్వహించడానికి అవసరమైన ఇన్సులిన్ లోపంతో సంబంధం కలిగి ఉంటుంది (పి. ఎన్. బోడ్నార్, 1974, బి. ఎస్. జోనుషాస్, N.A. Mkrtumova, 1976). రక్తంలో పొటాషియం సాంద్రత పెరుగుదల, కొలెస్ట్రాల్ పెరుగుదల మరియు హైపర్కలేమియా అభివృద్ధి చెందే అవకాశంతో ఎలక్ట్రోలైట్ బ్యాలెన్స్ ఉల్లంఘన కూడా ఉంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ యొక్క కోర్సు యొక్క లక్షణాలు వ్యాధి యొక్క క్రమంగా అభివృద్ధి చెందడం వంటి సంకేతాలను కలిగి ఉంటాయి, అందువల్ల దీని ఆగమనం తరచుగా గుర్తించబడదు, మూత్ర అవక్షేపం యొక్క కొరత, కొంతమంది రోగులలో మధుమేహం యొక్క తీవ్రత తగ్గడం మరియు ఇతర మైక్రోఅంగియోపతిలతో (ముఖ్యంగా రెటినోపతి మరియు మైక్రోఅంగియోపతీలతో) మధుమేహం కలయిక.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, రోగ నిరూపణ, క్రియాశీల చికిత్స ఉన్నప్పటికీ, సాధారణంగా అననుకూలంగా ఉంటుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ చికిత్స:
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ ఉన్న రోగులలో, చికిత్స మూత్రపిండాల యొక్క క్రియాత్మక స్థితి, వ్యాధి యొక్క తీవ్రత మరియు సమస్యల ఉనికిపై ఆధారపడి ఉంటుంది. ప్రారంభ దశలో, మూత్రపిండాల యొక్క సంరక్షించబడిన కార్యాచరణ సామర్థ్యంతో, చికిత్స డయాబెటిస్ మెల్లిటస్ యొక్క పరిహారాన్ని లక్ష్యంగా చేసుకున్న చర్యలపై ఆధారపడి ఉంటుంది. భవిష్యత్తులో, చికిత్స అనేది వ్యక్తిగత సిండ్రోమ్లను తొలగించడం లేదా తగ్గించడం - హైపర్టెన్సివ్, నెఫ్రోటిక్, అజోటెమిక్, రక్తహీనత మొదలైనవి (వి. జి. బరనోవ్, ఎన్. ఎఫ్. స్కోపిచెంకో, 1973). డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో మూత్రపిండాలు మరియు మూత్ర నాళాల ఇన్ఫెక్షన్ల స్తరీకరణ యొక్క అవకాశాన్ని కూడా పరిగణనలోకి తీసుకోవడం అవసరం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ చికిత్సలో ఆహారం ప్రధానంగా హైపోకలోరిక్, సాపేక్షంగా కార్బోహైడ్రేట్లు మరియు కొవ్వులు తక్కువగా ఉండడం (రోజుకు 30-50 గ్రా) కొలెస్ట్రాల్ మోసే ఉత్పత్తుల పరిమితితో మరియు వాటిని కూరగాయల నూనెతో భర్తీ చేయాలి. డయాబెటిస్ ఉన్న రోగుల ఆహారంలో జంతువుల కొవ్వులు అధికంగా ఉండటం వల్ల వాస్కులర్ సమస్యల అభివృద్ధికి దోహదం చేస్తుందనే ప్రాతిపదికన ఇదే విధమైన ఆహారం సూచించబడుతుంది. డయాబెటిక్ మెల్లిటస్ ఉన్న రోగుల శరీర బరువును సాధారణీకరించడానికి కృషి చేయడం అవసరం, డయాబెటిక్ మైక్రోఅంగియోపతికి ob బకాయం చాలా ముఖ్యమైన ప్రమాద కారకాల్లో ఒకటి. నాళాలపై రోగలక్షణ ప్రభావం కారణంగా, రక్తంలో చక్కెర స్థాయిలో పదునైన హెచ్చుతగ్గుల వలె ఇది చాలా హైపర్గ్లైసీమియా కాదు, రోగుల పాక్షిక, ఐదు-, ఆరు రెట్లు పోషకాహారం అందించబడుతుంది, ఇది పగటిపూట మరింత ఏకరీతి రక్తంలో చక్కెర స్థాయిని అందిస్తుంది. ఇన్సులిన్కు రోగుల యొక్క పెరిగిన సున్నితత్వం కారణంగా, దాని యొక్క పాక్షిక పరిపాలన మరియు ప్రతి ఇంజెక్షన్ తర్వాత రెండు భోజనాలు సిఫార్సు చేయబడతాయి (15-20 నిమిషాలు మరియు 1.5-2 గంటల తర్వాత). బయోస్టేటర్ ఉపకరణం (A. S. ఎఫిమోవ్, 1989), నోవో రేయు రకం ఇంజెక్టర్ పరికరాలను ఉపయోగించి, ఇన్సులిన్ స్రావం యొక్క శారీరక లయకు దగ్గరగా ఉండే ఇన్సులిన్ థెరపీ యొక్క నియమావళి ఆశాజనకంగా ఉంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ లేకుండా దీర్ఘకాలిక మూత్రపిండ వైఫల్యంతో బాధపడుతున్న రోగుల చికిత్సలో దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధిలో డైట్ థెరపీ భిన్నంగా లేదు.
విస్తృతంగా ఉపయోగించడం అంటే చెదిరిన రకాలు జీవక్రియను సరిదిద్దడం. వీటిలో ప్రతి నెల 10-20 రోజులు సి, ఎ, బి, రూటిన్ సమూహాల విటమిన్లు (వి. ఆర్. క్లియాచ్కో, 1974), అనాబాలిక్ స్టెరాయిడ్స్ - నెరోబోల్, రెటాబోలిల్, సిలాబోలిన్, 1-3 నెలల వరకు చికిత్స, తరువాత 2 నెలల విరామం 1-2 సంవత్సరాలు (A.F. మాలెన్చెంకో, 1965, A.S. ఎఫిమోవ్, 1973).
లిపిడ్ జీవక్రియ యొక్క ఉల్లంఘన కారణంగా, లిపోలైటిక్ మరియు హైపోకోలెస్టెరోలెమిక్ ప్రభావంతో మందులు సూచించబడతాయి: అట్రోమైడ్, మిస్క్లెరాన్, సెటామిఫేన్, కాంప్లిమెంట్, నైజెక్సిన్, గ్లోమెరులర్ వడపోతపై మిస్క్లెరాన్ యొక్క సానుకూల ప్రభావం గుర్తించబడింది (వి. జి. స్పెసివ్సేవ్ మరియు ఇతరులు, 1974). కొంతమంది రచయితలు (పి. ఎన్. బోడ్నార్ మరియు ఇతరులు, 1973, ఎ. ఎస్. ఎఫిమోవ్ మరియు ఇతరులు, 1974) హెపారిన్ యొక్క సానుకూల ప్రభావాన్ని గమనించండి, ఇది ప్రతిస్కందక, హైపోటెన్సివ్, హైపోలిపెమిక్ మరియు హైపోహిస్టామైన్ లక్షణాలను కలిగి ఉంటుంది. అదనంగా, హెపారిన్ కేశనాళిక పారగమ్యతపై సానుకూల ప్రభావాన్ని చూపుతుంది), సమర్థవంతమైన మూత్రపిండ రక్త ప్రవాహాన్ని పెంచుతుంది మరియు ప్రోటీన్యూరియాను తగ్గిస్తుంది. హెపారిన్ రోజువారీ మోతాదులో 10-20 వేల యూనిట్ల ఇంట్రామస్కులర్ లేదా ఇంట్రావీనస్గా 3-4 వారాల పాటు నిర్వహించబడుతుంది.
డయాబెటిక్ మైక్రోఅంగియోపతి చికిత్సకు యాంటిస్పాస్మోడిక్ drugs షధాలను ఉపయోగిస్తారు: ఆంజినిన్ (ప్రొడెక్టిన్), సమ్మతి, నైజెక్సిన్, మొదలైనవి. ఆంజినిన్ జె 3-లిపోప్రొటీన్లతో వాస్కులర్ గోడ యొక్క చొరబాట్లను తగ్గిస్తుంది, వాస్కులర్ పారగమ్యతను తగ్గిస్తుంది మరియు డయాబెటిక్ రెటినోపతి మరియు నెఫ్రోపతీ (వి.ఆర్., క్లయాచ్కో) యొక్క కోర్సును సానుకూలంగా ప్రభావితం చేస్తుంది. టి.ఎన్. తిర్కినా మరియు ఇతరులు., 1974). లేజర్ గడ్డకట్టడం మరియు హిమోకార్బర్ఫ్యూజన్ ప్రభావవంతంగా ఉంటాయి. తరువాతి డయాబెటిక్ రెటినోపతి చికిత్సలో కొత్త దిశను సూచిస్తుంది (ఎల్. ఎ. కాట్జ్నెల్సన్ మరియు ఇతరులు., 1991). డిసినాన్ వాస్కులర్ పారగమ్యతను తగ్గిస్తుంది, రక్తస్రావం యొక్క పునశ్శోషణాన్ని ప్రోత్సహిస్తుంది, దృశ్య తీక్షణతను పెంచుతుంది (వి.ఆర్. క్లయాచ్కో మరియు ఇతరులు., 1972).
డయాబెటిస్ మెల్లిటస్, తీవ్రమైన హైపర్కోగ్యులేషన్ మరియు మైక్రోథ్రాంబోసిస్ అభివృద్ధి, రీకోరెక్టర్లు - హేమోడెసిస్, కణజాల ఆక్సిజనేషన్ (సోల్కోసెరిల్) ను మెరుగుపరిచే drugs షధాలతో కలిపి రియోపోలిగ్లియుకిన్, మరియు రక్త కణాల (ట్రెంటల్, ime ంకారాలు, విస్తృతంగా ఉపయోగించబడుతున్నాయి) రోగులలో రక్తం యొక్క రియోలాజికల్ లక్షణాల యొక్క ముఖ్యమైన ఉల్లంఘనలకు సంబంధించి. ).
యాంజియోప్రొటెక్టర్లు - డాక్సియం, ప్రొడెక్టిన్, ఎసెన్షియల్, డయాబెటిస్ ఉన్న రోగులలో లిపిడ్ పెరాక్సిడేషన్ యొక్క ఉల్లంఘనను పరిగణనలోకి తీసుకోవడం, యాంటీఆక్సిడెంట్లు విటమిన్ బి, 30% ద్రావణం (రోగి యొక్క శరీర బరువులో 8 మి.గ్రా / కేజీ 14 రోజులు).
ట్యూబులోగ్లోమెరులర్ డిజార్డర్స్ యొక్క ప్రారంభ దశలలో దీని ఉపయోగం నెఫ్రోయాంగియోపతి యొక్క రోగనిరోధకతగా ఉపయోగపడుతుంది (3. ఎస్. మెహదీయేవా, 1989).
డయాబెటిస్లో వాస్కులర్ గాయాల చికిత్సలో ప్రాథమికంగా కొత్త is షధం ఐసోడిబట్ - కణాంతర గ్లూకోజ్ను సార్బిటోల్గా మార్చడానికి కారణమైన ఆల్డొరెక్డేస్ ఎంజైమ్ యొక్క నిరోధకం 2 నుండి 6 వారాల వరకు రోజుకు 0.5 గ్రా 3-4 సార్లు టాబ్లెట్లలో సూచించబడుతుంది (I. M. కఖ్నోవ్స్కీ , టి.వి.కోరోలేవా, 1990). కీవ్ రీసెర్చ్ ఇన్స్టిట్యూట్ ఆఫ్ ఎండోక్రినాలజీ అండ్ కెమిస్ట్రీ ఆఫ్ హార్మోన్స్ ఈ drug షధాన్ని అభివృద్ధి చేసింది. నాన్-డ్రగ్ థెరపీ యొక్క పద్ధతులలో, హైపర్బారిక్ ఆక్సిజనేషన్ ప్రభావవంతంగా ఉంటుంది, ఇది మూత్రపిండాల యొక్క క్రియాత్మక స్థితిని మెరుగుపరుస్తుంది (టి. ఎ. మాల్కోవా, 1990).
ధమనుల రక్తపోటుతో, యాంటీహైపెర్టెన్సివ్ మందులు వాడతారు (డోపెగిటిస్, హెమిటాన్, క్లోనిడిన్, రెసర్పైన్ మొదలైనవి). ఎడెమాను ఎదుర్కోవటానికి, ఆల్డోస్టెరాన్ విరోధులతో (అల్డాక్టోన్, వెరోష్పిరాన్) కలిపి సాలూరిటిక్స్ సిఫార్సు చేయబడతాయి. థియాజైడ్ drugs షధాలను తీసుకునేటప్పుడు, జాగ్రత్త అవసరం, ఎందుకంటే దీర్ఘకాలిక వాడకంతో అవి రక్త ఇన్సులిన్ చర్య తగ్గడం వల్ల మధుమేహ వ్యాధిని మరింత దిగజార్చుతాయి. మూత్రవిసర్జనలలో, ఆంత్రానిలిక్ యాసిడ్ సన్నాహాలకు (ఫ్యూరోసెమైడ్, లాసిక్స్) ప్రాధాన్యత ఇవ్వాలి. తీవ్రమైన నెఫ్రోటిక్ సిండ్రోమ్లో, ప్లాస్మా లేదా అల్బుమిన్ మార్పిడి సూచించబడుతుంది.
దీర్ఘకాలిక మూత్రపిండ వైఫల్యం అభివృద్ధి సమయంలో అసిడోసిస్ తగ్గించడానికి, ఆల్కలీన్ మినరల్ వాటర్, పండ్ల రసాలు, గ్యాస్ట్రిక్ లావేజ్, 5% సోడియం బైకార్బోనేట్ ద్రావణం యొక్క ఇంట్రావీనస్ బిందు, హేమోడెసిస్ ఉపయోగించబడతాయి. సిపిఐ, సరిదిద్దలేని ఆహారం మరియు రోగలక్షణ ఏజెంట్ల అభివృద్ధితో, రోగులు హిమోడయాలసిస్కు బదిలీ చేయబడతారు. మూత్ర నాళాల సంక్రమణ ద్వారా సంక్లిష్టమైన డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్లో, విస్తృత-స్పెక్ట్రం యాంటీబయాటిక్స్ సూచించబడాలి, అవసరమైతే సల్ఫోనామైడ్లు, నైట్రోఫ్యూరాన్ సిరీస్ మందులతో కలిపి.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ నివారణ:
డయాబెటిస్ మెల్లిటస్ యొక్క ముందస్తు గుర్తింపు మరియు చికిత్స, రక్తంలో చక్కెర స్థాయిలను జాగ్రత్తగా పర్యవేక్షించడం మరియు గ్లైసెమియాలో పదునైన హెచ్చుతగ్గులను తొలగించడం ద్వారా ఇది జరుగుతుంది, ఇది ఇన్సులిన్ లేదా ఇతర చక్కెర-తగ్గించే of షధాల యొక్క తగినంత మోతాదుల ఎంపికతో బహుళ భోజనం ద్వారా సాధించబడుతుంది. రోగులకు తగిన డైట్ థెరపీ, సరైన ఉపాధి అవసరం. మూత్ర మార్గము యొక్క అంటువ్యాధులను జాగ్రత్తగా నివారించడం కూడా అవసరం.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ ఉన్న రోగుల క్లినికల్ పరిశీలనను స్థానిక జనరల్ ప్రాక్టీషనర్ ఎండోక్రినాలజిస్ట్తో కలిసి నిర్వహిస్తారు. దీర్ఘకాలిక గ్లోమెరులోనెఫ్రిటిస్ యొక్క సంబంధిత రూపంలో అదే పరిశోధనను సిఫార్సు చేస్తారు - ప్రతి 3-6 నెలలకు ఒకసారి. రక్తపోటు, మూత్రంలో చక్కెర మరియు రక్తాన్ని పర్యవేక్షించడానికి ప్రత్యేక శ్రద్ధ ఉండాలి.
మీకు డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ ఉంటే ఏ వైద్యులను సంప్రదించాలి:
ఏదో మీకు ఇబ్బంది కలిగిస్తుందా? డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్, దాని కారణాలు, లక్షణాలు, చికిత్స మరియు నివారణ పద్ధతులు, వ్యాధి యొక్క కోర్సు మరియు దాని తరువాత ఆహారం గురించి మరింత వివరంగా తెలుసుకోవాలనుకుంటున్నారా? లేదా మీకు తనిఖీ అవసరమా? మీరు చేయవచ్చు వైద్యుడితో అపాయింట్మెంట్ ఇవ్వండి - క్లినిక్ యూరో ల్యాబ్ ఎల్లప్పుడూ మీ సేవలో! ఉత్తమ వైద్యులు మిమ్మల్ని పరీక్షిస్తారు, బాహ్య సంకేతాలను పరిశీలిస్తారు మరియు లక్షణాల ద్వారా వ్యాధిని గుర్తించడంలో సహాయపడతారు, మీకు సలహా ఇస్తారు మరియు అవసరమైన సహాయం అందిస్తారు మరియు రోగ నిర్ధారణ చేస్తారు. మీరు కూడా చేయవచ్చు ఇంట్లో వైద్యుడిని పిలవండి. క్లినిక్ యూరో ల్యాబ్ గడియారం చుట్టూ మీకు తెరవండి.
క్లినిక్ను ఎలా సంప్రదించాలి:
కీవ్లోని మా క్లినిక్ యొక్క ఫోన్: (+38 044) 206-20-00 (మల్టీ-ఛానల్). క్లినిక్ కార్యదర్శి మీకు వైద్యుడిని సందర్శించే రోజు మరియు గంటను అనుకూలంగా ఎంచుకుంటారు. మా అక్షాంశాలు మరియు ఆదేశాలు ఇక్కడ సూచించబడ్డాయి. క్లినిక్ యొక్క అన్ని సేవల గురించి దాని వ్యక్తిగత పేజీలో మరింత వివరంగా చూడండి.
మీరు ఇంతకు ముందు ఏదైనా పరిశోధన చేసి ఉంటే, వైద్యుడితో సంప్రదింపుల కోసం వారి ఫలితాలను తీసుకోండి. అధ్యయనాలు పూర్తి కాకపోతే, మేము మా క్లినిక్లో లేదా ఇతర క్లినిక్లలోని మా సహోద్యోగులతో అవసరమైన ప్రతిదాన్ని చేస్తాము.
మీతో? మీ మొత్తం ఆరోగ్యం గురించి మీరు చాలా జాగ్రత్తగా ఉండాలి. ప్రజలు తగినంత శ్రద్ధ చూపరు వ్యాధి లక్షణాలు మరియు ఈ వ్యాధులు ప్రాణాంతకమని వారు గ్రహించలేరు. మొదట మన శరీరంలో తమను తాము వ్యక్తం చేయని అనేక వ్యాధులు ఉన్నాయి, కానీ చివరికి, దురదృష్టవశాత్తు, వాటికి చికిత్స చేయడం చాలా ఆలస్యం అని తేలుతుంది. ప్రతి వ్యాధికి దాని స్వంత నిర్దిష్ట సంకేతాలు ఉన్నాయి, లక్షణం బాహ్య వ్యక్తీకరణలు - అని పిలవబడేవి వ్యాధి లక్షణాలు. లక్షణాలను గుర్తించడం సాధారణంగా వ్యాధులను గుర్తించడంలో మొదటి దశ. ఇది చేయుటకు, సంవత్సరానికి చాలా సార్లు అవసరం ఒక వైద్యుడు పరీక్షించాలి, ఒక భయంకరమైన వ్యాధిని నివారించడమే కాదు, మొత్తం శరీరం మరియు శరీరంలో ఆరోగ్యకరమైన మనస్సును కాపాడుకోవడం.
మీరు ఒక వైద్యుడిని ఒక ప్రశ్న అడగాలనుకుంటే - ఆన్లైన్ కన్సల్టేషన్ విభాగాన్ని ఉపయోగించండి, అక్కడ మీరు మీ ప్రశ్నలకు సమాధానాలు కనుగొని చదవవచ్చు వ్యక్తిగత సంరక్షణ చిట్కాలు. క్లినిక్లు మరియు వైద్యుల సమీక్షలపై మీకు ఆసక్తి ఉంటే, ఆల్ మెడిసిన్ విభాగంలో మీకు అవసరమైన సమాచారాన్ని కనుగొనడానికి ప్రయత్నించండి. మెడికల్ పోర్టల్ యూరోలో కూడా నమోదు చేసుకోండి ల్యాబ్సైట్లోని తాజా వార్తలు మరియు సమాచార నవీకరణల గురించి తెలుసుకోవడానికి, ఇది మీ ఇ-మెయిల్కు స్వయంచాలకంగా పంపబడుతుంది.
పాథలాజికల్ అనాటమీ
జి. సమయంలో మూత్రపిండాలలో హిస్టోలాజికల్ మార్పులు చాలా పాలిమార్ఫిక్, మూడు ప్రధాన నష్టాలు గుర్తించబడతాయి - నాడ్యులర్, డిఫ్యూజ్ మరియు ఎక్సూడేటివ్. కొంతమంది రచయితలు ఎక్సూడేటివ్కు బదులుగా మిశ్రమ రూపాన్ని విడుదల చేస్తారు.
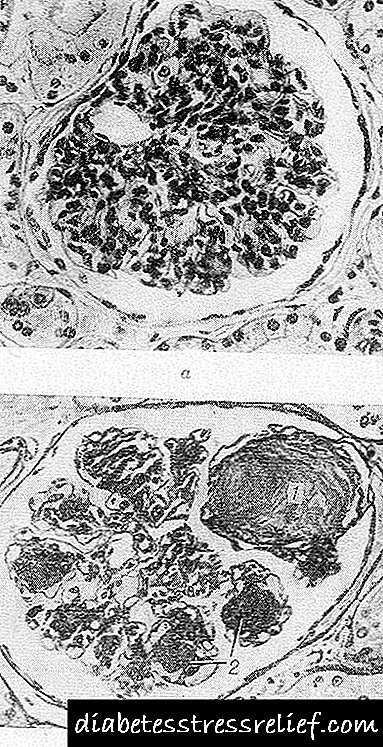

నోడ్యులర్ రూపం వాక్యూల్స్ కలిగిన గుండ్రని లేదా ఓవల్ ఆకారం యొక్క ఇసినోఫిలిక్ నిర్మాణాల (నోడ్యూల్స్) యొక్క గ్లోమెరులిలో ఉండటం ద్వారా వర్గీకరించబడుతుంది. అవి గ్లోమెరులస్ యొక్క కొంత భాగాన్ని లేదా అన్నింటినీ ఆక్రమించగలవు, వీటి యొక్క అంచున, తరువాతి సందర్భంలో, సంరక్షించబడిన పిండిన కేశనాళిక ఉచ్చులు ఉన్నాయి. అదే సమయంలో, గ్లోమెరులర్ కేశనాళికల విస్తరణ మరియు అనూరిజమ్స్, వాటి నేలమాళిగ పొరల గట్టిపడటం గమనించవచ్చు. నోడ్యూల్స్ యొక్క హిస్టోకెమికల్ పరీక్ష చేసినప్పుడు, అవి మొదట ఫైబ్రిన్ గా, తరువాత కొల్లాజెన్ గా ఉంటాయి. నోడ్యూల్స్ అధిక సంఖ్యలో అధిక మాలిక్యులర్ బరువు మ్యూకోపాలిసాకరైడ్లు, తక్కువ మొత్తంలో యాసిడ్ మ్యూకోపాలిసాకరైడ్లు, కొవ్వు పదార్థాలు, ప్రధానంగా అసంతృప్త కొవ్వు ఆమ్లాలు మరియు కొలెస్ట్రాల్ ఈస్టర్లను కలిగి ఉంటాయి. ఎలక్ట్రాన్ మైక్రోస్కోపిక్ పరీక్షలో మెసంగియంలో నోడ్యూల్స్ ఏర్పడటం, దానిలో ముద్దలు మరియు ట్రాబెక్యూలే పేరుకుపోవడం, బేస్మెంట్ పొర యొక్క పదార్ధం మాదిరిగానే సంభవిస్తుందని చూపిస్తుంది.
విస్తరణ రూపం బేస్మెంట్ పొరలలో కేశనాళికల ప్రమేయంతో మెసంగియం యొక్క ఏకరీతి విస్తరణ మరియు సాంద్రతలో వ్యక్తీకరించబడుతుంది, ఇవి తీవ్రంగా మందంగా ఉంటాయి. మెసంగియంలో ఏర్పడిన మెంబ్రేన్ లాంటి నిర్మాణాలు నిరంతర ద్రవ్యరాశిలో విలీనం కావు మరియు నోడ్యూల్ ఏర్పడదు. గ్లోమెరులి యొక్క కేశనాళిక ఉచ్చుల యొక్క నేలమాళిగ పొరలు చిక్కగా ఉంటాయి, వాటి నిర్మాణం అదృశ్యమవుతుంది.
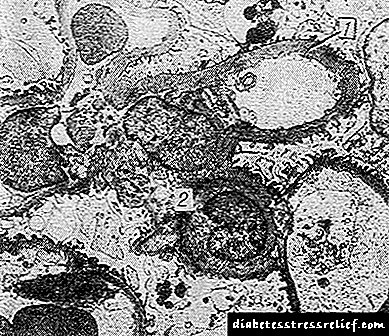
మిశ్రమ రూపం విలక్షణమైన నోడ్యూల్స్ కలయికతో విస్తరించిన మెసంగియం సాంద్రత మరియు గ్లోమెరులర్ కేశనాళికల యొక్క బేసల్ పొరల గట్టిపడటం ద్వారా వర్గీకరించబడుతుంది. ఎలక్ట్రాన్ మైక్రోస్కోపిక్ అధ్యయనాల ప్రకారం, గ్లోమెరులర్ కేశనాళికల యొక్క బేసల్ పొరల గట్టిపడటం ప్రారంభమవుతుంది, తరచుగా మూత్రపిండాల నష్టం యొక్క ఏదైనా క్లినికల్ వ్యక్తీకరణలకు ముందు, మరియు స్పష్టంగా, అన్ని రకాల జి. ఇతో సంభవిస్తుంది. పొరల గట్టిపడటం రోగులలోనే కాదు, యువతలో కూడా గమనించవచ్చు డయాబెటిక్ కుటుంబాల ప్రజలు.
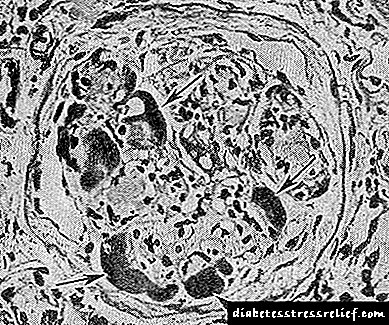
ఎక్సూడేటివ్ రూపం మునుపటి వాటి కంటే తక్కువ సాధారణం, మరియు దీనిని ప్రధానంగా పిలుస్తారు. “ఫైబ్రినోయిడ్ క్యాప్స్”, ఇవి ఎండోథెలియం మరియు కేశనాళికల బేస్మెంట్ పొర మధ్య PAS- నెగటివ్ పదార్థం యొక్క నిక్షేపాలు. ఈ నిర్మాణాలలో ఇమ్యునోహిస్టోకెమికల్ అధ్యయనం గణనీయమైన మొత్తంలో కాంప్లిమెంట్-బైండింగ్ ఇమ్యునోగ్లోబులిన్లను వెల్లడిస్తుంది, ఇది అవి యాంటిజెన్-యాంటీబాడీ కాంప్లెక్స్ అని సూచిస్తాయి మరియు సీరం ఎక్సుడేట్ కాదు. "ఫైబ్రినోయిడ్ క్యాప్స్" G. d కి ప్రత్యేకమైనవి కావు, కానీ అదే సమయంలో అవి దాని భారీ మరియు వేగంగా అభివృద్ధి చెందుతున్న రూపాల్లో కనిపిస్తాయి. వారు తరచుగా పిలవబడే వాటితో కలుపుతారు. బౌమన్ క్యాప్సూల్ లోపలి భాగంలో ఉన్న "క్యాప్సూల్ చుక్కలు".
గొట్టాలలో మార్పులు కార్టికోమెడుల్లరీ జోన్లో ప్రక్రియ యొక్క స్థానికీకరణతో గ్లైకోజెన్ చొరబాటు ద్వారా వర్గీకరించబడతాయి, మొదట ప్రాక్సిమల్ మెలికలు తిరిగిన గొట్టాల టెర్మినల్ విభాగంలో హెన్లే లూప్ యొక్క సన్నని విభాగానికి వ్యాప్తి చెందుతుంది. ఎపిథీలియం యొక్క బ్రష్ సరిహద్దు విప్పుతుంది, ప్రోటీన్ కణికలు కూడా సైటోప్లాజంలో కనిపిస్తాయి. జి. యొక్క తీవ్రమైన, దూరప్రాంత కేసులలో, గొట్టాల యొక్క ఉచ్ఛారణ క్షీణత ఉంది, వాటిలో సిలిండర్ల ఉనికితో వాటి అంతరాల విస్తరణ. గొట్టాల నేలమాళిగ పొరలు ముక్కలై మందంగా ఉంటాయి. మూత్రపిండాలు మరియు ఇతర అవయవాల యొక్క చిన్న రక్త నాళాలలో, ప్లాస్మా చొరబాటు, ఎండోథెలియం యొక్క విస్తరణ, బేస్మెంట్ పొరల గట్టిపడటం ధమనుల యొక్క హైలినైజేషన్ వరకు రెండు మార్పులలో క్రమంగా పెరుగుదలతో గుర్తించబడతాయి.
వ్యాధి జననం. G. d. - డయాబెటిస్ మెల్లిటస్కు ప్రత్యేకమైన మూత్రపిండాల నష్టం మరియు ఎండోక్రైన్-మెటబాలిక్ డిజార్డర్స్తో సంబంధం కలిగి ఉంటుంది.
ఆల్ఫా 2-గ్లోబులిన్ల పెరుగుదల మరియు పాథలాజికల్ పారాప్రొటీన్ల రూపాన్ని కలిగి ఉన్న రోగులలో సంభవించే డైస్ప్రోటీనిమియా, మ్యూకోపాలిసాకరైడ్ల స్థాయి పెరుగుదల, మొత్తం లిపిడ్లు, ట్రైగ్లిజరైడ్లు, పి-లిపోప్రొటీన్లు కలిపి వాస్కులర్ పారగమ్యత పెరుగుదలకు దారితీస్తుంది, అక్కడ మెసంగియల్ మాతృక, ఆలస్యం, ప్రత్యేకించి నోడ్యూల్స్ ఏర్పడటానికి. జి. లో మూత్రపిండ గాయాల సారూప్యత. జంతువులకు పెద్ద మోతాదులో కార్టికోస్టెరాయిడ్స్ యొక్క పరిపాలనతో మూత్రపిండాలలో వచ్చిన మార్పులతో, ఈ గాయాలు అడ్రినల్ గ్రంథుల యొక్క హైపర్ఫంక్షన్తో సంబంధం కలిగి ఉన్నాయని సూచిస్తున్నాయి, ప్రత్యేకించి ఆల్డోస్టెరాన్ స్రావం పెరగడంతో.
క్లినికల్ పిక్చర్
ప్రోటీన్యూరియా, ధమనుల రక్తపోటు మరియు ఎడెమా ఉండటం లక్షణం. ప్రోటీన్యూరియా (చూడండి) అనేది జి. యొక్క మొదటి మరియు అత్యంత స్థిరమైన అభివ్యక్తి. ప్రోటీన్ కోల్పోవడం రోజుకు 40 గ్రా. డయాబెటిక్ రెటినోపతి దాదాపుగా గమనించబడుతుంది (చూడండి), స్పాట్ హెమరేజెస్, ఎక్సూడేట్స్, వైట్-పసుపు మచ్చల రూపంలో క్షీణత ప్రదేశాలు మరియు అత్యంత తీవ్రమైన రూపాలతో మైక్రోఅన్యూరిజమ్స్ కలిగి ఉంటాయి - రెటినిటిస్ విస్తరించడం (చూడండి). మూత్ర అవక్షేపం సాధారణంగా తక్కువగా ఉంటుంది. ధమనుల రక్తపోటు 60% మంది రోగులలో సంభవిస్తుంది మరియు ప్రోటీన్యూరియా మాదిరిగా దాని మొదటి క్లినికల్ అభివ్యక్తి కావచ్చు. వ్యాధి యొక్క కాలంతో రక్తపోటు సంభవం పెరుగుతుంది. యువతలో నెఫ్రోటిక్ సిండ్రోమ్ ఎక్కువగా గమనించవచ్చు, వృద్ధుల వద్ద - ధమనుల రక్తపోటు, అంచు గుండె వైఫల్యంతో కలిపి ఉంటుంది. ఈ సందర్భాలలో, ఎడెమా ప్రకృతిలో మిశ్రమ కార్డియోపల్మోనరీ.
మోడరేట్ హైపోప్రొటీనిమిక్ ఎడెమా తరచుగా గమనించవచ్చు - హెండర్సన్ (ఎల్. హెండర్సన్ మరియు ఇతరులు, నెఫ్రోటిక్ సిండ్రోమ్ (చూడండి) ప్రకారం 47% మంది రోగులలో - చాలా తక్కువ తరచుగా - 6 నుండి 26% వరకు. డయాబెటిస్ ఉన్న రోగులలో నెఫ్రోటిక్ సిండ్రోమ్ క్రాన్, నెఫ్రిటిస్ ఉన్న రోగుల కంటే బలీయమైన రోగనిర్ధారణ సంకేతం.
ప్రోటీన్ స్థాయి మరియు ఉచ్ఛారణ ప్రోటీన్యూరియా లేనప్పుడు రక్త సీరం యొక్క ప్రోటీన్ భిన్నాల నిష్పత్తి సాధారణ పరిమితుల్లోనే ఉంటుంది, నెఫ్రోటిక్ సిండ్రోమ్తో పాటు, హైపోప్రొటీనిమియా మరియు హైపోఅల్బ్యూనిమియాతో పాటు, ఆల్ఫా 2 స్థాయి పెరుగుదల మరియు తక్కువ తరచుగా గామా గ్లోబులిన్లు గమనించవచ్చు. నెఫ్రోటిక్ సిండ్రోమ్తో లిపిడ్ స్థాయిలు పెరుగుతాయి. మ్యూకోపాలిసాకరైడ్లు మరియు మ్యూకోప్రొటీన్ల స్థాయి కూడా పెరుగుతుంది.
D. యొక్క G. యొక్క పాథోజెనెటిక్ థెరపీ ఉనికిలో లేదు. అనాబాలిక్ హార్మోన్లు (రెటాబోలిల్, నెరోబోల్, మొదలైనవి), హెపారిన్ యొక్క ప్రయోజనకరమైన ప్రభావాల గురించి నివేదికలు ఉన్నాయి. సులభంగా జీర్ణమయ్యే కార్బోహైడ్రేట్లను ఫ్రక్టోజ్తో తగినంత మొత్తం కార్బోహైడ్రేట్లు మరియు ప్రోటీన్లతో (మూత్రపిండ వైఫల్యం లేనప్పుడు) మరియు కొవ్వు పరిమితితో భర్తీ చేయడం మంచిది. రోగలక్షణ చికిత్స ఒక చీలిక, వ్యక్తీకరణల ద్వారా నిర్ణయించబడుతుంది: రక్తపోటు, ఎడెమా, మూత్రపిండాల యొక్క క్రియాత్మక సామర్థ్యం మరియు హృదయనాళ వ్యవస్థ. చికిత్స యొక్క శస్త్రచికిత్సా పద్ధతులు - పిట్యూటరీ మరియు అడ్రినలెక్టమీ, క్లోమంతో ఏకకాలంలో మూత్రపిండ మార్పిడి విస్తృతంగా లేదు.
రోగుల వయస్సు, మధుమేహం యొక్క తీవ్రత మరియు దాని దిద్దుబాటుపై ఆధారపడి జి. యువతలో, వ్యాధి వేగంగా అభివృద్ధి చెందుతుంది. మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధి పైలోనెఫ్రిటిస్ యొక్క అదనంగా దోహదం చేస్తుంది. జి యొక్క మొదటి లక్షణాలు ప్రారంభమైన తర్వాత రోగుల సగటు ఆయుర్దాయం 5-6 సంవత్సరాలు, కానీ 2 నుండి 12 సంవత్సరాల వరకు ఉంటుంది.
డయాబెటిక్ గ్లోమెరులోస్క్లెరోసిస్ మరియు గ్లోమెరులోపతి: ఇది ఏమిటి?
డయాబెటిక్ కిడ్నీ వ్యాధిప్రధానంగా వాస్కులర్ మూలం (మైక్రోఅంగియోపతీలు) మరియు డయాబెటిస్ (మూత్రపిండాల కణజాలాలలో బలహీనమైన జీవక్రియ) కు తగిన నిర్దిష్టతను కలిగి ఉన్న రోగలక్షణ మార్పులను వర్తిస్తుంది.
గ్లోమెరులర్ ఉపకరణం మాత్రమే కాకుండా, ఇతర మూత్రపిండ నిర్మాణాలు కూడా ప్రభావితమవుతాయని పరిగణనలోకి తీసుకుంటే, పేరు సమర్థించబడుతోంది - డయాబెటిక్ నెఫ్రోపతీ.
ఇన్సులిన్-ఆధారిత మధుమేహంతో, ఇన్సులిన్-ఆధారిత మధుమేహం (30% మరియు 20%) కంటే మూత్రపిండ సమస్యలు కొంతవరకు సాధారణం. గ్లోమెరులోస్క్లెరోసిస్ అభివృద్ధి డయాబెటిస్ మెల్లిటస్ యొక్క తాత్కాలిక సూచికలతో సంబంధం కలిగి ఉంటుంది. వ్యాధి యొక్క స్పష్టమైన సంకేతాలు (ప్రోటీన్యూరియా, రక్తపోటు) ఒక నియమం వలె, ఇది కనుగొనబడిన 15 సంవత్సరాల తరువాత కనుగొనబడతాయి.
కానీ ఇప్పటికే మొదటి మార్పులు - గ్లోమెరులిలో ఒత్తిడి పెరుగుదల మరియు గ్లోమెరులర్ వడపోత రేటు పెరుగుదల డయాబెటిస్తో దాదాపు ఒకేసారి కనిపిస్తాయి. అల్బుమిన్ (మైక్రోఅల్బుమినూరియా) కోల్పోవడం 5 సంవత్సరాల తరువాత సంభవించడం ప్రారంభమవుతుంది, అయితే ఇది సాంప్రదాయిక పరీక్షలకు ఇప్పటికీ సున్నితంగా లేదు.
అభివృద్ధి చెందిన దశ (ప్రోటీన్యూరియా, ప్రెజర్, బలహీనమైన గ్లోమెరులర్ ఫిల్ట్రేషన్ ఫంక్షన్) మరో 5-10 సంవత్సరాల తరువాత కనుగొనబడుతుంది. స్పష్టమైన ప్రోటీన్ నష్టం నిర్ధారణ నుండి 5 సంవత్సరాల తరువాత యురేమియా అభివృద్ధి చెందుతుంది.
డయాబెటిస్ యొక్క మొదటి సంకేతాలను గుర్తించేటప్పుడు, సమయానికి తీవ్రమైన సమస్యలను నివారించడానికి క్రమం తప్పకుండా మూత్రపిండాల పనితీరు పరీక్ష చేయించుకోవడం చాలా ముఖ్యం.
పాథాలజీ అభివృద్ధికి కారణాలు



డయాబెటిస్లో, మూత్రపిండాల నష్టం యొక్క ఎటియోపాథోజెనిసిస్ రెండు పరస్పర ఆధారిత రోగలక్షణ ప్రక్రియలతో సంబంధం కలిగి ఉంటుంది:

- నిర్దిష్ట జీవక్రియ (మార్పిడి) లోపాలు,
- హేమోడైనమిక్ అవాంతరాలు.
అసమతుల్యత తగ్గుతుంది, మొదట, ఇన్సులిన్ లేకపోవడం వల్ల తుది ఉత్పత్తుల యొక్క గ్లైకోసైలేషన్ పెరిగింది.
అంటే, సేంద్రీయ అణువులకు చక్కెర యొక్క అటాచ్మెంట్ ఎక్కువగా ఉంది, ఇది వాటిని భారీగా మరియు వైకల్యంతో చేస్తుంది. ఇది గ్లోమెరులర్ కేశనాళికల యొక్క ప్రధాన పొర యొక్క గట్టిపడటానికి దారితీస్తుంది మరియు ఇంటర్వాస్కులర్ పొర (మెసంగియల్ మ్యాట్రిక్స్) పెరుగుదలకు దారితీస్తుంది.
హిమోడైనమిక్ కారకం గ్లోమెరులర్ వడపోత రేటు మరియు దాని ప్రాంతం యొక్క వ్యాప్తికి కారణమవుతుంది, ఇది కణజాల హైపోక్సియాకు ప్రతిస్పందనగా సంభవిస్తుంది.
ఫలితంగా, గ్లోమెరులి యొక్క కేశనాళికల లోపల ఒత్తిడి పెరుగుతుంది, ఇది గ్లోమెరులర్ హైపర్ట్రోఫీకి కారణమవుతుంది. పెరిగిన వాస్కులర్ పారగమ్యత రోగలక్షణ ప్రోటీన్లు, లిపిడ్లు మరియు ఇతర అణువులను మెసంగియం మాతృకలోకి ప్రవేశించడాన్ని ప్రోత్సహిస్తుంది.
డయాబెటిస్లో మూత్రపిండ నష్టం యొక్క వ్యాధికారకతను వివరించే లక్ష్యంతో వివిధ పరికల్పనలు కూడా ఉన్నాయి:
- రోగనిరోధక, రక్త నాళాలను దెబ్బతీసే రోగనిరోధక సముదాయాల ప్రసరణ ద్వారా యాంజియోపతి యొక్క తీవ్రతను వివరిస్తుంది,
- న్యూరోఎండోక్రిన్, అడ్రినల్ గ్రంథుల హార్మోన్ల ఉత్పత్తితో యాంజియోపతిని కలుపుతుంది, హైపోథాలమస్, అడెనోహైపోఫిసిస్,
- జన్యు, జన్యువులలో కొన్ని లోకీల బదిలీతో డయాబెటిస్లో జీవక్రియ రుగ్మతలను అనుసంధానించడానికి అనుమతిస్తుంది.
కుటుంబంలో మధుమేహం ఉంటే, ముఖ్యంగా టైప్ 1, వారసత్వంగా జీవక్రియ రుగ్మతలను ప్రారంభించడాన్ని జాగ్రత్తగా చూసుకోవడం చాలా ముఖ్యం: బరువు పెరుగుటను నివారించడానికి, నివారణ పరీక్ష చేయించుకోవడం మరింత సమగ్రమైనది.
మధుమేహ వ్యాధిగ్రస్తులలో లక్షణాలు
మార్పుల యొక్క దీర్ఘకాలిక అభివృద్ధి, ఆకస్మిక ఉపశమనాలకు ధోరణి మరియు బాహ్య వ్యక్తీకరణల కొరత కారణంగా డయాబెటిస్లో కిడ్నీ దెబ్బతినడం తగినంత శ్రద్ధ ఇవ్వదు.
రోగనిర్ధారణ సాధారణంగా వివరణాత్మక వ్యక్తీకరణల దశలో స్థాపించబడుతుంది:
- తక్కువగుట,
- మూత్రమున అధిక ఆల్బుమిన్,
- మితమైన రక్తపోటు (ప్రారంభ దశలో),
- రెటినోపతీ,
- వాపు ధోరణి.
డయాబెటిక్ మూత్రపిండ నష్టానికి ఒక ముఖ్యమైన సంకేతం రెటినోపతి, ఇది 90% ఇన్సులిన్-ఆధారిత మరియు 60% ఇన్సులిన్-ఆధారిత రోగులలో గమనించవచ్చు.
ఫండస్లో మార్పులు చాలా లక్షణం (మైక్రోఅన్యూరిజమ్స్, నాళాల చుట్టూ ఎక్సూడేటివ్ స్పాట్స్, మాక్యులా, రెటీనాలో ఎరుపు చుక్కల రూపంలో రక్తస్రావం) డయాబెటిక్ గ్లోమెరులోపతి అనుమానం ఎక్కువగా ఉంటుంది.
వ్యాధి అభివృద్ధి దశలు వీటిగా విభజించబడ్డాయి:
- ప్రారంభ (చిన్న వ్యక్తీకరణలతో),
- తాత్కాలిక (స్పష్టమైన ప్రోటీన్యూరియాతో),
- చివరిది (మూత్రపిండ వైఫల్యంతో).
తీవ్రమైన డయాబెటిక్ నెఫ్రోపతీతో, డయాబెటిస్ను భర్తీ చేయడంలో వివిధ రుగ్మతలు కనిపిస్తాయి.
తీవ్రమైన సందర్భాల్లో, వ్యాధి యొక్క చిత్రంలో ప్రధాన పాత్ర మూత్రపిండ సిండ్రోమ్, మరియు డయాబెటిక్ స్పెక్ట్రం యొక్క రుగ్మతలు నేపథ్యంలో ఉంటాయి.
డయాబెటిస్ పరీక్షలలో కనిపించే మెరుగుదల ఉండవచ్చు (మూత్రం మరియు రక్తంలో గ్లూకోజ్ తగ్గింది, ఇన్సులిన్ అవసరం తగ్గుతుంది). నెఫ్రోపతీ యొక్క పురోగతి నెఫ్రోటిక్ సిండ్రోమ్కు కారణమవుతుంది, దీనికి గ్లోమెరులోనెఫ్రిటిస్ మరియు ఇతర మూత్రపిండ మరియు దైహిక పాథాలజీలతో అవకలన నిర్ధారణ అవసరం.
రెటీనా నాళాలలో డయాబెటిస్-నిర్దిష్ట మార్పులు కనుగొనబడితే, మూత్రపిండాల పరీక్షపై చాలా శ్రద్ధ వహించాలి.
విశ్లేషణ సూత్రాలు

డయాబెటిస్ అగ్ని వంటి ఈ నివారణకు భయపడుతుంది!
మీరు దరఖాస్తు చేసుకోవాలి ...
సాంప్రదాయ క్లినికల్ పద్ధతుల ద్వారా డయాబెటిక్ మూత్రపిండ మార్పుల యొక్క మొదటి సంకేతాలను గుర్తించడం సాధ్యం కాదు. రోగనిర్ధారణ అవసరం చాలా ముఖ్యం, ఎందుకంటే సకాలంలో గుర్తించడం వలన మీరు చికిత్సను ప్రారంభించడానికి మరియు వ్యాధి అభివృద్ధిని నిరోధించడానికి అనుమతిస్తుంది.
గ్లోమెరులోపతి యొక్క క్లినికల్ లక్షణాలు కనిపించే ముందు, పాథాలజీని గుర్తించడానికి ఈ క్రింది పద్ధతులు ఉపయోగించబడతాయి:
- గ్లోమెరులర్ వడపోత యొక్క నిర్ణయం (ఇది వ్యాధి యొక్క మొదటి నెలల్లో తగ్గుతుంది),
- మెగ్నీషియం స్రావం యొక్క నిర్ణయం (దాని క్లియరెన్స్ తగ్గుతుంది),
- రేడియోన్యూక్లైడ్ అధ్యయనం
- ఉదయం భాగం యొక్క మూత్రంలో క్రియేటినిన్తో అల్బుమిన్ నియంత్రణ (అల్బుమిన్ నష్టం కనుగొనబడింది).
ప్రారంభ దశలో బయాప్సీ యొక్క విలువ మూత్రపిండ నాళాల యొక్క నిర్దిష్ట గాయాన్ని గుర్తించడం. కణజాలం యొక్క భాగాన్ని హిస్టాలజీ కోసం తీసుకుంటారు.
సూక్ష్మదర్శిని క్రింద పెరుగుదల డయాబెటిస్ ప్రారంభం నుండి మొదటి 1-2 సంవత్సరాలలో ఇప్పటికే కేశనాళికల గ్లోమెరులి యొక్క బేస్మెంట్ పొర యొక్క గట్టిపడటం తెలుస్తుంది. ఫర్నిచర్ యొక్క మందం పెరుగుదల, మెసంగియం యొక్క ఓటమిలో మరింత పాథాలజీ వ్యక్తమవుతుంది.
పదనిర్మాణ మార్పులు 4 రూపాల ద్వారా సూచించబడతాయి:
నోడ్యులర్ సర్వసాధారణం. అధిక పరమాణు బరువు మ్యూకోపాలిసాకరైడ్లు, వివిధ కొవ్వు పదార్థాలను కలిగి ఉన్న గుండ్రని నోడ్యూల్స్ ఏర్పడటం ద్వారా ఇది వర్గీకరించబడుతుంది.
అవి భాగం లేదా మొత్తం గ్లోమెరులస్ను నింపుతాయి, కేశనాళిక ఉచ్చులను కుదించుతాయి. నాళాలలో అనూరిజమ్స్ కనుగొనబడతాయి, ప్రధాన పొర చిక్కగా ఉంటుంది.
విస్తరించిన రూపంతో, ఇంటర్వాస్కులర్ పొరలో సజాతీయ మార్పు దానిలో పొర లాంటి నిర్మాణాలు ఏర్పడటంతో సంభవిస్తుంది. నాళాల బేసల్ పొరలు గణనీయంగా చిక్కగా ఉంటాయి. గ్లోమెరులర్ వాస్కులర్ లూప్స్ యొక్క నిర్మాణం అదృశ్యమవుతుంది.
ఉద్వేగభరితమైన రూపం చాలా తరచుగా తీవ్రమైన, వేగంగా అభివృద్ధి చెందుతున్న రూపాలతో ఉంటుంది. మైక్రోప్రెపరేషన్లో సమర్పించబడిన ఎండోథెలియం మరియు ప్రధాన క్యాపిల్లరీ పొర మధ్య ఉన్న “ఫైబ్రినోయిడ్ క్యాప్స్”, డయాబెటిస్కు ప్రత్యేకమైనవి కాంప్లిమెంట్-బైండింగ్ ఇమ్యునోగ్లోబులిన్స్ (యాంటిజెన్-యాంటీబాడీ కాంప్లెక్స్) కలిగి ఉంటాయి. బౌమన్ క్యాప్సూల్ లోపల “క్యాప్సూల్ బిందువులు” కూడా కనుగొనవచ్చు.
మెసంగియల్ పొరలో విస్తరించిన మార్పుతో నోడ్యూల్స్ కలయిక మిశ్రమ రూపం యొక్క లక్షణం. మందమైన కేశనాళిక పొరలు అన్ని పదనిర్మాణ రూపాల్లో కనిపిస్తాయి. పదనిర్మాణ మార్పుల పెరుగుదల కాలక్రమేణా కదిలిన మూత్రపిండానికి దారితీస్తుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క శరీర నిర్మాణంలో మార్పులు మాక్రోడ్రగ్ యొక్క వర్ణనలో ప్రదర్శించబడ్డాయి:
- మూత్రపిండాల పరిమాణం తగ్గింది
- బంధన కణజాల విస్తరణ కారణంగా, సాంద్రత పెరుగుతుంది,
- సన్నబడిన కార్టికల్ పొర,
- ఉపరితలం చక్కగా కనిపిస్తుంది.
డయాబెటిక్ మూత్రపిండాల యొక్క వ్యాధికారక చికిత్స మార్పుల ప్రారంభ దశలో మాత్రమే సాధ్యమవుతుంది.
డయాబెటిక్ నెఫ్రోపతీ యొక్క సంభావ్య సమస్యలు
డయాబెటిస్ ఉన్న మూత్రపిండాలలో మార్పులు రోగులలో మరణానికి అత్యంత సాధారణ కారణం. నెఫ్రోపతీ యొక్క సమస్యలు మొదటి సంవత్సరాల్లో మరియు గణనీయమైన కాలం తరువాత సంభవించవచ్చు.
సమస్యలు:
- రక్తహీనత,
- ఒత్తిడిలో నిరంతర పెరుగుదల,
- రెటీనా వాస్కులర్ మార్పులు,
- గుండెపోటు మరియు స్ట్రోకుల అభివృద్ధి.
నిరంతర ప్రోటీన్యూరియా అభివృద్ధితో, వ్యాధి ఫలితం చాలా అననుకూలంగా ఉంటుంది. మూత్రపిండ వైఫల్యం యొక్క అభివృద్ధి అధిక మరణాలతో యురేమియాకు దారితీస్తుంది.
సూచించిన అన్ని సిఫార్సులను పాటించడం చాలా ముఖ్యం, క్రమం తప్పకుండా పరీక్షకు లోనవుతారు.
చికిత్స పద్ధతులు
చికిత్స, మొదట, అంతర్లీన వ్యాధిని సరిదిద్దే లక్ష్యంతో ఉండాలి.
నెఫ్రోపతీ చికిత్స యొక్క సూత్రాలు క్రింది విధంగా ఉన్నాయి:
- మూత్రపిండాల వడపోత తగ్గడంతో సాధారణ కార్బోహైడ్రేట్ల కనీస మొత్తం కలిగిన ఆహారం - కనీస ప్రోటీన్,
- రక్తహీనతకు వ్యతిరేకంగా పోరాడండి,
- using షధాలను ఉపయోగించి ఒత్తిడి సాధారణీకరణ (ACE నిరోధకాలు),
- లిపిడ్ జీవక్రియ యొక్క సాధారణీకరణ,
- angioprotectors,
- మూత్రపిండ వైఫల్యం సంకేతాల అభివృద్ధితో - ఇన్సులిన్కు బదిలీ,
- యురేమియా సంకేతాలతో - హిమోడయాలసిస్.
అవసరమైన అన్ని ప్రయోగశాల సూచికలను క్రమం తప్పకుండా పర్యవేక్షించడం, ఎండోక్రినాలజిస్ట్, నెఫ్రోలాజిస్ట్తో సంప్రదించడం చాలా ముఖ్యం.
సూచన మరియు నివారణ
సూచనను రూపొందించడానికి ముఖ్యమైన సూచికలు:
- అల్బుమినూరియా-ప్రోటీన్యూరియా స్థాయి,
- రక్తపోటు
- డయాబెటిస్ నియంత్రణ.
తరువాతి పురోగతితో మైక్రోఅల్బుమినూరియా మరియు ప్రోటీన్యూరియా యొక్క గుర్తింపు ప్రతికూల ఫలితం యొక్క ప్రమాదం ఎంత ఎక్కువగా ఉందో అంచనా వేయడానికి అనుమతిస్తుంది.
నెఫ్రోపతీ నివారణ క్రింది చర్యలకు తగ్గించబడుతుంది:
- చక్కెర మరియు లిపిడ్ నియంత్రణ,
- అదనపు బరువుకు వ్యతిరేకంగా పోరాడండి,
- ధూమపానం మినహాయింపు
- మితమైన శారీరక శ్రమ,
- నిపుణుల నియంత్రణ.
అన్ని నివారణ చర్యలకు అనుగుణంగా, ప్రయోగశాల పారామితుల యొక్క ఆవర్తన పర్యవేక్షణ మూత్రపిండాల పనితీరును విస్తరిస్తుంది మరియు ప్రాణాలను కాపాడుతుంది.