ఎండోస్కోపిక్ రెట్రోగ్రేడ్ ప్యాంక్రియాటోకోలాంగియోగ్రఫీ: ఇది ఏమిటి?

ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ (ERCP) అనేది వైద్య నిర్ధారణ యొక్క అత్యంత ఆధునిక మరియు ప్రభావవంతమైన పద్ధతుల్లో ఒకటి, ఇది ఖచ్చితమైన రోగ నిర్ధారణ చేయడానికి మరియు రోగికి సమర్థవంతమైన drug షధ చికిత్స మరియు విధానాలను సూచించడానికి మిమ్మల్ని అనుమతిస్తుంది. ఈ రోగనిర్ధారణ పద్ధతి యొక్క ప్రధాన లక్షణాలు, దాని అమలుకు సూచనలు మరియు వైద్యులు మరియు రోగులు ఎదుర్కొంటున్న ఇతర లక్షణాలను క్రింద పరిశీలిస్తాము.
ఇది ఏమిటి మరియు చర్య యొక్క సూత్రం ఏమిటి?
ERCP అనేది పిత్త వాహికలు మరియు క్లోమం యొక్క వ్యాధులకు ఉపయోగించే ఒక ప్రత్యేక పరీక్షా పద్ధతి. ఇది ఎక్స్-రే మరియు ఎండోస్కోపిక్ పరికరాల వాడకాన్ని కలిగి ఉంటుంది, వీటి కలయిక పరిశీలించిన అవయవాల ప్రస్తుత స్థితిని చాలా ఖచ్చితంగా గుర్తించడానికి మిమ్మల్ని అనుమతిస్తుంది. ఈ సర్వే పద్ధతి మొదట 1968 లో వర్తించబడింది. ఈ రోజు వరకు, medicine షధం యొక్క అభివృద్ధిని పరిగణనలోకి తీసుకుంటే, ఇది గణనీయంగా మెరుగుపరచబడింది. అధిక విశ్వసనీయతతో రోగ నిర్ధారణ చేయడానికి, వ్యాధి యొక్క చిత్రాన్ని గుర్తించడానికి మరియు చికిత్సా చర్యలను అమలు చేయడానికి ERCP మిమ్మల్ని అనుమతిస్తుంది.
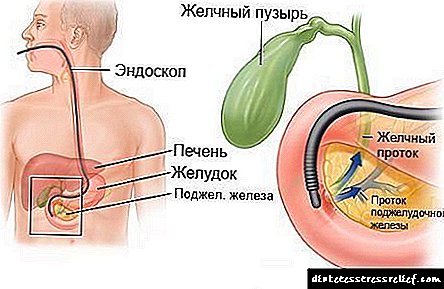
ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీని డ్యూడెనమ్లోకి ఎండోస్కోప్ను ప్రవేశపెట్టడం ద్వారా నిర్వహిస్తారు, ఇక్కడ అది పెద్ద డ్యూడెనల్ పాపిల్లా యొక్క నోటికి జతచేయబడుతుంది, కాంట్రాస్ట్ మాధ్యమాన్ని సరఫరా చేయడానికి ప్రత్యేక ఛానెల్తో ప్రోబ్ ఎండోస్కోప్ ఛానల్ ద్వారా డ్రా అవుతుంది. ఈ పదార్ధం ఛానల్ ద్వారా శరీరంలోకి ప్రవేశించిన తరువాత, నిపుణుడు ఎక్స్-రే పరికరాలను ఉపయోగించి అధ్యయనం చేసిన ప్రాంతం యొక్క చిత్రాలను తీస్తాడు. పొందిన చిత్రాల ఆధారంగా, ఒక నిర్దిష్ట వ్యాధి నిర్ధారణ అవుతుంది. ERCP నిర్వహించడం క్రింది దశలుగా విభజించవచ్చు:
- డుయోడెనమ్ మరియు డ్యూడెనల్ పాపిల్లాను తనిఖీ చేస్తోంది
- పాపిల్లా యొక్క కాన్యులేషన్ మరియు తదుపరి ఎక్స్-రే కోసం కాంట్రాస్ట్ మీడియం పరిచయం,
- అధ్యయనం చేసిన వ్యవస్థల నాళాలను నింపడం,
- ఎక్స్-రే ఇమేజింగ్,
- నాళాల నుండి కాంట్రాస్ట్ మీడియంను సంగ్రహిస్తుంది,
- అవాంఛిత ప్రభావాల నివారణ.
ERCP ని నిర్వహించడానికి, ఆప్టిక్స్ యొక్క పార్శ్వ ప్లేస్మెంట్ ఉన్న పరికరం అవసరం - ఈ కాన్ఫిగరేషన్ అంతర్గత అవయవాలను అత్యంత అనుకూలమైన దృక్పథంలో పరీక్షించడానికి అనుమతిస్తుంది. ఎండోస్కోప్ గుండా వెళుతున్న ఈ ప్రోబ్లో దట్టమైన పదార్ధంతో తయారైన ప్రత్యేక కాన్యులా ఉంది, ఇది రేడియోప్యాక్ పదార్ధంతో నాళాలను పూర్తిగా నింపడానికి ఒక నిర్దిష్ట దిశలో తిరుగుతుంది. నియమం ప్రకారం, ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీని ఆసుపత్రిలోని ఎక్స్రే గదిలో నిర్వహిస్తారు.
ప్రక్రియ కోసం తయారీ లక్షణాలు
 మేము పైన చెప్పినట్లుగా, ERCP ఆసుపత్రి నేపధ్యంలో మాత్రమే సాధ్యమవుతుంది. ఎండోస్కోపిక్ జోక్యం చేసే ముందు, ఉపశమన ఇంజెక్షన్ చేయాలి, ఇది రోగి యొక్క ఉద్రిక్తత మరియు భయము నుండి ఉపశమనం కలిగిస్తుంది. ఈ విధానం చాలా క్లిష్టంగా మరియు కొన్నిసార్లు బాధాకరంగా ఉంటుంది కాబట్టి, ERCP తయారీలో అటువంటి ఇంజెక్షన్ అవసరమైన అవసరం అవుతుంది. కొన్ని సందర్భాల్లో, రోగి యొక్క నాడీ చిరాకు పెరిగినట్లయితే, మత్తుమందుల పరిచయం ప్రక్రియ రోజున మాత్రమే కాకుండా, ఈవ్ రోజున కూడా సాధ్యమవుతుంది.
మేము పైన చెప్పినట్లుగా, ERCP ఆసుపత్రి నేపధ్యంలో మాత్రమే సాధ్యమవుతుంది. ఎండోస్కోపిక్ జోక్యం చేసే ముందు, ఉపశమన ఇంజెక్షన్ చేయాలి, ఇది రోగి యొక్క ఉద్రిక్తత మరియు భయము నుండి ఉపశమనం కలిగిస్తుంది. ఈ విధానం చాలా క్లిష్టంగా మరియు కొన్నిసార్లు బాధాకరంగా ఉంటుంది కాబట్టి, ERCP తయారీలో అటువంటి ఇంజెక్షన్ అవసరమైన అవసరం అవుతుంది. కొన్ని సందర్భాల్లో, రోగి యొక్క నాడీ చిరాకు పెరిగినట్లయితే, మత్తుమందుల పరిచయం ప్రక్రియ రోజున మాత్రమే కాకుండా, ఈవ్ రోజున కూడా సాధ్యమవుతుంది.
ప్రక్రియకు ముందు, రోగి ఆహారం తినకూడదు మరియు నీరు త్రాగకూడదు - ERCP ప్రత్యేకంగా ఖాళీ కడుపుతో నిర్వహిస్తారు. రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ విధానం ప్రారంభానికి అరగంట ముందు, అట్రోపిన్ సల్ఫేట్, ప్లాటిఫిలిన్ లేదా మెటాసిన్ యొక్క ఇంట్రామస్కులర్ ఇంజెక్ట్ చేసిన ద్రావణాలను డిఫెన్హైడ్రామైన్ మరియు ప్రొమెడాల్ ద్రావణాలతో కలిపి. ఇది డుయోడెనమ్ యొక్క గరిష్ట సడలింపును సాధించడానికి మరియు అడ్డుపడని ERCP విధానాన్ని అనుమతించడానికి సహాయపడుతుంది. అయినప్పటికీ, అదే సమయంలో, మార్ఫిన్ మరియు మార్ఫిన్ కలిగిన సన్నాహాలు నొప్పి నివారణ మందులుగా సిఫారసు చేయబడవు, ఎందుకంటే అవి ఒడ్డి స్పింక్టర్లో తగ్గింపును కలిగిస్తాయి. పైన పేర్కొన్న పరిష్కారాలను ప్రవేశపెట్టినప్పటికీ, పేగుల చలనశీలత కొనసాగితే, రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రాఫ్స్కు ముందు, పేగు మోటారు పనితీరును అణిచివేసే drugs షధాలను అందించమని సిఫార్సు చేయబడింది. వాటిలో సర్వసాధారణం బస్కోపన్ మరియు బెంజోహెక్సోనియం.
ప్రక్రియ కోసం ప్రధాన సూచనలు
 ERCP అనేది సంక్లిష్టమైన ఇన్వాసివ్ విధానం, ఇది సూచనలకు అనుగుణంగా ఖచ్చితంగా సూచించబడుతుంది. నియమం ప్రకారం, అటువంటి రోగ నిర్ధారణ యొక్క అవసరాన్ని సూచించే ప్రధాన లక్షణాలు రాళ్ళు, కణితులు మరియు ఇతర నిర్మాణాల వల్ల బలహీనమైన పిత్త వాహిక పేటెన్సీ కారణంగా కడుపు నొప్పి ఉండటం. ఈ సందర్భంలో, రోగ నిర్ధారణలో మరియు తదుపరి చికిత్సలో సంభావ్య లోపాలను నివారించడానికి సూచనలు ఖచ్చితంగా సమర్థించబడాలి.
ERCP అనేది సంక్లిష్టమైన ఇన్వాసివ్ విధానం, ఇది సూచనలకు అనుగుణంగా ఖచ్చితంగా సూచించబడుతుంది. నియమం ప్రకారం, అటువంటి రోగ నిర్ధారణ యొక్క అవసరాన్ని సూచించే ప్రధాన లక్షణాలు రాళ్ళు, కణితులు మరియు ఇతర నిర్మాణాల వల్ల బలహీనమైన పిత్త వాహిక పేటెన్సీ కారణంగా కడుపు నొప్పి ఉండటం. ఈ సందర్భంలో, రోగ నిర్ధారణలో మరియు తదుపరి చికిత్సలో సంభావ్య లోపాలను నివారించడానికి సూచనలు ఖచ్చితంగా సమర్థించబడాలి.
మేము దీనిపై మరింత వివరంగా నివసిస్తుంటే, ERCP నిర్వహించడానికి అత్యంత సాధారణ కారణాలు ఈ క్రింది రకాల వ్యాధులు:
- సాధారణ పిత్త వాహిక యొక్క కఠినత (సంకుచితం) ఏర్పడటం, డుయోడెనల్ పాపిల్లా యొక్క స్టెనోసిస్ లేదా కోలెడోకోలిథియాసిస్ కారణంగా అబ్స్ట్రక్టివ్ కామెర్లు. తరువాతి, పిత్తాశయ వ్యాధి తరువాత ఒక సమస్యగా వ్యక్తమవుతుంది, రాళ్ళు ప్రధాన పిత్త వాహికలలో చిక్కుకొని వాటి పేటెన్సీని దెబ్బతీస్తాయి. అటువంటి వ్యాధుల నొప్పి కుడి హైపోకాన్డ్రియంలో స్థానీకరించబడుతుంది మరియు కుడి చేతి, కటి, స్కాపులర్ మరియు సబ్స్కేపులర్ ప్రాంతానికి ఇవ్వవచ్చు.
- క్లోమం యొక్క క్యాన్సర్ ప్రమాదం. సాధారణంగా, ప్రాణాంతక కణితి యొక్క ఉనికి అల్ట్రాసౌండ్ లేదా కంప్యూటెడ్ టోమోగ్రఫీని ఉపయోగించి స్థాపించబడింది, అయితే కొన్నిసార్లు ఇటువంటి రోగనిర్ధారణ పద్ధతులు తగినంత సమాచారం ఇవ్వకపోవచ్చు. ఇటువంటి పరిస్థితుల కోసం, ERCP ని పరీక్షా పద్ధతిగా ఉపయోగించడం సాధ్యపడుతుంది.
- ఆవర్తన ప్రకోపణలతో దీర్ఘకాలిక ప్యాంక్రియాటైటిస్.
- ప్యాంక్రియాటిక్ ఫిస్టులా ఉనికి మరియు వాటి సరైన చికిత్స కోసం పద్ధతుల గుర్తింపు.
- అదనపు చికిత్సా చర్యల కోసం సూచనలు గుర్తించడం.
ఒక మార్గం లేదా మరొకటి, ఈ విధానాన్ని చేసే ముందు, తగిన లక్షణాల ఉనికిని మీరు జాగ్రత్తగా తనిఖీ చేయాలి. అందుకే మీరు మొదట రోగిని ఆసుపత్రిలో నిర్ణయించి అతని పరిస్థితిపై నియంత్రణను అందించాలి.
ప్రధాన వ్యతిరేకతలు మరియు సమస్యలు
ERCP పద్ధతి ప్రధానంగా దురాక్రమణ జోక్యంతో ముడిపడి ఉన్నందున, దాని అనువర్తనం యొక్క అనేక పరిమితులు మరియు లక్షణాలు ఉన్నాయి. ఈ సందర్భంలో, ఎండోస్కోపిక్ జోక్యం అనుమతించబడని శరీరంలోని ఏ రాష్ట్రమైనా ప్రధాన వ్యతిరేకతను పరిగణించవచ్చు.
అదనంగా, రోగికి ERCP తయారీ మరియు ప్రవర్తన సమయంలో శరీరంలోకి ప్రవేశపెట్టిన drugs షధాల పట్ల అసహనం ఉంటే, అప్పుడు ఈ పద్ధతి ద్వారా రోగ నిర్ధారణ అసాధ్యం.
వ్యతిరేకతలలో ఒకటి తీవ్రమైన ప్యాంక్రియాటైటిస్ లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ యొక్క తీవ్రతరం.
పై వ్యాధులు కఠినమైన వ్యతిరేకతలకు కారణమైతే, శరీరం యొక్క ఈ క్రింది పరిస్థితులు కొన్ని పరిమితులను విధిస్తాయి, కానీ అలాంటి రోగ నిర్ధారణ యొక్క అవకాశాన్ని రద్దు చేయవద్దు:
- గర్భం
- హృదయనాళ వ్యవస్థ యొక్క వ్యాధులు,
- డయాబెటిస్ మరియు ఇన్సులిన్
- ప్రతిస్కందకాల అంగీకారం (సర్వసాధారణమైన రకాలు ఆస్పిరిన్).
చివరి రెండు పరిస్థితులలో, వైద్యులు of షధ మోతాదును సర్దుబాటు చేయాలని లేదా ERCP కి అంతరాయం కలిగించని సారూప్య medic షధ పదార్ధాలకు మార్చమని సిఫార్సు చేస్తారు.
సాధారణంగా, ERCP విధానం ప్రాణాంతక వైద్య పరీక్షలకు చెందినది కాదు, అయినప్పటికీ, వివిధ జన్యువుల సమస్యలు దాని తరువాత సంభవించవచ్చు. పేగు సంక్రమణ, పేగు చిల్లులు మరియు రక్తస్రావం చాలా సాధారణ సమస్యలు.
అయినప్పటికీ, నివారణ చర్యలు తీసుకుంటే సంభావ్య సమస్యలను తగ్గించే అవకాశం ఉందని అర్హత కలిగిన వైద్య నిపుణులు వాదించారు. అన్నింటిలో మొదటిది, రోగ నిర్ధారణ పూర్తయిన తర్వాత, రోగి వైద్యుల కఠినమైన పర్యవేక్షణలో ఆసుపత్రిలో చాలా గంటలు గడపాలి. ప్రోబ్ చొప్పించిన తర్వాత స్వరపేటికలో అసహ్యకరమైన అనుభూతులను గొంతు లోజెంజ్ ద్వారా తగ్గించవచ్చు. రోగ నిర్ధారణ ముగిసిన తర్వాత రోగి పరిస్థితి 24 గంటలు స్థిరంగా ఉండాలి. చలి, దగ్గు, వికారం మరియు వాంతులు, ఉదరం మరియు ఛాతీలో తీవ్రమైన నొప్పిని గమనించినట్లయితే, వాటి గురించి వైద్యుడికి తెలియజేయడం అత్యవసరం. అటువంటి లక్షణాల ఉనికి, నియమం ప్రకారం, రోగ నిర్ధారణ సమయంలో చేసిన లోపాలను సూచిస్తుంది.
అందువల్ల, ERCP యొక్క సమర్థవంతమైన మరియు నైపుణ్యంగల ప్రవర్తన ఆరోగ్యానికి మరియు ఇతర అవాంఛనీయ పరిణామాలకు హాని లేకుండా రోగి యొక్క శరీర స్థితి గురించి నమ్మకమైన సమాచారాన్ని పొందటానికి మిమ్మల్ని అనుమతిస్తుంది.
ERCP (ఎండోస్కోపిక్ రెట్రోగ్రేడ్ ప్యాంక్రియాటోకోలాంగియోగ్రఫీ)
ERCP అనేది ప్యాంక్రియాటోబిలియరీ జోన్ యొక్క అవయవాల యొక్క ఎక్స్-రే ఎండోస్కోపిక్ పరీక్ష (డుయోడెనమ్, డుయోడెనల్ పాపిల్లా, పిత్త వాహికలు, ప్యాంక్రియాటిక్ డక్ట్).
ఈ పద్ధతి యొక్క సారాంశం డుయోడెనమ్ యొక్క ల్యూమన్, డుయోడెనల్ పాపిల్లా, అవసరమైతే, ప్రయోగశాల పరీక్ష కోసం శ్లేష్మ పొర (బయాప్సీ) యొక్క సూక్ష్మ నమూనాలను తీసుకోవడం, అలాగే ప్యాంక్రియాటోబిలియరీ డక్ట్ సిస్టమ్ యొక్క నిర్మాణం యొక్క ఎక్స్-రే చిత్రాలను పొందడం. డుయోడెనమ్లోకి ఎసోఫాగోగాస్ట్రోడూడెనోడెనోస్కోప్ను ప్రవేశపెట్టడం ద్వారా ఇది సాధించబడుతుంది, దీని యొక్క పని ఛానల్ ద్వారా పిత్త మరియు / లేదా ప్యాంక్రియాటిక్ నాళాల ల్యూమన్లోకి డ్యూడెనల్ పాపిల్లా ద్వారా ఒక కాన్యులా పంపబడుతుంది, వాటిని ఎక్స్రే కాంట్రాస్ట్ మెటీరియల్తో నింపి, తరువాత ఎక్స్-రే రేడియోగ్రఫీ. ఇది ఉమ్మడి ఎండోస్కోపిక్ మరియు రేడియోలాజికల్ పరిశోధన పద్ధతి. ఎసోఫాగాస్ట్రోడూడెనోస్కోపీ అనేది ఒక ప్రత్యేక పరికరం, ఇది అంతర్నిర్మిత ఫైబర్ ఆప్టిక్ ఫైబర్ లేదా వీడియో చిప్తో అనువైన, సొగసైన, పొడవైన ప్రోబ్, ఇది మీ శరీరం లోపలి నుండి చిత్రాన్ని మానిటర్కు బదిలీ చేయడానికి మిమ్మల్ని అనుమతిస్తుంది.
ఎసోఫాగోగాస్ట్రోడూడెనోస్కోప్ యొక్క వర్కింగ్ ఛానల్ వెంట ప్రత్యేక ఉపకరణాలు నిర్వహిస్తారు (పరిష్కారాలను పరిచయం చేయడానికి కాన్యులాస్, ఫోర్సెప్స్, రాళ్లను తీయడానికి బుట్టలు, కణజాలాలను మరియు సంకోచాలను విడదీయడానికి పాపిల్లోటోమి కత్తులు మొదలైనవి).
ఎసోఫాగోగాస్ట్రోడూడెనోస్కోపీ సహాయంతో పొందిన మీ ఆరోగ్య స్థితిపై సమాచారం ప్రత్యేకమైనది మరియు ఖచ్చితమైన రోగ నిర్ధారణ చేసి, తగిన చికిత్స పద్ధతిని ఎంచుకోవడం సాధ్యపడుతుంది.
అన్నవాహిక, కడుపు మరియు డ్యూడెనమ్ లోపల అన్నవాహిక, కడుపు మరియు డ్యూడెనమ్ లోపల ఒక ఎసోఫాగోగాస్ట్రోడూడెనోస్కోపీని నిర్వహిస్తారు. ఇది నొప్పిలేకుండా చేసే అధ్యయనం, కానీ మీరు గగ్గింగ్ అనుభవించవచ్చు మరియు మీరు అసౌకర్యాన్ని అనుభవించవచ్చు.
గుర్తించిన పాథాలజీని బట్టి, ప్యాంక్రియాటోబిలియరీ జోన్ యొక్క అవయవాలపై వివిధ జోక్యాలు లేదా వాటి కలయికలు:
- ERPHG (రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ) - వాహిక వ్యవస్థ మరియు ప్రసారంలోకి ఎక్స్-రే కాంట్రాస్ట్ పరిచయం,
- EPT (ఎండోస్కోపిక్ పాపిల్లోస్ఫింక్టెరోటోమీ) - డ్యూడెనల్ పాపిల్లా మరియు ప్రాక్సిమల్ నాళాల విచ్ఛేదనం,
- EPD (ఎండోస్కోపిక్ పాపిల్లోస్ఫింక్టెరోడైలేషన్) - డ్యూడెనల్ పాపిల్లా మరియు సామీప్య నాళాల సాగతీత,
- లిథోట్రిప్సీ మరియు లిథోఎక్స్ట్రాక్షన్ - నాళాల నుండి రాళ్ళను నాశనం చేయడం మరియు వెలికితీత,
- నాళాల యొక్క స్టెంటింగ్ మరియు ప్రోస్తేటిక్స్ - డుయోడెనమ్ యొక్క ల్యూమన్లోకి పిత్త మరియు / లేదా ప్యాంక్రియాటిక్ రసం యొక్క తగినంత ప్రవాహాన్ని నిర్ధారించడానికి ప్రత్యేక గొట్టాలను (స్టెంట్లు, ప్రొస్థెసెస్) ప్రవేశపెట్టడం.
ఈ రకమైన ఉమ్మడి ఎండోస్కోపిక్ జోక్యం మరియు ఎక్స్-రే పరీక్ష చాలా దశాబ్దాలుగా జరిగాయి, సాంకేతికత మరియు సాంకేతికత తగినంతగా అధ్యయనం చేయబడ్డాయి, వైద్యులు విజయవంతమైన పని యొక్క అనుభవాన్ని పొందారు, అయినప్పటికీ, చాలా తక్కువ సంఖ్యలో కేసులలో, జోక్యం అసంపూర్ణంగా లేదా సమస్యలతో చేయవచ్చు. మీ అవయవాల యొక్క శరీర నిర్మాణ నిర్మాణం, డైవర్టికులమ్స్ ఉనికి, మునుపటి వ్యాధులు, సంకుచితం, ప్రక్కనే ఉన్న అవయవాలలో మార్పులు, పేగు గోడ యొక్క పెరిగిన స్వరం మరియు మీ నొప్పి మరియు భావోద్వేగ సున్నితత్వం మీద చాలా ఆధారపడి ఉంటుంది. కొన్నిసార్లు ఈ మార్పులు ఎండోస్కోపిక్ జోక్యం చేసుకోవటానికి అధిగమించలేనివిగా మారతాయి మరియు జోక్యం సమయంలోనే వాటిని గుర్తించడం సాధ్యపడుతుంది. ఈ జోక్యం యొక్క సమస్య (దిగువ పట్టికలో ప్రదర్శించబడింది) ప్యాంక్రియాటైటిస్ యొక్క తీవ్రతరం. తప్పకుండా, మేము సమస్యలను నివారించడానికి ఉద్దేశించిన కార్యకలాపాలను నిర్వహిస్తాము. సమస్యల యొక్క పరిణామాలను సరిదిద్దడానికి మరియు తగ్గించడానికి మనకు ప్రతిదీ (అనుభవం, నైపుణ్యాలు, జ్ఞానం, పరికరాలు, మందులు, ప్రొఫెషనల్ సర్జన్లు మరియు మత్తుమందు నిపుణుల బృందం) ఉన్నాయి.
ఎక్స్-రే ఎండోస్కోపిక్ పరిశోధన పద్ధతి అనేది ఖచ్చితమైన మరియు నమ్మదగిన రోగ నిర్ధారణ మరియు ప్యాంక్రియాటోబిలియరీ జోన్ యొక్క అనేక వ్యాధులకు అతి తక్కువ గాటు చికిత్స, ఇది ఉదర శస్త్రచికిత్సను నివారిస్తుంది. అందువల్ల, ఈ పద్ధతిలో సమస్యల ప్రమాదం చాలా తక్కువగా ఉంటుంది మరియు త్వరగా కోలుకోవడంతో రోగి సహనం సులభం.
ERCP విధానం
గొంతులో ఒక ప్రత్యేక పరికరాన్ని చేర్చిన తరువాత, డాక్టర్ దానిని అన్నవాహిక, కడుపు మరియు డుయోడెనమ్ ద్వారా జాగ్రత్తగా పంపుతాడు. పరికరం పిత్త వాహిక మరియు ప్యాంక్రియాటిక్ వాహిక కలిసి అనుసంధానించబడిన ప్రదేశానికి చేరుకోవాలి. ఈ ప్రదేశంలో, పెద్ద డ్యూడెనల్ పాపిల్లా యొక్క ఆంపౌల్ ఏర్పడుతుంది మరియు దాని నోటి వద్ద డుయోడెనమ్ యొక్క ల్యూమన్ ఉంటుంది.
పరికరం ఈ అవయవం ప్రారంభంలో ఉన్న తరువాత, గ్యాస్ట్రోఎంటరాలజిస్ట్ ఈ క్రింది అవకతవకలను చేస్తాడు:
- ప్యాంక్రియాస్ మరియు పిత్త వాహికలలో ఒక ప్రత్యేక రేడియోప్యాక్ పదార్ధం ఇంజెక్ట్ చేయబడుతుంది.
- ఎక్స్-రే పరికరాలు వాహిక వ్యవస్థ యొక్క చిత్రాన్ని పొందడానికి మిమ్మల్ని అనుమతిస్తుంది.
- వీక్షణ ప్రదేశంలో రాళ్ళు కనబడితే, వెంటనే ఎండోస్కోపిక్ ఆపరేషన్ చేయబడుతుంది, దీని కారణంగా పేటెన్సీ పునరుద్ధరించబడుతుంది మరియు నిర్మాణాలు నాశనం చేయబడతాయి.
పునరావాస కాలం
ERCP తరువాత, హాజరైన వైద్యుడు సూచించిన కాలానికి రోగి రోజు ఆసుపత్రిలో ఉండాలి. రోగి యొక్క శరీరం యొక్క సాధారణ పరిస్థితి మరియు రోగ నిర్ధారణ తర్వాత పొందిన ఫలితాల ఆధారంగా ఈ తీర్మానం జరుగుతుంది. నియమం ప్రకారం, పగటిపూట పరిస్థితి స్థిరంగా ఉండాలి. గొంతులోని అసౌకర్యాన్ని వదిలించుకోవడానికి దగ్గు లాజెంజెస్ సహాయపడుతుంది.
సూచనలు మరియు వ్యతిరేక సూచనలు
కింది సూచనలు విషయంలో ఈ రోగ నిర్ధారణ జరుగుతుంది:
- ప్యాంక్రియాటిక్ నాళాల యొక్క తీవ్రమైన మంట,
- దీర్ఘకాలిక ప్యాంక్రియాటైటిస్
- అబ్స్ట్రక్టివ్ కామెర్లు
- ప్యాంక్రియాస్ లేదా పిత్తాశయం లేదా పిత్తాశయ వ్యాధిలో అనుమానాస్పద కణితి,
- మూత్రాశయం యొక్క నాళాల సంకుచితం,
- ఎండోస్కోపిక్ పాపిల్లోస్ఫింక్టెరోటోమీ కోసం సూచనలు గుర్తించడం.
వ్యతిరేక
అటువంటి వ్యాధులకు ఈ విధానం విరుద్ధంగా ఉంటుంది:
- తీవ్రమైన ప్యాంక్రియాటైటిస్
- ప్యాంక్రియాటిక్ క్యాన్సర్
- పెద్ద డ్యూడెనల్ పాపిల్లా యొక్క స్టెనోసిస్,
- తీవ్రమైన అవయవ పాథాలజీ,
- తీవ్రమైన వైరల్ హెపటైటిస్,
- రక్తస్రావం ద్వారా సంక్లిష్టమైన తిత్తులు.
కొన్ని రోగి పరిస్థితులలో, పద్ధతి ఆమోదయోగ్యమైనది, కానీ అవాంఛనీయమైనది:
- గర్భం,
- హృదయనాళ వ్యవస్థ యొక్క వ్యాధులు,
- ప్రతిస్కందకాలు తీసుకోవడం
- డయాబెటిస్ మెల్లిటస్.
సమస్యలు
అటువంటి రోగ నిర్ధారణ ఖచ్చితంగా సురక్షితం అని నిపుణులు అంటున్నారు. అయినప్పటికీ, అరుదైన సందర్భాల్లో, ఈ క్రింది సమస్యలు సంభవించవచ్చు:
- పేగు చిల్లులు
- రక్తస్రావం,
- పేగు సంక్రమణ.
ప్రక్రియలో తప్పులు జరిగాయని కొన్ని లక్షణాలు సూచిస్తున్నాయి. ఈ సమస్యలలో గుర్తించవచ్చు:
- , వికారం
- చలి,
- వాంతులు,
- ఛాతీ లేదా ఉదరం నొప్పి.
మిరిజ్జి సిండ్రోమ్
 సాంకేతిక పరికరాలు. ERPC పద్ధతి సంక్లిష్టమైనది, అన్నవాహిక, కడుపు, డుయోడెనమ్ మరియు BSC యొక్క దిగువ భాగాల యొక్క ఎండోస్కోపిక్ పరీక్ష మరియు ప్యాంక్రియాటిక్ నాళాలు మరియు పిత్త వాహిక యొక్క ఎక్స్-రే పరీక్షను కలిగి ఉంటుంది.
సాంకేతిక పరికరాలు. ERPC పద్ధతి సంక్లిష్టమైనది, అన్నవాహిక, కడుపు, డుయోడెనమ్ మరియు BSC యొక్క దిగువ భాగాల యొక్క ఎండోస్కోపిక్ పరీక్ష మరియు ప్యాంక్రియాటిక్ నాళాలు మరియు పిత్త వాహిక యొక్క ఎక్స్-రే పరీక్షను కలిగి ఉంటుంది.
ERCP నిర్వహించడానికి endoscopes, ఆప్టిక్స్ యొక్క పార్శ్వ అమరిక మరియు లిఫ్ట్ కలిగి ఉన్న ఒక ఇన్స్ట్రుమెంట్ ఛానల్ ఉండటం ద్వారా ఇతరుల నుండి భిన్నంగా ఉంటుంది, ఇందులో పాల్గొనడం ద్వారా డ్యూడెనల్ చనుమొనపై అవకతవకలు జరుగుతాయి.
గ్యాస్ట్రోడూడెనోస్కోప్లను అనేక విదేశీ కంపెనీలు ఉత్పత్తి చేస్తాయి. ఈ పరికరం ప్రస్తుతం 5 నమూనాలు ఉన్నాయి. అప్లికేషన్ పరిధిని నిర్ణయించే వారి అత్యంత ముఖ్యమైన నిర్మాణ వ్యత్యాసం, ఇన్స్ట్రుమెంట్ ఛానల్ యొక్క వ్యాసం (2.2 నుండి 5.5 మిమీ వరకు).
చిన్న వ్యాసం యొక్క ఇన్స్ట్రుమెంట్ ఛానల్ మిమ్మల్ని నిర్వహించడానికి అనుమతిస్తుంది: 1) కాంట్రాస్ట్ మీడియం యొక్క రెట్రోగ్రేడ్ ఇంజెక్షన్ కోసం కాథెటర్తో డ్యూడెనల్ చనుమొన యొక్క క్యాన్యులేషన్, 2) డ్యూడెనల్ చనుమొన యొక్క ఎండోస్కోపిక్ డిసెక్షన్, 3) హెపాటికో-కోలెడోచస్, డోర్మియా బుట్టలో ఉన్న కాలిక్యులిని తొలగించడం, 4) 2 నాసోబిలియరీ డ్రైనేజీ కంటే ఎక్కువ.
మీడియం వ్యాసం (3.2-3.7 మిమీ) యొక్క ఇన్స్ట్రుమెంట్ ఛానల్ ఉన్న పరికరాల అనువర్తనం యొక్క పరిధి మరింత ముఖ్యమైనది, ఎందుకంటే, పైన పేర్కొన్న అవకతవకలతో పాటు, ఈ పరికరాలను ప్రధాన పిత్త వాహిక లోపల రాళ్లను నాశనం చేయడానికి ఉపయోగించవచ్చు. ఈ నమూనాలు స్టెంటింగ్, ఎండోప్రోస్టెటిక్స్ మరియు పెద్ద వ్యాసం కలిగిన నాసోబిలియరీ డ్రైనేజీకి కూడా ఉద్దేశించబడ్డాయి.
4.2 నుండి 5.5 మిమీ వ్యాసం కలిగిన టూల్ ఛానల్తో ఎండోస్కోప్లు అంత బహుముఖంగా లేవు.
- ERPC లేదా EPST కోసం పరికరాల యొక్క ఈ నమూనాల ఉపయోగం గ్యాస్ట్రోడూడెనోస్కోప్ యొక్క దూరపు ముగింపు యొక్క పరిమిత యుక్తి మరియు ఛానల్ వ్యాసం మరియు ఈ ప్రయోజనం కోసం ఉపయోగించే కాథెటర్ మరియు డైథర్మోసోండ్ యొక్క కొలతల మధ్య గణనీయమైన వ్యత్యాసం వల్ల ఆటంకం కలిగిస్తుంది.
- అదే సమయంలో, పెద్ద వ్యాసం యొక్క కాలిక్యులిని నాశనం చేయడానికి ఈ డిజైన్ యొక్క ఎండోస్కోప్లు ఎంతో అవసరం. అదనంగా, ఎక్స్ట్రాహెపాటిక్ పిత్త వాహిక యొక్క స్టెనోస్డ్ విభాగాల యొక్క అతిపెద్ద వ్యాసం, బోగినేజ్ మరియు స్టెంటింగ్ యొక్క పారుదల ఉపయోగం కోసం విస్తృత వాయిద్య కాలువ రూపొందించబడింది.
- ఈ పరికరాల ఆధారంగా, మాథర్-బేబీ కాంప్లెక్స్ రూపొందించబడింది, మొదట ట్రాన్స్డూడెనల్ కోలెడోకోస్కోపీ కోసం ఉద్దేశించబడింది మరియు ఇటీవల లేజర్ టెక్నాలజీని ఉపయోగించి కాలిక్యులీని ఇంట్రాడక్టల్ నాశనం చేయడానికి ఉపయోగించారు.
- ఎండోస్కోప్లతో పాటు, ఎక్స్రే ఎండోస్కోపిక్ జోక్యాలను నిర్వహించడానికి ఇతర సాధనాలు విస్తృతంగా అవసరం, ఇవి ఒలింపాస్, పెంటాక్స్, కుక్ మరియు ఫుజినాన్ యొక్క స్పెసిఫికేషన్లలో విస్తృతంగా ప్రాతినిధ్యం వహిస్తాయి.
డిజైన్ వ్యత్యాసాలు పుష్కలంగా ఉన్నందున ఈ ప్రతి సాధనాన్ని వివరంగా వర్ణించడం సాధ్యం కాదు, కాబట్టి మేము ఆచరణాత్మక ప్రాముఖ్యత యొక్క అత్యంత ముఖ్యమైన లక్షణాలపై నివసిస్తాము.
అన్ని కాథెటర్, ERPC కొరకు ఉద్దేశించినది, 3 ప్రధాన సమూహాలుగా విభజించవచ్చు: 1) స్థూపాకార లేదా గోళాకార దూరపు ముగింపుతో, 2) శంఖాకార దూరపు ముగింపుతో, 3) కండక్టర్తో.
దూరపు ముగింపు ఆకారంతో సంబంధం లేకుండా, సమర్పించిన ప్రతి సమూహంలో ఎక్స్-రే పాజిటివ్ కాథెటర్లు ఉన్నాయి, ఇవి వాటి పురోగతి దిశపై ఎక్స్రే నియంత్రణను బాగా సులభతరం చేస్తాయి మరియు “కావలసిన” వాహిక వ్యవస్థ యొక్క ఎంపిక కాథెటరైజేషన్ మరియు విరుద్ధతను అనుమతిస్తుంది.
కాథెటర్ లోపల ప్రయాణిస్తున్న సౌకర్యవంతమైన కండక్టర్లు, అలాగే దూరపు ముగింపు యొక్క నిర్మాణ లక్షణాలు కూడా ఇదే పనిని నిర్వహిస్తాయి. కాబట్టి, మొదటి సమూహంలో సమర్పించిన కాథెటర్లు ఎంపిక పరీక్షకు తక్కువ అనుకూలంగా ఉంటాయి.
డైదర్మిక్ ఉచ్చులు, డ్యూడెనల్ చనుమొన యొక్క విభజనకు కూడా 3 సమూహాలుగా విభజించవచ్చు: 1) ఉల్లిపాయ ఆకారంలో ఉన్న పాపిల్లోటోమ్, ఇక్కడ “బౌస్ట్రింగ్” అనేది వాయిద్యం యొక్క పని భాగం, ఇది వినైల్ కోశం యొక్క దూర విభాగం యొక్క పార్శ్వ ఉపరితలం వెంట నడుస్తుంది, ఇది BSS ను విడదీసేటప్పుడు లాగాలి, 2) సోమ పాపిల్లోటస్ ", దీనిలో మెటల్ స్ట్రింగ్ అదేవిధంగా ఉంది, కానీ ఆపరేషన్ చేయడానికి కాథెటర్ యొక్క ల్యూమన్ నుండి విస్తరించడం అవసరం, ఒక అర్ధగోళ లూప్ ఏర్పడుతుంది, 3) ఒక సూది పాపిల్లోటోమ్, దీనిలో లోహం పని భాగంగా పనిచేస్తుంది eskaya స్ట్రింగ్ కాథెటర్ ముగింపు ప్రారంభ నుండి ఒక సర్దుబాటు దూరంలో నిష్క్రమించే. మొదటి రెండు డిజైన్ల యొక్క పాపిల్లోటోమాస్ దూరపు ముగింపు యొక్క భిన్నమైన ఆకారాన్ని కలిగి ఉంటాయి, కట్టింగ్ భాగాన్ని పరిష్కరించే స్థాయి మరియు పద్ధతిలో తేడా ఉంటుంది, దీని పొడవు 15 నుండి 35 మిమీ వరకు ఉంటుంది. కాథెటర్ యొక్క శంఖాకార ఆకారం, డైథర్మోసోండ్ యొక్క కట్టింగ్ భాగానికి పైన ఉన్నది, ఇది సాధారణ పిత్త వాహిక యొక్క టెర్మినల్ భాగంలో చేర్చబడినప్పుడు సెలెక్టివిటీని సులభతరం చేస్తుంది, అయితే ఇది లేని పాపిల్లోటోమాస్ అవసరమైన లోతుకు పరికరాన్ని ప్రవేశపెట్టే ప్రయత్నాలు విఫలమైనప్పుడు పరిస్థితులలో “ప్రీ-డిసెక్షన్” చేయటానికి ఉద్దేశించినవి. డుయోడెనమ్ నుండి బిఎస్ఎస్ ఆంపుల్ యొక్క ల్యూమన్ తెరవడానికి సూది ఆకారంలో ఉన్న డైదర్మిక్ ప్రోబ్ అవసరం, ఆపై ఎండోస్కోపిక్ ఆపరేషన్ ప్రాథమికంగా పై రెండింటి నుండి భిన్నంగా ఉంటుంది మరియు దీనిని నాన్-క్యాన్యులేషన్ పాపిల్లోటోమి అంటారు.
డిజైన్ డోర్మియా బుట్టలు, హెపాటికోహోలెడోచ్ యొక్క ల్యూమన్ నుండి కాలిక్యులిని తీయడానికి రూపొందించబడింది, పైన అందించిన సాధనాల వలె వైవిధ్యమైనవి. అన్నింటిలో మొదటిది, అవి సాధనం యొక్క పని భాగం, వాటి దిశ, బుట్ట యొక్క ఆకారం, అవి తయారు చేయబడిన పదార్థం మరియు బయటి వ్యాసంలో ఏర్పడే లోహ తంతులు సంఖ్యలో తేడా ఉంటాయి.
బుట్టలో ఎక్కువ కొమ్మలు ఉన్నాయి, రాయి యొక్క వ్యాసం చిన్నది, దాని ల్యూమన్లో బంధించి డ్యూడెనమ్లోకి తగ్గించవచ్చు. పిస్టన్ వంటి సాధనంతో పనిచేయడం ద్వారా చిన్న కాలిక్యులిని మరియు మరింత ముఖ్యమైన కాలిక్యులీని సంగ్రహించేటప్పుడు అదే ఫలితాన్ని సాధించవచ్చు, అనగా.
బుట్ట లోపల రాళ్ళు రావడం లేదు. సాధనం యొక్క పని భాగాన్ని ఏర్పరుచుకునే లోహ తంతులు ఎంత తక్కువగా ఉన్నాయో, పెద్ద రాయి దాని లోపల సరిపోతుంది.
ఉదాహరణకు, 3 తంతులు కలిగిన బుట్టలో, 2 సెంటీమీటర్ల వ్యాసం కలిగిన కాలిక్యులస్ను బంధించవచ్చు, అయినప్పటికీ, 1 సెంటీమీటర్ల కంటే తక్కువ వ్యాసం కలిగిన కాలిక్యులస్ను పరిష్కరించే ప్రయత్నాలు సాధారణంగా విజయవంతం కావు.
బుట్టను ఏర్పరుచుకునే లోహ తంతులు దిశ ప్రధానంగా దాని యుక్తిని నిర్ణయిస్తుంది.
అందువల్ల, తంతులు యొక్క వాలుగా ఉన్న దిశతో ఉన్న బుట్టలు, మూసివేసినప్పుడు అన్ని సాధనాల యొక్క అనువాద కదలిక లక్షణంతో పాటు, పాక్షిక లేదా పూర్తి ప్రారంభ సమయంలో, రేఖాంశ అక్షం చుట్టూ కొద్దిగా తిప్పగల సామర్థ్యాన్ని కలిగి ఉంటాయి, ఇది సాధనం దాని అంచులతో సంబంధంలోకి వచ్చినప్పుడు కాలిక్యులస్ పైన వెళ్ళడానికి సహాయపడుతుంది ప్రధాన వాహిక లోపలి గోడ. ఈ ప్రభావం ప్రాక్సిమల్ హెపాటిక్ కోలెడోకస్ యొక్క కఠినతలకు లోనవుతుంది. అదనంగా, తంతులు యొక్క నిలువు దిశతో ఇతరులతో పోలిస్తే చిన్న వ్యాసం కలిగిన రాళ్లను తొలగించేటప్పుడు ఈ డిజైన్ యొక్క బుట్టను ఉపయోగించడం మరింత ప్రభావవంతంగా ఉంటుంది.
డోర్మియా బుట్ట యొక్క 3 ప్రధాన రూపాలు ఉన్నాయి, పిత్త వాహిక నుండి కాలిక్యులిని తొలగించడానికి రూపొందించబడ్డాయి: గోళాకార, బహుభుజి మరియు పారాచూట్. బుట్ట యొక్క ఆకారాన్ని దాని పూర్తి తెరిచిన తర్వాత మాత్రమే నిర్ణయించవచ్చు, ఇది సాధనం యొక్క సామర్థ్యం గురించి మీకు ఒక ఆలోచనను కలిగిస్తుంది.
వాయిద్యాల రూపకల్పన లక్షణాల యొక్క ప్రాముఖ్యత ఉన్నప్పటికీ, కోలెడోకోలిథియాసిస్ యొక్క విజయవంతమైన పరిష్కారానికి ఎండోస్కోపిక్ మరియు రేడియోలాజికల్ సమాచారం చాలా ముఖ్యమైనదని గమనించాలి.
- అంతేకాక, వ్యాధికారక, పరిమాణం, పరిమాణం, ఆకారం, పిత్త వాహికలో కాలిక్యులి యొక్క స్థానం మాత్రమే కాకుండా, శరీర నిర్మాణ సంబంధమైన పరిస్థితులు కూడా ఫలితానికి గొప్ప ప్రాముఖ్యత కలిగి ఉంటాయి.
- ఈ ప్రతి కారకం యొక్క పాత్ర గురించి మరిన్ని వివరాలు క్రింద చర్చించబడతాయి మరియు ఈ విభాగంలో కాలిక్యులి యొక్క ఇంట్రా-స్ట్రీమ్ విధ్వంసం కోసం పరికరాల లక్షణాలపై మేము నివసిస్తాము.
- యాంత్రిక నిర్మాణాలు lithotripters చాలా ముఖ్యమైన తేడాలు ఉన్నాయి, వాటిలో కొన్ని తయారీదారుపై ఆధారపడి ఉంటాయి, మరికొన్ని ప్రధానంగా చికిత్సా సమర్థత ద్వారా వర్గీకరించబడతాయి.
- అత్యంత శక్తివంతమైన పరికరాలు లోహపు braid కలిగివుంటాయి, దీని బయటి వ్యాసం 2.2 నుండి 3 mm వరకు ఉంటుంది, ఇది ఎండోస్కోప్ ఎంపికను నియంత్రిస్తుంది. ప్రస్తుతం, ఎండోస్కోప్ల యొక్క రెండు నమూనాలను చిన్న వ్యాసం కలిగిన పరికరాల కోసం ఉపయోగించవచ్చు, అయితే 3 మిమీ వ్యాసం కలిగిన లిథోట్రిప్టర్ కోసం, ఒలింపస్ నుండి టిజెఎఫ్ మాత్రమే ఉపయోగించబడుతుంది.
- సాపేక్షంగా సమాన శక్తితో, చిన్న వ్యాసం కలిగిన సాధనాలు ఎక్కువ మొబైల్, కానీ రెండవ సమూహం యొక్క పరికరాల బుట్ట యొక్క సామర్థ్యం మరింత ముఖ్యమైనది.
- పిత్త వాహిక లోపల కాలిక్యులి యొక్క యాంత్రిక విధ్వంసం కోసం, రెండు హ్యాండిల్ నమూనాలు అభివృద్ధి చేయబడ్డాయి: వాటిలో ఒకటి డ్రమ్ మరియు అందువల్ల మరొకటి కంటే ఎక్కువ విధ్వంసక సామర్థ్యాన్ని కలిగి ఉంది, ఇది సిలిండర్ రూపంలో రూపొందించబడింది
మొదటి రకం యొక్క హ్యాండిల్ను ఉపయోగిస్తున్నప్పుడు, పరికరం యొక్క పని భాగం, braid మినహా, ఒకే ఉపయోగం తర్వాత కోలుకోలేని మార్పులకు లోనవుతుంది మరియు పునరుద్ధరించబడదు. మరొక సందర్భంలో, బుట్ట యొక్క గణనీయమైన వైకల్యం ఉన్నప్పటికీ, సాధనం యొక్క పునర్వినియోగం సాధ్యమవుతుంది.
ప్రదర్శించడానికి రూపొందించిన కాథెటర్లు నాసోబిలియరీ డ్రైనేజీ బయటి వ్యాసంలో తేడా ఉంటుంది, ఇది 2 నుండి 2.8 మిమీ వరకు ఉంటుంది, అలాగే దూరపు ఆకారం.
దూరపు ముగింపు యొక్క రింగ్ ఆకారపు రూపం, అలాగే ఆ భాగం డుయోడెనమ్లో ఉంది, హెపాటిక్ కోలెడోచస్ యొక్క ల్యూమన్లో పారుదల యొక్క మరింత నమ్మదగిన స్థిరీకరణకు దోహదం చేస్తుంది.
దాని నుండి ఒక మెటల్ కండక్టర్ను తొలగించిన తర్వాత మాత్రమే డ్రైనేజ్ ట్యూబ్ ఆకారం గురించి మీకు ఒక ఆలోచన వస్తుంది.
రోగ నిర్ధారణ యొక్క ఖచ్చితత్వం, అలాగే ఎక్స్-రే ఎండోస్కోపిక్ జోక్యం యొక్క ఫలితాలు ఎక్కువగా ఉపయోగించిన వాటిపై ఆధారపడి ఉంటాయి ఎక్స్రే పరికరాలు అదే సమయంలో, దాని యొక్క అవసరాలు ప్రత్యేకంగా నిర్దిష్టంగా లేవు.
ఎలక్ట్రాన్-ఆప్టికల్ కన్వర్టర్ (EOP), పాలిపోసిషనల్ అధ్యయనం చేయగల సామర్థ్యం, చిత్రాలను తీయడం, లక్ష్యంతో సహా, అలాగే రోగి మరియు సిబ్బందికి అయోనైజింగ్ రేడియేషన్ నుండి నమ్మకమైన రక్షణ.
ప్రస్తుతం, చాలా ఎక్స్-రే యంత్రాలు ఈ అవసరాలను తీరుస్తాయి.
ఎక్స్-రే ఎండోస్కోపిక్ పరీక్షలు మరియు కార్యకలాపాల అమలును కింది ప్రధాన పనులను పరిష్కరించే అవకాశాన్ని బట్టి సమగ్రంగా సంప్రదించాలి:
- 1) ఎక్స్-రే పరికరాలతో కూడిన ఆపరేటింగ్ రూం యొక్క సంస్థ,
- 2) అవసరమైన సాధనాలను అందించడం,
- 3) అవసరమైన సిబ్బంది లభ్యత - ఎక్స్రే ఎండోస్కోపిస్ట్, రేడియాలజిస్ట్ మరియు నర్సు,
- 4) పని ప్రారంభించే ముందు, డాక్టర్ తప్పనిసరిగా ప్రత్యేక కేంద్రంలో శిక్షణ పొందాలి.
REV కోసం రోగులను సిద్ధం చేస్తోంది. REV కోసం రోగులను సిద్ధం చేసేటప్పుడు, రోగనిర్ధారణ పద్ధతి (ERCP) మరియు ఎండోస్కోపిక్ సర్జరీ (EPST) సమయంలో వేరుచేయడం అసాధ్యమని మాత్రమే కాకుండా, తీవ్రమైన కోలాంగైటిస్ మరియు ప్యాంక్రియాటైటిస్ వంటి సమస్యల యొక్క అభివృద్ధి లేదా తీవ్రతరం కావడంతో నిండి ఉంటుంది.
చాలావరకు కేసులలో, గుప్త ప్రస్తుత పిత్త రక్తపోటును మినహాయించటానికి లేదా అబ్స్ట్రక్టివ్ కామెర్లు ద్వారా వ్యక్తమయ్యే సందర్భాల్లో దాని కారణాన్ని తొలగించడానికి ఎక్స్-రే ఎండోస్కోపిక్ జోక్యం చేపట్టడం ద్వారా ఈ నమూనా వివరించబడింది.
స్పష్టంగా, కాంట్రాస్ట్ మీడియంను మిలియరీ నాళాలలో ప్రవేశపెట్టడం, చిన్న మొత్తంలో కూడా, రక్తపోటును పరిష్కరించడానికి చర్యలు తీసుకోకపోతే తీవ్రతరం చేస్తుంది.
అందువల్ల, రోగుల తయారీ, ప్రత్యేకించి ప్రీమెడికేషన్, ERCP మరియు EPST మాత్రమే కాకుండా, యాంత్రిక లితోట్రిప్సీ మరియు నాసోబిలియరీ డ్రైనేజీలను ఉపయోగించుకునే అవకాశాలను కూడా పరిగణనలోకి తీసుకోవాలి.
REV కోసం రోగులను సిద్ధం చేయడం చాలా సులభం మరియు అత్యవసర అధ్యయనం సమయంలో జీర్ణశయాంతర ప్రేగు యొక్క పై భాగాలను విషయాల నుండి విడుదల చేయడంలో లేదా, ఇది చాలా సాధారణం, అధ్యయనం చేసిన రోజు ఉదయం భోజనాన్ని తిరస్కరించడంలో, అనగా. ఖాళీ కడుపుతో.
ఉపశమన ప్రభావాన్ని కలిగి ఉన్న మందులను సూచించడంలో ప్రీమెడికేషన్ ఉంటుంది మరియు అదనంగా, డుయోడెనమ్ యొక్క పెరిస్టాల్సిస్ యొక్క స్వల్పకాలిక నిరోధానికి కారణమవుతుంది. డ్యూడెనల్ చనుమొన యొక్క ఎండోస్కోపిక్ విచ్ఛేదనం కోసం రెండోది చాలా ముఖ్యమైనది.
మా డేటా ప్రకారం, గ్యాంగ్లియో-బ్లాకర్స్ (బెంజోహెక్సోనియం, పెంటామైన్) ఎక్కువ ప్రభావాన్ని సాధించడానికి దోహదం చేస్తాయి - ఎండోస్కోపిక్ పరీక్షకు 0.5-1 మి.లీ 10-15 నిమిషాల ముందు. 19 సంవత్సరాలుగా ఈ drugs షధాల వాడకం రక్తపోటులో గణనీయమైన తగ్గుదలతో సహా గుర్తించదగిన సమస్యలతో కూడుకున్నది కాదు.
అదే సమయంలో, డ్యూడెనమ్ యొక్క పరేసిస్ సాధించినప్పుడు బస్కోపన్ మరియు మెటాసిన్ వంటి drugs షధాల వాడకం తక్కువ శాశ్వత మరియు ఉచ్చారణ ప్రభావాన్ని ఇస్తుంది.
శస్త్రచికిత్సా ఆసుపత్రి యొక్క క్లినికల్ ప్రాక్టీస్లో, రోగుల యొక్క తీవ్రమైన పరిస్థితి యొక్క కేసులు, ప్రధాన కోర్సు యొక్క విశేషాల వల్ల మాత్రమే కాకుండా, సారూప్య వ్యాధుల వల్ల కూడా, ముఖ్యంగా హృదయనాళ వ్యవస్థలో అసాధారణమైనవి కావు.
ఈ పరిస్థితులలో, REV ల తయారీ మరియు ప్రవర్తన శస్త్రచికిత్సకు ముందు ఉన్న వాటికి భిన్నంగా లేదు, అనగా. ముఖ్యమైన అవయవాలు మరియు వ్యవస్థలను సాధారణీకరించడానికి సహాయపడే మందులను చేర్చండి.
నిర్దిష్ట పరిస్థితిని బట్టి, ఈ drugs షధాలను జోక్యానికి ముందు, సమయంలో మరియు తరువాత, అధ్యయనంలో పాల్గొన్న మత్తుమందు నిపుణుడు నిర్ణయిస్తారు.
REV కోసం సాధారణ అనస్థీషియా అవసరం చాలా అరుదు మరియు మా డేటా ప్రకారం, తీవ్రంగా కొనసాగుతున్న మానసిక అనారోగ్యంతో బాధపడుతున్న వ్యక్తులలో మాత్రమే. ఉదర కుహరం యొక్క అవయవాలపై శస్త్రచికిత్స సమయంలో ఈ పద్ధతిని ఉపయోగించడం సాధ్యమే అయినప్పటికీ, పూర్తి మరియు సురక్షితమైన ఎక్స్-రే నియంత్రణకు అవకాశం లేకపోవడం వల్ల మా అభిప్రాయం ప్రకారం, చాలా అవాంఛనీయమైనది.
ఈ విభాగాన్ని ముగించి, REV కోసం రోగుల తయారీలో .షధాల వాడకం అవసరం లేదని మేము గమనించాము.
రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ (RCHP)

రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ (RCHP) ఏకకాల ఫ్లోరోస్కోపిక్ పరీక్షతో ఎండోస్కోపీని కలిపే పద్ధతి. ఈ టెక్నిక్ అనుమానాస్పద కోలెడోకోలిథియాసిస్ కోసం, అబ్స్ట్రక్టివ్ కామెర్లు యొక్క స్వభావాన్ని నిర్ణయించడానికి మరియు శస్త్రచికిత్సకు ముందు నాళాల యొక్క శరీర నిర్మాణ శాస్త్రాన్ని అధ్యయనం చేయడానికి ఉపయోగిస్తారు.
RCHP ఒక దురాక్రమణ ప్రక్రియ కాబట్టి, దాని కోసం సూచనలు ఖచ్చితంగా వాదించాలి. రెట్రోగ్రేడ్ చోలాంగియోప్యాంక్రిటోగ్రఫీ మొదటిసారి 1968 లో ప్రదర్శించబడింది. ప్రస్తుతం, అనేక క్లినిక్లలో వివిధ రకాల చికిత్సా RCP నిర్వహిస్తున్నారు.
అయినప్పటికీ, ఇప్పటికే చెప్పినట్లుగా, సాక్ష్యాలు వివాదాస్పదంగా ఉండకూడదు, ఎందుకంటే ఈ జోక్యం యొక్క అమలు తీవ్రమైన సమస్యల అభివృద్ధితో ముడిపడి ఉండవచ్చు మరియు మరణానికి కూడా దారితీస్తుంది (ఎండోస్కోపిక్ పాపిల్లోస్ఫింక్టెరోటోమీ సమూహంలో సమస్యల శాతం 4.0% నుండి 4.95% వరకు ఉంటుంది ( PST) 9.8% కి చేరుకుంటుంది).
RCP తరువాత ప్యాంక్రియాటైటిస్ వంటి సమస్యల సంభవం తగ్గించడానికి అనేక పద్ధతులు ప్రతిపాదించబడ్డాయి.
ప్రాథమికంగా, ఇవి సాంకేతిక పాయింట్లు: ప్యాంక్రియాటిక్ వాహిక యొక్క విరుద్ధంగా లేదా లేకుండా పదేపదే క్యాన్యులేషన్ చేయడాన్ని నివారించండి, PST చేసేటప్పుడు కత్తిరించే ప్రాబల్యంతో మిశ్రమ ప్రవాహాన్ని వాడండి, ప్రాథమిక PST నిర్వహించేటప్పుడు, విచ్ఛేదనం BDS మరియు ఫార్మాకోథెరపీ నోటి నుండి కాదు.
ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ (ERCP) అనేది ఎండోస్కోపిక్ మరియు ఎక్స్-రే పద్ధతుల యొక్క తాజా విజయాలను ఉపయోగించి పిత్త వాహిక మరియు ప్యాంక్రియాటిక్ వాహికను పరిశీలించడానికి ఒక సాధన పద్ధతి.
ఈ పద్ధతి ప్యాంక్రియాస్ యొక్క వివిధ వ్యాధులను (తీవ్రమైన లేదా దీర్ఘకాలిక మంట, ఒక కణితి, ఒక తిత్తి), అలాగే పిత్త వాహిక మరియు పిత్తాశయంలోని మార్పులు (రాళ్ళు, నాళాల సంకుచితం, కణితులు) ను గుర్తించడానికి మిమ్మల్ని అనుమతిస్తుంది.
ఈ అధ్యయనం అన్ని ఇతర రోగనిర్ధారణ పరిశోధన పద్ధతుల నుండి దాని అధిక సమాచార కంటెంట్ మరియు విశ్వసనీయత, అలాగే అనేక చికిత్సా జోక్యాలను చేయగల సామర్థ్యం ద్వారా భిన్నంగా ఉంటుంది. ERCP ఆసుపత్రి అమరికలో మాత్రమే జరుగుతుంది. అటువంటి అధ్యయనానికి ముందు, ఉపశమన ఇంజెక్షన్ ఎల్లప్పుడూ తయారు చేయబడుతుంది.
నోరు మరియు ఫారింక్స్ యొక్క స్థానిక అనస్థీషియా తరువాత, ఒక ప్రత్యేక ఆప్టికల్ పరికరం (డుయోడెనోఫిబ్రోస్కోప్) నోటి ద్వారా, అన్నవాహిక మరియు కడుపు ద్వారా డ్యూడెనమ్లోకి సాధారణ పిత్త వాహిక మరియు ప్యాంక్రియాటిక్ వాహిక కలిసే ప్రదేశానికి (డ్యూడెనల్ పాపిల్లా), దీని నోరు డ్యూడెనమ్ యొక్క ల్యూమన్లోకి తెరుస్తుంది. . ఎండోస్కోప్ కాలువ గుండా వెళుతున్న ప్రత్యేక గొట్టం సహాయంతో, పాపిల్లా యొక్క నోరు పిత్త వాహికలలోకి మరియు రేడియోప్యాక్ పదార్ధంతో ప్యాంక్రియాటిక్ వాహికలోకి చొప్పించబడుతుంది. అప్పుడు, ఎక్స్-రే పరికరాలను ఉపయోగించి, నిపుణుడు వాహిక వ్యవస్థ యొక్క చిత్రాన్ని పొందుతాడు. ఏదైనా పాథాలజీ, వాహిక లేదా రాళ్ల సంకుచితం కనుగొనబడితే, దానిలో ఎండోస్కోపిక్ ఆపరేషన్ జరుగుతుంది, ఇది పిత్త వాహికల యొక్క అవరోధం మరియు సాధారణ పేటెన్సీని తొలగించే లక్ష్యంతో ఉంటుంది. ఈ మేరకు, ఎండోస్కోప్ యొక్క ఛానల్ ద్వారా నిర్వహించిన వివిధ ప్రత్యేక సాధనాలను ఉపయోగించి, రాళ్ళు తొలగించబడిన వాహిక యొక్క అవుట్లెట్ నుండి కోత చేయబడుతుంది.
ప్యాంక్రియాటోబిలియరీ జోన్ యొక్క వ్యాధులను నిర్ధారించడానికి ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ చాలా ముఖ్యమైన ఆధునిక పద్ధతుల్లో ఒకటి.
నోవోరోస్సిస్క్లోని ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాన్క్రిటోగ్రఫీ
ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ (RCHP) ఇన్స్ట్రుమెంటల్ డయాగ్నస్టిక్స్ యొక్క పద్ధతులలో ఒకటి, ఇజ్రాయెల్లో ఇది జీర్ణశయాంతర ప్రేగు యొక్క వ్యాధులను నిర్ధారించడానికి తరచుగా ఉపయోగించబడుతుంది.
ఆర్సిహెచ్పి యొక్క చట్రంలో, పిత్త మరియు ప్యాంక్రియాటిక్ నాళాల పేటెన్సీ రుగ్మతలను (పాక్షిక మరియు పూర్తి అవరోధం), రాళ్ళు, కణితులు మరియు ఇతర రోగలక్షణ పరిస్థితులను గుర్తించడం సాధ్యపడుతుంది. మీర్ మెడికల్ సెంటర్లో, ఆర్సిపిలు రోగనిర్ధారణ కోసం మాత్రమే కాకుండా, చికిత్సా ప్రయోజనాల కోసం కూడా నిర్వహిస్తారు.
ప్రక్రియ సమయంలో, మీరు నాళాల పేటెన్సీని పునరుద్ధరించవచ్చు, ఉదాహరణకు, రాళ్లను తీయడానికి లేదా సహాయక స్టెంట్ను అమర్చడానికి.
చోలాంగియోపాంక్రియాటోగ్రఫీకి సూచనలు
- తెలియని ఎటియాలజీ యొక్క కామెర్లు లేదా దీర్ఘకాలిక కడుపు నొప్పి
- పిత్తాశయ రాళ్ళు లేదా పిత్త వాహిక రాళ్ళు
- కాలేయం, క్లోమం, పిత్త వాహిక యొక్క వ్యాధులు
- కోలిలిథియాసిస్ ఫలితంగా అభివృద్ధి చెందిన పిత్త వాహికల యొక్క అవరోధం లేదా వాపు
- పాంక్రియాటైటిస్
- బయాప్సీ లేదా స్టెంటింగ్
- మనోమెట్రీ - పిత్తాశయ వాహికలో మరియు సాధారణ పిత్త వాహికలో ఒత్తిడిని కొలుస్తుంది
ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ కోసం తయారీ
మీకు HRCG విధానం ఉంటే, దయచేసి క్రింది సిఫార్సులను అనుసరించండి:
- ప్రక్రియకు 8 గంటల ముందు చివరి భోజనం అనుమతించబడుతుంది. దీని తరువాత, తినడం మానేయండి మరియు వీలైతే తాగకుండా ఉండండి. మీరు రోజూ రక్తపోటు లేదా ఇతర హృదయ సంబంధ వ్యాధులకు మందులు సూచించినట్లయితే, ఆర్సిపికి మూడు గంటల ముందు కాదు, మీరు అవసరమైన medicine షధం తీసుకొని నీటితో త్రాగవచ్చు. దీని తరువాత, ద్రవాలు తాగడం ఖచ్చితంగా నిషేధించబడింది.
- రక్తం గడ్డకట్టే (కొమాడిన్, సింథ్రోమా) తగ్గించే మందుల వాడకాన్ని ఆర్సిపి తేదీకి వారం ముందు ఆపాలి. ఆస్పిరిన్ తీసుకోవడం పరిమితి లేకుండా కొనసాగించవచ్చు. మీ ఆరోగ్య సంరక్షణ ప్రదాతతో ఈ సమస్యను చర్చించండి.
- ఈ ప్రక్రియ మత్తుమందుల వాడకంతో పాటు స్వల్పకాలిక స్పృహను కలిగిస్తుంది. అందువల్ల, ఎస్కార్ట్తో వైద్య కేంద్రానికి రావడం మంచిది మరియు ఆ రోజు కారు నడపకూడదు.
- ఇన్సులిన్ పొందిన రోగులకు రోజూ ఉదయం ఇంజెక్షన్ ఉండకూడదు. ఇన్సులిన్ సిరంజిని మీతో తప్పక తీసుకురావాలి.
- సౌకర్యవంతమైన దుస్తులలో మరియు నగలు లేకుండా విధానానికి రండి.
- ప్రక్రియకు ముందు, మూత్రాశయాన్ని ఖాళీ చేయడం, కట్టుడు పళ్ళు మరియు కాంటాక్ట్ లెన్సులు తొలగించడం అవసరం.
RCHP విధానం
ఆధునిక పరికరాలను ఉపయోగించి డయాగ్నొస్టిక్ మరియు చికిత్సా కోలాంగియోపాంక్రియాటోగ్రఫీని చేయడంలో ECHO ప్రత్యేకత - ఆప్టికల్ ఫైబర్ కలిగిన సన్నని సౌకర్యవంతమైన ఎండోస్కోపులు.
చికిత్స గదిలో ఏర్పాటు చేసిన మానిటర్కు అధిక రిజల్యూషన్ చిత్రాలను ప్రసారం చేసే సూక్ష్మ వీడియో కెమెరాతో ఎండోస్కోప్ అమర్చారు.
అలాగే, ఎండోస్కోప్ సహాయంతో, రోగి యొక్క జీర్ణవ్యవస్థలో అవసరమైన అవకతవకలను నిర్వహించడానికి ప్రత్యేక సాధనాలను ప్రవేశపెట్టవచ్చు.
ప్రక్రియ యొక్క వ్యవధి 30 నుండి 60 నిమిషాల వరకు ఉంటుంది. ఇది పూర్తయిన తరువాత, రోగికి 1-2 గంటలు వైద్య సిబ్బంది పర్యవేక్షణ అవసరం. ఆర్సిహెచ్పి సమయంలో వైద్య అవకతవకలు జరిగితే, రోగి మరుసటి ఉదయం వరకు క్లినిక్లో ఉండమని కోరవచ్చు.
నోటి కుహరం మరియు ఫారింక్స్ ద్వారా ఎండోస్కోప్ యొక్క మార్గాన్ని సులభతరం చేయడానికి, స్థానిక మత్తుమందు ఉపయోగించబడుతుంది. ప్రక్రియను ప్రారంభించే ముందు, మత్తుమందులు మరియు నొప్పి నివారణ మందులు రోగికి ఇంట్రావీనస్గా ఇవ్వబడతాయి. సాధారణంగా, ఈ విధానం నొప్పిలేకుండా ఉంటుంది మరియు స్వల్ప అసౌకర్యంతో ఉంటుంది. ఎండోస్కోప్ యొక్క వ్యాసం చిన్నది మరియు ఒక వ్యక్తి ఆహారంతో మింగే ఆహార ముద్ద పరిమాణాన్ని మించదు.
డాక్టర్ ఎండోస్కోప్ను అన్నవాహిక మరియు కడుపు గుండా జాగ్రత్తగా దాటి, వాటి లోపలి ఉపరితలాన్ని పరిశీలించి, డుయోడెనమ్కు చేరుకుంటాడు, దీనిలో సాధారణ పిత్త వాహిక మరియు ప్యాంక్రియాటిక్ వాహిక తెరుచుకుంటాయి.
డ్యూడెనల్ కుహరంలోకి కొద్దిగా గాలి చొప్పించబడుతుంది మరియు పిత్తాశయం మరియు క్లోమం యొక్క నాళాలలో ఒక కాంట్రాస్ట్ ఏజెంట్ ప్రవేశపెట్టబడుతుంది. అప్పుడు ఎక్స్-కిరణాల శ్రేణిని చేయండి. ప్రక్రియ సమయంలో, రోగి యొక్క స్థితిని మార్చవచ్చు: అతన్ని అతని వైపు లేదా అతని కడుపు వైపు తిప్పండి.
రేడియోగ్రఫీ సమయంలో శరీర నిర్మాణ నిర్మాణాల విజువలైజేషన్ కోసం ఇది అవసరం.
ఎండోస్కోప్లోని ఛానెల్ ద్వారా, బయాప్సీ చేయడానికి మీరు ప్రత్యేక సూక్ష్మ పరికరాలను గీయవచ్చు - విశ్లేషణ కోసం అనుమానాస్పద ప్రాంతం నుండి కణజాల నమూనాను తీసుకోండి. వారి సహాయంతో, కొన్ని సందర్భాల్లో, మీరు పైత్య ప్రవాహాన్ని నిరోధించే రాయిని తొలగించవచ్చు లేదా స్టెంట్ను అమర్చవచ్చు.
ఒక స్టెంట్ ఒక లోహం లేదా ప్లాస్టిక్ గొట్టం. ఇది పిత్త వాహిక లేదా ప్యాంక్రియాటిక్ వాహిక యొక్క గోడలకు మద్దతు ఇస్తుంది, దాని అడ్డంకిని అడ్డుకుంటుంది (అడ్డంకి).
స్టెంటింగ్ కోసం సూచనలలో ఒకటి, వాహిక యొక్క ల్యూమన్ లేదా వాటర్ యొక్క చనుమొన యొక్క ప్రాంతాన్ని నిరోధించే కణితి ఉండటం - నాళాలు డుయోడెనమ్లోకి ప్రవేశించే ప్రదేశం.
ప్రక్రియ పూర్తయిన తరువాత, ఎండోస్కోప్ జాగ్రత్తగా తొలగించబడుతుంది.
రికవరీ కాలం
ఆర్సిపి తర్వాత ఒక గంట తర్వాత, మీరు తాగడం ప్రారంభించవచ్చు. మొదటి రోజు ద్రవాలు మరియు మృదువైన గంజి లాంటి ఆహారాన్ని మాత్రమే ఉపయోగించమని సిఫార్సు చేయబడింది.
మీరు ఈ క్రింది లక్షణాలలో ఒకదాన్ని అనుభవిస్తే క్లినిక్ యొక్క అత్యవసర గదిని సంప్రదించండి:
- 38 డిగ్రీల కంటే ఎక్కువ ఉష్ణోగ్రత
- కడుపు నొప్పి
- రక్తం యొక్క ఆనవాళ్ళతో వాంతులు
- మల రక్తస్రావం, నల్ల మలం
అన్నవాహిక యొక్క అనారోగ్య సిరల బంధం
అన్నవాహిక మరియు కడుపు యొక్క సిరల నుండి రక్తస్రావం చికిత్స మరియు నివారణకు ఎండోస్కోపిక్ పద్ధతి.
ప్రత్యేక ముక్కుతో గ్యాస్ట్రోస్కోప్ తరువాత, ఎండోస్కోపిక్ లిగేషన్ అన్నవాహిక కార్డియల్ పరివర్తన యొక్క ప్రాంతంతో, డెంటేట్ రేఖకు పైన ప్రారంభమవుతుంది. రింగులు మురిలో వేయబడతాయి మరియు ఎంచుకున్న సిరల నోడ్ సిలిండర్లో కనీసం సగం ఎత్తులో పీల్చిన తర్వాత విస్మరించబడతాయి.
సెషన్ కోసం (అనారోగ్య సిరల తీవ్రతను బట్టి) 6-10 లిగాచర్లను విధిస్తుంది.
నియమం ప్రకారం, లాటెక్స్ రింగుల ద్వారా బంధం జరుగుతుంది. సాగే రింగ్ యొక్క పాత్రను 11 మరియు 13 మిమీ వ్యాసంతో నైలాన్ లూప్ ద్వారా కూడా చేయవచ్చు, ఇది దూరపు టోపీ యొక్క పరిమాణానికి అనుగుణంగా ఉంటుంది.
ప్రక్రియ తర్వాత ఒక వారం, శస్త్రచికిత్స జోక్యం యొక్క ఫలితాలను అంచనా వేయడానికి నియంత్రణ ఎండోస్కోపీ నిర్వహిస్తారు.
రక్తస్రావం పునరావృతమైతే, ఎండోస్కోపిక్ బంధన పునరావృతం చేయాలి.
డైలేటెడ్ ఎసోఫాగియల్ సిరల యొక్క ఎండోస్కోపిక్ లిగేషన్
ప్రస్తుతం, కాలేయ వ్యాధుల సంఖ్యలో గణనీయమైన పెరుగుదల ఉంది, ప్రత్యేకించి, దీర్ఘకాలిక వైరల్ హెపటైటిస్లో కాలేయం దెబ్బతినడం మరియు ఆల్కహాల్ మరియు హెపాటోటాక్సిక్ drugs షధాల దుర్వినియోగం, ఇది కాలక్రమేణా సిరోసిస్ అభివృద్ధికి దారితీస్తుంది.
దీర్ఘకాలిక హెపటైటిస్ మరియు సిర్రోసిస్ యొక్క అత్యంత సాధారణ మరియు బలీయమైన సమస్యలలో ఒకటి, అన్నవాహిక మరియు కడుపు యొక్క అనారోగ్య సిరలు ఏర్పడటం, కాలేయం ద్వారా రక్తం బలహీనంగా ఉండటం వలన, 50% కేసులలో తీవ్రమైన రక్తస్రావం జరుగుతుంది. మరణం, అత్యవసర సహాయం లేకుండా, రక్తస్రావం యొక్క మొదటి ఎపిసోడ్ 30-40%, మరియు పదేపదే రక్తస్రావం 70%.
వివిధ మూలాల కాలేయం యొక్క సిరోసిస్ ఉన్న రోగులందరికీ, అలాగే దీర్ఘకాలిక వైరల్ హెపటైటిస్ ఉన్న రోగులకు ఫైబ్రోగస్ట్రోస్కోపీ చేయాలి, ఎందుకంటే దీర్ఘకాలిక హెపటైటిస్ యొక్క సిరోటిక్ దశ అభివృద్ధికి ముందే తరచుగా అనారోగ్య సిరల అభివృద్ధి జరుగుతుంది.
అనారోగ్య వైరలను తొలగించే లక్ష్యంతో పెద్ద సంఖ్యలో సంక్లిష్ట శస్త్రచికిత్స ఆపరేషన్లు ఉన్నాయి, ఇవి కాలేయ వైఫల్యంతో బాధపడుతున్న రోగులచే సరిగా తట్టుకోలేవు, బాధాకరమైనవి మరియు అధిక శస్త్రచికిత్స అనంతర మరణాలతో కూడి ఉంటాయి.
అందువల్ల, అన్నవాహిక మరియు కడుపు యొక్క అనారోగ్య సిరల నిర్ధారణ మరియు చికిత్సలో ఎండోస్కోపీ ఇప్పుడు కీలక స్థానాన్ని పొందింది.అన్ని తరచుగా, అన్నవాహిక యొక్క విస్తరించిన సిరల యొక్క ఎండోస్కోపిక్ బంధన జరుగుతుంది.
డైలేటెడ్ ఎసోఫాగియల్ సిరల యొక్క ఎండోస్కోపిక్ లిగేషన్
అన్నవాహిక యొక్క విరిగిన సిరల యొక్క ఎండోస్కోపిక్ బంధం చిన్న సాగే వలయాల సహాయంతో అనారోగ్య సిరల బంధనంలో ఉంటుంది. ఎండ్-టు-ఎండ్ వీక్షణ కలిగిన సాధారణ గ్యాస్ట్రోస్కోప్ అన్నవాహిక యొక్క దిగువ భాగంలో ప్రవేశపెట్టబడుతుంది మరియు అదనపు దర్యాప్తు దాని నియంత్రణలో జరుగుతుంది. అప్పుడు గ్యాస్ట్రోస్కోప్ తొలగించబడుతుంది మరియు బంధన పరికరం దాని చివర స్థిరంగా ఉంటుంది.
ఆ తరువాత, గ్యాస్ట్రోస్కోప్ను దూర అన్నవాహికలోకి తిరిగి ప్రవేశపెడతారు, అనారోగ్య సిర బయటపడుతుంది మరియు ఇది బంధన పరికరం యొక్క ల్యూమన్లోకి ఆకాంక్షించబడుతుంది. అప్పుడు, దానికి అనుసంధానించబడిన వైర్ లివర్ని నొక్కితే, ఒక సాగే రింగ్ సిరపై ఉంచబడుతుంది. అన్ని అనారోగ్య సిరలు స్నాయువు అయ్యే వరకు ఈ ప్రక్రియ పునరావృతమవుతుంది.
వాటిలో ప్రతి 1 నుండి 3 రింగులు విధించండి.
అన్నవాహిక యొక్క విస్తరించిన సిరల యొక్క ఎండోస్కోపిక్ బంధం స్క్లెరోథెరపీ కంటే తక్కువ సమస్యలను ఇస్తుంది, అయినప్పటికీ అనారోగ్య సిరలను బంధించడానికి ఎక్కువ సెషన్లు అవసరం. అత్యంత సాధారణ సమస్య అస్థిరమైన డైస్ఫాగియా, బాక్టీరిమియా అభివృద్ధి కూడా వివరించబడింది.
అదనపు ప్రోబ్ అన్నవాహిక యొక్క చిల్లులు కలిగిస్తుంది. అతివ్యాప్తి చెందుతున్న వలయాలలో, పూతల తదనంతరం అభివృద్ధి చెందుతాయి. రింగులు కొన్నిసార్లు జారిపడి, భారీ రక్తస్రావం అవుతాయి.
అందువల్ల, అన్నవాహిక యొక్క విరిగిన సిరల యొక్క బంధాన్ని ప్రత్యేక వైద్య సంస్థలలో మాత్రమే సిఫార్సు చేస్తున్నాము.
అన్నవాహిక యొక్క అనారోగ్య సిరల నోడ్ల నుండి రక్తస్రావాన్ని ఆపడానికి రింగులను ఉపయోగించి అనారోగ్య సిర నోడ్ల యొక్క బంధం అత్యవసర శస్త్రచికిత్సలో ఉపయోగించబడుతుంది. ఏదేమైనా, కొనసాగుతున్న రక్తస్రావం యొక్క పరిస్థితులలో ఆపరేషన్ చేయడం చాలా కష్టం, మరియు గరిష్ట రాడికలిజం సాధించబడదు.
అందువల్ల, కాలేయం యొక్క సిరోసిస్ మరియు దీర్ఘకాలిక వైరల్ హెపటైటిస్ ఉన్న రోగులందరూ సమయానుసారంగా గ్యాస్ట్రోస్కోపీకి గురికావాలని మేము సిఫార్సు చేస్తున్నాము, అవసరమైతే, బంధనము చేసి రక్తస్రావం జరగకుండా.
అబ్స్ట్రక్టివ్ కామెర్లు కోసం ఎండోస్కోపిక్ రెట్రోగ్రేడ్ ప్యాంక్రియాటోకోలాంగియోగ్రఫీ మరియు పాపిల్లోస్ఫింక్టెరోటోమీ


బ్రెగెల్ A. I. (ఎండోస్కోపిక్ విభాగం అధిపతి, కల్పిత శస్త్రచికిత్స విభాగం ప్రొఫెసర్),
ఆండ్రీవ్ వి.వి. (ఎండోస్కోపిస్ట్), యెవ్టుషెంకో వి.వి. (ఎండోస్కోపిస్ట్), బోర్ఖోనోవా ఓ. ఆర్. (రేడియాలజిస్ట్) ఇర్కుట్స్క్ యొక్క మాజ్ క్లినికల్ హాస్పిటల్ నంబర్ 1,
ఇర్కుట్స్క్ స్టేట్ మెడికల్ విశ్వవిద్యాలయం
కామెర్లు యొక్క కారణాన్ని నిర్ధారించడానికి ఎండోస్కోపిక్ రెట్రోగ్రేడ్ ప్యాంక్రియాటోకోలాంగియోగ్రఫీ (ERCP) అత్యంత నమ్మదగిన పద్ధతి, మరియు డుయోడెనమ్ (డుయోడెనమ్) లోకి పిత్త మార్గాన్ని ఉల్లంఘించినందుకు పాపిల్లోస్ఫింక్టెరోటోమీ (EPST) ఉత్తమమైన కనిష్ట ఇన్వాసివ్ సాయం. ఆసుపత్రిలో రోగులు బస చేసిన మొదటి 1-3 రోజులలో అత్యవసర సూచనల ప్రకారం ఈ అధ్యయనం సాధారణంగా జరుగుతుంది.
312 మంది రోగులలో 5 సంవత్సరాలు ERCP మరియు EPST ఫలితాలను విశ్లేషించారు.
240 మంది రోగులలో, కేస్ హిస్టరీల యొక్క విశ్లేషణ జరిగింది, మరియు 72 లో - ఎండోస్కోపిక్ అధ్యయనాల ప్రోటోకాల్స్ మాత్రమే. వ్యాధి యొక్క క్లినికల్ డయాగ్నసిస్ మరియు అవసరమైతే, EPST అమలుకు కష్టమైన సందర్భాల్లో అధ్యయనాలు జరిగాయి. 265 మంది రోగులలో సూచనలు ఉంటే, ఇ.పి.ఎస్.టి. 86 మంది పురుషులు (27.56%), 226 మంది మహిళలు (72.44%) ఉన్నారు.
రోగులు ఈ క్రింది విధంగా పంపిణీ చేయబడ్డారు: 14 (4.49%) రోగులు 30 సంవత్సరాల కంటే తక్కువ వయస్సు గలవారు, 6 (1.92%) మంది 31-40 సంవత్సరాల వయస్సు గలవారు, 24 (7.69%) రోగులు 41-50 సంవత్సరాలు, 58 (18.59%) రోగులు - 51-60 సంవత్సరాలు, 76 (24.36%) రోగులు - 61-70 సంవత్సరాలు, 89 (28.53%) రోగులు - 71-80 సంవత్సరాలు మరియు 45 (14.42%) రోగులు 80 ఏళ్లు పైబడిన వారు.
గత 3 సంవత్సరాల్లో, వృద్ధ మరియు వృద్ధుల రోగుల నిష్పత్తి 62.67% నుండి 68.13% కి పెరిగింది.
అధిక సంఖ్యలో రోగులలో, రక్తపోటు (75), కొరోనరీ హార్ట్ డిసీజ్ (73), క్రానిక్ హార్ట్ ఫెయిల్యూర్ (4), మయోకార్డియల్ ఇన్ఫార్క్షన్ (4), డ్యూడెనల్ అల్సర్ (4), డయాబెటిస్ మెల్లిటస్ (3) యొక్క వివిధ తీవ్రత కలిగిన వ్యాధుల ఉనికి కారణంగా ఈ పరిస్థితి యొక్క తీవ్రత పెరిగింది. ) మరియు ఇతరులు.
పిత్త వాహిక యొక్క అల్ట్రాసౌండ్ పరీక్ష (అల్ట్రాసౌండ్) 16.67% మంది రోగులలో పిత్త వాహిక రాళ్లను వెల్లడించింది, 60.83% మంది రోగులలో కోలెడోకోలిథియాసిస్ నిర్ధారించబడలేదు మరియు 22.20% మంది రోగులలో అల్ట్రాసౌండ్ పరీక్ష ఆధారంగా కొలెడోచస్లో కాలిక్యులి యొక్క ఉనికి లేదా లేకపోవడం విశ్వసనీయంగా స్థాపించబడలేదు. అల్ట్రాసౌండ్ ఉన్న చాలా మంది రోగులలో, సాధారణ పిత్త వాహిక వివిధ స్థాయిలకు విస్తరించబడింది.
13 (5.42%) రోగులలో కంప్యూటెడ్ టోమోగ్రఫీ (సిటి) స్కాన్ జరిగింది.
వాటిలో 5 లో, CT లో విధ్వంసక ప్యాంక్రియాటైటిస్, 3 - కోలెడోకోలిథియాసిస్, మరియు 2 రోగులలో హెపటోపాంక్రియాటోడ్యూడెనల్ ప్రాంతంలో ఇతర మార్పులు ఉన్నట్లు నిర్ధారించబడింది.
- పెద్ద డ్యూడెనల్ చనుమొన (BDS) యొక్క వ్యాసం సాధారణంగా 5 మిమీ మించదు. మేము BDS యొక్క నోటి ఆకారంలో అనేక రకాలను వేరు చేస్తాము. చాలా మంది రోగులలో (266) లేదా 85.26% లో ఇది గుండ్రంగా ఉంది, 33 (10.58%) రోగులలో నోరు చీలినట్లుగా ఉంది, 5 (1.60%) రోగులలో ఇది దుర్మార్గంగా ఉంది మరియు 3 (0.96%) - పాయింట్ రూపం, మరియు 4 (1.28%) వేరే ఆకారాన్ని కలిగి ఉన్నాయి.
- 39 (12.50%) రోగులలో BDS రంధ్రం యొక్క వైవిధ్య స్థానికీకరణ కనుగొనబడింది. వాటిలో 15 (4.81%) లో, చనుమొన ఓపెనింగ్ డుయోడెనమ్ యొక్క పారాపపిల్లరీ డైవర్టికులంలో మరియు డైవర్టికులం అంచున 24 (7.69%) రోగులలో ఉంది.
- 19 (5.56%) రోగులలో, అధ్యయనం విర్సుంగోగ్రఫీకి పరిమితం చేయబడింది. వాటిలో 2 లో, BDS డైవర్టికులం లో, 4 లో - డైవర్టికులం సమీపంలో ఉంది, మరియు 13 మంది రోగులలో విర్సుంగోగ్రఫీ మాత్రమే చేయటానికి ఇతర కారణాలు ఉన్నాయి.
- మరో 30 మంది రోగులలో, BDS యొక్క విలక్షణమైన స్థానంతో, నాళాలు క్యాన్యులేట్ చేయబడవు.
- కాథెటర్ను BDS రంధ్రంలోకి చేర్చిన తరువాత, 50% గా ration త (వెరోగ్రాఫిన్, యురోగ్రాఫిన్, మొదలైనవి) యొక్క నీటిలో కరిగే కాంట్రాస్ట్ యొక్క 1-2 మి.లీ పరీక్ష ఇంజెక్షన్ జరిగింది. కాథెటర్ ముగింపు వాహిక వ్యవస్థలో ఉన్నప్పుడు, మానిటర్లోని విరుద్ధమైన కోలెడోచస్ యొక్క చిత్రం ద్వారా ధృవీకరించబడింది, ఇది కాలేయం దిశలో అభివృద్ధి చెందింది.
పిత్త వాహికలలోకి కాథెటర్ చొప్పించే లోతు చాలా వేరియబుల్ మరియు 1 నుండి 12 సెం.మీ వరకు ఉంటుంది, ఇది రోగలక్షణ ప్రక్రియ యొక్క స్వభావం, వాహిక వ్యవస్థ యొక్క శరీర నిర్మాణ సంబంధాలు, డుయోడెనమ్, BDS మరియు ఇతర కారకాలను బట్టి ఉంటుంది.
పిత్త వాహికలు మరియు పిత్తాశయం 50- నీటిలో కరిగే విరుద్ధంగా 20-30 మి.లీ పరిపాలనతో విరుద్ధంగా ఉన్నాయి, మానిటర్లోని పైత్య నాళాల వెంట దాని పంపిణీ యొక్క దృశ్య నియంత్రణతో. కాంట్రాస్ట్ ఏజెంట్తో వాహిక వ్యవస్థ మరియు పిత్తాశయాన్ని నింపిన తరువాత, 1 నుండి 3 ఎక్స్-కిరణాలు తీసుకున్నారు.
రేడియోగ్రఫీ తరువాత, నాళాలు 0.5% నోవోకైన్ ద్రావణంతో కడుగుతారు. కోలాంగైటిస్ సంకేతాల సూచనల ప్రకారం, కోలెడోచ్ ల్యూమన్ యాంటీబయాటిక్ ద్రావణంతో ఇంజెక్ట్ చేయబడింది.
ఎండోస్కోపిక్ రెట్రోగ్రేడ్ ప్యాంక్రియాటోకోలాంగియోగ్రఫీ తర్వాత రోగ నిర్ధారణ వ్యాధి యొక్క ఎండోస్కోపిక్ సంకేతాలు, BDS యొక్క కాలువ యొక్క ఫలితాలు మరియు పిత్త వాహికల వెంట కాథెటర్ యొక్క పురోగతి, మానిటర్ స్క్రీన్పై నాళాల వెంట మరియు ఎక్స్రే డేటా ప్రకారం విరుద్ధంగా వ్యాప్తి యొక్క స్వభావం ఆధారంగా స్థాపించబడింది.
ERPC ప్రకారం, 32 (10.92%) రోగులలో సాధారణ పిత్త వాహిక యొక్క వ్యాసం 6 మిమీ కంటే తక్కువ, 73 (24.91%) రోగులలో ఇది 7 నుండి 10 మిమీ వరకు, 100 (34.13%) రోగులలో ఇది 11-15 మిమీ, 68 (23.21%) రోగులకు 16–20 మి.మీ, 20 (6.83%) రోగులకు 20 మి.మీ కంటే ఎక్కువ.
ERCP ఫలితాల ప్రకారం, కామెర్లు కింది కారణాలు నిర్ధారించబడ్డాయి.
చాలా తరచుగా - 193 లో (61.86%) రోగులు సాధారణ పిత్త వాహికలో, 46 (14.74%) రోగులలో - మైక్రోకోలెకోలిథియాసిస్, 5 (1.60%) రోగులలో - పిత్త వాహిక కణితులు, 3 (0.96%) - BDS అడెనోమా, 2 (0.64%) రోగులలో ఇంట్రాహెపాటిక్ బ్లాక్ నిర్ధారణ అయింది మరియు 1 (0.32%) రోగిలో ప్యాంక్రియాటిక్ ట్యూమర్ నిర్ధారణ అయింది. ERPC ఉన్న 50 (16.03%) రోగులలో, కామెర్లు రావడానికి కారణం కనుగొనబడలేదు లేదా కామెర్లు యొక్క యాంత్రిక స్వభావం మినహాయించబడింది.
265 (77.49%) రోగులలో ఎండోస్కోపిక్ పాపిల్లోస్ఫింక్టెరోటోమీ (ఇపిఎస్టి) ను కాన్యులేషన్ మరియు నాన్-క్యాన్యులేషన్ ద్వారా ప్రదర్శించారు. పాపిల్లోటోమి కోత యొక్క పొడవు 126 (47.55%) రోగులలో 10 మిమీ వరకు, 114 (43.02%) రోగులలో 11–15 మిమీ, మరియు 25 (9.43%) రోగులలో 16–20 మిమీ (Fig. 1) ).
EPST తరువాత, ఎండోస్కోపిక్ పరీక్ష సమయంలో, 133 మంది రోగులలో (Fig. 2) పిత్త వాహికల నుండి కాలిక్యులిని తొలగించారు, మరియు 110 మంది రోగులలో, నాళాలలో రాళ్ళు కనుగొనబడలేదు.
69 మంది రోగులలో, సాధారణ పిత్త వాహిక నుండి రాళ్ళు తొలగించబడలేదు.
ఎండోస్కోపీ సమయంలో సాధారణ పిత్త వాహిక నుండి రాళ్లను తొలగించడానికి అనుమతించని కారణాలు కాలిక్యులి యొక్క పెద్ద పరిమాణం (54), పిత్త వాహికలలో రాళ్ల యొక్క బలమైన స్థిరీకరణ (13) మరియు ఇతర కారణాలు (2).
36 (15.00%) రోగులలో ERCP తరువాత సమస్యలు గమనించబడ్డాయి.
పాపిల్లోటోమి కోత నుండి రక్తస్రావం 23 (9.58%) రోగులలో సంభవించింది, 22 మంది రోగులలో ఇది డుయోడెనోస్కోపీ సమయంలో ఆగిపోయింది, 2 లో ఇది అధ్యయనం ముగిసిన తర్వాత పునరావృతమైంది. ఒక రోగిలో రక్తస్రావం పున pse స్థితితో, ఎండోస్కోపిక్ హెమోస్టాసిస్ విజయవంతంగా జరిగింది, మరియు 1 రోగికి ఆపరేషన్ చేశారు.
5 (2.08%) రోగులలో తీవ్రమైన ప్యాంక్రియాటైటిస్, 6 (2.50%) రోగులలో సాధారణ పిత్త వాహిక యొక్క చిల్లులు, 1 (0.42%) లో డ్యూడెనమ్ యొక్క చిల్లులు మరియు రోగి యొక్క 1 (0.42%) లో పాపిల్లిటిస్ సంభవించాయి.
తరువాత, 104 (43.33%) రోగులకు ఆపరేషన్ చేశారు. అతను కోలిసిస్టెక్టమీని ప్రదర్శించాడు, ఇది చాస్టోబొల్నీ రోగులలో కోలెడోకోటోమీ, సాధారణ పిత్త వాహిక నుండి కాలిక్యులిని తొలగించడం, కోలెడోచోడూడెనోస్టోమీ విధించడం మరియు పిత్త వాహికల పారుదల కోసం వివిధ ఎంపికలతో కలిపి ఉంది. 9 మంది రోగులలో, మైక్రోకోలెసిస్టోస్టోమీ విధించబడింది మరియు తీవ్రమైన ప్యాంక్రియాటైటిస్ కోసం 2 రోగులకు ఆపరేషన్ చేశారు.
అందువల్ల, ఎండోస్కోపిక్ రెట్రోగ్రేడ్ ప్యాంక్రియాటోకోలాంగియోగ్రఫీ మరియు పాపిల్లోస్ఫింక్టెరోటోమీతో మా అనుభవం వారి అధిక సమాచార కంటెంట్ మరియు చికిత్సా సామర్థ్యాన్ని నిర్ధారిస్తుంది. కోలెడోకోలిథియాసిస్ కోసం ERPC లు మరియు అల్ట్రాసౌండ్ చాలా సందర్భాల్లో కామెర్లు, పరిమాణాలు, రాళ్ల సంఖ్య మరియు కోలెడోచస్ యొక్క వ్యాసం యొక్క కారణాన్ని స్థాపించడానికి అనుమతిస్తాయి.
కోలెడోకోలిథియాసిస్తో ERCP యొక్క సమాచార కంటెంట్ అల్ట్రాసౌండ్ కంటే ఎక్కువగా ఉంటుంది.
కోలెడోచస్లో కాలిక్యులి సమక్షంలో, పిత్త వాహికల నుండి రాళ్లను తీయడంతో ERPC EPST ని ముగించాలి.
అదే సమయంలో, ERCP మరియు HEPT సమయంలో తీవ్రమైన సమస్యల యొక్క అవకాశాన్ని గమనించడం అవసరం. ఈ అధ్యయనాల పనితీరు ఆధునిక ఎండోస్కోపిక్ పరికరాలు, తగినంత అనస్థీషియా, అధిక అర్హత కలిగిన ఎండోస్కోపిస్టులు మరియు సర్జన్లతో సాధ్యమవుతుంది.
తీర్మానం. ఎండోస్కోపిక్ నిర్ధారణ మరియు తీవ్రమైన రక్తస్రావం గ్యాస్ట్రోడ్యూడెనల్ అల్సర్స్ చికిత్సలో మా అనుభవం వారి అధిక సామర్థ్యాన్ని నిర్ధారిస్తుంది. సాంప్రదాయ సాంప్రదాయిక చికిత్సతో కలిపి చికిత్సా ఎండోస్కోపీ 98.3% మంది రోగులలో హెమోస్టాసిస్ సాధించడం మరియు 95.5% మంది రోగులలో శస్త్రచికిత్స జోక్యాన్ని నివారించడం సాధ్యపడింది.