నవజాత శిశువులలో డయాబెటిస్ సంకేతాలు - మీరు తెలుసుకోవాలి
కొన్నిసార్లు నవజాత శిశువులకు డయాబెటిస్ నిర్ధారణ ఇవ్వబడుతుంది. ఈ అరుదైన పాథాలజీ రోగనిరోధక వ్యవస్థ యొక్క పనిచేయకపోవడం వల్ల కాదు, ప్యాంక్రియాటిక్ బీటా కణాల పనితీరుకు కారణమైన జన్యువులోని లోపం వల్ల వస్తుంది. ఈ వ్యాధి చాలా అరుదు, 200-500 వేల నవజాత శిశువులకు ఒక కేసు. ఈ రకమైన మధుమేహాన్ని "నియోనాటల్" అని పిలుస్తారు మరియు ఇది జీవితంలో మొదటి 6 నెలల్లో పిల్లలలో కనుగొనబడుతుంది.
నియోనాటల్ డయాబెటిస్ లక్షణాలు
అనేక కారణాల వల్ల శిశువులో మధుమేహాన్ని అనుమానించండి:
- పిల్లవాడు నిదానంగా పీలుస్తుంది మరియు ఆచరణాత్మకంగా బరువు పెరగదు.
- పిల్లవాడు చాలా తరచుగా మరియు ఎక్కువగా మూత్ర విసర్జన చేస్తాడు.
- శరీరం యొక్క యాసిడ్-బేస్ బ్యాలెన్స్ ఆమ్ల వైపు, లేదా అసిడోసిస్ వైపుకు మారడం, ఇది శ్వాసకోశ వైఫల్యం, హృదయనాళ వ్యవస్థ మరియు నోటి నుండి పుల్లని ఆపిల్ల యొక్క వాసనలో కనిపిస్తుంది.
- పిల్లల శరీరం యొక్క నిర్జలీకరణం, ఇది వదులుగా ఉండే చర్మం, పొడి శ్లేష్మ పొర, బలహీనత, వేగవంతమైన శ్వాస మరియు దడతో అనుమానించవచ్చు.
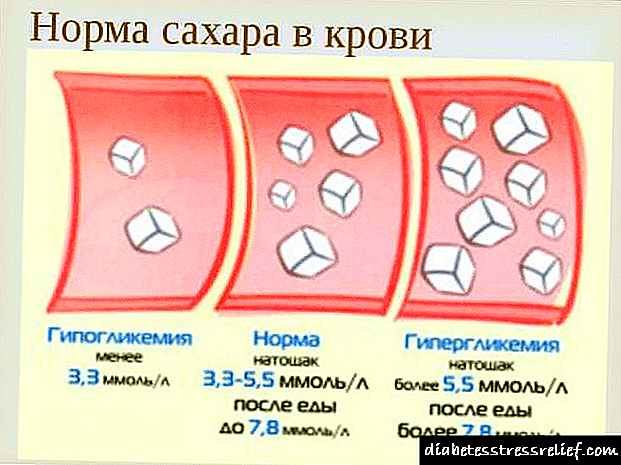
- రక్త పరీక్షలలో - తినే ముందు గ్లూకోజ్ 9 mmol / l వరకు పెరుగుదల, మరియు 11 mmol / l - తరువాత, కీటోన్ శరీరాల ఉనికి.
- మూత్ర పరీక్షలలో - చక్కెర ఉనికి, మరియు, చాలా అరుదుగా, కీటోన్ శరీరాలు.
వ్యాధికి కారణాలు
నియోనాటల్ డయాబెటిస్ జన్యు ఉత్పరివర్తనలు మరియు కొన్ని వైరస్ల వల్ల పిల్లల ప్యాంక్రియాస్ యొక్క గర్భాశయ లోపాల వల్ల సంభవిస్తుంది: రుబెల్లా, మీజిల్స్, గవదబిళ్ళ, చికెన్ పాక్స్, సైటోమెగలోవైరస్, కాక్స్సాకీ వైరస్.
ప్యాంక్రియాటిక్ బీటా కణాలు గర్భధారణ సమయంలో తీసుకున్న వ్యాక్సర్, స్ట్రెప్టోజోసిన్, అలోక్సాన్పెంటామిడిన్, డయాజాక్సైడ్, β- అడ్రినెర్జిక్ అగోనిస్ట్స్, థియాజైడ్లు, డైలాంటిన్ మరియు ఇంటర్ఫెరాన్-ఆల్ఫా వంటి on షధాలపై కూడా ప్రతికూల ప్రభావాలను చూపుతాయి.
కారణనిర్ణయం
నియోనాటల్ డయాబెటిస్ ఇంతకుముందు నిర్ధారణ కాలేదు, ఇది ఏ రకమైన డయాబెటిస్ను టైప్ 1 కి కారణమని పేర్కొంది. ఇప్పుడు ఇది క్లినికల్ పిక్చర్ ఆధారంగా మాత్రమే కాకుండా, జన్యు పరిశోధన ఆధారంగా కూడా విశ్వసనీయంగా స్థాపించబడింది. చాలా తరచుగా, ఈ రకమైన డయాబెటిస్ లోతుగా అకాల శిశువులలో కనబడుతుంది, దీని పుట్టుక గర్భాశయ 30 వారాల కంటే ముందే ఉంది.
నియోనాటల్ డయాబెటిస్ ఉన్న పిల్లల భవిష్యత్తు కోసం రోగ నిర్ధారణ
ఈ వ్యాధి సాధారణంగా రెండు గ్రూపులుగా విభజించబడింది:
1) తాత్కాలిక (తాత్కాలిక) - దాదాపు సగం కేసులలో సంభవిస్తుంది, పూర్తిగా 12 నెలలు దాటిపోతుంది. లక్షణాలు క్రమంగా లేదా ఆకస్మికంగా అదృశ్యమవుతాయి. ఏదేమైనా, కౌమారదశలో మరియు యవ్వనంలో ఈ వ్యాధి తిరిగి వచ్చే ప్రమాదం ఉంది.
2) శాశ్వత (శాశ్వత), జీవితాంతం drug షధ చికిత్స అవసరం.
ఈ రోజు, ఆధునిక medicine షధం రోగనిర్ధారణ చేసేటప్పుడు ఉపశమనం యొక్క కాలం ఉంటుందా మరియు ప్రతి ప్రత్యేక సందర్భంలో ఎంతకాలం ఉంటుందో to హించలేము.
| నవజాత మధుమేహం యొక్క ప్రభావాలు.సాధారణంగా, నియోనాటల్ డయాబెటిస్ యొక్క ప్రారంభ రోగ నిర్ధారణ మరియు సరైన చికిత్సతో, రోగ నిరూపణ సానుకూలంగా ఉంటుంది. అయినప్పటికీ, కొన్ని సందర్భాల్లో (సుమారు 20%) పిల్లల అభివృద్ధిలో జాప్యం ఉంది, కండరాల బలహీనత లేదా నేర్చుకోవడంలో ఇబ్బంది, అలాగే మూర్ఛ ద్వారా వ్యక్తమవుతుంది. |
నవజాత శిశువులలో నియోనాటల్ డయాబెటిస్ చికిత్స
అన్ని సందర్భాల్లో సగం, నియోనాటల్ డయాబెటిస్ ఉన్న పిల్లలకు ఇన్సులిన్ థెరపీ అవసరం లేదు. చాలా తరచుగా, వారు రక్తంలో చక్కెర స్థాయిలను సాధారణీకరించే మందులను సూచిస్తారు. సాధారణంగా ఇది glibenclamide లేదా యూరియా సల్ఫేట్.
ప్రతి వ్యక్తి విషయంలో మీరు ఈ నిధుల ప్రభావాన్ని జాగ్రత్తగా పరిశీలించాలి. సరైన drug షధ మరియు మోతాదుతో, అభివృద్ధి ఆలస్యం మరియు నాడీ సంబంధిత రుగ్మతలు వంటి మధుమేహం యొక్క సమస్యలను నివారించవచ్చు.
నియోనాటల్ డయాబెటిస్ యొక్క తాత్కాలిక రకంతో, రోగులకు సాధారణంగా ఇన్సులిన్ అవసరం లేదు, లేదా drug షధాన్ని పూర్తిగా నిలిపివేసే వరకు స్థిరమైన మోతాదు తగ్గింపుతో ఇంజెక్షన్లు నిర్వహిస్తారు. సాధారణంగా 3 నెలల వయస్సులో, పిల్లలకి బయటి నుండి తీసుకున్న ఇన్సులిన్ అవసరం ఉండదు.
శాశ్వత రకం మధుమేహం ఉన్న పిల్లలు ఎల్లప్పుడూ ఇన్సులిన్ మీద ఆధారపడి ఉంటారు. వారికి వ్యాధి యొక్క "లల్" కాలాలు లేవు. సూచించిన ఇన్సులిన్ యొక్క రోజువారీ మోతాదు సాధారణంగా చిన్నది మరియు నవజాత శిశువు యొక్క శరీర బరువు 1 కిలోకు 3-4 యూనిట్లు.
నియోనాటల్ డయాబెటిస్ చికిత్సలో, నీరు-ఎలక్ట్రోలైట్ మరియు యాసిడ్ సమతుల్యతను సాధారణీకరించడానికి నిర్వహణ చికిత్స జరుగుతుంది. ప్యాంక్రియాటిక్ ఎంజైమ్లను అడ్జక్టివ్ థెరపీగా కూడా సూచిస్తారు. నియోనాటల్ డయాబెటిస్తో బాధపడుతున్న పిల్లలకు గ్లూకోజ్, పొటాషియం, కాల్షియం, సోడియం యొక్క నిరంతర పర్యవేక్షణ అవసరం.
సాధారణ సమాచారం
నియోనాటల్ డయాబెటిస్ మెల్లిటస్ (ఎన్ఎస్డి) అనేది నియోనాటాలజీ మరియు పీడియాట్రిక్స్లోని భిన్నమైన పాథాలజీల సమితి, ఇవి హైపర్గ్లైసీమియా మరియు ఎండోక్రైన్ ప్యాంక్రియాస్ యొక్క β- సెల్ పనిచేయకపోవడం వల్ల అస్థిరమైన లేదా శాశ్వత ఇన్సులిన్ లోపం కలిగి ఉంటాయి. కిస్టెల్ మొట్టమొదట 1852 లో నవజాత శిశువులో డయాబెటిస్ గురించి వివరించాడు. ఈ పరిస్థితి యొక్క ప్రాబల్యం 1: 300-400 వేల నవజాత శిశువులు. 55-60% కేసులలో, అస్థిర రూపం అభివృద్ధి చెందుతుంది. శాశ్వత NSD తక్కువ సాధారణం, మరియు, ఒక నియమం ప్రకారం, సిండ్రోమోలాజికల్ పాథాలజీలలో భాగం. సగటున, బాలురు మరియు బాలికలు ఒకే పౌన frequency పున్యంతో అనారోగ్యంతో ఉన్నారు, అయితే కొన్ని సిండ్రోమ్లు (ఉదాహరణకు, ఐపిఎక్స్ సిండ్రోమ్) మగవారికి ఎక్కువగా కనిపిస్తాయి. నియోనాటల్ డయాబెటిస్ యొక్క కొన్ని రూపాల వారసత్వ రకం కూడా నిర్దిష్ట జన్యుపరమైన అసాధారణతపై ఆధారపడి ఉంటుంది మరియు ఇది ఆటోసోమల్ డామినెంట్ (జికె లోపం) లేదా ఆటోసోమల్ రిసెసివ్ (కెసిఎన్జె 11) కావచ్చు.

నియోనాటల్ డయాబెటిస్ కారణాలు
నియోనాటల్ డయాబెటిస్ యొక్క ఎటియాలజీ దాని క్లినికల్ రూపంపై ఆధారపడి ఉంటుంది. లాంగర్హాన్స్ యొక్క ప్యాంక్రియాటిక్ ద్వీపాల యొక్క β- కణాల సరిపోని అభివృద్ధి వలన తాత్కాలిక NSD ఫలితాలు. క్రియాత్మకంగా అపరిపక్వ కణాలు పెరిగిన గ్లైసెమియాకు తగిన ప్రతిస్పందనను ఇవ్వలేకపోతున్నాయి. ఈ సందర్భంలో, బేస్లైన్ ప్లాస్మా ఇన్సులిన్ స్థాయి సాధారణం కావచ్చు. చాలా సందర్భాలలో, పాథాలజీ అప్పుడప్పుడు అభివృద్ధి చెందుతుంది. క్రోమోజోమ్ VI యొక్క పొడవైన చేయి యొక్క అసాధారణతలతో సంబంధం ఉన్న వంశపారంపర్య ధోరణి కూడా నిరూపించబడింది. ABCC8 మరియు KCNJ11 జన్యువుల ఉత్పరివర్తనలు అస్థిరమైన నియోనాటల్ డయాబెటిస్ మెల్లిటస్కు కారణం కావచ్చు, అయితే, కొన్ని సందర్భాల్లో అదే జన్యువులలోని లోపాలు శాశ్వత రూపం యొక్క అభివృద్ధిని రేకెత్తిస్తాయి.
నిరంతర నియోనాటల్ డయాబెటిస్ మెల్లిటస్ β- కణాలు, మొత్తం గ్రంథి లేదా ఇన్సులిన్ యొక్క నిర్మాణంలో అసాధారణతల వల్ల సంభవిస్తుంది, దీని కారణంగా దాని సంపూర్ణ లోపం అభివృద్ధి చెందుతుంది. నియమం ప్రకారం, ఇవి వివిధ జన్యువుల వంశపారంపర్య లోపాలు. చాలా సాధారణ వైవిధ్యాలు ABCC8 మరియు KCNJ11 జన్యు ఉత్పరివర్తనాల యొక్క భిన్నమైన క్రియాశీలత. తరచుగా NSD అభివృద్ధికి కారణమయ్యే కింది క్రమరాహిత్యాలు ఉన్నాయి: IPF-1 - ప్యాంక్రియాస్ యొక్క హైపో- లేదా అప్లాసియా, GK - రక్తంలో గ్లూకోజ్కు ప్రతిస్పందన లేకపోవడం, EIF2FK3 (వాల్కాట్-రాలిసన్ సిండ్రోమ్) - బలహీనమైన ఇన్సులిన్ సంశ్లేషణ, FOXR3 (IPEX- సిండ్రోమ్) - గ్రంథి కణజాలానికి స్వయం ప్రతిరక్షక నష్టం. శాశ్వత రూపం మైటోకాన్డ్రియల్ పాథాలజీల యొక్క అభివ్యక్తి. కొన్ని సందర్భాల్లో, గర్భం యొక్క మొదటి త్రైమాసికంలో తల్లి అనుభవించిన ఎంటర్వైరస్ సంక్రమణ, నియోనాటల్ డయాబెటిస్ అభివృద్ధిని రేకెత్తిస్తుంది.
నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క వర్గీకరణ మరియు లక్షణాలు
నియోనాటల్ డయాబెటిస్ రెండు ప్రధాన క్లినికల్ రూపాలను కలిగి ఉంది:
- తాత్కాలిక లేదా తాత్కాలిక NSD. మరింత సాధారణ ఎంపిక. చికిత్సతో సంబంధం లేకుండా, 3 నెలల వయస్సు ముందు లక్షణాలు క్రమంగా అదృశ్యమవుతాయి. 6 నెలల నుండి 1 సంవత్సరం మధ్య పూర్తి ఉపశమనం జరుగుతుంది. యుక్తవయస్సులో రిలాప్స్ సాధ్యమే.
- నిరంతర లేదా శాశ్వత NSD. సిండ్రోమిక్ వైకల్యాల నిర్మాణంలో తరచుగా చేర్చబడుతుంది. జీవితకాల ఇన్సులిన్ చికిత్స అవసరం.
ఇతర సిండ్రోమిక్ రుగ్మతలు లేనప్పుడు తాత్కాలిక మరియు శాశ్వత నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క క్లినికల్ వ్యక్తీకరణలు దాదాపు ఒకేలా ఉంటాయి. తాత్కాలిక టార్డియాతో, గర్భాశయ పెరుగుదల రిటార్డేషన్ తరచుగా గమనించవచ్చు - పిల్లలు వారి గర్భధారణ వయస్సులో కట్టుబాటు కంటే (3 శాతం కంటే తక్కువ) శరీర బరువుతో పుడతారు. అస్థిరమైన రూపం ఉన్న పిల్లల సాధారణ పరిస్థితి కొద్దిగా చెదిరిపోతుంది - రోగి క్రియారహితంగా ఉంటాడు, బద్ధకంగా ఉంటాడు, ఆకలి తగ్గుతుంది లేదా నిర్వహించబడుతుంది. కోమా అనాలోచితమైనది. మంచి పోషణ నేపథ్యానికి వ్యతిరేకంగా కూడా, పిల్లవాడు నెమ్మదిగా శరీర బరువును పెంచుతాడు. నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క ఒక నిర్దిష్ట సంకేతం పాలియురియా మరియు డీహైడ్రేషన్ అని ఉచ్ఛరిస్తారు, ఇది తరచుగా నోటి నుండి అసిటోన్ యొక్క తీవ్రమైన వాసన.
నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క శాశ్వత రూపం కోసం, పై లక్షణాలన్నీ లక్షణం, కానీ ఎక్కువ తీవ్రత కలిగి ఉంటాయి. అయినప్పటికీ, గర్భాశయ పెరుగుదల రిటార్డేషన్ అంత ఉచ్ఛరించబడదు. ఇతర లక్షణాలు NSD సిండ్రోమ్ యొక్క నిర్మాణంలో భాగమా అనే దానిపై ఆధారపడి ఉంటుంది. IPEX- సిండ్రోమ్ అభివృద్ధితో, హైపర్గ్లైసీమియా ఇతర ఎండోక్రైన్ మరియు రోగనిరోధక రుగ్మతలు మరియు ఉదరకుహర ప్రతికూల ఎంట్రోపతితో కలిపి ఉంటుంది. వైద్యపరంగా, ఇది తామర, దీర్ఘకాలిక విరేచనాలు, ఆటో ఇమ్యూన్ థైరాయిడిటిస్, హిమోలిటిక్ రక్తహీనత ద్వారా వ్యక్తమవుతుంది. వాల్కాట్-రాలిసన్ సిండ్రోమ్, నియోనాటల్ డయాబెటిస్ మెల్లిటస్తో పాటు, మూత్రపిండ వైఫల్యం, బలహీనమైన తెలివితేటలు, హెపాటోమెగలీ మరియు స్పాండిలోపీఫిసిక్ డైస్ప్లాసియా ఉన్నాయి.
నియోనాటల్ డయాబెటిస్ చికిత్స
నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క శాశ్వత మరియు అస్థిర రూపాలకు చికిత్సా వ్యూహాలు గణనీయంగా భిన్నంగా ఉంటాయి. నిరంతర NSD ఉన్న పిల్లలకు, ఇన్సులిన్ పున ment స్థాపన చికిత్స సూచించబడుతుంది, ఇది అధిక కేలరీల పోషణతో భర్తీ చేయబడుతుంది. చికిత్సా నియమావళి ఇన్సులిన్ సున్నితత్వం మరియు రక్తంలో గ్లూకోజ్ ఆధారంగా ప్రతి బిడ్డకు వ్యక్తిగతంగా ఎంపిక చేయబడుతుంది. నియమం ప్రకారం, చిన్న మరియు పొడవైన చర్య యొక్క ఇన్సులిన్లను ఉపయోగిస్తారు. నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క ప్రస్తుత సిండ్రోమిక్ పాథాలజీని బట్టి, తగిన దిద్దుబాటు జరుగుతుంది. ఉదాహరణకు, FOXR3 జన్యు పరివర్తనతో, సైటోస్టాటిక్స్ సూచించబడతాయి, ఎముక మజ్జ మార్పిడి చేయబడతాయి మరియు KCNJ11 లోపంతో, ఇన్సులిన్లకు బదులుగా సల్ఫానిలురియాస్ ఉపయోగించబడతాయి. పున ins స్థాపన ఇన్సులిన్ చికిత్స జీవితాంతం సూచించబడుతుంది.
నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క అస్థిరమైన రూపం ఉన్న రోగులలో, ఇన్సులిన్ థెరపీని అధిక స్థాయి గ్లైసెమియా, ఎక్సికోసిస్, సాధారణ పరిస్థితికి తీవ్ర భంగం, శరీర బరువు లోపం మరియు నెమ్మదిగా నియామకాలతో మాత్రమే ఉపయోగిస్తారు. మొదటి 6-12 నెలల్లో, చక్కెరను తగ్గించే drugs షధాల అవసరం తగ్గుతుంది, తరువాత అదృశ్యమవుతుంది - పూర్తి ఉపశమనం జరుగుతుంది. రక్తంలో గ్లూకోజ్ స్థాయిలను పర్యవేక్షించడం మరియు ఎన్ఎస్డి యొక్క డైనమిక్లను బట్టి మోతాదు సర్దుబాటు ప్రతి 7 రోజులు లేదా నెలకు 1 సార్లు ఎండోక్రినాలజిస్ట్ మరియు శిశువైద్యుడు లేదా కుటుంబ వైద్యుడు చేయవచ్చు.
నియోనాటల్ డయాబెటిస్ యొక్క అంచనా మరియు నివారణ
నియోనాటల్ డయాబెటిస్ యొక్క అస్థిరమైన రూపం యొక్క రోగ నిరూపణ అనుకూలంగా ఉంటుంది. నియమం ప్రకారం, 6 నెలల వయస్సు నుండి 1 సంవత్సరం వరకు, పూర్తి క్లినికల్ ఉపశమనం జరుగుతుంది. కొంతమంది పిల్లలు తరువాత బలహీనమైన గ్లూకోస్ టాలరెన్స్ అనుభవించవచ్చు. 20-30 సంవత్సరాల మధ్య ఆటో ఇమ్యూన్ డయాబెటిస్ వచ్చే ప్రమాదం కూడా ఉంది. నియోనాటల్ డయాబెటిస్ యొక్క శాశ్వత రూపంతో కోలుకోవటానికి రోగ నిరూపణ చాలా తక్కువ. ప్రస్తుతం ఉన్న పాథాలజీలతో సంబంధం లేకుండా, పిల్లవాడు జీవితానికి ఇన్సులిన్ తీసుకోవలసి వస్తుంది. NSD యొక్క ఈ రూపంతో జీవితానికి రోగ నిరూపణ సందేహాస్పదంగా ఉంది. ఫలితం ఎక్కువగా కొన్ని జన్యుపరమైన రుగ్మతల ఉనికిపై ఆధారపడి ఉంటుంది. IPEX సిండ్రోమ్తో, చాలా మంది పిల్లలు 1 సంవత్సరాల వయస్సు కంటే ముందే తీవ్రమైన సెప్సిస్ నుండి మరణిస్తారు.
నియోనాటల్ డయాబెటిస్ యొక్క నిర్దిష్ట నివారణ అభివృద్ధి చేయబడలేదు. నిర్దిష్ట రోగనిరోధక చర్యలలో, ఇచ్చిన పాథాలజీతో బిడ్డ పుట్టే అవకాశాన్ని అంచనా వేసే జంటలకు జన్యు సలహా ఉంటుంది. పుట్టబోయే బిడ్డలో ఎన్ఎస్డి సంభవించే అధిక ప్రమాదంలో, కార్యోటైపింగ్ తరువాత అమ్నియోసెంటెసిస్ చేయవచ్చు.
నియోనాటల్ డయాబెటిస్ అంటే ఏమిటి
ఒక సంవత్సరం కంటే తక్కువ వయస్సు ఉన్న పిల్లలలో ఈ తీవ్రమైన వ్యాధి యొక్క ప్రాబల్యం 200 వేల మంది పిల్లలకు 1 కేసు, కానీ ఈ వ్యాధి దాని తీవ్రమైన కోర్సు మరియు ప్రాణాంతక కారణంగా గుర్తించదగినది. అదనంగా, శిశువులలో, రక్తంలో గ్లూకోజ్ యొక్క దీర్ఘకాలిక పెరుగుదలతో, నియోనాటల్ డయాబెటిస్ ఒక సంక్లిష్టమైన కోర్సును పొందుతుంది మరియు తదనంతరం దృష్టిలో శాశ్వత తగ్గుదల లేదా దాని పూర్తి నష్టం, శిశువు యొక్క శారీరక మరియు మానసిక-మానసిక అభివృద్ధి, మూత్రపిండాల వైఫల్యం, ఎన్సెఫలోపతి మరియు మూర్ఛలను రేకెత్తిస్తుంది.
శిశువులలో ఈ పాథాలజీ యొక్క రెండు రూపాలు ఉన్నాయి:
- తాత్కాలిక (రోలింగ్) - 50% కేసులలో, డయాబెటిస్ లక్షణాలు 12 వారాల ముందు ఆకస్మికంగా అదృశ్యమవుతాయి మరియు పిల్లలకు అదనపు చికిత్స అవసరం లేదు,
- నిరంతర రూపం, ఇది చాలా తరచుగా టైప్ I డయాబెటిస్గా రూపాంతరం చెందుతుంది.
పాఠశాల లేదా కౌమారదశలో, అలాగే 20 సంవత్సరాల తరువాత, ముఖ్యంగా వంశపారంపర్య భారం, ప్యాంక్రియాటిక్ కణాలపై దూకుడు కారకాలకు గురికావడం (వైరస్లు, మత్తుపదార్థాలు, “హానికరమైన” ఉత్పత్తులు) అస్థిర రూపం కూడా అధిక సంభావ్యత అని గుర్తుంచుకోవడం ముఖ్యం. , మందులు), ఒత్తిడి, అధిక పని. పిల్లల ప్రవర్తన లేదా స్థితిలో, ముఖ్యంగా ప్రమాదంలో ఉన్న పిల్లల మార్పులను పర్యవేక్షించడానికి జాగ్రత్త తీసుకోవాలి.
నవజాత శిశువులలో పాథాలజీ లక్షణాలు
లక్షణాలు రెండు రూపాల్లోనూ సమానంగా ఉంటాయి, కాబట్టి అవి సాధారణంగా కలిసి ఉంటాయి.
ప్రధాన లక్షణాలు:
- గర్భాశయ పెరుగుదల రిటార్డేషన్, ఇది తక్కువ శరీర బరువులో కనిపిస్తుంది,
- పిల్లల బద్ధకం మరియు నిష్క్రియాత్మకత,
- ఆకలి తగ్గడం లేదా సాధారణం, కానీ శిశువు బరువు బాగా పెరగడం లేదు
- తరచుగా మరియు విపరీతమైన మూత్రవిసర్జన,
- డీహైడ్రేషన్, చర్మం కుంగిపోవడం, శిశువు యొక్క సాధారణ బలహీనత, పొడి శ్లేష్మ పొర మరియు గుండె దడ,
- అసిడోసిస్, అనగా, యాసిడ్-బేస్ బ్యాలెన్స్లో యాసిడ్ వైపుకు మారడం, నోటి నుండి అసిటోన్ వాసన ద్వారా గుర్తించడం సులభం,
- రక్తం మరియు మూత్ర పరీక్షలు గ్లూకోజ్ స్థాయిని కలిగి ఉంటాయి మరియు కీటోన్ శరీరాలు మూత్రంలో ఉండవచ్చు.
నిరంతర రూపంతో, అన్ని సంకేతాలు ప్రకాశవంతంగా కనిపిస్తాయి, దీనివల్ల త్వరగా రోగ నిర్ధారణ సాధ్యమవుతుంది. శిశువు జీవితంలో మొదటి వారంలో క్లినికల్ వ్యక్తీకరణలు కనిపిస్తాయి.
చికిత్స పద్ధతులు
ఈ వ్యాధి ప్రధానంగా జన్యువుల పని యొక్క విచలనం వల్ల సంభవిస్తుంది కాబట్టి, దీనిని పూర్తిగా నయం చేయలేము. పాథాలజీ యొక్క నిరంతర రూపం ఉన్న పిల్లలకు, జీవితకాల ఇన్సులిన్ చికిత్స సూచించబడుతుంది. ఈ సందర్భంలో, హార్మోన్ యొక్క రోజువారీ మోతాదు పిల్లల ద్రవ్యరాశి యొక్క 1 కిలోకు 3-4 యూనిట్లు.
 అస్థిరమైన లేదా నియోనాటల్ రూపంతో, ఇన్సులిన్ సూచించబడదు. చికిత్స యొక్క ప్రాథమిక అంశాలు యూరియా సల్ఫేట్ లేదా గ్లిబెన్క్లామైడ్ వంటి రక్తంలో చక్కెరను తగ్గించడానికి సహాయపడే మందులు, ఇవి శరీరం యొక్క ఇన్సులిన్ ఉత్పత్తిని సక్రియం చేస్తాయి.
అస్థిరమైన లేదా నియోనాటల్ రూపంతో, ఇన్సులిన్ సూచించబడదు. చికిత్స యొక్క ప్రాథమిక అంశాలు యూరియా సల్ఫేట్ లేదా గ్లిబెన్క్లామైడ్ వంటి రక్తంలో చక్కెరను తగ్గించడానికి సహాయపడే మందులు, ఇవి శరీరం యొక్క ఇన్సులిన్ ఉత్పత్తిని సక్రియం చేస్తాయి.
మోతాదు ప్రతి కేసులో విడిగా సెట్ చేయబడుతుంది మరియు హాజరైన వైద్యుడు క్రమం తప్పకుండా సర్దుబాటు చేస్తారు.
అరుదైన సందర్భాల్లో, ఇన్సులిన్ మోతాదు సూచించబడుతుంది, ఇది క్రమంగా మూడు నెలల వయస్సులో తగ్గిపోతుంది. హైపోగ్లైసీమిక్ drugs షధాలకు కూడా ఇది వర్తిస్తుంది, 6-12 నెలల వయస్సులో వాటి తీసుకోవడం ఆగిపోతుంది.
సమాంతరంగా, శరీరం యొక్క సాధారణ పనితీరుకు ఆటంకం కలిగించే వ్యాధి లక్షణాలను తొలగించే లక్ష్యంతో చికిత్స సూచించబడుతుంది. శరీరంలో సాధారణ యాసిడ్-బేస్ బ్యాలెన్స్ మరియు నీటి స్థాయిని నిర్వహిస్తుంది. పొటాషియం, సోడియం మరియు కాల్షియం కలిగిన మందులు, సోడియం క్లోరైడ్ యొక్క పరిష్కారం సూచించవచ్చు. ప్యాంక్రియాటిక్ ఎంజైములు కొన్నిసార్లు సిఫార్సు చేయబడతాయి.
వ్యాధి అభివృద్ధికి రోగ నిరూపణ ఎక్కువగా దాని రూపం మరియు రోగ నిర్ధారణ యొక్క సమయం మీద ఆధారపడి ఉంటుంది. కాబట్టి, స్థిరమైన రూపంతో, పిల్లవాడు తన జీవితమంతా ఇన్సులిన్ సన్నాహాలను ఉపయోగిస్తాడు.
అతను క్లినిక్లో నమోదు చేయబడతాడు మరియు ఉచితంగా medicine షధం పొందుతాడు. ఏదేమైనా, ఈ వ్యాధి శరీరంపై ప్రభావం చూపుతుంది, దాని సాధారణ స్థితిని మరింత దిగజారుస్తుంది.దృష్టి తగ్గడం, గాయాలను సరిగ్గా నయం చేయడం మరియు గాయాల నుండి దీర్ఘకాలం కోలుకోవడం వంటి సమస్యలు శిశువును జీవితాంతం వెంటాడతాయి.
తాత్కాలిక పాథాలజీతో, లక్షణాలు క్రమంగా అదృశ్యమవుతాయి మరియు చికిత్స ఆగిపోతుంది. కానీ పిల్లవాడు స్థిరమైన రిజిస్ట్రేషన్లోనే ఉంటాడు మరియు క్రమం తప్పకుండా పరీక్షలకు లోనవుతాడు, ఇది కౌమారదశలో లేదా అప్పటికే యవ్వనంలో ఉన్న వ్యాధి యొక్క పున pse స్థితికి కారణం. ఉపశమనం యొక్క వ్యవధి మరియు పూర్తి నివారణ యొక్క అవకాశాన్ని to హించడం ఇంకా సాధ్యం కాలేదు.
నివారణ చర్యలను గమనించడానికి రోగి సిఫార్సు చేయబడింది:
- తక్కువ జీర్ణమయ్యే కార్బోహైడ్రేట్లు మరియు కొవ్వులతో ఆరోగ్యకరమైన ఆహారానికి కట్టుబడి ఉండండి,
- సాధారణ శారీరక శ్రమతో మరియు చెడు అలవాట్లు లేకపోవడంతో ఆరోగ్యకరమైన జీవనశైలికి కట్టుబడి ఉండండి,
- అధిక బరువును నివారించండి
- ఇతర వ్యాధుల విషయంలో, తక్కువ సమయంలో వాటిని తొలగించడానికి ప్రయత్నించండి,
- రక్తంలో చక్కెరను నియంత్రించండి.
వారు ఉపశమన కాలాన్ని పొడిగించగలరని మరియు సాధ్యమైనంత ఎక్కువ కాలం వ్యాధి యొక్క పున development అభివృద్ధిని ఆలస్యం చేయగలరని భావించబడుతుంది.
శిశువు యొక్క శరీరంపై పాథాలజీ ప్రభావం చాలా బలంగా ఉందని గమనించాలి, మరియు చికిత్స ఎంత వేగంగా సూచించబడితే అంత తక్కువ కనిపిస్తుంది. సుమారు 20 శాతం కేసులలో, అభివృద్ధిలో ఆలస్యం ఉంది.
కాబట్టి, పిల్లలలో నాడీ సంబంధిత రుగ్మతలు గుర్తించబడతాయి: ప్రసంగం మరియు మోటారు అభివృద్ధిలో వెనుకబడి, మూర్ఛ, కండరాల బలహీనత, అభ్యాస ఇబ్బందులు. వాటిని భర్తీ చేయడం చాలా కష్టం.
ఇది ఇతర అవయవాలపై కూడా సాధ్యమయ్యే ప్రభావం: మూత్రపిండాల పాథాలజీ మరియు కాలేయ వైఫల్యం, మానసిక రుగ్మతలు.
వ్యాధి యొక్క మూలం యొక్క లక్షణాలకు సంబంధించి, దాని నివారణను రూపొందించడం కష్టం. అన్నింటిలో మొదటిది, గర్భధారణకు ముందు తల్లిదండ్రులు ఇద్దరూ ఆరోగ్యకరమైన జీవనశైలిని నిర్వహించడం.
ఈ కాలం కనీసం ఆరు నెలలు ఉండాలి. వైద్య మరియు జన్యు సంప్రదింపులకు విజ్ఞప్తి కూడా సహాయపడుతుంది, కుటుంబంలో ఇలాంటి లేదా ఇతర వంశపారంపర్య పాథాలజీలు గమనించినట్లయితే ఇది చాలా ముఖ్యం. నిపుణులు కాన్సెప్షన్ ప్రక్రియ కోసం సిద్ధం చేయడానికి మరియు అవసరమైన సిఫార్సులు ఇవ్వడానికి సహాయం చేస్తారు.
డాక్టర్ కొమరోవ్స్కీ నుండి వీడియో:
గర్భధారణ సమయంలో స్త్రీ ఆరోగ్యం మరియు హానికరమైన కారకాలకు గురికాకుండా ఉండటం ఒక ముఖ్యమైన పరిస్థితి. సాంప్రదాయకంగా, మహిళలు వైరల్ ఇన్ఫెక్షన్ బారిన పడే ప్రదేశాలను నివారించాలని సలహా ఇస్తారు, ఆశించే తల్లులకు వ్యాధులు, మందులు కనిష్టంగా సూచించబడతాయి, చాలా వరకు స్త్రీకి ప్రమాదం శిశువు కంటే ఎక్కువగా ఉన్న సందర్భాల్లో మాత్రమే ఉపయోగించబడుతుంది.
వాస్తవానికి, ఈ కాలంలో మద్యం, పొగాకు మరియు సైకోట్రోపిక్ పదార్థాల వాడకం వంటి ప్రతికూల అంశాలను నివారించాలి. పాథాలజీ యొక్క రూపాన్ని to హించడం అసాధ్యం, కానీ దాని నుండి సురక్షితంగా ఉండటం నిజం.
కారణాలు మరియు ప్రమాద కారకాలు
 నవజాత శిశువులలో ఈ పాథాలజీ యొక్క అభివృద్ధి తరచుగా జన్యు సిద్ధత ద్వారా రెచ్చగొడుతుంది మరియు తల్లిదండ్రుల నుండి సంక్రమిస్తుంది
నవజాత శిశువులలో ఈ పాథాలజీ యొక్క అభివృద్ధి తరచుగా జన్యు సిద్ధత ద్వారా రెచ్చగొడుతుంది మరియు తల్లిదండ్రుల నుండి సంక్రమిస్తుంది
శిశువులలో డయాబెటిస్ ఇన్సులిన్ ఉత్పత్తి చేసే కణాల సాధారణ పనితీరుకు కారణమయ్యే జన్యువులో మార్పు వల్ల వస్తుంది. అందువల్ల, తల్లిదండ్రులలో ఒకరికి డయాబెటిస్ ఉన్న కుటుంబం నుండి శిశువులపై ప్రత్యేక శ్రద్ధ ఉంటుంది. కానీ అదే సమయంలో, నవజాత శిశువులు మరియు శిశువులలో ఈ పాథాలజీ సంభవించడం తరచుగా ఇతర కారణాలతో ముడిపడి ఉంటుంది మరియు అవి కూడా తెలుసుకోవాలి.
ఈ ప్రమాద కారకాలలో పిండం యొక్క క్లోమం యొక్క నిర్మాణాల యొక్క భేదం మరియు భేదాన్ని దెబ్బతీసే ప్రతికూల ఏజెంట్లు ఉన్నాయి మరియు ఇన్సులిన్ స్రవించే ప్రాంతం యొక్క వైకల్యాలకు కారణమవుతాయి.
వీటిలో ఇవి ఉన్నాయి:
- వైరస్లు (మీజిల్స్, చికెన్ పాక్స్, సైటోమెగలోవైరస్, రుబెల్లా, గవదబిళ్ళ, కాక్స్సాకీ వైరస్లు),
- taking షధాలను తీసుకోవడం (స్ట్రెప్టోజోసిన్, వెకర్, డయాజాక్సైడ్, అలోక్సాన్పెంటామిడిన్, β- అడ్రెనెర్జిక్ అగోనిస్ట్స్, α- ఇంటర్ఫెరాన్, థియాజైడ్స్, యాంటిడిప్రెసెంట్స్),
- ధూమపానం, డ్రగ్స్ లేదా ఆల్కహాల్ తీసుకోవడం, ముఖ్యంగా గర్భం యొక్క మొదటి త్రైమాసికంలో,
- ప్యాంక్రియాటిక్ నిర్మాణాల యొక్క నిరంతర మోర్ఫోఫంక్షనల్ అపరిపక్వతతో ప్రీమెచ్యూరిటీ.
 ఒకటి లేదా అంతకంటే ఎక్కువ ప్రమాద కారకాల చరిత్ర ఉంటే, శిశువు యొక్క రక్తంలో చక్కెర స్థాయిని పర్యవేక్షించడం అవసరం
ఒకటి లేదా అంతకంటే ఎక్కువ ప్రమాద కారకాల చరిత్ర ఉంటే, శిశువు యొక్క రక్తంలో చక్కెర స్థాయిని పర్యవేక్షించడం అవసరం
శిశువులలో మధుమేహం యొక్క అభివృద్ధి గర్భాశయ అభివృద్ధి కాలంలో హానికరమైన కారకాల ద్వారా మాత్రమే కాకుండా, పిల్లల పుట్టిన తరువాత కూడా ప్రేరేపించవచ్చని తల్లిదండ్రులు గుర్తుంచుకోవాలి.
శిశువులలో డయాబెటిస్ దీనివల్ల సంభవించవచ్చు:
- తీవ్రమైన వైరల్ లేదా బాక్టీరియల్ ఇన్ఫెక్షన్,
- క్లోమం (యాంటీబయాటిక్స్, సల్ఫా డ్రగ్స్) ను విషపూరితంగా ప్రభావితం చేసే of షధాల దీర్ఘకాలిక ఉపయోగం:
- ఒత్తిళ్లు: దీర్ఘకాలిక ఏడుపు మరియు నాడీ వ్యవస్థ యొక్క స్థిరమైన చికాకు (పెద్ద శబ్దాలు, మెరిసే లైట్లు) ప్రమాదంలో ఉన్న పిల్లలలో ఈ వ్యాధి అభివృద్ధికి కారణమవుతాయి,
- సరికాని ఆహారం: కొవ్వు, వేయించిన ఆహారాలు, 3 నెలల లోపు తృణధాన్యాలు, చక్కెర, అధిక కొవ్వు పదార్థం ఉన్న మొత్తం పాలు.
నియోనాటల్ డయాబెటిస్ ఎప్పుడు అనుమానించబడుతుంది?
తరచుగా, నవజాత శిశువులలో కనిపించే క్లినికల్ లక్షణాలు అధిక రక్తంలో చక్కెరతో కనిపిస్తాయి మరియు వ్యాధిని సకాలంలో నిర్ధారణ చేసే సంక్లిష్టతతో కనిపిస్తాయి.
శిశువులలో డయాబెటిస్ సంకేతాలు:
- మంచి ఆకలి మరియు ఫీడింగ్స్ యొక్క ఫ్రీక్వెన్సీతో తగినంత బరువు పెరగడం, పిల్లలకి నిరంతరం ఆహారం అవసరం అని గమనించడం ముఖ్యం,
- అసౌకర్యం యొక్క స్పష్టమైన కారణాలు లేకుండా స్థిరమైన ఆందోళన మరియు మానసిక స్థితి,
- రోజుకు పెద్ద మొత్తంలో మూత్రం (2 లీటర్ల కంటే ఎక్కువ),
- నిరంతర డైపర్ దద్దుర్లు, గ్లూటియల్ ప్రాంతంలో మరియు జననేంద్రియ ప్రాంతంలో చర్మం యొక్క వాపు మరియు చికాకు, చికిత్స చేయడం కష్టం,
- పునరావృత పస్ట్యులర్ వ్యాధులు,
- ఏదో ఒక సమయంలో, శిశువు అలసటగా మారుతుంది మరియు అతని చుట్టూ ఉన్న ప్రపంచం పట్ల ఆసక్తిని కోల్పోతుంది,
- పొడి చర్మం, దాని టర్గర్లో తగ్గుదల, పెద్ద ఫాంటానెల్ మునిగిపోతుంది,
- మూత్రం జిగటగా మారుతుంది మరియు డైపర్లపై తెల్లటి గుర్తులను వదిలివేస్తుంది.
 ఈ సంక్లిష్ట పాథాలజీ యొక్క సంకేతాలలో ఒకటి స్థిరమైన దాహం. శిశువు మోజుకనుగుణంగా ఉంటుంది మరియు తక్కువ సమయం త్రాగిన తరువాత మాత్రమే శాంతపడుతుంది.
ఈ సంక్లిష్ట పాథాలజీ యొక్క సంకేతాలలో ఒకటి స్థిరమైన దాహం. శిశువు మోజుకనుగుణంగా ఉంటుంది మరియు తక్కువ సమయం త్రాగిన తరువాత మాత్రమే శాంతపడుతుంది.
రక్తంలో చక్కెర సాంద్రత సుదీర్ఘ పెరుగుదలతో, ఒక సంవత్సరం కంటే తక్కువ వయస్సు ఉన్న పిల్లలలో మధుమేహం యొక్క లక్షణాలు తీవ్రతరం అవుతాయి - తీవ్రమైన వాంతులు సంభవిస్తాయి (స్పష్టమైన కారణం లేకుండా), విరేచనాలు, మూర్ఛ సంసిద్ధత లేదా మూర్ఛలు, స్పృహ కోల్పోవడం. ఈ పరిస్థితిలో, ఆసుపత్రిలో పిల్లవాడిని వెంటనే ఆసుపత్రిలో చేర్చడం, రోగ నిర్ధారణ యొక్క స్పష్టత మరియు అత్యవసర చికిత్స అవసరం.
డయాబెటిస్లో, ఒక సంవత్సరం వయస్సు ఉన్న పిల్లలు జీవక్రియ మరియు నిర్జలీకరణ లక్షణాలను కలిగి ఉంటారు, ఇవి ప్రమాదకరమైన ఆరోగ్య ప్రభావాలను కలిగిస్తాయి. శైశవదశలో ఈ వ్యాధి యొక్క చికిత్స పాథాలజీ రూపంపై ఆధారపడి ఉంటుంది: తాత్కాలిక నియోనాటల్ డయాబెటిస్ లేదా వ్యాధి యొక్క నిరంతర రూపం.
 ఈ పాథాలజీకి సరైన చికిత్సను సూచించడానికి, నవజాత శిశువులలో వ్యాధి యొక్క రూపాన్ని నిర్ణయించడం అవసరం
ఈ పాథాలజీకి సరైన చికిత్సను సూచించడానికి, నవజాత శిశువులలో వ్యాధి యొక్క రూపాన్ని నిర్ణయించడం అవసరం
డయాబెటిస్ మెల్లిటస్ అనేది తీవ్రమైన మరియు సంక్లిష్టమైన పాథాలజీ, ఇది ఏ వయసులోనైనా ముందుగానే గుర్తించడం మరియు సకాలంలో చికిత్స అవసరం. శిశువులలో టైప్ I డయాబెటిస్ అభివృద్ధికి శిశువు యొక్క స్థితిని నిరంతరం పర్యవేక్షించడం మరియు తల్లిదండ్రులు మరియు నిపుణుల నిరంతరం అప్రమత్తత అవసరం.
వీలైతే, అననుకూలమైన కుటుంబ చరిత్రతో ప్రతికూల కారకాల ప్రభావాల నుండి పిల్లవాడిని రక్షించడం అవసరం. డయాబెటిస్ ప్రారంభంలో ప్రవేశించిన పసిబిడ్డలు తమ పిల్లల పరిస్థితిని నియంత్రించడానికి గరిష్ట శ్రద్ధ మరియు సంరక్షణ మరియు క్రమంగా శిక్షణ పొందాలి.
సరైన పోషకాహారం, చికిత్స మరియు జీవనశైలితో, మీరు డయాబెటిస్ అభివృద్ధిని నిరోధించవచ్చు లేదా డయాబెటిస్ ఉన్న శిశువుకు పూర్తి జీవితాన్ని నిర్ధారించవచ్చు, ఈ వ్యాధికి సరైన చికిత్స అందించినట్లయితే.
నవజాత శిశువులలో మధుమేహం మరియు ఇలాంటి పరిస్థితులు
నవజాత శిశువులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క లోపాలు, హైపర్గ్లైసీమియా మరియు గ్లూకోసూరియా ద్వారా వ్యక్తమవుతాయి, నిస్సందేహంగా రోగ నిర్ధారణ కంటే చాలా సాధారణం. ప్రచురించిన డేటా యొక్క విశ్లేషణ మరియు మా స్వంత పరిశీలనలు ఈ ఉల్లంఘనలు మూలానికి భిన్నమైనవి, కోర్సులో విభిన్నమైనవి మరియు విభిన్న ఫలితాలను కలిగి ఉన్నాయని నిర్ధారిస్తాయి.
నవజాత శిశువులలో నిజమైన పుట్టుకతో వచ్చే మరియు రోగలక్షణ డయాబెటిస్ మెల్లిటస్ ఉనికిపై అభిప్రాయాలు వ్యక్తమవుతున్నాయి, వీటిని “నవజాత శిశువు యొక్క సూడో-డయాబెటిస్” మరియు “నియోనాటల్ డయాబెటిస్ మెల్లిటస్ సిండ్రోమ్,” “అశాశ్వతమైన, తాత్కాలిక మధుమేహం,” మొదలైన పేర్లతో వివిధ వనరులలో వివరించబడింది.
నియోనాటల్ డయాబెటిస్ మెల్లిటస్ యొక్క రోగ నిర్ధారణను క్లిష్టపరిచే కారణాలలో, ఎండోక్రైన్ వ్యవస్థ యొక్క క్రియాత్మక అపరిపక్వత పరిస్థితులలో కార్బోహైడ్రేట్ జీవక్రియ లోపాలు సంభవిస్తాయని మొదట గమనించాలి, దీని ఫలితంగా ఇన్సులర్ ఉపకరణం యొక్క లోపం చాలా అరుదుగా వేరుచేయబడుతుంది మరియు ఇతర రోగలక్షణ పరిస్థితుల ద్వారా ముసుగు చేయబడుతుంది.
కొన్ని సందర్భాల్లో, కార్బోహైడ్రేట్ జీవక్రియ రుగ్మతలు క్రానియోసెరెబ్రల్ జనన గాయం, మూత్రపిండ పాథాలజీ, సాధారణీకరించిన సైటోమెగలీ, నవజాత శిశువు యొక్క హిమోలిటిక్ వ్యాధి మరియు పుట్టుకతో వచ్చే టాక్సోప్లాస్మోసిస్ యొక్క ప్రత్యేక అభివ్యక్తి.
ఈ కాగితం నవజాత శిశువులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క రుగ్మతల యొక్క 4 పరిశీలనలను అందిస్తుంది.
క్లినికల్ డయాగ్నసిస్, డీకంపెన్సేషన్ దశలో పుట్టుకతో వచ్చే డయాబెటిస్ మెల్లిటస్. సమస్యలు: స్టెఫిలోకాకల్ సెప్సిస్ (సెప్టిక్-పెమిక్ రూపం), పీక్ పీరియడ్, అక్యూట్ కోర్సు, స్టెఫిలోకాకల్ ఎంట్రోకోలిటిస్, డిగ్రీ II పోషకాహార లోపం, రక్తహీనత.
రోగికి 2 యూనిట్ల ఇన్సులిన్ ఇంజెక్షన్లు, ఆపై ప్రతి దాణాకు 3 యూనిట్లు సూచించబడ్డాయి. అదే సమయంలో, సెప్సిస్ మరియు ఎంట్రోకోలిటిస్ చికిత్స చేయబడ్డాయి. క్రమంగా, గ్లైసెమియా సాధారణ స్థితికి చేరుకుంది, మూత్రంలో చక్కెర కనుగొనబడలేదు. అనంతరం బాలుడికి రోజుకు ఒకసారి ఉదయం 9 గంటలకు 6 యూనిట్ల ఐసిసి కేటాయించారు.
రోగిని ఒక వారం పాటు పరిశీలించడం చికిత్స యొక్క సమర్ధతను నిర్ధారించింది మరియు ఇన్సులిన్ యొక్క ఈ మోతాదుపై అతను ఇంటికి విడుదల చేయబడ్డాడు. క్లినిక్లో ఉన్న నెలలో, శరీర బరువు 1000 గ్రాములు పెరిగింది, పిల్లవాడు మరింత చురుకుగా మారాడు, డైపర్ దద్దుర్లు మరియు చర్మ దద్దుర్లు అదృశ్యమయ్యాయి, మలం మరియు మూత్రవిసర్జన సాధారణీకరించబడ్డాయి. ఉత్సర్గ తర్వాత పరిస్థితి సంతృప్తికరంగా ఉంది. తల్లిపాలు, సూచించిన చికిత్స పొందుతుంది.
పుట్టుకతో వచ్చే డయాబెటిస్ మెల్లిటస్ ఉన్న పిల్లల యొక్క చిన్న ద్రవ్యరాశి ఇతర రచనలలో గుర్తించబడింది. అటువంటి రోగులలో ప్రినేటల్ హైపోట్రోఫీ యొక్క కారణాలలో ఒకటిగా, పిండం యొక్క రక్తంలో ఇన్సులిన్ గా ration త తగ్గడం సూచించబడింది. పిల్లవాడిలో అభివృద్ధి చెందిన సెప్టిక్ ప్రక్రియ మధుమేహం యొక్క సమస్యగా మనం భావిస్తాము.

రోగికి దిద్దుబాటు ఇన్ఫ్యూషన్ థెరపీ సూచించబడింది, 4 యూనిట్ల స్ఫటికాకార ఇన్సులిన్ సిరలోకి చొప్పించబడింది, ఆపై చర్మం కింద అదే మొత్తం. సోడియం ఆస్కార్బేట్, కోకార్బాక్సిలేస్ మరియు బ్లడ్ ప్లాస్మాను ఇంట్రావీనస్ ద్వారా ఇంజెక్ట్ చేశారు. 2 గంటల తరువాత, రక్తంలో గ్లూకోజ్ స్థాయి 28.9 mmol / L, pHmet 7.115, pH 7.044 BE -16.5 mmol / L. చికిత్స కొనసాగించబడింది, అయినప్పటికీ, రోగిని పరిస్థితి నుండి తొలగించడం సాధ్యం కాలేదు.
ప్యాంక్రియాస్, అడ్రినల్ గ్రంథులు, థైమస్ డైస్ప్లాసియా, మిట్రల్ వాల్వ్ యాంజియోమాటోసిస్ యొక్క హైపోప్లాసియా యొక్క రోగలక్షణ నిర్ధారణ. సమస్యలు: ప్యూరెంట్ బ్రోన్కైటిస్, ద్వైపాక్షిక లోబ్యులర్ మరియు లోబ్యులర్ డ్రైనేజ్ న్యుమోనియా (స్టెఫిలోకాకస్ ఆరియస్ lung పిరితిత్తుల నుండి వేరుచేయబడింది), ఎంఫిసెమా మరియు ఎటెక్టెక్సిస్, క్యాతర్హాల్ ఎంట్రోకోలిటిస్, డైపర్ రాష్, థ్రష్, కొవ్వు కాలేయం, మయోకార్డియల్ గ్రాన్యులర్ డిస్ట్రోఫీ, కార్బోహైడ్రేట్.
ఈ పరిశీలనలో, డయాబెటిస్ కారణం సంపూర్ణ ఇన్సులిన్ లోపంతో పుట్టుకతో వచ్చే ప్యాంక్రియాటిక్ హైపోప్లాసియా. 1 1/2 నెలల వరకు, అమ్మాయి ఆరోగ్యంగా పెరిగింది. SARS యొక్క పరిస్థితులలో కృత్రిమ దాణాకు బదిలీ చేయడానికి సంబంధించి స్థితిలో తీవ్ర క్షీణత సంభవించింది. పిల్లవాడు హైపర్గ్లైసీమిక్ కోమాను అభివృద్ధి చేశాడు, ఇది మునుపటి దశలలో నిర్ధారణ కాలేదు మరియు వ్యాధికారక చికిత్స చాలా ఆలస్యంగా ప్రారంభించబడింది.
అమ్మాయి తల్లి పాలను అందుకున్నప్పుడు, కార్బోహైడ్రేట్ల యొక్క సరైన తీసుకోవడం యొక్క పరిస్థితులలో ఆమె జీవక్రియ ప్రసూతి ఇన్సులిన్ ద్వారా అందించబడిందని అనుకోవచ్చు. నవజాత శిశువుల కణజాలాల కణాలు దాదాపు 6 రెట్లు ఎక్కువ ఇన్సులిన్-సెన్సిటివ్ గ్రాహకాలను కలిగి ఉన్నందున మరియు ఇన్సులిన్ను పూర్తిగా నిర్దిష్టంగా బంధించే సామర్థ్యాన్ని కలిగి ఉన్నందున, తల్లి పాలలో పరిమిత హార్మోన్ కంటెంట్ ముఖ్యమైన పాత్ర పోషించదు, ఈ సామర్థ్యం నవజాత శిశువులలో 24.3% మరియు పెద్దలలో 4.7%.
- శిశువు యొక్క విరామం లేని ప్రవర్తన,
- నిర్జలీకరణాన్ని సూచించే లక్షణాల సంభవించడం (దాహం అనుభూతి),
- సాధారణ ఆకలి సమక్షంలో, పిల్లవాడు బరువు పెరగడు,
- నవజాత శిశువు యొక్క మూత్రం జిగటగా ఉంటుంది మరియు బట్టలు లేదా డైపర్లపై జాడలను వదిలివేస్తుంది (“స్టార్చ్ స్టెయిన్స్” అని పిలవబడేది),
- డైపర్ దద్దుర్లు మరియు చర్మంపై అన్ని రకాల తాపజనక ప్రక్రియలు,
- జననేంద్రియ ప్రాంతంలో మంట అభివృద్ధి (ముందరి భాగంలో అబ్బాయిలలో, మరియు బాలికలలో - వల్విటిస్).
క్లినికల్ పిక్చర్
పిల్లలలో డయాబెటిస్ యొక్క ప్రారంభ సంకేతం పాలియురియా, ఇది చిన్న పిల్లలలో బెడ్వెట్టింగ్ మరియు పాలిడిప్సియాగా కనిపిస్తుంది. ఎండబెట్టడం తరువాత నార పిండిలాగా కఠినంగా మారుతుంది. మూత్రం పెద్ద పరిమాణంలో (రోజుకు 3-6 లీటర్లు) విసర్జించబడుతుంది, దాని సాపేక్ష సాంద్రత ఎక్కువగా ఉంటుంది (1020 కన్నా ఎక్కువ), మూత్రంలో చక్కెర ఉంటుంది మరియు చాలా సందర్భాలలో అసిటోన్ ఉంటుంది.
కీటోసిస్ యొక్క సంకేతాలు మరియు పెరుగుతున్న అసిడోసిస్ శ్వాస యొక్క లోతు పెరుగుదల, హృదయ స్పందన రేటు పెరుగుదల మరియు రక్తపోటు తగ్గడం.
ప్రస్తుత వర్గీకరణ ప్రకారం, రక్తంలో చక్కెర సాధారణ పరిధికి మించనప్పుడు గణాంక ప్రమాద తరగతులను వేరు చేయడం ఆచారం, గెలాక్టోస్ టాలరెన్స్ పరీక్ష కూడా మధుమేహానికి అననుకూలమైన వంశపారంపర్యంగా ఉన్న పిల్లలలో విచలనాలను వెల్లడించదు (పుట్టినప్పుడు పెద్ద శరీర బరువు, కార్బోహైడ్రేట్ జీవక్రియ చరిత్ర) మరియు es బకాయం అభివృద్ధి.
వంశపారంపర్యంగా వంశపారంపర్యంగా ఉన్న పిల్లలలో, పెరుగుదల మరియు యుక్తవయస్సులో శారీరక పునర్వ్యవస్థీకరణ, ప్రత్యేకించి న్యూరోఎండోక్రిన్ మార్పులలో, జన్యుపరంగా నిర్ణయించబడిన జీవక్రియ అసాధారణతల యొక్క అభివ్యక్తికి మరియు డయాబెటిక్ రకం యొక్క జీవక్రియ రుగ్మతలలో వాటి అమలుకు కారణమయ్యే కారకాలు కావచ్చు.
ప్రామాణిక గ్లూకోస్ టాలరెన్స్ టెస్ట్ మరియు స్టబ్ - ట్రౌగోట్ డబుల్-లోడ్ పద్ధతిని ఉపయోగించి గ్లూకోస్ టాలరెన్స్ అధ్యయనం చేసేటప్పుడు, వివిధ రకాల గ్లైసెమిక్ కర్వ్ (హైపర్ఇన్సులినిమిక్, అవాస్తవ, హైపోఇన్సులినిమిక్, ప్రిడియాబెటిక్ మరియు డయాబెటిక్) కనుగొనవచ్చు, ఇది పిల్లలలో కార్బోహైడ్రేట్లకు సహనం యొక్క రుగ్మతల క్రమం మరియు లోతును ప్రతిబింబిస్తుంది. డయాబెటిస్ వంశపారంపర్యత.
వంశపారంపర్యంగా భారం పడుతున్న పిల్లలలో మధుమేహం యొక్క మానిఫెస్ట్ రూపాల యొక్క అధిక సంభావ్యత (డయాబెటిస్, es బకాయం) ఈ పిల్లల సమూహానికి ప్రత్యేక తదుపరి సంరక్షణ అవసరం.
డయాబెటిస్ మెల్లిటస్ యొక్క ప్రారంభ కాలంలో, పిల్లలలో ఉపవాసం రక్తంలో చక్కెర మరియు రోజువారీ మూత్రం యొక్క స్థాయి సాధారణంగా పెరుగుతుంది, కాబట్టి, రోగ నిర్ధారణ కొరకు, గ్లూకోస్ టాలరెన్స్ టెస్ట్ (1.75 గ్రా / కిలోల గ్లూకోజ్ లోడ్) ఈ ప్రారంభ డేటాను స్పష్టం చేసిన తర్వాతే సాధ్యమవుతుంది.
పిల్లలలో డయాబెటిస్ మెల్లిటస్ చికిత్స ఇన్సులిన్ మరియు డైట్ థెరపీని తప్పనిసరి వాడకంతో సంక్లిష్టంగా ఉంటుంది, ఇది అంతర్లీన వ్యాధికి చికిత్స చేయడమే కాకుండా, సరైన శారీరక అభివృద్ధిని నిర్ధారించడమే. పోషకాహారం శారీరక వయస్సు ప్రమాణాలకు అనుగుణంగా ఉండాలి. సంగ్రహణ వంటకాలు మినహాయించబడ్డాయి.
పాలు, పండ్లు మరియు కూరగాయలలో ఉండే కార్బోహైడ్రేట్ల కారణంగా ఈ కాలంలో చక్కెర అవసరం ఉంది. పరిహార కాలంలో సులభంగా గ్రహించగలిగే స్ఫటికాకార చక్కెర, స్వీట్లు మరియు కొవ్వులను క్రమానుగతంగా పరిమితం చేయాలి,
తీవ్రమైన కెటోసిస్ మరియు అసిటోనురియా సమక్షంలో, కొవ్వుల పరిపాలన తీవ్రంగా పరిమితం చేయాలి, అదే సమయంలో సాధారణం లేదా కార్బోహైడ్రేట్ల తీసుకోవడం కూడా పెరుగుతుంది. కొవ్వు రహిత కాటేజ్ చీజ్, తృణధాన్యాలు, ఉడికించిన మాంసం వంటకాలు సూచించబడతాయి. బాల్యంలో, నోటి యాంటీడియాబెటిక్ drugs షధాలను (సల్ఫోనిలురియాస్ మరియు బిగ్యునైడ్లు) ఉపయోగించవద్దు.
ఈ సందర్భంలో, ఇన్సులిన్కు పిల్లల శరీరం యొక్క పెరిగిన సున్నితత్వాన్ని పరిగణనలోకి తీసుకోవడం అవసరం. గ్లూకోసూరిక్ ప్రొఫైల్ను పరిగణనలోకి తీసుకొని 8 గంటల విరామంతో ఇంజెక్షన్లు నిర్వహిస్తారు: మూత్రంలో చక్కెర యొక్క గొప్ప విసర్జన గుర్తించబడిన మోతాదును పెంచండి మరియు తదనుగుణంగా గ్లూకోసూరియాలో గరిష్ట తగ్గుదలకు కారణమయ్యే మోతాదులను తగ్గించండి.
డయాబెటిక్ కోమా అనుమానాస్పద కేసులలో దీర్ఘకాలిక ఇన్సులిన్ సన్నాహాలు ఉపయోగించరాదు. లిపోడిస్ట్రోఫీని నివారించడానికి, ఇన్సులిన్ ఇంజెక్షన్ సైట్లు మార్చాలి. డయాబెటిస్ మెల్లిటస్కు పరిహారం ఇచ్చినప్పుడు, చికిత్సా వ్యాయామాలు సూచించబడతాయి, స్కేటింగ్ అనుమతించబడుతుంది, డాక్టర్ మరియు తల్లిదండ్రుల పర్యవేక్షణలో స్కీయింగ్. క్రీడలలో పాల్గొనడం నిషేధించబడింది. డయాబెటిక్ మరియు హైపోగ్లైసీమిక్ కోమా చికిత్స (చూడండి. కోమా).
నివారణ
మధుమేహం ఉన్న రోగులు ఉన్న కుటుంబాల నుండి పిల్లలకు డిస్పెన్సరీ పరిశీలన ఏర్పాటు చేయండి. రక్తం మరియు మూత్రంలో చక్కెర పదార్థాన్ని ఎప్పటికప్పుడు పరిశీలించండి, స్వీట్ల వాడకాన్ని పరిమితం చేయండి. టేక్ మరియు పెద్ద శరీర బరువుతో జన్మించిన పిల్లలు (4 కిలోలకు పైగా) పర్యవేక్షణలో. రిస్క్ గ్రూప్ నుండి ప్రిడియాబెటిస్ సంకేతాలు ఉన్న పిల్లలలో, రెండు లోడ్లతో గ్లైసెమిక్ వక్రతలు పరిశీలించబడతాయి.
- పిల్లవాడు నిదానంగా పీలుస్తుంది మరియు ఆచరణాత్మకంగా బరువు పెరగదు.
- పిల్లవాడు చాలా తరచుగా మరియు ఎక్కువగా మూత్ర విసర్జన చేస్తాడు.
- శరీరం యొక్క యాసిడ్-బేస్ బ్యాలెన్స్ ఆమ్ల వైపు, లేదా అసిడోసిస్ వైపుకు మారడం, ఇది శ్వాసకోశ వైఫల్యం, హృదయనాళ వ్యవస్థ మరియు నోటి నుండి పుల్లని ఆపిల్ల యొక్క వాసనలో కనిపిస్తుంది.
- పిల్లల శరీరం యొక్క నిర్జలీకరణం, ఇది వదులుగా ఉండే చర్మం, పొడి శ్లేష్మ పొర, బలహీనత, వేగవంతమైన శ్వాస మరియు దడతో అనుమానించవచ్చు.
- రక్త పరీక్షలలో - తినే ముందు గ్లూకోజ్ 9 mmol / l వరకు పెరుగుదల, మరియు 11 mmol / l - తరువాత, కీటోన్ శరీరాల ఉనికి.
- మూత్ర పరీక్షలలో - చక్కెర ఉనికి, మరియు, చాలా అరుదుగా, కీటోన్ శరీరాలు.
- అకాల శిశువుకు అభివృద్ధి చెందని క్లోమం ఉండవచ్చు.
- ఇన్సులిన్ ఉత్పత్తి చేసే కణాలను చంపే అంటువ్యాధుల వల్ల క్లోమం ప్రభావితమవుతుంది.
- గర్భధారణ సమయంలో విషపూరిత మందులు తీసుకోవడం జరిగింది.
- బెడ్వెట్టింగ్, తరచుగా మూత్రవిసర్జన (రోజుకు 3-6 లీటర్ల మూత్రాన్ని కేటాయించడం),
- ఎండబెట్టిన తరువాత, డైపర్లు మరియు నార గట్టిగా మారుతుంది, పిండి పదార్ధం వలె,
- నోటి నుండి అసిటోన్ వాసన
- శరీర బరువు కొరత
- బద్ధకం, వికారం, మగత,
- రక్తపోటు తగ్గింది, హృదయ స్పందన రేటు పెరిగింది, శ్వాస లోతు పెరిగింది,
- స్థిరమైన దాహం
- డైపర్ దద్దుర్లు, చికిత్స చేయలేవు.
- ఆందోళన, నిర్జలీకరణం.
- గర్భధారణ సమయంలో యాంటిట్యూమర్ డ్రగ్స్ వంటి కొన్ని మందులు తీసుకోవడం
- క్లోమం అభివృద్ధి లేదా బీటా-సెల్ వైరస్లకు నష్టం యొక్క పాథాలజీల ఉనికి,
- ప్రీమెచ్యూరిటీతో ప్యాంక్రియాటిక్ అభివృద్ధి,
- డయాబెటిస్ ఉన్న తల్లుల నుండి వచ్చే శిశువులు సోకినవి.
ముఖ్య లక్షణాలు
నియోనాటల్ డయాబెటిస్ ఇన్సులిన్ ఉత్పత్తిని ప్రభావితం చేసే జన్యువులో మార్పు వల్ల వస్తుంది. అంటే శరీరంలో రక్తంలో (చక్కెర) గ్లూకోజ్ స్థాయి చాలా ఎక్కువగా పెరిగింది. నియోనాటల్ డయాబెటిస్ యొక్క ప్రధాన లక్షణం 6 నెలల కంటే తక్కువ వయస్సు ఉన్న డయాబెటిస్ నిర్ధారణ, మరియు ఇది ప్రధానంగా టైప్ 1 డయాబెటిస్ నుండి భిన్నంగా ఉంటుంది, ఇది 6 నెలల కంటే తక్కువ వయస్సు ఉన్నవారిని ప్రభావితం చేయదు.
నవజాత మధుమేహంతో బాధపడుతున్న వారిలో 20 శాతం మందికి కొంత అభివృద్ధి ఆలస్యం (కండరాల బలహీనత, అభ్యాస ఇబ్బందులు వంటివి) మరియు మూర్ఛలు ఉన్నాయి. నియోనాటల్ డయాబెటిస్ ఒక అరుదైన వ్యాధి, ఉదాహరణకు, UK లో ప్రస్తుతం 100 కంటే తక్కువ మంది నియోనాటల్ డయాబెటిస్ ఉన్నట్లు నిర్ధారణ అవుతున్నారు.
నియోనాటల్ డయాబెటిస్లో రెండు రకాలు ఉన్నాయి - తాత్కాలిక (తాత్కాలిక, తాత్కాలిక) మరియు శాశ్వత (శాశ్వత, నిరంతర). పేరు సూచించినట్లుగా, నవజాత శిశువులలో తాత్కాలిక మధుమేహం ఎప్పటికీ ఉండదు మరియు సాధారణంగా 12 నెలల వయస్సు ముందు పోతుంది. కానీ నియోనాటల్ డయాబెటిస్, ఒక నియమం ప్రకారం, తరువాత జీవితంలో, యథావిధిగా, కౌమారదశలో పునరావృతమవుతుంది.
మార్గం ద్వారా, రక్తంలో గ్లూకోజ్ స్థాయిలను నియంత్రించేటప్పుడు, గ్లిబెన్క్లామైడ్ అభివృద్ధి ఆలస్యం యొక్క లక్షణాలను కూడా మెరుగుపరుస్తుంది. మీ పిల్లలకి నియోనాటల్ డయాబెటిస్ ఉందో లేదో తెలుసుకోవడం చాలా ముఖ్యం, అతను సరైన చికిత్స మరియు కౌన్సిలింగ్ పొందుతున్నాడని నిర్ధారించుకోండి (ఉదాహరణకు, ఇన్సులిన్ నిలిపివేయడం).
నియోనాటల్ డయాబెటిస్ను గుర్తించడానికి జన్యు పరీక్ష సాధ్యమైనంత త్వరగా చేయటం చాలా ముఖ్యం, ఎందుకంటే చికిత్సలో ఏవైనా మార్పులను పరిగణనలోకి తీసుకునే ముందు రోగ నిర్ధారణను నిర్ధారించడానికి పరమాణు జన్యు పరీక్ష అవసరం.కాబట్టి మీ బిడ్డకు 6 నెలల వయస్సు ముందు డయాబెటిస్ ఉన్నట్లు నిర్ధారణ అయినట్లయితే, నియోనాటల్ డయాబెటిస్ పరీక్ష కోసం మీ వైద్యుడిని అడగండి.
సమస్యలు
ఈ వ్యాధి దాని సమస్యలు మరియు పరిణామాలతో నిండి ఉంది. ఇది విస్మరించబడితే లేదా సరిగ్గా చికిత్స చేయకపోతే, ఇలాంటి సమస్యలు:
- చక్కెర స్థాయి గణనీయంగా తగ్గిన కోమా హైపోగ్లైసీమిక్.
- డయాబెటిక్ కెటోయాసిడోసిస్ చక్కెర స్థాయిలలో అనియంత్రిత మార్పు.
- దృష్టి నష్టం, అంధత్వం.
- అభివృద్ధిలో వెనుకబడి ఉంది.
- గుండె యొక్క ఇస్కీమియా.
- కాళ్ళపై ట్రోఫిక్ అల్సర్, డయాబెటిక్ ఫుట్.
- మూత్రపిండ వైఫల్యం.
- మెదడులో ప్రసరణ భంగం.
- లాక్టిక్ అసిడోసిస్.
మధుమేహంతో సంబంధం లేని మార్పులు సంభవించవచ్చు, కానీ పొందిన వ్యాధుల పరిణామం: చర్మ వ్యాధులు మరియు శ్లేష్మ పొర యొక్క వ్యాధులు.