మధుమేహంతో క్లోమం పునరుద్ధరించడం ఎలా
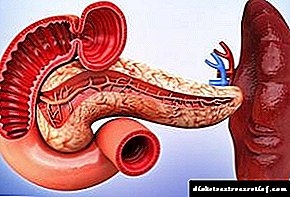
ప్యాంక్రియాటిక్ ద్వీపాలు, లాంగర్హాన్స్ ద్వీపాలు అని కూడా పిలుస్తారు, ఇవి క్లోమం అంతటా చెల్లాచెదురుగా ఉన్న కణాల చిన్న సమూహాలు. క్లోమం 15-20 సెంటీమీటర్ల పొడవు గల రేఖాంశ ఆకారం కలిగిన అవయవం, ఇది కడుపు దిగువ భాగం వెనుక ఉంది.
ప్యాంక్రియాటిక్ ద్వీపాలలో ఇన్సులిన్ అనే హార్మోన్ను ఉత్పత్తి చేసే బీటా కణాలతో సహా అనేక రకాల కణాలు ఉన్నాయి. క్లోమం శరీరాన్ని జీర్ణం చేయడానికి మరియు ఆహారాన్ని గ్రహించడానికి సహాయపడే ఎంజైమ్లను కూడా సృష్టిస్తుంది.

తినడం తరువాత రక్తంలో గ్లూకోజ్ స్థాయిలు పెరిగినప్పుడు, ప్యాంక్రియాస్ రక్తప్రవాహంలోకి ఇన్సులిన్ విడుదల చేయడం ద్వారా ప్రతిస్పందిస్తుంది. శరీరంలోని కణాలు రక్తం నుండి గ్లూకోజ్ను పీల్చుకోవడానికి మరియు శక్తిని ఉత్పత్తి చేయడానికి ఇన్సులిన్ సహాయపడుతుంది.
క్లోమం తగినంత ఇన్సులిన్ ఉత్పత్తి చేయనప్పుడు డయాబెటిస్ మెల్లిటస్ అభివృద్ధి చెందుతుంది, శరీర కణాలు ఈ హార్మోన్ను తగినంత సామర్థ్యంతో లేదా రెండు కారణాల వల్ల ఉపయోగించవు. తత్ఫలితంగా, రక్తంలో గ్లూకోజ్ పేరుకుపోతుంది మరియు దాని నుండి శరీర కణాలు గ్రహించబడవు.
టైప్ 1 డయాబెటిస్లో, ప్యాంక్రియాటిక్ బీటా కణాలు ఇన్సులిన్ ఉత్పత్తిని ఆపివేస్తాయి, ఎందుకంటే శరీరం యొక్క రోగనిరోధక వ్యవస్థ దాడి చేసి వాటిని నాశనం చేస్తుంది. రోగనిరోధక వ్యవస్థ బ్యాక్టీరియా, వైరస్లు మరియు ఇతర హానికరమైన విదేశీ పదార్ధాలను గుర్తించి నాశనం చేయడం ద్వారా ప్రజలను అంటువ్యాధుల నుండి రక్షిస్తుంది. టైప్ 1 డయాబెటిస్ ఉన్నవారు జీవితానికి రోజూ ఇన్సులిన్ తీసుకోవాలి.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ సాధారణంగా ఇన్సులిన్ రెసిస్టెన్స్ అనే షరతుతో ప్రారంభమవుతుంది, దీనిలో శరీరం ఇన్సులిన్ను సమర్థవంతంగా ఉపయోగించలేకపోతుంది. కాలక్రమేణా, ఈ హార్మోన్ ఉత్పత్తి కూడా తగ్గుతుంది, కాబట్టి టైప్ 2 డయాబెటిస్ ఉన్న చాలా మంది రోగులు చివరికి ఇన్సులిన్ తీసుకోవలసి ఉంటుంది.
ప్యాంక్రియాటిక్ ఐలెట్ మార్పిడి అంటే ఏమిటి?
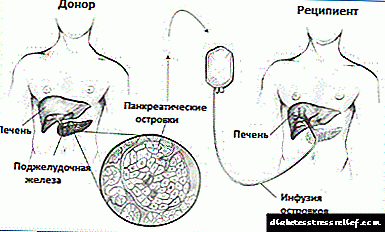
ప్యాంక్రియాటిక్ ద్వీపాల యొక్క రెండు రకాల మార్పిడి (మార్పిడి) ఉన్నాయి:
లాంగర్హాన్స్ ద్వీపాల యొక్క అలోట్రాన్స్ప్లాంటేషన్ అనేది మరణించిన దాత యొక్క క్లోమం నుండి ద్వీపాలను శుభ్రం చేసి, ప్రాసెస్ చేసి, మరొక వ్యక్తికి మార్పిడి చేస్తారు. ప్రస్తుతం, ప్యాంక్రియాటిక్ ద్వీపాల యొక్క అలోట్రాన్స్ప్లాంటేషన్ ఒక ప్రయోగాత్మక విధానంగా పరిగణించబడుతుంది, ఎందుకంటే వాటి మార్పిడి యొక్క సాంకేతికత ఇంకా తగినంతగా విజయవంతం కాలేదు.
ప్రతి ప్యాంక్రియాటిక్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ కోసం, శాస్త్రవేత్తలు మరణించిన దాత యొక్క క్లోమం నుండి వాటిని తొలగించడానికి ప్రత్యేకమైన ఎంజైమ్లను ఉపయోగిస్తారు. అప్పుడు ద్వీపాలను శుభ్రం చేసి ప్రయోగశాలలో లెక్కించారు.
సాధారణంగా, గ్రహీతలు రెండు కషాయాలను అందుకుంటారు, ఒక్కొక్కటి 400,000 నుండి 500,000 ద్వీపాలను కలిగి ఉంటుంది. ఇంప్లాంటేషన్ తరువాత, ఈ ద్వీపాల యొక్క బీటా కణాలు ఇన్సులిన్ ఉత్పత్తి మరియు స్రవిస్తాయి.
రక్తంలో గ్లూకోజ్ స్థాయిలను సరిగా నియంత్రించని టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు లాంగర్హాన్స్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ చేస్తారు. మార్పిడి యొక్క ఉద్దేశ్యం ఈ రోగులకు రోజువారీ ఇన్సులిన్ ఇంజెక్షన్లతో లేదా లేకుండా సాపేక్షంగా సాధారణ రక్తంలో గ్లూకోజ్ స్థాయిని సాధించడంలో సహాయపడటం.
అపస్మారక హైపోగ్లైసీమియా ప్రమాదాన్ని తగ్గించండి లేదా తొలగించండి (రోగి హైపోగ్లైసీమియా లక్షణాలను అనుభవించని ప్రమాదకరమైన పరిస్థితి). ఒక వ్యక్తి హైపోగ్లైసీమియా యొక్క విధానాన్ని అనుభవించినప్పుడు, రక్తంలో గ్లూకోజ్ స్థాయిని అతనికి సాధారణ విలువలకు పెంచడానికి చర్యలు తీసుకోవచ్చు.
ఈ చికిత్సా పద్ధతి యొక్క క్లినికల్ ట్రయల్స్ కోసం అనుమతి పొందిన ఆసుపత్రులలో మాత్రమే ప్యాంక్రియాటిక్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ జరుగుతుంది. మార్పిడి తరచుగా రేడియాలజిస్టులచే చేయబడుతుంది - మెడికల్ ఇమేజింగ్లో నైపుణ్యం కలిగిన వైద్యులు.రేడియాలజిస్ట్ ఎక్స్-కిరణాలు మరియు అల్ట్రాసౌండ్ను ఉపయోగించి ఎగువ ఉదర గోడలోని చిన్న కోత ద్వారా అనువైన కాథెటర్ను కాలేయం యొక్క పోర్టల్ సిరలోకి చొప్పించడానికి మార్గనిర్దేశం చేస్తుంది.
పోర్టల్ సిర కాలేయానికి రక్తాన్ని తీసుకువెళ్ళే పెద్ద రక్తనాళం. పోర్టల్ సిరలో చొప్పించిన కాథెటర్ ద్వారా ద్వీపాలను నెమ్మదిగా కాలేయంలోకి ప్రవేశపెడతారు. నియమం ప్రకారం, ఈ విధానం స్థానిక లేదా సాధారణ అనస్థీషియా కింద జరుగుతుంది.
ఇన్సులిన్ అవసరాన్ని తగ్గించడానికి లేదా తొలగించడానికి తగినంత ఐలెట్ పనితీరును పొందడానికి రోగులకు తరచుగా రెండు లేదా అంతకంటే ఎక్కువ మార్పిడి అవసరం.
ప్యాంక్రియాటిక్ ఐలెట్ ఆటోట్రాన్స్ప్లాంటేషన్ మొత్తం ప్యాంక్రియాటెక్టోమీ తర్వాత జరుగుతుంది - మొత్తం ప్యాంక్రియాస్ యొక్క శస్త్రచికిత్స తొలగింపు - తీవ్రమైన దీర్ఘకాలిక లేదా దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ ఉన్న రోగులలో, ఇది ఇతర చికిత్సా పద్ధతులకు అనుకూలంగా ఉండదు. ఈ విధానం ప్రయోగాత్మకంగా పరిగణించబడదు. టైప్ 1 డయాబెటిస్ ఉన్న రోగులలో లాంగెన్హాన్స్ ఐలెట్ ఆటోట్రాన్స్ప్లాంటేషన్ చేయరు.
సాధారణ అనస్థీషియా కింద ఆసుపత్రిలో ఈ ప్రక్రియ జరుగుతుంది. మొదట, సర్జన్ ప్యాంక్రియాస్ను తొలగిస్తుంది, దాని నుండి ప్యాంక్రియాటిక్ ద్వీపాలను సంగ్రహిస్తారు. ఒక గంటలో, శుద్ధి చేసిన ద్వీపాలను కాథెటర్ ద్వారా రోగి కాలేయంలోకి ప్రవేశపెడతారు. అటువంటి మార్పిడి యొక్క లక్ష్యం శరీరానికి ఇన్సులిన్ ఉత్పత్తి చేయడానికి తగినంత లాంగర్హాన్స్ ద్వీపాలను అందించడం.
ప్యాంక్రియాటిక్ ద్వీపాలను మార్పిడి చేసిన తర్వాత ఏమి జరుగుతుంది?
లాంగర్హాన్స్ ద్వీపాలు మార్పిడి చేసిన వెంటనే ఇన్సులిన్ను విడుదల చేయడం ప్రారంభిస్తాయి. అయినప్పటికీ, వాటి పూర్తి పనితీరు మరియు కొత్త రక్త నాళాల పెరుగుదలకు సమయం పడుతుంది.
మార్పిడి చేసిన ద్వీపాల పూర్తి ఆపరేషన్ ప్రారంభమయ్యే ముందు గ్రహీతలు ఇన్సులిన్ ఇంజెక్షన్లను కొనసాగించాలి. లాంగర్హాన్స్ ద్వీపాల యొక్క విజయవంతమైన చెక్కడం మరియు దీర్ఘకాలిక పనితీరుకు దోహదం చేసే మార్పిడికి ముందు మరియు తరువాత వారు ప్రత్యేక సన్నాహాలు చేయవచ్చు.
అయినప్పటికీ, రోగి యొక్క సొంత బీటా కణాలను నాశనం చేసే స్వయం ప్రతిరక్షక ప్రతిస్పందన మార్పిడి చేసిన ద్వీపాలపై మళ్లీ దాడి చేస్తుంది. దాత ఐలెట్ ఇన్ఫ్యూషన్ కోసం కాలేయం ఒక సాంప్రదాయ ప్రదేశం అయినప్పటికీ, శాస్త్రవేత్తలు కండరాల కణజాలం మరియు ఇతర అవయవాలతో సహా ప్రత్యామ్నాయ ప్రదేశాలపై పరిశోధనలు చేస్తున్నారు.
ప్యాంక్రియాటిక్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ యొక్క ప్రయోజనాలు మరియు అప్రయోజనాలు ఏమిటి?
లాంగర్హాన్స్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ యొక్క ప్రయోజనాలు మెరుగైన రక్తంలో గ్లూకోజ్ నియంత్రణ, మధుమేహం కోసం ఇన్సులిన్ ఇంజెక్షన్లను తగ్గించడం లేదా తొలగించడం మరియు హైపోగ్లైసీమియా నివారణ. ప్యాంక్రియాటిక్ ద్వీపాలను నాటడానికి ప్రత్యామ్నాయం మొత్తం ప్యాంక్రియాస్ యొక్క మార్పిడి, ఇది చాలా తరచుగా మూత్రపిండ మార్పిడితో జరుగుతుంది.
మొత్తం క్లోమం మార్పిడి చేయడం వల్ల కలిగే ప్రయోజనాలు తక్కువ ఇన్సులిన్ ఆధారపడటం మరియు ఎక్కువ అవయవ పనితీరు. ప్యాంక్రియాస్ మార్పిడి యొక్క ప్రధాన ప్రతికూలత ఏమిటంటే ఇది చాలా క్లిష్టమైన ఆపరేషన్, ఇది సమస్యలు మరియు మరణం కూడా ఎక్కువగా ఉంటుంది.
ప్యాంక్రియాటిక్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ కూడా అపస్మారక హైపోగ్లైసీమియాను నివారించడానికి సహాయపడుతుంది. మార్పిడి తర్వాత పాక్షికంగా పనిచేసే ద్వీపాలు కూడా ఈ ప్రమాదకరమైన పరిస్థితిని నివారించవచ్చని శాస్త్రీయ అధ్యయనాలు చూపించాయి.
ఐలెట్ అలోట్రాన్స్పోలేషన్ ద్వారా రక్తంలో గ్లూకోజ్ నియంత్రణను మెరుగుపరచడం వల్ల గుండె మరియు మూత్రపిండాల వ్యాధి, నరాల మరియు కంటి దెబ్బతినడం వంటి మధుమేహ సంబంధిత సమస్యల పురోగతిని నెమ్మదిస్తుంది లేదా నిరోధించవచ్చు. ఈ అవకాశాన్ని అన్వేషించడానికి పరిశోధనలు కొనసాగుతున్నాయి.
ప్యాంక్రియాటిక్ ఐలెట్ అలోట్రాన్స్ప్లాంటేషన్ యొక్క ప్రతికూలతలు ఈ విధానంతో సంబంధం ఉన్న నష్టాలను కలిగి ఉంటాయి - ముఖ్యంగా, రక్తస్రావం లేదా థ్రోంబోసిస్. మార్పిడి చేసిన ద్వీపాలు పాక్షికంగా లేదా పూర్తిగా పనిచేయడం మానేయవచ్చు.రోగనిరోధక శక్తిని మార్పిడి చేసిన ద్వీపాలను తిరస్కరించకుండా నిరోధించడానికి రోగులు బలవంతంగా తీసుకునే రోగనిరోధక మందుల దుష్ప్రభావాలతో ఇతర ప్రమాదాలు సంబంధం కలిగి ఉంటాయి.
రోగికి ఇప్పటికే మార్పిడి చేయబడిన మూత్రపిండము ఉంటే మరియు ఇప్పటికే రోగనిరోధక మందులను తీసుకుంటుంటే, ఐలెట్ ఇన్ఫ్యూషన్ మరియు అలోట్రాన్స్ప్లాంటేషన్ సమయంలో నిర్వహించబడే రోగనిరోధక మందుల దుష్ప్రభావాలు మాత్రమే ప్రమాదాలు. ఆటోట్రాన్స్ప్లాంటేషన్ కోసం ఈ మందులు అవసరం లేదు, ఎందుకంటే ప్రవేశపెట్టిన కణాలు రోగి యొక్క సొంత శరీరం నుండి తీసుకోబడతాయి.
లాంగర్హాన్స్ ద్వీపాలను మార్పిడి చేయడం యొక్క ప్రభావం ఏమిటి?
యునైటెడ్ స్టేట్స్లో 1999 నుండి 2009 వరకు, 571 మంది రోగులపై ప్యాంక్రియాటిక్ ద్వీపాల కేటాయింపు జరిగింది. కొన్ని సందర్భాల్లో, మూత్రపిండ మార్పిడితో కలిపి ఈ ప్రక్రియ జరిగింది. చాలా మంది రోగులు ఒకటి లేదా రెండు ఐలెట్ కషాయాలను అందుకున్నారు. దశాబ్దం చివరలో, ఒకే ఇన్ఫ్యూషన్ సమయంలో పొందిన ద్వీపాల సగటు సంఖ్య 463,000.
గణాంకాల ప్రకారం, మార్పిడి చేసిన సంవత్సరంలో, 60% గ్రహీతలు ఇన్సులిన్ నుండి స్వాతంత్ర్యం పొందారు, అంటే ఇన్సులిన్ ఇంజెక్షన్లను కనీసం 14 రోజులు ఆపడం.
మార్పిడి తర్వాత రెండవ సంవత్సరం చివరలో, 50% గ్రహీతలు కనీసం 14 రోజులు ఇంజెక్షన్లను ఆపవచ్చు. అయినప్పటికీ, టి-ఇన్సులిన్ యొక్క దీర్ఘకాలిక స్వాతంత్ర్యాన్ని నిర్వహించడం చాలా కష్టం, చివరికి చాలా మంది రోగులు ఇన్సులిన్ తీసుకోవలసి వచ్చింది.
ఉత్తమ అల్లోగ్రాఫ్ట్ ఫలితాలతో సంబంధం ఉన్న కారకాలు గుర్తించబడ్డాయి:
- వయస్సు - 35 సంవత్సరాలు మరియు అంతకంటే ఎక్కువ.
- మార్పిడికి ముందు రక్తంలో ట్రైగ్లిజరైడ్స్ తక్కువ స్థాయి.
- మార్పిడికి ముందు ఇన్సులిన్ తక్కువ మోతాదులో.
ఏదేమైనా, లాంగర్హాన్స్ యొక్క మార్పిడి చేయబడిన ద్వీపాలు పాక్షికంగా పనిచేయడం వల్ల రక్తంలో గ్లూకోజ్ నియంత్రణ మరియు ఇన్సులిన్ తక్కువ మోతాదులో మెరుగుపడతాయని శాస్త్రీయ ఆధారాలు సూచిస్తున్నాయి.
రోగనిరోధక మందుల పాత్ర ఏమిటి?
తిరస్కరణను నివారించడానికి రోగనిరోధక మందులు అవసరం, ఏదైనా మార్పిడిలో సాధారణ సమస్య.
ఇటీవలి సంవత్సరాలలో లాంగర్హాన్స్ ద్వీపాలను మార్పిడి చేసే రంగంలో శాస్త్రవేత్తలు అనేక విజయాలు సాధించారు. 2000 లో, కెనడియన్ శాస్త్రవేత్తలు వారి మార్పిడి ప్రోటోకాల్ (ఎడ్మొంటన్ ప్రోటోకాల్) ను ప్రచురించారు, దీనిని ప్రపంచవ్యాప్తంగా వైద్య మరియు పరిశోధనా కేంద్రాలు అనుసరించాయి మరియు మెరుగుపరుస్తూనే ఉన్నాయి.
ఎడ్మొంటన్ ప్రోటోకాల్ డాక్లిజుమాబ్, సిరోలిమస్ మరియు టాక్రోలిమస్తో సహా కొత్త రోగనిరోధక మందుల వాడకాన్ని పరిచయం చేసింది. మార్పిడి విజయాన్ని పెంచడానికి సహాయపడే మెరుగైన చికిత్సా విధానాలతో సహా, శాస్త్రవేత్తలు ఈ ప్రోటోకాల్కు మార్పులను అభివృద్ధి చేయడం మరియు అధ్యయనం చేయడం కొనసాగిస్తున్నారు. వేర్వేరు కేంద్రాల్లోని ఈ పథకాలు భిన్నంగా ఉండవచ్చు.
లాంగర్హాన్స్ ఐలెట్ మార్పిడిలో ఉపయోగించే ఇతర రోగనిరోధక మందుల ఉదాహరణలు యాంటిథైమోసైట్ గ్లోబులిన్, బెలటాసెప్ట్, ఎటానెర్సెప్ట్, అలెంటుజుమాబ్, బసాలిక్సిమాబ్, ఎవెరోలిమస్ మరియు మైకోఫెనోలేట్ మోఫెటిల్. ఎక్సనాటైడ్ మరియు సిటాగ్లిప్టిన్ వంటి రోగనిరోధక మందుల సమూహానికి చెందని మందులను కూడా శాస్త్రవేత్తలు అన్వేషిస్తున్నారు.
రోగనిరోధక మందులు తీవ్రమైన దుష్ప్రభావాలను కలిగి ఉంటాయి మరియు వాటి దీర్ఘకాలిక ప్రభావాలు ఇప్పటికీ పూర్తిగా అర్థం కాలేదు. తక్షణ దుష్ప్రభావాలలో నోటి పూతల మరియు జీర్ణ సమస్యలు (కడుపు మరియు విరేచనాలు వంటివి) ఉన్నాయి. రోగులు కూడా అభివృద్ధి చెందుతారు:
- రక్తంలో కొలెస్ట్రాల్ పెరిగింది.
- అధిక రక్తపోటు.
- రక్తహీనత (ఎర్ర రక్త కణాల సంఖ్య తగ్గడం మరియు రక్తంలో హిమోగ్లోబిన్).
- అలసట.
- తెల్ల రక్త కణాల సంఖ్య తగ్గింది.
- మూత్రపిండాల పనితీరు బలహీనత.
- బ్యాక్టీరియా మరియు వైరల్ ఇన్ఫెక్షన్లకు ఎక్కువ అవకాశం ఉంది.
రోగనిరోధక మందులు తీసుకోవడం వల్ల కొన్ని రకాల కణితులు మరియు క్యాన్సర్ వచ్చే ప్రమాదం కూడా పెరుగుతుంది.
మార్పిడి చేసిన ద్వీపాలకు రోగనిరోధక వ్యవస్థను సహించే మార్గాలను శాస్త్రవేత్తలు అన్వేషిస్తూనే ఉన్నారు, దీనిలో రోగనిరోధక వ్యవస్థ వాటిని గ్రహాంతరవాసులుగా గుర్తించదు.
రోగనిరోధక శక్తిని తగ్గించే మందులు తీసుకోకుండా మార్పిడి చేసిన ద్వీపాల పనితీరుకు రోగనిరోధక సహనం సహాయపడుతుంది. ఉదాహరణకు, తిరస్కరణ ప్రతిచర్యను నివారించడంలో సహాయపడే ప్రత్యేక పూతలో కప్పబడిన ద్వీపాలను మార్పిడి చేయడం ఒక పద్ధతి.
ప్యాంక్రియాటిక్ ద్వీపాల యొక్క అలోట్రాన్స్ప్లాంటేషన్ ఎదుర్కొంటున్న అవరోధాలు ఏమిటి?
లాంగర్హాన్స్ ద్వీపాలను అలోట్రాన్స్ప్లాంటేషన్ విస్తృతంగా ఉపయోగించటానికి తగిన దాతలు లేకపోవడం ప్రధాన అడ్డంకి. అదనంగా, అన్ని దాత క్లోమం ఐలెట్ వెలికితీతకు అనుకూలంగా ఉండదు, ఎందుకంటే అవి అన్ని ఎంపిక ప్రమాణాలకు అనుగుణంగా లేవు.
మార్పిడి కోసం ద్వీపాలను తయారుచేసేటప్పుడు, అవి తరచూ దెబ్బతింటాయని కూడా గుర్తుంచుకోవాలి. అందువల్ల, ప్రతి సంవత్సరం చాలా తక్కువ మార్పిడి చేస్తారు.
ఈ సమస్యను పరిష్కరించడానికి శాస్త్రవేత్తలు వివిధ పద్ధతులను అధ్యయనం చేస్తున్నారు. ఉదాహరణకు, సజీవ దాత నుండి క్లోమం యొక్క కొంత భాగాన్ని మాత్రమే ఉపయోగిస్తారు; పందుల ప్యాంక్రియాటిక్ ద్వీపాలు ఉపయోగించబడతాయి.
శాస్త్రవేత్తలు పందుల ద్వీపాలను కోతులతో సహా ఇతర జంతువులకు మార్పిడి చేసి, వాటిని ప్రత్యేక పూతలో కలుపుతారు లేదా తిరస్కరణను నివారించడానికి మందులను వాడతారు. మరొక విధానం ఏమిటంటే ఇతర రకాల కణాల నుండి ద్వీపాలను సృష్టించడం - ఉదాహరణకు, మూలకణాల నుండి.
అదనంగా, ఆర్థిక అవరోధాలు విస్తృతమైన ఐలెట్ కేటాయింపును అడ్డుకుంటాయి. ఉదాహరణకు, యునైటెడ్ స్టేట్స్లో, మార్పిడి సాంకేతికత ప్రయోగాత్మకంగా పరిగణించబడుతుంది, కాబట్టి భీమా అటువంటి పద్ధతులను కవర్ చేయనందున ఇది పరిశోధనా నిధుల నుండి నిధులు సమకూరుస్తుంది.
న్యూట్రిషన్ అండ్ డైట్
ప్యాంక్రియాటిక్ ద్వీపాల మార్పిడి చేయించుకున్న వ్యక్తి వైద్యులు మరియు పోషకాహార నిపుణులు అభివృద్ధి చేసిన ఆహారాన్ని అనుసరించాలి. మార్పిడి తర్వాత తీసుకున్న రోగనిరోధక మందులు బరువు పెరగడానికి కారణమవుతాయి. శరీర బరువు, రక్తపోటు, రక్త కొలెస్ట్రాల్ మరియు రక్తంలో గ్లూకోజ్ స్థాయిలను నియంత్రించడానికి ఆరోగ్యకరమైన ఆహారం ముఖ్యం.
డయాబెటిస్ ఎస్సెన్షియల్స్
డయాబెటిస్ 21 వ శతాబ్దపు అంటువ్యాధిగా గుర్తించబడింది. గణాంకాల ప్రకారం, వయోజన రోగులలో సంభవం రేటు 8.5%. 2014 లో, 422 మిలియన్ల మంది రోగులు నమోదు చేయబడ్డారు, పోల్చి చూస్తే, 1980 లో రోగుల సంఖ్య 108 మిలియన్లు మాత్రమే. డయాబెటిస్ మెల్లిటస్ అనేది విపరీతమైన వేగంతో వ్యాపించే ఒక వ్యాధి, ఇది es బకాయంతో ఉంటుంది.
పాథాలజీ అభివృద్ధి ఎండోక్రైన్ వ్యవస్థ యొక్క అంతరాయంతో ప్రారంభమవుతుంది. అదే సమయంలో, డయాబెటిస్ ప్రారంభానికి ఖచ్చితమైన కారణాలు ఇంకా స్పష్టం చేయబడలేదు. అయినప్పటికీ, వ్యాధి అభివృద్ధి చెందే ప్రమాదాన్ని పెంచే అనేక అంశాలు ఉన్నాయి: లింగం, వయస్సు, వంశపారంపర్యత, అధిక బరువు, రోగలక్షణ గర్భం మొదలైనవి.
వ్యాధి యొక్క రెండు ప్రధాన రూపాలు అంటారు - మొదటి (ఇన్సులిన్-ఆధారిత) మరియు రెండవ (ఇన్సులిన్-ఆధారిత) రకం.
మొదటి రకం డయాబెటిస్ ప్రధానంగా చిన్న వయస్సులోనే నిర్ధారణ అవుతుంది. రక్తంలో గ్లూకోజ్ కంటెంట్ను సాధారణీకరించే హార్మోన్ అయిన ప్యాంక్రియాస్ ద్వారా ఇన్సులిన్ ఉత్పత్తిని పూర్తిగా నిలిపివేయడం ద్వారా పాథాలజీ వర్గీకరించబడుతుంది. ఈ సందర్భంలో, ఇన్సులిన్ చికిత్స సూచించబడుతుంది - ఇన్సులిన్ ఇంజెక్షన్ల యొక్క సాధారణ పరిపాలన.
రెండవ రకం వ్యాధి 40-45 సంవత్సరాల వయస్సులో సంభవిస్తుంది. నియమం ప్రకారం, అధిక బరువు లేదా జన్యు సిద్ధత కారణంగా, ఇన్సులిన్ లక్ష్య కణాలలోకి ప్రవేశించడం మానేస్తుంది, ఎందుకంటే అవి దానికి తప్పుగా స్పందించడం ప్రారంభిస్తాయి. ఈ ప్రక్రియను ఇన్సులిన్ నిరోధకత అంటారు. తత్ఫలితంగా, క్లోమం క్షీణిస్తుంది మరియు చక్కెరను తగ్గించే హార్మోన్ను అవసరమైన మొత్తంలో ఉత్పత్తి చేయలేకపోతుంది. సకాలంలో రోగ నిర్ధారణతో, drugs షధాలను ఉపయోగించకుండా గ్లూకోజ్ను పర్యవేక్షించవచ్చు, దీని కోసం సరైన పోషకాహారం మరియు వ్యాయామం పాటించడం సరిపోతుంది.మరింత ఆధునిక సందర్భాల్లో, మీరు హైపోగ్లైసీమిక్ మాత్రలు తీసుకోవాలి లేదా ఇన్సులిన్ ఇంజెక్షన్లు చేయాలి.
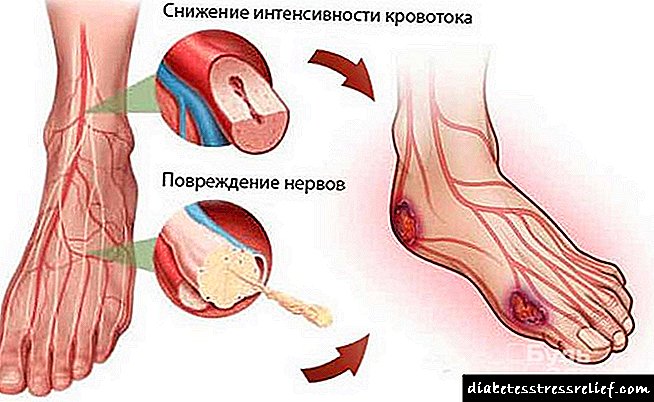
ఈ వ్యాధి యొక్క ప్రధాన లక్షణాలు పాలియురియా మరియు తీవ్రమైన దాహం. ఇది మూత్ర వ్యవస్థ యొక్క పనితీరుతో అనుసంధానించబడి ఉంది. అధిక చక్కెర మూత్రపిండాల ద్వారా విసర్జించబడుతుంది మరియు దీని కోసం వారికి ఎక్కువ ద్రవం అవసరం, ఇది కణజాలాల నుండి తీసుకోబడుతుంది. తత్ఫలితంగా, ఒక వ్యక్తి ఎక్కువ నీరు త్రాగటం మరియు మరుగుదొడ్డిని ఎక్కువగా సందర్శించడం ప్రారంభిస్తాడు. అలాగే, డయాబెటిస్ కింది లక్షణాలను అనుభవించవచ్చు:
- దిగువ మరియు ఎగువ అవయవాలలో జలదరింపు,
- తీవ్రమైన అలసట, పనితీరు తగ్గింది,
- దృష్టి లోపం,
- చేతులు మరియు కాళ్ళలో తిమ్మిరి,
- తలనొప్పి మరియు మైకము,
- చిరాకు, పేలవమైన నిద్ర,
- దీర్ఘకాలిక గాయం వైద్యం.
అదనంగా, చర్మ వ్యాధులు సంభవించవచ్చు.
డయాబెటిస్కు ప్యాంక్రియాటిక్ సర్జరీ: మార్పిడి ఖర్చు
టైప్ 1 డయాబెటిస్ అనేది ఇన్సులిన్-ఆధారిత వ్యాధి మరియు ప్రపంచవ్యాప్తంగా ఈ వ్యాధి యొక్క అత్యంత సాధారణ రూపం.
వైద్య గణాంకాల ప్రకారం, నేడు ప్రపంచంలో 80 మిలియన్ల మంది రోగులు ఈ రకమైన వ్యాధితో బాధపడుతున్నారు. ఈ కాలంలో, ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్తో బాధపడుతున్న రోగుల సంఖ్య పెరుగుదలకు నిరంతర ధోరణి ఉంది.
ప్రస్తుతానికి వైద్య రంగంలో నిపుణులు చికిత్స యొక్క శాస్త్రీయ పద్ధతులను ఉపయోగించడం ద్వారా వ్యాధి అభివృద్ధి యొక్క పరిణామాలను విజయవంతంగా ఎదుర్కోగలుగుతారు.
| వీడియో (ఆడటానికి క్లిక్ చేయండి). |
డయాబెటిస్ చికిత్సలో గణనీయమైన పురోగతి ఉన్నప్పటికీ, టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క పురోగతిలో సమస్యల రూపంతో సంబంధం ఉన్న సమస్యలు తలెత్తుతాయి, దీనికి ప్యాంక్రియాస్ మార్పిడి అవసరం కావచ్చు.
వైద్య గణాంకాల ప్రకారం, డయాబెటిస్ ఇన్సులిన్-ఆధారిత రూపంతో బాధపడుతున్న వ్యక్తులు, ఇతరులకన్నా ఎక్కువగా:
- గుడ్డిగా వెళ్ళండి
- మూత్రపిండాల వైఫల్యంతో బాధపడుతున్నారు,
- గ్యాంగ్రేన్ చికిత్సలో సహాయం తీసుకోండి,
- గుండె మరియు వాస్కులర్ వ్యవస్థ యొక్క పనితీరులో రుగ్మతల చికిత్సలో సహాయం తీసుకోండి.
ఈ సమస్యలతో పాటు, టైప్ I డయాబెటిస్తో బాధపడుతున్న మధుమేహ వ్యాధిగ్రస్తుల సగటు ఆయుర్దాయం ఈ వ్యాధి లేని మరియు రక్తంలో చక్కెర స్థాయిలతో బాధపడని వ్యక్తుల కంటే దాదాపు 30% తక్కువగా ఉందని కనుగొనబడింది.
Medicine షధం యొక్క ప్రస్తుత దశలో, ఇన్సులిన్-ఆధారిత మధుమేహం చికిత్సకు method షధ పద్ధతి చాలా సాధారణం. ఇన్సులిన్ కలిగిన ations షధాలను ఉపయోగించి పున the స్థాపన చికిత్స యొక్క ఉపయోగం ఎల్లప్పుడూ తగినంత ప్రభావవంతంగా ఉండకపోవచ్చు మరియు అటువంటి చికిత్స యొక్క ఖర్చు చాలా ఎక్కువ.
ప్రత్యామ్నాయ చికిత్స యొక్క ఉపయోగం యొక్క తగినంత ప్రభావం మోతాదుల ఎంపిక యొక్క సంక్లిష్టత, ఉపయోగించిన మందులు. రోగి యొక్క శరీరంలోని అన్ని వ్యక్తిగత లక్షణాలను పరిగణనలోకి తీసుకొని ప్రతి సందర్భంలోనూ ఇటువంటి మోతాదులను ఎన్నుకోవాలి, ఇది అనుభవజ్ఞులైన ఎండోక్రినాలజిస్టులకు కూడా చేయడం కష్టం.
ఈ పరిస్థితులన్నీ వైద్యులు వ్యాధికి చికిత్స చేయడానికి కొత్త మార్గాలను అన్వేషించడానికి రెచ్చగొట్టాయి.
చికిత్స యొక్క కొత్త పద్ధతుల కోసం శోధించడానికి శాస్త్రవేత్తలను ప్రేరేపించిన ప్రధాన కారణాలు క్రిందివి:
- వ్యాధి యొక్క తీవ్రత.
- వ్యాధి ఫలితం యొక్క స్వభావం.
- చక్కెర మార్పిడి ప్రక్రియలో సమస్యలను సర్దుబాటు చేయడంలో ఇబ్బందులు ఉన్నాయి.
వ్యాధి చికిత్సకు అత్యంత ఆధునిక పద్ధతులు:
- హార్డ్వేర్ చికిత్స పద్ధతులు,
- ప్యాంక్రియాటిక్ మార్పిడి
- ప్యాంక్రియాస్ మార్పిడి
- ప్యాంక్రియాటిక్ కణజాలం యొక్క ఐలెట్ కణాల మార్పిడి.
మొదటి రకం డయాబెటిస్ మెల్లిటస్లో, బీటా కణాల పనితీరులో ఉల్లంఘన కారణంగా సంభవించే జీవక్రియ మార్పుల రూపాన్ని శరీరం చూపిస్తుంది. లాంగర్హాన్స్ ద్వీపాల సెల్యులార్ పదార్థాన్ని మార్పిడి చేయడం ద్వారా జీవక్రియ మార్పును తొలగించవచ్చు.ప్యాంక్రియాటిక్ కణజాలం యొక్క ఈ ప్రాంతాల కణాలు శరీరంలో ఇన్సులిన్ అనే హార్మోన్ సంశ్లేషణకు కారణమవుతాయి.
ప్యాంక్రియాటిక్ డయాబెటిస్ శస్త్రచికిత్స పనిని సరిదిద్దగలదు మరియు జీవక్రియ ప్రక్రియలలో సాధ్యమయ్యే విచలనాలను నియంత్రిస్తుంది. అదనంగా, శస్త్రచికిత్స ద్వారా వ్యాధి యొక్క మరింత పురోగతిని మరియు మధుమేహంతో సంబంధం ఉన్న సమస్యల శరీరంలో కనిపించకుండా నిరోధించవచ్చు.
టైప్ 1 డయాబెటిస్కు శస్త్రచికిత్స సమర్థించబడుతోంది.
శరీరంలో జీవక్రియ ప్రక్రియల సర్దుబాటుకు ఐలెట్ కణాలు ఎక్కువ కాలం బాధ్యత వహించలేవు. ఈ కారణంగా, సాధ్యమైనంతవరకు దాని క్రియాత్మక సామర్థ్యాలను నిలుపుకున్న దాత గ్రంథి యొక్క అలోట్రాన్స్ప్లాంటేషన్ను ఉపయోగించడం మంచిది.
ఇదే విధమైన విధానాన్ని చేపట్టడం అనేది జీవక్రియ ప్రక్రియల వైఫల్యాలను నిరోధించే పరిస్థితులను నిర్ధారించడం.
కొన్ని సందర్భాల్లో, శస్త్రచికిత్స తర్వాత, టైప్ 1 డయాబెటిస్ మెల్లిటస్ అభివృద్ధి లేదా వారి పురోగతిని ఆపడం ద్వారా రెచ్చగొట్టబడిన సమస్యల యొక్క రివర్స్ అభివృద్ధిని సాధించడానికి నిజమైన అవకాశం ఉంది.
డయాబెటిస్లో ప్యాంక్రియాటిక్ మార్పిడి ఇతర అవయవాల మార్పిడికి చాలా అరుదుగా సూచించబడుతుంది. ఈ శస్త్రచికిత్స చికిత్సలు భారీ ముప్పు. ఇతర ప్రభావ మార్గాలు సరిపోకపోతే శస్త్రచికిత్స తరచుగా ఉపయోగించబడుతుంది. ఇటువంటి శస్త్రచికిత్స జోక్యాలు ప్రవర్తనకు సంబంధించి ప్రత్యేక సాంకేతిక మరియు సంస్థాగత ఇబ్బందులను కలిగి ఉంటాయి.
వైద్య సాధనలో, వ్యాధిని తొలగించే ఆధునిక పద్ధతులు వేరు చేయబడతాయి.
- హార్డ్వేర్ చికిత్స పద్ధతులు.
- ప్యాంక్రియాస్ శస్త్రచికిత్స.
- క్లోమం యొక్క మార్పిడి.
- ప్యాంక్రియాటిక్ ఐలెట్ మార్పిడి.
డయాబెటిక్ పాథాలజీలో బీటా కణాల సహజ కార్యకలాపాల మార్పుల వల్ల అభివృద్ధి చెందిన జీవక్రియ మార్పులను గుర్తించడం సాధ్యమే కాబట్టి, లాంగర్హాన్స్ ద్వీపాలను భర్తీ చేసే విధానం ద్వారా పాథాలజీ చికిత్స ముందుగా నిర్ణయించబడుతుంది.
ఈ శస్త్రచికిత్స చికిత్స జీవక్రియ దృగ్విషయంలోని అసమానతలను పరిష్కరించడానికి లేదా శస్త్రచికిత్స చికిత్స యొక్క అధిక వ్యయంతో సంబంధం లేకుండా గ్లూకోజ్కు లోబడి ఉండే డయాబెటిస్ యొక్క అభివ్యక్తి యొక్క తీవ్రమైన పునరావృత సమస్యల ఏర్పడటానికి హామీ ఇవ్వడానికి సహాయపడుతుంది.
డయాబెటిస్లో, ఈ నిర్ణయం బాగా స్థిరపడింది.
శరీరంలోని ఐలెట్ కణాలు రోగులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క నియంత్రణకు ఎక్కువ కాలం బాధ్యత వహించలేవు. అందువల్ల, దాత గ్రంథి యొక్క లాంగర్హాన్స్ ద్వీపాల ప్రత్యామ్నాయం యొక్క అల్లోగ్రాఫ్ట్లు ఉపయోగించబడతాయి, దీనిలో వారి స్వంత కార్యాచరణ గరిష్టంగా సంరక్షించబడుతుంది. ఈ దృగ్విషయం నార్మోగ్లైసీమియాకు భద్రతా పరిస్థితులను మరియు జీవక్రియ యంత్రాంగాల యొక్క మరొక దిగ్బంధనాన్ని ఆశిస్తుంది.
కొన్ని సందర్భాల్లో, డయాబెటిక్ వ్యాధి యొక్క అభివృద్ధి చెందిన సమస్యల యొక్క వ్యతిరేక నిర్మాణాన్ని సాధించడం లేదా వాటిని ఆపడం సాధ్యమవుతుంది.
డయాబెటిక్ పాథాలజీలో ప్యాంక్రియాటిక్ మార్పిడి ఒక ప్రమాదకరమైన ప్రక్రియ, ఎందుకంటే ఇటువంటి జోక్యం చాలా తీవ్రమైన పరిస్థితులలో మాత్రమే జరుగుతుంది.
ప్యాంక్రియాటిక్ అవయవ మార్పిడి తరచుగా టైప్ 1 డయాబెటిస్ మరియు 2 వ మూత్రపిండాల లోపంతో బాధపడుతున్న వ్యక్తుల కోసం నిర్వహిస్తారు, రోగి ఈ రూపంలో కోలుకోలేని సమస్యలను అనుభవించటం ప్రారంభించడానికి ముందు ఇప్పటికే వ్యక్తమైంది:
- రెటినోపతి చూసే సామర్థ్యాన్ని పూర్తిగా కోల్పోతుంది
- పెద్ద మరియు చిన్న నాళాల వ్యాధులు,
- న్యూరోపతి,
- నెఫ్రోపతీ,
- ఎండోక్రైన్ న్యూనత.
ప్యాంక్రియాటిక్ నెక్రోసిస్ చేత రెచ్చగొట్టబడిన ద్వితీయ డయాబెటిక్ వ్యాధి సమక్షంలో గ్రంధి మార్పిడి కూడా జరుగుతుంది, ఇది తీవ్రమైన దశలో ప్యాంక్రియాటైటిస్ యొక్క సమస్యగా మారింది మరియు ప్యాంక్రియాటిక్ ఏర్పడకపోయినా, వ్యాధి ఏర్పడే దశలో ఉంటే.
తరచుగా మార్పిడి కారకం హిమోక్రోమాటోసిస్, అలాగే బాధితుడు చక్కెరకు రోగనిరోధక శక్తి.
చాలా అరుదైన పరిస్థితులలో, డయాబెటిస్ కోసం గ్రంథి యొక్క మార్పిడి అనేక పాథాలజీ ఉన్న రోగులకు సూచించబడుతుంది.
- ప్యాంక్రియాటిక్ కణజాలం యొక్క నెక్రోసిస్.
- నిరపాయమైన లేదా ప్రాణాంతక కోర్సు యొక్క కణితి ఏర్పడటం ద్వారా గ్రంథికి నష్టం.
- పెరిటోనియంలోని ప్యూరెంట్ ఇన్ఫ్లమేటరీ దృగ్విషయం, ఇది ప్యాంక్రియాటిక్ కణజాలాలకు తీవ్రమైన నష్టం యొక్క అభివృద్ధికి దారితీస్తుంది, ఇది ఏ చికిత్సకు స్పందించదు.
తరచుగా, మూత్రపిండ న్యూనత కనిపించడంతో, రోగికి, ప్యాంక్రియాస్ మార్పిడితో పాటు, క్లోమంతో వెంటనే చేసే కిడ్నీ ఆపరేషన్ కూడా అవసరం.
సూచనలతో పాటు, ప్యాంక్రియాస్ మార్పిడి వివిధ కారణాల వల్ల సాధ్యం కాదు.
- నాసిరకం కోర్సు యొక్క నియోప్లాజమ్స్ ఉనికి మరియు నిర్మాణం.
- గుండె జబ్బులు, తీవ్రమైన వాస్కులర్ లోపం కలిగి ఉంటాయి.
- మధుమేహం యొక్క సమస్యలు.
- Lung పిరితిత్తుల పాథాలజీలు, స్ట్రోక్, అంటు కోర్సు యొక్క ఉనికి.
- మద్యం, మాదకద్రవ్యాలకు బానిస.
- తీవ్రమైన మానసిక వ్యక్తీకరణ యొక్క లోపాలు.
- శరీరం యొక్క బలహీనమైన రక్షణ విధులు.
- ఎయిడ్స్.
రోగి యొక్క పరిస్థితి సంతృప్తికరంగా ఉంటే శస్త్రచికిత్స చికిత్స సాధ్యమవుతుంది. లేకపోతే, మరణించే ప్రమాదం ఉంది.
శస్త్రచికిత్స జోక్యం మరియు మార్పిడికి సంబంధించిన కేసులను గుర్తించే ముందు, పరీక్షల సమితి నిర్వహిస్తారు. అధ్యయనంలో క్రింది రోగనిర్ధారణ చర్యలు ఉన్నాయి:
- రక్త రకం విశ్లేషణ,
- కంప్యూటెడ్ టోమోగ్రఫీ,
- ఎలక్ట్రో,
- జీవరసాయన స్థాయిలో రక్త పరీక్ష,
- గుండె కండరాల అల్ట్రాసౌండ్ డయాగ్నస్టిక్స్, పెరిటోనియం,
- బ్లడ్ సెరోలజీ,
- మూత్రం మరియు రక్త విశ్లేషణ,
- కణజాల అనుకూలత యాంటిజెన్ల అధ్యయనం,
- స్టెర్నమ్ యొక్క ఎక్స్-రే.
రోగికి థెరపిస్ట్, సర్జన్, గ్యాస్ట్రోఎంటరాలజిస్ట్ పూర్తి పరీక్ష అవసరం. కొన్నిసార్లు మీకు అలాంటి వైద్యులతో పరీక్ష అవసరం:
సమగ్ర రోగ నిర్ధారణకు ధన్యవాదాలు, మార్పిడి చేసిన అవయవాన్ని తిరస్కరించే ముప్పును గుర్తించడం సాధ్యపడుతుంది. విశ్లేషణ వ్యవధిలో నిర్ణయించిన అన్ని సూచికలు సాధారణమైతే, వైద్యులు క్లోమం మార్పిడి చేసి దాత కోసం వెతకాలని యోచిస్తున్నారు.
కణజాల నమూనా ఒక జీవన వ్యక్తిలో జరుగుతుంది మరియు అతని మెదడు చనిపోయినట్లు నిర్ధారించబడింది.
పరీక్షల ఫలితాల ఆధారంగా, మొత్తం శ్రేయస్సు మరియు క్లోమం ఎంత తీవ్రంగా ప్రభావితమవుతుందో కూడా, డాక్టర్ క్లోమ మార్పిడి కోసం జోక్యాన్ని ఎన్నుకుంటారు.
- శస్త్రచికిత్సలో మొత్తం అవయవాన్ని నాటడం జరుగుతుంది.
- గ్రంథి యొక్క తోక లేదా ఇతర లోబ్ యొక్క మార్పిడి.
- అవయవం మరియు డుయోడెనమ్ యొక్క భాగాన్ని తొలగించడం అవసరం.
- లాంగర్హాన్స్ కణాల ఇంట్రావీనస్ ఇంజెక్షన్.
మొత్తం క్లోమం మార్పిడి చేసేటప్పుడు, డుయోడెనమ్ 12 లో భాగంగా తీసుకోండి. అయితే, గ్రంథిని చిన్న ప్రేగు లేదా మూత్రాశయానికి అనుసంధానించవచ్చు. క్లోమం యొక్క కొంత భాగాన్ని మాత్రమే మార్పిడి చేస్తే, అప్పుడు ప్యాంక్రియాటిక్ రసాన్ని తొలగించడంలో శస్త్రచికిత్స జోక్యం ఉంటుంది. దీన్ని చేయడానికి, 2 పద్ధతులను ఉపయోగించండి.
- నియోప్రేన్ ఉపయోగించి అవుట్పుట్ ఛానెల్ను బ్లాక్ చేస్తోంది.
- చిన్న ప్రేగు లేదా మూత్రాశయంలోకి అవయవ రసాన్ని తొలగించడం. రసాన్ని మూత్రాశయంలోకి విసిరినప్పుడు, సంక్రమణ వచ్చే ప్రమాదం తగ్గుతుంది.
మూత్రపిండాల వంటి క్లోమం యొక్క మార్పిడి ఇలియాక్ ఫోసాలో జరుగుతుంది. విధానం క్లిష్టంగా మరియు పొడవుగా ఉంటుంది. తరచుగా ఆపరేషన్ సాధారణ అనస్థీషియా కింద జరుగుతుంది, ఇది తీవ్రమైన సమస్యల ప్రమాదాన్ని తగ్గిస్తుంది.
వారు వెన్నెముక గొట్టాన్ని స్థాపించారు, దీనివల్ల పరిస్థితిని తగ్గించడానికి మార్పిడి తర్వాత అనస్థీషియా పంపిణీ చేయబడుతుంది.
దశల్లో గ్రంధికి శస్త్రచికిత్స చికిత్స:
- గర్భాశయ ధమని ద్వారా ప్రతిస్కందకానికి ఒక దాతకు ఒక medicine షధం ఇవ్వబడుతుంది, అప్పుడు సంరక్షణకారి పరిష్కారం ఉపయోగించబడుతుంది.
- తరువాత, అవయవం తొలగించి చల్లని సెలైన్ ద్రావణంతో చల్లబడుతుంది.
- షెడ్యూల్ చేసిన ఆపరేషన్ చేయండి.గ్రహీతకు ఒక విచ్ఛేదనం చేయబడుతుంది, తరువాత ఆరోగ్యకరమైన గ్రంథి లేదా ఒక భాగాన్ని ఇలియల్ ఫోసా జోన్లోకి మార్పిడి చేస్తారు.
- ధమనులు, సిరలు మరియు ఆర్గాన్ అవుట్లెట్ కెనాల్ దశల్లో కలుపుతారు.
డయాబెటిస్కు వ్యతిరేకంగా మూత్రపిండాల పనిలో రోగి మారితే, అప్పుడు డబుల్ ఆపరేషన్ సాధ్యమే. ఇది అనుకూలమైన ఫలితాల అవకాశాలను పెంచుతుంది.
విజయవంతమైన మార్పిడితో, రోగి త్వరగా సాధారణ కార్బోహైడ్రేట్ జీవక్రియకు తిరిగి వస్తాడు, కాబట్టి అతను క్రమం తప్పకుండా ఇన్సులిన్ ఇంజెక్ట్ చేయవలసిన అవసరం లేదు, దాని స్థానంలో రోగనిరోధక శక్తిని తగ్గించే మాత్రలతో భర్తీ చేస్తాడు. వాటి ఉపయోగం మార్పిడి చేసిన క్లోమాలను తిరస్కరించడానికి అనుమతించదు.
ఇమ్యునోసప్రెసివ్ థెరపీని 2-3 drugs షధాల వాడకంతో నిర్వహిస్తారు, ఇవి వేరే చర్యను కలిగి ఉంటాయి.
సమస్యకు ఏదైనా శస్త్రచికిత్సా పరిష్కారం వలె, ఇంప్లాంటేషన్ డయాబెటిస్ యొక్క ఇటువంటి సమస్యల అభివృద్ధిని రేకెత్తిస్తుంది, దీని మందులు సమస్యను పరిష్కరించలేవు.
- పెరిటోనియంలో అంటు దృగ్విషయం ఏర్పడటం.
- మార్పిడి చేసిన అవయవం యొక్క వృత్తంలో ద్రవం ఉనికి.
- వివిధ స్థాయిలలో రక్తస్రావం అభివృద్ధి.
మార్పిడి చేసిన గ్రంథిని తిరస్కరించడం జరుగుతుంది. ఇది మూత్రంలో అమైలేస్ ఉనికిని సూచిస్తుంది. బయాప్సీ చేస్తే కూడా ఇది కనుగొనబడుతుంది. ఇనుము పరిమాణం పెరగడం ప్రారంభమవుతుంది. అల్ట్రాసౌండ్ స్కాన్ గుర్తించడం దాదాపు అసాధ్యం, ఎందుకంటే శరీరానికి అస్పష్టమైన అంచులు ఉంటాయి.
మార్పిడి శస్త్రచికిత్స చికిత్సలో రోగికి సుదీర్ఘమైన మరియు కష్టమైన పునరావాసం ఉంటుంది. ఈ సమయంలో, రోగనిరోధక మందులు అతనికి సూచించబడతాయి, తద్వారా అవయవం బాగా మూలంగా ఉంటుంది.
మార్పిడి తర్వాత క్లోమం నయమవుతుందా?
గణాంకాల ప్రకారం, ప్యాంక్రియాస్ మార్పిడి చేసిన తర్వాత మనుగడ 80% రోగులలో 2 సంవత్సరాలు మించని కాలానికి గమనించవచ్చు.
క్లోమం ఆరోగ్యకరమైన దాత నుండి మార్పిడి చేయబడితే, రోగ నిరూపణ మరింత అనుకూలంగా ఉంటుంది మరియు దాదాపు 40% మంది రోగులు 10 సంవత్సరాలకు పైగా నివసిస్తున్నారు, మరియు 70% మంది 2 సంవత్సరాల కన్నా ఎక్కువ జీవించరు.
ఇంట్రావీనస్ పద్ధతి ద్వారా శరీర కణాల పరిచయం ఉత్తమ వైపు నుండి కాదని నిరూపించబడింది, ఈ సాంకేతికత ఇప్పుడు ఖరారు చేయబడింది. ఈ పద్ధతి యొక్క సంక్లిష్టత ఒక గ్రంధి నుండి కావలసిన సంఖ్యలో కణాలను పొందటానికి సరిపోదు.
డయాబెటిస్ కోసం ప్యాంక్రియాటిక్ మార్పిడి
మానవ శరీరం యొక్క ముఖ్యమైన అవయవాలలో ఒకటి క్లోమం.
ఇది ఉదర కుహరంలో ఉంది మరియు అనేక విధులను నిర్వహిస్తుంది, వీటిలో ముఖ్యమైనవి జీర్ణక్రియ (ఎక్సోక్రైన్) లో పాల్గొన్న ఎంజైమ్ల సంశ్లేషణ మరియు కార్బోహైడ్రేట్ల జీవక్రియలో పాల్గొన్న హార్మోన్ల నిర్మాణం. అవయవం యొక్క సరికాని చర్య చాలా తీవ్రమైన పరిణామాలకు కారణమవుతుంది - ప్యాంక్రియాటిక్ నెక్రోసిస్, డయాబెటిస్ మెల్లిటస్ మరియు కొన్ని సందర్భాల్లో మరణం. కొన్నిసార్లు, అనేక కారణాల వల్ల, ఇనుము దాని విధులను పాక్షికంగా లేదా పూర్తిగా నెరవేర్చడం మానేస్తుంది, కాబట్టి దాని మార్పిడి ప్రశ్న తలెత్తుతుంది.
ప్రస్తుతం, మార్పిడి ఆపరేషన్లు చాలా దేశాలలో జరుగుతున్నాయి, ఈ దిశలో medicine షధం యొక్క స్థిరమైన అభివృద్ధి గురించి మాట్లాడటానికి ఇది మాకు వీలు కల్పిస్తుంది. టైప్ 1 డయాబెటిస్ కోసం ప్యాంక్రియాస్ మార్పిడి యొక్క నమూనాలలో ఒకటి 1891 లో తిరిగి తయారు చేయబడింది, ఇది ఇన్సులిన్ కనుగొనటానికి ముప్పై సంవత్సరాల ముందు, అయితే అలాంటి మొదటి ఆపరేషన్ 1966 లో అమెరికాలో జరిగింది.
నేడు, స్టెరాయిడ్స్తో కలిపి సైక్లోస్పోరిన్ ఎ వాడటం వల్ల ప్యాంక్రియాటిక్ మార్పిడి రంగంలో medicine షధం ఒక ముఖ్యమైన అడుగు వేసింది.
శస్త్రచికిత్స కోసం రోగ నిర్ధారణ, సూచనలు మరియు వ్యతిరేక సూచనలు
ఆపరేషన్ పూర్తయిన ప్రభావం మరియు విజయం అనేక అంశాలపై ఆధారపడి ఉంటుంది, ఎందుకంటే ఈ విధానం తీవ్రమైన సందర్భాల్లో మాత్రమే చూపబడుతుంది మరియు చాలా ఎక్కువ ఖర్చు ఉంటుంది. ప్రతి రోగి తప్పనిసరిగా పరీక్షలు మరియు డయాగ్నస్టిక్స్ చేయించుకోవాలి, దాని ఫలితాల ప్రకారం వైద్యుడు ఈ ప్రక్రియ యొక్క సముచితతను నిర్ణయిస్తాడు.అనేక రకాలైన డయాగ్నస్టిక్స్ ఉన్నాయి, వీటిలో ముఖ్యమైనవి క్రిందివి:
- చికిత్సకుడు సమగ్ర పరీక్ష నిర్వహించడం మరియు అత్యంత ప్రత్యేకమైన వైద్యులను సంప్రదించడం - గ్యాస్ట్రోఎంటరాలజిస్ట్, సర్జన్, మత్తుమందు, దంతవైద్యుడు, గైనకాలజిస్ట్ మరియు ఇతరులు,
- గుండె కండరాల అల్ట్రాసౌండ్ పరీక్ష, పెరిటోనియల్ అవయవాలు, ఛాతీ ఎక్స్-రే, ఎలక్ట్రో కార్డియోగ్రామ్, కంప్యూటెడ్ టోమోగ్రఫీ,
- వివిధ రక్త నమూనాలు
- కణజాల అనుకూలతకు ముఖ్యమైన యాంటిజెన్ల ఉనికిని గుర్తించే ప్రత్యేక విశ్లేషణ.
ఏదైనా శస్త్రచికిత్సా తారుమారు రోగికి చాలా ప్రమాదకరమైన ప్రక్రియ కాబట్టి, సాధారణ మానవ కార్యకలాపాలను నిర్ధారించడానికి క్లోమం యొక్క మార్పిడి మాత్రమే సాధ్యమయ్యే అనేక సూచనలు ఉన్నాయి:
- రెటినోపతి వంటి ఈ వ్యాధి యొక్క తీవ్రమైన సమస్యలు మొదలయ్యే ముందు టైప్ 1 డయాబెటిస్ మెల్లిటస్లో ప్యాంక్రియాటిక్ మార్పిడి, ఇది అంధత్వం, వాస్కులర్ పాథాలజీలు, వివిధ రకాల నెఫ్రోపతీ, హైపర్లబిలిటీ,
- సెకండరీ డయాబెటిస్ మెల్లిటస్, ప్యాంక్రియాటైటిస్ యొక్క ప్రత్యేక కోర్సు వల్ల సంభవించవచ్చు, దీనిలో ప్యాంక్రియాటిక్ నెక్రోసిస్ అభివృద్ధి చెందుతుంది, ప్యాంక్రియాటిక్ క్యాన్సర్, ఇన్సులిన్కు రోగి రోగనిరోధక శక్తి, హిమోక్రోమాటోసిస్,
- ప్రాణాంతక లేదా నిరపాయమైన నియోప్లాజాలు, విస్తృతమైన కణజాల మరణం, పెరిటోనియంలో వివిధ రకాల మంటలతో సహా అవయవ కణజాలాల నిర్మాణ గాయాల ఉనికి.
పై సూచనలు ప్రతి ఒక్కటి చాలా విరుద్ధమైనవి, అందువల్ల ప్రతి రోగికి మార్పిడి యొక్క సాధ్యత ప్రశ్న ఒక్కొక్కటిగా పరిగణించబడుతుంది మరియు ఈ ప్రక్రియ యొక్క అన్ని నష్టాలను మరియు సాధ్యమయ్యే ప్రతికూల పరిణామాలను అంచనా వేసే వైద్యుడు నిర్ణయిస్తాడు.
సూచనలతో పాటు, క్లోమం మార్పిడిని నిర్వహించడం ఖచ్చితంగా నిషేధించబడిన అనేక వ్యతిరేక సూచనలు ఉన్నాయి:
- ప్రాణాంతక నియోప్లాజమ్ల ఉనికి మరియు అభివృద్ధి,
- వాస్కులర్ లోపం వ్యక్తమయ్యే వివిధ గుండె జబ్బులు,
- మధుమేహం యొక్క సమస్యలు
- Lung పిరితిత్తుల వ్యాధులు, స్ట్రోక్ లేదా అంటు వ్యాధుల ఉనికి,
- వ్యసనం లేదా మద్యపానం,
- తీవ్రమైన మానసిక రుగ్మతలు,
- బలహీనమైన రోగనిరోధక శక్తి.
రోగి సంతృప్తికరమైన స్థితిలో మరియు శ్రేయస్సులో ఉంటేనే గ్రంథి మార్పిడి ఆపరేషన్లు జరుగుతాయని గుర్తుంచుకోవాలి. లేకపోతే, రోగికి మరణించే ప్రమాదం ఉంది.
ప్యాంక్రియాస్ మార్పిడి అనేది చాలా అరుదుగా చేసే శస్త్రచికిత్సా విధానం, దీని ఉద్దేశ్యం శరీరంలో ఇన్సులిన్ యొక్క సరైన స్రావాన్ని పునరుద్ధరించడం.
ఆపరేషన్ యొక్క కారణం ప్రగతిశీల మధుమేహం (రోగలక్షణ లేదా బెదిరింపు మూత్రపిండ వైఫల్యంతో) మరియు అవయవం పనిచేయడం మానేసే ఇతర పరిస్థితులు కావచ్చు.
క్లోమం రెండు ప్రధాన విధులను కలిగి ఉంది. మొదటిది జీర్ణ ఎంజైమ్ల ఫోలిక్యులర్ కణాల ద్వారా అవయవ ఛానల్ గుండా సాధారణ పిత్త వాహిక మరియు డుయోడెనమ్కు ఉత్పత్తి అవుతుంది. అక్కడ అవి ప్రోటీన్లు మరియు కొవ్వుల జీర్ణక్రియలో ముఖ్యమైన పాత్ర పోషిస్తాయి.
అంతర్గత స్రావం అనేది శరీరంలో గ్లూకోజ్ స్థాయిని నియంత్రించడానికి మిమ్మల్ని అనుమతించే మరింత క్లిష్టమైన విధానం.
ఈ ఉదర అవయవం ఒక రహస్య పనితీరును చేస్తుంది. దాని నిర్మాణం, వాస్కులరైజేషన్ మరియు స్థానం కారణంగా, ఆ ప్రదేశంలో శస్త్రచికిత్సా విధానాలు చేయడం కష్టం.
అయినప్పటికీ, ప్యాంక్రియాటిక్ మార్పిడి ఆపరేషన్లు జరుగుతాయి, ఎందుకంటే మార్పిడి తర్వాత మధుమేహం ఉన్న రోగి చక్కెర స్థాయిలను నిరంతరం పర్యవేక్షించాల్సిన అవసరం మరియు ఇన్సులిన్ వాడకం నుండి స్వతంత్రంగా మారవచ్చు. దీర్ఘకాలంలో, తీవ్రమైన, ప్రాణాంతక సమస్యలను నివారించండి.
సర్జన్లకు, అలాంటి ఆపరేషన్ నిజమైన సవాలు. క్లోమం మూడు ధమనుల నుండి నిష్క్రియం చేయబడింది:
- సుపీరియర్ మెసెంటెరిక్ ఆర్టరీ,
- స్ప్లెనిక్ ఆర్టరీ,
- గ్యాస్ట్రో డుయోడెనల్ ధమని.
ప్యాంక్రియాస్ మరియు మూత్రపిండాల ఏకకాల మార్పిడితో, అవి కటి ప్రాంతంలో, ఇలియల్ ఎముకల లోపలి భాగంలో అమర్చబడి, రెండు అవయవాల ధమనులు అంతర్గత తొడ ధమనులతో అనుసంధానించబడి ఉంటాయి.
మా పాఠకుల లేఖలు
నా అమ్మమ్మ చాలాకాలంగా డయాబెటిస్తో బాధపడుతోంది (టైప్ 2), అయితే ఇటీవల ఆమె కాళ్లు మరియు అంతర్గత అవయవాలపై సమస్యలు పోయాయి.
నేను అనుకోకుండా ఇంటర్నెట్లో ఒక కథనాన్ని కనుగొన్నాను, అది అక్షరాలా నా ప్రాణాన్ని రక్షించింది. హింసను చూడటం నాకు చాలా కష్టమైంది, గదిలో ఉన్న దుర్వాసన నన్ను వెర్రివాడిగా మారుస్తోంది.
చికిత్స సమయంలో, బామ్మ తన మానసిక స్థితిని కూడా మార్చింది. ఆమె కాళ్ళు ఇకపై గాయపడవని మరియు పూతల పురోగతి సాధించలేదని ఆమె చెప్పింది; వచ్చే వారం మేము డాక్టర్ కార్యాలయానికి వెళ్తాము. వ్యాసానికి లింక్ను విస్తరించండి
టైప్ 1 లేదా టైప్ 2 డయాబెటిస్ కోసం ప్యాంక్రియాస్ మార్పిడి చేస్తారు. జీర్ణవ్యవస్థ యొక్క గ్రంధి అవయవం మార్పిడి ఈ రోజు మధుమేహాన్ని పూర్తిగా నయం చేసే ఏకైక మార్గం, ఇది ఎక్సోజనస్ ఇన్సులిన్ అవసరం లేకుండా నార్మోగ్లైసీమియాకు దారితీస్తుంది.
ఎక్సోక్రైన్ మరియు ఎండోక్రైన్ స్రావం యొక్క అవయవ మార్పిడి చాలా క్లిష్టమైన ప్రక్రియ, ఇది సాపేక్షంగా అధిక ప్రమాదంతో ఉంటుంది.
దురాక్రమణ జోక్యానికి కారణం కావచ్చు:
2019 లో చక్కెరను ఎలా సాధారణంగా ఉంచాలి
- బహిరంగ డయాబెటిక్ మార్పులు
- వ్యాధి యొక్క కోర్సు, దీనిలో సమస్యలు త్వరగా అభివృద్ధి చెందుతాయి, ఇవి తీవ్రమైన వైకల్యం లేదా మరణానికి దారితీస్తాయి.
మూత్రపిండాల వైఫల్యంతో మధుమేహం అత్యంత సాధారణ సూచన. అలాంటి రోగి ఇన్సులిన్ థెరపీకి గురవుతాడు మరియు అదే సమయంలో రెగ్యులర్ డయాలసిస్ చేయించుకుంటాడు. అటువంటి రోగులకు ప్యాంక్రియాటిక్ మార్పిడి మూత్రపిండంతో కలిసి లేదా మూత్రపిండ మార్పిడి తర్వాత సంభవిస్తుంది. ఇది డయాబెటిస్ రోగికి పూర్తిగా కోలుకునే అవకాశాన్ని ఇస్తుంది.
డయాబెటిస్ యొక్క మూత్రపిండ సమస్యలతో బాధపడుతున్న రోగులు, కానీ ప్యాంక్రియాటిక్ లోపం యొక్క స్పష్టమైన సంకేతాలతో, ప్రోయాక్టివ్ ట్రాన్స్ప్లాంటేషన్ అని పిలవబడే అర్హత. మార్పిడి చేసిన అవయవం సరిగ్గా మార్పిడి చేయబడి, మార్పిడిని తిరస్కరించకపోతే, రోగి యొక్క ఆరోగ్య స్థితి ప్రమాణానికి చేరుకుంటుంది:
- అతను ఇన్సులిన్ తీసుకోవలసిన అవసరం లేదు,
- అతను సాధారణ జీవితానికి మరియు పనికి తిరిగి రాగలడు.
విజయవంతమైన మార్పిడి తర్వాత మహిళలు, రోగనిరోధక మందులను ఉపయోగించాల్సిన అవసరం ఉన్నప్పటికీ (మార్పిడి ఉత్పరివర్తనాలను నివారించడానికి), గర్భవతి అయ్యి పిల్లలకు జన్మనివ్వగలుగుతారు.
మార్పిడి కోసం మిగిలిన (చాలా అరుదుగా ఉన్నప్పటికీ) సూచనలు:
- ఎక్స్ట్రాకార్పోరియల్ ప్యాంక్రియాటిక్ లోపం,
- ప్యాంక్రియాటిక్ సిర్రోసిస్,
- క్యాన్సర్ పునరావృతం కాకుండా, ప్యాంక్రియాటిక్ క్యాన్సర్ను సమర్థవంతంగా తొలగించిన తర్వాత పరిస్థితి.
ఈ పరిస్థితులు ఇన్సులిన్ లోపం మరియు ద్వితీయ మధుమేహ లక్షణాలకు కారణమవుతాయి (దాని అన్ని అటెండర్ సమస్యలతో).
జీర్ణవ్యవస్థ యొక్క గ్రంధి అవయవం యొక్క మార్పిడి శారీరక, జీవక్రియ సమతుల్యతను సాధారణీకరించడానికి సహాయపడుతుంది. ప్రాణాంతక సమస్యలను ఎదుర్కోవటానికి ఇది మిమ్మల్ని అనుమతిస్తుంది, ప్రధానంగా తీవ్రమైన హైపో- మరియు హైపర్గ్లైసీమియా, ఇది అసిడోసిస్తో సంభవించవచ్చు లేదా కోమాకు దారితీస్తుంది.
హృదయ సంబంధ వ్యాధుల ప్రమాద కారకాలపై ప్యాంక్రియాటిక్ మార్పిడి ప్రభావం మరియు కొన్ని దీర్ఘకాలిక సమస్యల అభివృద్ధిలో ఆలస్యం కూడా నిరూపించబడింది.
ప్యాంక్రియాటిక్ మార్పిడి మధుమేహానికి సమర్థవంతమైన చికిత్స. మార్పిడి ఆపరేషన్ మూడు ప్రధాన మార్గాల్లో చేయవచ్చు:
- గ్రంధి అవయవం యొక్క మార్పిడి,
- మూత్రపిండాలతో ఏకకాలంలో ప్యాంక్రియాస్ ఇంప్లాంటేషన్,
- మూత్రపిండ మార్పిడి తర్వాత ప్యాంక్రియాస్ మార్పిడి.
ప్యాంక్రియాస్ యొక్క మార్పిడి (అధునాతన మార్పిడి అని పిలవబడేది) సాధారణంగా పనిచేసే మూత్రపిండాలు ఉన్న రోగులలో నిర్వహిస్తారు, దీనిలో ఇన్సులిన్తో సరైన చికిత్స ఉన్నప్పటికీ, ముఖ్యమైన గ్లైసెమిక్ హెచ్చుతగ్గులు గమనించవచ్చు.
ఈ పరిస్థితి డయాబెటిస్ యొక్క తీవ్రమైన సమస్యల అభివృద్ధికి దారితీస్తుంది మరియు శస్త్రచికిత్స దీనిని నివారించవచ్చు.
మేము మా సైట్ యొక్క పాఠకులకు తగ్గింపును అందిస్తున్నాము!
అయినప్పటికీ, క్లోమం యొక్క మార్పిడి కొంతమంది రోగులలో మాత్రమే జరుగుతుంది, ఎందుకంటే తరచుగా డయాబెటిస్ మూత్రపిండాలను నాశనం చేస్తుంది మరియు ఇతర సమస్యలకు దారితీస్తుంది. అందువల్ల, మూత్రపిండాలు మరియు క్లోమం యొక్క ఏకకాల మార్పిడిని నిర్వహించడం మంచిది. డయాబెటిస్లో ఇది సాధారణంగా చేసే అవయవ మార్పిడి రకం.
మీరు గతంలో మార్పిడి చేసిన మూత్రపిండాలతో ప్యాంక్రియాస్ మార్పిడిని కూడా చేయవచ్చు, కాని అప్పుడు రెండు వేర్వేరు దాతల నుండి ఇటువంటి అవయవాలు రోగి కోలుకునే అవకాశాలను తగ్గిస్తాయి.
పై పద్ధతులకు ప్రత్యామ్నాయం క్లోమం యొక్క ప్యాంక్రియాటిక్ ద్వీపాలను మార్పిడి చేయడం. ప్రక్రియ యొక్క సారాంశం కాథెటర్ ద్వారా దాత కణాల మార్పిడి. అయినప్పటికీ, ఈ అవయవం మొత్తం అవయవం యొక్క మార్పిడి కంటే తక్కువ ప్రభావవంతంగా ఉంటుంది.
ప్యాంక్రియాటిక్ మార్పిడి (మూత్రపిండ మార్పిడితో కలిపి) ఇన్సులిన్ లేదా రెగ్యులర్ డయాలసిస్ అవసరం లేకుండా రోగి సాధారణంగా పనిచేసే సామర్థ్యాన్ని పునరుద్ధరించగల ఒక ప్రక్రియ.
ఇటువంటి విధానం దృష్టి నష్టాన్ని నివారించడానికి, ద్వితీయ గ్యాంగ్రేనస్ మార్పులతో అవయవాలను విచ్ఛిన్నం చేయడానికి సహాయపడుతుంది. ఆధునిక medicine షధం యొక్క విజయాలకు ధన్యవాదాలు, ఇది 60-70% ఆపరేషన్లలో జరుగుతుంది.
అయినప్పటికీ, ఆపరేషన్ చేయడం కష్టం, సమస్యలు సాధ్యమే. సర్వసాధారణమైనవి:
- మార్పిడి చేసిన అవయవం యొక్క వాపు (శస్త్రచికిత్స సమయంలో ఇస్కీమియా లేదా ఇంటెన్సివ్ మానిప్యులేషన్ వల్ల),
- మార్పిడి చేసిన అవయవ నెక్రోసిస్ (వాస్కులర్ అనాస్టోమోజెస్లో థ్రోంబోఎంబాలిక్ సమస్యల కారణంగా),
- మార్పిడి తిరస్కరణ (దీనికి వివరణ అవసరం కావచ్చు - అమర్చిన అవయవాలను తొలగించడం),
- రక్తస్రావం, అంటువ్యాధులు మరియు శస్త్రచికిత్స అనంతర ఫిస్టులాస్.
కొన్ని సందర్భాల్లో, బాగా అంటు వేసిన అంటుకట్టుట (వైఫల్య సంకేతాలు లేకుండా) రహస్య పనితీరును చేయకపోవడం కూడా సాధ్యమే. అందువల్ల, ప్యాంక్రియాటిక్ మార్పిడికి రోగి యొక్క అర్హత సాధారణ ప్రక్రియ కాదు. ఇది చాలా మంది నిపుణులచే రోగి యొక్క పరిస్థితిని వ్యక్తిగతంగా అంచనా వేయడం అవసరం.
సమస్యల శాతం చాలా ఎక్కువ. అధిక అర్హత కలిగిన నిపుణులు పనిచేసే కేంద్రాల్లో కూడా, 31-32% మంది రోగులలో సమస్యలు తలెత్తుతాయి. శస్త్రచికిత్స అనంతర పునరావాస కోర్సు గ్రహీత కోసం దాత యొక్క సరైన ఎంపికపై ఆధారపడి ఉంటుంది.
రోగిలో శస్త్రచికిత్స అనంతర సమస్యలకు ప్రధాన ప్రమాద కారకాలు:
శస్త్రచికిత్స అనంతర సమస్యలలో 10-20 శాతం మార్పిడి థ్రోంబోసిస్ ఉన్నాయి. 70 శాతంలో, శస్త్రచికిత్స తర్వాత ఏడు రోజుల్లో ఇది కనుగొనబడుతుంది (సాధారణంగా మార్పిడి చేసిన అవయవాన్ని తొలగించడం అవసరం).
అవయవ మార్పిడి తర్వాత సమస్యలకు రక్తస్రావం ఒకటి. ఇది వాస్కులర్ అనాస్టోమోసిస్ లీక్, ఇంట్రా-ఉదర రక్తస్రావం మరియు జీర్ణశయాంతర ప్రేగులలో రక్తస్రావం తో సంబంధం కలిగి ఉంటుంది.
ప్యాంక్రియాటిక్ మంట తరచుగా మార్పిడి వల్ల కలిగే ఇస్కీమిక్ నష్టం వల్ల వస్తుంది. ఇది శస్త్రచికిత్స తర్వాత 3-4 వారాల వరకు ఉంటుంది. పేగు ఫిస్టులా - సాధారణంగా ఇంప్లాంటేషన్ తర్వాత మొదటి మూడు నెలల్లో సంభవిస్తుంది, తీవ్రమైన కడుపు నొప్పిలో కనిపిస్తుంది. చాలా మంది రోగులకు త్వరగా శస్త్రచికిత్స జోక్యం అవసరం.
శస్త్రచికిత్స తర్వాత మూడు నెలల్లో, ఇంట్రా-ఉదర ఇన్ఫెక్షన్లు అభివృద్ధి చెందుతాయి. దోహదపడే అంశాలు:
- దాత యొక్క వృద్ధాప్యం,
- మార్పిడికి ముందు పెరిటోనియల్ డయాలసిస్ వాడకం,
- కోల్డ్ ఇస్కీమియా యొక్క దీర్ఘకాలం,
- ప్యాంక్రియాటిక్ ఇన్ఫ్లమేషన్ మరియు సిరోలిమస్ ఉపయోగించి రోగనిరోధక శక్తిని తగ్గించడం.
ఇంట్రాపెరిటోనియల్ ఫంగల్ ఇన్ఫెక్షన్లు - రోగుల శస్త్రచికిత్స అనంతర మరణాలను పెంచుతాయి.
రహస్య ప్యాంక్రియాటిక్ అవయవం యొక్క మార్పిడి ప్రక్రియను నిర్వహించడానికి ముందు, కారకాలు పరిగణించబడతాయి, దీనిలో ఆపరేషన్ విరుద్ధంగా ఉంటుంది:
- ప్రాణాంతక కణితులు
- ప్రగతిశీల ఇస్కీమిక్ కార్డియోపతి,
- మానసిక రుగ్మతలు
- బలహీనమైన రోగనిరోధక వ్యవస్థ లేదా ఎయిడ్స్,
- ఆధునిక అథెరోస్క్లెరోటిక్ మార్పులు,
- దీర్ఘకాలిక శ్వాసకోశ వైఫల్యం,
- చికిత్స చేయలేని దీర్ఘకాలిక వైరల్ మరియు బాక్టీరియల్ ఇన్ఫెక్షన్లు,
- వయస్సు (45 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్నవారికి శస్త్రచికిత్స సిఫార్సు చేయబడదు).
శరీరంలో ప్రాణాంతక క్యాన్సర్లు, అలాగే తీవ్రమైన మానసిక రుగ్మతలు ఉన్నప్పుడు మార్పిడి ప్రక్రియపై ప్రధాన నిషేధం. తీవ్రమైన రూపంలో ఉన్న ఏదైనా వ్యాధి శస్త్రచికిత్సకు ముందు తొలగించబడాలి.
డయాబెటిస్ ఎల్లప్పుడూ ప్రాణాంతక సమస్యలకు దారితీస్తుంది. అధిక రక్తంలో చక్కెర చాలా ప్రమాదకరం.
అలెగ్జాండర్ మయాస్నికోవ్ 2018 డిసెంబర్లో డయాబెటిస్ చికిత్స గురించి వివరణ ఇచ్చారు. పూర్తి చదవండి
డయాబెటిస్ కోసం ప్యాంక్రియాటిక్ మార్పిడి
ఒక ప్రత్యామ్నాయ చికిత్స డయాబెటిస్ కోసం ప్యాంక్రియాటిక్ మార్పిడి. ఇన్సులిన్ యొక్క రోజువారీ పరిపాలనపై ఆధారపడటాన్ని తొలగించడానికి ఈ ఆపరేషన్ సహాయపడుతుంది, అయితే టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు ఇటువంటి చికిత్స సంబంధితంగా ఉంటుంది మరియు టైప్ 2 అటువంటి జోక్యానికి సూచనలను సూచిస్తుంది. కానీ రోగులు శస్త్రచికిత్సతో కలిగే అన్ని ప్రమాదాలను పరిగణనలోకి తీసుకోవలసిన అవసరం ఉంది మరియు చాలా సందర్భాల్లో తిరస్కరణను నివారించడానికి జీవితకాల మందుల మద్దతు అవసరం.
అంతర్లీన వ్యాధి యొక్క సంక్లిష్ట కోర్సుతో బాధపడుతున్న రోగులకు ప్యాంక్రియాస్ మార్పిడి జరుగుతుంది. క్లోమం చాలా పెళుసైన అవయవం మరియు దాని మార్పిడి చాలా ప్రమాదాలు మరియు సమస్యలతో ముడిపడి ఉంటుంది, కాబట్టి ఇది ఖచ్చితంగా అవసరమైనప్పుడు మాత్రమే జరుగుతుంది. ఉపయోగం కోసం సూచనలు వ్యాధి యొక్క క్రింది రకాలుగా ఉంటాయి:
- తీవ్రమైన మూత్రపిండ వైఫల్యం లేదా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు హిమోడయాలసిస్కు మారడం,
- మధుమేహంతో బాధపడుతున్న రోగులలో కిడ్నీ ఇంప్లాంట్ ఉనికి,
- ఇన్సులిన్ చికిత్సకు ప్రతిస్పందన లేకపోవడం,
- కార్బోహైడ్రేట్ భంగం యొక్క తీవ్రమైన రూపాలు.
విషయాల పట్టికకు తిరిగి వెళ్ళు
వైద్య సాధనలో, పూర్తి లేదా పాక్షిక ప్యాంక్రియాస్ మార్పిడి ఉపయోగించబడుతుంది. దాత అవయవాన్ని మార్పిడి చేసేటప్పుడు, గుండె లేదా మూత్రపిండ మార్పిడికి ఆచారం ప్రకారం వైద్యులు రోగి యొక్క క్లోమమును తొలగించరు. మూత్రపిండంతో ఏకకాలంలో ప్లీహము యొక్క ఏకకాల లేదా వరుస మార్పిడిని ప్రాక్టీస్ చేయండి. ఇటువంటి ఆపరేషన్ పెద్ద శాతం కేసులకు సానుకూల ఫలితాన్ని ఇస్తుంది. వైద్య అభ్యాసం అటువంటి రకాల ప్యాంక్రియాటిక్ శస్త్రచికిత్సలను నిర్వహిస్తుంది:
ఈ వ్యాధికి చికిత్స చేయడానికి సమర్థవంతమైన సాంకేతికత లాంగర్హాన్స్ ద్వీపాల యొక్క పెర్సాడ్ సెల్గా పరిగణించబడుతుంది.
- దాత నుండి మార్పిడి - ఉదర కుహరం యొక్క విచ్ఛేదంతో ఒక ఆపరేషన్ జరుగుతుంది.
- లాంగర్హాన్స్ కణ మార్పిడి - కణాల ద్వీపాలు ఒకటి లేదా అంతకంటే ఎక్కువ దాతల నుండి తీసుకోబడతాయి మరియు కాథెటర్ ఉపయోగించి రోగి యొక్క కాలేయం యొక్క పోర్టల్ సిరలో అమర్చబడతాయి.
- ప్లీహము మరియు మూత్రపిండాల ఏకకాల మార్పిడి, ఈ విధానం పెరిగిన ప్రమాదంతో ముడిపడి ఉంటుంది, అయితే సానుకూల డైనమిక్స్లో ఎక్కువ శాతం ఉంటుంది.
- ఒక ప్రత్యేక ఉపకరణాన్ని ఉపయోగించి దాత కణాల మార్పిడి, అవి ఆక్సిజన్కు ఆహారం ఇస్తాయి మరియు తిరస్కరణ ప్రక్రియను నిరోధిస్తాయి (అధ్యయనంలో ఉన్నాయి).
- ఇన్సులిన్ ఉత్పత్తి చేసే బీటా కణాల మార్పిడి.
విషయాల పట్టికకు తిరిగి వెళ్ళు
ప్యాంక్రియాటిక్ శస్త్రచికిత్స చాలా ప్రమాదంతో ముడిపడి ఉంది, ఎందుకంటే ఈ అవయవం సున్నితమైనది మరియు దెబ్బతిన్న కణాలను కాలేయ కణాలు వంటి పునరుద్ధరించలేము. దాత అవయవం మార్పిడి చేసిన తరువాత, చాలా సందర్భాలలో, ఒక విదేశీ శరీరానికి రోగనిరోధక ప్రతిస్పందనను అణిచివేసేందుకు drugs షధాల జీవితకాల పరిపాలన అవసరం - తిరస్కరణ.
లాంగర్హాన్స్ యొక్క ఐలెట్ కణాల మార్పిడి శరీరానికి తీవ్రమైన ఒత్తిడితో సంబంధం కలిగి ఉండదు మరియు రోగనిరోధక మందుల యొక్క తదుపరి పరిపాలన అవసరం లేదు. కణాలు నేరుగా ప్రసరణ వ్యవస్థలో అమర్చబడి ఉంటాయి కాబట్టి, ప్రక్రియ జరిగిన వెంటనే ప్రక్రియ యొక్క ప్రభావం గమనించబడుతుంది. తరువాతి రోజుల్లో, సెల్ పనితీరు పెరుగుతుంది.
మార్పిడి చేయాలని నిర్ణయించుకున్న రోగి, తన జీవితానికి వచ్చే ప్రమాదం ఆపరేషన్తో సంబంధం ఉన్న ప్రమాదాలను మరియు ఆపరేషన్ ఫలితంగా జీవించాల్సిన పరిణామాలను సమర్థిస్తుందని నిర్ధారించుకోవాలి.
ఇజ్రాయెల్ శాస్త్రవేత్తల యొక్క క్రొత్త అభివృద్ధి ఒక ప్రత్యేకమైన ఉపకరణం, దీనిలో ఆరోగ్యకరమైన దాత నుండి కణాలు ఉంచబడతాయి, అవి రోగి యొక్క శరీరానికి ప్రత్యేక గొట్టాలతో జతచేయబడతాయి మరియు అతని రక్తంలో సరైన మోతాదు ఇన్సులిన్ను ఉత్పత్తి చేస్తాయి. అదే వ్యవస్థ ప్రకారం, కణాలు ఆక్సిజన్ను అందుకుంటాయి, మిగిలినవి రోగనిరోధక ప్రతిస్పందన నుండి రక్షించబడతాయి, అయితే అలాంటి పరికరాలు ఇంకా అభివృద్ధిలో ఉన్నాయి. బీటా సెల్ మార్పిడి వలె, ఇది డయాబెటిక్ వ్యాధి చికిత్సలో కూడా విప్లవాత్మక మార్పులు చేస్తుంది.
డయాబెటిస్లో ప్యాంక్రియాటిక్ మార్పిడికి వ్యతిరేకతలు
ఆపరేషన్ క్యాన్సర్లో విరుద్ధంగా ఉంది. నాడీ వ్యవస్థ యొక్క పనితీరులో మానసిక లేదా తీవ్రమైన ఆటంకాలు ఉన్న రోగులను మీరు మార్పిడి చేయలేరు. తీవ్రమైన హృదయ సంబంధ వ్యాధుల ఉనికి మరొక విరుద్దంగా ఉంటుంది. ఆపరేషన్ చేయబడలేదు మరియు తీవ్రమైన అంటు వ్యాధులు ఉంటే, అవి తొలగించబడే వరకు.
యుర్కోవ్, ఐ.బి. హార్మోన్ల రుగ్మతలు మరియు వ్యాధుల హ్యాండ్బుక్ / I. B. Jurkov. - మ.: ఫీనిక్స్, 2017 .-- 698 పే.
మోరోజ్ బి. టి., క్రోమోవా ఇ. ఎ., షుస్టోవ్ ఎస్. బి., మరియు ఇతరులు టైప్ 2 డయాబెటిస్ మెల్లిటస్, నౌకా ప్రింటింగ్ హౌస్ - ఎం., 2012. - 160 పే.
మలఖోవ్ జి.పి. హీలింగ్ ప్రాక్టీస్, బుక్ 1 (డయాబెటిస్ మరియు ఇతర వ్యాధులు). SPB., పబ్లిషింగ్ హౌస్ "జెనెషా", 1999, 190 పేజీలు, పొడిగింపు. 11,000 కాపీలు- జోలోండ్జ్ M.Ya. డయాబెటిస్ గురించి కొత్త అవగాహన. సెయింట్ పీటర్స్బర్గ్, పబ్లిషింగ్ హౌస్ "డో", 1997,172 పే. "డయాబెటిస్" పేరుతో అదే పుస్తకం యొక్క పునర్ముద్రణ. కొత్త అవగాహన. ” SPB., పబ్లిషింగ్ హౌస్ "ఆల్", 1999., 224 పేజీలు, 15,000 కాపీల ప్రసరణ.
- వినోగ్రాడోవ్ వి.వి. ప్యాంక్రియాస్ యొక్క కణితులు మరియు తిత్తులు, స్టేట్ పబ్లిషింగ్ హౌస్ ఆఫ్ మెడికల్ లిటరేచర్ - ఎం., 2016. - 218 పే.

నన్ను నేను పరిచయం చేసుకోనివ్వండి. నా పేరు ఎలెనా. నేను 10 సంవత్సరాలకు పైగా ఎండోక్రినాలజిస్ట్గా పని చేస్తున్నాను. నేను ప్రస్తుతం నా ఫీల్డ్లో ప్రొఫెషనల్ని అని నమ్ముతున్నాను మరియు సంక్లిష్టమైన మరియు అంతగా లేని పనులను పరిష్కరించడానికి సైట్కు వచ్చే సందర్శకులందరికీ సహాయం చేయాలనుకుంటున్నాను. అవసరమైన అన్ని సమాచారాన్ని సాధ్యమైనంతవరకు తెలియజేయడానికి సైట్ కోసం అన్ని పదార్థాలు సేకరించి జాగ్రత్తగా ప్రాసెస్ చేయబడతాయి. వెబ్సైట్లో వివరించిన వాటిని వర్తించే ముందు, నిపుణులతో తప్పనిసరి సంప్రదింపులు ఎల్లప్పుడూ అవసరం.
మార్పిడికి సూచనలు
వైద్య సాధనలో, వ్యాధిని తొలగించే ఆధునిక పద్ధతులు వేరు చేయబడతాయి.
- హార్డ్వేర్ చికిత్స పద్ధతులు.
- ప్యాంక్రియాస్ శస్త్రచికిత్స.
- క్లోమం యొక్క మార్పిడి.
- ప్యాంక్రియాటిక్ ఐలెట్ మార్పిడి.
డయాబెటిక్ పాథాలజీలో బీటా కణాల సహజ కార్యకలాపాల మార్పుల వల్ల అభివృద్ధి చెందిన జీవక్రియ మార్పులను గుర్తించడం సాధ్యమే కాబట్టి, లాంగర్హాన్స్ ద్వీపాలను భర్తీ చేసే విధానం ద్వారా పాథాలజీ చికిత్స ముందుగా నిర్ణయించబడుతుంది.
ఈ శస్త్రచికిత్స చికిత్స జీవక్రియ దృగ్విషయంలోని అసమానతలను పరిష్కరించడానికి లేదా శస్త్రచికిత్స చికిత్స యొక్క అధిక వ్యయంతో సంబంధం లేకుండా గ్లూకోజ్కు లోబడి ఉండే డయాబెటిస్ యొక్క అభివ్యక్తి యొక్క తీవ్రమైన పునరావృత సమస్యల ఏర్పడటానికి హామీ ఇవ్వడానికి సహాయపడుతుంది.
డయాబెటిస్లో, ఈ నిర్ణయం బాగా స్థిరపడింది.
శరీరంలోని ఐలెట్ కణాలు రోగులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క నియంత్రణకు ఎక్కువ కాలం బాధ్యత వహించలేవు. అందువల్ల, దాత గ్రంథి యొక్క లాంగర్హాన్స్ ద్వీపాల ప్రత్యామ్నాయం యొక్క అల్లోగ్రాఫ్ట్లు ఉపయోగించబడతాయి, దీనిలో వారి స్వంత కార్యాచరణ గరిష్టంగా సంరక్షించబడుతుంది. ఈ దృగ్విషయం నార్మోగ్లైసీమియాకు భద్రతా పరిస్థితులను మరియు జీవక్రియ యంత్రాంగాల యొక్క మరొక దిగ్బంధనాన్ని ఆశిస్తుంది.
కొన్ని సందర్భాల్లో, డయాబెటిక్ వ్యాధి యొక్క అభివృద్ధి చెందిన సమస్యల యొక్క వ్యతిరేక నిర్మాణాన్ని సాధించడం లేదా వాటిని ఆపడం సాధ్యమవుతుంది.
డయాబెటిక్ పాథాలజీలో ప్యాంక్రియాటిక్ మార్పిడి ఒక ప్రమాదకరమైన ప్రక్రియ, ఎందుకంటే ఇటువంటి జోక్యం చాలా తీవ్రమైన పరిస్థితులలో మాత్రమే జరుగుతుంది.
ప్యాంక్రియాటిక్ అవయవ మార్పిడి తరచుగా టైప్ 1 డయాబెటిస్ మరియు 2 వ మూత్రపిండాల లోపంతో బాధపడుతున్న వ్యక్తుల కోసం నిర్వహిస్తారు, రోగి ఈ రూపంలో కోలుకోలేని సమస్యలను అనుభవించటం ప్రారంభించడానికి ముందు ఇప్పటికే వ్యక్తమైంది:
- రెటినోపతి చూసే సామర్థ్యాన్ని పూర్తిగా కోల్పోతుంది
- పెద్ద మరియు చిన్న నాళాల వ్యాధులు,
- న్యూరోపతి,
- నెఫ్రోపతీ,
- ఎండోక్రైన్ న్యూనత.
ప్యాంక్రియాటిక్ నెక్రోసిస్ చేత రెచ్చగొట్టబడిన ద్వితీయ డయాబెటిక్ వ్యాధి సమక్షంలో గ్రంధి మార్పిడి కూడా జరుగుతుంది, ఇది తీవ్రమైన దశలో ప్యాంక్రియాటైటిస్ యొక్క సమస్యగా మారింది మరియు ప్యాంక్రియాటిక్ ఏర్పడకపోయినా, వ్యాధి ఏర్పడే దశలో ఉంటే.
తరచుగా మార్పిడి కారకం హిమోక్రోమాటోసిస్, అలాగే బాధితుడు చక్కెరకు రోగనిరోధక శక్తి.
చాలా అరుదైన పరిస్థితులలో, డయాబెటిస్ కోసం గ్రంథి యొక్క మార్పిడి అనేక పాథాలజీ ఉన్న రోగులకు సూచించబడుతుంది.
- ప్యాంక్రియాటిక్ కణజాలం యొక్క నెక్రోసిస్.
- నిరపాయమైన లేదా ప్రాణాంతక కోర్సు యొక్క కణితి ఏర్పడటం ద్వారా గ్రంథికి నష్టం.
- పెరిటోనియంలోని ప్యూరెంట్ ఇన్ఫ్లమేటరీ దృగ్విషయం, ఇది ప్యాంక్రియాటిక్ కణజాలాలకు తీవ్రమైన నష్టం యొక్క అభివృద్ధికి దారితీస్తుంది, ఇది ఏ చికిత్సకు స్పందించదు.
తరచుగా, మూత్రపిండ న్యూనత కనిపించడంతో, రోగికి, ప్యాంక్రియాస్ మార్పిడితో పాటు, క్లోమంతో వెంటనే చేసే కిడ్నీ ఆపరేషన్ కూడా అవసరం.
మార్పిడి వ్యతిరేక సూచనలు
సూచనలతో పాటు, ప్యాంక్రియాస్ మార్పిడి వివిధ కారణాల వల్ల సాధ్యం కాదు.
- నాసిరకం కోర్సు యొక్క నియోప్లాజమ్స్ ఉనికి మరియు నిర్మాణం.
- గుండె జబ్బులు, తీవ్రమైన వాస్కులర్ లోపం కలిగి ఉంటాయి.
- మధుమేహం యొక్క సమస్యలు.
- Lung పిరితిత్తుల పాథాలజీలు, స్ట్రోక్, అంటు కోర్సు యొక్క ఉనికి.
- మద్యం, మాదకద్రవ్యాలకు బానిస.
- తీవ్రమైన మానసిక వ్యక్తీకరణ యొక్క లోపాలు.
- శరీరం యొక్క బలహీనమైన రక్షణ విధులు.
- ఎయిడ్స్.
రోగి యొక్క పరిస్థితి సంతృప్తికరంగా ఉంటే శస్త్రచికిత్స చికిత్స సాధ్యమవుతుంది. లేకపోతే, మరణించే ప్రమాదం ఉంది.
మార్పిడికి ముందు రోగ నిర్ధారణ
శస్త్రచికిత్స జోక్యం మరియు మార్పిడికి సంబంధించిన కేసులను గుర్తించే ముందు, పరీక్షల సమితి నిర్వహిస్తారు. అధ్యయనంలో క్రింది రోగనిర్ధారణ చర్యలు ఉన్నాయి:
- రక్త రకం విశ్లేషణ,
- కంప్యూటెడ్ టోమోగ్రఫీ,
- ఎలక్ట్రో,
- జీవరసాయన స్థాయిలో రక్త పరీక్ష,
- గుండె కండరాల అల్ట్రాసౌండ్ డయాగ్నస్టిక్స్, పెరిటోనియం,
- బ్లడ్ సెరోలజీ,
- మూత్రం మరియు రక్త విశ్లేషణ,
- కణజాల అనుకూలత యాంటిజెన్ల అధ్యయనం,
- స్టెర్నమ్ యొక్క ఎక్స్-రే.
రోగికి థెరపిస్ట్, సర్జన్, గ్యాస్ట్రోఎంటరాలజిస్ట్ పూర్తి పరీక్ష అవసరం. కొన్నిసార్లు మీకు అలాంటి వైద్యులతో పరీక్ష అవసరం:
- , అంతస్స్రావ
- కార్డియాలజిస్ట్,
- , గైనకాలజిస్ట్
- దంతవైద్యుడు.
సమగ్ర రోగ నిర్ధారణకు ధన్యవాదాలు, మార్పిడి చేసిన అవయవాన్ని తిరస్కరించే ముప్పును గుర్తించడం సాధ్యపడుతుంది. విశ్లేషణ వ్యవధిలో నిర్ణయించిన అన్ని సూచికలు సాధారణమైతే, వైద్యులు క్లోమం మార్పిడి చేసి దాత కోసం వెతకాలని యోచిస్తున్నారు.
కణజాల నమూనా ఒక జీవన వ్యక్తిలో జరుగుతుంది మరియు అతని మెదడు చనిపోయినట్లు నిర్ధారించబడింది.
మార్పిడి ఆపరేషన్ ఎలా జరుగుతుంది?
పరీక్షల ఫలితాల ఆధారంగా, మొత్తం శ్రేయస్సు మరియు క్లోమం ఎంత తీవ్రంగా ప్రభావితమవుతుందో కూడా, డాక్టర్ క్లోమ మార్పిడి కోసం జోక్యాన్ని ఎన్నుకుంటారు.
- శస్త్రచికిత్సలో మొత్తం అవయవాన్ని నాటడం జరుగుతుంది.
- గ్రంథి యొక్క తోక లేదా ఇతర లోబ్ యొక్క మార్పిడి.
- అవయవం మరియు డుయోడెనమ్ యొక్క భాగాన్ని తొలగించడం అవసరం.
- లాంగర్హాన్స్ కణాల ఇంట్రావీనస్ ఇంజెక్షన్.
మొత్తం క్లోమం మార్పిడి చేసేటప్పుడు, డుయోడెనమ్ 12 లో భాగంగా తీసుకోండి. అయితే, గ్రంథిని చిన్న ప్రేగు లేదా మూత్రాశయానికి అనుసంధానించవచ్చు.క్లోమం యొక్క కొంత భాగాన్ని మాత్రమే మార్పిడి చేస్తే, అప్పుడు ప్యాంక్రియాటిక్ రసాన్ని తొలగించడంలో శస్త్రచికిత్స జోక్యం ఉంటుంది. దీన్ని చేయడానికి, 2 పద్ధతులను ఉపయోగించండి.
- నియోప్రేన్ ఉపయోగించి అవుట్పుట్ ఛానెల్ను బ్లాక్ చేస్తోంది.
- చిన్న ప్రేగు లేదా మూత్రాశయంలోకి అవయవ రసాన్ని తొలగించడం. రసాన్ని మూత్రాశయంలోకి విసిరినప్పుడు, సంక్రమణ వచ్చే ప్రమాదం తగ్గుతుంది.
మూత్రపిండాల వంటి క్లోమం యొక్క మార్పిడి ఇలియాక్ ఫోసాలో జరుగుతుంది. విధానం క్లిష్టంగా మరియు పొడవుగా ఉంటుంది. తరచుగా ఆపరేషన్ సాధారణ అనస్థీషియా కింద జరుగుతుంది, ఇది తీవ్రమైన సమస్యల ప్రమాదాన్ని తగ్గిస్తుంది.
వారు వెన్నెముక గొట్టాన్ని స్థాపించారు, దీనివల్ల పరిస్థితిని తగ్గించడానికి మార్పిడి తర్వాత అనస్థీషియా పంపిణీ చేయబడుతుంది.
దశల్లో గ్రంధికి శస్త్రచికిత్స చికిత్స:
- గర్భాశయ ధమని ద్వారా ప్రతిస్కందకానికి ఒక దాతకు ఒక medicine షధం ఇవ్వబడుతుంది, అప్పుడు సంరక్షణకారి పరిష్కారం ఉపయోగించబడుతుంది.
- తరువాత, అవయవం తొలగించి చల్లని సెలైన్ ద్రావణంతో చల్లబడుతుంది.
- షెడ్యూల్ చేసిన ఆపరేషన్ చేయండి. గ్రహీతకు ఒక విచ్ఛేదనం చేయబడుతుంది, తరువాత ఆరోగ్యకరమైన గ్రంథి లేదా ఒక భాగాన్ని ఇలియల్ ఫోసా జోన్లోకి మార్పిడి చేస్తారు.
- ధమనులు, సిరలు మరియు ఆర్గాన్ అవుట్లెట్ కెనాల్ దశల్లో కలుపుతారు.
డయాబెటిస్కు వ్యతిరేకంగా మూత్రపిండాల పనిలో రోగి మారితే, అప్పుడు డబుల్ ఆపరేషన్ సాధ్యమే. ఇది అనుకూలమైన ఫలితాల అవకాశాలను పెంచుతుంది.
విజయవంతమైన మార్పిడితో, రోగి త్వరగా సాధారణ కార్బోహైడ్రేట్ జీవక్రియకు తిరిగి వస్తాడు, కాబట్టి అతను క్రమం తప్పకుండా ఇన్సులిన్ ఇంజెక్ట్ చేయవలసిన అవసరం లేదు, దాని స్థానంలో రోగనిరోధక శక్తిని తగ్గించే మాత్రలతో భర్తీ చేస్తాడు. వాటి ఉపయోగం మార్పిడి చేసిన క్లోమాలను తిరస్కరించడానికి అనుమతించదు.
ఇమ్యునోసప్రెసివ్ థెరపీని 2-3 drugs షధాల వాడకంతో నిర్వహిస్తారు, ఇవి వేరే చర్యను కలిగి ఉంటాయి.
సమస్యకు ఏదైనా శస్త్రచికిత్సా పరిష్కారం వలె, ఇంప్లాంటేషన్ డయాబెటిస్ యొక్క ఇటువంటి సమస్యల అభివృద్ధిని రేకెత్తిస్తుంది, దీని మందులు సమస్యను పరిష్కరించలేవు.
- పెరిటోనియంలో అంటు దృగ్విషయం ఏర్పడటం.
- మార్పిడి చేసిన అవయవం యొక్క వృత్తంలో ద్రవం ఉనికి.
- వివిధ స్థాయిలలో రక్తస్రావం అభివృద్ధి.
మార్పిడి చేసిన గ్రంథిని తిరస్కరించడం జరుగుతుంది. ఇది మూత్రంలో అమైలేస్ ఉనికిని సూచిస్తుంది. బయాప్సీ చేస్తే కూడా ఇది కనుగొనబడుతుంది. ఇనుము పరిమాణం పెరగడం ప్రారంభమవుతుంది. అల్ట్రాసౌండ్ స్కాన్ గుర్తించడం దాదాపు అసాధ్యం, ఎందుకంటే శరీరానికి అస్పష్టమైన అంచులు ఉంటాయి.
మార్పిడి శస్త్రచికిత్స తర్వాత రోగ నిర్ధారణ
మార్పిడి శస్త్రచికిత్స చికిత్సలో రోగికి సుదీర్ఘమైన మరియు కష్టమైన పునరావాసం ఉంటుంది. ఈ సమయంలో, రోగనిరోధక మందులు అతనికి సూచించబడతాయి, తద్వారా అవయవం బాగా మూలంగా ఉంటుంది.
మార్పిడి తర్వాత క్లోమం నయమవుతుందా?
గణాంకాల ప్రకారం, ప్యాంక్రియాస్ మార్పిడి చేసిన తర్వాత మనుగడ 80% రోగులలో 2 సంవత్సరాలు మించని కాలానికి గమనించవచ్చు.
క్లోమం ఆరోగ్యకరమైన దాత నుండి మార్పిడి చేయబడితే, రోగ నిరూపణ మరింత అనుకూలంగా ఉంటుంది మరియు దాదాపు 40% మంది రోగులు 10 సంవత్సరాలకు పైగా నివసిస్తున్నారు, మరియు 70% మంది 2 సంవత్సరాల కన్నా ఎక్కువ జీవించరు.
ఇంట్రావీనస్ పద్ధతి ద్వారా శరీర కణాల పరిచయం ఉత్తమ వైపు నుండి కాదని నిరూపించబడింది, ఈ సాంకేతికత ఇప్పుడు ఖరారు చేయబడింది. ఈ పద్ధతి యొక్క సంక్లిష్టత ఒక గ్రంధి నుండి కావలసిన సంఖ్యలో కణాలను పొందటానికి సరిపోదు.
గ్రంథి మార్పిడి రకాలు
రాడికల్ చికిత్సను వివిధ వాల్యూమ్లలో నిర్వహించవచ్చు. ఆపరేషన్ సమయంలో, మార్పిడి:
- గ్రంథి యొక్క వ్యక్తిగత విభాగాలు (తోక లేదా శరీరం),
- ప్యాంక్రియాటోడ్యూడెనల్ కాంప్లెక్స్ (డ్యూడెనమ్ యొక్క ఒక విభాగంతో పూర్తిగా గ్రంధి వెంటనే దాని ప్రక్కనే ఉంటుంది),
- పూర్తిగా ఇనుము మరియు మూత్రపిండాలు ఒకేసారి (90% కేసులు),
- ప్రాథమిక మూత్రపిండ మార్పిడి తర్వాత క్లోమం,
- ఇన్సులిన్ ఉత్పత్తి చేసే దాత బీటా కణాల సంస్కృతి.
శస్త్రచికిత్స యొక్క పరిమాణం అవయవం యొక్క కణజాలాలకు ఎంతవరకు నష్టం, రోగి యొక్క సాధారణ పరిస్థితి మరియు సర్వే డేటాపై ఆధారపడి ఉంటుంది. సర్జన్ ఈ నిర్ణయం తీసుకుంటాడు.
ఆపరేషన్ ప్రణాళిక చేయబడింది, ఎందుకంటే దీనికి రోగి యొక్క తీవ్రమైన తయారీ మరియు మార్పిడి అవసరం.
డయాబెటిస్ కోసం ప్యాంక్రియాటిక్ medicine షధంతో రోగికి సమర్థవంతంగా చికిత్స చేయాలంటే, అతను ఏ రకమైన వ్యాధిని అభివృద్ధి చేశాడో తెలుసుకోవడం అవసరం. ఇది అనేక అంశాలపై ఆధారపడి ఉంటుంది. వ్యాధి యొక్క వయస్సు మరియు వ్యాధికారకత ద్వారా ప్రధాన పాత్ర పోషిస్తుంది.
డయాబెటిస్ మెల్లిటస్ ఎండోక్రైన్ ప్యాంక్రియాస్ యొక్క పాథాలజీని సూచిస్తుంది. ఇది లాంగర్హాన్స్ ద్వీపాలచే ప్రాతినిధ్యం వహిస్తుంది మరియు మొత్తం అవయవం యొక్క వాల్యూమ్లో 2% మాత్రమే ఆక్రమించింది.
నిర్మాణం మరియు పనితీరులో భిన్నమైన కణాల ద్వారా ఈ ద్వీపాలు ఏర్పడతాయి. హార్మోన్ల స్రావం ద్వారా అవి ఐక్యంగా ఉంటాయి - వివిధ రకాల జీవక్రియ, జీర్ణక్రియ మరియు పెరుగుదలను నియంత్రించే క్రియాశీల భాగాలు.
సాధారణంగా, 5 రకాల ఎండోక్రైన్ కణాలు వేరు చేయబడతాయి, ఇవి హార్మోన్ల ఉత్పత్తిలో ముఖ్యమైన పాత్ర పోషిస్తాయి. వాటిలో కార్బోహైడ్రేట్ జీవక్రియతో సంబంధం ఉంది:
- ఇన్సులిన్ మరియు తక్కువ పరిమాణంలో ఉత్పత్తి చేసే బీటా కణాలు (60%) - అమిలిన్, చక్కెర స్థాయిల నియంత్రణలో కూడా పాల్గొంటుంది,
- ఆల్ఫా కణాలు (25%) స్రవించే గ్లూకాగాన్ - ఇన్సులిన్ విరోధి (కొవ్వులను విచ్ఛిన్నం చేస్తుంది, రక్తంలో గ్లూకోజ్ మొత్తాన్ని పెంచుతుంది).
ప్యాంక్రియాస్పై మొత్తం రకాల కార్యకలాపాలు సమూహంగా విభజించబడ్డాయి, ఇది వాల్యూమ్ మరియు జోక్యం యొక్క పద్ధతిని బట్టి ఉంటుంది. వాల్యూమ్ ద్వారా, అవి అవయవాలను సంరక్షించడం లేదా గ్రంథి లేదా దాని భాగాన్ని తొలగించడం వంటివి చేయవచ్చు.
అవయవ పరిరక్షణ కార్యకలాపాలు
టైప్ I డయాబెటిస్ మరియు మూత్రపిండ వైఫల్యం ఉన్న రోగులలో మూత్రపిండ మార్పిడితో చాలా ప్యాంక్రియాటిక్ మార్పిడి ఆపరేషన్లు ఒకేసారి జరుగుతాయి. రెండవ అతిపెద్ద సమూహంలో మూత్రపిండ మార్పిడి తర్వాత ప్యాంక్రియాస్ మార్పిడి చేయించుకున్న రోగులు ఉన్నారు.
చివరి సమూహంలో మూత్రపిండ వైఫల్యం లేని రోగులు ఉన్నారు, వారు క్లోమము మాత్రమే మార్పిడి చేస్తారు. ప్యాంక్రియాటిక్ మార్పిడి యొక్క సమూహంలో ఒక సంవత్సరం మార్పిడి మనుగడ శాతం 70-75%, ప్యాంక్రియాస్ మరియు మూత్రపిండాల యొక్క ఏకకాల మరియు ఏకకాల మార్పిడి తర్వాత రోగులలో 80-85% తో పోలిస్తే.
వివిక్త ప్యాంక్రియాటిక్ మార్పిడి తర్వాత మార్పిడి తిరస్కరణ యొక్క లక్షణాలు, ఒక నియమం ప్రకారం, ప్రధానంగా మూత్రపిండాల దెబ్బతినడం ద్వారా వ్యక్తమవుతాయి. టైప్ I డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, మూత్రపిండ మార్పిడికి ప్యాంక్రియాస్ మార్పిడిని చేర్చడం వల్ల రోగి మరియు మార్పిడి రెండింటికీ దుష్ప్రభావాల సంఖ్య గణనీయంగా పెరుగుతుంది.
ప్యాంక్రియాస్ మరియు మూత్రపిండాలను ఒకేసారి మార్పిడి చేసిన తరువాత మూడింట రెండు వంతుల మంది రోగులు ఇకపై ఆధారపడరు
డయాబెటిస్ మెల్లిటస్లో ప్యాంక్రియాటిక్ మార్పిడికి మత్తుమందు విధానాలను ఈ క్రిందివి వివరిస్తాయి.
ట్రాన్స్ప్లాంటాలజిస్టులు ఈ క్రింది రకాల ప్యాంక్రియాటిక్ మార్పిడి ఆపరేషన్లు చేయవచ్చు:
- మొత్తం గ్రంథి మార్పిడి
- గ్రంథి తోక మార్పిడి,
- గ్రంథి యొక్క శరీరం యొక్క ఒక భాగం మార్పిడి,
- ప్యాంక్రియో-డుయోడెనల్ (గ్రంథి మరియు డుయోడెనమ్ యొక్క భాగం) కాంప్లెక్స్ యొక్క మార్పిడి,
- గ్రంథి యొక్క బీటా సెల్ సంస్కృతి యొక్క ఇంట్రావీనస్ పరిపాలన.
ప్యాంక్రియాటిక్ మార్పిడి శస్త్రచికిత్స రకం యొక్క నిర్వచనం రోగి యొక్క రోగనిర్ధారణ పరీక్ష సమయంలో పొందిన మొత్తం డేటాను విశ్లేషించిన తరువాత నిర్ణయించబడుతుంది. ఇది గ్రంథి కణజాలానికి నష్టం మరియు రోగి యొక్క శరీరం యొక్క సాధారణ స్థితిపై ఆధారపడి ఉంటుంది.
రోగిని సాధారణ అనస్థీషియాకు సిద్ధం చేసి, రోగి యొక్క స్పృహను ఆపివేసిన తరువాత ఆపరేషన్ జరుగుతుంది. అటువంటి శస్త్రచికిత్స జోక్యాల వ్యవధి క్లినికల్ కేసుల సంక్లిష్టత, మార్పిడి సర్జన్ మరియు అనస్థీషియాలజీ బృందం యొక్క సంసిద్ధత ద్వారా నిర్ణయించబడుతుంది.
రోగలక్షణ పరిస్థితి అభివృద్ధిపై ఆధారపడి, మధుమేహానికి వివిధ వ్యక్తీకరణలు ఉన్నాయి. మొదట, రోగి నొప్పి అనుభూతి చెందుతాడు, జీర్ణక్రియతో బాధపడుతున్నాడు, ఆపై మధుమేహం నిర్ధారణ అవుతుంది.
అభివృద్ధి యొక్క ప్రారంభ దశలో, ఒక ప్రాధమిక కార్బోహైడ్రేట్ జీవక్రియ రుగ్మత గమనించబడుతుంది, ఇది చక్కెర సాంద్రత తగ్గడం ద్వారా వ్యక్తమవుతుంది. ప్యాంక్రియాటిక్ రకం డయాబెటిస్ ఈ విధంగా కనిపిస్తుంది.ఇన్సులిన్ లోపం డయాబెటిక్ కెటోయాసిడోసిస్కు దారితీస్తుంది, అరుదైన సందర్భాల్లో పెద్ద, మధ్య మరియు చిన్న నాళాలు ప్రభావితమవుతాయి.
ఈ రకమైన వ్యాధిలో ప్యాంక్రియాస్ యొక్క పునరుద్ధరణ సల్ఫోనిలురియా సన్నాహాలు, సరైన పోషణ మరియు శారీరక శ్రమను ఉపయోగించి జరుగుతుంది.
టైప్ 2 డయాబెటిస్లో, గ్లూకోజ్ స్థాయిలు పెరుగుతాయి. పాథాలజీలో పొత్తికడుపులో తీవ్రమైన నొప్పి మరియు ఆహారం జీర్ణక్రియ ఉల్లంఘన ఉంటుంది. వ్యాధి అనేక దశలలో అభివృద్ధి చెందుతుంది:
- ఉపశమనాలతో ప్రత్యామ్నాయంగా గ్రంథిలో తాపజనక ప్రక్రియ యొక్క తీవ్రత యొక్క కాలాలు.
- బీటా కణాల చికాకు కార్బోహైడ్రేట్ జీవక్రియ రుగ్మతకు కారణమవుతుంది.
- టైప్ 2 డయాబెటిస్ ఏర్పడటం ప్రారంభిస్తుంది.
వ్యాధి అభివృద్ధి ప్రారంభంతో, ఒక వ్యక్తి బాధపడతాడు:
- స్థిరమైన పొడి నోరు
- మీ దాహాన్ని తీర్చలేకపోవడం
- ఉత్పత్తి చేయబడిన మూత్రం మొత్తాన్ని పెంచడం,
- శరీర బరువు తగ్గడం లేదా పదునైన పెరుగుదల,
- తీవ్రమైన చర్మం దురద మరియు పొడి,
- చర్మంపై గడ్డ దద్దుర్లు కనిపించడానికి తీవ్రసున్నితత్వం,
- బలహీనత మరియు చెమట,
- పేలవమైన గాయం వైద్యం.

ఇవి వ్యాధి యొక్క అభివృద్ధిని సూచించే సంకేతాలు. మీరు వాటిని విస్మరించలేరు. వైద్యుడిని సంప్రదించి పరీక్ష చేయించుకోవడం అవసరం.
ప్రయోగశాల పరిశోధన
రోగ నిర్ధారణను ధృవీకరించేటప్పుడు ప్రయోగశాల విశ్లేషణ అవసరం. విశ్లేషణలు అవయవానికి క్రియాత్మక నష్టం యొక్క స్థాయిని అంచనా వేయడం సాధ్యం చేస్తాయి.
అంతేకాక, గ్రంథి యొక్క విసర్జన (ఉత్పత్తి చేయబడిన జీర్ణ ఎంజైమ్ల స్థాయి) మరియు ఇన్క్రెటరీ (రక్తం మరియు మూత్రంలో చక్కెర) పనితీరు, అలాగే ప్యాంక్రియాటైటిస్తో పాటు వచ్చే పొరుగు అవయవాలలో తాపజనక మార్పులు (ట్రాన్సామినేస్, బిలిరుబిన్ మరియు దాని భిన్నాలు, దాని భాగాలతో మొత్తం ప్రోటీన్) నిర్ణయించబడతాయి.
- సాధారణ రక్త పరీక్ష - ఇది అధ్యయనం సమయంలో ఒక తాపజనక ప్రక్రియ ఉనికిని నిర్ణయిస్తుంది (పెరిగిన ESR, ల్యూకోసైటోసిస్),
- జీవరసాయన అధ్యయనాలు: రక్తం మరియు మూత్రం యొక్క డయాస్టాసిస్, రక్తంలో చక్కెర మరియు మూత్రం, కోప్రోగ్రామ్.
అప్పుడప్పుడు రక్తంలో చక్కెర పెరుగుదల లేదా సాధారణ సంఖ్యలతో, కానీ దాహం, కొన్నిసార్లు పొడి నోరు వంటి ఫిర్యాదులతో, కార్బోహైడ్రేట్ అల్పాహారం లేదా TSH (ఉపవాసం గ్లూకోజ్ కనుగొనబడినప్పుడు మరియు 2 తర్వాత గ్లూకోజ్ టాలరెన్స్ టెస్ట్) తో రక్తంలో చక్కెరను నిర్ణయించడం అవసరం. కార్బోహైడ్రేట్ అల్పాహారం తర్వాత గంటలు). అందువలన, గుప్త మధుమేహం కనుగొనబడుతుంది.
ఇన్స్ట్రుమెంటల్ డయాగ్నస్టిక్స్
రెట్రోపెరిటోనియల్ స్థలం యొక్క అల్ట్రాసౌండ్, క్లోమం ఉన్న చోట, మరియు ఉదర కుహరం.
ప్యాంక్రియాస్ మరియు ఉదర అవయవాల యొక్క అల్ట్రాసౌండ్ పరీక్ష అనేది సురక్షితమైన మరియు అత్యంత అనుకూలమైన రోగనిర్ధారణ పద్ధతి, ఇది ఎక్కువ సమయం తీసుకోదు, ప్రత్యేక తయారీ అవసరం లేదు, తారుమారు చేయడానికి ముందు ఉపవాసం తప్ప.

అల్ట్రాసౌండ్ ప్యాంక్రియాస్లోని పరిస్థితులను పర్యవేక్షించడం మరియు వాటిని డైనమిక్స్లో ట్రాక్ చేయడం సాధ్యపడుతుంది, ఏ వయస్సు పిల్లవాడు కూడా దీనిని తట్టుకోగలడు. అందువల్ల, చికిత్స తర్వాత ఇనుము ఎలా పునరుద్ధరించబడుతుందో చూడటానికి ప్రతి ఆరునెలలకు ఒకసారి అల్ట్రాసౌండ్ చేయాల్సిన అవసరం ఉంది.
ప్రక్రియ తీవ్రంగా ఉంటే, గ్రంథి యొక్క వాపు గమనించవచ్చు, దాని పరిమాణం పెరుగుతుంది మరియు కణజాలాల సాంద్రత మారుతుంది.
డయాబెటిస్ యొక్క సుదీర్ఘ కోర్సుతో, అల్ట్రాసౌండ్లో అల్ట్రాసౌండ్ స్కాన్లు కనిపిస్తాయి, ప్రధానంగా ప్యాంక్రియాటిక్ తలలో, అవయవం యొక్క పరిమాణం సాధారణం కంటే చాలా తక్కువగా ఉంటుంది.
డయాబెటిస్ మెల్లిటస్లో దృశ్యమానం చేయబడిన ప్యాంక్రియాటిక్ మార్పులు, ప్యాంక్రియాటైటిస్ రుగ్మతల యొక్క చిత్రాన్ని కలిగి ఉంటాయి. అంతేకాక, పొరుగు అవయవాలలో మార్పులు ఏకకాలంలో నిర్ణయించబడతాయి: కాలేయం మరియు పిత్తాశయం.
ఎక్స్-రే పద్ధతులు:
- కాంట్రాస్ట్ పరిచయంతో సర్వే రేడియోగ్రఫీ మీరు నాళాలు, కాల్సిఫికేషన్ ప్రాంతాలు, ఇరుకైన లేదా విర్సంగ్ వాహిక యొక్క విస్తరణను చూడటానికి అనుమతిస్తుంది, ఇది సేంద్రీయ కణజాల మార్పులకు పరోక్ష సంకేతం లేదా పెద్ద తిత్తి, కణితి, కాలిక్యులస్ యొక్క కుదింపు.
- ఎండోస్కోపిక్ రెట్రోగ్రేడ్ చోలాంగియోపాంక్రియాటోగ్రఫీ - ఎండోస్కోప్ ఉపయోగించి డుయోడెనమ్ నుండి గ్రంథి నాళాలలోకి కాంట్రాస్ట్ ఏజెంట్ ఇంజెక్ట్ చేయబడుతుంది.
- యాంజియోగ్రఫీ - కాంట్రాస్ట్ (నాళాలలో) కూడా ఉపయోగించబడుతుంది.
- ఉదర కుహరం మరియు రెట్రోపెరిటోనియల్ స్థలం యొక్క CT స్కాన్, ఇది రోగలక్షణ మార్పులను నిర్ధారించే అవకాశాన్ని గణనీయంగా పెంచుతుంది.
ఇన్స్ట్రుమెంటల్ డయాగ్నస్టిక్స్, అల్ట్రాసౌండ్తో పాటు, వీటిని కలిగి ఉంటుంది:
- డుయోడెనమ్ మరియు కడుపు యొక్క శ్లేష్మ పొర యొక్క స్థితిని అధ్యయనం చేయడానికి EFGDS (ఎసోఫాగోఫిబ్రోగస్ట్రోడూడెనోస్కోపీ) - తరచుగా ఈ పాథాలజీ క్లోమం యొక్క వాపు లేదా దాని సమస్య యొక్క పరోక్ష సంకేతం,
- MRI - మాగ్నెటిక్ రెసొనెన్స్ ఇమేజింగ్.
ప్యాంక్రియాటిక్ డయాబెటిస్ చికిత్స
డయాబెటిస్ మెల్లిటస్ చాలా సందర్భాలలో ప్యాంక్రియాటైటిస్ నేపథ్యంలో సంభవిస్తుంది. ఈ రెండు వ్యాధులు సంబంధించినవి ఎందుకంటే కార్బోహైడ్రేట్ జీవక్రియలో పాల్గొన్న ఇన్సులిన్, లాంగర్హాన్స్ ద్వీపాల యొక్క బీటా కణాల ద్వారా ఉత్పత్తి అవుతుంది, వీటి చుట్టూ ప్రత్యేక గ్రంధి నిర్మాణాలు ఉన్నాయి - జీర్ణ ఎంజైమ్లను ఉత్పత్తి చేసే అసిని.
క్లోమంలో తాపజనక ప్రక్రియలో, దాని ఎక్సోక్రైన్ పనితీరుతో గ్రంధి కణజాలం మాత్రమే కాకుండా, డయాబెటిస్ మెల్లిటస్ అభివృద్ధితో ఐలెట్ కూడా ప్రభావితమవుతుంది.
అందువల్ల, సంక్లిష్ట చికిత్స సూచించబడుతుంది, వీటిలో:
- జీవనశైలి మార్పు
- ఆహారం ఆహారం
- drug షధ చికిత్స
- తీవ్రమైన సందర్భాల్లో శస్త్రచికిత్సా పద్ధతులు.
చక్కెర స్థాయిలను ప్రభావితం చేసే her షధ మూలికలను ఉపయోగించి తక్కువ గ్లైసెమియాతో ప్రత్యామ్నాయ medicine షధం కోసం ఒక ఎండోక్రినాలజిస్ట్ సూచించవచ్చు.
డ్రగ్ థెరపీ
డయాబెటిస్లో ప్యాంక్రియాటైటిస్ యొక్క కాంప్లెక్స్ డ్రగ్ థెరపీ ప్రధాన చికిత్సా పద్ధతి. రోగిని గ్యాస్ట్రోఎంటరాలజిస్ట్ మరియు ఎండోక్రినాలజిస్ట్ గమనించి, చక్కెరను తగ్గించే మందులను, అలాగే నాడీ మరియు వాస్కులర్ సిస్టమ్ యొక్క గాయాలకు సంబంధించి విటమిన్లు, వాస్కులర్, నూట్రోపిక్స్ యొక్క సంక్లిష్టతను పొందుతారు. చికిత్స మొత్తం గ్లైసెమియా మరియు డయాబెటిస్ సమస్యలపై ఆధారపడి ఉంటుంది.
- ఎంజైమ్ పున the స్థాపన చికిత్స - పరిపాలన యొక్క మోతాదు మరియు వ్యవధి అవయవ నష్టం యొక్క స్థాయిపై ఆధారపడి ఉంటుంది. కొన్నిసార్లు ఈ మందులు జీవితానికి సూచించబడతాయి, అలాగే హైపోగ్లైసీమిక్.
- నొప్పి లక్షణం మరియు దాని తీవ్రత సమక్షంలో యాంటిస్పాస్మోడిక్స్ మరియు నొప్పి నివారణ మందులు.
- చర్య యొక్క భిన్నమైన యంత్రాంగంతో యాంటిసెక్రెటరీ మందులు: పిపిఐలు (ప్రోటాన్ పంప్ ఇన్హిబిటర్స్), హెచ్ 2-హిస్టామిన్ రిసెప్టర్ బ్లాకర్స్, యాంటాసిడ్లు. ఇటువంటి చికిత్స రోగికి ఇంట్లో చికిత్స కోసం ఆపాదించబడుతుంది. తీవ్రమైన ప్యాంక్రియాటైటిస్ లేదా దీర్ఘకాలిక చికిత్స యొక్క తీవ్రత ఆసుపత్రిలో జరుగుతుంది, ఇంటెన్సివ్ కేర్ యూనిట్లో ప్రారంభమవుతుంది, ఇక్కడ అదనపు ఇన్ఫ్యూషన్ సొల్యూషన్స్, యాంటీఫెర్మెంట్ ఏజెంట్లు, నార్కోటిక్ అనాల్జెసిక్స్ ఉపయోగించబడతాయి.
రికవరీ పద్ధతిగా ప్యాంక్రియాస్ మార్పిడి
ప్రత్యామ్నాయ చికిత్సను ఉపయోగిస్తున్నప్పుడు, దాని ప్రభావం అన్ని రోగులలో ఉండకపోవచ్చు మరియు ప్రతి ఒక్కరూ అలాంటి చికిత్స ఖర్చును భరించలేరు. చికిత్స కోసం మందులు మరియు దాని సరైన మోతాదును ఎంచుకోవడం చాలా కష్టం, ముఖ్యంగా దీనిని వ్యక్తిగతంగా ఉత్పత్తి చేయాల్సిన అవసరం ఉన్నందున దీనిని సులభంగా వివరించవచ్చు.
చికిత్స యొక్క కొత్త పద్ధతుల కోసం వైద్యులు ముందుకు వచ్చారు:
- మధుమేహం యొక్క తీవ్రత
- వ్యాధి ఫలితం యొక్క స్వభావం,
- కార్బోహైడ్రేట్ జీవక్రియ యొక్క సమస్యలను సరిదిద్దడంలో ఇబ్బంది.
వ్యాధి నుండి బయటపడటానికి మరింత ఆధునిక పద్ధతులు:
- చికిత్స యొక్క హార్డ్వేర్ పద్ధతులు,
- ప్యాంక్రియాస్ మార్పిడి,
- ప్యాంక్రియాస్ మార్పిడి
- ఐలెట్ సెల్ మార్పిడి.
డయాబెటిస్ మెల్లిటస్లో, బీటా కణాల పనిచేయకపోవడం వల్ల కనిపించే జీవక్రియ మార్పులను గుర్తించవచ్చు, లాంగర్హాన్స్ ద్వీపాలను మార్పిడి చేయడం వల్ల వ్యాధి చికిత్స కావచ్చు.
ఇటువంటి శస్త్రచికిత్స జోక్యం జీవక్రియ ప్రక్రియలలో విచలనాలను నియంత్రించడంలో సహాయపడుతుంది లేదా డయాబెటిస్ మెల్లిటస్, ఇన్సులిన్-ఆధారిత, శస్త్రచికిత్సకు అధిక వ్యయం ఉన్నప్పటికీ, మధుమేహంతో ఈ నిర్ణయం సమర్థించబడుతోంది.
రోగులలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క సర్దుబాటుకు ఐలెట్ కణాలు ఎక్కువ కాలం బాధ్యత వహించలేవు. అందుకే దాని విధులను గరిష్టంగా నిలుపుకున్న దాత క్లోమం యొక్క అలోట్రాన్స్ప్లాంటేషన్ను ఆశ్రయించడం మంచిది.ఇదే విధమైన ప్రక్రియలో నార్మోగ్లైసీమియాకు పరిస్థితులను అందించడం మరియు తరువాత జీవక్రియ యంత్రాంగాల వైఫల్యాలను నిరోధించడం జరుగుతుంది.
కొన్ని సందర్భాల్లో, ప్రారంభమైన డయాబెటిస్ సమస్యల అభివృద్ధిని తిప్పికొట్టడానికి లేదా వాటిని ఆపడానికి నిజమైన అవకాశం ఉంది.
- ప్యాంక్రియాటిక్ సెల్ మార్పిడి
- కనుగొన్న
పాక్షిక ఉపశమన దశ నుండి జీవితకాల ఇన్సులిన్ ఆధారపడటం యొక్క దీర్ఘకాలిక దశకు పురోగతి సాధారణంగా β- కణాల అవశేష పనితీరులో క్రమంగా తగ్గుదల ద్వారా వర్గీకరించబడుతుంది. కానీ క్లినికల్ కోణం నుండి, ఇది ఒక అంతర కారక వ్యాధితో కలిపి పెరుగుతుంది.
ప్రస్తుతం, టైప్ 1 డయాబెటిస్ ఉన్న పిల్లలు మరియు కౌమారదశకు పున replace స్థాపన చికిత్స యొక్క ఏకైక రూపం ఎక్సోజనస్ ఇన్సులిన్ రీప్లేస్మెంట్ థెరపీ. ప్యాంక్రియాటిక్ కణ మార్పిడి వంటి కొన్ని ఇతర ప్రయోగాత్మక చికిత్సలు పరిశోధనలో ఉన్నప్పటికీ.
ప్యాంక్రియాటిక్ సెల్ మార్పిడి
ప్యాంక్రియాస్ మార్పిడి టైప్ 1 డయాబెటిస్కు ఒక ప్రయోగాత్మక చికిత్స. ఐలెట్ మార్పిడి కాలేయంలోకి ఇన్ఫ్యూషన్ చేయడం ద్వారా ఒక దాత నుండి రోగికి వివిక్త కణాల కేటాయింపును సూచిస్తుంది.
ఈ విధానం తరువాత, రోగనిరోధక మందులు సాధారణంగా సూచించబడతాయి. ఈ రోజు వరకు, ఈ చికిత్స యొక్క విజయం 60% మంది రోగులలో గమనించవచ్చు.
తగినంత సంఖ్యలో లాగర్గాన్స్ ద్వీపాలను విజయవంతంగా అమర్చడంతో, ఇన్సులిన్ నిరాకరించడం ఒక సంవత్సరంలో సాధ్యమవుతుంది.
బీటా కణాలకు తక్కువ విషపూరితమైన రోగనిరోధక శక్తిని తగ్గించే ఏజెంట్లను ప్రవేశపెట్టిన తరువాత ఐలెట్ మార్పిడి మరింత విజయవంతమైంది మరియు సంస్కృతిలో పెరిగిన తగిన సంఖ్యలో బీటా కణాలను సేకరించడానికి మెరుగైన సాంకేతిక పరిజ్ఞానం.
డైనమిక్ పరిశీలనతో ఇన్సులిన్-ఆధారిత విషయాల సంఖ్య తగ్గుతుంది. మార్పిడిలో తగిన సంఖ్యలో బీటా కణాలను పొందటానికి అనేక దాత ప్యాంక్రియాస్ అవసరం.
ప్రస్తుతం, ప్రధాన సూచన రాబోయే హైపోగ్లైసీమియాకు సున్నితత్వం యొక్క చికిత్స, ఇతర పద్ధతులను ఉపయోగించి చికిత్స చేయలేము. టైప్ 1 డయాబెటిస్ ఉన్న పెద్దలలో ఇన్సులిన్ యొక్క దీర్ఘకాలిక సబ్కటానియస్ ఇన్ఫ్యూషన్ వంటివి.
రోగనిరోధక మందులను తీసుకునేటప్పుడు నెఫ్రోటాక్సిసిటీ ప్రమాదం ఉన్నందున, చాలా చికిత్సా కార్యక్రమాలలో డయాబెటిక్ నెఫ్రోపతీ అభివృద్ధికి ఒక ప్రవర్తనను అంచనా వేయడానికి 18 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న రోగులు డయాబెటిస్ మెల్లిటస్ యొక్క తగినంత వ్యవధిని కలిగి ఉంటారు.
దీర్ఘకాలిక రోగనిరోధక శక్తిని తగ్గించే చికిత్స అవసరం లేకుండా రోగనిరోధక సహనం యొక్క క్లినికల్ ప్రాక్టీస్లో ప్రవేశపెట్టడం భవిష్యత్ చికిత్స యొక్క ప్రధాన లక్ష్యం. వివో మరియు ఇన్ విట్రో నియోజెనిసిస్లోని ఐలెట్ కణాల సహనం మరియు పునరుత్పత్తి కోసం హేమాటోపోయిటిక్ స్టెమ్ సెల్ థెరపీ వేగంగా అభివృద్ధి చెందుతున్న ప్రాంతాలు.
ప్యాంక్రియాస్ మార్పిడి 1 సంవత్సరానికి అధిక స్థాయి మార్పిడి మనుగడ సాధించడానికి అనుమతిస్తుంది. కానీ శస్త్రచికిత్సా ప్రమాదాలు మరియు మూత్రపిండ మార్పిడి లేకుండా దీర్ఘకాలిక రోగనిరోధక శక్తిని తగ్గించే అవసరం ఉంది, ఇది పిల్లలు మరియు కౌమారదశలో ఈ పద్ధతిని ఉపయోగించడానికి అనుమతించదు.
పై అధ్యయనాలు విజయవంతం అయినప్పటికీ, నేడు చాలా వ్యతిరేకతలు మరియు పరిమితులు ఉన్నాయి. డయాబెటిస్ చికిత్సకు ఈ పద్ధతి విస్తృతంగా ఉపయోగించటానికి ప్రధాన అడ్డంకి ఇంప్లాంటేషన్ కోసం పదార్థం లేకపోవడం మరియు మనుగడను మెరుగుపరచడానికి నిధుల కొరత.
కానీ ప్రపంచవ్యాప్తంగా పరిశోధకులు ఈ సమస్యపై పనిచేస్తున్నారు. ముఖ్యంగా, మనుగడను మెరుగుపరచడానికి ఉత్తమమైన పద్ధతుల్లో ఒకటి, ప్యాంక్రియాటిక్ ద్వీపాల యొక్క ప్రత్యేక పూత అభివృద్ధి చేయబడింది.
ఇది రోగనిరోధక వ్యవస్థ నుండి వారిని రక్షిస్తుంది మరియు ఇన్సులిన్ విడుదలలో జోక్యం చేసుకోదు. ప్యాంక్రియాటిక్ ఐలెట్ మార్పిడి యొక్క అధిక వ్యయం కూడా మాస్ ఇంప్లాంటేషన్కు ఆటంకం కలిగిస్తుంది.
ప్రధాన సమస్యలలో, ప్రాణాంతక కణితులు ఏర్పడే అవకాశం మరియు మూత్రపిండాల పనితీరుపై రోగనిరోధక మందుల ఇన్ఫ్యూషన్ హైలైట్ అవుతుంది.
డయాబెటిస్ అంటే ఏమిటి
డయాబెటిస్ మెల్లిటస్ శరీరంలో జీవక్రియ రుగ్మత, ఇది రక్తంలో చక్కెర అధికంగా ఉండటం వల్ల అభివృద్ధి చెందుతుంది. WHO (ప్రపంచ ఆరోగ్య సంస్థ) ప్రకారం, గ్రహం యొక్క ప్రతి ఐదవ నివాసికి మధుమేహం ఉంది. నేడు, మధుమేహాన్ని తీర్చలేని వ్యాధిగా వర్గీకరించారు. ఇది నిజమా కాదా అనే ప్రశ్నకు సమాధానం రెండు రకాల మధుమేహం మధ్య వ్యత్యాసాన్ని అర్థం చేసుకోవడంలో ఉంది.
మధుమేహాన్ని నయం చేయవచ్చా?
డయాబెటిస్లో రెండు రకాలు ఉన్నాయి: టైప్ I డయాబెటిస్ (లీన్ డయాబెటిస్, యంగ్ డయాబెటిస్) మరియు టైప్ II డయాబెటిస్ (వృద్ధుల మధుమేహం, అధిక బరువు మధుమేహం). ఇలాంటి లక్షణాలు ఉన్నప్పటికీ, ఈ వ్యాధులు శరీరంలో సంభవించే వివిధ కారణాలు మరియు ప్రక్రియల వల్ల సంభవిస్తాయి మరియు అందువల్ల అవి వివిధ మార్గాల్లో చికిత్స పొందుతాయి.
టైప్ II డయాబెటిస్ శారీరక నిష్క్రియాత్మకత, అధిక బరువు, పెరిగిన కొలెస్ట్రాల్తో సంబంధం కలిగి ఉంటే, వయస్సు-సంబంధిత మార్పులతో తక్కువ ప్రభావవంతమైన ప్యాంక్రియాస్కు దారితీస్తుంది, అప్పుడు చికిత్స ఈ సమస్యలను తొలగించడం.
టైప్ II డయాబెటిస్ చికిత్స, మొదటగా, చెడు అలవాట్ల నుండి బయటపడటం మరియు రోగి యొక్క విధి అతని చేతుల్లో ఉంది.
టైప్ I డయాబెటిస్ ప్రస్తుతం నయం చేయలేని వ్యాధిగా పరిగణించబడుతుంది. ఆరోగ్యకరమైన వ్యక్తిలో, ఇన్సులిన్ అనే హార్మోన్ సహాయంతో సాధారణ రక్తంలో చక్కెర స్థాయిని నిర్వహిస్తారు, ఇది ప్యాంక్రియాటిక్ బీటా కణాల ద్వారా ఉత్పత్తి అవుతుంది.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, రోగనిరోధక వ్యవస్థలో పనిచేయకపోవడం వల్ల, ప్యాంక్రియాస్ సరైన పరిమాణంలో ఇన్సులిన్ ఉత్పత్తి చేయడాన్ని ఆపివేస్తుంది. బీటా కణాల పూర్తి మరణం వరకు ఈ ప్రక్రియ కొనసాగుతుంది.
అందువల్ల, రోగులు ప్రతిరోజూ ఇన్సులిన్ ఇంజెక్ట్ చేయవలసి వస్తుంది, లేదా ఇన్సులిన్ పంపుతో నడవాలి. వీటితో పాటు, రోగులు రోజుకు చాలాసార్లు రక్తంలో చక్కెర పరీక్షలు చేస్తారు.
ఆపరేషన్స్ టెక్నాలజీస్
సాధారణ చక్కెర స్థాయిలు మరియు ప్యాంక్రియాటిక్ పనితీరును నిర్వహించడానికి సమతుల్య ఆహారం ప్రధాన భాగాలలో ఒకటి.
టైప్ 2 డయాబెటిస్ కోసం మీ డైట్ మార్చడం వల్ల మందులను నివారించవచ్చు.
మధుమేహ వ్యాధిగ్రస్తులు సులభంగా జీర్ణమయ్యే కార్బోహైడ్రేట్లు మరియు కొవ్వులు తినడం నిషేధించబడింది.
దాత అవయవం ఇలియాక్ ఫోసాలో (కిడ్నీ కూడా అక్కడ ఉంచబడుతుంది) మిడ్లైన్ కోత ద్వారా ఉదరం యొక్క తెల్లని రేఖ వెంట ఉంచబడుతుంది. అతను గ్రహీత యొక్క బృహద్ధమని నుండి తన నాళాల ద్వారా ధమనుల రక్త ప్రసరణను పొందుతాడు.
సిరల ప్రవాహం పోర్టల్ సిర వ్యవస్థ (ఇది చాలా శారీరక మార్గం) లేదా నాసిరకం వెనా కావా ద్వారా. క్లోమం చిన్న ప్రేగు యొక్క గోడతో లేదా రోగి యొక్క మూత్రాశయంతో అనుసంధానించబడి ఉంటుంది.
ప్యాంక్రియాస్ మరియు మూత్రపిండాల యొక్క ఏకకాల మార్పిడి అనేది మనుగడ యొక్క ఉత్తమ రోగ నిరూపణతో అత్యంత శారీరక మరియు సాపేక్షంగా సురక్షితమైన పద్ధతి. అటువంటి ఆపరేషన్ యొక్క ఖర్చు అన్ని ఇతర ఎంపికలను గణనీయంగా మించిపోయింది, దాని తయారీ మరియు ప్రవర్తన మరియు సర్జన్ యొక్క అధిక అర్హత కోసం చాలా సమయం పడుతుంది.
అవయవ మార్పిడి శస్త్రచికిత్స మరియు దాని ఫలితం నేరుగా అనేక అంశాలపై ఆధారపడి ఉంటాయి. పరిగణించటం ముఖ్యం:
- శస్త్రచికిత్స సమయంలో చేసిన మార్పిడి ఫంక్షన్ల పరిమాణం,
- మరణం సమయంలో దాత యొక్క వయస్సు మరియు సాధారణ పరిస్థితి,
- అన్ని విధాలుగా దాత మరియు గ్రహీత కణజాలాల అనుకూలత,
- రోగి యొక్క హిమోడైనమిక్ స్థిరత్వం.
ఇప్పటికే ఉన్న గణాంకాల ప్రకారం, శవం దాత నుండి ప్యాంక్రియాస్ మార్పిడి తర్వాత మనుగడ రేటు:
- రెండు సంవత్సరాలు - 83% కేసులలో,
- సుమారు ఐదు సంవత్సరాలు - 72% వద్ద.
ప్యాంక్రియాస్ను డయాబెటిస్తో ఎలా చికిత్స చేయాలో డాక్టర్ నిర్ణయిస్తాడు. రోగి యొక్క పరిస్థితిని బట్టి, శరీర పనికి తోడ్పడటానికి మందులు లేదా చికిత్స యొక్క శస్త్రచికిత్సా పద్ధతులు సూచించబడతాయి
సహాయక చికిత్సా పద్ధతులు ఫలితాన్ని ఇవ్వకపోతే, రోగికి ఆరోగ్యకరమైన అవయవాన్ని మార్పిడి చేయడం ద్వారా మాత్రమే మధుమేహంలో ప్యాంక్రియాస్ మెరుగుపడుతుంది.ఏదైనా ఆపరేషన్ పాథాలజీ ఉన్నవారికి ఇటువంటి ఆపరేషన్ తరచుగా అవసరం. సాధారణంగా లాంగర్హాన్స్ ద్వీపం యొక్క కణాలను మార్పిడి చేస్తారు, ఇవి ఇన్సులిన్ సంశ్లేషణకు కారణమవుతాయి. డయాబెటిస్ కోసం మార్పిడి చేస్తే:
- ఇంజెక్ట్ చేసిన ఇన్సులిన్కు నిరోధకత వ్యక్తమవుతుంది,
- జీవక్రియ రుగ్మత
- డయాబెటిస్ తీవ్రమైన సమస్యలకు దారితీసింది.
సరైన ఆపరేషన్ గ్రంథి యొక్క పూర్తి పునరుద్ధరణను నిర్ధారిస్తుంది. భవిష్యత్తులో ద్వితీయ వ్యాధులు మధుమేహంలో చేరతాయి కాబట్టి ఇది రికవరీ ప్రక్రియకు ఆటంకం కలిగించే విధంగా, వ్యాధి యొక్క ప్రారంభ దశలో మార్పిడి జరిగితే ఉత్తమ ప్రభావాన్ని సాధించవచ్చు.
క్లోమం మీద ఆపరేషన్ యొక్క సాంకేతికతను బట్టి, 3 రకాలు ఉన్నాయి:
కనిష్టంగా ఇన్వాసివ్ శస్త్రచికిత్స
ఇవి క్లోమంపై లాపరోస్కోపిక్ ఆపరేషన్లు, ఉదరం యొక్క చర్మంపై అనేక చిన్న కోతలు చేస్తారు. వాటి ద్వారా వీడియో లాపరోస్కోప్ మరియు ప్రత్యేక పరికరాలను ప్రవేశపెడతారు. సర్జన్ తెరపై ఆపరేషన్ పురోగతిని పర్యవేక్షిస్తుంది. ఇటువంటి జోక్యాల తరువాత, పునరావాసం చాలా తక్కువగా ఉంటుంది మరియు ఆసుపత్రిలో ఉండే కాలం చాలా రోజులకు తగ్గించబడుతుంది.
రక్తరహిత ఆపరేషన్లు
గ్రంధి కణితులను తొలగించడానికి వీటిని ప్రధానంగా ఉపయోగిస్తారు. రేడియో సర్జరీ - డైరెక్ట్ శక్తివంతమైన రేడియేషన్ (సైబర్-కత్తి) ఉపయోగించి తొలగింపు, క్రియోసర్జరీ - ట్యూమర్ ఫ్రీజింగ్, ఫోకస్డ్ అల్ట్రాసౌండ్, లేజర్ సర్జరీ. సైబర్-కత్తికి శరీరంతో సంపర్కం అవసరం లేకపోతే, డుయోడెనమ్లోకి చొప్పించిన ప్రోబ్ ద్వారా ఇతర సాంకేతికతలు నిర్వహిస్తారు.
ప్యాంక్రియాటిక్ శస్త్రచికిత్స తరువాత, రోగ నిరూపణ శస్త్రచికిత్స అనంతర కాలం, పునరావాసం యొక్క నాణ్యత, సమస్యల అభివృద్ధిపై ఆధారపడి ఉంటుంది మరియు అవి అసాధారణమైనవి కావు. చాలా తరచుగా అభివృద్ధి చెందుతున్న సమస్యలలో:
- ఇంట్రా-ఉదర రక్తస్రావం.
- థ్రోంబోసిస్ మరియు థ్రోంబోఎంబోలిజం.
- సంక్రమణ, గడ్డల అభివృద్ధి, పెరిటోనిటిస్.
- ప్యాంక్రియాటిక్ ఫిస్టులా ఏర్పడటం.
ప్యాంక్రియాటిక్ శస్త్రచికిత్స యొక్క అనివార్యమైన పరిణామం ఎంజైమ్ లోపం మరియు జీర్ణక్రియ కలత చెందుతుంది మరియు తోకను తిరిగి ఉంచినప్పుడు డయాబెటిస్ మెల్లిటస్ అభివృద్ధి చెందుతుంది. ఎంజైమ్ సన్నాహాలు-ప్రత్యామ్నాయాలు మరియు హైపోగ్లైసీమిక్ ఏజెంట్ల నియామకం ద్వారా ఈ దృగ్విషయాలను భర్తీ చేయవచ్చు.
ఏదేమైనా, ప్యాంక్రియాటిక్ శస్త్రచికిత్స తర్వాత జీవితం మారుతోంది మరియు సమీక్షించాల్సిన అవసరం ఉంది. అన్నింటిలో మొదటిది, చెడు అలవాట్లతో విడిపోవటం మరియు ఆహారం విషయంలో ఖచ్చితంగా కట్టుబడి ఉండటం అవసరం: మద్యం, కొవ్వు మరియు కారంగా ఉండే వంటకాలు, మిఠాయిలను మినహాయించండి.
ప్యాంక్రియాటిక్ శస్త్రచికిత్స తర్వాత ఏమి చేయవచ్చు? ఆహారంలో తగినంత ప్రోటీన్ (సన్నని మాంసం, చేపలు, కాటేజ్ చీజ్), ఫైబర్ మరియు విటమిన్లు ఉండాలి: తృణధాన్యాలు, కూరగాయలు, పండ్లు, మూలికలు, her షధ మూలికల నుండి టీలు. చిన్న భాగాలలో రోజుకు కనీసం 5 సార్లు ఆహారం తీసుకోవాలి.
ముఖ్యం! శస్త్రచికిత్స తర్వాత ఆహారం పాటించడంలో విఫలమైతే దాని ఫలితాలను తిరస్కరించవచ్చు మరియు ఆరోగ్యానికి కోలుకోలేని హాని కలిగిస్తుంది.
ఆరోగ్యకరమైన జీవనశైలిని నడిపించడం, శారీరక శ్రమను మంచి విశ్రాంతితో కలపడం మరియు వైద్యుడు క్రమం తప్పకుండా గమనించడం కూడా అవసరం.
డయాబెటిస్ మెల్లిటస్ మాత్రమే మార్పిడికి సూచన కాదు. శస్త్రచికిత్స కోసం వీటిని సిఫార్సు చేయవచ్చు:

సంప్రదాయవాద చికిత్స యొక్క అసమర్థతలు,
ఆపరేషన్ విజయవంతమైతే, అవయవం యొక్క అన్ని విధులు పూర్తిగా పునరుద్ధరించబడతాయి. వ్యాధి యొక్క ప్రారంభ దశలో మార్పిడి అత్యంత ప్రభావవంతంగా ఉంటుంది, తదనంతరం సహజ పునరుద్ధరణకు ఆటంకం కలిగించే ద్వితీయ రుగ్మతలు ప్రధాన అనారోగ్యంలో చేరతాయి.
ప్రగతిశీల రెటినోపతి నేపథ్యంలో, శస్త్రచికిత్స చికిత్స ఫలితం దీనికి విరుద్ధంగా ఉండవచ్చు, అయినప్పటికీ, ఆపరేషన్ యొక్క తిరస్కరణపై సమస్యల ప్రమాదం మరింత దిగజారిపోయే అవకాశాన్ని మించదు.
టైప్ I డయాబెటిస్ మెల్లిటస్లో, మార్పిడి వరకు ఇన్సులిన్ చికిత్స కొనసాగుతుంది.రోగి తన ఆరోగ్యాన్ని సరైన స్థితిలో ఉంచడానికి అవసరమైన వైద్య చికిత్స చేయించుకుంటే, చికిత్స సమయం మొత్తం తయారీ దశలో మారదు.
వ్యాధి యొక్క రకంతో సంబంధం లేకుండా, రోగి హృదయనాళ వ్యవస్థ యొక్క పరీక్షకు లోనవుతాడు, సాధారణ పరీక్షలకు లోనవుతాడు, ఎండోక్రినాలజిస్ట్ మరియు నెఫ్రోలాజిస్ట్తో పాటు డయాబెటిస్ మెల్లిటస్ సమస్యల సమక్షంలో ఇతర ప్రత్యేక నిపుణులను సందర్శిస్తాడు. ఒక మార్పిడి వైద్యుడు క్లోమం యొక్క పరిస్థితిని అంచనా వేయాలి మరియు తయారీ దశలో పొందిన అధ్యయనాల ఫలితాలను తెలుసుకోవాలి.
శస్త్రచికిత్సకు కొంతకాలం ముందు, మీరు రక్తం సన్నబడటం మానేయాలి. శస్త్రచికిత్సకు కనీసం 8 గంటల ముందు, ఆహారం మరియు ద్రవం నిలిపివేయబడతాయి.
శస్త్రచికిత్స తర్వాత ఒక రోజులో, రోగి ఆసుపత్రి మంచం నుండి బయటపడకూడదు. ఒక రోజు తరువాత, ద్రవ వాడకం అనుమతించబడుతుంది, మూడు రోజుల తరువాత - ఆహారం వాడటం అనుమతించబడుతుంది.
మార్పిడి చేసిన వెంటనే క్లోమం సాధారణ మోడ్లో పనిచేయడం ప్రారంభిస్తుంది. ఏదేమైనా, శస్త్రచికిత్స తర్వాత ఒక వారం కంటే ముందుగానే రోజువారీ జీవితంలోకి తిరిగి రావడం సాధ్యం కాదు.
రెండు నెలల్లో, పూర్తి కోలుకోవడం జరుగుతుంది. రోగికి తిరస్కరణను నివారించడానికి రోగనిరోధక శక్తిని అణిచివేసేందుకు మందులు అందిస్తారు. ఈ కాలానికి, మీరు ఇతర వ్యక్తులతో సంబంధాన్ని పరిమితం చేయాలి మరియు సంక్రమణను పట్టుకునే ప్రమాదం ఉన్నందున బహిరంగ ప్రదేశాల్లో ఉండాలి.
మార్పిడి రకంతో సంబంధం లేకుండా, రోగులు జీవితానికి రోగనిరోధక మందులను తీసుకోవాలి, ఇది వారి రోగనిరోధక శక్తిని బలహీనపరుస్తుంది, సాధ్యమైన తిరస్కరణ నుండి రక్షణ కల్పిస్తుంది మరియు కొన్ని రకాల క్యాన్సర్ ప్రమాదాన్ని పెంచుతుంది. అందుకే క్యాన్సర్ నివారణ, ప్రధానంగా జీర్ణ అవయవాలను లక్ష్యంగా చేసుకుని రోగులకు మందులు ఇవ్వాలి.
ప్యాంక్రియాటిక్ మార్పిడి కోసం సూచనలు నిర్ణయించడానికి, రోగి సమగ్ర పరీక్ష చేయించుకోవాలి, వీటిలో ప్రోటోకాల్ సాధారణ ఆరోగ్య స్థితి ద్వారా నిర్ణయించబడుతుంది. రోగి పరీక్షా ప్రణాళికలో వాయిద్య మరియు ప్రయోగశాల విశ్లేషణ రకాలను చేర్చవచ్చు:
- వైద్యుడు, గ్యాస్ట్రోఎంటరాలజిస్ట్ లేదా ఉదర శస్త్రచికిత్స ద్వారా పరీక్ష,
- ఇరుకైన స్పెషలైజేషన్ యొక్క నిపుణుల సంప్రదింపులు: ఎండోక్రినాలజిస్ట్, మత్తుమందు, కార్డియాలజిస్ట్, దంతవైద్యుడు, గైనకాలజిస్ట్, మొదలైనవి.
- ఉదర అవయవాలు, రక్త నాళాలు మరియు అవసరమైతే ఇతర అవయవాల అల్ట్రాసౌండ్,
- క్లినికల్ రక్తం మరియు మూత్ర పరీక్షలు
- సెరోలాజికల్ రక్త పరీక్షలు,
- రక్త పరీక్ష
- ఛాతీ ఎక్స్-రే,
- ECG,
- గుండె యొక్క అల్ట్రాసౌండ్,
- జీవరసాయన రక్త పరీక్షలు,
- CT
- కణజాల అనుకూలత యాంటిజెన్స్ పరీక్ష.
ఆచరణలో, చాలా సందర్భాలలో, ఈ వ్యాధుల యొక్క ఇటువంటి సమస్యల అభివృద్ధికి ముందు టైప్ I లేదా టైప్ 2 డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు ఇటువంటి శస్త్రచికిత్స జోక్యం సూచించబడుతుంది:
- హైపర్ లేబుల్ డయాబెటిస్
- అంధత్వం యొక్క ముప్పుతో రెటినోపతి,
- నెఫ్రోపతీ యొక్క టెర్మినల్ దశ,
- న్యూరోపతి,
- ఎండోక్రైన్ లేదా ఎక్సోక్రైన్ వైఫల్యం,
- పెద్ద నాళాలు లేదా మైక్రోవేస్సెల్స్ యొక్క తీవ్రమైన పాథాలజీలు.
ద్వితీయ మధుమేహానికి గ్రంధి మార్పిడిని కూడా సూచించవచ్చు. ఈ పాథాలజీ క్రింది కారణాల వల్ల సంభవించవచ్చు:
- ప్యాంక్రియాటిక్ నెక్రోసిస్ అభివృద్ధితో తీవ్రమైన ప్యాంక్రియాటైటిస్,
- ప్యాంక్రియాటిక్ క్యాన్సర్
- హోమోక్రోమాటోసిస్,
- కుషింగ్స్ సిండ్రోమ్, అక్రోమెగలీ మరియు గర్భధారణ మధుమేహం వల్ల కలిగే ఇన్సులిన్ నిరోధకత.
చాలా అరుదైన సందర్భాల్లో, ఈ అవయవానికి నిర్మాణాత్మక నష్టంతో పాటు పాథాలజీ ఉన్న రోగులకు ప్యాంక్రియాస్ మార్పిడి సూచించబడుతుంది. వీటిలో ఇవి ఉన్నాయి:
- ప్రాణాంతక లేదా నిరపాయమైన కణితుల ద్వారా గ్రంథి కణజాలానికి విస్తృతమైన నష్టం,
- గ్రంథి కణజాలం యొక్క విస్తృతమైన నెక్రోసిస్,
- ఉదర కుహరంలో ప్యూరెంట్ మంట, గ్రంథి కణజాలానికి నష్టం మరియు చికిత్స చేయలేనిది.
అటువంటి శస్త్రచికిత్స జోక్యంతో సంబంధం ఉన్న ఆర్థిక, సాంకేతిక మరియు సంస్థాగత ఇబ్బందుల కారణంగా అటువంటి సందర్భాలలో ప్యాంక్రియాస్ మార్పిడి చాలా అరుదు.
శస్త్రచికిత్సకు సూచనలు
టైప్ 1 డయాబెటిస్ ఉన్న రోగులందరికీ ప్యాంక్రియాస్ మార్పిడి సూచించబడుతుంది, అయితే ఇది అనేక కారణాల వల్ల సాధ్యం కాదు. ఇన్సులిన్ ఇంజెక్షన్లను తట్టుకోలేని రోగులు, పిల్లలు, ఇన్సులిన్ పంపును నిరంతరం ఉపయోగించలేని వ్యక్తులు మరియు ఇంజెక్షన్లు చేయడానికి ఆపరేషన్ చేయడానికి స్టేట్ కోటాలు అనుమతిస్తాయి.
పున the స్థాపన చికిత్సకు నిబద్ధతతో గుర్తించబడని మరియు రక్తంలో గ్లూకోజ్ స్థాయిలతో సంబంధం ఉన్న వ్యాధుల అభివృద్ధికి అధిక ప్రమాదం ఉన్న రోగులలో ప్యాంక్రియాస్ మార్పిడి చేయాలి.
పరిశోధనా కేంద్రం తెలిపింది. షుమాకోవా, ఆపరేషన్ కింది పరిస్థితులలో నిర్వహించబడదు:
- తీర్చలేని ఇన్ఫెక్షన్లు (వైరల్ హెపటైటిస్, హెచ్ఐవి),
- ప్రాణాంతక కణితులు
- టెర్మినల్ స్టేట్స్
- మాదకద్రవ్యాల మరియు మద్యపాన వ్యసనం,
- సామాజిక ప్రవర్తన
- ముఖ్యమైన అవయవాల పనితీరులో సరిదిద్దలేని వైకల్యాలు మరియు ఆటంకాలు.
పైన పేర్కొన్న వాటికి అదనంగా, రోగనిరోధక శక్తిని తగ్గించే చికిత్సను సరిగా తట్టుకోలేని వ్యక్తుల కోసం జోక్యం నిర్వహించబడదు.
గమనిక: ప్యాంక్రియాస్ మార్పిడి శస్త్రచికిత్సలో వైద్య సంరక్షణ ప్రమాణాలు లేవు మరియు తప్పనిసరి వైద్య బీమా ద్వారా చెల్లించబడదు. మీరు ఈ ప్రక్రియ కోసం మీరే చెల్లించవచ్చు, కానీ ఇది ఖరీదైనది. చాలా మంది రోగులు ఆరోగ్య మంత్రిత్వ శాఖ కోటా కింద మార్పిడి చేస్తారు.
ప్రధానంగా అనారోగ్యంతో బాధపడుతున్న రోగులకు ఆపరేషన్ అవసరం, డయాబెటిస్కు ప్రామాణిక చికిత్స అసమర్థంగా ఉన్నప్పుడు మరియు ఇప్పటికే సమస్యలు ఉన్నాయి. అందువల్ల, శస్త్రచికిత్సకు వ్యతిరేకతలు సాపేక్షంగా ఉంటాయి:
- వయస్సు - 55 సంవత్సరాల కంటే ఎక్కువ
- శరీరంలో ప్రాణాంతక నియోప్లాజమ్స్ ఉండటం,
- మయోకార్డియల్ ఇన్ఫార్క్షన్ లేదా స్ట్రోక్ యొక్క చరిత్ర,
- తీవ్రమైన అథెరోస్క్లెరోటిక్ మార్పుల వల్ల వాస్కులర్ మరియు హార్ట్ పాథాలజీ (కొరోనరీ హార్ట్ డిసీజ్ యొక్క సంక్లిష్ట రూపాలు, బృహద్ధమని మరియు ఇలియాక్ నాళాల అథెరోస్క్లెరోసిస్కు లోతైన నష్టం, గత కొరోనరీ ఆర్టరీ సర్జరీ),
- తక్కువ ఎజెక్షన్ కార్డియోమయోపతి,
- డయాబెటిస్ యొక్క తీవ్రమైన సమస్యలు
- క్రియాశీల క్షయ
- వ్యసనం, మద్యపానం, ఎయిడ్స్.
ఇప్పటికే ఉన్న ప్రాణాంతక నియోప్లాజంతో ప్యాంక్రియాస్ మార్పిడిని చేయమని సిఫారసు చేయబడలేదు.
అటువంటి ఆపరేషన్ చేయటానికి ప్రధాన నిషేధం శరీరంలో ప్రాణాంతక కణితులు ఉన్నప్పుడు సరిదిద్దలేని సందర్భాలు, అలాగే మానసిక స్థితి. తీవ్రమైన రూపంలో ఏదైనా వ్యాధి ఆపరేషన్ ముందు తొలగించబడాలి. ఈ వ్యాధి ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ద్వారా మాత్రమే కాకుండా, అంటు స్వభావం గల వ్యాధుల గురించి కూడా మాట్లాడుతున్నాము.
డైటోథెరపీ - రికవరీ పద్ధతిగా
ప్యాంక్రియాటిక్ పనిచేయకపోవడాన్ని నివారించడం అంటే మద్యం మరియు ధూమపానం, ఆహారం తీసుకోవడం (కొవ్వు పదార్ధాలను మినహాయించడం, స్వీట్ల పరిమితి). డయాబెటిస్ మెల్లిటస్లో, సులభంగా జీర్ణమయ్యే మరియు జీర్ణమయ్యే కార్బోహైడ్రేట్లను పరిమితం చేయకుండా, 9 వ డైట్ టేబుల్ సూచించబడుతుంది.
ప్యాంక్రియాటైటిస్తో, టేబుల్ నంబర్ 5 గమనించవచ్చు: కొవ్వులతో పాటు, కారంగా, వేయించిన, ఉప్పగా, పొగబెట్టిన నిషేధించబడింది. పోషణపై పరిమితులు వ్యాధి యొక్క తీవ్రత మరియు క్లోమం యొక్క స్థితిపై ఆధారపడి ఉంటాయి, వాటిని సరిచేసే వైద్యుడు సూచిస్తారు.
శారీరక శ్రమ, నడక, క్రమమైన వ్యాయామం మరియు ప్యాంక్రియాస్కు ప్రత్యేక మసాజ్తో కూడిన ఫిజియోథెరపీటిక్ చికిత్స సిఫార్సు చేయబడింది. ఇది పూర్వ ఉదర గోడ యొక్క స్వరాన్ని మార్చడం, పొరుగు అవయవాలు మరియు క్లోమం యొక్క కార్యకలాపాలను ఉత్తేజపరిచే లక్ష్యంతో శ్వాస వ్యాయామాల సంక్లిష్టమైనది.
నరాల ఒత్తిడి మరియు మానసిక-భావోద్వేగ ఓవర్లోడ్ను తొలగించడం లేదా తగ్గించడం చాలా ముఖ్యం.
మీరు అధ్వాన్నంగా భావిస్తే, వైద్యుడిని సంప్రదించమని సిఫార్సు చేయబడింది, స్వీయ- ate షధాన్ని చేయవద్దు.ఈ సందర్భంలో, మీరు క్లోమమును కాపాడవచ్చు: వ్యాధి మరియు దాని సమస్యల యొక్క వివరణాత్మక క్లినికల్ పిక్చర్ అభివృద్ధిని సకాలంలో నిరోధించండి.
గలీనా, 43 సంవత్సరాలు, కజాన్
క్లోమం నొప్పి కోసం, జలుబు, ఆకలి మరియు శాంతి ఉత్తమంగా సహాయపడతాయి. వ్యాధి లక్షణాలు ప్రారంభమైన కనీసం 2-3 రోజులలో, ఈ నియమాన్ని ఖచ్చితంగా పాటించాలి.
అప్పుడు మీరు క్రమంగా విడిపోయిన ఆహారానికి మారవచ్చు, మందులు తీసుకోవడం ప్రారంభించవచ్చు - ఎంజైములు, యాంటిసెక్రెటరీ మందులు. కానీ ఈ శరీరం త్వరగా పునరుద్ధరించబడదు అనేదానికి మనం సిద్ధంగా ఉండాలి.
ఇది చాలా తక్కువ సమయం పడుతుంది. నేను నేనే అనుభవించాను.
అన్ని నియమాలకు కట్టుబడి ఉండటం చాలా కష్టం, కానీ ఇప్పుడు పరిస్థితి చాలా మెరుగుపడింది.
క్లోమం యొక్క ఆపరేషన్ను ప్రభావితం చేసేది ఏమిటి?
ప్యాంక్రియాస్ అనేది చాలా క్లిష్టమైన మరియు చక్కటి నిర్మాణంతో కూడిన అవయవం, అదే సమయంలో జీర్ణ మరియు ఎండోక్రైన్ విధులను నిర్వహిస్తుంది. వివిధ బాహ్య మరియు అంతర్గత కారకాల ప్రభావం దాని పనిని దెబ్బతీస్తుంది మరియు అవయవ స్థితిని ప్రభావితం చేస్తుంది. స్రావం కోసం కారణమైన బలహీనమైన గ్రంథి పనితీరు విషయంలో, ప్యాంక్రియాటైటిస్ రూపంలో ఒక తాపజనక ప్రక్రియ చాలా తరచుగా జరుగుతుంది. రోగలక్షణ మార్పులు ఎండోక్రైన్ కార్యకలాపాలను ప్రభావితం చేస్తే, డయాబెటిస్ దాని యొక్క అన్ని లక్షణ లక్షణాలతో అభివృద్ధి చెందుతుంది.
క్లోమం యొక్క వాపు ఇన్సులిన్ ఉత్పత్తికి అంతరాయం కలిగిస్తుంది మరియు ఆహారం విచ్ఛిన్నం మరియు జీర్ణక్రియకు దాని మొత్తం సరిపోదు. ఈ పరిస్థితి మొదటి రకం డయాబెటిస్కు అనుగుణంగా ఉంటుంది, రెండవ రకం డయాబెటిస్తో, గ్రంథి యొక్క కార్యాచరణ మారదు మరియు ఇన్సులిన్ సాధారణ పరిమాణంలో ఉత్పత్తి అవుతుంది, అయితే శరీరం ఈ హార్మోన్ను సాధారణంగా గ్రహించలేకపోతుంది.
క్లోమం యొక్క పనితీరును ప్రభావితం చేసే ప్రధాన కారకాలు మరియు రక్తంలో గ్లూకోజ్ స్థాయిలో మార్పుకు కారణమవుతాయి:
- సిస్టిక్ ఫైబ్రోసిస్ వ్యాధి మరియు ఇతర వంశపారంపర్య పాథాలజీలు,
- ప్యాంక్రియాటైటిస్ రూపంలో ప్యాంక్రియాటిక్ కణజాలాన్ని ప్రభావితం చేసే మంట మరియు ఫైబ్రోసిస్ అభివృద్ధితో ప్యాంక్రియాటిక్ నెక్రోసిస్ వంటి దాని సమస్యలు,
- నిరపాయమైన స్వభావం కలిగిన పెద్ద కణితి, అలాగే గ్రంథి యొక్క శరీరాన్ని కుదించే ఇతర కణితులు,
- శస్త్రచికిత్స జోక్యం మరియు క్లోమం యొక్క గాయాలు,
- అడ్రినల్ గ్రంథులను ప్రభావితం చేసే వ్యాధులు
- అథెరోస్క్లెరోసిస్ అభివృద్ధి ఫలితంగా రక్త ప్రసరణ ఉల్లంఘన మరియు గ్రంథి యొక్క పోషణ,
- పుట్టినప్పుడు పొందిన వ్యాధులు, కానీ జన్యుపరమైన రుగ్మతలకు సంబంధించినవి కావు,
- పోషకాహార లోపం మరియు చెడు అలవాట్ల ఉనికిలో బాహ్య కారణాల ప్రభావం,
- పెద్ద మొత్తంలో కార్బోహైడ్రేట్ ఉత్పత్తుల వాడకం, దీని ఫలితంగా హైపోగ్లైసీమిక్ కోమాను ఇన్సులిన్ ఉత్పత్తి ఉల్లంఘనతో ప్రేరేపించవచ్చు.
- గర్భం యొక్క కాలం.
ఈ అంతర్గత కారకాలతో పాటు, క్లోమం యొక్క పనితీరును ప్రభావితం చేసే మరియు దాని పనితీరును దెబ్బతీసే బాహ్య కారణాలు కూడా ఉన్నాయి:
- స్థూలకాయం,
- ప్యాంక్రియాస్తో నేరుగా సంబంధం ఉన్న జీర్ణవ్యవస్థ యొక్క ఇతర అవయవాల స్థితిలో రోగలక్షణ లోపాలు, చాలా తరచుగా ఇది పిత్తాశయం మరియు దాని నాళాలకు వర్తిస్తుంది,
- క్లోమం లో వైరల్ ఇన్ఫెక్షన్ల వ్యాప్తి మరియు వ్యాప్తి,
- హెల్మిన్టిక్ ముట్టడి ఉనికి,
- ప్యూరెంట్ ప్రక్రియల అభివృద్ధికి దోహదపడే బ్యాక్టీరియా వ్యాధికారకంతో క్లోమం యొక్క సంక్రమణ,
- ఈస్ట్రోజెన్లు, టెట్రాసైక్లిన్ యాంటీబయాటిక్స్, కార్టికోస్టెరాయిడ్స్ మరియు నాన్-స్టెరాయిడ్ drugs షధాల రూపంలో కొన్ని drugs షధాల దీర్ఘకాలిక ఉపయోగం,
- గర్భనిరోధక మందుల దీర్ఘకాలిక ఉపయోగం,
- ఆటో ఇమ్యూన్ వ్యాధుల ఉనికి.

ఇటువంటి పరిస్థితులు క్లోమంలో రోగలక్షణ ప్రక్రియలకు దారితీయకపోవచ్చు, అయినప్పటికీ, అనుకూలమైన పరిస్థితుల సృష్టి మరియు వారి స్వంత రక్షణ శక్తుల బలహీనతతో, ఈ అవకాశం జీవితాంతం కొనసాగుతుంది.
ప్యాంక్రియాటిక్ డయాబెటిస్ ఎలా అభివృద్ధి చెందుతుంది?
ప్యాంక్రియాటిక్ డయాబెటిస్ యొక్క ఎటియాలజీకి సంబంధించి ఇంకా ఏకాభిప్రాయం లేదు.దీని అభివృద్ధి ఇన్సులర్ ఉపకరణంలో క్రమంగా సంభవించే విధ్వంసం మరియు స్క్లెరోటేషన్ ప్రక్రియలుగా పరిగణించబడుతుంది, తద్వారా జీర్ణ ఎంజైమ్లను ఉత్పత్తి చేసే కణాల వాపుకు ప్రతిస్పందిస్తుంది. ఇప్పటికే గుర్తించినట్లుగా, క్లోమం మిశ్రమ స్రావం ద్వారా వర్గీకరించబడుతుంది, ఇది జీర్ణక్రియ కోసం ఎంజైమ్ల ఉత్పత్తిలో ఉంటుంది మరియు దాని వినియోగం వల్ల రక్తంలో చక్కెరను నియంత్రించే హార్మోన్ల ఉత్పత్తికి ఒక అవయవంగా కూడా పనిచేస్తుంది.
ప్యాంక్రియాటైటిస్ లేదా మద్యం దుర్వినియోగం వల్ల కలిగే మంట యొక్క దీర్ఘకాలిక రూపం తరచుగా అవయవంలోనే కాకుండా, గ్రంధిలో ఉన్న ఇన్సులిన్ ఉపకరణంలో కూడా లాంగర్హాన్స్ అని పిలువబడే ఇన్సులిన్ ఉపకరణంలో కూడా సంభవిస్తుంది.
డయాబెటిస్ వంటి వ్యాధి అభివృద్ధికి ప్రేరణ ఎండోక్రైన్ వ్యవస్థలో ఇతర మార్పులు కావచ్చు, అవి చాలా తరచుగా ఇలా ఉపయోగపడతాయి:
- ఇస్చెంకో-కుషింగ్స్ వ్యాధి,
- ఫియోక్రోమోసైటోమా వ్యాధి,
- గ్లూకాగోనోమా ఉనికి,
- విల్సన్-కోనోవలోవ్ పాథాలజీ,
- హిమోక్రోమాటోసిస్ అభివృద్ధి.
రోగి యొక్క పొటాషియం జీవక్రియ బలహీనమైనప్పుడు, కోన్ సిండ్రోమ్ ఫలితంగా డయాబెటిస్ లక్షణాలు సంభవించవచ్చు. ఈ మూలకం లేకపోవడం వల్ల, కాలేయం యొక్క హెపటోసైట్లు చక్కెరను పూర్తిగా ఉపయోగించలేవు, ఇది శరీరం యొక్క హైపర్గ్లైసీమిక్ స్థితికి దారితీస్తుంది.
డయాబెటిస్ సాధారణంగా ప్యాంక్రియాటైటిస్తో కూడుకున్నదని గుర్తించబడింది, ఎందుకంటే ప్యాంక్రియాటిక్ డయాబెటిస్ ఇన్సులిన్ ఉపకరణం యొక్క నాశనం ప్రభావంతో అభివృద్ధి చెందడం ప్రారంభమవుతుంది, ఇది ఆటో ఇమ్యూన్ డిజార్డర్స్ వల్ల సంభవించవచ్చు.
డయాబెటిస్ దాని రెండు రకాలుగా వర్గీకరించబడింది, మొదటి మరియు రెండవది. ప్యాంక్రియాటిక్ డయాబెటిస్ దాని అభివృద్ధికి ఆటో ఇమ్యూన్ వైఫల్యాలకు రుణపడి ఉంది, టైప్ 1 డయాబెటిస్ నిబంధనల ప్రకారం అభివృద్ధి చెందుతుంది, అయితే దీనికి ఈ వ్యాధి నుండి కొన్ని తేడాలు ఉన్నాయి, దీనికి ప్రత్యేక విధానం అవసరం:
- ప్యాంక్రియాటిక్ డయాబెటిస్లో ఇన్సులిన్ వాడకంతో, తీవ్రమైన హైపర్గ్లైసీమియా అభివృద్ధి చెందుతుంది.
- ఇన్సులిన్ తగినంత మొత్తంలో తరచుగా కెటోయాసిడోసిస్కు కారణమవుతుంది.
- ఈ రకమైన డయాబెటిస్ పరిమిత జీర్ణమయ్యే కార్బోహైడ్రేట్లతో కూడిన ఆహారం ద్వారా సులభంగా సరిదిద్దబడుతుంది.
- డయాబెటిక్ .షధాలను ఉపయోగించి చికిత్సకు ప్యాంక్రియాటిక్ రకం డయాబెటిస్ బాగా స్పందిస్తుంది.
ప్యాంక్రియాటిక్ డయాబెటిస్ మరియు దాని క్లాసికల్ రకానికి మధ్య ఉన్న ప్రధాన వ్యత్యాసం ఇన్సులిన్ హార్మోన్ లోపం కాదు, జీర్ణ ఎంజైమ్ల ద్వారా గ్రంథి యొక్క బీటా కణాలకు ప్రత్యక్ష నష్టం. అంతేకాకుండా, ప్యాంక్రియాటైటిస్ వ్యాధి, డయాబెటిస్ మెల్లిటస్ నేపథ్యానికి వ్యతిరేకంగా, భిన్నంగా అభివృద్ధి చెందుతుంది, గ్రంథిలో మంట నెమ్మదిగా ముందుకు సాగుతుంది, తీవ్రతలు లేకుండా దీర్ఘకాలిక స్వభావం ఉంటుంది.

వ్యాధి అభివృద్ధితో, మీరు దాని లక్షణ వ్యక్తీకరణలను గమనించవచ్చు:
- వివిధ తీవ్రత యొక్క బాధాకరమైన లక్షణాలు
- జీర్ణ రుగ్మతలు ఉన్నాయి,
- రోగులు ఉబ్బరం, గుండెల్లో మంట, విరేచనాలు అనిపిస్తుంది.
దీర్ఘకాలిక క్రానిక్ ప్యాంక్రియాటైటిస్, దాదాపు సగం కేసులలో, డయాబెటిస్ మెల్లిటస్కు దారితీస్తుంది, ఇది ఇతర కారణాల వల్ల వచ్చే డయాబెటిస్ కంటే రెండు రెట్లు ఎక్కువ.
డయాబెటిస్ రకాలు
చికిత్స మరింత ప్రభావవంతంగా ఉండటానికి, రోగి ఏ రకమైన డయాబెటిస్ను అభివృద్ధి చేస్తాడో తెలుసుకోవడం మొదట అవసరం. డయాబెటిస్ మెల్లిటస్ ఎండోక్రైన్ వ్యవస్థను ప్రభావితం చేస్తుంది, మరియు ఈ దిశలో పాల్గొన్న కణాలు వేరే నిర్మాణాన్ని కలిగి ఉంటాయి, విభిన్న విధులు నిర్వహిస్తాయి మరియు లాంగర్హాన్స్ ద్వీపాలలో ఏకం అవుతాయి, ఇవి మొత్తం క్లోమంలో రెండు శాతం ఆక్రమిస్తాయి. ఈ కణాల ద్వారా ఉత్పత్తి అయ్యే హార్మోన్ల స్రావం జీర్ణక్రియ మరియు పెరుగుదలలో జీవక్రియలో పాల్గొనే క్రియాశీల భాగాలను కలిగి ఉంటుంది.
మొత్తం సంఖ్యలో, కార్బోహైడ్రేట్ జీవక్రియలో పాల్గొన్న హార్మోన్లతో సంబంధం ఉన్న అనేక రకాల ఎండోక్రైన్ కణాలు వేరు చేయబడతాయి:
- బీటా కణాలు - రక్తంలో చక్కెర నియంత్రణకు అవసరమైన ఇన్సులిన్ మరియు కొద్ది మొత్తంలో అమిలిన్ ఉత్పత్తి,
- ఆల్ఫా కణాలు - గ్లూకాగాన్ ఉత్పత్తి, కొవ్వుల విచ్ఛిన్నంలో పాల్గొంటుంది మరియు గ్లూకోజ్ స్థాయిలను పెంచుతుంది.
వారు మధుమేహాన్ని దాని అభివృద్ధి యొక్క విధానం ద్వారా, అలాగే వ్యాధి యొక్క వివిధ క్లినికల్ వ్యక్తీకరణలకు సంబంధించి వేరు చేస్తారు:
- టైప్ 1 డయాబెటిస్. ఇది ఇన్సులిన్-ఆధారిత వ్యాధి, సాధారణంగా చిన్న వయస్సులోనే అభివృద్ధి చెందుతుంది, అయినప్పటికీ ఇది ఇటీవల పెరిగింది మరియు 40-45 సంవత్సరాల వయస్సులో ఈ వ్యాధి నిర్ధారణ అవుతుంది. బీటా కణాలు చాలావరకు మరణించిన తరువాత వ్యాధి యొక్క కోర్సు మరింత తీవ్రమవుతుంది, ఇది శరీరం యొక్క స్వయం ప్రతిరక్షక పరిస్థితులతో జరుగుతుంది, ఇది దాని స్వంత కణాలకు వ్యతిరేకంగా ప్రతిరోధకాల ఉత్పత్తిని ప్రారంభించినప్పుడు. ఫలితం ఇన్సులిన్ ఉత్పత్తి చేసే కణాల మరణం మరియు దాని క్లిష్టమైన లోపం.
- టైప్ 2 డయాబెటిస్. ఇన్సులిన్-ఆధారిత వ్యాధి సాపేక్షంగా తక్కువ స్థాయి ఇన్సులిన్ ద్వారా వర్గీకరించబడుతుంది. సాధారణంగా అధిక బరువు ఉన్న వృద్ధులు దీనితో బాధపడుతున్నారు. అభివృద్ధి విధానం ఇన్సులిన్ యొక్క సాధారణ ఉత్పత్తిలో ఉంటుంది, కానీ గ్లూకోజ్తో సంతృప్తత కోసం కణాలతో దాని పరిచయం యొక్క అసాధ్యంలో. కణాలు, కార్బోహైడ్రేట్ల లోపం కలిగి ఉంటాయి మరియు ఈ హార్మోన్ ఉత్పత్తిని పెంచడానికి సిగ్నల్ ఇవ్వడం ప్రారంభిస్తాయి. అటువంటి పెరుగుదల నిరవధికంగా కొనసాగలేనందున, ఉత్పత్తి చేయబడిన ఇన్సులిన్ గణనీయంగా తగ్గుతుంది.
- గుప్త డయాబెటిస్ మెల్లిటస్. ఇది రహస్యంగా సాగుతుంది, సాధారణ ఇన్సులిన్ ఉత్పత్తితో, ఈ సందర్భంలో క్లోమం దెబ్బతినడం మరియు ఆరోగ్యకరమైనది కాదు మరియు శరీరం ఈ హార్మోన్ను గ్రహించదు.
- రోగలక్షణ మధుమేహం. ఇది క్లోమం యొక్క పాథాలజీల ఫలితంగా వచ్చే ద్వితీయ వ్యాధి. టైప్ 1 డయాబెటిస్ మాదిరిగా మరియు టైప్ 2 డయాబెటిస్ మాదిరిగా అభివృద్ధి యొక్క క్లినికల్ చిత్రంతో ఇన్సులిన్ ఉత్పత్తి గణనీయంగా తగ్గుతుంది.
- గర్భధారణ మధుమేహం. ఇది గర్భధారణ కాలంలో రెండవ భాగంలో గర్భిణీ స్త్రీలలో సంభవిస్తుంది. ఇది చాలా అరుదు మరియు పిండం ద్వారా హార్మోన్ల ఉత్పత్తిలో వ్యక్తమవుతుంది, ఇది తల్లి శరీరం ద్వారా ఇన్సులిన్ శోషణను అడ్డుకుంటుంది. తల్లి రక్తంలో సాధారణ ఇన్సులిన్ స్థాయిలకు సున్నితత్వం ఫలితంగా స్త్రీ రక్తంలో చక్కెర పెరుగుతుంది.
- డయాబెటిస్ మెల్లిటస్పోషకాహార లోపానికి ప్రతిస్పందనగా అభివృద్ధి చెందుతుందిఆకలితో కలుగుతుంది. సాధారణంగా ఉష్ణమండల మరియు ఉపఉష్ణమండల దేశాలలో నివసిస్తున్న వివిధ వయసుల ప్రజలలో సంభవిస్తుంది.
డయాబెటిస్ మెల్లిటస్ యొక్క ఎటియాలజీతో సంబంధం లేకుండా, దాని యొక్క అన్ని రకాలు తీవ్రమైన హైపర్గ్లైసీమియాతో కూడి ఉంటాయి, అప్పుడప్పుడు గ్లూకోసూరియా రూపంలో ఈ పరిస్థితి వల్ల వచ్చే సమస్యలు. ఈ సందర్భంలో, కొవ్వులు శక్తి యొక్క మూలంగా మారతాయి, లిపోలిసిస్ ప్రక్రియలతో పాటు, దీని ఫలితంగా పెద్ద సంఖ్యలో కీటోన్ శరీరాలు ఏర్పడతాయి. అవి జీవక్రియ లోపాలతో శరీరంపై విష ప్రభావాన్ని చూపుతాయి.
ప్యాంక్రియాటిక్ డయాబెటిస్ లక్షణాలు
ప్యాంక్రియాటిక్ డయాబెటిస్ సాధారణంగా నాడీ చిరాకు పెరిగిన రోగులను ప్రభావితం చేస్తుంది మరియు సాధారణ లేదా సన్నని శరీరాన్ని కలిగి ఉంటుంది. ఈ వ్యాధి తరచుగా జీర్ణశయాంతర ప్రేగు యొక్క ఉల్లంఘన యొక్క లక్షణాలతో అజీర్తి, విరేచనాలు, అలాగే వికారం, గుండెల్లో మంట మరియు అపానవాయువు యొక్క దాడులతో ఉంటుంది. లక్షణంగా, ఎపిగాస్ట్రిక్ ప్రాంతంలో బాధాకరమైన అనుభూతులు మరియు చాలా భిన్నమైన తీవ్రత కలిగి ఉండాలి. క్లోమం యొక్క వాపుతో హైపర్గ్లైసీమియా అభివృద్ధి క్రమంగా ఉంటుంది, సాధారణంగా ఈ లక్షణం యొక్క తీవ్రత వ్యాధి ప్రారంభమైన ఐదు నుండి ఏడు సంవత్సరాల తరువాత గమనించవచ్చు.
ఈ రకమైన డయాబెటిస్ సాధారణంగా తేలికపాటి స్థాయికి చేరుకుంటుంది మరియు రక్తంలో గ్లూకోజ్ యొక్క మితమైన పెరుగుదల మరియు తరచుగా హైపోగ్లైసీమియా యొక్క దాడులతో ఉంటుంది. సాధారణంగా, రోగులు హైపర్గ్లైసీమియాతో సంతృప్తికరంగా ఉంటారు, 11 mmol / l కి చేరుకుంటారు మరియు వ్యాధి యొక్క ఉచ్ఛారణ లక్షణాలను అనుభవించరు. ఈ సూచిక మరింత పెరిగితే, రోగులు ప్యాంక్రియాటిక్ డయాబెటిస్ యొక్క లక్షణాల వ్యక్తీకరణలను స్థిరమైన దాహం, పాలియురియా, పొడి చర్మం మొదలైన వాటి రూపంలో అనుభవించడం ప్రారంభిస్తారు.సాధారణంగా వ్యాధి సమయంలో వివిధ అంటువ్యాధులు మరియు చర్మ వ్యాధులతో కలిసి ఉంటుంది.
ప్యాంక్రియాటిక్ డయాబెటిస్ మరియు దాని ఇతర రకాల మధ్య తేడాలు చక్కెరను కాల్చే మందుల వాడకం మరియు ఆహార అవసరాల నుండి దాని చికిత్స యొక్క ప్రభావం.
టైప్ 2 డయాబెటిస్లో ప్యాంక్రియాటైటిస్ ఎలా కనిపిస్తుంది?
సాధారణంగా, టైప్ 2 డయాబెటిస్కు కారణం దీర్ఘకాలిక ప్యాంక్రియాటైటిస్ అభివృద్ధితో క్లోమం యొక్క వాపు. ఈ అవయవంలో తాపజనక ప్రక్రియ సమయంలో రక్తంలో గ్లూకోజ్ పెరగడమే దీనికి కారణం. ఈ వ్యాధి ఎడమ హైపోకాన్డ్రియంలో తీవ్రమైన నొప్పిగా మరియు జీర్ణ ప్రక్రియల ఉల్లంఘనగా కనిపిస్తుంది.
వ్యాధి అభివృద్ధికి అనేక కాలాలు ఉన్నాయి:
- ప్యాంక్రియాటైటిస్ యొక్క ప్రకోపణలు మరియు ఉపశమన కాలాల యొక్క ప్రత్యామ్నాయ దశలు ఉన్నాయి,
- బీటా-సెల్ చికాకు ఫలితంగా, కార్బోహైడ్రేట్ జీవక్రియ రుగ్మత ఏర్పడుతుంది,
- ప్యాంక్రియాటైటిస్ యొక్క మరింత అభివృద్ధి టైప్ 2 డయాబెటిస్కు కారణమవుతుంది.
ఈ రెండు వ్యాధులు, తమను తాము కలిసి వ్యక్తపరుస్తూ, రోగి శరీరంపై ప్రతికూల ప్రభావాన్ని పెంచుతాయి. అందువల్ల, ప్యాంక్రియాటైటిస్ ఉన్న రోగులు అంతర్లీన వ్యాధికి చికిత్స చేయడమే కాకుండా, కొన్ని పోషక అవసరాలకు కూడా కట్టుబడి ఉంటారు.
ప్యాంక్రియాటైటిస్ వల్ల వచ్చే బాధాకరమైన లక్షణాలు, టైప్ 2 డయాబెటిస్తో పాటు, సాధారణంగా ఎడమ వైపున పక్కటెముకల క్రింద స్థానీకరించబడతాయి. వ్యాధి అభివృద్ధి చెందిన మొదటి నెలల్లో, నొప్పి సాధారణంగా ఎక్కువసేపు ఉండదు, ఆ తర్వాత పొడవాటి మచ్చలు ఉంటాయి. రోగులు ఈ దాడుల గురించి పనికిరానివారు మరియు ఆహారానికి కట్టుబడి ఉండకపోతే, ప్యాంక్రియాటైటిస్ దీర్ఘకాలిక రూపాన్ని తీసుకుంటుంది, జీర్ణశయాంతర రుగ్మతల లక్షణాలతో పాటు.
డయాబెటిస్తో సంబంధం ఉన్న ప్యాంక్రియాటిక్ నొప్పి
డయాబెటిస్ ఎల్లప్పుడూ క్లోమంలోని వివిధ పాథాలజీలతో ముగుస్తుంది, ఇవి ఇన్సులిన్ ఉత్పత్తికి ఆటంకం కలిగిస్తాయి. ఈ సమయంలో, ఈ అవయవంలో డిస్ట్రోఫిక్ మార్పులు సంభవిస్తూనే ఉన్నాయి, దీని ఫలితంగా ఎండోక్రైన్ కణాలు బాధపడతాయి మరియు గ్రంథి పనితీరు బలహీనపడుతుంది. చనిపోయిన ఎండోక్రైన్ కణాల స్థానం బంధన కణజాలం ద్వారా ఆక్రమించబడి, మిగిలిన ఆరోగ్యకరమైన కణాల కార్యాచరణకు అంతరాయం కలిగిస్తుంది. గ్రంథి యొక్క స్థితిలో రోగలక్షణ మార్పులు ఈ అవయవం యొక్క పూర్తి మరణానికి దారితీస్తుంది, మరియు వ్యాధి పెరుగుతున్న కొద్దీ వాటి అభివృద్ధి నొప్పి యొక్క పెరుగుతున్న వ్యక్తీకరణతో కూడి ఉంటుంది, దీని తీవ్రత నేరుగా నష్టం స్థాయిపై ఆధారపడి ఉంటుంది.
నొప్పి యొక్క విధానం
సాధారణంగా, డయాబెటిస్ యొక్క ప్రారంభ దశ తీవ్రమైన నొప్పితో కూడి ఉండదు, చాలా తరచుగా నొప్పి సిండ్రోమ్ ప్యాంక్రియాటిస్ దెబ్బతిన్న ఫలితంగా ఇన్ఫ్లమేటరీ ప్రక్రియ ద్వారా పుట్టుకొచ్చే ప్యాంక్రియాటైటిస్ రూపంలో అభివృద్ధి చెందుతుంది. ప్రారంభ దశ, ఈ సమయంలో ప్రశాంతమైన కాలానికి బాధాకరమైన లక్షణాల మార్పు, పది సంవత్సరాలు లేదా అంతకంటే ఎక్కువ కాలం ఉంటుంది. భవిష్యత్తులో, నొప్పి మరింత తీవ్రంగా మారుతుంది మరియు ఇతర లక్షణాలు దానితో చేరతాయి, ఇది జీర్ణ అవయవాలలో మార్పులను సూచిస్తుంది.
ప్యాంక్రియాటైటిస్ను దీర్ఘకాలిక రూపంలోకి మార్చడంతో, గ్లూకోజ్ టాలరెన్స్ ఏర్పడటంతో ప్యాంక్రియాస్లో కణాల నాశనం రేటు పెరుగుతుంది. రక్తంలో చక్కెర స్థాయి తినడం తరువాత మాత్రమే పెరుగుతుంది, మరియు ఖాళీ కడుపుతో ఇది సాధారణం అయినప్పటికీ, విధ్వంసం ప్రక్రియతో పాటు నొప్పి మరింత తీవ్రంగా మారుతుంది. చాలా సందర్భాలలో, ప్యాంక్రియాటిక్ రసం సమయంలో, తినడం తరువాత అవి సంభవిస్తాయి. బాధాకరమైన లక్షణం యొక్క స్థానికీకరణ నేరుగా క్లోమం యొక్క ఏ భాగాన్ని ప్రభావితం చేస్తుంది అనే దానిపై ఆధారపడి ఉంటుంది. అవయవానికి పూర్తి నష్టంతో, రోగి బలమైన స్థిరమైన నడికట్టు నొప్పిని అనుభవిస్తాడు, ఇది శక్తివంతమైన మందులతో తొలగించబడదు.
బీటా సెల్ వృద్ధి
ఇన్సులిన్ ఉత్పత్తి చేయటం బీటా కణాల సంఖ్యను పెంచడం ద్వారా డయాబెటిస్లో వర్నల్ ప్యాంక్రియాటిక్ స్రావాన్ని తగ్గించే సమస్యను పరిష్కరించడం సాధ్యపడుతుంది.ఈ ప్రయోజనం కోసం, వారి స్వంత కణాలు క్లోన్ చేయబడతాయి, తరువాత అవి గ్రంధిలో అమర్చబడతాయి. ఈ అవకతవకలకు ధన్యవాదాలు, అవయవం కోల్పోయిన విధుల పూర్తి పునరుద్ధరణ మరియు దానిలో ఉత్పత్తి అయ్యే జీవక్రియ ప్రక్రియల మెరుగుదల జరుగుతుంది.
ప్రత్యేక ప్రోటీన్ సన్నాహాలకు ధన్యవాదాలు, మార్పిడి చేయబడిన కణాలను, కేవలం మార్పిడి పదార్థాలు మాత్రమే, తగినంత ఇన్సులిన్ను ఉత్పత్తి చేయగల పూర్తి స్థాయి పరిపక్వ బీటా కణాలలోకి బదిలీ చేయడానికి మద్దతు ఇవ్వబడుతుంది. ఈ మందులు చెక్కుచెదరకుండా బీటా కణాలను ఉంచడం ద్వారా ఇన్సులిన్ ఉత్పత్తిని కూడా పెంచుతాయి.
ఇమ్యునోమోడ్యులేషన్ ద్వారా ఒక అవయవాన్ని ఎలా పునరుద్ధరించాలి?
దాని వాపు ఫలితంగా క్లోమం దెబ్బతిన్న సందర్భంలో, ఏ సందర్భంలోనైనా నిర్దిష్ట సంఖ్యలో బీటా కణాలు భద్రపరచబడతాయి. అయినప్పటికీ, శరీరం, క్లోమం యొక్క స్థితిలో ప్రతికూల మార్పుల ప్రభావంతో కొనసాగుతున్నప్పుడు, మిగిలిన నిర్మాణాలను నాశనం చేసే లక్ష్యంతో ప్రతిరోధకాలను ఉత్పత్తి చేస్తూనే ఉంది. ప్రతిరోధకాలను నాశనం చేయగల క్రియాశీల పదార్ధాలను కలిగి ఉన్న ప్రత్యేక drug షధాన్ని ప్రవేశపెట్టడంతో కొత్త పద్ధతి సహాయంతో పరిస్థితిని కాపాడటం సాధ్యపడుతుంది. ఫలితంగా, గ్రంథి కణాలు చెక్కుచెదరకుండా ఉంటాయి మరియు వాటి సంఖ్యను చురుకుగా పెంచడం ప్రారంభిస్తాయి.
జానపద నివారణలతో చికిత్స
చికిత్స యొక్క ఎక్కువ ప్రభావం కోసం, మీరు జానపద నివారణలను ఉపయోగించి చికిత్సతో భర్తీ చేయవచ్చు. ఈ గుణంలో, క్లోమం యొక్క పునరుద్ధరణకు అవసరమైన లక్షణాలను కలిగి ఉన్న plants షధ మొక్కల ఆధారంగా కషాయాలను మరియు కషాయాలను ఉపయోగిస్తారు.

మంట విషయంలో ప్యాంక్రియాస్ స్థితిని అనుకూలంగా ప్రభావితం చేసే ప్రత్యేక తగ్గించే లక్షణాలు సరళమైనవి మరియు అదే సమయంలో, పాలలో వోట్ ధాన్యాల ప్రభావవంతమైన కషాయాలను కలిగి ఉంటాయి. దాని తయారీ కోసం, 0.5 కప్పుల మొత్తం వోట్ ధాన్యాలు 1.5 ఎల్ పాలలో 45 నిమిషాలు ఉడకబెట్టబడతాయి, తరువాత ధాన్యాలు చూర్ణం చేయబడతాయి మరియు మరో 15 నిమిషాలు ఆవేశమును అణిచిపెట్టుకుంటాయి. ఉడకబెట్టిన పులుసు ఫిల్టర్ చేసి సగం గ్లాసులో రోజుకు నాలుగు సార్లు తీసుకుంటారు.
క్లోమం యొక్క పునరుద్ధరణకు దోహదపడే ప్రసిద్ధ అనుభవం ఆధారంగా అనేక ఇతర ప్రభావవంతమైన పద్ధతులు ఉన్నాయి. అయితే, మీ డాక్టర్ ఆమోదం పొందిన తరువాత వాటిని ఉపయోగించడం మంచిది.
ఆహారం మరియు వ్యాధి నివారణ
డయాబెటిస్ యొక్క ఆహార అవసరాలు ఈ వ్యాధి చికిత్సలో నిర్ణయాత్మక కారకాల్లో ఒకటి. సాధారణంగా, అవి మఫిన్, మిఠాయి, తీపి రొట్టెలు మొదలైన వాటి రూపంలో తేలికపాటి కార్బోహైడ్రేట్ కలిగిన ఉత్పత్తుల వినియోగం యొక్క గరిష్ట పరిమితిలో ఉంటాయి. వేయించిన ఆహారాలు, వేడి సుగంధ ద్రవ్యాలు, చిక్కుళ్ళు, సాంద్రీకృత రిచ్ ఉడకబెట్టిన పులుసులను మినహాయించి, తక్కువ కొవ్వు పదార్థం కలిగిన ప్రోటీన్ ఆహారాలు పోషకాహారానికి ఆధారం.
ప్యాంక్రియాటిక్ డయాబెటిస్ అభివృద్ధికి వ్యతిరేకంగా నివారణ చర్యగా, మీ ప్యాంక్రియాస్ స్థితిని నియంత్రించడం మరియు దాని ఆరోగ్యాన్ని జాగ్రత్తగా చూసుకోవడం అవసరం. అన్నింటిలో మొదటిది, మీరు ఏదైనా మద్యం మానేయాలి, ఆహారం తీసుకోవాలి మరియు నిరంతరం, మరియు తీవ్రతరం చేసే కాలంలో మాత్రమే కాదు, మరియు ఈ శరీరం యొక్క స్థితిలో క్షీణత యొక్క మొదటి లక్షణాలతో, వైద్యుని సందర్శనను వాయిదా వేయవద్దు.
ప్రియమైన పాఠకులారా, ఈ వ్యాసం సహాయపడిందా? డయాబెటిస్ కోసం ప్యాంక్రియాటిక్ చికిత్సల గురించి మీరు ఏమనుకుంటున్నారు? వ్యాఖ్యలలో అభిప్రాయాన్ని తెలియజేయండి! మీ అభిప్రాయం మాకు ముఖ్యం!

వాలెరి:
డయాబెటిస్ చికిత్సలో ప్రధాన స్థానం ఆహారం అని నాకు అనిపిస్తోంది. మీరు ఏ medicine షధం తీసుకున్నా, మరియు మీరు తప్పుగా తింటే, అప్పుడు ఏమీ సహాయపడదు, అన్ని చికిత్సలు కాలువలో పడతాయి.
ఇంగా:
ఆహారం, అయితే, చాలా ముఖ్యం, కానీ ఎంజైములు చాలా సందర్భాలలో అవసరం. క్లోమం దాని విధులను నిర్వహించడానికి వారు సహాయం చేస్తారు.