టైప్ 1 డయాబెటిస్
టైప్ 1 డయాబెటిస్ సాధారణంగా చిన్న వయస్సులోనే అభివృద్ధి చెందుతుంది, అయితే ఇది పరిణతి చెందినవారిలో కూడా సంభవిస్తుంది. చివరికి తెలియని కారణాల వల్ల, ఇన్సులిన్ ఉత్పత్తికి కారణమైన క్లోమం యొక్క β- కణాలు విచ్ఛిన్నం కావడం ఈ వ్యాధి లక్షణం. ఇన్సులిన్ లోపం లేదా లేకపోవడం ఫలితంగా, జీవక్రియ చెదిరిపోతుంది, ప్రధానంగా కార్బోహైడ్రేట్. రక్తంలో గ్లూకోజ్ స్థాయిల పెరుగుదలతో కొవ్వులు మరియు ప్రోటీన్ల సంశ్లేషణ తగ్గుతుంది.
అన్ని β కణాలు పూర్తిగా నాశనమైనప్పుడు మరియు ఇన్సులిన్ ఉత్పత్తి ఆగిపోయినప్పుడు, వ్యాధి లక్షణాలు కనిపిస్తాయి. టైప్ 1 డయాబెటిస్, ఇది దీర్ఘకాలిక వ్యాధి, ఇన్సులిన్ యొక్క రోజువారీ జీవితకాల పరిపాలన అవసరం. ఈ హార్మోన్ యొక్క ఇంజెక్షన్లు ఈ వ్యాధిని ఎదుర్కోవటానికి ఏకైక మార్గం.
టైప్ 1 డయాబెటిస్ లక్షణాలు
వ్యాధి యొక్క వేగవంతమైన అభివృద్ధి టైప్ 1 డయాబెటిస్ను వేరు చేస్తుంది. ప్రధానంగా కనిపించే లక్షణాలు - తీవ్రమైన దాహం, పొడి నోరు, అధిక మరియు తరచుగా మూత్రవిసర్జన, బలహీనత, వేగవంతమైన అలసట, అధిక ఆకలితో ఆకస్మిక బరువు తగ్గడం.
మీరు ఇన్సులిన్ను సకాలంలో ఇవ్వడం ప్రారంభించకపోతే, డయాబెటిక్ కెటోయాసిడోసిస్ ప్రారంభమవుతుంది - సాధారణ బలహీనత, వేగవంతమైన మరియు కష్టమైన శ్వాస, కండరాల నొప్పి, టాచీకార్డియా, తలనొప్పి, తక్కువ రక్తపోటు, అసిటోన్ వాసన కనిపించడం, కడుపు నొప్పి మరియు వాంతులు వంటి తీవ్రమైన పరిస్థితి. ఈ పరిస్థితి తొలగించబడకపోతే, డయాబెటిక్ కోమా ఏర్పడుతుంది, వీటి సంకేతాలు: శబ్దం లేని శ్వాస, పెరిగిన వాంతులు, పొడి శ్లేష్మ పొర మరియు చర్మం, డయాబెటిక్ బ్లష్, కండరాల స్థాయి తగ్గడం, హైపోటెన్షన్, స్పృహ కోల్పోవడం. వ్యాధి యొక్క మొదటి లక్షణాల నుండి కోమా వరకు, ఇది 2 వారాల నుండి చాలా నెలల వరకు పడుతుంది. తీవ్రమైన ఒత్తిడి, అంటువ్యాధులు, ఆపరేషన్లు, గాయాల నేపథ్యంలో కెటోయాసిడోసిస్ మరియు కోమా వేగంగా అభివృద్ధి చెందుతాయి.
కొన్ని సందర్భాల్లో, టైప్ 1 డయాబెటిస్ చాలా హింసాత్మకం కాదు మరియు దాని ప్రధాన లక్షణాలు, దాహం మరియు బరువు తగ్గడం వంటివి అంత స్పష్టంగా కనిపించవు. రోగులు, ఒక నియమం ప్రకారం, అలసట, అనారోగ్యం, దురద చర్మం మరియు బలహీనమైన లైంగిక పనితీరు గురించి ఫిర్యాదు చేస్తారు.
రోగులందరిలో β- కణాల మరణాల రేటు భిన్నంగా ఉంటుంది. పిల్లలలో ముఖ్యంగా వేగంగా అభివృద్ధి చెందుతున్న టైప్ 1 డయాబెటిస్. పరిణతి చెందిన వ్యక్తులలో, ఈ ప్రక్రియ నెమ్మదిగా సాగుతుంది మరియు ఇన్సులిన్ యొక్క అవశేష ఉత్పత్తి చాలా కాలం పాటు కొనసాగుతుంది.
వాస్కులర్ డిజార్డర్స్ వల్ల కలిగే సమస్యలకు టైప్ 1 డయాబెటిస్ ప్రమాదకరం. చాలా తరచుగా, డయాబెటిస్ అంధత్వం, మూత్రపిండ బలహీనత, పాదాల వ్యాధిని అభివృద్ధి చేస్తుంది, ఇది విచ్ఛేదానికి దారితీస్తుంది.
టైప్ 1 డయాబెటిస్ కారణాలు
స్వీట్లు దుర్వినియోగం చేయడం వల్ల డయాబెటిస్ సంభవిస్తుందని సామాన్యులలో ఒక అభిప్రాయం ఉంది, ఇది నిజం కాదు.
టైప్ 1 డయాబెటిస్కు కారణం కణాల రోగనిరోధక వ్యవస్థ ద్వారా సంశ్లేషణ చేయబడిన ఇన్సులిన్ ఉత్పత్తిని నిలిపివేయడం. రోగనిరోధక వ్యవస్థ β- కణాలను విదేశీగా గ్రహించి, వాటిని నాశనం చేసే ప్రతిరోధకాలను ఉత్పత్తి చేయడానికి ఖచ్చితమైన కారణం ఇంకా స్థాపించబడలేదు.
కణాల విధ్వంసం యొక్క స్వయం ప్రతిరక్షక ప్రక్రియ ఒత్తిడి లేదా వైరల్ ఇన్ఫెక్షన్ల వంటి బాహ్య కారకాల ప్రభావంతో ప్రారంభమవుతుందని భావించబడుతుంది: తట్టు, రుబెల్లా, చికెన్ పాక్స్ మరియు గవదబిళ్ళ. అదే సమయంలో, ఒక జన్యు సిద్ధత గుర్తించబడింది. నియమం ప్రకారం, టైప్ 1 డయాబెటిస్ ఉన్న రోగులందరికీ ఈ వ్యాధితో బాధపడుతున్నారు.
టైప్ 1 డయాబెటిస్ చికిత్స
రోగి తన రోగ నిర్ధారణ గురించి తెలుసుకున్న వెంటనే, అతను వెంటనే ఇన్సులిన్ ఇవ్వడం ప్రారంభించాలి. సరిగ్గా వ్యవస్థీకృత మరియు సకాలంలో ప్రారంభించిన ఇన్సులిన్ చికిత్సకు ధన్యవాదాలు, చాలా మంది రోగులు వారి పరిస్థితిని మెరుగుపరుచుకుంటారు, వ్యాధిని అదుపులో ఉంచుతారు, సమస్యల ఆగమనాన్ని నివారించవచ్చు లేదా ఆలస్యం చేస్తారు మరియు సాధారణ జీవనశైలికి దారితీస్తారు.
ఆహారం మరియు వ్యాయామం ఇన్సులిన్ చికిత్సకు అదనంగా ఉంటాయి. పున the స్థాపన చికిత్సతో, శరీరం సరైన మొత్తంలో ఇన్సులిన్ అందుకున్నప్పుడు, ప్రత్యేక ఆహార పరిమితులు అవసరం లేదు. మధుమేహం కోసం వ్యాయామం మరియు క్రీడలు విరుద్ధంగా ఉండటమే కాదు, అవసరం కూడా అవసరం, భారాన్ని సరిగ్గా లెక్కించడం మరియు స్కూబా డైవింగ్, పర్వతారోహణ, పారాచూటింగ్, విండ్ సర్ఫింగ్, వెయిట్ లిఫ్టింగ్ వంటి క్రీడలను మినహాయించడం.
వ్యాధికి కారణాలు
ఇన్సులిన్ ఉత్పత్తి ఆగిపోవడానికి కారణమేమిటి? ప్రజలు 2,000 సంవత్సరాలకు పైగా మధుమేహంపై పరిశోధన చేస్తున్నప్పటికీ, ఎటియాలజీ, అనగా, వ్యాధికి మూల కారణం, విశ్వసనీయంగా నిర్ణయించబడలేదు. నిజమే, ఈ విషయంపై వివిధ సిద్ధాంతాలు ఉన్నాయి.
అన్నింటిలో మొదటిది, టైప్ 1 డయాబెటిస్ యొక్క అనేక కేసులు ఆటో ఇమ్యూన్ ప్రక్రియల వల్ల సంభవిస్తాయని చాలా కాలంగా నిర్ధారించబడింది. దీని అర్థం ప్యాంక్రియాటిక్ కణాలు వారి స్వంత రోగనిరోధక కణాలచే దాడి చేయబడతాయి మరియు ఫలితంగా నాశనం అవుతాయి. ఇది ఎందుకు జరుగుతుందో రెండు ప్రధాన వెర్షన్లు ఉన్నాయి. మొదటి ప్రకారం, రక్త-మెదడు అవరోధం యొక్క ఉల్లంఘన కారణంగా, టి-హెల్పర్స్ అని పిలువబడే లింఫోసైట్లు, నాడీ కణాల ప్రోటీన్లతో సంకర్షణ చెందుతాయి. విదేశీ ప్రోటీన్ల గుర్తింపు వ్యవస్థలో పనిచేయకపోవడం వల్ల, టి-హెల్పర్లు ఈ ప్రోటీన్లను విదేశీ ఏజెంట్ యొక్క ప్రోటీన్లుగా గుర్తించడం ప్రారంభిస్తారు. దురదృష్టకర యాదృచ్చికం కారణంగా, ప్యాంక్రియాటిక్ బీటా కణాలు కూడా ఇలాంటి ప్రోటీన్లను కలిగి ఉంటాయి. రోగనిరోధక వ్యవస్థ క్లోమము యొక్క కణాలపై దాని "కోపాన్ని" మారుస్తుంది మరియు తక్కువ సమయంలో వాటిని నాశనం చేస్తుంది.
వైరల్ సిద్ధాంతం లింఫోసైట్లు బీటా కణాలపై దాడి చేయడానికి గల కారణాల గురించి సరళమైన వివరణను అందిస్తాయి - వైరస్ల ప్రభావాలు. రుబెల్లా వైరస్లు మరియు కొన్ని ఎంటర్వైరస్లు (కాక్స్సాకీ వైరస్లు) వంటి అనేక వైరస్లు ప్యాంక్రియాస్కు సోకుతాయి. ప్యాంక్రియాస్ యొక్క బీటా కణంలో వైరస్ స్థిరపడిన తరువాత, కణం లింఫోసైట్లకు లక్ష్యంగా మారుతుంది మరియు నాశనం అవుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క కొన్ని సందర్భాల్లో వ్యాధి అభివృద్ధికి ఒక విధానం ఉంది, మరియు కొన్ని సందర్భాల్లో మరొకటి ఉండవచ్చు మరియు బహుశా అవి రెండూ దోహదం చేస్తాయి. కానీ తరచుగా వ్యాధి యొక్క మూల కారణాన్ని స్థాపించడం అసాధ్యం.
అదనంగా, శాస్త్రవేత్తలు డయాబెటిస్ తరచుగా జన్యుపరమైన కారకాల వల్ల సంభవిస్తుందని కనుగొన్నారు, ఇది వ్యాధి యొక్క ప్రారంభానికి కూడా దోహదం చేస్తుంది. టైప్ 1 డయాబెటిస్ విషయంలో వంశపారంపర్య కారకం టైప్ 2 డయాబెటిస్ విషయంలో అంత స్పష్టంగా లేదు. ఏదేమైనా, టైప్ 1 డయాబెటిస్ అభివృద్ధిని రేకెత్తిస్తున్న జన్యువులు కనుగొనబడ్డాయి.
వ్యాధి అభివృద్ధికి అనుకూలంగా ఉండే ఇతర అంశాలు ఉన్నాయి:
- రోగనిరోధక శక్తి తగ్గింది,
- ఒత్తిడులు,
- పేద ఆహారం,
- ఎండోక్రైన్ వ్యవస్థ యొక్క ఇతర వ్యాధులు,
- లీన్ ఫిజిక్
- మద్య
- ధూమపానం.
కొన్నిసార్లు టైప్ 1 డయాబెటిస్ ప్యాంక్రియాటిక్ క్యాన్సర్, పాయిజనింగ్ వల్ల వస్తుంది.
వ్యాధి యొక్క దశలు మరియు అభివృద్ధి
టైప్ 2 డయాబెటిస్ మాదిరిగా కాకుండా, చాలా సంవత్సరాలుగా నెమ్మదిగా అభివృద్ధి చెందుతుంది, టైప్ 1 డయాబెటిస్ మెల్లిటస్ ఒక నెలలో లేదా 2-3 వారాలలో కూడా తీవ్రమైన స్థాయికి వెళుతుంది. మరియు ఒక వ్యాధిని సూచించే మొదటి లక్షణాలు సాధారణంగా హింసాత్మకంగా వ్యక్తమవుతాయి, తద్వారా అవి తప్పిపోతాయి.
వ్యాధి యొక్క ప్రారంభ దశలలో, రోగనిరోధక కణాలు క్లోమముపై దాడి చేయటం ప్రారంభించినప్పుడు, సాధారణంగా రోగులలో స్పష్టమైన లక్షణాలు కనిపించవు. 50% బీటా కణాలు నాశనమైనప్పుడు కూడా, రోగికి స్వల్ప అనారోగ్యం తప్ప ఏమీ అనిపించదు. అన్ని లక్షణ లక్షణాలతో వ్యాధి యొక్క నిజమైన అభివ్యక్తి సుమారు 90% కణాలు నాశనం అయినప్పుడు మాత్రమే జరుగుతుంది. వ్యాధి యొక్క ఈ డిగ్రీతో, చికిత్సను సమయానికి ప్రారంభించినప్పటికీ, మిగిలిన కణాలను సేవ్ చేయడం ఇకపై సాధ్యం కాదు.
వ్యాధి యొక్క చివరి దశ ఇన్సులిన్ ఉత్పత్తి చేసే కణాలను పూర్తిగా నాశనం చేయడం. ఈ దశలో, రోగి ఇకపై ఇన్సులిన్ ఇంజెక్షన్ లేకుండా చేయలేరు.
మొదటి రకం మధుమేహం టైప్ 2 వ్యాధికి దాని లక్షణాలలో ఎక్కువగా ఉంటుంది. ఒకే తేడా ఏమిటంటే, వారి అభివ్యక్తి యొక్క తీవ్రత మరియు వ్యాధి ప్రారంభమయ్యే పదును.
డయాబెటిస్ యొక్క ప్రధాన లక్షణం వేగవంతమైన మూత్రవిసర్జన, తీవ్రమైన దాహంతో పాటు. రోగి చాలా నీరు త్రాగుతాడు, కాని అతనిలోని నీరు ఆలస్యంగా లేనట్లు అనిపిస్తుంది.
ఆకస్మిక బరువు తగ్గడం మరొక లక్షణ లక్షణం. సాధారణంగా, లీన్ ఫిజిక్ ఉన్నవారు టైప్ 1 డయాబెటిస్తో బాధపడుతున్నారు, కానీ వ్యాధి ప్రారంభమైన తరువాత, ఒక వ్యక్తి మరికొన్ని పౌండ్లను కోల్పోవచ్చు.
మొదట, రోగి యొక్క ఆకలి పెరుగుతుంది, ఎందుకంటే కణాలకు శక్తి ఉండదు. శరీరం యొక్క మత్తు ఉన్నందున అప్పుడు ఆకలి తగ్గుతుంది.
రోగి అటువంటి లక్షణాలను ఎదుర్కొంటే, అతను వెంటనే వైద్యుడిని సంప్రదించాలి.
సమస్యలు
రక్తంలో గ్లూకోజ్ పెరుగుదలను హైపర్గ్లైసీమియా అంటారు. హైపర్గ్లైసీమియా మూత్రపిండాలు, మెదడు, నరాలు, పరిధీయ మరియు ప్రధాన నాళాల పనితీరు బలహీనపడటం వంటి భయంకరమైన పరిణామాలను కలిగిస్తుంది. రక్తంలో కొలెస్ట్రాల్ స్థాయిలు పెరగవచ్చు. చిన్న నాళాల ఓటమి తరచుగా పూతల, చర్మశోథకు దారితీస్తుంది. రెటినోపతి అభివృద్ధి చెందుతుంది, ఫలితంగా అంధత్వం ఏర్పడుతుంది.
టైప్ 1 డయాబెటిస్ యొక్క తీవ్రమైన, ప్రాణాంతక సమస్యలు:
కీటోయాసిడోసిస్ అనేది కీటోన్ బాడీస్, ప్రధానంగా అసిటోన్ తో విషం వల్ల కలిగే పరిస్థితి. కొవ్వు నుండి శక్తిని తీయడానికి శరీరం కొవ్వు నిల్వలను కాల్చడం ప్రారంభించినప్పుడు కీటోన్ శరీరాలు ఏర్పడతాయి.
సమస్యలు ఒక వ్యక్తిని చంపకపోతే, వారు అతన్ని వికలాంగులను చేయవచ్చు. అయినప్పటికీ, సరైన చికిత్స లేకుండా టైప్ 1 డయాబెటిస్ యొక్క రోగ నిరూపణ చాలా తక్కువ. మరణం 100% కి చేరుకుంటుంది, మరియు రోగి ఒకటి లేదా రెండు సంవత్సరాలు బలంతో జీవించగలడు.
హైపోగ్లైసెమియా
ఇది టైప్ 1 డయాబెటిస్ యొక్క ప్రమాదకరమైన సమస్య.ఇన్సులిన్ థెరపీ చేయించుకుంటున్న రోగుల లక్షణం ఇది. హైపోగ్లైసీమియా 3.3 mmol / L కంటే తక్కువ గ్లూకోజ్ స్థాయిలో సంభవిస్తుంది. ఆహారం తీసుకోవడం షెడ్యూల్ ఉల్లంఘన, అధిక లేదా ప్రణాళిక లేని శారీరక శ్రమ లేదా ఇన్సులిన్ అధిక మోతాదు ఉంటే ఇది సంభవిస్తుంది. స్పృహ, కోమా మరియు మరణానికి హైపోగ్లైసీమియా ప్రమాదకరం.
కారణనిర్ణయం
సాధారణంగా, వ్యాధి యొక్క లక్షణాలు వేరే వాటితో గందరగోళం చెందడం కష్టం, కాబట్టి చాలా సందర్భాల్లో ఒక వైద్యుడు డయాబెటిస్ను సులభంగా నిర్ధారిస్తాడు. అయినప్పటికీ, కొన్నిసార్లు టైప్ 1 డయాబెటిస్ను దాని కౌంటర్ - టైప్ 2 డయాబెటిస్తో కలవరపెట్టడం సాధ్యమవుతుంది, దీనికి చికిత్సకు కొద్దిగా భిన్నమైన విధానం అవసరం. టైప్ 1 డయాబెటిస్ మరియు టైప్ 2 డయాబెటిస్ రెండింటి సంకేతాలను కలిగి ఉన్న డయాబెటిస్ యొక్క అరుదైన సరిహద్దు రకాలు ఉన్నాయి.
చక్కెర కంటెంట్ కోసం రక్త పరీక్ష ప్రధాన రోగనిర్ధారణ పద్ధతి. రక్తం సాధారణంగా విశ్లేషణ కోసం ఖాళీ కడుపుతో తీసుకోబడుతుంది - వేలు నుండి, లేదా సిర నుండి. చక్కెర కంటెంట్ కోసం మూత్ర పరీక్ష, గ్లూకోజ్ లోడింగ్ పరీక్ష మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్ విశ్లేషణ సూచించవచ్చు. క్లోమం యొక్క స్థితిని నిర్ణయించడానికి, సి-పెప్టైడ్ విశ్లేషణ జరుగుతుంది.
డయాబెటిస్ ఇన్సులిన్ థెరపీ
చిన్న, అల్ట్రాషార్ట్, మీడియం మరియు లాంగ్ యాక్షన్ - చర్య యొక్క వేగాన్ని బట్టి అనేక రకాల ఇన్సులిన్ ఉన్నాయి. ఇన్సులిన్ కూడా మూలంలో మారుతుంది. గతంలో, ఇన్సులిన్లను ప్రధానంగా జంతువుల నుండి పొందారు - ఆవులు, పందులు. ఇప్పుడు, జన్యు ఇంజనీరింగ్ ద్వారా పొందిన ఇన్సులిన్ ప్రధానంగా పంపిణీ చేయబడుతుంది. దీర్ఘకాలం పనిచేసే ఇన్సులిన్లను రోజుకు రెండుసార్లు లేదా రోజుకు ఒకసారి ఇంజెక్ట్ చేయాలి. స్వల్ప-నటన ఇన్సులిన్లు భోజనానికి ముందు వెంటనే నిర్వహించబడతాయి. రోగి యొక్క బరువు మరియు అతని శారీరక శ్రమను బట్టి మోతాదును లెక్కించినందున, మోతాదును వైద్యుడు ప్రాంప్ట్ చేయాలి.
రోగి లేదా అతని వ్యక్తి సిరంజిలు లేదా పెన్ సిరంజిలను ఉపయోగించి ఇన్సులిన్ రక్తంలోకి ప్రవేశిస్తారు. ఇప్పుడు మంచి సాంకేతిక పరిజ్ఞానం ఉంది - ఇన్సులిన్ పంపులు. ఇది రోగి యొక్క శరీరానికి అనుసంధానించే మరియు మాన్యువల్ ఇన్సులిన్ డెలివరీని వదిలించుకోవడానికి సహాయపడే డిజైన్.
వ్యాధి యొక్క సమస్యలు (యాంజియోపతి, నెఫ్రోపతీ, రక్తపోటు మొదలైనవి) ఈ వ్యాధులకు వ్యతిరేకంగా సమర్థవంతమైన మందులతో చికిత్స పొందుతాయి.
డయాబెటిస్ కోసం ఆహారం
మరొక చికిత్స ఆహారం. ఇన్సులిన్-ఆధారిత డయాబెటిస్ విషయంలో ఇన్సులిన్ నిరంతరం సరఫరా చేయడం వల్ల, టైప్ 2 డయాబెటిస్ మాదిరిగా ఇటువంటి తీవ్రమైన పరిమితులు అవసరం లేదు. కానీ రోగి తనకు కావలసినది తినగలడని దీని అర్థం కాదు. రక్తంలో చక్కెర స్థాయిలలో (పైకి మరియు క్రిందికి) పదునైన హెచ్చుతగ్గులను నివారించడం ఆహారం యొక్క ఉద్దేశ్యం. శరీరంలోకి ప్రవేశించే కార్బోహైడ్రేట్ల పరిమాణం రక్తంలోని ఇన్సులిన్ మొత్తానికి అనుగుణంగా ఉండాలి మరియు రోజు సమయాన్ని బట్టి ఇన్సులిన్ చర్యలో మార్పులను పరిగణనలోకి తీసుకోవాలి.
టైప్ 2 డయాబెటిస్ మాదిరిగా, రోగి వేగంగా కార్బోహైడ్రేట్లను కలిగి ఉన్న ఆహారాన్ని తప్పించాలి - శుద్ధి చేసిన చక్కెర, మిఠాయి. మొత్తం కార్బోహైడ్రేట్ల మొత్తాన్ని ఖచ్చితంగా మోతాదులో తీసుకోవాలి. మరోవైపు, ఇన్సులిన్ థెరపీతో కలిపి, పరిహారం చెల్లించిన ఇన్సులిన్-ఆధారిత డయాబెటిస్తో, మీరు తక్కువ కార్బ్ డైట్స్కి వెళ్లలేరు, ముఖ్యంగా కార్బోహైడ్రేట్ల అధిక పరిమితి హైపోగ్లైసీమియా ప్రమాదాన్ని పెంచుతుంది కాబట్టి - రక్తంలో గ్లూకోజ్ స్థాయిలు ప్రాణాంతక స్థాయి కంటే పడిపోతాయి.
బాహ్య కారకాలు
వ్యాధి మరియు అనేక జన్యువుల మధ్య సంబంధం ఏర్పడింది (మాంద్యం మరియు ఆధిపత్యం).
తల్లిదండ్రుల్లో ఒకరు ఈ వ్యాధితో బాధపడుతుంటే టైప్ 1 డయాబెటిస్ వచ్చే అవకాశం 4-10% (సగటు జనాభాతో పోలిస్తే) పెరుగుతుంది.
బాహ్య కారకాలు
టైప్ 1 డయాబెటిస్ యొక్క ఎటియాలజీలో పర్యావరణ కారకాలు కూడా ముఖ్యమైన పాత్ర పోషిస్తాయి.
ఒకే జన్యురూపాలతో ఒకేలాంటి కవలలు 30-50% కేసులలో ఒకేసారి మధుమేహంతో బాధపడుతున్నారు.
వివిధ దేశాలలో కాకేసియన్ జాతి ప్రజలలో ఈ వ్యాధి యొక్క ప్రాబల్యం పది రెట్లు భిన్నంగా ఉంటుంది. మధుమేహం తక్కువగా ఉన్న ప్రాంతాల నుండి వలస వచ్చిన ప్రజలలో, టైప్ 1 డయాబెటిస్ వారి పుట్టిన దేశంలోనే ఉన్నవారి కంటే ఎక్కువగా కనిపిస్తుంది.
టైప్ 1 డయాబెటిస్ యొక్క వర్గీకరణ
1. పరిహారం కోసం
- పరిహారం అనేది డయాబెటిస్ స్థితి, దీనిలో కార్బోహైడ్రేట్ జీవక్రియ యొక్క సూచికలు ఆరోగ్యకరమైన వ్యక్తికి దగ్గరగా ఉంటాయి.
- ఉపసంహరణ. గణనీయమైన వైకల్యాలు లేకుండా, హైపర్గ్లైసీమియా లేదా హైపోగ్లైసీమియా యొక్క స్వల్పకాలిక ఎపిసోడ్లు ఉండవచ్చు.
- కుళ్ళిపోవడం. రక్తంలో చక్కెర విస్తృతంగా మారుతుంది, హైపోగ్లైసీమిక్ మరియు హైపర్గ్లైసీమిక్ పరిస్థితులతో, ప్రీకోమా మరియు కోమా అభివృద్ధి వరకు. అసిటోన్ (కీటోన్ బాడీస్) మూత్రంలో కనిపిస్తుంది.
2. సమస్యల ఉనికి ద్వారా
- సంక్లిష్టమైనది (ప్రారంభ కోర్సు లేదా సంపూర్ణ పరిహారం కలిగిన మధుమేహం, ఎటువంటి సమస్యలు లేవు, ఇవి క్రింద వివరించబడ్డాయి),
- సంక్లిష్టమైనది (వాస్కులర్ సమస్యలు మరియు / లేదా న్యూరోపతి ఉన్నాయి)
3. మూలం ద్వారా
- ఆటో ఇమ్యూన్ (సొంత కణాలకు ప్రతిరోధకాలు కనుగొనబడ్డాయి),
- ఇడియోపతిక్ (కారణం గుర్తించబడలేదు).
చికిత్స వర్గాలపై ఎటువంటి ప్రభావం చూపనందున ఈ వర్గీకరణ శాస్త్రీయ ప్రాముఖ్యత మాత్రమే.
టైప్ 1 డయాబెటిస్ లక్షణాలు:
1. దాహం (అధిక రక్తంలో చక్కెర ఉన్న శరీరానికి రక్తం "పలుచన" అవసరం, గ్లైసెమియాను తగ్గిస్తుంది, ఇది అధికంగా తాగడం ద్వారా సాధించబడుతుంది, దీనిని పాలిడిప్సియా అంటారు).
2. సమృద్ధిగా మరియు తరచూ మూత్రవిసర్జన, రాత్రిపూట మూత్రవిసర్జన (పెద్ద మొత్తంలో ద్రవం తీసుకోవడం, అలాగే మూత్రంలో అధిక స్థాయి గ్లూకోజ్ పెద్ద, అసాధారణమైన వాల్యూమ్లలో మూత్రవిసర్జనకు దోహదం చేస్తుంది, దీనిని పాలియురియా అంటారు).
3. ఆకలి పెరిగింది (శరీర కణాలు ఆకలితో ఉన్నాయని మర్చిపోకండి మరియు అందువల్ల వాటి అవసరాలకు సంకేతం ఇవ్వండి).
4. బరువు తగ్గడం (కణాలు, శక్తికి కార్బోహైడ్రేట్లు రాకపోవడం, కొవ్వులు మరియు ప్రోటీన్ల ఖర్చుతో తినడం ప్రారంభించండి, కణజాలం నిర్మించడానికి మరియు నవీకరించడానికి ఎటువంటి పదార్థాలు లేవు, ఒక వ్యక్తి పెరిగిన ఆకలి మరియు దాహంతో బరువు కోల్పోతాడు).
5. చర్మం మరియు శ్లేష్మ పొర పొడిగా ఉంటుంది; ఫిర్యాదులు తరచుగా “నోటిలో ఎండబెట్టడం” వల్ల జరుగుతాయి.
6.తగ్గిన పని సామర్థ్యం, బలహీనత, అలసట, కండరాలు మరియు తలనొప్పి (అన్ని కణాల శక్తి ఆకలి కారణంగా కూడా) సాధారణ పరిస్థితి.
7. చెమట, దురద చర్మం యొక్క దాడులు (మహిళల్లో, పెరినియంలో దురద తరచుగా కనిపించే మొదటిది).
8. తక్కువ అంటువ్యాధి నిరోధకత (దీర్ఘకాలిక టాన్సిలిటిస్ వంటి దీర్ఘకాలిక వ్యాధుల తీవ్రత, థ్రష్ యొక్క రూపాన్ని, తీవ్రమైన వైరల్ ఇన్ఫెక్షన్లకు గురికావడం).
9. వికారం, వాంతులు, ఎపిగాస్ట్రిక్ ప్రాంతంలో కడుపు నొప్పి (కడుపు కింద).
10. దీర్ఘకాలికంగా, సమస్యల రూపాన్ని: దృష్టి తగ్గడం, మూత్రపిండాల పనితీరు, బలహీనమైన పోషణ మరియు దిగువ అంత్య భాగాలకు రక్త సరఫరా, బలహీనమైన మోటారు మరియు అవయవాల యొక్క ఇంద్రియ ఆవిష్కరణ మరియు అటానమిక్ పాలిన్యూరోపతి ఏర్పడటం.
డయాబెటిస్ యాంజియోపతి
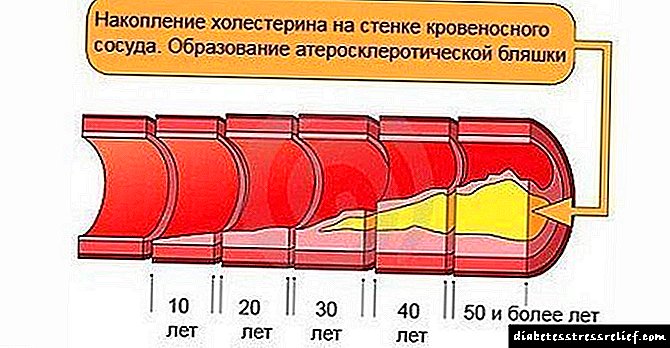
ఇప్పటికే చెప్పినట్లుగా, రక్తంలో గ్లూకోజ్ అధిక సాంద్రత వాస్కులర్ గోడను దెబ్బతీస్తుంది, ఇది మైక్రోఅంగియోపతి (చిన్న నాళాలకు నష్టం) మరియు మాక్రోఅంగియోపతి (పెద్ద నాళాలకు నష్టం) యొక్క అభివృద్ధిని కలిగిస్తుంది.
మైక్రోఅంగియోపతీలలో రెటినోపతి (కళ్ళ యొక్క చిన్న నాళాలకు నష్టం), నెఫ్రోపతి (మూత్రపిండాల వాస్కులర్ ఉపకరణానికి నష్టం) మరియు ఇతర అవయవాల యొక్క చిన్న నాళాలకు నష్టం ఉన్నాయి. మైక్రోఅంగియోపతి యొక్క క్లినికల్ సంకేతాలు టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క 10 మరియు 15 సంవత్సరాల మధ్య కనిపిస్తాయి, కాని గణాంకాల నుండి విచలనాలు ఉండవచ్చు. డయాబెటిస్ బాగా పరిహారం ఇస్తే మరియు సకాలంలో అదనపు చికిత్స జరిగితే, ఈ సమస్య యొక్క అభివృద్ధి నిరవధిక కాలానికి "వాయిదా వేయవచ్చు". మైక్రోఅంగియోపతి యొక్క ప్రారంభ అభివృద్ధికి కూడా కేసులు ఉన్నాయి, ఇప్పటికే వ్యాధి ప్రారంభమైన 2 - 3 సంవత్సరాల తరువాత.
యువ రోగులలో, వాస్కులర్ డ్యామేజ్ “పూర్తిగా డయాబెటిక్”, మరియు పాత తరంలో ఇది వాస్కులర్ అథెరోస్క్లెరోసిస్తో కలిపి ఉంటుంది, ఇది వ్యాధి యొక్క రోగ నిరూపణ మరియు కోర్సును మరింత దిగజారుస్తుంది.
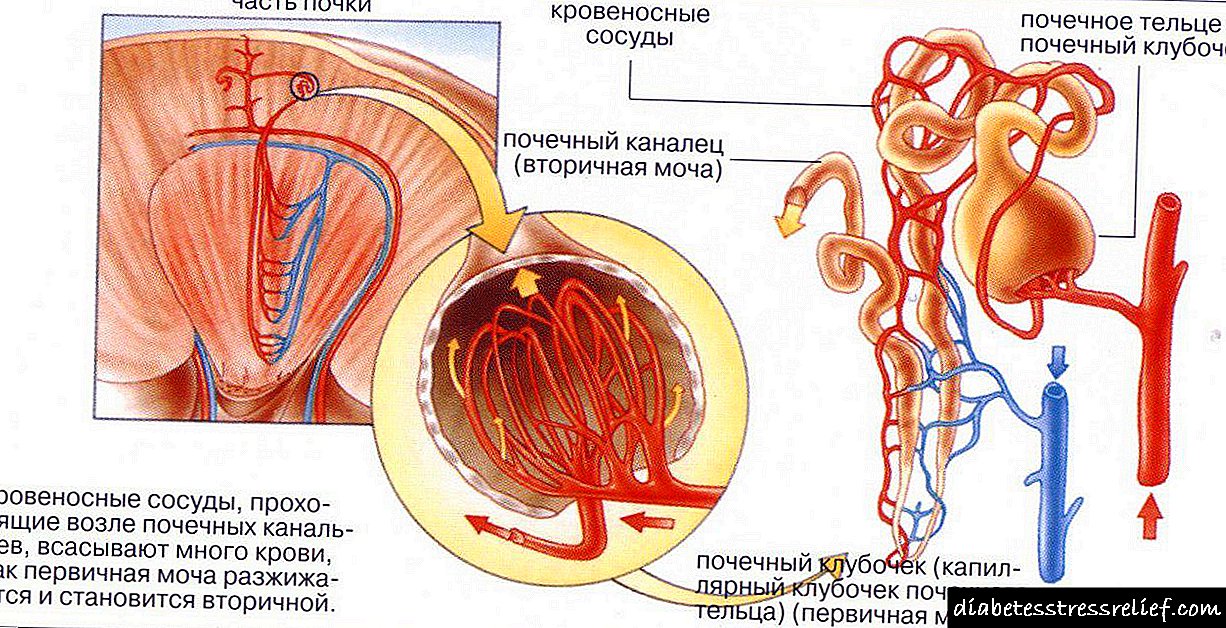
పదనిర్మాణపరంగా, మైక్రోఅంగియోపతి అనేది అన్ని అవయవాలు మరియు కణజాలాలలో చిన్న నాళాల యొక్క బహుళ పుండు. వాస్కులర్ గోడ గట్టిపడుతుంది, హైలిన్ నిక్షేపాలు (అధిక సాంద్రత కలిగిన ప్రోటీన్ పదార్ధం మరియు వివిధ ప్రభావాలకు నిరోధకత) దానిపై కనిపిస్తాయి. ఈ కారణంగా, నాళాలు వాటి సాధారణ పారగమ్యత మరియు వశ్యతను కోల్పోతాయి, పోషకాలు మరియు ఆక్సిజన్ కణజాలాలలోకి చొచ్చుకుపోవు, కణజాలాలు క్షీణిస్తాయి మరియు ఆక్సిజన్ మరియు పోషణ లోపంతో బాధపడతాయి. అదనంగా, ప్రభావిత నాళాలు మరింత హాని మరియు పెళుసుగా మారుతాయి. ఇప్పటికే చెప్పినట్లుగా చాలా అవయవాలు ప్రభావితమవుతాయి, అయితే చాలా వైద్యపరంగా ముఖ్యమైనది మూత్రపిండాలు మరియు రెటీనాకు నష్టం.
డయాబెటిక్ నెఫ్రోపతీ అనేది మూత్రపిండాల నాళాలకు ఒక నిర్దిష్ట నష్టం, ఇది పురోగమిస్తూ, మూత్రపిండ వైఫల్యానికి దారితీస్తుంది.
డయాబెటిక్ రెటినోపతి - ఇది కంటి రెటీనా యొక్క నాళాలకు నష్టం, ఇది డయాబెటిస్ ఉన్న 90% మంది రోగులలో గమనించవచ్చు. రోగుల అధిక వైకల్యంతో ఇది ఒక సమస్య. అంధత్వం సాధారణ జనాభాలో కంటే 25 రెట్లు ఎక్కువగా అభివృద్ధి చెందుతుంది. 1992 నుండి, డయాబెటిక్ రెటినోపతి యొక్క వర్గీకరణ స్వీకరించబడింది:
- నాన్-ప్రొలిఫెరేటివ్ (డయాబెటిక్ రెటినోపతి I): రక్తస్రావం, రెటీనాపై ఎక్సూడేటివ్ ఫోసి, పెద్ద నాళాల వెంట ఎడెమా మరియు ఆప్టిక్ స్పాట్ యొక్క ప్రదేశాలు.
- ప్రిప్రొలిఫెరేటివ్ రెటినోపతి (డయాబెటిక్ రెటినోపతి II): సిరల క్రమరాహిత్యాలు (గట్టిపడటం, తాబేలు, రక్త నాళాల క్యాలిబర్లో ఉచ్ఛరిస్తారు తేడాలు), పెద్ద సంఖ్యలో ఘన ఎక్సూడేట్స్, బహుళ రక్తస్రావం.
- ప్రొలిఫెరేటివ్ రెటినోపతి (డయాబెటిక్ రెటినోపతి III): కొత్తగా ఏర్పడిన నాళాల ద్వారా ఆప్టిక్ నరాల డిస్క్ (ఆప్టిక్ డిస్క్) మరియు రెటీనా యొక్క ఇతర భాగాలు మొలకెత్తడం, రక్తస్రావం విట్రస్ శరీరంలోకి. కొత్తగా ఏర్పడిన నాళాలు నిర్మాణంలో అసంపూర్ణమైనవి, అవి చాలా పెళుసుగా ఉంటాయి మరియు పదేపదే రక్తస్రావం కావడంతో రెటీనా నిర్లిప్తత ఎక్కువగా ఉంటుంది.
మాక్రోయాంగియోపతీలలో డయాబెటిక్ అడుగు అభివృద్ధి వరకు దిగువ అంత్య భాగాలకు నష్టం ఉంటుంది (డయాబెటిస్ మెల్లిటస్లో నిర్దిష్ట పాదాల నష్టం, పూతల ఏర్పడటం మరియు ప్రాణాంతక ప్రసరణ లోపాలు కలిగి ఉంటాయి).
డయాబెటిస్లో మాక్రోయాంగియోపతి నెమ్మదిగా, కానీ క్రమంగా అభివృద్ధి చెందుతుంది. మొదట, రోగి కండరాల అలసట, అవయవాల చల్లదనం, తిమ్మిరి మరియు అవయవాల సున్నితత్వం తగ్గడం, పెరిగిన చెమట గురించి ఆత్మాశ్రయంగా ఆందోళన చెందుతాడు. అప్పుడు, ఇప్పటికే గుర్తించబడిన శీతలీకరణ మరియు అవయవాల తిమ్మిరి గుర్తించబడింది, గోరు దెబ్బతినడం గుర్తించదగినది (బ్యాక్టీరియా మరియు ఫంగల్ ఇన్ఫెక్షన్ కలిపి పోషకాహార లోపం). పరిస్థితి పురోగమిస్తున్నప్పుడు కండరాల నొప్పి, బలహీనమైన ఉమ్మడి పనితీరు, నడక నొప్పి, తిమ్మిరి మరియు అడపాదడపా క్లాడికేషన్ కలవరపెడుతుంది. దీనిని డయాబెటిక్ ఫుట్ అంటారు. సమర్థవంతమైన చికిత్స మరియు జాగ్రత్తగా స్వీయ పర్యవేక్షణ మాత్రమే ఈ ప్రక్రియను నెమ్మదిస్తాయి.

మాక్రోఅంగియోపతి యొక్క అనేక డిగ్రీలు ఉన్నాయి:
స్థాయి 0: చర్మానికి నష్టం లేదు.
స్థాయి 1: చర్మంపై చిన్న లోపాలు, స్థానికీకరించబడినవి, ఉచ్ఛారణ తాపజనక ప్రతిచర్యను కలిగి ఉండవు.
స్థాయి 2: మధ్యస్తంగా లోతైన చర్మ గాయాలు, తాపజనక ప్రతిచర్య ఉంటుంది. లోతులో పుండు యొక్క పురోగతికి అవకాశం ఉంది.
స్థాయి 3: వ్రణోత్పత్తి చర్మ గాయాలు, దిగువ అంత్య భాగాల వేళ్ళపై తీవ్రమైన ట్రోఫిక్ రుగ్మతలు, ఈ స్థాయి సమస్యలు తీవ్రమైన తాపజనక ప్రతిచర్యలతో ముందుకు సాగుతాయి, అంటువ్యాధులు, ఎడెమా, గడ్డలు ఏర్పడటం మరియు ఆస్టియోమైలిటిస్ యొక్క ఫోసిస్.
స్థాయి 4: ఒకటి లేదా అనేక వేళ్ల గ్యాంగ్రేన్, తక్కువ తరచుగా ఈ ప్రక్రియ మొదలవుతుంది వేళ్ళ నుండి కాదు, కానీ పాదం నుండి (ఎక్కువసార్లు ఒత్తిడికి గురయ్యే ప్రాంతం ప్రభావితమవుతుంది, రక్త ప్రసరణ చెదిరిపోతుంది మరియు కణజాల మరణ కేంద్రం ఏర్పడుతుంది, ఉదాహరణకు, మడమ ప్రాంతం).
5 వ స్థాయి: గ్యాంగ్రేన్ చాలా పాదాలను లేదా పాదాన్ని పూర్తిగా ప్రభావితం చేస్తుంది.
యాంజియోపతితో పాలీన్యూరోపతి దాదాపు ఒకేసారి అభివృద్ధి చెందుతుండటం వల్ల పరిస్థితి క్లిష్టంగా ఉంటుంది. అందువల్ల, రోగికి తరచుగా నొప్పి అనిపించదు మరియు ఆలస్యంగా వైద్యుడిని సంప్రదిస్తుంది. ఏకైక, మడమ మీద ఉన్న ప్రదేశం దీనికి దోహదం చేస్తుంది, ఎందుకంటే ఇది స్పష్టంగా దృశ్యమానం చేయబడిన స్థానికీకరణ కాదు (రోగి, ఒక నియమం ప్రకారం, అతను ఆత్మాశ్రయంగా బాధపడకపోతే మరియు నొప్పి లేకపోతే అరికాళ్ళను జాగ్రత్తగా పరిశీలించడు).
న్యూరోపతి
డయాబెటిస్ పరిధీయ నరాలను కూడా ప్రభావితం చేస్తుంది, ఇది బలహీనమైన మోటారు మరియు నరాల యొక్క ఇంద్రియ పనితీరు ద్వారా వర్గీకరించబడుతుంది.
డయాబెటిక్ పాలిన్యూరోపతి అంటే వాటి పొర నాశనం వల్ల నరాలకు నష్టం. నరాల కోశంలో మైలిన్ (75% కొవ్వు లాంటి పదార్ధాలు, 25% ప్రోటీన్లు ఉంటాయి) ఉంటుంది, ఇది రక్తంలో గ్లూకోజ్ అధిక సాంద్రతకు గురైనప్పుడు దెబ్బతింటుంది. పొర దెబ్బతినడం వల్ల, నాడి క్రమంగా విద్యుత్ ప్రేరణలను నిర్వహించే సామర్థ్యాన్ని కోల్పోతుంది. ఆపై అది అస్సలు చనిపోతుంది.
డయాబెటిక్ పాలీన్యూరోపతి యొక్క అభివృద్ధి మరియు తీవ్రత వ్యాధి యొక్క వ్యవధి, పరిహారం స్థాయి మరియు సారూప్య వ్యాధుల ఉనికిపై ఆధారపడి ఉంటుంది. 5 సంవత్సరాల కంటే ఎక్కువ మధుమేహంతో, జనాభాలో 15% మందిలో మాత్రమే పాలిన్యూరోపతి సంభవిస్తుంది, మరియు 30 సంవత్సరాల కన్నా ఎక్కువ వ్యవధిలో, పాలిన్యూరోపతి ఉన్న రోగుల సంఖ్య 90% కి చేరుకుంటుంది.
వైద్యపరంగా, పాలిన్యూరోపతి సున్నితత్వం (ఉష్ణోగ్రత మరియు నొప్పి) యొక్క ఉల్లంఘన ద్వారా వ్యక్తమవుతుంది, ఆపై మోటారు పనితీరు.
అటానమిక్ పాలిన్యూరోపతి - ఇది డయాబెటిస్ యొక్క ప్రత్యేక సమస్య, ఇది అటానమిక్ నరాలకు దెబ్బతినడం వలన సంభవిస్తుంది, ఇది హృదయ, జన్యుసంబంధ మరియు జీర్ణశయాంతర ప్రేగు యొక్క విధులను నియంత్రిస్తుంది.
డయాబెటిక్ గుండె దెబ్బతిన్న సందర్భంలో, రోగికి రిథమ్ ఆటంకాలు మరియు ఇస్కీమియా (మయోకార్డియల్ ఆక్సిజన్ ఆకలి) తో బెదిరిస్తారు, ఇది అనూహ్యంగా అభివృద్ధి చెందుతుంది. మరియు, ఇది చాలా చెడ్డది, రోగి చాలా తరచుగా గుండెలో ఎటువంటి అసౌకర్యాన్ని అనుభవించడు, ఎందుకంటే సున్నితత్వం కూడా బలహీనపడుతుంది. డయాబెటిస్ యొక్క ఇటువంటి సమస్య ఆకస్మిక గుండె మరణం, మయోకార్డియల్ ఇన్ఫార్క్షన్ యొక్క నొప్పిలేకుండా కోర్సు మరియు ప్రాణాంతక అరిథ్మియా అభివృద్ధికి ముప్పు కలిగిస్తుంది.
డయాబెటిక్ (దీనిని డైస్మెటబోలిక్ అని కూడా పిలుస్తారు) బలహీనమైన పేగు చలనశీలత, మలబద్ధకం, ఉబ్బరం, ఆహారం స్తబ్ధత ద్వారా వ్యక్తమవుతుంది, దాని శోషణ నెమ్మదిస్తుంది, దీనివల్ల చక్కెరను నియంత్రించడంలో ఇబ్బందులు ఏర్పడతాయి.
మూత్ర నాళానికి నష్టం మూత్రాశయం మరియు మూత్రాశయం యొక్క మృదువైన కండరాల అంతరాయానికి దారితీస్తుంది, ఇది ఆపుకొనలేని, తరచుగా ఇన్ఫెక్షన్లకు దారితీస్తుంది మరియు తరచుగా ఇన్ఫెక్షన్ పైకి వ్యాపిస్తుంది, మూత్రపిండాలను ప్రభావితం చేస్తుంది (డయాబెటిక్ గాయంతో పాటు, వ్యాధికారక వృక్షజాలం కలుస్తుంది).
పురుషులలో, మధుమేహం యొక్క సుదీర్ఘ చరిత్ర నేపథ్యంలో, అంగస్తంభనను గమనించవచ్చు, మహిళల్లో - డిస్స్పరేనియా (బాధాకరమైన మరియు కష్టమైన లైంగిక సంపర్కం).
ఇప్పటి వరకు, నరాల నష్టం లేదా వాస్కులర్ దెబ్బతినడానికి ప్రాథమిక కారణం ఏమిటి అనే ప్రశ్న ఇంకా పరిష్కరించబడలేదు. కొంతమంది పరిశోధకులు వాస్కులర్ లోపం నరాల ఇస్కీమియాకు దారితీస్తుందని మరియు ఇది పాలిన్యూరోపతికి దారితీస్తుందని చెప్పారు. రక్తనాళాల యొక్క ఆవిష్కరణ యొక్క ఉల్లంఘన వాస్కులర్ గోడకు నష్టం కలిగిస్తుందని మరొక భాగం పేర్కొంది. చాలా మటుకు, నిజం ఎక్కడో మధ్యలో ఉంటుంది.
టైప్ 1 డయాబెటిస్ యొక్క డీకంపెన్సేషన్తో కోమా 4 రకాలు:
- హైపర్గ్లైసీమిక్ కోమా (గణనీయంగా పెరిగిన రక్తంలో చక్కెర నేపథ్యానికి వ్యతిరేకంగా స్పృహ కోల్పోవడం)
- కెటోయాసిడోటిక్ కోమా (జీవిలో కీటోన్ శరీరాలు పేరుకుపోవడం వల్ల కోమా)
- లాక్టాసిడిక్ కోమా (లాక్టేట్తో శరీరం మత్తు వల్ల కలిగే కోమా)
- హైపోగ్లైసీమిక్ కోమా (రక్తంలో చక్కెర గణనీయంగా తగ్గిన నేపథ్యంలో కోమా)
జాబితా చేయబడిన ప్రతి షరతులకు స్వయంసేవ మరియు పరస్పర సహాయం దశలో మరియు వైద్య జోక్యంలో అత్యవసర సహాయం అవసరం. ప్రతి పరిస్థితి యొక్క చికిత్స భిన్నంగా ఉంటుంది మరియు పరిస్థితి యొక్క రోగ నిర్ధారణ, చరిత్ర మరియు తీవ్రతను బట్టి ఎంపిక చేయబడుతుంది. ప్రతి పరిస్థితికి రోగ నిరూపణ కూడా భిన్నంగా ఉంటుంది.
టైప్ 1 డయాబెటిస్
టైప్ 1 డయాబెటిస్ చికిత్స అంటే బయటి నుండి ఇన్సులిన్ పరిచయం, అనగా ఉత్పత్తి చేయని హార్మోన్కు పూర్తి ప్రత్యామ్నాయం.
ఇన్సులిన్లు చిన్నవి, అల్ట్రాషార్ట్, మీడియం పొడవైన మరియు దీర్ఘకాలిక చర్య. నియమం ప్రకారం, చిన్న / అల్ట్రా-షార్ట్ మరియు ఎక్స్టెండెడ్ / మీడియం-లాంగ్ drugs షధాల కలయిక ఉపయోగించబడుతుంది. కలయిక మందులు కూడా ఉన్నాయి (ఒక సిరంజిలో చిన్న మరియు దీర్ఘకాలిక ఇన్సులిన్ కలయిక).
అల్ట్రాషార్ట్ మందులు (అపిడ్రా, హుమలాగ్, నోవోరాపిడ్), 1 నుండి 20 నిమిషాల వరకు పనిచేయడం ప్రారంభిస్తాయి. 1 గంట తర్వాత గరిష్ట ప్రభావం, చర్య యొక్క వ్యవధి 3 నుండి 5 గంటలు.
స్వల్ప-నటన మందులు (ఇన్సుమాన్, యాక్ట్రాపిడ్, హ్యూములిన్ రెగ్యులర్) అరగంట నుండి పనిచేయడం ప్రారంభిస్తాయి, 2 - 4 గంటల తర్వాత గరిష్ట ప్రభావం, చర్య యొక్క వ్యవధి 6 - 8 గంటలు.
మీడియం దీర్ఘకాల మందులు (ఇన్సుమాన్, హుములిన్ ఎన్పిహెచ్, ఇన్సులేటార్డ్) సుమారు 1 గంట తర్వాత వారి చర్యను ప్రారంభిస్తాయి, గరిష్ట ప్రభావం 4 - 12 గంటల తర్వాత సంభవిస్తుంది, చర్య యొక్క వ్యవధి 16 - 24 గంటలు.
సుదీర్ఘమైన (సుదీర్ఘమైన) చర్య (లాంటస్, లెవెమిర్) యొక్క సన్నాహాలు సుమారు 24 గంటలు ఒకేలా పనిచేస్తాయి. వారు రోజుకు 1 లేదా 2 సార్లు నిర్వహిస్తారు.
కంబైన్డ్ డ్రగ్స్ (ఇన్సుమాన్ కోంబి 25, మిక్స్టార్డ్ 30, హుములిన్ ఎం 3, నోవోమిక్స్ 30, హుమలాగ్మిక్స్ 25, హుమలాగ్మిక్స్ 50) కూడా రోజుకు 1 లేదా 2 సార్లు నిర్వహించబడతాయి.
నియమం ప్రకారం, చికిత్స వ్యవధిలో రెండు రకాల ఇన్సులిన్ వేర్వేరు వ్యవధులను కలుపుతారు. ఈ కలయిక పగటిపూట ఇన్సులిన్లో శరీరం యొక్క మారుతున్న అవసరాలను తీర్చడానికి రూపొందించబడింది.
దీర్ఘకాలం పనిచేసే మందులు వారి స్వంత ఇన్సులిన్ యొక్క బేస్లైన్ స్థాయికి బదులుగా, అంటే ఆహారం లేనప్పుడు కూడా మానవులలో సాధారణంగా ఉండే స్థాయిని అందిస్తాయి. పొడిగించిన ఇన్సులిన్ల ఇంజెక్షన్లు రోజుకు 1 లేదా 2 సార్లు నిర్వహిస్తారు.
చిన్న-నటన మందులు తినే సమయంలో ఇన్సులిన్ అవసరాన్ని తీర్చడానికి రూపొందించబడ్డాయి. ఇంజెక్షన్లు రోజుకు సగటున 3 సార్లు, భోజనానికి ముందు నిర్వహిస్తారు. ప్రతి రకమైన ఇన్సులిన్ దాని స్వంత పరిపాలనా విధానాన్ని కలిగి ఉంటుంది, కొన్ని మందులు 5 నిమిషాల తర్వాత, మరికొన్ని 30 తర్వాత పనిచేయడం ప్రారంభిస్తాయి.
పగటిపూట చిన్న ఇన్సులిన్ యొక్క అదనపు ఇంజెక్షన్లు ఉండవచ్చు (వాటిని సాధారణ ప్రసంగంలో “జబ్స్” అని పిలుస్తారు). తప్పుడు భోజనం, శారీరక శ్రమ పెరిగినప్పుడు లేదా స్వీయ నియంత్రణ చక్కెర స్థాయిని బహిర్గతం చేసినప్పుడు ఈ అవసరం తలెత్తుతుంది.
ఇంజెక్షన్లను ఇన్సులిన్ సిరంజి లేదా పంపుతో తయారు చేస్తారు. శరీరంలో నిరంతరం బట్టల కింద ధరించే ఆటోమేటెడ్ పోర్టబుల్ కాంప్లెక్సులు ఉన్నాయి, రక్త పరీక్ష చేసి సరైన మోతాదు ఇన్సులిన్ ఇంజెక్ట్ చేస్తాయి - ఇవి "కృత్రిమ ప్యాంక్రియాస్" పరికరాలు అని పిలవబడేవి.
మోతాదుల గణనను ఒక వైద్యుడు నిర్వహిస్తారు - ఎండోక్రినాలజిస్ట్. ఈ రకమైన of షధాన్ని ప్రవేశపెట్టడం చాలా బాధ్యతాయుతమైన ప్రక్రియ, ఎందుకంటే తగినంత పరిహారం చాలా సమస్యలను బెదిరిస్తుంది, మరియు ఇన్సులిన్ అధికంగా రక్తంలో చక్కెర గణనీయంగా తగ్గుతుంది, హైపోగ్లైసీమిక్ కోమా వరకు.
డయాబెటిస్ చికిత్సలో, ఆహారం గురించి చెప్పడం అసాధ్యం, ఎందుకంటే కార్బోహైడ్రేట్ల పరిమితి లేకుండా వ్యాధికి తగిన పరిహారం ఉండదు, అంటే జీవితానికి తక్షణ ప్రమాదం ఉంది మరియు సమస్యల అభివృద్ధి వేగవంతమవుతుంది.
టైప్ 1 డయాబెటిస్ డైట్

1. భిన్నమైన పోషణ, రోజుకు కనీసం 6 సార్లు. రోజుకు రెండుసార్లు ప్రోటీన్ భోజనం ఉండాలి.
2. కార్బోహైడ్రేట్ల రోజుకు 250 గ్రాముల పరిమితి, సాధారణ కార్బోహైడ్రేట్లు ఖచ్చితంగా మినహాయించబడ్డాయి.
3. ప్రోటీన్లు, కొవ్వులు, విటమిన్లు మరియు ట్రేస్ ఎలిమెంట్స్ తగినంతగా తీసుకోవడం.
సిఫార్సు చేసిన ఉత్పత్తులు: తాజా కూరగాయలు (క్యారెట్లు, దుంపలు, క్యాబేజీ, దోసకాయలు, టమోటాలు), తాజా మూలికలు (మెంతులు, పార్స్లీ), చిక్కుళ్ళు (కాయధాన్యాలు, బీన్స్, బఠానీలు), తృణధాన్యాలు (బార్లీ, బ్రౌన్ రైస్, బుక్వీట్, మిల్లెట్), ముడి గింజలు, బెర్రీలు మరియు పండ్లు (తీపి కాదు, ఉదాహరణకు, రేగు పండ్లు, ద్రాక్షపండు, ఆకుపచ్చ ఆపిల్ల, గూస్బెర్రీస్, ఎండుద్రాక్ష), కూరగాయల సూప్, ఓక్రోష్కా, పాల ఉత్పత్తులు, తక్కువ కొవ్వు మాంసం మరియు చేపలు, సీఫుడ్ (రొయ్యలు, మస్సెల్స్), గుడ్లు (చికెన్, పిట్ట), బహుళఅసంతృప్త నూనెలు (గుమ్మడికాయ మరియు పొద్దుతిరుగుడు విత్తనాలు, ఆలివ్, ఆలివ్ నూనె), మినరల్ వాటర్, తియ్యనివి టీ, అడవి గులాబీ రసం.
పరిమిత పరిమాణంలో: ఎండిన పండ్లు (వాటిని 20 నుండి 30 నిమిషాలు నీటిలో నానబెట్టడం), తాజా బెర్రీలు మరియు పండ్ల నుండి రసాలు (రోజుకు 1 కప్పుకు మించకూడదు), తీపి పండ్లు మరియు బెర్రీలు (అరటి, బేరి, స్ట్రాబెర్రీ, పీచు మరియు ఇతరులు, పరిమాణంలో అనేక ముక్కలలో 1 ముక్క లేదా కొన్ని బెర్రీలు, మినహాయింపు ద్రాక్ష, ఇది స్వచ్ఛమైన గ్లూకోజ్ కలిగి ఉంటుంది మరియు రక్తంలో చక్కెరను తక్షణమే పెంచుతుంది, కాబట్టి దీనిని ఉపయోగించడం చాలా అవాంఛనీయమైనది).
నిషేధించబడింది: స్వీట్లు మరియు మిఠాయిలు (కేకులు, కుకీలు, వాఫ్ఫల్స్, జామ్లు, స్వీట్లు), కొవ్వు మాంసం మరియు చేపలు, అధిక కొవ్వు పాల ఉత్పత్తులు, కార్బోనేటేడ్ పానీయాలు మరియు ప్యాకేజీ రసాలు మరియు తేనెలు, పొగబెట్టిన మాంసాలు, తయారుగా ఉన్న ఆహారాలు, సౌకర్యవంతమైన ఆహారాలు, వైట్ బ్రెడ్ మరియు బటర్ బేకరీ ఉత్పత్తులు, కొవ్వు ఉడకబెట్టిన పులుసులో మొదటి కోర్సులు లేదా క్రీమ్, సోర్ క్రీం, అన్ని రకాల ఆల్కహాల్, వేడి మసాలా మరియు సుగంధ ద్రవ్యాలు (ఆవాలు, గుర్రపుముల్లంగి, ఎర్ర మిరియాలు), కెచప్, మయోన్నైస్ మరియు ఇతర కొవ్వు సాస్లతో రుచికోసం.
అనుమతించబడిన ఆహారాన్ని కూడా ఆలోచనాత్మకంగా ఉపయోగించకూడదు. పోషకాహార వ్యవస్థను అభివృద్ధి చేయడానికి బ్రెడ్ యూనిట్ల పట్టిక సృష్టించబడింది.
బ్రెడ్ యూనిట్లు (XE) అనేది వినియోగించే కార్బోహైడ్రేట్ల కోసం ఒక రకమైన “కొలత”. సాహిత్యంలో, పిండి యూనిట్లు, కార్బోహైడ్రేట్ యూనిట్లు, పున units స్థాపన యూనిట్ల సూచనలు ఉన్నాయి - ఇది ఒకటి మరియు ఒకటే. 1 XE 10 నుండి 12 గ్రాముల కార్బోహైడ్రేట్లు. 1 XE 25 గ్రాముల బరువున్న రొట్టె ముక్కలో ఉంటుంది (ఒక సాధారణ రొట్టె నుండి 1 సెం.మీ వెడల్పు గల పొరను కత్తిరించి సగానికి కత్తిరించండి, ఎందుకంటే రొట్టె సాధారణంగా భోజన గదులలో కత్తిరించబడుతుంది). డయాబెటిస్ ఉన్న రోగులకు అన్ని కార్బోహైడ్రేట్ ఉత్పత్తులు బ్రెడ్ యూనిట్లలో కొలుస్తారు, లెక్కింపు కోసం ప్రత్యేక పట్టికలు ఉన్నాయి (ప్రతి ఉత్పత్తికి XE లో దాని స్వంత "బరువు" ఉంటుంది). మధుమేహ వ్యాధిగ్రస్తులకు ప్రత్యేక పోషణ ఉన్న ప్యాకేజీలపై XE సూచించబడుతుంది. ఇన్సులిన్ మోతాదు యొక్క లెక్కింపు వినియోగించే XE మొత్తం మీద ఆధారపడి ఉంటుంది.
టైప్ 1 డయాబెటిస్ నివారణ
టైప్ 1 డయాబెటిస్ విషయంలో, రోగి యొక్క పని సమస్యలను నివారించడం. రెగ్యులర్ ఎండోక్రినాలజిస్ట్ సంప్రదింపులు మరియు డయాబెటిస్ పాఠశాలల్లో పాల్గొనడం మీకు సహాయపడుతుంది. డయాబెటిస్ పాఠశాల అనేది వివిధ ప్రత్యేకతల వైద్యులు చేసే activity ట్రీచ్ చర్య.ఎండోక్రినాలజిస్టులు, సర్జన్లు మరియు చికిత్సకులు రోగులకు బ్రెడ్ యూనిట్లను లెక్కించడం, రక్తంలో చక్కెరను స్వీయ పర్యవేక్షణ నిర్వహించడం, క్షీణతను గుర్తించడం మరియు స్వీయ మరియు పరస్పర సహాయాన్ని అందించడం, మీ కాళ్ళను జాగ్రత్తగా చూసుకోండి (యాంజియోపతి మరియు న్యూరోపతి అభివృద్ధిలో ఇది చాలా ముఖ్యమైనది) మరియు ఇతర ఉపయోగకరమైన నైపుణ్యాలను బోధిస్తుంది.
టైప్ 1 డయాబెటిస్ అనేది ఒక జీవన విధానం. ఆమె సాధారణ దినచర్యను మారుస్తుంది, కానీ మీ విజయాలు మరియు జీవిత ప్రణాళికలకు అంతరాయం కలిగించదు. మీరు వృత్తిపరమైన కార్యకలాపాలు, ఉద్యమ స్వేచ్ఛ మరియు పిల్లలను పొందాలనే కోరికతో పరిమితం కాదు. చాలా మంది ప్రసిద్ధ వ్యక్తులు డయాబెటిస్తో నివసిస్తున్నారు, వారిలో షారన్ స్టోన్, హోలీ బరీ, హాకీ ప్లేయర్ బాబీ క్లార్క్ మరియు అనేక ఇతర వ్యక్తులు ఉన్నారు. స్వీయ పర్యవేక్షణ మరియు వైద్యుడికి సకాలంలో ప్రాప్యత చేయడంలో విజయానికి కీలకం. మిమ్మల్ని మీరు జాగ్రత్తగా చూసుకోండి మరియు ఆరోగ్యంగా ఉండండి!
సాధారణ సమాచారం
"డయాబెటిస్" అనే పదం గ్రీకు భాష నుండి వచ్చింది మరియు దీని అర్థం "ప్రవహించేది, ప్రవహించేది", కాబట్టి ఈ వ్యాధి పేరు దాని ముఖ్య లక్షణాలలో ఒకటి - పాలియురియా, పెద్ద మొత్తంలో మూత్రం విసర్జించడం. టైప్ 1 డయాబెటిస్ను ఆటో ఇమ్యూన్, ఇన్సులిన్-డిపెండెంట్ మరియు జువెనైల్ అని కూడా అంటారు. ఈ వ్యాధి ఏ వయస్సులోనైనా సంభవిస్తుంది, కానీ తరచుగా పిల్లలు మరియు కౌమారదశలో కనిపిస్తుంది. ఇటీవలి దశాబ్దాలలో, ఎపిడెమియోలాజికల్ సూచికలలో పెరుగుదల ఉంది. అన్ని రకాల మధుమేహం యొక్క ప్రాబల్యం 1-9%, పాథాలజీ యొక్క ఇన్సులిన్-ఆధారిత వేరియంట్ 5-10% కేసులకు కారణమవుతుంది. ఈ సంఘటన రోగుల జాతిపై ఆధారపడి ఉంటుంది, స్కాండినేవియన్ ప్రజలలో ఇది అత్యధికం.

టైప్ 1 డయాబెటిస్ కారణాలు
వ్యాధి అభివృద్ధికి దోహదపడే అంశాలు దర్యాప్తు కొనసాగుతున్నాయి. ఈ రోజు వరకు, టైప్ 1 డయాబెటిస్ మెల్లిటస్ జీవసంబంధమైన ప్రవర్తన మరియు బాహ్య ప్రతికూల ప్రభావాల కలయిక నుండి ఉత్పన్నమవుతుందని నిర్ధారించబడింది. ప్యాంక్రియాటిక్ దెబ్బతినడానికి ఎక్కువగా కారణాలు, ఇన్సులిన్ ఉత్పత్తి తగ్గడం:
- వంశపారంపర్య. ఇన్సులిన్-ఆధారిత మధుమేహం యొక్క ధోరణి సరళ రేఖలో వ్యాపిస్తుంది - తల్లిదండ్రుల నుండి పిల్లలకు. వ్యాధికి ముందే జన్యువుల యొక్క అనేక కలయికలను గుర్తించారు. ఐరోపా మరియు ఉత్తర అమెరికా నివాసితులలో ఇవి సర్వసాధారణం. అనారోగ్య తల్లిదండ్రుల సమక్షంలో, సాధారణ జనాభాతో పోలిస్తే పిల్లలకి ప్రమాదం 4-10% పెరుగుతుంది.
- తెలియని బాహ్య కారకాలు. టైప్ 1 డయాబెటిస్ను రేకెత్తించే కొన్ని పర్యావరణ ప్రభావాలు ఉన్నాయి. ఈ వాస్తవం ధృవీకరించబడింది, ఒకే రకమైన జన్యువులతో ఒకేలాంటి కవలలు 30-50% కేసులలో మాత్రమే అనారోగ్యానికి గురవుతారు. తక్కువ సంభవం ఉన్న భూభాగం నుండి అధిక ఎపిడెమియాలజీ ఉన్న భూభాగానికి వలస వచ్చినవారికి వలస వెళ్ళడానికి నిరాకరించిన వారి కంటే డయాబెటిస్ వచ్చే అవకాశం ఉందని కూడా కనుగొనబడింది.
- వైరల్ సంక్రమణ. ప్యాంక్రియాటిక్ కణాలకు స్వయం ప్రతిరక్షక ప్రతిస్పందన వైరల్ సంక్రమణ ద్వారా ప్రేరేపించబడుతుంది. చాలా మటుకు, కాక్స్సాకీ మరియు రుబెల్లా వైరస్ల ప్రభావాలు.
- రసాయనాలు, మందులు. ఇన్సులిన్ ఉత్పత్తి చేసే గ్రంథి యొక్క బీటా కణాలు కొన్ని రసాయన కారకాలచే ప్రభావితమవుతాయి. ఇటువంటి సమ్మేళనాలకు ఉదాహరణలు క్యాన్సర్ రోగులకు ఎలుక పాయిజన్ మరియు స్ట్రెప్టోజోసిన్ అనే drug షధం.
లాంగర్హాన్స్ యొక్క ప్యాంక్రియాటిక్ ద్వీపాల యొక్క బీటా కణాలలో ఇన్సులిన్ అనే హార్మోన్ ఉత్పత్తి యొక్క లోపంపై పాథాలజీ ఆధారపడి ఉంటుంది. ఇన్సులిన్-ఆధారిత కణజాలాలలో హెపాటిక్, కొవ్వు మరియు కండరాలు ఉన్నాయి. ఇన్సులిన్ స్రావం తగ్గడంతో, వారు రక్తం నుండి గ్లూకోజ్ తీసుకోవడం మానేస్తారు. హైపర్గ్లైసీమియా యొక్క స్థితి ఉంది - డయాబెటిస్ యొక్క ముఖ్య సంకేతం. రక్తం గట్టిపడుతుంది, నాళాలలో రక్త ప్రవాహం చెదిరిపోతుంది, ఇది దృష్టి లోపం, అంత్య భాగాల ట్రోఫిక్ గాయాల ద్వారా వ్యక్తమవుతుంది.
ఇన్సులిన్ లోపం కొవ్వులు మరియు ప్రోటీన్ల విచ్ఛిన్నతను ప్రేరేపిస్తుంది. అవి రక్తప్రవాహంలోకి ప్రవేశిస్తాయి మరియు తరువాత కాలేయం ద్వారా కీటోన్లకు జీవక్రియ చేయబడతాయి, ఇవి మెదడు కణజాలంతో సహా ఇన్సులిన్-ఆధారిత కణజాలాలకు శక్తి వనరులుగా మారుతాయి. రక్తంలో చక్కెర సాంద్రత 7-10 mmol / l కంటే ఎక్కువగా ఉన్నప్పుడు, మూత్రపిండాల ద్వారా గ్లూకోజ్ విసర్జన యొక్క ప్రత్యామ్నాయ మార్గం సక్రియం అవుతుంది. గ్లూకోసూరియా మరియు పాలియురియా అభివృద్ధి చెందుతాయి, ఫలితంగా నిర్జలీకరణం మరియు ఎలక్ట్రోలైట్ లోపం పెరుగుతుంది. నీటి నష్టాన్ని భర్తీ చేయడానికి, దాహం యొక్క భావన పెరుగుతుంది (పాలిడిప్సియా).
టైప్ 1 డయాబెటిస్ లక్షణాలు
వ్యాధి యొక్క అభివ్యక్తి యొక్క ప్రధాన క్లినికల్ సంకేతాలు పాలియురియా, పాలిడిప్సియా మరియు బరువు తగ్గడం. మూత్ర విసర్జన చాలా తరచుగా అవుతుంది, రోజువారీ మూత్రం యొక్క పరిమాణం 3-4 లీటర్లకు చేరుకుంటుంది, కొన్నిసార్లు రాత్రి ఆపుకొనలేని పరిస్థితి కనిపిస్తుంది. రోగులు దాహం, నోరు పొడి, రోజుకు 8-10 లీటర్ల నీరు త్రాగాలి. ఆకలి పెరుగుతుంది, కానీ శరీర బరువు 2-3 నెలల్లో 5-12 కిలోలు తగ్గుతుంది. అదనంగా, రాత్రి నిద్రలేమి మరియు పగటిపూట మగత, మైకము, చిరాకు మరియు అలసట గమనించవచ్చు. రోగులు స్థిరమైన అలసటను అనుభవిస్తారు, సాధారణ పనిని అరుదుగా చేస్తారు.
చర్మం మరియు శ్లేష్మ పొర యొక్క దురద, దద్దుర్లు, వ్రణోత్పత్తి ఉంది. జుట్టు మరియు గోర్లు యొక్క పరిస్థితి మరింత దిగజారిపోతుంది, గాయాలు మరియు ఇతర చర్మ గాయాలు ఎక్కువ కాలం నయం చేయవు. కేశనాళికలు మరియు రక్త నాళాలలో రక్త ప్రవాహానికి అంతరాయం డయాబెటిక్ యాంజియోపతి అంటారు. కేశనాళికల ఓటమి దృష్టి తగ్గడం (డయాబెటిక్ రెటినోపతి), ఎడెమాతో మూత్రపిండాల పనితీరును నిరోధించడం, ధమనుల రక్తపోటు (డయాబెటిక్ నెఫ్రోపతి), బుగ్గలు మరియు గడ్డం మీద అసమాన బ్లష్ ద్వారా వ్యక్తమవుతుంది. మాక్రోఅంగియోపతితో, సిరలు మరియు ధమనులు రోగలక్షణ ప్రక్రియలో పాల్గొన్నప్పుడు, గుండె మరియు దిగువ అంత్య భాగాల నాళాల అథెరోస్క్లెరోసిస్ పురోగతి చెందడం ప్రారంభమవుతుంది, గ్యాంగ్రేన్ అభివృద్ధి చెందుతుంది.
సగం మంది రోగులలో, డయాబెటిక్ న్యూరోపతి యొక్క లక్షణాలు నిర్ణయించబడతాయి, ఇది ఎలక్ట్రోలైట్ అసమతుల్యత, తగినంత రక్త సరఫరా మరియు నాడీ కణజాలం యొక్క ఎడెమా యొక్క ఫలితం. నరాల ఫైబర్స్ యొక్క వాహకత మరింత తీవ్రమవుతుంది, మూర్ఛలు రెచ్చగొట్టబడతాయి. పరిధీయ న్యూరోపతితో, రోగులు కాళ్ళలో మంట మరియు నొప్పి గురించి ఫిర్యాదు చేస్తారు, ముఖ్యంగా రాత్రి సమయంలో, "గూస్బంప్స్" భావన, తిమ్మిరి మరియు తాకడానికి పెరిగిన సున్నితత్వం. అటానమిక్ న్యూరోపతి అంతర్గత అవయవాల పనితీరు యొక్క లోపాల ద్వారా వర్గీకరించబడుతుంది - జీర్ణ రుగ్మతలు, మూత్రాశయం యొక్క పరేసిస్, జన్యుసంబంధ అంటువ్యాధులు, అంగస్తంభన, ఆంజినా పెక్టోరిస్ లక్షణాలు ఉన్నాయి. ఫోకల్ న్యూరోపతితో, వివిధ స్థానికీకరణ మరియు తీవ్రత యొక్క నొప్పులు ఏర్పడతాయి.
టైప్ 1 డయాబెటిస్ చికిత్స
వైద్యుల ప్రయత్నాలు డయాబెటిస్ యొక్క క్లినికల్ వ్యక్తీకరణలను తొలగించడం, అలాగే సమస్యలను నివారించడం, నార్మోగ్లైసీమియాను స్వతంత్రంగా నిర్వహించడానికి రోగులకు శిక్షణ ఇవ్వడం. రోగులతో పాటు నిపుణుల పాలీప్రొఫెషనల్ బృందం ఉంటుంది, ఇందులో ఎండోక్రినాలజిస్టులు, పోషకాహార నిపుణులు, వ్యాయామ బోధకులు ఉన్నారు. చికిత్సలో సంప్రదింపులు, medicines షధాల వాడకం, శిక్షణా సమావేశాలు ఉన్నాయి. ప్రధాన పద్ధతులు:
- ఇన్సులిన్ చికిత్స. జీవక్రియ రుగ్మతల యొక్క గరిష్ట సాధించదగిన పరిహారం కోసం ఇన్సులిన్ సన్నాహాల ఉపయోగం అవసరం, హైపర్గ్లైసీమియా స్థితిని నివారిస్తుంది. ఇంజెక్షన్లు చాలా ముఖ్యమైనవి. పరిచయం పథకం ఒక్కొక్కటిగా సంకలనం చేయబడింది.
- డైట్. రోగులకు తక్కువ కార్బ్ ఆహారం చూపబడుతుంది, వీటిలో కీటోజెనిక్ ఆహారం (కీటోన్లు గ్లూకోజ్కు బదులుగా శక్తి వనరుగా పనిచేస్తాయి). కూరగాయలు, మాంసం, చేపలు, పాల ఉత్పత్తులు ఆహారం యొక్క ఆధారం. మితమైన పరిమాణంలో, సంక్లిష్ట కార్బోహైడ్రేట్ల మూలాలు అనుమతించబడతాయి - ధాన్యపు రొట్టె, తృణధాన్యాలు.
- వ్యక్తిగత శారీరక శ్రమ. తీవ్రమైన సమస్యలు లేని చాలా మంది రోగులకు శారీరక శ్రమ ఉపయోగపడుతుంది. వ్యాయామ చికిత్స కోసం బోధకుడు తరగతులను వ్యక్తిగతంగా ఎన్నుకుంటారు, క్రమపద్ధతిలో నిర్వహిస్తారు. రోగి యొక్క సాధారణ ఆరోగ్యం, మధుమేహానికి పరిహారం స్థాయిని పరిగణనలోకి తీసుకొని, శిక్షణ యొక్క వ్యవధి మరియు తీవ్రతను నిపుణుడు నిర్ణయిస్తాడు. రెగ్యులర్ వాకింగ్, అథ్లెటిక్స్, స్పోర్ట్స్ కు కేటాయించబడింది. పవర్ స్పోర్ట్, మారథాన్ రన్నింగ్ విరుద్ధంగా ఉంది.
- స్వీయ నియంత్రణ శిక్షణ. డయాబెటిస్ నిర్వహణ చికిత్స యొక్క విజయం రోగుల ప్రేరణ స్థాయిపై ఆధారపడి ఉంటుంది. ప్రత్యేక తరగతులలో, వ్యాధి యొక్క యంత్రాంగాల గురించి, పరిహార పద్ధతులు, సమస్యల గురించి, చక్కెర మొత్తాన్ని క్రమం తప్పకుండా పర్యవేక్షించడం మరియు ఇన్సులిన్ వాడకం యొక్క ప్రాముఖ్యతను నొక్కి చెబుతారు. రోగులు సొంతంగా ఇంజెక్షన్ చేయటం, ఆహార ఉత్పత్తులను ఎన్నుకోవడం మరియు మెనూ తయారు చేసే నైపుణ్యాన్ని నేర్చుకుంటారు.
- సమస్యల నివారణ. గ్రంధి కణాల ఎంజైమాటిక్ పనితీరును మెరుగుపరిచే మందులు వాడతారు. కణజాల ఆక్సిజనేషన్, ఇమ్యునోమోడ్యులేటరీ మందులను ప్రోత్సహించే ఏజెంట్లు వీటిలో ఉన్నాయి. పాథాలజీ (థియాజైడ్లు, కార్టికోస్టెరాయిడ్స్) అభివృద్ధిని వేగవంతం చేసే సమ్మేళనాలను తొలగించడానికి అంటువ్యాధులు, హిమోడయాలసిస్, విరుగుడు చికిత్స యొక్క సకాలంలో చికిత్స జరుగుతుంది.
ప్రయోగాత్మక చికిత్సలలో, BHT-3021 DNA వ్యాక్సిన్ అభివృద్ధి గమనించదగినది. 12 వారాల పాటు ఇంట్రామస్కులర్ ఇంజెక్షన్లు పొందిన రోగులలో, ప్యాంక్రియాటిక్ ఐలెట్ సెల్ చర్య యొక్క గుర్తు అయిన సి-పెప్టైడ్ స్థాయి పెరిగింది. పరిశోధన యొక్క మరొక ప్రాంతం ఇన్సులిన్ను ఉత్పత్తి చేసే గ్రంథ కణాలుగా మూల కణాలను మార్చడం. ఎలుకలపై చేసిన ప్రయోగాలు సానుకూల ఫలితాన్ని ఇచ్చాయి, అయితే క్లినికల్ ప్రాక్టీస్లో ఈ పద్ధతిని ఉపయోగించడానికి ప్రక్రియ యొక్క భద్రతకు ఆధారాలు అవసరం.
సూచన మరియు నివారణ
డయాబెటిస్ మెల్లిటస్ యొక్క ఇన్సులిన్-ఆధారిత రూపం దీర్ఘకాలిక వ్యాధి, కానీ సరైన నిర్వహణ చికిత్స రోగులకు అధిక జీవన ప్రమాణాలను నిర్వహించడానికి సహాయపడుతుంది. వ్యాధి యొక్క ఖచ్చితమైన కారణాలు స్పష్టం చేయబడనందున నివారణ చర్యలు ఇంకా అభివృద్ధి చేయబడలేదు. ప్రస్తుతం, ప్రమాదంలో ఉన్న ప్రజలందరూ ప్రారంభ దశలో వ్యాధిని గుర్తించడానికి మరియు సకాలంలో చికిత్స చేయడానికి వార్షిక పరీక్షలు చేయించుకోవాలని సిఫార్సు చేస్తున్నారు. ఈ కొలత నిరంతర హైపర్గ్లైసీమియా ఏర్పడటాన్ని మందగించడానికి మిమ్మల్ని అనుమతిస్తుంది, సమస్యల సంభావ్యతను తగ్గిస్తుంది.
రోగ లక్షణాలను
దీర్ఘకాలిక కోర్సు ఉన్నప్పటికీ, ప్రతికూల కారకాల ప్రభావంతో ఈ వ్యాధి వేగంగా అభివృద్ధి చెందుతుంది మరియు తీవ్రత యొక్క ఒక దశ నుండి మరొక దశకు మారుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క అత్యంత లక్షణ సంకేతాలు ప్రదర్శించబడ్డాయి:
- స్థిరమైన దాహం - ఇది ఒక వ్యక్తి రోజుకు పది లీటర్ల ద్రవాన్ని తాగగలడు,
- పొడి నోరు - సమృద్ధిగా త్రాగే నియమావళి యొక్క నేపథ్యానికి వ్యతిరేకంగా కూడా వ్యక్తీకరించబడింది,
- సమృద్ధిగా మరియు తరచుగా మూత్రవిసర్జన,
- పెరిగిన ఆకలి
- పొడి చర్మం మరియు శ్లేష్మ పొర,
- కారణం లేని చర్మం దురద మరియు చర్మం యొక్క purulent గాయాలు,
- నిద్ర భంగం
- బలహీనత మరియు పనితీరు తగ్గింది
- దిగువ అంత్య భాగాల తిమ్మిరి,
- బరువు తగ్గడం
- దృష్టి లోపం
- వికారం మరియు వాంతులు, కొంతకాలం మాత్రమే ఉపశమనం కలిగిస్తాయి,
- స్థిరమైన ఆకలి
- చిరాకు,
- బెడ్వెట్టింగ్ - ఈ లక్షణం పిల్లలలో చాలా సాధారణం.
అదనంగా, అటువంటి వ్యాధి సమయంలో, మహిళలు మరియు పురుషులు తరచుగా ప్రమాదకరమైన పరిస్థితులను అభివృద్ధి చేస్తారు, దీనికి తక్షణ అర్హత ఉన్న సహాయం అవసరం. లేకపోతే, పిల్లల లేదా పెద్దల మరణానికి దారితీసే సమస్యలు తలెత్తుతాయి. ఈ పరిస్థితులలో హైపర్గ్లైసీమియా ఉన్నాయి, ఇది గ్లూకోజ్ స్థాయిలలో గణనీయమైన పెరుగుదలను కలిగి ఉంటుంది.
అలాగే, వ్యాధి యొక్క సుదీర్ఘ కోర్సుతో:
- జుట్టు మొత్తంలో తగ్గింపు, అవి పూర్తిగా లేకపోవడం వరకు, కాళ్ళపై
- శాంతోమాస్ యొక్క రూపాన్ని,
- పురుషులలో బాలనోపోస్టిటిస్ మరియు మహిళల్లో వల్వోవాగినిటిస్ ఏర్పడటం,
- రోగనిరోధక వ్యవస్థ నిరోధకత తగ్గింది,
- అస్థిపంజర వ్యవస్థకు నష్టం, ఒక వ్యక్తి పగుళ్లకు ఎక్కువ అవకాశం ఉంది.
ఇది కూడా పరిగణనలోకి తీసుకోవడం విలువ - టైప్ 1 డయాబెటిస్ మెల్లిటస్తో గర్భం పాథాలజీ యొక్క కోర్సును గణనీయంగా క్లిష్టతరం చేస్తుంది.