ఇన్సులిన్-ఆధారిత మరియు ఇన్సులిన్-ఆధారిత మధుమేహం నిర్ధారణకు సూత్రాలు
డయాబెటిస్ మెల్లిటస్ (డయాబెటిస్ మెల్లిటస్) అనేది ఒక సంపూర్ణ లేదా సాపేక్ష ఇన్సులిన్ లోపం వల్ల సంభవించే ఒక వ్యాధి మరియు ఇది అన్ని రకాల జీవక్రియల ఉల్లంఘన మరియు ప్రధానంగా కార్బోహైడ్రేట్ జీవక్రియ ద్వారా వర్గీకరించబడుతుంది. డయాబెటిస్ అనే పదం గ్రీకు భాష నుండి వచ్చింది. డయాబెటిస్ - “నేను ఏదో గుండా వెళుతున్నాను”, “నేను ప్రవహిస్తున్నాను”, “మెల్లిటస్” అనే పదం లాటిన్ పదం “తేనె” నుండి వచ్చింది, ఇది డయాబెటిస్లో మూత్రం యొక్క తీపి రుచిని సూచిస్తుంది. డయాబెటిస్ మెల్లిటస్ 4% మందిలో (రష్యాలో 1-2%), మరియు అనేక దేశాల ఆదిమవాసులలో 20% మరియు అంతకంటే ఎక్కువ. ప్రస్తుతం, ప్రపంచంలో డయాబెటిస్ ఉన్న 200 మిలియన్ల మంది ఉన్నారు, వారి ఆయుర్దాయం 7% తగ్గింది. గణాంకాల ప్రకారం, ప్రతి ఐదవ వృద్ధుడు డయాబెటిస్తో బాధపడుతున్నాడు, ఇది మరణం మరియు అంధత్వానికి మూడవ అత్యంత సాధారణ కారణం. రోగులలో సగం మంది దీర్ఘకాలిక మూత్రపిండ వైఫల్యంతో మరణిస్తారు, 75% - అథెరోస్క్లెరోసిస్ సమస్యల నుండి. వారు గుండె జబ్బుతో బాధపడే అవకాశం 2 రెట్లు మరియు 17 సార్లు - నెఫ్రోపతి.
డయాబెటిస్ను గుర్తుచేసే వ్యాధి గురించి మొదటి ప్రస్తావన క్రీస్తుపూర్వం నాల్గవ మిలీనియం (3200 సంవత్సరాల వయస్సు) నాటిది. "డయాబెటిస్" అనే పదాన్ని కప్పడోసియాకు చెందిన అరేథియస్ (మన యుగానికి సుమారు 2000 సంవత్సరాలు) సాహిత్యంలో ప్రవేశపెట్టారు. XI శతాబ్దంలో, అవిసెన్నా "చక్కెర వ్యాధి" యొక్క లక్షణాలను వివరంగా వివరించింది మరియు 1679 లో థామస్ విల్లిసన్ దీనిని "డయాబెటిస్" అని పిలిచాడు. 1869 లో, పి. లాంగర్హాన్స్ మొట్టమొదట క్లోమం యొక్క ఎండోక్రైన్ ఫంక్షన్ యొక్క పదనిర్మాణ ఉపరితలాన్ని వివరించాడు, ఇది α- (A-), β- (B-), δ- మరియు PP- కణాల సమూహాలచే సూచించబడుతుంది. వాస్కులర్ మరియు నాడీ వ్యవస్థలతో సహా పైన పేర్కొన్న అన్ని సెల్యులార్ మూలకాల యొక్క సముదాయానికి తరువాత లాంగర్హాన్స్ ద్వీపాలు అని పేరు పెట్టారు. మానవ ప్యాంక్రియాస్లో, మొత్తం 1-1.5 గ్రా (గ్రంధి ద్రవ్యరాశిలో 0.9-3.6%) మరియు 100-200 మైక్రాన్ల పరిమాణంతో ఇటువంటి 1 మిలియన్ ద్వీపాలు ఉన్నాయి. ప్రతి ద్వీపంలో సుమారు 2,000 రహస్య కణాలు ఉంటాయి. ఈ ద్వీపాలు ప్రధానంగా గ్రంథి యొక్క శరీరం మరియు తోకలో ఉన్నాయి.
1909 లో, మిన్నర్ ప్యాంక్రియాస్ ఎక్స్ట్రాక్ట్ ఇన్సులిన్లో క్రియాశీల పదార్థాన్ని పిలిచాడు. 1926 లో, అబెల్ మరియు ఇతరులు దీనిని రసాయనికంగా స్వచ్ఛమైన రూపంలో వేరు చేశారు. ఎఫ్. సాంగెర్ (1956) దాని రసాయన నిర్మాణాన్ని వెల్లడించింది మరియు 1963 లో, కొట్సోయన్నిస్ మరియు త్సాంగ్ లతో కలిసి కృత్రిమ మార్గాల ద్వారా సంశ్లేషణ చేయబడింది. ప్రస్తుతం, పారిశ్రామిక పరిమాణంలో ఇన్సులిన్ జన్యు ఇంజనీరింగ్ ద్వారా పొందబడుతుంది. లాంగర్హాన్స్ ద్వీపాలలో ఎక్కువ భాగం - 68% ఇన్సులిన్ను ఉత్పత్తి చేసే B-, లేదా cells- కణాలు. వాటికి అదనంగా, ఐలెట్ ఉపకరణంలో గ్లూకాగాన్ను సంశ్లేషణ చేసే A- లేదా cells- కణాలు (20%), అలాగే δ- కణాలు (10%, స్రవించే సోమాటోస్టాటిన్) మరియు పిపి-కణాలు (2%, ప్యాంక్రియాటిక్ పాలీపెప్టైడ్ స్రవిస్తాయి) ఉన్నాయి. వాసోయాక్టివ్ పేగు పాలీపెప్టైడ్ (విఐపి) మరియు సెరోటోనిన్ ఉత్పత్తి చేసే ఎంట్రోక్రోమాఫిన్ డి కణాలు కూడా ఇక్కడ కనిపిస్తాయి.
ఇన్సులిన్ అనేది రెండు పాలీపెప్టైడ్ గొలుసులతో కూడిన ప్రోటీన్, వీటిలో 51 అమైనో ఆమ్లాలు (A- గొలుసు 21, B- గొలుసు 30 అమైనో ఆమ్ల అవశేషాలు కలిగి ఉంటుంది), పరమాణు బరువు 6000 D కి దగ్గరగా ఉంటుంది. ప్రోన్సులిన్ రూపంలో దీని సంశ్లేషణ రైబోజోమ్లలో సంభవిస్తుంది. శారీరక పరిస్థితులలో, క్లోమం 25 మి.గ్రా కలిగి ఉంటుంది మరియు దాని రోజువారీ అవసరం 2.5-5 మి.గ్రా ఇన్సులిన్. ప్లాస్మాలో, ఇది ప్రోటీన్ - సి-పెప్టైడ్ యొక్క రవాణా అనుసంధాన కణజాల భాగానికి బంధిస్తుంది మరియు దాని ప్లాస్మా కంటెంట్ లీటరుకు 400-800 నానోగ్రాములు (ng / l), మరియు సి-పెప్టైడ్ - 0.9-3.5 ng / l . కాలేయంలోని లైసోజోమ్ల యొక్క ఇన్సులినేస్ లేదా ఇతర ప్రోటీయోలైటిక్ ఎంజైమ్ల ద్వారా ఇన్సులిన్ నాశనం అవుతుంది (40-60%) మరియు మూత్రపిండాలు (15-20%).
శరీరంలో, ఇన్సులిన్ జీవక్రియ యొక్క ప్రధాన రకాలను ప్రభావితం చేస్తుంది - కార్బోహైడ్రేట్, ప్రోటీన్, కొవ్వు మరియు నీరు-ఎలక్ట్రోలైట్.
I. కార్బోహైడ్రేట్ జీవక్రియకు సంబంధించి, ఇన్సులిన్ యొక్క క్రింది ప్రభావాలను గమనించవచ్చు:
ఇది ఎంజైమ్ హెక్సోకినేస్ (గ్లూకోకినేస్) ను సక్రియం చేస్తుంది, కార్బోహైడ్రేట్ల యొక్క ఏరోబిక్ మరియు వాయురహిత విచ్ఛిన్నం యొక్క కీలకమైన జీవరసాయన ప్రతిచర్యను ప్రేరేపిస్తుంది - గ్లూకోజ్ ఫాస్ఫోరైలేషన్,
ఇది ఫాస్ఫోఫ్రక్టోకినేస్ను సక్రియం చేస్తుంది, ఫ్రక్టోజ్ -6-ఫాస్ఫేట్ యొక్క ఫాస్ఫోరైలేషన్ను అందిస్తుంది. ఈ ప్రతిచర్య గ్లైకోలిసిస్ మరియు గ్లూకోనోజెనిసిస్ ప్రక్రియలలో ముఖ్యమైన పాత్ర పోషిస్తుంది.
ఇది గ్లైకోజెన్ సింథటేజ్ను సక్రియం చేస్తుంది, గ్లైకోజనిసిస్ ప్రతిచర్యలలో గ్లూకోజ్ నుండి గ్లైకోజెన్ సంశ్లేషణను ప్రేరేపిస్తుంది.
ఇది ఫాస్ఫోఎనోల్పైరువేట్ కార్బాక్సికినేస్ యొక్క కార్యాచరణను నిరోధిస్తుంది, కీ గ్లూకోనోజెనిసిస్ ప్రతిచర్యను నిరోధిస్తుంది, అనగా. పైరువాట్ ను ఫాస్ఫోఎనోల్పైరువాట్ గా మార్చడం.
క్రెబ్స్ చక్రంలో సిట్రిక్ నుండి ఎసిటిక్ ఆమ్లం యొక్క సంశ్లేషణను సక్రియం చేస్తుంది.
సైటోప్లాస్మిక్ పొరల ద్వారా గ్లూకోజ్ (మరియు ఇతర పదార్ధాల) రవాణాను సులభతరం చేస్తుంది, ముఖ్యంగా ఇన్సులిన్-ఆధారిత కణజాలాలలో - కొవ్వు, కండరాలు మరియు కాలేయం.
II. కొవ్వు జీవక్రియ నియంత్రణలో ఇన్సులిన్ పాత్ర.
ఇది ఫాస్ఫోడిస్టేరేస్ను సక్రియం చేస్తుంది, CAMP యొక్క విచ్ఛిన్నతను పెంచుతుంది, ఇది కొవ్వు కణజాలంలో లిపోలిసిస్ యొక్క నిరోధానికి కారణమవుతుంది.
కొవ్వు ఆమ్లాల నుండి ఎసిల్-కోఎంజైమ్-ఎ యొక్క సంశ్లేషణను ప్రేరేపిస్తుంది, కణాల ద్వారా కీటోన్ శరీరాల వినియోగాన్ని వేగవంతం చేస్తుంది.
III. ప్రోటీన్ జీవక్రియ నియంత్రణలో ఇన్సులిన్ పాత్ర:
అమైనో ఆమ్లాల శోషణను పెంచుతుంది.
కణాల ద్వారా ప్రోటీన్ సంశ్లేషణను ప్రేరేపిస్తుంది.
ఇది ప్రోటీన్ యొక్క విచ్ఛిన్నతను నిరోధిస్తుంది.
అమైనో ఆమ్లాల ఆక్సీకరణను అణిచివేస్తుంది.
IV. నీరు-ఎలక్ట్రోలైట్ జీవక్రియ నియంత్రణలో ఇన్సులిన్ పాత్ర:
పొటాషియం యొక్క కండరాల మరియు కాలేయ శోషణను పెంచుతుంది.
యూరినరీ సోడియం విసర్జనను తగ్గిస్తుంది.
శరీరంలో నీటి నిలుపుదలని ప్రోత్సహిస్తుంది.
ఇన్సులిన్-ఆధారిత కణజాలాల లక్ష్య కణాలపై ఇన్సులిన్ చర్య ఒక నిర్దిష్ట గ్లైకోప్రొటీన్ గ్రాహకంతో దాని కనెక్షన్తో ప్రారంభమవుతుంది. ఈ కణజాలాల కణాల సైటోప్లాస్మిక్ పొరలపై, 50000-250000 గ్రాహకాలు ఉన్నాయి, అయినప్పటికీ వాస్తవానికి 10% మాత్రమే పనిచేస్తాయి. ఇన్సులిన్ మరియు గ్రాహక పరస్పర చర్య ఫలితంగా ఈ క్రింది సంఘటనలు అభివృద్ధి చెందుతాయి:
గ్రాహకంలో రూపాంతర మార్పులు సంభవిస్తాయి
అనేక గ్రాహకాలు ఒకదానితో ఒకటి బంధించి మైక్రోఅగ్రిగేట్ను ఏర్పరుస్తాయి,
మైక్రోఅగ్రిగేట్ సెల్ (గ్రాహక అంతర్గతీకరణ) ద్వారా గ్రహించబడుతుంది,
ఒకటి లేదా అంతకంటే ఎక్కువ కణాంతర సంకేతాలు ఏర్పడతాయి.
కొన్ని పరిస్థితులలో, ఉదాహరణకు, రక్తంలో ఇన్సులిన్ పెరుగుదల ద్వారా, ఇన్సులిన్ కోసం లక్ష్య కణాల ఉపరితల గ్రాహకాల సంఖ్య తగ్గుతుంది మరియు కణాలు ఇన్సులిన్కు తక్కువ సున్నితంగా మారుతాయి. గ్రాహకాల సంఖ్యలో ఇటువంటి తగ్గుదల మరియు ఇన్సులిన్కు వాటి సున్నితత్వం తగ్గడం ఈ దృగ్విషయాన్ని వివరిస్తుంది ఇన్సులిన్ నిరోధకత (ఉదా. Ob బకాయం మరియు NIDDM కోసం, క్రింద చూడండి).
గ్లూకోజ్, మన్నోసాయ్, అమైనో ఆమ్లాలు, ముఖ్యంగా లూసిన్ మరియు అర్జినిన్, బొంబెసిన్, గ్యాస్ట్రిన్, ప్యాంక్రియాసిమైన్, సెక్రెటిన్, గ్లూకోకార్టికాయిడ్లు, గ్లూకాగాన్, ఎస్టీహెచ్, β- అడ్రినోస్టిమ్యులెంట్స్: ఇన్సులిన్ స్రావం అనేక జీవక్రియలు మరియు జీవసంబంధ క్రియాశీల పదార్ధాల ద్వారా ప్రేరేపించబడుతుంది. హైపోగ్లైసీమియా, సోమాటోస్టాటిన్, నికోటినిక్ ఆమ్లం, α- అడ్రినోస్టిమ్యులెంట్లు ఇన్సులిన్ ఉత్పత్తిని నిరోధిస్తాయి. అల్బుమిన్ (సినల్బుమిన్), β- లిపోప్రొటీన్లు మరియు గ్లోబులిన్స్ (γ- గ్లోబులిన్) తో సంబంధం ఉన్న రక్త ప్లాస్మాలో ఇన్సులిన్ విరోధుల ప్రభావంతో ఇన్సులిన్ చర్య మారుతుందని ఇక్కడ మేము గమనించాము.
రెండవ ప్యాంక్రియాటిక్ హార్మోన్, గ్లూకాగాన్, 29 అమైనో ఆమ్ల అవశేషాలను కలిగి ఉన్న సింగిల్-స్ట్రాండ్ పాలీపెప్టైడ్, ఇది పరమాణు బరువు 3,500 డి. దాని స్వచ్ఛమైన రూపంలో, గ్లూకాగాన్ 1951 లో గేడే చేత వేరుచేయబడింది. ఆరోగ్యకరమైన వ్యక్తుల ఉపవాసం రక్త స్థాయిలు 75-150 ng / l కి దగ్గరగా ఉంటాయి (హార్మోన్లో 40% మాత్రమే చురుకుగా ఉంటుంది). రోజంతా, లాంగర్హాన్స్ ద్వీపాల α- కణాల ద్వారా ఇది నిరంతరం సంశ్లేషణ చెందుతుంది. గ్లూకోగాన్ స్రావం గ్లూకోజ్ మరియు సోమాటోస్టాటిన్ చేత నిరోధించబడుతుంది. సూచించినట్లుగా, గ్లూకాగాన్ లిపోలిసిస్, కెటోజెనిసిస్, గ్లైకోజెనోలిసిస్, గ్లూకోనోజెనిసిస్ను ప్రేరేపిస్తుంది, ఇది రక్తంలో గ్లూకోజ్ పెరుగుదలకు దారితీస్తుంది. గ్లైసెమియా నియంత్రణలో ముఖ్యమైన ప్రాముఖ్యత ఇన్సులిన్ స్రావం మీద దాని ఉత్తేజపరిచే ప్రభావం - హైపర్గ్లైసీమియా ద్వారా పరోక్ష ఉద్దీపన మరియు ద్వీపంలో వేగంగా ప్రత్యక్ష హెటెరోసెల్యులర్ స్టిమ్యులేషన్. మూత్రపిండాలలో హార్మోన్ విచ్ఛిన్నమవుతుంది.
గ్లూకాగాన్ యొక్క చర్య యొక్క విధానం క్రియాశీలతకు తగ్గించబడుతుంది, అడెనిలేట్ సైక్లేస్ యొక్క సైటోప్లాస్మిక్ పొరల యొక్క నిర్దిష్ట గ్రాహకాల ద్వారా, ప్రధానంగా కాలేయం మరియు కణాలలో CAMP యొక్క కంటెంట్ పెరుగుదల. ఇది గ్లైకోజెనోలిసిస్, గ్లూకోనోజెనిసిస్ మరియు తదనుగుణంగా, హైపర్గ్లైసీమియా, లిపోలిసిస్, కెటోజెనిసిస్ మరియు కొన్ని ఇతర ప్రభావాలకు దారితీస్తుంది.
డయాబెటిస్ యొక్క ప్రధాన వ్యక్తీకరణలు ఈ క్రిందివి:
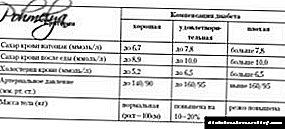
హైపర్గ్లైసీమియా (రక్తంలో గ్లూకోజ్ స్థాయి 6.66 mmol / l పైన),
గ్లూకోసూరియా (మూత్రంలో గ్లూకోజ్ 555-666 mmol / l కు చేరుకుంటుంది, రోజుకు 150 గ్రాముల వరకు గ్లూకోజ్ ఆరోగ్యకరమైన వ్యక్తుల ప్రాధమిక మూత్రంలో ఫిల్టర్ చేయబడుతుంది, సుమారు 300-600 గ్రా మధుమేహ రోగులు, మరియు మూత్రంలో గ్లూకోజ్ కోల్పోవడం 300 గ్రా / రోజుకు చేరుకుంటుంది),
పాలియురియా (రోజువారీ మూత్రవిసర్జన 2 ఎల్ పైన ఉంటుంది, కానీ 12 ఎల్కు చేరుకుంటుంది),
పాలిడిప్సియా - (రోజుకు 2 లీటర్ల కంటే ఎక్కువ ద్రవం తీసుకోవడం), దాహం,
హైపర్లాక్టాసిడెమియా (0.8 mmol / l కంటే ఎక్కువ రక్త లాక్టేట్ కంటెంట్, తరచుగా 1.1-1.4 mmol / l),
హైపర్కెటోనెమియా - రక్తంలో కీటోన్ శరీరాల యొక్క పెరిగిన కంటెంట్ (సాధారణంగా 520 μmol / l పైన), కెటోనురియా,
లిపెమియా (అధిక రక్త లిపిడ్లు, తరచుగా 8 గ్రా / ఎల్ పైన),
IDDM ఉన్న రోగుల యొక్క వేగంగా బరువు తగ్గించే లక్షణం.
శరీరం యొక్క గ్లూకోస్ టాలరెన్స్ తగ్గుదల, 75 గ్రాముల గ్లూకోజ్ మరియు ఒక గ్లాసు నీటితో గ్లూకోజ్ లోడింగ్ పరీక్ష ద్వారా నిర్ణయించబడుతుంది, అప్పుడు 60, 90 మరియు 120 వ నిమిషాల నిర్ణయంలో గ్లూకోజ్ (11.1 mmol / l వరకు) రెట్టింపు ఉంటుంది.
బలహీనమైన కొవ్వు జీవక్రియ యొక్క వ్యక్తీకరణలు:
హైపర్లిపెమియా (8 గ్రా / ఎల్ పైన ప్లాస్మా లిపిడ్లు, సాధారణ 4-8),
హైపర్కెటోనెమియా (ప్లాస్మాలోని కీటోన్ శరీరాల కంటెంట్ 30 mg / l లేదా 520 μmol / l కంటే ఎక్కువగా ఉంటుంది),
హైపర్ కొలెస్టెరోలేమియా (6 mmol / l కన్నా ఎక్కువ, కట్టుబాటు 4.2-5.2),
హైపర్ఫాస్ఫోలిపిడెమియా (3.5 mmol / l కన్నా ఎక్కువ, కట్టుబాటు 2.0-3.5),
NEFA యొక్క కంటెంట్ పెరుగుదల (0.8 mmol / l కంటే ఎక్కువ),
ట్రైగ్లిజరైడ్స్ పెరుగుదల - ట్రైగ్లిజరిడెమియా (1.6 mmol / l కన్నా ఎక్కువ, కట్టుబాటు 0.1-1.6),
లిపోప్రొటీన్ల కంటెంట్ పెరుగుదల (8.6 గ్రా / ఎల్ కంటే ఎక్కువ, కట్టుబాటు 1.3-4.3).
మార్చబడిన కొవ్వు జీవక్రియ యొక్క జాబితా చేయబడిన సూచికలు ఇన్సులిన్ లోపం వల్ల మాత్రమే కాకుండా, కాంట్రా-హార్మోన్ల హార్మోన్ల అధికం, అలాగే లిపోకైన్ లేకపోవడం వల్ల కూడా సంభవిస్తాయి. లిపోకాయిన్ లేనప్పుడు హైపర్లిపెమియా కొవ్వు కాలేయానికి దారితీస్తుంది, వీటిని సులభతరం చేస్తుంది:
కాలేయం యొక్క గ్లైకోజెన్ క్షీణత,
లిపోకాయిన్తో సహా లిపోట్రోపిక్ కారకాల లోపం,
అంటువ్యాధులు మరియు మత్తు.
అదే కారకాలు కీటోసిస్కు దారితీస్తాయి, అయినప్పటికీ, కీటోసిస్ యొక్క తక్షణ కారణాలు క్రింది విధంగా ఉన్నాయి:
కాలేయంలో పరీక్షించని కొవ్వు ఆమ్లాల విచ్ఛిన్నం,
అధిక కొవ్వు ఆమ్లాలలో ఎసిటోఅసెటిక్ ఆమ్లం యొక్క పున y సంశ్లేషణ ఉల్లంఘన,
క్రెబ్స్ చక్రంలో ఎసిటోఅసెటిక్ ఆమ్లం యొక్క తగినంత ఆక్సీకరణ,
కాలేయంలో ఎసిటోఅసెటిక్ ఆమ్లం పెరగడం.
కొవ్వు జీవక్రియలో పై మార్పులు అథెరోస్క్లెరోసిస్ యొక్క వేగవంతమైన అభివృద్ధికి దారితీస్తాయి.
ప్రోటీన్ జీవక్రియ యొక్క ఉల్లంఘన. ఈ రుగ్మతలు పెరిగిన ప్రోటీన్ విచ్ఛిన్నం మరియు బలహీనమైన ప్రోటీన్ సంశ్లేషణకు సంబంధించినవి. ప్రోటీన్ సంశ్లేషణ యొక్క నిరోధం వాటి భాగాల నుండి కార్బోహైడ్రేట్ల ఏర్పడటానికి ఒక అవసరం - గ్లూకోనొజెనెసిస్, ఇది గ్లూకోకార్టికాయిడ్లు మరియు గ్లూకాగాన్ ద్వారా ప్రేరేపించబడుతుంది. ప్లాస్మా యొక్క ప్రోటీన్ కూర్పు దెబ్బతింది:
తగ్గిన అల్బుమిన్,
గ్లోబులిన్ల సాంద్రత పెరుగుతోంది,
ఆల్ఫా -2 గ్లైకోప్రొటీన్ల స్థాయిని పెంచుతుంది.
కారణంపై. IDDM ను మల్టిఫ్యాక్టోరియల్ వారసత్వంగా పరిగణిస్తారు. IDDM కి కారణమయ్యే ఎక్సోజనస్ మరియు ఎండోజెనస్ కారకాలు ఇప్పుడు పిలువబడతాయి diabetogenic. డయాబెటోజెనిక్ కారకాలు సంఘటనలు, వీటిలో ఏవైనా, కొంతవరకు సంభావ్యతతో, జన్యు లక్షణాల క్యారియర్లలో IDDM అభివృద్ధిని ప్రేరేపిస్తాయి. వైరల్ మరియు కెమికల్ డయాబెటోజెన్లు రోగనిరోధక ప్రతిస్పందన యొక్క నియంత్రణ యొక్క వంశపారంపర్య లక్షణాలతో జన్యుపరంగా ముందస్తు వ్యక్తుల శరీరంలో клеток కణాల యొక్క స్వయం ప్రతిరక్షక సైటోలిసిస్ను రేకెత్తించగలవు. ఒంటోజెనిసిస్ యొక్క ప్రారంభ మరియు సాపేక్షంగా పరిమిత కాలంలో రెచ్చగొట్టే ప్రభావం చాలా ముఖ్యమైనది. అందుకే ఐడిడిఎం ఉన్న రోగులు చిన్న వయసులోనే అనారోగ్యానికి గురవుతారు.
జన్యుశాస్త్రంIDDM. ప్రస్తుతం, 2, 6, 10, 11, 14, 16 మరియు 18 క్రోమోజోమ్లలో 20 వరకు వివిధ సైట్లు ఉన్నాయి, ఇవి వ్యాధికి అనుకూలంగా ఉన్నాయి. మోనోజైగోటిక్ కవలల సమన్వయం 30-54% మించదు. IDDM తో తక్షణ బంధువుల పిల్లలలో, వ్యాధి పౌన frequency పున్యం 6% కి దగ్గరగా ఉంటుంది. DR లోకి మధ్య క్రోమోజోమ్ 6 యొక్క చిన్న చేతిలో HCH జన్యువుల ప్రాంతం పూర్వస్థితికి అసాధారణమైన సహకారం అందిస్తుంది3, డి.ఆర్4, డిక్యూ3,2. రెండవ తరగతి HCGS ప్రోటీన్ లోకి మరియు IDDM యొక్క అనుసంధానం HCGS ప్రోటీన్ల యొక్క రోగనిరోధక చర్యల ద్వారా వివరించబడిందని నమ్ముతారు. కాకాసియన్లలో, IDDM ఉన్న రోగులలో దాదాపు 95% MHC DR యాంటిజెన్ల వాహకాలు3, డి.ఆర్4 మరియు / లేదా వాటి కలయికలు. ఈ హాప్లోటైప్ యొక్క ప్రపంచ సగటు జనాభా శాతం 4% కంటే ఎక్కువ కాదు.
జన్యు గుర్తులను మరియు వ్యాధి చిత్రం యొక్క లక్షణాల ప్రకారం, IDDM ను 1a మరియు 1b ఉపరకాలుగా విభజించవచ్చు. సబ్టైప్ 1 బి హెచ్సిసిహెచ్లో డిఆర్ యాంటిజెన్ల సమితి తరచుగా ఉండటం ద్వారా వర్గీకరించబడుతుంది3 (D3) -బి8-A, సబ్టైప్ 1 ఎ - DR కలయిక ఉనికి ద్వారా4 (D4 ) -బి15-A2-SW3. ఎండోక్రైన్ గ్రంథుల యొక్క దైహిక స్వయం ప్రతిరక్షక అవయవ-నిర్దిష్ట ఆప్యాయత యొక్క IDDM యొక్క నేపథ్యానికి వ్యతిరేకంగా కాంబినేషన్ 1 బి ఉంటుంది, దీనిలో నిర్దిష్ట అంటు రెచ్చగొట్టడం అవసరం లేదు. IDDM కేసులలో 15% వరకు ఈ ఉప రకానికి చెందినవి. కణాలకు వ్యతిరేకంగా స్వయం ప్రతిరక్షక వ్యక్తీకరణలు నిరంతరంగా ఉంటాయి, అదే సమయంలో, ఇన్సులిన్కు రోగనిరోధక ప్రతిస్పందన ఉచ్ఛరిస్తుంది. ఆటో ఇమ్యూన్ పాలిఎండోక్రినోపతి లక్షణ సంక్లిష్టత 1a యొక్క లక్షణం కాదు, మరియు వ్యాధికారకంలో సంక్రమణ పాత్రను గుర్తించవచ్చు. Клеток కణాలకు వ్యతిరేకంగా స్వయం ప్రతిరక్షక శక్తి అస్థిరమైనది, మరియు ఇన్సులిన్కు స్వయం ప్రతిరక్షక ప్రతిస్పందన ఎల్లప్పుడూ బలంగా వ్యక్తీకరించబడుతుంది.
సూచించినట్లుగా, ప్రస్తుతం అంటు మరియు అంటువ్యాధులు లేని డయాబెటోజెన్ల గురించి మాట్లాడుతున్నారు. మొదటి వాటిలో అనేక రకాల వైరస్లు ఉన్నాయి: రుబెల్లా, గవదబిళ్ళ వ్యాక్సినియా, ఎప్స్టీన్-బార్, ఎంటర్వైరస్ కాక్స్సాకీ బి4 మరియు కాక్స్సాకీ, రివైరస్, సైటోమెగలోవైరస్లు కాదు, ఇవి క్లినికల్ మెటీరియల్ మరియు ప్రయోగాత్మక నమూనాలపై ప్యాంక్రియాటిక్ ద్వీపాల కణాలకు నష్టం కలిగించే సామర్థ్యాన్ని కలిగి ఉంటాయి. ఉదాహరణకు, మూడవ త్రైమాసికంలో రుబెల్లా కలిగి ఉన్న తల్లులకు జన్మించిన శిశువులలో 40% వరకు వారి ప్రినేటల్ జీవితంలో మొదటి సంవత్సరాల్లో IDDM తో అనారోగ్యానికి గురవుతారు.
చాలా డయాబెటోజెనిక్ వైరస్లు ఐలెట్ కణాల యొక్క ఆటో ఇమ్యూన్ సైటోలిసిస్కు కారణమవుతాయి. ఆటోఆంటిబాడీస్ యొక్క చర్య B కణాల సైటోప్లాస్మిక్ మరియు న్యూక్లియర్ యాంటిజెన్లకు వ్యతిరేకంగా ఉంటుంది. ఈ ఆటోఆంటిబాడీస్ ప్యాంక్రియాటోట్రోపిక్ వైరస్ల వలె అదే కణ నిర్మాణాలను బంధించగలవు. లింఫోట్రోపిక్ వైరస్లు ఆటో ఇమ్యూన్ మెకానిజమ్స్ (ఎప్స్టీన్-బార్ మరియు మీజిల్స్ వైరస్లు) యొక్క పాలిక్లోనల్ ఇనిషియేటర్లుగా లేదా టి-సప్రెజర్స్ (రెట్రోవైరస్) యొక్క క్రియాశీలక లేదా టి-ఎఫెక్టర్ల యొక్క ఉత్తేజకాలుగా పనిచేస్తాయి. ఈ సందర్భంలో, ఆటోఆలెర్జిక్ ప్రక్రియ వైరస్-ప్రేరిత అణచివేత లోపం మరియు / లేదా అధిక ప్రభావాల ఫలితంగా ఉండవచ్చు. అదే సమయంలో, ఇమ్యునోలాజికల్ సైటోలిసిస్ వంశపారంపర్యంగా ముందస్తు విషయాలలో అంటువ్యాధుల సమయంలో అంతర్లీనంగా ఉంటుంది.
ఆటోఇమ్యూన్ సైటోలిసిస్ యొక్క పుట్టుకలో వైరస్ల యొక్క రెచ్చగొట్టే పాత్ర ప్యాంక్రియాస్కు వైరల్ దెబ్బతిన్న సందర్భంలో ఇంటర్లుకిన్స్ మరియు ఇంటర్ఫెరాన్స్, ముఖ్యంగా - ఇంటర్ఫెరాన్ ద్వారా. ఈ సైటోకిన్లు клет కణాలపై MHC యాంటిజెన్ల యొక్క వ్యక్తీకరణను మరియు తరువాతి ఆటో ఇమ్యూన్ సైటోలిసిస్ కోసం ఉపరితల генов సెల్ యాంటిజెన్ల యొక్క స్వీయ-ప్రదర్శనను, అలాగే నిరంతర వైరల్ గాయాలలో నియోఆంటిజెన్ల రూపాన్ని ప్రేరేపిస్తాయి.
రసాయన డయాబెటోజెన్లలో అలోక్సాన్, యూరిక్ యాసిడ్, స్ట్రెప్టోజోసిన్, డితిజోన్, వ్యాక్సర్ (ఎలుకల నియంత్రణ ఏజెంట్లు), బోవిన్ సీరం అల్బుమిన్ (ఆవు పాలలో భాగం), నైట్రోసమైన్లు మరియు నైట్రోసౌరియా (పొగబెట్టిన ఉత్పత్తులలో లభిస్తుంది), పెంటామిడిన్ (న్యుమోసిస్టోసిస్ చికిత్స) , ఆహార సైనైడ్లు కలిగిన ఉత్పత్తులు (నేరేడు పండు కెర్నలు, బాదం, ఆఫ్రికన్ మూల పంటలు కస్సావా, ఇది సుమారు 400 మిలియన్ల ఆదిమవాసులకు ఆహారం ఇస్తుంది). ధూమపానం మరియు ఆల్కహాల్ రక్త సైనైడ్ స్థాయిలను పెంచుతాయి, స్వయం ప్రతిరక్షక శక్తిని పెంచుతాయి మరియు హిమోక్రోమాటోసిస్ మరియు ప్యాంక్రియాటైటిస్ అభివృద్ధికి దోహదం చేస్తాయి.
డయాబెటోజెన్లకు విరుద్ధంగా, యాంటిడియాబెటోజెన్స్ అని పిలవబడే రక్షిత ప్రభావంతో ఉన్న పదార్థాలు వివరించబడ్డాయి.వాటిలో సల్ఫర్ కలిగిన అమైనో ఆమ్లాలు అంటారు, వీటిలో లోపం ఆహార సైనైడ్లు, యాంటీఆక్సిడెంట్లు, జింక్ (ఇన్సులిన్ నిక్షేపణలో పాల్గొంటుంది), విటమిన్ యొక్క విషాన్ని పెంచుతుంది. PP (అపోప్టోసిస్ మరియు నెక్రోసిస్ నిరోధిస్తుంది, IDDM చికిత్సకు ఉపయోగిస్తారు), సీఫుడ్ నుండి పాలీఅన్శాచురేటెడ్ కొవ్వు ఆమ్లాలు (ప్రసిద్ధ IL-1 మరియు TNF-of యొక్క సంశ్లేషణను నిరోధిస్తాయి).
ప్యాంక్రియాటిక్ ద్వీపాలకు రసాయన నష్టం యొక్క ప్రధాన విధానాలు ఇంటర్లూకిన్-ఆధారిత వ్యక్తీకరణ DR ప్రోటీన్ల в కణాల పొరపై సాధారణం లేదు, స్వయం ప్రతిరక్షక మార్పు మరియు autoallergyక్రాస్ లేదా కామన్ యాంటిజెనిక్ డిటర్మెంట్లు, మరియు నియోఆంటిజెన్ వ్యక్తీకరణకు రోగనిరోధక ప్రతిస్పందనకణాల నాశనం కారణంగా. అదే సమయంలో, యాంటిసెల్యులర్ యాంటీబాడీస్ మరియు ఆటో ఇమ్యూన్ ఇన్ఫ్లమేషన్ మధ్యవర్తుల ద్వారా клеток కణాల విస్తరణను అణచివేయడం సాధ్యపడుతుంది.
IDDM యొక్క రోగనిరోధక ప్రక్రియలకు సంబంధించి పైన పేర్కొన్న వాటిని సంగ్రహించి, మేము ప్రధానమైన వాటిని హైలైట్ చేస్తాము. ఇది మొదట, సాధారణ DR- ప్రోటీన్లలో లేని клеток కణాల పొరపై клеток- కణాల వ్యక్తీకరణ కారణంగా సైటోటాక్సిక్ టి-లింఫోసైట్లు (సెల్-మెడియేటెడ్ రకం అలెర్జీ) వల్ల కలిగే అలెర్జీ ఇన్సులైటిస్. నియోఆంటిజెన్ల యొక్క వ్యక్తీకరణ, గుప్త వైరల్ జన్యువు యొక్క ఉత్పత్తులు, అలాగే కణాలపై రెండవ తరగతి HCH జన్యువుల అసాధారణ వ్యక్తీకరణ మినహాయించబడవు. రెండవది, д కణాల యొక్క హ్యూమరల్-మెడియేటెడ్ రకం విధ్వంసం, ఇది పూరక-ఆధారిత మరియు యాంటీబాడీ-మధ్యవర్తిత్వ కణాల సైటోటాక్సిసిటీ (సైటోటాక్సిక్, లేదా సైటోలైటిక్, అలెర్జీ ప్రతిచర్య రకం) ద్వారా ప్రాతినిధ్యం వహిస్తుంది. స్రవింపబడిన సైటోకిన్లు (IL-1, TNF-, లింఫోటాక్సిన్, - ఇంటర్ఫెరాన్, ప్లేట్లెట్ యాక్టివేటింగ్ ఫ్యాక్టర్, ప్రోస్టాగ్లాండిన్స్) клеток కణాల స్వయం ప్రతిరక్షక నాశనాన్ని ఉచ్ఛరించడానికి ముందే ఇన్సులిన్ స్రావం నిరోధానికి దారితీస్తుంది. IL-1 కోసం ఇది ప్రత్యేకంగా వర్తిస్తుంది, ఇది గ్లూకోజ్కు కణాల సున్నితత్వాన్ని తగ్గిస్తుంది. లింఫోసైట్లు మరియు మాక్రోఫేజ్ల ద్వారా స్రవించే ఈ సైటోకిన్లు సైటోటాక్సిక్, యాంటీప్రొలిఫెరేటివ్ మరియు యాంటిసెక్రెటరీ ప్రభావాలను కలిగి ఉంటాయి. ఆటోఅలెర్జిక్ సైటోలిసిస్తో పాటు, IDDM కణాల యొక్క మైటోటిక్ చర్యను మూసివేయడం ద్వారా వర్గీకరించబడుతుంది.
IDDM యొక్క పాథోజెనిసిస్.ప్యాంక్రియాటిక్ ద్వీపాల - కణాల ప్రగతిశీల మరణం IDDM యొక్క వ్యాధికారకంలో ఒక ముఖ్యమైన లింక్. ఇది ద్వీపాలలో హెటెరోసెల్యులర్ సంబంధాలలో మార్పుకు దారితీస్తుంది, ఇన్సులినోపెనియా, అదనపు ఐలెట్ మరియు అదనపు ద్వీపం కౌంటర్ఇన్సులర్ హార్మోన్లు. ఫలితంగా, గ్లూకోజ్ వినియోగం మరియు అన్ని రకాల జీవక్రియ దెబ్బతింటుంది. దీర్ఘకాలిక జీవక్రియ రుగ్మతలు IDDM యొక్క సమస్యలకు దారితీస్తాయి, వీటిలో ప్రధానమైనవి యాంజియోపతితో సంబంధం కలిగి ఉంటాయి.
రెచ్చగొట్టే వైరల్ మరియు / లేదా రసాయన డయాబెటోజెన్ యొక్క పాత్ర ఆటో ఇమ్యూన్ మార్పును ప్రేరేపించడం. IDDM 1b యొక్క ఉపరూపం ఉన్న 10% మంది రోగులలో (దైహిక ఆటో ఇమ్యూన్ పాలిఎండోక్రినోపతితో కలిపి), రెచ్చగొట్టడం అవసరం లేదు. IDDM 1a యొక్క ఉపరూపం ఉన్న రోగులలో, ప్రారంభ ఒంటొజెనిసిస్లో లేదా పుట్టుకకు ముందే ఒక రెచ్చగొట్టే సంఘటన జరగాలి, ఎందుకంటే IDDM అనేది దీర్ఘకాలిక రోగనిరోధక ప్రోడ్రోమ్ మరియు జీవక్రియ పరిహారం కలిగిన వ్యాధి. స్వయం ప్రతిరక్షక ప్రక్రియ ప్రారంభమైనప్పటి నుండి గ్లూకోజ్ అసహనం ప్రారంభమయ్యే విరామం 3-4 సంవత్సరాలు, మరియు ఇన్సులిన్ మరియు స్పష్టమైన జీవక్రియ క్షీణత ఉత్పత్తి సామర్థ్యం తగ్గడం యొక్క మొదటి వ్యక్తీకరణల మధ్య సుదీర్ఘ కాలం 1-12 సంవత్సరాలు. IDDM యొక్క గరిష్ట సంభవం పుట్టిన నుండి 3 వరకు మరియు 9 నుండి 13 సంవత్సరాల వయస్సులో జరుగుతుంది. 14 సంవత్సరాల తరువాత, клеток కణాల నాశనాన్ని రేకెత్తించే ఎండోజెనస్ డయాబెటోజెన్ల సామర్థ్యం తగ్గుతుంది.
ISDM యొక్క మోర్ఫోఫంక్షనల్ ఆధారం. రోగనిరోధక మార్పులకు ప్రతిస్పందనగా, ప్యాంక్రియాటిక్ ద్వీపాలు ఇన్సులిన్ను అభివృద్ధి చేస్తాయి, ఇది клеток కణాల మరణం, ఉద్వేగభరితమైన మార్పులు, లింఫోసైట్లు, మాక్రోఫేజెస్, ఇసినోఫిల్స్, న్యూరోవాస్కులర్ సంబంధాల వక్రీకరణ మరియు కణ స్థలాకృతి మరియు ఇంటర్ సెల్యులార్ పరిచయాల ద్వారా ఐలెట్ చొరబాటు ద్వారా వ్యక్తమవుతుంది. వైద్యపరంగా స్పష్టమైన మధుమేహం ఏర్పడే సమయానికి, క్లోమం యొక్క బరువు రెండు, ద్వీపాల ద్రవ్యరాశి - మూడు రెట్లు, మరియు బి కణాలు - 850 రెట్లు ఎక్కువ తగ్గుతాయి. అదే సమయంలో, అస్తవ్యస్తమైన ద్వీపాలలో A- కణాలు (75% వరకు) మరియు δ- కణాలు (25% వరకు) నిష్పత్తి పెరుగుతోంది. తత్ఫలితంగా, వ్యాధి అభివృద్ధి చెందుతున్నప్పుడు IDDM ఉన్న రోగుల రక్తంలో గ్లూకాగాన్ / ఇన్సులిన్ నిష్పత్తి అనంతం వరకు ఉంటుంది.
మధుమేహం యొక్క వర్గీకరణ.ప్రాధమిక డయాబెటిస్ మెల్లిటస్ టైప్ I పర్యాయపదాలు: ఇన్సులిన్-డిపెండెంట్, హైపోఇన్సులినిమిక్, యూత్ఫుల్ (జువెనైల్) ఐడిడిఎమ్) ప్రాధమిక డయాబెటిస్ మెల్లిటస్ కేసులలో మొత్తం 20%. ఉప రకాలు: Ia - జన్యు మరియు పర్యావరణ ప్రభావాల కలయిక కారణంగా, Ib - ప్రాధమిక, బాహ్యంగా రెచ్చగొట్టకుండా జన్యుపరంగా నిర్ణయించబడుతుంది, Ic - ఎక్సోజనస్ రసాయన మరియు వైరల్ డయాబెటోజెన్ల ద్వారా клеток కణాలకు ప్రాధమిక నష్టంతో.
ప్రాధమిక రకం II డయాబెటిస్ (ఇన్సులిన్-ఆధారిత, హైపర్ఇన్సులినిమిక్, పెద్దలు, వృద్ధులు, ese బకాయం, ఎన్ఐడిడిఎమ్) డయాబెటిస్ కేసులలో 80% కింది ఉపరకాలతో ఉన్నాయి:
IIa - ese బకాయం లేని రోగులలో NIDDM,
IIb - ese బకాయం ఉన్న రోగులలో NIDDM,
IIс - యవ్వన వయస్సు యొక్క NIDDM.
"IDDM", "NIDDM" అనే పదాలు క్లినికల్ కోర్సును వివరిస్తాయి (కీటోయాసిడోసిస్కు గురయ్యేవి మరియు కీటోయాసిడోసిస్కు నిరోధకత, టేబుల్ 3.1), మరియు "I మరియు II రకాలు" అనే పదాలు వ్యాధి యొక్క వ్యాధికారక విధానాలను సూచిస్తాయి (ఆటో ఇమ్యూన్ లేదా ఇతర యంత్రాంగాల ఆధిపత్యం యొక్క ఫలితం).
సెకండరీ డయాబెటిస్ (ఇవి హైపర్గ్లైసీమిక్, లేదా డయాబెటిక్ సిండ్రోమ్స్, ఇవి క్లోమాలను ప్రభావితం చేసే వ్యాధుల ఫలితంగా లేదా కార్బోహైడ్రేట్ జీవక్రియను నియంత్రించే వ్యవస్థ).
Клеток కణాల స్వయం ప్రతిరక్షక నాశనం వల్ల కలిగే ద్వితీయ మధుమేహం (దీర్ఘకాలిక ప్యాంక్రియాటైటిస్, క్యాన్సర్, హిమోక్రోమాటోసిస్, సిస్టోసిస్, గాయం),
కాంట్రాన్సులర్ హార్మోన్ల హైపర్ప్రొడక్షన్తో ఎండోక్రైన్ డిజార్డర్స్ వల్ల కలిగే ద్వితీయ మధుమేహం (కుషింగ్స్ సిండ్రోమ్, అక్రోమెగలీ, ఫియోక్రోమోసైటోమా, గ్లూకాగాన్, హైపర్ థైరాయిడిజం, పీనియల్ గ్రంథి హైపర్ప్లాసియా),
మందుల వాడకం ఫలితంగా ద్వితీయ ఐట్రోజనిక్ డయాబెటిస్ (కార్టికోస్టెరాయిడ్స్, ఎసిటిహెచ్, నోటి గర్భనిరోధకాలు, ప్రొప్రానోలోల్, యాంటిడిప్రెసెంట్స్, కొన్ని మూత్రవిసర్జన),
జన్యుపరంగా నిర్ణయించిన సిండ్రోమ్లలో ద్వితీయ మధుమేహం (లిపోడిస్ట్రోఫీ, ద్వితీయ es బకాయం యొక్క హైపోథాలమిక్ రూపాలు, టైప్ I గ్లైకోజెనోసిస్, డౌన్స్ డిసీజ్, షెరెషెవ్స్కీ, క్లైన్ఫెల్టర్.
IDDM మరియు NIDDM మధ్య తేడాలకు ప్రమాణాలు
సంపూర్ణ ఇన్సులిన్ లోపం
సాపేక్ష ఇన్సులిన్ లోపం
కణాలకు వ్యతిరేకంగా ఆటో ఇమ్యూన్ ప్రక్రియ
స్వయం ప్రతిరక్షక ప్రక్రియ లేదు
ప్రాధమిక ఇన్సులిన్ నిరోధకత లేకపోవడం
కీటోయాసిడోసిస్ ప్రమాదం
కీటోయాసిడోసిస్ తక్కువ ప్రమాదం
Es బకాయంతో సంబంధం లేదు
Ob బకాయానికి లింక్ను కనుగొనండి
ఒకేలాంటి కవలల సమన్వయం 30-50%
ఒకేలాంటి కవలల సమన్వయం 90-100%
IDDM యొక్క వ్యాధికారకంలో ముఖ్య లింక్ ఆటో ఇమ్యూన్ మార్పు వలన клеток కణాల ప్రగతిశీల మరణం అని మేము మరోసారి నొక్కిచెప్పాము. IDDM యాంటిజెనిక్ గుర్తులను గుర్తించారు - ఇవి MHC యాంటిజెన్స్ DR3, డి.ఆర్4, డిక్యూ3.2.
IDDM తో తండ్రి అనారోగ్యంతో ఉన్న కుటుంబాలలో, తల్లి అనారోగ్యంతో ఉన్న కుటుంబాల కంటే అనారోగ్యంతో ఉన్న పిల్లల సంఖ్య 4-5 రెట్లు ఎక్కువ.
AB0 మరియు Rh + వ్యవస్థలో తల్లి మరియు పిండం మధ్య రోగనిరోధక సంఘర్షణ IDDM అభివృద్ధి చెందే ప్రమాదాన్ని పెంచుతుంది.
అయినప్పటికీ, జన్యు సిద్ధత వ్యాధి యొక్క అధిక సంభావ్యతను మాత్రమే సృష్టిస్తుంది. అమలు కోసం, అంటు మరియు అంటువ్యాధులు లేని డయాబెటిక్ కారకాలు అవసరం. డయాబెటోజెన్ల చర్య యొక్క విధానం le- సెల్ ఆటోఆంటిజెన్ల యొక్క ఇంటర్లుకిన్-ఆధారిత వ్యక్తీకరణతో సంబంధం కలిగి ఉంటుంది. డయాబెటిస్ పరిణామంలో ప్రారంభ దశలో ఉన్నవారు, కాని కెటోయాసిడోసిస్ను నివారించడానికి తగినంత ఇన్సులిన్ కలిగి ఉన్నవారు ఎన్ఐడిడిఎమ్ ఉన్న రోగులలో గణనీయమైన సంఖ్యలో ఉన్నారని నమ్మడానికి కారణం ఉంది. Ob బకాయంలోని NIDDM ఒక ముఖ్యమైన వ్యాధికారక యంత్రాంగాన్ని కలిగి ఉంది - కౌంటర్-సైటోకిన్ TNF-of యొక్క అడిపోసైట్ ఉత్పత్తి. IDDM మరియు NIDDM చాలా వ్యాధికారక సంబంధాలను కలిగి ఉన్నాయి; అదే సమయంలో, మిశ్రమ మరియు పరివర్తన రూపాల ఉనికిని తిరస్కరించలేము.
"ఎబర్స్ పాపిరస్" అనే వైద్య గ్రంథంలో డయాబెటిస్ను స్వతంత్ర ఎండోక్రైన్ వ్యాధిగా వర్ణించారు. మధుమేహం యొక్క వర్గీకరణ, దాని లక్షణాలు మరియు కారణాలు. వ్యాధి నిర్ధారణ: మూత్రం యొక్క విశ్లేషణ, చక్కెర కోసం రక్తం మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్.
| శీర్షిక | వైద్యం |
| వీక్షణ | నైరూప్య |
| భాష | రష్యన్ |
| తేదీ జోడించబడింది | 23.05.2015 |
| ఫైల్ పరిమాణం | 18.0 కె |

మీ మంచి పనిని జ్ఞాన స్థావరానికి సమర్పించడం సులభం. దిగువ ఫారమ్ను ఉపయోగించండి
విద్యార్థులు, గ్రాడ్యుయేట్ విద్యార్థులు, వారి అధ్యయనాలలో మరియు పనిలో జ్ఞాన స్థావరాన్ని ఉపయోగించే యువ శాస్త్రవేత్తలు మీకు చాలా కృతజ్ఞతలు తెలుపుతారు.
పోస్ట్ చేయబడింది http://www.allbest.ru/
ఉన్నత ప్రొఫెషనల్ విద్య యొక్క స్టేట్ బడ్జెటరీ ఎడ్యుకేషన్ ఇన్స్టిట్యూషన్
"నార్త్ వెస్ట్ స్టేట్ మెడికల్ యూనివర్శిటీ
వాటిని. I.I. మెక్నికోవ్ the రష్యన్ ఫెడరేషన్ యొక్క ఆరోగ్య మంత్రిత్వ శాఖ
నైరూప్య థీమ్: "ఇన్సులిన్-ఆధారిత నిర్ధారణ యొక్క సూత్రాలు
మరియు ఇన్సులిన్-ఆధారిత మధుమేహం "
ఖేగే మెలిస్ డిమిత్రివిచ్
మన యుగానికి పదిహేను వందల సంవత్సరాల ముందు కూడా, పురాతన ఈజిప్షియన్లు తమ వైద్య గ్రంథమైన "ఎబర్స్ పాపిరస్" లో మధుమేహాన్ని స్వతంత్ర వ్యాధిగా అభివర్ణించారు. పురాతన గ్రీస్ మరియు రోమ్ యొక్క గొప్ప వైద్యులు ఈ మర్మమైన వ్యాధి గురించి అవిశ్రాంతంగా ఆలోచించారు. డాక్టర్ అరేథాస్ “డయాబెటిస్” అనే పేరుతో వచ్చారు - గ్రీకులో, “నేను ప్రవహిస్తున్నాను, గుండా వెళుతున్నాను.” మధుమేహం సంభవించడానికి అజీర్ణం కారణమని శాస్త్రవేత్త సెల్సస్ వాదించాడు మరియు రోగి యొక్క మూత్రాన్ని రుచి చూడటం ద్వారా గొప్ప హిప్పోక్రేట్స్ నిర్ధారణ. మార్గం ద్వారా, ప్రాచీన చైనీయులకు కూడా తెలుసు, మధుమేహంతో, మూత్రం తీపిగా మారుతుంది. వారు ఫ్లైస్ (మరియు కందిరీగలు) ఉపయోగించి అసలు రోగనిర్ధారణ పద్ధతిని రూపొందించారు. ఫ్లైస్ మూత్రంతో ఒక సాసర్ మీద కూర్చుంటే, అప్పుడు మూత్రం తీపిగా ఉంటుంది మరియు రోగి అనారోగ్యంతో ఉంటాడు.
డయాబెటిస్ మెల్లిటస్ అనేది ఎండోక్రైన్ వ్యాధి, ఇది ఇన్సులిన్ యొక్క సంపూర్ణ లేదా సాపేక్ష లోపం కారణంగా రక్తంలో చక్కెరలో దీర్ఘకాలిక పెరుగుదల కలిగి ఉంటుంది - ప్యాంక్రియాస్ యొక్క హార్మోన్. ఈ వ్యాధి అన్ని రకాల జీవక్రియల ఉల్లంఘనకు దారితీస్తుంది, రక్త నాళాలకు నష్టం, నాడీ వ్యవస్థ, అలాగే ఇతర అవయవాలు మరియు వ్యవస్థలు.
వేరు: డయాబెటిస్ మెల్లిటస్ ఎండోక్రైన్ హిమోగ్లోబిన్
ఇన్సులిన్-ఆధారిత డయాబెటిస్ (టైప్ 1 డయాబెటిస్) ప్రధానంగా పిల్లలు మరియు యువకులలో అభివృద్ధి చెందుతుంది,
నాన్-ఇన్సులిన్ డిపెండెంట్ డయాబెటిస్ (టైప్ 2 డయాబెటిస్ మెల్లిటస్) సాధారణంగా అధిక బరువు ఉన్న 40 ఏళ్లు పైబడిన వారిలో అభివృద్ధి చెందుతుంది. ఇది చాలా సాధారణమైన వ్యాధి (80-85% కేసులలో కనుగొనబడింది),
ద్వితీయ (లేదా రోగలక్షణ) డయాబెటిస్ మెల్లిటస్,
పోషకాహార లోపం మధుమేహం
టైప్ 1 డయాబెటిస్లో, క్లోమం యొక్క పనిచేయకపోవడం వల్ల సంపూర్ణ ఇన్సులిన్ లోపం ఉంది.
టైప్ 2 డయాబెటిస్ మెల్లిటస్లో, సాపేక్ష ఇన్సులిన్ లోపం గుర్తించబడింది. అదే సమయంలో ప్యాంక్రియాటిక్ కణాలు తగినంత ఇన్సులిన్ను ఉత్పత్తి చేస్తాయి (కొన్నిసార్లు పెరిగిన మొత్తం కూడా). అయినప్పటికీ, కణంతో దాని సంబంధాన్ని నిర్ధారించే మరియు రక్తం నుండి గ్లూకోజ్ కణంలోకి ప్రవేశించడానికి సహాయపడే నిర్మాణాల సంఖ్య కణాల ఉపరితలంపై నిరోధించబడుతుంది లేదా తగ్గించబడుతుంది. సెల్ గ్లూకోజ్ లోపం ఇంకా ఎక్కువ ఇన్సులిన్ ఉత్పత్తికి సంకేతం, కానీ ఇది ఎటువంటి ప్రభావాన్ని చూపదు మరియు కాలక్రమేణా, ఇన్సులిన్ ఉత్పత్తి గణనీయంగా తగ్గుతుంది.
టైప్ 1 డయాబెటిస్కు ప్రధాన కారణం రోగనిరోధక వ్యవస్థ యొక్క పనిచేయకపోవడం వల్ల ఏర్పడే స్వయం ప్రతిరక్షక ప్రక్రియ, దీనిలో శరీరంలో యాంటీబాడీస్ ఉత్పత్తి అయ్యే ప్యాంక్రియాటిక్ కణాలకు వ్యతిరేకంగా ఉత్పత్తి అవుతాయి. టైప్ 1 డయాబెటిస్ సంభవించే ప్రధాన కారకం ఈ వ్యాధికి జన్యు సిద్ధత నేపథ్యానికి వ్యతిరేకంగా వైరల్ ఇన్ఫెక్షన్ (రుబెల్లా, చికెన్ పాక్స్, హెపటైటిస్, గవదబిళ్ళ (గవదబిళ్లు) మొదలైనవి).
సెలీనియం కలిగిన ఆహార పదార్ధాలను క్రమం తప్పకుండా తీసుకోవడం వల్ల టైప్ 2 డయాబెటిస్ వచ్చే ప్రమాదం పెరుగుతుంది.
టైప్ 2 డయాబెటిస్ మెల్లిటస్ అభివృద్ధిని రేకెత్తించే ప్రధాన కారకాలు రెండు: es బకాయం మరియు వంశపారంపర్య ప్రవర్తన:
ఊబకాయం. Ob బకాయం సమక్షంలో నేను టేబుల్ స్పూన్. II టేబుల్ స్పూన్ తో డయాబెటిస్ వచ్చే ప్రమాదం 2 రెట్లు పెరుగుతుంది. - 5 సార్లు, కళతో. III - 10 కన్నా ఎక్కువ సార్లు. Ob బకాయం యొక్క ఉదర రూపం వ్యాధి అభివృద్ధితో ఎక్కువగా సంబంధం కలిగి ఉంటుంది - పొత్తికడుపులో కొవ్వు పంపిణీ చేయబడినప్పుడు.
వంశపారంపర్య సిద్ధత. తల్లిదండ్రులు లేదా తక్షణ కుటుంబంలో మధుమేహం సమక్షంలో, వ్యాధి వచ్చే ప్రమాదం 2-6 రెట్లు పెరుగుతుంది.
ఇన్సులిన్-ఆధారిత మధుమేహం క్రమంగా అభివృద్ధి చెందుతుంది మరియు లక్షణాల యొక్క మితమైన తీవ్రతతో ఉంటుంది.
ద్వితీయ మధుమేహం అని పిలవబడే కారణాలు:
1. ప్యాంక్రియాటిక్ వ్యాధి (ప్యాంక్రియాటైటిస్, కణితి, విచ్ఛేదనం మొదలైనవి),
2. హార్మోన్ల స్వభావం యొక్క వ్యాధులు (ఇట్సెంకో-కుషింగ్స్ సిండ్రోమ్, అక్రోమెగలీ, డిఫ్యూజ్ టాక్సిక్ గోయిటర్, ఫియోక్రోమోసైటోమా),
3. మందులు లేదా రసాయనాలకు గురికావడం,
4. ఇన్సులిన్ గ్రాహకాలలో మార్పు,
5. కొన్ని జన్యు సిండ్రోమ్స్ మొదలైనవి.
విడిగా, గర్భిణీ స్త్రీల మధుమేహం మరియు పోషకాహార లోపం వల్ల మధుమేహం వేరుచేయబడతాయి.
ఇప్పటికే ఉన్న ఫిర్యాదులను మరియు అనామ్నెస్టిక్ సమాచారాన్ని అంచనా వేయడంతో పాటు, ప్రయోగశాల విశ్లేషణ తప్పనిసరి. ఉపవాసం గ్లూకోజ్ మరియు వివిధ లోడ్లతో నిర్ణయించడం, మూత్రంలో గ్లూకోజ్ మరియు కీటోన్ శరీరాలను గుర్తించడం, ఇన్సులిన్ అధ్యయనం, రక్త సీరంలో సి-పెప్టైడ్, గ్లైకోసైలేటెడ్ బ్లడ్ ప్రోటీన్ల నిర్ధారణ మరియు ఐలెట్ ఇన్సులిన్ ఉత్పత్తి చేసే ప్యాంక్రియాటిక్ కణాల టైటర్స్ (వ్యాధి మరియు యాంటీవైరల్ యాంటీబాడీస్ విషయంలో) .
రక్తంలో చక్కెర పరీక్ష
చక్కెర కోసం రక్త పరీక్ష అనేది అత్యంత సమాచార మరియు సరసమైన పద్ధతి. ఇది ఉదయం ఖాళీ కడుపుతో ఖచ్చితంగా నిర్వహిస్తారు. సాధారణంగా, గ్లూకోజ్ గా ration త 3.3 నుండి 5.5 mmol / L వరకు ఉంటుంది. పగటిపూట, ఆహారాన్ని బట్టి చక్కెర స్థాయిలు హెచ్చుతగ్గులకు లోనవుతాయి. రోగ నిర్ధారణకు వేర్వేరు రోజులలో బహుళ కొలతలు అవసరం. డయాబెటిస్ ఉన్న రోగిలో, సిరల రక్తంలో గ్లైసెమియా 10 mmol / l కంటే ఎక్కువ, కేశనాళికలో - 11.1 mmol / l. ప్రయోగశాల రకం పరిశోధన శోథ వ్యాధి యొక్క తీవ్రతరం కోసం, శస్త్రచికిత్స జోక్యాల తరువాత, హార్మోన్ల చికిత్స యొక్క నేపథ్యానికి వ్యతిరేకంగా ఉపయోగించబడదు (ఉదాహరణకు, థైరాయిడ్ హార్మోన్లు తీసుకునేటప్పుడు).
గ్లైకేటెడ్ హిమోగ్లోబిన్ అస్సే
ఎర్ర రక్త కణాలలో కనిపించే హిమోగ్లోబిన్ ప్రోటీన్కు గ్లూకోజ్ను చేర్చుకోవడం ద్వారా గ్లైకేటెడ్ హిమోగ్లోబిన్ ఏర్పడుతుంది. అధ్యయనం కోసం పదార్థం ప్రతిస్కందకంతో మొత్తం రక్తం. ఈ వ్యాధి చికిత్సను నియంత్రించడానికి డయాబెటిస్ నిర్ధారణ, పరిహారం నిర్ణయించడం కోసం ఈ విశ్లేషణ తప్పనిసరి. ఇది సగటు గ్లూకోజ్ స్థాయిని విశ్లేషణ సమయంలో కాదు, గత మూడు నెలల్లో చూపిస్తుంది. కట్టుబాటు 4-6%, ఈ సూచిక నుండి చాలా వరకు విచలనం డయాబెటిస్ మెల్లిటస్, శరీరంలో ఇనుము లేకపోవడం సూచిస్తుంది.
సి-పెప్టైడ్ యొక్క నిర్ధారణ ఇన్సులిన్-ఆధారిత మరియు ఇన్సులిన్-ఆధారిత రకం డయాబెటిస్ మధ్య తేడాను గుర్తించడం, ఇన్సులిన్ యొక్క సరైన మోతాదును నిర్ణయించడం సాధ్యం చేస్తుంది. సాధారణంగా, సి-పెప్టైడ్ యొక్క కంటెంట్ 0.5 - 2.0 μg / L. ఈ విలువలో తగ్గుదల ఎండోజెనస్ ఇన్సులిన్ లోపం, డయాబెటిస్ మెల్లిటస్ యొక్క తీవ్రత, స్థాయి పెరుగుదల దీర్ఘకాలిక మూత్రపిండ వైఫల్యాన్ని సూచిస్తుంది, ఇన్సులినోమా. సి-పెప్టైడ్ ఏర్పడటాన్ని అణిచివేసేందుకు పరీక్ష సహాయంతో అనుమానాలు కూడా నిర్ధారించబడ్డాయి: విశ్లేషణ తరువాత, ఇన్సులిన్ ఇవ్వబడుతుంది మరియు ఒక గంట తరువాత పరీక్ష పునరావృతమవుతుంది.
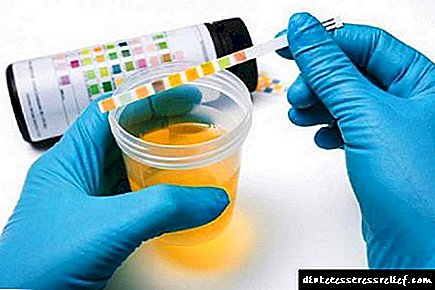
ఒక వ్యాధిని గుర్తించడానికి మూత్రవిసర్జన అదనపు కొలతగా ఉపయోగించబడుతుంది. మూత్రంలో గ్లూకోజ్ను గుర్తించడం ఒక రోగలక్షణ ప్రక్రియ యొక్క స్పష్టమైన సంకేతంగా పరిగణించబడుతుంది. కీటోన్ శరీరాలను గుర్తించడం సంక్లిష్టమైన రూపం యొక్క అభివృద్ధిని సూచిస్తుంది. నోటి కుహరం నుండి అసిటోన్ యొక్క నిరంతర వాసన అసిటోనురియాను సూచిస్తుంది.
ఎండోక్రైన్ వ్యాధి ఇతర అంతర్గత అవయవాల పనిని ప్రభావితం చేస్తుంది, అందువల్ల, డయాబెటిస్ యొక్క సమగ్ర రోగ నిర్ధారణ సిఫార్సు చేయబడింది, ఇది వ్యాధి యొక్క రకాన్ని, దశను నిర్ణయించడం మరియు ఇతర వ్యవస్థల పనిచేయకపోవడాన్ని గుర్తించడం. ఈ కేసులో డాక్టర్ రోగి ఫిర్యాదులు, ప్రయోగశాల మరియు వాయిద్య అధ్యయనాలపై ఆధారపడి ఉంటుంది.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ యొక్క రోగ నిర్ధారణకు ప్రధాన ప్రమాణాలు: ఉపవాసం రక్తంలో గ్లూకోజ్ గా ration త 6.7 mmol / l కంటే ఎక్కువ, మూత్రంలో గ్లూకోజ్ మరియు కీటోన్ శరీరాలు ఉండటం, ప్యాంక్రియాటిక్ కణాలకు అధిక ప్రతిరోధకాలు ఏర్పడతాయి.గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ (9% కంటే ఎక్కువ) మరియు ఫ్రక్టోసామైన్ (3 మిమోల్ / ఎల్ కంటే ఎక్కువ) మొదలైనవి అధ్యయనం చేయడం ద్వారా కార్బోహైడ్రేట్ జీవక్రియ యొక్క దాచిన రుగ్మతలు కనుగొనబడతాయి.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ కోసం, రోగనిర్ధారణ ప్రమాణం 6.7 mmol / L కంటే ఎక్కువ ఉపవాసం గ్లూకోజ్ స్థాయిలలో పెరుగుదల.
మూత్రంలో ఎలివేటెడ్ గ్లూకోజ్ సాధారణంగా రోజువారీ సేర్విన్గ్స్లో పాక్షిక అధ్యయనం ద్వారా నిర్ణయించబడుతుంది. గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ మరియు ఫ్రక్టోసామైన్ స్థాయిలు కూడా పెరుగుతాయి. కానీ ఇమ్యునోరేయాక్టివ్ ఇన్సులిన్ మరియు సి-పెప్టైడ్ స్థాయిలు సాధారణ విలువలను మించవు.
ఎలివేటెడ్ ఉపవాసం గ్లూకోజ్ యొక్క కనీసం రెండు రెట్లు నిర్ణయించడం లేదా ఏకపక్షంగా ఎంచుకున్న సమయంలో 11 mmol / l రక్తంలో గ్లూకోజ్ గా ration త కంటే రెండు రెట్లు అధికంగా నిర్ణయించడం ఆధారంగా డయాబెటిస్ నిర్ధారణ స్థాపించబడిందని గమనించాలి.
ఆచరణలో, డయాబెటిస్ మెల్లిటస్ నిర్ధారణ కొరకు, గ్లూకోజ్ లోడ్తో ఒక పరీక్షను నిర్వహించడం అవసరం (ఈ పరీక్షతో, బలహీనమైన గ్లూకోస్ టాలరెన్స్ కూడా నిర్ధారణ అవుతుంది).
డయాబెటిస్ నిర్ధారణ ఈ పరీక్ష యొక్క క్రింది సూచికలపై ఆధారపడి ఉంటుంది: ఖాళీ కడుపుపై - 6.7 mmol / l కన్నా ఎక్కువ, గ్లూకోజ్ లోడ్ అయిన రెండు గంటల తర్వాత - 11.1 mmol / l కంటే ఎక్కువ. సాధారణంగా, ఈ సూచికలు వ్యాధి యొక్క మొదటి క్లినికల్ వ్యక్తీకరణలతో సమానంగా ఉంటాయి.
డయాబెటిస్ మెల్లిటస్ యొక్క సమస్యలు ప్రధానంగా కోమా అభివృద్ధి ద్వారా ప్రమాదకరమైనవి, ఇందులో అత్యవసర సంరక్షణ అవసరం. ఇటువంటి పరిస్థితులలో కెటోయాసిడోసిస్ మరియు కెటోయాసిడోటిక్ డయాబెటిక్ కోమా, హైపోగ్లైసీమిక్ కోమా, అలాగే హైపోరోస్మోలార్ మరియు లాక్టిసిడల్ కోమా ఉన్నాయి. ఈ పరిస్థితుల అభివృద్ధి తీవ్రమైన జీవక్రియ రుగ్మతలతో ముడిపడి ఉంటుంది. అత్యంత సాధారణ కెటోయాసిడోటిక్ డయాబెటిక్ కోమా మరియు హైపోగ్లైసీమిక్ కోమా.
డయాబెటిస్ చికిత్స ఇన్సులిన్ లోపం వల్ల కలిగే జీవక్రియ రుగ్మతలను తొలగించడం మరియు రక్త నాళాల గాయాలను నివారించడం లేదా తొలగించడం. డయాబెటిస్ మెల్లిటస్ (ఇన్సులిన్-ఆధారిత లేదా ఇన్సులిన్-ఆధారిత) రకాన్ని బట్టి, రోగులకు చక్కెర-తగ్గించే ప్రభావాన్ని కలిగి ఉన్న drugs షధాల ఇన్సులిన్ లేదా నోటి పరిపాలన సూచించబడుతుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులందరూ స్పెషలిస్ట్ వైద్యుడు ఏర్పాటు చేసిన ఆహారాన్ని తప్పనిసరిగా పాటించాలి, వీటిలో గుణాత్మక మరియు పరిమాణాత్మక కూర్పు కూడా డయాబెటిస్ మెల్లిటస్ రకాన్ని బట్టి ఉంటుంది. ఇన్సులిన్-ఆధారిత మధుమేహం ఉన్న 20% మంది రోగులకు, చక్కెర ఆహారం పరిహారం సాధించడానికి ఏకైక మరియు తగినంత చికిత్స పద్ధతి. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, ముఖ్యంగా es బకాయంలో, చికిత్సా పోషణ అధిక బరువును తొలగించే లక్ష్యంతో ఉండాలి. అటువంటి రోగులలో శరీర బరువును సాధారణీకరించడం లేదా తగ్గించడం తరువాత, చక్కెరను తగ్గించే మందుల వాడకం తగ్గుతుంది మరియు కొన్నిసార్లు పూర్తిగా తొలగించబడుతుంది.
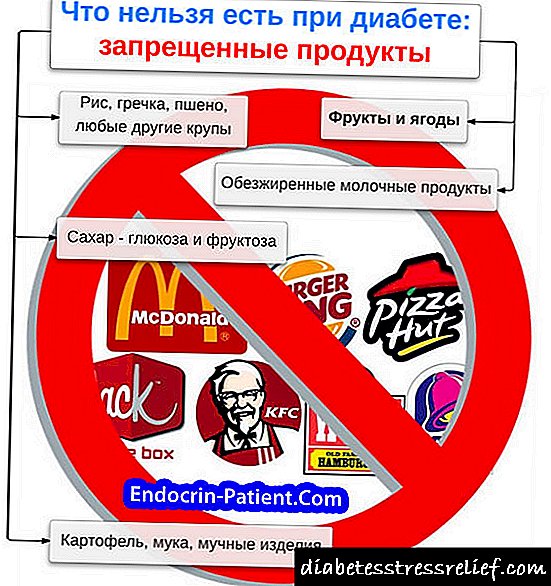
డయాబెటిస్ ఉన్న రోగి యొక్క ఆహారంలో ప్రోటీన్లు, కొవ్వులు మరియు కార్బోహైడ్రేట్ల నిష్పత్తి శారీరకంగా ఉండాలి. ప్రోటీన్ల నిష్పత్తి 16-20%, కార్బోహైడ్రేట్లు - 50-60%, కొవ్వులు - 24-30%. ఆహారం అని పిలవబడే ప్రాతిపదికన లెక్కించబడుతుంది. ఆదర్శ, లేదా సరైన, శరీర బరువు. మధుమేహంతో బాధపడుతున్న ప్రతి రోగి ఒక రోగిని ఖచ్చితంగా పాటించాలి, స్పెషలిస్ట్ డాక్టర్ సంకలనం చేసి, రోగి చేసే పని యొక్క బరువు, ఎత్తు మరియు స్వభావాన్ని, అలాగే డయాబెటిస్ రకాన్ని పరిగణనలోకి తీసుకోవాలి. కాబట్టి, తేలికపాటి శారీరక శ్రమ చేసేటప్పుడు, శరీరానికి 1 కిలోల ఆదర్శ బరువుకు 30-40 కిలో కేలరీలు రావాలి, అప్పుడు 70 కిలోల వాస్తవ బరువుతో, 1 కిలోకు సగటున 35 కిలో కేలరీలు, అంటే 2500 కిలో కేలరీలు అవసరం. ఆహార ఉత్పత్తులలోని పోషకాల యొక్క కంటెంట్ తెలుసుకోవడం, మీరు వాటిలో ప్రతి యూనిట్ ద్రవ్యరాశికి కిలో కేలరీల సంఖ్యను లెక్కించవచ్చు.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగికి పాక్షిక పోషణ యొక్క నియమావళిని సిఫార్సు చేస్తారు (రోజుకు 5-6 సార్లు తినడం). రోజువారీ క్యాలరీ విలువ మరియు రోజువారీ ఆహారం యొక్క పోషక విలువలు వీలైతే ఒకే విధంగా ఉండాలి, ఎందుకంటే ఇది రక్తంలో గ్లూకోజ్ గా ration తలో పదునైన హెచ్చుతగ్గులను నివారిస్తుంది. అయినప్పటికీ, శక్తి వినియోగం యొక్క పరిమాణాన్ని పరిగణనలోకి తీసుకోవడం అవసరం, ఇది వేర్వేరు రోజులలో భిన్నంగా ఉంటుంది. ఆహారానికి కఠినమైన కట్టుబడి ఉండటం యొక్క ప్రాముఖ్యతను మనం మరోసారి నొక్కి చెప్పాలి, ఇది వ్యాధికి పూర్తి పరిహారం సాధించడం సాధ్యం చేస్తుంది. డయాబెటిస్ ఉన్న చక్కెర రోగులు నిషేధించబడిన చక్కెర మరియు ఇతర స్వీట్లు, సులభంగా జీర్ణమయ్యే కార్బోహైడ్రేట్లు (ద్రాక్ష, పెర్సిమోన్స్, అత్తి పండ్లను, పుచ్చకాయలు), సుగంధ ద్రవ్యాలు అధికంగా ఉంటాయి. చక్కెర ప్రత్యామ్నాయాలు (సోర్బిటాల్, జిలిటోల్, మొదలైనవి) రోజుకు 30 గ్రాములకు మించని మొత్తంలో ఆహారంలో చేర్చవచ్చు. డయాబెటిస్ రకం మరియు రోగి యొక్క శరీర బరువును బట్టి, రొట్టె వినియోగం రోజుకు 100 నుండి 400 గ్రా, పిండి ఉత్పత్తులు - రోజుకు 60-90 గ్రా వరకు ఉంటుంది. బంగాళాదుంపలు రోజుకు 200-300 గ్రా, జంతువుల కొవ్వులు (వెన్న, పందికొవ్వు, పంది కొవ్వు) 30-40 గ్రా వరకు పరిమితం చేయబడతాయి, వాటిని కూరగాయల నూనెలు లేదా వనస్పతితో భర్తీ చేయాలని సిఫార్సు చేయబడింది. కూరగాయలు - తెల్ల క్యాబేజీ, దోసకాయలు, పాలకూర, టమోటాలు, గుమ్మడికాయలు ఆచరణాత్మకంగా అపరిమితంగా ఉంటాయి. దుంపలు, క్యారెట్లు, ఆపిల్ల మరియు ఇతర తియ్యని పండ్ల వాడకం రోజుకు 300-400 గ్రా మించకూడదు. తక్కువ కొవ్వు రకాలు మాంసం మరియు చేపలను రోజువారీ ఆహారంలో 200 గ్రాములకు మించకుండా, పాలు మరియు పాల ఉత్పత్తులు - 500 గ్రాములకు మించకూడదు, కాటేజ్ చీజ్ -150 గ్రా, గుడ్లు - రోజుకు 1-1, 5 గుడ్లు చేర్చాలి. మితమైన (6-10 గ్రా వరకు) ఉప్పు పరిమితి అవసరం.
చక్కెర మధుమేహం ఉన్న రోగుల రోజువారీ ఆహారంలో తగినంత విటమిన్లు ఉండాలి, ప్రత్యేకించి విటమిన్లు ఎ, సి, బి విటమిన్లు.ఒక ఆహారాన్ని కంపైల్ చేసేటప్పుడు, రోగి యొక్క పరిస్థితి, సారూప్య వ్యాధులు మరియు పాటోల్, పరిస్థితులు పరిగణనలోకి తీసుకోవడం అవసరం. కీటోయాసిడోసిస్తో, రోగి యొక్క ఆహారంలో కొవ్వు పరిమాణం తగ్గుతుంది; కీటోయాసిడోసిస్ను తొలగించిన తరువాత, రోగి మళ్లీ మునుపటి రోజువారీ ఆహార పదార్థాలకు తిరిగి రావచ్చు. ఉత్పత్తుల యొక్క పాక ప్రాసెసింగ్ యొక్క స్వభావం తక్కువ ముఖ్యమైనది కాదు, కోలిసిస్టిటిస్, పొట్టలో పుండ్లు, పెప్టిక్ అల్సర్ వ్యాధి మరియు డాక్టర్ వంటి సారూప్య వ్యాధులను కూడా పరిగణనలోకి తీసుకోవాలి.
Allbest.ru లో పోస్ట్ చేయబడింది
ఇలాంటి పత్రాలు
టర్మ్ పేపర్ 64.8 కె, జోడించబడింది 11/27/2013
ఇన్సులిన్-ఆధారిత మరియు ఇన్సులిన్-ఆధారిత-డయాబెటిస్ మెల్లిటస్ యొక్క ఎపిడెమియాలజీ. మధుమేహం యొక్క వర్గీకరణ. మధుమేహానికి ప్రమాద కారకాలు. నియంత్రణ మరియు ప్రయోగాత్మక ప్లాట్లలో నీటి సరఫరా పరిస్థితుల తులనాత్మక పరిశుభ్రత అంచనా. జనాభా యొక్క పోషణ యొక్క అంచనా.
టర్మ్ పేపర్ 81.2 కె, జోడించబడింది 02/16/2012
డయాబెటిస్ మెల్లిటస్ యొక్క నిర్వచనం మరియు వర్గీకరణ - ఇన్సులిన్ హార్మోన్ లోపం కారణంగా అభివృద్ధి చెందుతున్న ఎండోక్రైన్ వ్యాధి. ప్రధాన కారణాలు, లక్షణాలు, క్లినిక్, డయాబెటిస్ యొక్క వ్యాధికారక ఉత్పత్తి. వ్యాధి నిర్ధారణ, చికిత్స మరియు నివారణ.
ప్రదర్శన 374.7 కె, జోడించబడింది 12.25.2014
డయాబెటిస్ మెల్లిటస్ యొక్క ఎటియాలజీ, దాని ప్రారంభ రోగ నిర్ధారణ. గ్లూకోస్ టాలరెన్స్ టెస్ట్. రష్యాలో డయాబెటిస్ ప్రాబల్యం. ప్రశ్నాపత్రం "డయాబెటిస్ మెల్లిటస్ యొక్క రిస్క్ అసెస్మెంట్". పారామెడిక్స్ కోసం మెమో "డయాబెటిస్ యొక్క ప్రారంభ నిర్ధారణ."
టర్మ్ పేపర్ 1.7 ఎమ్, జోడించబడింది 05/16/2017
డయాబెటిస్ యొక్క క్లినికల్ వర్ణన ప్రపంచంలో అత్యంత సాధారణ వ్యాధులలో ఒకటి. ప్రమాద కారకాలు మరియు అభివృద్ధికి కారణాల అధ్యయనం. మధుమేహం యొక్క సంకేతాలు మరియు దాని వ్యక్తీకరణలు. వ్యాధి తీవ్రత యొక్క మూడు డిగ్రీలు. ప్రయోగశాల పరిశోధన పద్ధతులు.
టర్మ్ పేపర్ 179.2 కె, జోడించబడింది 03/14/2016
మధుమేహం యొక్క సమస్యలు మరియు వాటి పర్యవేక్షణ. హైపోగ్లైసీమిక్ పరిస్థితులు, వాటి వివరణ. రక్తంలో గ్లూకోజ్ యొక్క జీవరసాయన అధ్యయనం. డయాబెటిస్ నిర్ధారణకు ప్రమాణాలు. గ్లూకోసూరియా కోసం రోజువారీ మూత్రాన్ని పరీక్షించడం. మూత్రంలో అల్బుమిన్ (మైక్రోఅల్బుమినూరియా).
టర్మ్ పేపర్ 217.4 కె, జోడించబడింది 06/18/2015
డయాబెటిస్ మెల్లిటస్ యొక్క వర్గీకరణ - సంపూర్ణ లేదా సాపేక్ష ఇన్సులిన్ లోపం కారణంగా రక్తంలో చక్కెరలో దీర్ఘకాలిక పెరుగుదల కలిగిన ఎండోక్రైన్ వ్యాధి. మధుమేహం, రోగ నిర్ధారణ మరియు మూలికా of షధం యొక్క పద్ధతులు.
వియుక్త 23.7 కె, డిసెంబర్ 2, 2013 న జోడించబడింది
సాపేక్ష లేదా సంపూర్ణ ఇన్సులిన్ లోపంతో సంబంధం ఉన్న ఎండోక్రైన్ వ్యాధిగా డయాబెటిస్ భావన. డయాబెటిస్ రకాలు, దాని ప్రధాన క్లినికల్ లక్షణాలు. వ్యాధి యొక్క సంభావ్య సమస్యలు, రోగుల సంక్లిష్ట చికిత్స.
ప్రదర్శన 78.6 K, 1/20/2016 జోడించబడింది
ఎండోక్రైన్ వ్యాధిగా మధుమేహం యొక్క లక్షణం. గర్భధారణ సమయంలో డయాబెటిస్ మెల్లిటస్ రకం V అభివృద్ధికి కారణాలు. గర్భధారణ మధుమేహం: ప్రధాన ప్రమాద కారకాలు, సాధ్యమయ్యే సమస్యలు, రోగ నిర్ధారణ మరియు నియంత్రణ. హైపోగ్లైసీమియా యొక్క ప్రధాన లక్షణాలు.
సారాంశం 28.5 కె, జోడించబడింది 02/12/2013
టైప్ 1 మరియు టైప్ 2 డయాబెటిస్ మెల్లిటస్ యొక్క ఎటియాలజీ, పాథోజెనిసిస్, వర్గీకరణ మరియు అవకలన విశ్లేషణ ప్రమాణాలు. డయాబెటిస్ సంభవం గణాంకాలు, వ్యాధికి ప్రధాన కారణాలు. డయాబెటిస్ మెల్లిటస్ యొక్క లక్షణాలు, కీ డయాగ్నొస్టిక్ ప్రమాణాలు.
ప్రదర్శన 949.8 K, జోడించబడింది 03/13/2015
నాన్-ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) యొక్క పాథోజెనిసిస్
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) బలహీనమైన ఇన్సులిన్ స్రావం మరియు దాని చర్యకు నిరోధకత వలన కలుగుతుంది. సాధారణంగా, ఇన్సులిన్ యొక్క ప్రధాన స్రావం గ్లూకోజ్ యొక్క లోడ్కు ప్రతిస్పందనగా, లయబద్ధంగా సంభవిస్తుంది. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (ఎన్ఐడిడిఎమ్) ఉన్న రోగులలో, ఇన్సులిన్ యొక్క బేసల్ రిథమిక్ విడుదల బలహీనంగా ఉంది, గ్లూకోజ్ లోడింగ్కు ప్రతిస్పందన సరిపోదు, మరియు ఇన్సులిన్ యొక్క బేసల్ స్థాయి పెరుగుతుంది, అయినప్పటికీ ఇది హైపర్గ్లైసీమియా కంటే తక్కువ.
స్థిరంగా మొదట కనిపిస్తుంది హైపర్గ్లైసీమియా మరియు హైపర్ఇన్సులినిమియా, ఇది ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) అభివృద్ధిని ప్రారంభిస్తుంది. నిరంతర హైపర్గ్లైసీమియా ఐలెట్ బి-కణాల సున్నితత్వాన్ని తగ్గిస్తుంది, ఇది ఇచ్చిన రక్తంలో గ్లూకోజ్ స్థాయికి ఇన్సులిన్ విడుదల తగ్గుతుంది. అదేవిధంగా, ఇన్సులిన్ యొక్క కాలానుగుణంగా పెరిగిన బేసల్ స్థాయిలు ఇన్సులిన్ గ్రాహకాలను నిరోధిస్తాయి, వాటి ఇన్సులిన్ నిరోధకతను పెంచుతాయి.
అదనంగా, నుండి సున్నితత్వం ఇన్సులిన్ గ్లూకాగాన్ యొక్క స్రావం తగ్గింది, అధిక గ్లూకాగాన్ ఫలితంగా కాలేయం నుండి గ్లూకోజ్ విడుదలను పెంచుతుంది, ఇది హైపర్గ్లైసీమియాను పెంచుతుంది. చివరికి, ఈ దుర్మార్గపు చక్రం ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్కు దారితీస్తుంది.
విలక్షణ నాన్-ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ జన్యు సిద్ధత మరియు పర్యావరణ కారకాల కలయిక నుండి పుడుతుంది. జన్యు సిద్ధతకు మద్దతు ఇచ్చే పరిశీలనలలో మోనోజైగస్ మరియు డైజోగోటిక్ కవలల మధ్య సారూప్యత, కుటుంబ సంచితం మరియు వివిధ జనాభాలో ప్రాబల్యంలో తేడాలు ఉన్నాయి.

వారసత్వ రకంగా పరిగణించబడుతున్నప్పటికీ వివిధ అంశాలపై, వయస్సు, లింగం, జాతి, శారీరక స్థితి, ఆహారం, ధూమపానం, es బకాయం మరియు కొవ్వు పంపిణీ ప్రభావంతో దెబ్బతిన్న ప్రధాన జన్యువులను గుర్తించడం కొంత విజయాన్ని సాధించింది.
పూర్తి జన్యువు స్క్రీనింగ్ ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ఉన్న ఐస్లాండిక్ జనాభాలో, ట్రాన్స్క్రిప్షన్ కారకం TCF7L2 యొక్క ఇంట్రాన్లో షార్ట్ టెన్డం రిపీట్స్ యొక్క పాలిమార్ఫిక్ యుగ్మ వికల్పాలు దగ్గరి సంబంధం కలిగి ఉన్నాయని చూపించింది. హెటెరోజైగోట్స్ (జనాభాలో 38%) మరియు హోమోజైగోట్లు (జనాభాలో 7%) ఎన్ఐడిడిఎమ్ యొక్క క్యారియర్లు కాని వాటితో పోలిస్తే వరుసగా 1.5 మరియు 2.5 రెట్లు ఎక్కువ ప్రమాదం ఉంది.
ఉన్నతమైన ప్రమాదం క్యారియర్లలో, TCF7L2 డానిష్ మరియు అమెరికన్ రోగి సమన్వయాలలో కూడా కనుగొనబడింది. ఈ యుగ్మ వికల్పంతో సంబంధం ఉన్న NIDDM ప్రమాదం 21%. TCF7L2 గ్లూకాగాన్ హార్మోన్ యొక్క వ్యక్తీకరణలో పాల్గొన్న ట్రాన్స్క్రిప్షన్ కారకాన్ని ఎన్కోడ్ చేస్తుంది, ఇది రక్తంలో గ్లూకోజ్ యొక్క సాంద్రతను పెంచుతుంది, ఇన్సులిన్ చర్యకు విరుద్ధంగా పనిచేస్తుంది, ఇది రక్తంలో గ్లూకోజ్ స్థాయిని తగ్గిస్తుంది. ఫిన్నిష్ మరియు మెక్సికన్ సమూహాల స్క్రీనింగ్ వేరే పూర్వస్థితిని వెల్లడించింది, PPARG జన్యువులోని Prgo12A1a యొక్క మ్యుటేషన్, ఇది ఈ జనాభాకు స్పష్టంగా నిర్దిష్టంగా ఉంది మరియు NIDDM యొక్క జనాభా ప్రమాదంలో 25% వరకు అందిస్తుంది.
మరింత తరచుగా యుగ్మ ప్రోలిన్ 85% పౌన frequency పున్యంతో సంభవిస్తుంది మరియు డయాబెటిస్ ప్రమాదాన్ని (1.25 రెట్లు) స్వల్పంగా పెంచుతుంది.
జన్యు PPARG - న్యూక్లియర్ హార్మోన్ రిసెప్టర్ కుటుంబంలో సభ్యుడు మరియు కొవ్వు కణాల పనితీరు మరియు భేదాన్ని నియంత్రించడానికి ముఖ్యమైనది.
పాత్ర ధృవీకరణ కారకం పర్యావరణ కారకాలలో మోనోజైగోటిక్ కవలలలో 100% కన్నా తక్కువ సమన్వయం, జన్యుపరంగా సమానమైన జనాభాలో పంపిణీలో తేడాలు మరియు జీవనశైలి, పోషణ, es బకాయం, గర్భం మరియు ఒత్తిడితో అనుబంధాలు ఉన్నాయి. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ అభివృద్ధికి జన్యు సిద్ధత అవసరం అయినప్పటికీ, ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (ఎన్ఐడిడిఎమ్) యొక్క క్లినికల్ వ్యక్తీకరణ పర్యావరణ కారకాల ప్రభావంపై ఎక్కువగా ఆధారపడి ఉంటుందని ప్రయోగాత్మకంగా నిర్ధారించబడింది.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) యొక్క దృగ్విషయం మరియు అభివృద్ధి
సాధారణంగా నాన్-ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) మధ్య వయస్కులలో లేదా అంతకంటే ఎక్కువ వయస్సు ఉన్న ese బకాయం ఉన్నవారిలో కనిపిస్తుంది, అయినప్పటికీ యువతలో ob బకాయం మరియు తగినంత చైతన్యం పెరగడం వల్ల అనారోగ్యంతో ఉన్న పిల్లలు మరియు యువకుల సంఖ్య పెరుగుతోంది.
టైప్ 2 డయాబెటిస్ క్రమంగా ప్రారంభమవుతుంది మరియు సాధారణంగా ప్రామాణిక పరీక్షతో ఎలివేటెడ్ గ్లూకోజ్ స్థాయిల ద్వారా నిర్ధారణ అవుతుంది. టైప్ 1 డయాబెటిస్ ఉన్న రోగుల మాదిరిగా కాకుండా, ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) ఉన్న రోగులు సాధారణంగా కీటోయాసిడోసిస్ను అభివృద్ధి చేయరు. సాధారణంగా, ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) యొక్క అభివృద్ధి మూడు క్లినికల్ దశలుగా విభజించబడింది.
మొదట గ్లూకోజ్ గా ration త రక్త ఇన్సులిన్ స్థాయిలు పెరిగినప్పటికీ సాధారణ స్థితిలో ఉంటుంది, ఇది ఇన్సులిన్ యొక్క లక్ష్య కణజాలాలు హార్మోన్ ప్రభావానికి సాపేక్షంగా నిరోధకతను కలిగి ఉన్నాయని సూచిస్తుంది. అప్పుడు, ఇన్సులిన్ పెరిగిన సాంద్రత ఉన్నప్పటికీ, వ్యాయామం తర్వాత హైపర్గ్లైసీమియా అభివృద్ధి చెందుతుంది. చివరగా, బలహీనమైన ఇన్సులిన్ స్రావం ఆకలి హైపర్గ్లైసీమియా మరియు డయాబెటిస్ యొక్క క్లినికల్ పిక్చర్కు కారణమవుతుంది.
హైపర్గ్లైసీమియాతో పాటు, జీవక్రియ లోపాలుఐలెట్ బి-సెల్ పనిచేయకపోవడం మరియు ఇన్సులిన్ నిరోధకత వలన అథెరోస్క్లెరోసిస్, పెరిఫెరల్ న్యూరోపతి, మూత్రపిండ పాథాలజీ, కంటిశుక్లం మరియు రెటినోపతి. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (ఎన్ఐడిడిఎమ్) ఉన్న ఆరుగురు రోగులలో, మూత్రపిండ వైఫల్యం లేదా దిగువ అంత్య భాగాల విచ్ఛేదనం అవసరమయ్యే తీవ్రమైన వాస్కులర్ పాథాలజీ అభివృద్ధి చెందుతుంది, రెటినోపతి అభివృద్ధి కారణంగా ఐదుగురిలో ఒకరు అంధులైపోతారు.
వీటి అభివృద్ధి సమస్యలు జన్యుపరమైన నేపథ్యం మరియు జీవక్రియ నియంత్రణ నాణ్యత కారణంగా. గ్లైకోసైలేటెడ్ హిమోగ్లోబిన్ (హెచ్బిఎ 1 సి) స్థాయిని నిర్ణయించడం ద్వారా దీర్ఘకాలిక హైపర్గ్లైసీమియాను గుర్తించవచ్చు. కఠినమైన, సాధ్యమైనంత సాధారణ స్థితికి, గ్లూకోజ్ గా ration తను (7% కన్నా ఎక్కువ కాదు), HbA1c స్థాయిని నిర్ణయించడం ద్వారా, సమస్యల ప్రమాదాన్ని 35-75% తగ్గిస్తుంది మరియు సగటు ఆయుర్దాయం పొడిగించవచ్చు, ఇది ప్రస్తుతం స్థాపించిన 17 సంవత్సరాల సగటు అనేక సంవత్సరాలు రోగ నిర్ధారణ.
దృగ్విషయం లక్షణాలు ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ యొక్క వ్యక్తీకరణలు:
• ప్రారంభ వయస్సు: బాల్యం నుండి యుక్తవయస్సు వరకు
• హైపర్గ్లైసీమియా
Ins సాపేక్ష ఇన్సులిన్ లోపం
• ఇన్సులిన్ నిరోధకత
Es es బకాయం
Skin చర్మం నల్లబడటం యొక్క అకాంతోసిస్
నాన్-ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) చికిత్స
క్షీణత శరీర బరువుపెరిగిన శారీరక శ్రమ మరియు ఆహార మార్పులు ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) ఉన్న చాలా మంది రోగులకు ఇన్సులిన్ సున్నితత్వాన్ని గణనీయంగా మెరుగుపరుస్తాయి. దురదృష్టవశాత్తు, చాలా మంది రోగులు మెరుగుదల సాధించడానికి వారి జీవనశైలిని సమూలంగా మార్చడానికి ఇష్టపడరు లేదా ఇష్టపడరు మరియు నోటి హైపోగ్లైసీమిక్ drugs షధాలతో చికిత్స అవసరం, సల్ఫోనిలురేట్స్ మరియు బిగ్యునైడ్లు. మూడవ తరగతి drugs షధాలు, థియాజోలిడినియోనియస్, PPARG కి బంధించడం ద్వారా ఇన్సులిన్ నిరోధకతను తగ్గిస్తుంది.
మీరు నాల్గవదాన్ని కూడా ఉపయోగించవచ్చు drug షధ వర్గం - gl- గ్లూకోసిడేస్ ఇన్హిబిటర్స్, గ్లూకోజ్ యొక్క పేగు శోషణను మందగించడం ద్వారా పనిచేస్తుంది. ఈ classes షధ తరగతులు ప్రతి ఒక్కటి ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) కు మోనోథెరపీగా ఆమోదించబడ్డాయి. వాటిలో ఒకటి వ్యాధి అభివృద్ధిని ఆపకపోతే, మరొక తరగతి నుండి ఒక drug షధాన్ని చేర్చవచ్చు.
ఓరల్ హైపోగ్లైసీమిక్ మందులు బరువు తగ్గడం, పెరిగిన శారీరక శ్రమ మరియు ఆహార మార్పుల వంటి గ్లూకోజ్ నియంత్రణను సాధించడంలో అంత ప్రభావవంతంగా లేదు.గ్లూకోజ్ నియంత్రణను సాధించడానికి మరియు సమస్యల ప్రమాదాన్ని తగ్గించడానికి, కొంతమంది రోగులకు ఇన్సులిన్ చికిత్స అవసరం, అయినప్పటికీ, ఇది ఇన్సులిన్ నిరోధకతను పెంచుతుంది, హైపర్ఇన్సులినిమియా మరియు es బకాయం పెరుగుతుంది.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) యొక్క వారసత్వ ప్రమాదాలు
జనాభా ప్రమాదం నాన్-ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) అధ్యయనం చేయబడిన జనాభాపై చాలా ఆధారపడి ఉంటుంది, చాలా జనాభాలో ఈ ప్రమాదం 1 నుండి 5% వరకు ఉంటుంది, అయితే USA లో ఇది 6-7%. రోగికి అనారోగ్య తోబుట్టువులు ఉంటే, ప్రమాదం 10% కి పెరుగుతుంది, అనారోగ్య తోబుట్టువులు మరియు ఇతర ప్రథమ-డిగ్రీ బంధువుల ఉనికి 20% కి పెరుగుతుంది, మోనోజైగోటిక్ కవలలు అనారోగ్యంతో ఉంటే, ప్రమాదం 50-100% వరకు పెరుగుతుంది.
అదనంగా, కొన్ని రకాల ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (ఎన్ఐడిడిఎమ్) టైప్ 1 డయాబెటిస్తో అతివ్యాప్తి చెందుతుంది కాబట్టి, ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (ఎన్ఐడిడిఎమ్) ఉన్న తల్లిదండ్రుల పిల్లలు టైప్ 1 డయాబెటిస్ అభివృద్ధి చెందడానికి 10 లో 1 యొక్క అనుభావిక ప్రమాదాన్ని కలిగి ఉంటారు.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ యొక్క ఉదాహరణ. అమెరికన్ ఇండియన్ పిమా తెగకు చెందిన 38 ఏళ్ల ఆరోగ్యకరమైన M.P. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (NIDDM) ను అభివృద్ధి చేసే ప్రమాదం గురించి సంప్రదిస్తుంది. అతని తల్లిదండ్రులు ఇద్దరూ ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్తో బాధపడ్డారు, అతని తండ్రి మయోకార్డియల్ ఇన్ఫార్క్షన్ నుండి 60 ఏళ్ళ వయసులో, మరియు అతని తల్లి 55 సంవత్సరాల వయస్సులో మూత్రపిండ వైఫల్యంతో మరణించారు. ఒక పితృ తాత మరియు అక్కలలో ఒకరు కూడా ఇన్సులిన్-ఆధారపడని డయాబెటిస్ మెల్లిటస్తో బాధపడ్డారు, కాని అతను మరియు అతని నలుగురు తమ్ముళ్ళు ఆరోగ్యంగా ఉన్నారు.
మైనర్ మినహా పరీక్ష డేటా సాధారణం ఊబకాయం, ఉపవాసం రక్తంలో గ్లూకోజ్ సాధారణం, అయితే, నోటి గ్లూకోజ్ లోడ్ కనుగొనబడిన తర్వాత ఇన్సులిన్ మరియు రక్తంలో గ్లూకోజ్ స్థాయిలు పెరుగుతాయి. ఈ ఫలితాలు జీవక్రియ స్థితి యొక్క ప్రారంభ వ్యక్తీకరణలకు అనుగుణంగా ఉంటాయి, బహుశా ఇన్సులిన్-ఆధారపడని డయాబెటిస్ మెల్లిటస్కు దారితీస్తుంది. రోగి వారి జీవనశైలిని మార్చాలని, బరువు తగ్గాలని మరియు శారీరక శ్రమను పెంచాలని అతని వైద్యుడు సలహా ఇచ్చాడు. రోగి తన కొవ్వు తీసుకోవడం తీవ్రంగా తగ్గించాడు, పని చేయడానికి సైక్లింగ్ ప్రారంభించాడు మరియు వారానికి మూడుసార్లు పరిగెత్తాడు, అతని శరీర బరువు 10 కిలోలు తగ్గింది మరియు అతని గ్లూకోస్ టాలరెన్స్ మరియు ఇన్సులిన్ స్థాయిలు సాధారణ స్థితికి వచ్చాయి.
డయాబెటిస్ రకాలు మరియు వాటి ప్రధాన లక్షణాలు
పాథాలజీ రకాలను గుర్తించడం చాలా ముఖ్యం. ప్రతి రకమైన డయాబెటిస్ యొక్క లక్షణాల గురించి క్రింద చదవండి:
- టైప్ 1 డయాబెటిస్. రోగనిరోధక పనిచేయకపోవడం, అనుభవజ్ఞులైన ఒత్తిళ్లు, వైరల్ దండయాత్ర, వంశపారంపర్య ప్రవర్తన మరియు తప్పుగా ఏర్పడిన జీవనశైలి ఫలితంగా అభివృద్ధి చెందుతున్న వ్యాధి యొక్క ఇన్సులిన్-ఆధారిత రూపం ఇది. నియమం ప్రకారం, ఈ వ్యాధి బాల్యంలోనే కనుగొనబడుతుంది. యుక్తవయస్సులో, డయాబెటిస్ యొక్క ఇన్సులిన్-ఆధారిత రూపం చాలా తక్కువ తరచుగా సంభవిస్తుంది. అటువంటి మధుమేహంతో బాధపడుతున్న రోగులు తమ చక్కెర స్థాయిలను జాగ్రత్తగా పర్యవేక్షించాల్సిన అవసరం ఉంది మరియు తమను తాము కోమాకు తీసుకురాకుండా ఉండటానికి సకాలంలో ఇన్సులిన్ ఇంజెక్షన్లను వాడాలి,
- టైప్ 2 డయాబెటిస్. ఈ వ్యాధి ప్రధానంగా వృద్ధులలో, అలాగే నిష్క్రియాత్మక జీవనశైలిని నడిపించే లేదా ese బకాయం ఉన్నవారిలో అభివృద్ధి చెందుతుంది. అటువంటి అనారోగ్యంతో, క్లోమం తగినంత ఇన్సులిన్ను ఉత్పత్తి చేస్తుంది, అయినప్పటికీ, కణాలలో హార్మోన్లకు సున్నితత్వం లేకపోవడం వల్ల, ఇది రక్తంలో పేరుకుపోతుంది, దీని ఫలితంగా గ్లూకోజ్ సమీకరణ జరగదు. ఫలితంగా, శరీరం శక్తి ఆకలిని అనుభవిస్తుంది. అటువంటి మధుమేహంతో ఇన్సులిన్ ఆధారపడటం జరగదు,
- సబ్కంపెన్సేటెడ్ డయాబెటిస్. ఇది ఒక రకమైన ప్రిడియాబయాటిస్. ఈ సందర్భంలో, రోగి బాగా అనుభూతి చెందుతాడు మరియు లక్షణాలతో బాధపడడు, ఇది సాధారణంగా ఇన్సులిన్-ఆధారిత రోగుల జీవితాన్ని పాడు చేస్తుంది. సబ్కంపెన్సేటెడ్ డయాబెటిస్తో, రక్తంలో గ్లూకోజ్ పరిమాణం కొద్దిగా పెరుగుతుంది. అంతేకాక, అటువంటి రోగుల మూత్రంలో అసిటోన్ లేదు,

గర్భధారణ. చాలా తరచుగా, ఈ పాథాలజీ గర్భధారణ చివరిలో మహిళల్లో సంభవిస్తుంది. చక్కెర పెరగడానికి కారణం గ్లూకోజ్ ఉత్పత్తి పెరగడం, ఇది పిండం యొక్క పూర్తి బేరింగ్కు అవసరం. సాధారణంగా, గర్భధారణ సమయంలో మాత్రమే గర్భధారణ మధుమేహం కనిపిస్తే, పాథాలజీ ఎటువంటి వైద్య చర్యలు లేకుండా స్వయంగా అదృశ్యమవుతుంది,- గుప్త మధుమేహం. ఇది స్పష్టమైన లక్షణాలు లేకుండా ముందుకు సాగుతుంది. రక్తంలో గ్లూకోజ్ స్థాయిలు సాధారణమైనవి, కాని గ్లూకోస్ టాలరెన్స్ బలహీనపడుతుంది. చర్యలు సకాలంలో తీసుకోకపోతే, గుప్త రూపం పూర్తి స్థాయి మధుమేహంగా మారుతుంది,
- గుప్త మధుమేహం. రోగనిరోధక వ్యవస్థ యొక్క పనిచేయకపోవడం వల్ల గుప్త మధుమేహం అభివృద్ధి చెందుతుంది, దీనివల్ల ప్యాంక్రియాటిక్ కణాలు పూర్తిగా పనిచేసే సామర్థ్యాన్ని కోల్పోతాయి. గుప్త మధుమేహానికి చికిత్స టైప్ 2 డయాబెటిస్కు ఉపయోగించే చికిత్సకు సమానంగా ఉంటుంది. వ్యాధిని అదుపులో ఉంచడం ముఖ్యం.
రోగిలో 1 లేదా 2 రకాల డయాబెటిస్ను ఎలా కనుగొనాలి?



టైప్ 1 లేదా టైప్ 2 డయాబెటిస్ను ఖచ్చితంగా నిర్ధారించడానికి ప్రయోగశాల పరీక్షలు అవసరం. కానీ వైద్యుడి కోసం, రోగితో సంభాషణ సమయంలో, అలాగే పరీక్ష సమయంలో పొందిన సమాచారం తక్కువ ప్రాముఖ్యత కలిగి ఉండదు. ప్రతి రకానికి దాని స్వంత లక్షణ లక్షణాలు ఉన్నాయి.
రోగి టైప్ 1 డయాబెటిస్ను అభివృద్ధి చేస్తాడనే వాస్తవం గురించి ఈ క్రింది లక్షణాలు తెలియజేస్తాయి:

- లక్షణాలు చాలా త్వరగా కనిపిస్తాయి మరియు కొన్ని వారాల్లో స్పష్టంగా కనిపిస్తాయి,
- ఇన్సులిన్-ఆధారిత డయాబెటిస్ దాదాపు అధిక బరువును కలిగి ఉండదు. వారు సన్నని శరీరాకృతి లేదా సాధారణమైనదాన్ని కలిగి ఉంటారు,
- తీవ్రమైన దాహం మరియు తరచుగా మూత్రవిసర్జన, మంచి ఆకలితో బరువు తగ్గడం, చిరాకు మరియు మగత,
- ఈ వ్యాధి తరచూ వంశపారంపర్యంగా ఉన్న పిల్లలలో సంభవిస్తుంది.
కింది వ్యక్తీకరణలు టైప్ 2 డయాబెటిస్ను సూచిస్తాయి:

- వ్యాధి యొక్క అభివృద్ధి కొన్ని సంవత్సరాలలో సంభవిస్తుంది, కాబట్టి లక్షణాలు తక్కువగా వ్యక్తమవుతాయి,
- రోగులు అధిక బరువు లేదా ese బకాయం,
- చర్మం యొక్క ఉపరితలంపై జలదరింపు, దురద, దద్దుర్లు, అంత్య భాగాల తిమ్మిరి, తీవ్రమైన దాహం మరియు మరుగుదొడ్డికి తరచూ సందర్శించడం, మంచి ఆకలితో నిరంతరం ఆకలి,
- జన్యుశాస్త్రం మరియు టైప్ 2 డయాబెటిస్ మధ్య ఎటువంటి సంబంధం కనుగొనబడలేదు.
ఏదేమైనా, రోగితో కమ్యూనికేట్ చేసే ప్రక్రియలో పొందిన సమాచారం ప్రాథమిక రోగ నిర్ధారణను మాత్రమే అనుమతిస్తుంది. మరింత ఖచ్చితమైన రోగ నిర్ధారణ కోసం, ప్రయోగశాల పరీక్ష అవసరం.
ఇన్సులిన్-ఆధారిత రకం మరియు ఇన్సులిన్-స్వతంత్ర రకం మధ్య ఏ లక్షణాలను గుర్తించవచ్చు?
లక్షణాల యొక్క అభివ్యక్తి ప్రధాన ప్రత్యేక లక్షణం.
నియమం ప్రకారం, ఇన్సులిన్-ఆధారిత మధుమేహం ఉన్న రోగులు ఇన్సులిన్-ఆధారిత మధుమేహ వ్యాధిగ్రస్తులుగా తీవ్రమైన లక్షణాలతో బాధపడరు.
ఆహారం మరియు మంచి జీవనశైలికి లోబడి, వారు చక్కెర స్థాయిని పూర్తిగా నియంత్రించగలరు. టైప్ 1 డయాబెటిస్ విషయంలో, ఇది పనిచేయదు.
తరువాతి దశలలో, శరీరం హైపర్గ్లైసీమియాను స్వయంగా ఎదుర్కోలేకపోతుంది, దీని ఫలితంగా కోమా వస్తుంది.
రక్తంలో చక్కెర ద్వారా డయాబెటిస్ రకాన్ని ఎలా నిర్ణయించాలి?

డయాబెటిస్ అగ్ని వంటి ఈ నివారణకు భయపడుతుంది!
మీరు దరఖాస్తు చేసుకోవాలి ...

ప్రారంభించడానికి, రోగికి సాధారణ స్వభావం గల చక్కెర కోసం రక్త పరీక్ష సూచించబడుతుంది. ఇది వేలు నుండి లేదా సిర నుండి తీసుకోబడుతుంది.
ముగింపులో, ఒక వయోజనకు 3.3 నుండి 5.5 mmol / L (వేలు నుండి రక్తం కోసం) మరియు 3.7-6.1 mmol / L (సిర నుండి రక్తం కోసం) ఒక బొమ్మ ఇవ్వబడుతుంది.
సూచిక 5.5 mmol / l మార్కును మించి ఉంటే, రోగికి ప్రీడియాబెటిస్ ఉన్నట్లు నిర్ధారణ అవుతుంది. ఫలితం 6.1 mmol / l మించి ఉంటే, ఇది డయాబెటిస్ ఉనికిని సూచిస్తుంది.
ఎక్కువ సూచికలు, టైప్ 1 డయాబెటిస్ ఉనికిని కలిగి ఉంటాయి. ఉదాహరణకు, 10 mmol / L లేదా అంతకంటే ఎక్కువ రక్తంలో గ్లూకోజ్ స్థాయి టైప్ 1 డయాబెటిస్ యొక్క స్పష్టమైన నిర్ధారణ అవుతుంది.
అవకలన నిర్ధారణ యొక్క ఇతర పద్ధతులు
నియమం ప్రకారం, మొత్తం రోగులలో 10-20% మంది ఇన్సులిన్-ఆధారిత మధుమేహంతో బాధపడుతున్నారు. మిగతా వారందరూ ఇన్సులిన్-ఆధారిత మధుమేహంతో బాధపడుతున్నారు.
రోగి ఎలాంటి అనారోగ్యంతో బాధపడుతున్నాడో విశ్లేషణల సహాయంతో తప్పనిసరిగా స్థాపించడానికి, నిపుణులు అవకలన నిర్ధారణను ఆశ్రయిస్తారు.

పాథాలజీ రకాన్ని నిర్ణయించడానికి, అదనపు రక్త పరీక్షలు తీసుకుంటారు:
- సి-పెప్టైడ్ పై రక్తం (ప్యాంక్రియాటిక్ ఇన్సులిన్ ఉత్పత్తి అవుతుందో లేదో తెలుసుకోవడానికి సహాయపడుతుంది),
- ప్యాంక్రియాటిక్ బీటా-కణాలకు ఆటోఆంటిబాడీస్పై యాంటిజెన్లు ఉంటాయి,
- రక్తంలో కీటోన్ శరీరాలు ఉండటం కోసం.
పైన జాబితా చేసిన ఎంపికలతో పాటు, జన్యు పరీక్షలను కూడా చేయవచ్చు.
సంబంధిత వీడియోలు
డయాబెటిస్ కోసం మీరు ఏ పరీక్షలు తీసుకోవాలి అనే దాని గురించి వీడియోలో:
డయాబెటిక్ అసాధారణతల రకాన్ని పూర్తిస్థాయిలో నిర్ధారించడానికి, సమగ్ర పరీక్ష అవసరం. మీరు డయాబెటిస్ యొక్క ఏదైనా ప్రాధమిక లక్షణాలను కనుగొంటే, తప్పకుండా వైద్యుడిని సంప్రదించండి. సకాలంలో చర్య తీసుకుంటే వ్యాధిపై నియంత్రణ పడుతుంది మరియు సమస్యలను నివారించవచ్చు.
వ్యాధి యొక్క ఎటియాలజీ
టైప్ 1 డయాబెటిస్ ఒక వంశపారంపర్య వ్యాధి, కానీ జన్యు సిద్ధత దాని అభివృద్ధిని మూడవ వంతు మాత్రమే నిర్ణయిస్తుంది. తల్లి-డయాబెటిక్ ఉన్న పిల్లలలో పాథాలజీ యొక్క సంభావ్యత 1-2% కంటే ఎక్కువ కాదు, అనారోగ్యంతో ఉన్న తండ్రి - 3 నుండి 6% వరకు, తోబుట్టువు - సుమారు 6%.
లాంగర్హాన్స్ ద్వీపాలకు ప్రతిరోధకాలను కలిగి ఉన్న ప్యాంక్రియాటిక్ గాయాల యొక్క ఒకటి లేదా అనేక హాస్య గుర్తులను 85-90% రోగులలో కనుగొనవచ్చు:
- గ్లూటామేట్ డెకార్బాక్సిలేస్ (GAD) కు ప్రతిరోధకాలు,
- టైరోసిన్ ఫాస్ఫేటేస్ (IA-2 మరియు IA-2 బీటా) కు ప్రతిరోధకాలు.
ఈ సందర్భంలో, సెల్యులార్ రోగనిరోధక శక్తి యొక్క కారకాలకు బీటా కణాల నాశనంలో ప్రధాన ప్రాముఖ్యత ఇవ్వబడుతుంది. టైప్ 1 డయాబెటిస్ సాధారణంగా DQA మరియు DQB వంటి HLA హాప్లోటైప్లతో సంబంధం కలిగి ఉంటుంది.
తరచుగా ఈ రకమైన పాథాలజీని ఇతర ఆటో ఇమ్యూన్ ఎండోక్రైన్ రుగ్మతలతో కలుపుతారు, ఉదాహరణకు, అడిసన్ వ్యాధి, ఆటో ఇమ్యూన్ థైరాయిడిటిస్. నాన్-ఎండోక్రైన్ ఎటియాలజీ కూడా ఒక ముఖ్యమైన పాత్ర పోషిస్తుంది:
- బొల్లి,
- రుమాటిక్ పాథాలజీలు
- అలోపేసియా,
- క్రోన్స్ వ్యాధి.
డయాబెటిస్ యొక్క వ్యాధికారక
 ఆటో ఇమ్యూన్ ప్రక్రియ 80 నుండి 90% ప్యాంక్రియాటిక్ బీటా కణాలను నాశనం చేసినప్పుడు టైప్ 1 డయాబెటిస్ అనుభూతి చెందుతుంది. అంతేకాక, ఈ రోగలక్షణ ప్రక్రియ యొక్క తీవ్రత మరియు వేగం ఎల్లప్పుడూ మారుతూ ఉంటాయి. చాలా తరచుగా, పిల్లలు మరియు యువకులలో వ్యాధి యొక్క శాస్త్రీయ కోర్సులో, కణాలు చాలా త్వరగా నాశనం అవుతాయి మరియు మధుమేహం వేగంగా కనిపిస్తుంది.
ఆటో ఇమ్యూన్ ప్రక్రియ 80 నుండి 90% ప్యాంక్రియాటిక్ బీటా కణాలను నాశనం చేసినప్పుడు టైప్ 1 డయాబెటిస్ అనుభూతి చెందుతుంది. అంతేకాక, ఈ రోగలక్షణ ప్రక్రియ యొక్క తీవ్రత మరియు వేగం ఎల్లప్పుడూ మారుతూ ఉంటాయి. చాలా తరచుగా, పిల్లలు మరియు యువకులలో వ్యాధి యొక్క శాస్త్రీయ కోర్సులో, కణాలు చాలా త్వరగా నాశనం అవుతాయి మరియు మధుమేహం వేగంగా కనిపిస్తుంది.
వ్యాధి ప్రారంభం నుండి మరియు దాని మొదటి క్లినికల్ లక్షణాలు కెటోయాసిడోసిస్ లేదా కెటోయాసిడోటిక్ కోమా అభివృద్ధి వరకు, కొన్ని వారాల కన్నా ఎక్కువ కాలం గడిచిపోవు.
ఇతర, చాలా అరుదైన సందర్భాల్లో, 40 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న రోగులలో, ఈ వ్యాధి రహస్యంగా కొనసాగవచ్చు (గుప్త ఆటో ఇమ్యూన్ డయాబెటిస్ మెల్లిటస్ లాడా).
అంతేకాకుండా, ఈ పరిస్థితిలో, వైద్యులు టైప్ 2 డయాబెటిస్ మెల్లిటస్ను గుర్తించారు మరియు వారి రోగులకు సిఫారసు చేసారు, దీనిలో సల్ఫోనిలురియా సన్నాహాలతో ఇన్సులిన్ లోపాన్ని భర్తీ చేయడానికి.
అయినప్పటికీ, కాలక్రమేణా, హార్మోన్ యొక్క సంపూర్ణ లోపం యొక్క లక్షణాలు కనిపించడం ప్రారంభమవుతాయి:
- మూత్రములో అథికంగా కీటోన్లు విసర్జించబడుట,
- బరువు తగ్గడం
- రక్తంలో చక్కెరను తగ్గించడానికి మాత్రలు క్రమం తప్పకుండా ఉపయోగించడం యొక్క నేపథ్యానికి వ్యతిరేకంగా స్పష్టమైన హైపర్గ్లైసీమియా.
టైప్ 1 డయాబెటిస్ యొక్క వ్యాధికారకము సంపూర్ణ హార్మోన్ లోపం మీద ఆధారపడి ఉంటుంది. ఇన్సులిన్-ఆధారిత కణజాలాలలో (కండరాలు మరియు కొవ్వు) చక్కెర తీసుకోవడం అసాధ్యం కారణంగా, శక్తి లోపం అభివృద్ధి చెందుతుంది మరియు ఫలితంగా, లిపోలిసిస్ మరియు ప్రోటీయోలిసిస్ మరింత తీవ్రంగా మారతాయి. ఇదే విధమైన ప్రక్రియ బరువు తగ్గడానికి కారణమవుతుంది.
గ్లైసెమియా పెరుగుదలతో, హైపోరోస్మోలారిటీ ఏర్పడుతుంది, ఓస్మోటిక్ మూత్రవిసర్జన మరియు నిర్జలీకరణంతో పాటు. శక్తి మరియు హార్మోన్ల లోపంతో, ఇన్సులిన్ గ్లూకాగాన్, కార్టిసాల్ మరియు గ్రోత్ హార్మోన్ యొక్క స్రావాన్ని నిరోధిస్తుంది.
పెరుగుతున్న గ్లైసెమియా ఉన్నప్పటికీ, గ్లూకోనొజెనిసిస్ ప్రేరేపించబడుతుంది. కొవ్వు కణజాలాలలో లిపోలిసిస్ యొక్క త్వరణం కొవ్వు ఆమ్లాల పరిమాణంలో గణనీయమైన పెరుగుదలకు కారణమవుతుంది.
ఇన్సులిన్ లోపం ఉంటే, అప్పుడు కాలేయం యొక్క లిపోసింథటిక్ సామర్ధ్యం అణచివేయబడుతుంది మరియు ఉచిత కొవ్వు ఆమ్లాలు కీటోజెనిసిస్లో చురుకుగా పాల్గొంటాయి. కీటోన్ల చేరడం డయాబెటిక్ కెటోసిస్ అభివృద్ధికి కారణమవుతుంది మరియు దాని పర్యవసానంగా - డయాబెటిక్ కెటోయాసిడోసిస్.
నిర్జలీకరణం మరియు అసిడోసిస్ యొక్క ప్రగతిశీల పెరుగుదల నేపథ్యంలో, కోమా అభివృద్ధి చెందుతుంది.
ఇది, చికిత్స లేకపోతే (తగినంత ఇన్సులిన్ థెరపీ మరియు రీహైడ్రేషన్), దాదాపు 100% కేసులలో మరణానికి కారణం అవుతుంది.
డయాబెటిస్ చికిత్సకు ఒక పద్ధతి

పేటెంట్ సంఖ్య: 588982
. రోగికి స్వీయ-పరిపాలన (తేలికపాటి నుండి మితమైన తీవ్రత) లేదా అయోడిన్ స్క్రబ్బర్ కోసం స్నానాలు సూచించబడతాయి. నియంత్రణ రూపం 100 లో మొదటి 11 - రద్దీ గ్రేడ్ 00150 నాల్గవ 150 m g / lryuv - -200 లో క్వింగ్ 100 8 నిమి, ఐటోఎంట్రాసిన్ 100-150 మి.గ్రా / ఎల్, ప్రోలోల్. 12 నిమి, ఏకాగ్రత / ఎల్లో మూడవది, వ్యవధి 15 మై, ఎనిమిదవ స్నానం. in copps ntra. mg / l, వ్యవధి 15 నిమిషాలు, తొమ్మిదవ మరియు పదవ స్నానాలు 100- వ్యవధి 12 0 నిమి. నగ్నంగా నిర్ణయించిన ప్రారంభ స్థాయి m స్నానంతో పోల్చితే డయాబెటిస్ మెల్లిటస్ యొక్క తీవ్రతను బట్టి చక్కెర సంభవిస్తుంది.
మధుమేహం యొక్క తీవ్రతను నిర్ధారించడానికి ఒక పద్ధతి

పేటెంట్ సంఖ్య: 931168
. గ్లూకోజ్ s. అదనంగా, ప్రతిపాదిత పద్ధతి ద్వారా β- గ్లూకోజ్ మరియు గ్లూకోజ్ యొక్క ఐసోమర్ల రక్త రక్తంలో 8% యొక్క కంటెంట్ గురించి ఒక అధ్యయనం జరిగింది, ఇది డి-గ్లూకోజ్ మరియు β- గ్లూకోజ్ 0.74 యొక్క కంటెంట్ యొక్క నిష్పత్తి, ఇది డయాబెటిస్ మెల్లిటస్ యొక్క తేలికపాటి తీవ్రతకు అనుగుణంగా ఉంటుంది. రక్తం మరియు మూత్రం యొక్క జీవరసాయన అధ్యయనాలు, ముఖ్యంగా పాథాలజీ లేని జీవరసాయన రక్త పరీక్ష, మూత్ర చక్కెర 23, గ్లూకోసూరియా 30 గ్రాముల వరకు. డయాబెటిక్ మార్పులు లేకుండా ఫండస్ మరియు నాడీ వ్యవస్థ, రోగిని సూచించారు మరియు హైపోగ్లైసీమిక్ ఏజెంట్ల అదనపు పరిపాలన లేకుండా, ప్రత్యేకించి ఇన్సులిన్, ఆహార చర్యలతో సహా చికిత్స యొక్క కోర్సును నిర్వహించారు. PRI me R 2. రోగి K-va 52 years1 ఆసుపత్రి చికిత్సా విభాగంలో ఉన్నారు.
టైప్ 1 డయాబెటిస్ లక్షణాలు
ఈ రకమైన పాథాలజీ చాలా అరుదు - వ్యాధి యొక్క అన్ని కేసులలో 1.5-2% కంటే ఎక్కువ కాదు. జీవితకాలంలో సంభవించే ప్రమాదం 0.4% ఉంటుంది. తరచుగా, ఒక వ్యక్తి 10 నుండి 13 సంవత్సరాల వయస్సులో ఇటువంటి మధుమేహంతో బాధపడుతున్నాడు. పాథాలజీ యొక్క అభివ్యక్తిలో ఎక్కువ భాగం 40 సంవత్సరాల వరకు జరుగుతుంది.
ఈ కేసు విలక్షణమైతే, ముఖ్యంగా పిల్లలు మరియు యువతలో, అప్పుడు ఈ వ్యాధి స్పష్టమైన సింప్టోమాటాలజీగా కనిపిస్తుంది. ఇది కొన్ని నెలలు లేదా వారాలలో అభివృద్ధి చెందుతుంది. అంటు మరియు ఇతర సారూప్య వ్యాధులు మధుమేహం యొక్క అభివ్యక్తిని రేకెత్తిస్తాయి.
లక్షణాలు అన్ని రకాల మధుమేహం యొక్క లక్షణం:
- పాలీయూరియా,
- చర్మం దురద,
- పాలీడిప్సియా.
ఈ సంకేతాలు ముఖ్యంగా టైప్ 1 వ్యాధితో ఉచ్ఛరిస్తారు. పగటిపూట, రోగి కనీసం 5-10 లీటర్ల ద్రవాన్ని త్రాగవచ్చు మరియు విసర్జించవచ్చు.
ఈ రకమైన అనారోగ్యానికి ప్రత్యేకమైన బరువు తగ్గడం ఉంటుంది, ఇది 1-2 నెలల్లో 15 కిలోలకు చేరుకుంటుంది. అదనంగా, రోగి దీని నుండి బాధపడతాడు:
- కండరాల బలహీనత
- నిద్రమత్తుగా
- పనితీరు తగ్గింది.
 ప్రారంభంలో, అతను ఆకలి యొక్క అసమంజసమైన పెరుగుదలతో బాధపడవచ్చు, ఇది కెటోయాసిడోసిస్ పెరిగినప్పుడు అనోరెక్సియా ద్వారా భర్తీ చేయబడుతుంది. రోగి నోటి కుహరం (ఫల వాసన ఉండవచ్చు), వికారం మరియు సూడోపెరిటోనిటిస్ - కడుపు నొప్పి, తీవ్రమైన డీహైడ్రేషన్ నుండి కోమాకు కారణమయ్యే అసిటోన్ యొక్క వాసనను అనుభవిస్తారు.
ప్రారంభంలో, అతను ఆకలి యొక్క అసమంజసమైన పెరుగుదలతో బాధపడవచ్చు, ఇది కెటోయాసిడోసిస్ పెరిగినప్పుడు అనోరెక్సియా ద్వారా భర్తీ చేయబడుతుంది. రోగి నోటి కుహరం (ఫల వాసన ఉండవచ్చు), వికారం మరియు సూడోపెరిటోనిటిస్ - కడుపు నొప్పి, తీవ్రమైన డీహైడ్రేషన్ నుండి కోమాకు కారణమయ్యే అసిటోన్ యొక్క వాసనను అనుభవిస్తారు.
కొన్ని సందర్భాల్లో, పీడియాట్రిక్ రోగులలో టైప్ 1 డయాబెటిస్ యొక్క మొదటి సంకేతం ప్రగతిశీల బలహీనమైన స్పృహ. సారూప్య పాథాలజీల (శస్త్రచికిత్స లేదా అంటువ్యాధి) నేపథ్యానికి వ్యతిరేకంగా, పిల్లవాడు కోమాలో పడవచ్చు.
35 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్న రోగి మధుమేహంతో బాధపడుతుండటం చాలా అరుదు (గుప్త స్వయం ప్రతిరక్షక మధుమేహంతో), ఈ వ్యాధి అంత ప్రకాశవంతంగా అనిపించకపోవచ్చు మరియు సాధారణ రక్తంలో చక్కెర పరీక్ష సమయంలో ఇది చాలా ప్రమాదవశాత్తు నిర్ధారణ అవుతుంది.
ఒక వ్యక్తి బరువు తగ్గడు, పాలియురియా మరియు పాలిడిప్సియా మితంగా ఉంటాయి.
మొదట, డాక్టర్ టైప్ 2 డయాబెటిస్ను నిర్ధారించవచ్చు మరియు మాత్రలలో చక్కెరను తగ్గించడానికి మందులతో చికిత్స ప్రారంభించవచ్చు. ఇది కొంత సమయం తరువాత, వ్యాధికి ఆమోదయోగ్యమైన పరిహారాన్ని హామీ ఇస్తుంది. అయినప్పటికీ, కొన్ని సంవత్సరాల తరువాత, సాధారణంగా 1 సంవత్సరం తరువాత, రోగికి మొత్తం ఇన్సులిన్ లోపం పెరగడం వల్ల సంకేతాలు ఉంటాయి:
- నాటకీయ బరువు తగ్గడం
- కెటోసిస్,
- కెటోఅసిడోసిస్
- అవసరమైన స్థాయిలో చక్కెర స్థాయిలను నిర్వహించలేకపోవడం.
డయాబెటిస్ నిర్ధారణకు ప్రమాణాలు
వ్యాధి యొక్క టైప్ 1 స్పష్టమైన లక్షణాలతో ఉంటుంది మరియు అరుదైన పాథాలజీ కనుక, రక్తంలో చక్కెర స్థాయిలను నిర్ధారించడానికి స్క్రీనింగ్ అధ్యయనం నిర్వహించబడదు. దగ్గరి బంధువులలో టైప్ 1 డయాబెటిస్ వచ్చే అవకాశం చాలా తక్కువ, ఇది వ్యాధి యొక్క ప్రాధమిక నిర్ధారణకు సమర్థవంతమైన పద్ధతులు లేకపోవటంతో, వాటిలో పాథాలజీ యొక్క ఇమ్యునోజెనెటిక్ మార్కర్ల యొక్క సమగ్ర అధ్యయనం యొక్క అనుచితతను నిర్ణయిస్తుంది.
సంపూర్ణ ఇన్సులిన్ లోపం యొక్క లక్షణాలను కలిగి ఉన్న రోగులలో రక్తంలో గ్లూకోజ్ యొక్క గణనీయమైన అధికంగా ఉన్న కేసులో ఎక్కువ మొత్తంలో వ్యాధిని గుర్తించడం జరుగుతుంది.
వ్యాధిని గుర్తించడానికి నోటి పరీక్ష చాలా అరుదు.
చివరి స్థానం అవకలన నిర్ధారణ కాదు. టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క స్పష్టమైన మరియు స్పష్టమైన సంకేతాలు లేనప్పుడు, ముఖ్యంగా చిన్న వయస్సులోనే అభివ్యక్తితో, మితమైన గ్లైసెమియాను గుర్తించడం అనుమానాస్పద సందర్భాల్లో నిర్ధారణను నిర్ధారించడం అవసరం.
అటువంటి రోగ నిర్ధారణ యొక్క లక్ష్యం వ్యాధిని ఇతర రకాల మధుమేహం నుండి వేరు చేయడం. ఇది చేయుటకు, బేసల్ సి-పెప్టైడ్ స్థాయిని నిర్ణయించే పద్ధతిని మరియు తినడానికి 2 గంటల తరువాత వర్తించండి.
అస్పష్టమైన కేసులలో పరోక్ష విశ్లేషణ విలువ యొక్క ప్రమాణం టైప్ 1 డయాబెటిస్ యొక్క రోగనిరోధక గుర్తులను నిర్ణయించడం:
- క్లోమం యొక్క ఐలెట్ కాంప్లెక్స్లకు ప్రతిరోధకాలు,
- గ్లూటామేట్ డెకార్బాక్సిలేస్ (GAD65),
- టైరోసిన్ ఫాస్ఫేటేస్ (IA-2 మరియు IA-2P).
చికిత్స నియమావళి
ఏ రకమైన మధుమేహానికి చికిత్స 3 ప్రాథమిక సూత్రాలపై ఆధారపడి ఉంటుంది:
- రక్తంలో చక్కెరను తగ్గించడం (మా విషయంలో, ఇన్సులిన్ చికిత్స),
- ఆహారం ఆహారం
- రోగి విద్య.
టైప్ 1 పాథాలజీకి ఇన్సులిన్తో చికిత్స ప్రత్యామ్నాయ స్వభావం. అంగీకరించిన పరిహార ప్రమాణాలను పొందటానికి ఇన్సులిన్ యొక్క సహజ స్రావం యొక్క అనుకరణను పెంచడం దీని ఉద్దేశ్యం. ఇంటెన్సివ్ ఇన్సులిన్ థెరపీ హార్మోన్ యొక్క శారీరక ఉత్పత్తిని చాలా దగ్గరగా అంచనా వేస్తుంది.
హార్మోన్ యొక్క రోజువారీ అవసరం దాని బేసల్ స్రావం స్థాయికి అనుగుణంగా ఉంటుంది. ఎక్స్పోజర్ యొక్క సగటు వ్యవధి యొక్క 2 ఇంజెక్షన్లు లేదా పొడవైన ఇన్సులిన్ 1 ఇంజెక్షన్ గ్లార్జిన్ శరీరానికి ఇన్సులిన్ అందించగలదు.
బేసల్ హార్మోన్ యొక్క మొత్తం వాల్యూమ్ for షధానికి రోజువారీ అవసరానికి సగం మించకూడదు.
ఇన్సులిన్ యొక్క బోలస్ (పోషక) స్రావం మానవ హార్మోన్ యొక్క ఇంజెక్షన్ల ద్వారా భోజనానికి ముందు చేసిన స్వల్ప లేదా అతి తక్కువ వ్యవధిలో బహిర్గతం అవుతుంది. ఈ సందర్భంలో, మోతాదు క్రింది ప్రమాణాల ఆధారంగా లెక్కించబడుతుంది:
- భోజన సమయంలో తినవలసిన కార్బోహైడ్రేట్ మొత్తం,
- అందుబాటులో ఉన్న రక్తంలో చక్కెర స్థాయి, ప్రతి ఇన్సులిన్ ఇంజెక్షన్ ముందు నిర్ణయించబడుతుంది (గ్లూకోమీటర్ ఉపయోగించి కొలుస్తారు).
టైప్ 1 డయాబెటిస్ మెల్లిటస్ యొక్క అభివ్యక్తి కనిపించిన వెంటనే మరియు తగినంత కాలం దాని చికిత్స ప్రారంభమైన వెంటనే, ఇన్సులిన్ సన్నాహాల అవసరం చిన్నదిగా ఉండవచ్చు మరియు 0.3-0.4 U / kg కంటే తక్కువగా ఉంటుంది. ఈ కాలాన్ని “హనీమూన్” లేదా నిరంతర ఉపశమనం యొక్క దశ అంటారు.
హైపర్గ్లైసీమియా మరియు కెటోయాసిడోసిస్ యొక్క ఒక దశ తరువాత, బీటా కణాలను బతికించడం ద్వారా ఇన్సులిన్ ఉత్పత్తిని అణిచివేస్తారు, ఇన్సులిన్ ఇంజెక్షన్ల ద్వారా హార్మోన్ల మరియు జీవక్రియ లోపాలు భర్తీ చేయబడతాయి. Drugs షధాలు ప్యాంక్రియాటిక్ కణాల పనితీరును పునరుద్ధరిస్తాయి, తరువాత ఇన్సులిన్ యొక్క తక్కువ స్రావం పడుతుంది.
ఈ కాలం కొన్ని వారాల నుండి చాలా సంవత్సరాల వరకు ఉంటుంది. అంతిమంగా, బీటా-సెల్ అవశేషాల యొక్క స్వయం ప్రతిరక్షక నాశనం ఫలితంగా, ఉపశమన దశ ముగుస్తుంది మరియు తీవ్రమైన చికిత్స అవసరం.
నాన్-ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (రకం 2)
శరీర కణజాలాలు చక్కెరను తగినంతగా గ్రహించలేనప్పుడు లేదా అసంపూర్ణమైన పరిమాణంలో చేయలేనప్పుడు ఈ రకమైన పాథాలజీ అభివృద్ధి చెందుతుంది. ఇదే విధమైన సమస్యకు మరొక పేరు ఉంది - ఎక్స్ట్రాప్యాంక్రియాటిక్ లోపం. ఈ దృగ్విషయం యొక్క ఎటియాలజీ భిన్నంగా ఉండవచ్చు:
- Es బకాయం, అతిగా తినడం, నిశ్చల జీవనశైలి, ధమనుల రక్తపోటు, వృద్ధాప్యంలో మరియు వ్యసనాల సమక్షంలో ఇన్సులిన్ నిర్మాణంలో మార్పు,
- వారి సంఖ్య లేదా నిర్మాణం యొక్క ఉల్లంఘన కారణంగా ఇన్సులిన్ గ్రాహకాల పనితీరులో లోపం,
- కాలేయ కణజాలాల ద్వారా చక్కెర ఉత్పత్తి సరిపోదు,
- కణాంతర పాథాలజీ, దీనిలో ఇన్సులిన్ గ్రాహకం నుండి కణ అవయవాలకు ప్రేరణ ప్రసారం చేయడం కష్టం,
- క్లోమంలో ఇన్సులిన్ స్రావం మార్పు.
వ్యాధి వర్గీకరణ
టైప్ 2 డయాబెటిస్ యొక్క తీవ్రతను బట్టి, దీనిని విభజించారు:
- తేలికపాటి డిగ్రీ. రక్తంలో చక్కెరను తక్కువ సమయంలో తగ్గించగల మందులు మరియు ఆహార పదార్థాల వాడకానికి లోబడి, ఇన్సులిన్ లేకపోవడాన్ని భర్తీ చేసే సామర్థ్యం దీని లక్షణం.
- మీడియం డిగ్రీ. గ్లూకోజ్ను తగ్గించడానికి కనీసం 2-3 మందులు వాడతారు అనే జీవక్రియ మార్పులకు మీరు భర్తీ చేయవచ్చు. ఈ దశలో, జీవక్రియ వైఫల్యం యాంజియోపతితో కలిపి ఉంటుంది,
- తీవ్రమైన దశ. పరిస్థితిని సాధారణీకరించడానికి గ్లూకోజ్ను తగ్గించడానికి మరియు ఇన్సులిన్ ఇంజెక్ట్ చేయడానికి అనేక మార్గాల ఉపయోగం అవసరం. ఈ దశలో ఉన్న రోగి తరచుగా సమస్యలతో బాధపడుతుంటాడు.
టైప్ 2 డయాబెటిస్ అంటే ఏమిటి?
డయాబెటిస్ యొక్క క్లాసిక్ క్లినికల్ పిక్చర్ 2 దశలను కలిగి ఉంటుంది:
- శీఘ్ర దశ. గ్లూకోజ్కు ప్రతిస్పందనగా పేరుకుపోయిన ఇన్సులిన్ను తక్షణం ఖాళీ చేయడం,
- నెమ్మదిగా దశ. అధిక రక్తంలో చక్కెరను తగ్గించడానికి ఇన్సులిన్ విడుదల నెమ్మదిగా ఉంటుంది. ఇది వేగవంతమైన దశ తర్వాత వెంటనే పనిచేయడం ప్రారంభిస్తుంది, కానీ కార్బోహైడ్రేట్ల యొక్క తగినంత స్థిరీకరణకు లోబడి ఉంటుంది.
ప్యాంక్రియాస్ యొక్క హార్మోన్ యొక్క ప్రభావాలకు సున్నితంగా మారే బీటా కణాల పాథాలజీ ఉంటే, రక్తంలో కార్బోహైడ్రేట్ల పరిమాణంలో అసమతుల్యత క్రమంగా అభివృద్ధి చెందుతుంది. టైప్ 2 డయాబెటిస్ మెల్లిటస్లో, వేగవంతమైన దశ కేవలం ఉండదు మరియు నెమ్మదిగా దశ ప్రధానంగా ఉంటుంది. ఇన్సులిన్ ఉత్పత్తి చాలా తక్కువ మరియు ఈ కారణంగా ప్రక్రియను స్థిరీకరించడం సాధ్యం కాదు.
 తగినంత ఇన్సులిన్ రిసెప్టర్ ఫంక్షన్ లేదా పోస్ట్-రిసెప్టర్ మెకానిజమ్స్ లేనప్పుడు, హైపర్ఇన్సులినిమియా అభివృద్ధి చెందుతుంది. రక్తంలో అధిక స్థాయి ఇన్సులిన్తో, శరీరం దాని పరిహారం యొక్క యంత్రాంగాన్ని ప్రారంభిస్తుంది, ఇది హార్మోన్ల సమతుల్యతను స్థిరీకరించే లక్ష్యంతో ఉంటుంది. ఈ లక్షణ లక్షణం వ్యాధి ప్రారంభంలో కూడా గమనించవచ్చు.
తగినంత ఇన్సులిన్ రిసెప్టర్ ఫంక్షన్ లేదా పోస్ట్-రిసెప్టర్ మెకానిజమ్స్ లేనప్పుడు, హైపర్ఇన్సులినిమియా అభివృద్ధి చెందుతుంది. రక్తంలో అధిక స్థాయి ఇన్సులిన్తో, శరీరం దాని పరిహారం యొక్క యంత్రాంగాన్ని ప్రారంభిస్తుంది, ఇది హార్మోన్ల సమతుల్యతను స్థిరీకరించే లక్ష్యంతో ఉంటుంది. ఈ లక్షణ లక్షణం వ్యాధి ప్రారంభంలో కూడా గమనించవచ్చు.
పాథాలజీ యొక్క స్పష్టమైన చిత్రం చాలా సంవత్సరాలు నిరంతర హైపర్గ్లైసీమియా తరువాత అభివృద్ధి చెందుతుంది. అధిక రక్తంలో చక్కెర బీటా కణాలను ప్రతికూలంగా ప్రభావితం చేస్తుంది. ఇది వారి క్షీణతకు మరియు ధరించడానికి కారణం అవుతుంది, ఇన్సులిన్ ఉత్పత్తి తగ్గుతుంది.
వైద్యపరంగా, బరువులో మార్పు మరియు కెటోయాసిడోసిస్ ఏర్పడటం ద్వారా ఇన్సులిన్ లోపం వ్యక్తమవుతుంది. అదనంగా, ఈ రకమైన మధుమేహం యొక్క లక్షణాలు:
- పాలిడిప్సియా మరియు పాలియురియా. హైపర్గ్లైసీమియా కారణంగా జీవక్రియ సిండ్రోమ్ అభివృద్ధి చెందుతుంది, ఇది ఓస్మోటిక్ రక్తపోటు పెరుగుదలను రేకెత్తిస్తుంది. ప్రక్రియను సాధారణీకరించడానికి, శరీరం నీరు మరియు ఎలక్ట్రోలైట్లను చురుకుగా తొలగించడం ప్రారంభిస్తుంది,
- చర్మం దురద. రక్తంలో యూరియా మరియు కీటోన్స్ బాగా పెరగడం వల్ల చర్మం దురద,
- అధిక బరువు.
ఇన్సులిన్ నిరోధకత ప్రాధమిక మరియు ద్వితీయ అనేక సమస్యలను కలిగిస్తుంది. కాబట్టి, వైద్యుల మొదటి సమూహంలో ఇవి ఉన్నాయి: హైపర్గ్లైసీమియా, గ్లైకోజెన్ ఉత్పత్తి మందగమనం, గ్లూకోసూరియా, శరీర ప్రతిచర్యల నిరోధం.
సమస్యల యొక్క రెండవ సమూహంలో ఇవి ఉండాలి: కార్బోహైడ్రేట్లుగా రూపాంతరం చెందడానికి లిపిడ్లు మరియు ప్రోటీన్ల విడుదల యొక్క ఉద్దీపన, కొవ్వు ఆమ్లాలు మరియు ప్రోటీన్ల ఉత్పత్తిని నిరోధించడం, తినే కార్బోహైడ్రేట్ల పట్ల సహనం తగ్గడం, ప్యాంక్రియాస్ యొక్క హార్మోన్ యొక్క వేగవంతమైన స్రావం బలహీనపడటం.
టైప్ 2 డయాబెటిస్ తగినంత సాధారణం. పెద్దగా, వ్యాధి యొక్క ప్రాబల్యం యొక్క నిజమైన సూచికలు అధికారిక కనిష్ట 2-3 సార్లు మించగలవు.
అంతేకాక, రోగులు తీవ్రమైన మరియు ప్రమాదకరమైన సమస్యలు ప్రారంభమైన తర్వాతే వైద్య సహాయం తీసుకుంటారు. ఈ కారణంగా, ఎండోక్రినాలజిస్టులు సాధారణ వైద్య పరీక్షల గురించి మరచిపోకుండా ఉండటం చాలా ముఖ్యం అని నొక్కి చెప్పారు. వీలైనంత త్వరగా సమస్యను గుర్తించి, త్వరగా చికిత్స ప్రారంభించడానికి ఇవి సహాయపడతాయి.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ చికిత్సకు ఒక పద్ధతి

పేటెంట్ సంఖ్య: 1822767
. హైపర్గ్లైసీమియా కొనసాగింది, అయినప్పటికీ ఇది కొద్దిగా తగ్గింది: రక్తంలో చక్కెర 8.1 mmol / L. రోగికి ప్రతిపాదిత పద్ధతి ప్రకారం ఆక్యుపంక్చర్ కోర్సును సూచించారు. 1 వ సెషన్ తరువాత, రక్తంలో చక్కెర 5.5 mmol / L కి తగ్గింది. ప్యాంక్రియాటిక్ కార్యకలాపాల ఉద్దీపన ఫలితంగా ఇది ప్రారంభ స్థాయిలో (సెషన్కు ముందు) -88 mcd / ml నుండి రక్తంలో ఇమ్యునోరేయాక్టివ్ ఇన్సులిన్ స్థాయి 130 mcd / ml కు పెరిగింది మరియు సి-పెప్టైడ్ యొక్క కంటెంట్ 0.2 ng / ml నుండి 0 వరకు పెరిగింది. 4 ng / ml (సెషన్ తరువాత). ఇల్లు, మరియు జు-సాన్-లి యొక్క పాయింట్లకు - బ్రేకింగ్ పద్ధతి ద్వారా. ఎ. రునోవా టెక్రెడ్ ఎం. మోర్గెంటల్ దిద్దుబాటుదారుడు ఎం. సాంబోర్స్కాయ ఎడిటర్ ఎస్. కులకోవా ఆర్డర్ 2168 సంతకం. యుఎస్ఎస్ఆర్ 113035, మాస్కో, Zh.