డయాబెటిస్ మరియు బ్రోన్చియల్ ఆస్తమాకు ఎలా సంబంధం ఉంది?
ఒక వ్యక్తిలో ఒక వ్యాధి మాత్రమే అంతర్లీనంగా ఉన్న పరిస్థితి చాలా అరుదు. మానవ శరీరం యొక్క అన్ని వ్యవస్థలు మరియు అవయవాలు దగ్గరి సంబంధం కలిగి ఉంటాయి మరియు ఒక అవయవంతో సమస్యలు తరచుగా ఇతరుల వ్యాధుల రూపంలో సమస్యలను కలిగిస్తాయి. తత్ఫలితంగా, వ్యాధుల కలయిక ఏర్పడుతుంది, మరియు చర్యలు తీసుకోకపోతే, రోగలక్షణ దృగ్విషయం మొత్తం జీవిని కవర్ చేస్తుంది. అందువల్ల, అదనపు ఇబ్బందులు కలిగించే ముందు సమస్యను నిర్ధారించడం చాలా ముఖ్యం. అయితే, ఇది ఎల్లప్పుడూ సాధ్యం కాదు.
 రోగికి ఒకేసారి రెండు వ్యాధులు ఉన్నప్పుడు ఒక సాధారణ కేసు శ్వాసనాళాల ఉబ్బసం మరియు మధుమేహం. అధ్యయన ఫలితాల ప్రకారం, ఈ వ్యాధులు, వారి వ్యక్తీకరణలలో తేడాలు ఉన్నప్పటికీ, చాలా తరచుగా ఒకే వ్యక్తులలో సంభవిస్తాయి, ఎందుకంటే రోగనిరోధక వ్యవస్థలో అవాంతరాలు ఏర్పడతాయి.
రోగికి ఒకేసారి రెండు వ్యాధులు ఉన్నప్పుడు ఒక సాధారణ కేసు శ్వాసనాళాల ఉబ్బసం మరియు మధుమేహం. అధ్యయన ఫలితాల ప్రకారం, ఈ వ్యాధులు, వారి వ్యక్తీకరణలలో తేడాలు ఉన్నప్పటికీ, చాలా తరచుగా ఒకే వ్యక్తులలో సంభవిస్తాయి, ఎందుకంటే రోగనిరోధక వ్యవస్థలో అవాంతరాలు ఏర్పడతాయి.
రెండు వ్యాధుల ఉనికి చికిత్సా విధానాన్ని మరియు of షధాల ఎంపికను గణనీయంగా క్లిష్టతరం చేస్తుంది, ఎందుకంటే drugs షధాలు రెండింటినీ పోరాడటం అవసరం. అటువంటి ప్రభావాన్ని సాధించడం చాలా కష్టం, కాబట్టి వైద్యులు కనీసం ఒక వ్యాధిని తీవ్రతరం చేయని drugs షధాలను ఎన్నుకోవటానికి ప్రయత్నిస్తున్నారు, మరొక లక్షణాలను అణిచివేస్తారు.
వ్యాధి అభివృద్ధికి దోహదపడే అంశాలు
డయాబెటిస్ మరియు ఉబ్బసం రెండూ పూర్తిగా అణచివేయడం చాలా కష్టం. సాధారణంగా, వైద్య ప్రభావం మూర్ఛ యొక్క ఉపశమనం మరియు వాటి మరింత నివారణతో ముడిపడి ఉంటుంది.
మరో మాటలో చెప్పాలంటే, నిపుణులు తీవ్రతరం చేసే సంఖ్యను తగ్గించడానికి ప్రయత్నిస్తున్నారు. దీని కోసం, ప్రతి వ్యక్తి రోగిలో వ్యాధికి కారణం ఏమిటో తెలుసుకోవడం చాలా ముఖ్యం - ఇది బాధాకరమైన కారకం యొక్క రోగలక్షణ ప్రభావాన్ని తగ్గించడానికి సహాయపడుతుంది.
శ్వాసనాళ ఆస్తమా అభివృద్ధికి కారణమయ్యే ప్రధాన కారణాలు:
- వంశపారంపర్య,
- అలెర్జీ ప్రతిచర్యల యొక్క సంభావ్యత పెరిగింది,
- జన్యు లక్షణాలు,
- పర్యావరణ ప్రమాదాలకు శ్వాస మార్గము యొక్క సున్నితత్వం,
- ధూమపానం,
 విష పదార్థాలతో సంకర్షణ చెందవలసిన అవసరం,
విష పదార్థాలతో సంకర్షణ చెందవలసిన అవసరం,- అంటు వ్యాధులు
- drugs షధాలకు శరీర ప్రతిచర్య,
- చలికి ఎక్కువ కాలం బహిర్గతం
- కాల్షియం లోపం
- పర్యావరణ లక్షణాలు,
- ఛాతీ గాయాలు
- అటానమిక్ నాడీ వ్యవస్థతో సమస్యలు,
- దీర్ఘకాలిక శారీరక శ్రమ కారణంగా శరీర అలసట,
- శ్వాసకోశ వ్యవస్థ యొక్క నిర్మాణ లక్షణాలు.
డయాబెటిస్ మెల్లిటస్ ఏర్పడటానికి కారణమయ్యే అంశాలలో:
- హార్మోన్ల సమస్యలు,
- వంశపారంపర్య,
- ప్యాంక్రియాటిక్ వ్యాధి
- drugs షధాల ప్రభావం వారి దీర్ఘకాలిక వాడకంతో,
 శరీరంలో వయస్సు-సంబంధిత మార్పులు,
శరీరంలో వయస్సు-సంబంధిత మార్పులు,- ఎండోక్రైన్ వ్యవస్థ యొక్క పనితీరులో ఆటంకాలు,
- తీవ్రమైన అంటు వ్యాధులు
- అధిక బరువు ఉండటం,
- హృదయనాళ వ్యవస్థతో సమస్యలు,
- అధిక రక్త కొలెస్ట్రాల్
- థైరాయిడ్ వ్యాధి
- దీర్ఘకాలిక భావోద్వేగ ఓవర్ స్ట్రెయిన్, ఇది శరీరం యొక్క క్షీణతకు దారితీసింది.
డయాబెటిస్ ఉన్నవారిలో, శ్వాసనాళాల ఉబ్బసం సంభావ్యత గణనీయంగా ఎక్కువగా ఉందని వైద్యులు గమనిస్తున్నారు. డయాబెటిస్ వివిధ అవయవాలు మరియు వ్యవస్థలలో రుగ్మతలకు దారితీస్తుంది మరియు శరీరాన్ని బలహీనపరుస్తుంది, ఇది బాహ్య ప్రభావాలకు మరింత సున్నితంగా ఉంటుంది. ఫలితంగా, రోగులకు తరచుగా అంటు వ్యాధులు మరియు అలెర్జీ ప్రతిచర్యలు ఉంటాయి. వారు, ఆస్తమాను రేకెత్తించే సామర్థ్యాన్ని కలిగి ఉంటారు.
 అలాగే, రోగిలో ఉబ్బసం ఉండటం వల్ల డయాబెటిస్ వస్తుంది. .షధాల ప్రభావాల గురించి మర్చిపోవద్దు. శ్వాసనాళ ఉబ్బసం చికిత్సలో ఉపయోగించే కొన్ని మందులు రోగలక్షణ మార్పులకు కారణమవుతాయి, ఇది డయాబెటిస్ మెల్లిటస్కు దారితీస్తుంది. అందువల్ల, ఉబ్బసం ఉన్నవారిలో వారి చికిత్సలో హానికరమైన ations షధాలను ఉపయోగించకుండా ఉండటానికి సంభావ్య ప్రమాద సమూహాన్ని గుర్తించడం చాలా ముఖ్యం.
అలాగే, రోగిలో ఉబ్బసం ఉండటం వల్ల డయాబెటిస్ వస్తుంది. .షధాల ప్రభావాల గురించి మర్చిపోవద్దు. శ్వాసనాళ ఉబ్బసం చికిత్సలో ఉపయోగించే కొన్ని మందులు రోగలక్షణ మార్పులకు కారణమవుతాయి, ఇది డయాబెటిస్ మెల్లిటస్కు దారితీస్తుంది. అందువల్ల, ఉబ్బసం ఉన్నవారిలో వారి చికిత్సలో హానికరమైన ations షధాలను ఉపయోగించకుండా ఉండటానికి సంభావ్య ప్రమాద సమూహాన్ని గుర్తించడం చాలా ముఖ్యం.
ఒకేసారి రెండు వ్యాధులకు కారణమయ్యే ప్రధాన కారణాలు:
- జన్యు లక్షణాలు,
- రోగనిరోధక వ్యవస్థతో సమస్యలు
- ప్రతికూల పర్యావరణ పరిస్థితులు.
చికిత్స మరియు ప్రమాదాన్ని తగ్గించే లక్షణాలు
కలిసి సంభవించే రెండు వ్యాధుల చికిత్స, ఏదైనా ఒక పాథాలజీ చికిత్స కంటే ఎక్కువ ఇబ్బందులను సూచిస్తుంది. Drugs షధాలను మరింత జాగ్రత్తగా ఎన్నుకోవలసిన అవసరం ద్వారా ఇది వివరించబడింది, ఎందుకంటే అవి ఒక వ్యాధి యొక్క లక్షణాలను అణచివేయగలవు, కానీ మరొకటి తీవ్రతరం చేస్తాయి. ఇది డయాబెటిస్ సంక్లిష్ట ఉబ్బసం చికిత్సలో ఇబ్బందులను కలిగిస్తుంది.
 ఈ రెండు వ్యాధులకు చికిత్స చేసేటప్పుడు, స్వీయ మందులు చాలా ప్రమాదకరమైనవి. ఏదైనా drugs షధాలను క్షుణ్ణంగా పరీక్షించిన తరువాత మరియు అన్ని వ్యక్తిగత లక్షణాలను పరిగణనలోకి తీసుకున్న తరువాత డాక్టర్ సూచించాలి. అందువల్ల, మూర్ఛ నుండి ఉపశమనం కోసం కూడా మీరు నిపుణులచే సూచించబడని మందులను ఉపయోగించకూడదు. అదనంగా, చికిత్స ప్రక్రియలో, వైద్యుల నియంత్రణ చాలా ముఖ్యం, ఎందుకంటే చికిత్సా ప్రభావాలకు ప్రతిచర్యలలో మార్పులు సంభవించే అవకాశం ఉంది.
ఈ రెండు వ్యాధులకు చికిత్స చేసేటప్పుడు, స్వీయ మందులు చాలా ప్రమాదకరమైనవి. ఏదైనా drugs షధాలను క్షుణ్ణంగా పరీక్షించిన తరువాత మరియు అన్ని వ్యక్తిగత లక్షణాలను పరిగణనలోకి తీసుకున్న తరువాత డాక్టర్ సూచించాలి. అందువల్ల, మూర్ఛ నుండి ఉపశమనం కోసం కూడా మీరు నిపుణులచే సూచించబడని మందులను ఉపయోగించకూడదు. అదనంగా, చికిత్స ప్రక్రియలో, వైద్యుల నియంత్రణ చాలా ముఖ్యం, ఎందుకంటే చికిత్సా ప్రభావాలకు ప్రతిచర్యలలో మార్పులు సంభవించే అవకాశం ఉంది.
రెండు వ్యాధుల యొక్క అత్యంత స్పష్టమైన లక్షణాలను మరియు వాటి కారణాలను పరిగణనలోకి తీసుకోవడం చాలా ముఖ్యం. కానీ చాలా ముఖ్యమైన అంశం వ్యాధి రకం.
ఉబ్బసం యొక్క అలెర్జీ మూలంతో, డయాబెటిస్కు drugs షధాల ఎంపికలో జాగ్రత్త వహించాలి, ఎందుకంటే వాటికి ప్రతిచర్య వచ్చే ప్రమాదం ఉంది. ఫలితం మరొక ఉబ్బసం దాడి అవుతుంది. అందువల్ల, అలెర్జీ పరీక్షలను ముందస్తుగా నిర్వహించడం మంచిది మరియు అప్పుడు మాత్రమే మందులను సూచిస్తారు.
 ఇన్సులిన్-ఆధారిత రకం మధుమేహంతో, గ్లూకోకార్టికోస్టెరాయిడ్ మందులను మినహాయించడం మంచిది, వీటిని తరచుగా ఉబ్బసంకు వ్యతిరేకంగా ఉపయోగిస్తారు. ఇవి డయాబెటిస్ యొక్క వ్యక్తీకరణలను తీవ్రతరం చేస్తాయి మరియు సమస్యలను కలిగిస్తాయి. అందువల్ల, ఈ నిధులను పూర్తిగా మినహాయించకపోతే, కనీసం వాటి వినియోగాన్ని తగ్గించడం అవసరం. సాధారణంగా గ్లూకోకార్టికోస్టెరాయిడ్స్ కార్టికోస్టెరాయిడ్స్తో భర్తీ చేయబడతాయి. వాటిని పూర్తిగా తిరస్కరించడం అసాధ్యం అయితే, దైహిక చికిత్సకు బదులుగా, ఉచ్ఛ్వాసము వారి సహాయంతో సూచించబడుతుంది, తద్వారా మధుమేహం యొక్క కోర్సును ప్రతికూలంగా ప్రభావితం చేసే పదార్థాలు తక్కువ పరిమాణంలో రక్తంలోకి ప్రవేశిస్తాయి.
ఇన్సులిన్-ఆధారిత రకం మధుమేహంతో, గ్లూకోకార్టికోస్టెరాయిడ్ మందులను మినహాయించడం మంచిది, వీటిని తరచుగా ఉబ్బసంకు వ్యతిరేకంగా ఉపయోగిస్తారు. ఇవి డయాబెటిస్ యొక్క వ్యక్తీకరణలను తీవ్రతరం చేస్తాయి మరియు సమస్యలను కలిగిస్తాయి. అందువల్ల, ఈ నిధులను పూర్తిగా మినహాయించకపోతే, కనీసం వాటి వినియోగాన్ని తగ్గించడం అవసరం. సాధారణంగా గ్లూకోకార్టికోస్టెరాయిడ్స్ కార్టికోస్టెరాయిడ్స్తో భర్తీ చేయబడతాయి. వాటిని పూర్తిగా తిరస్కరించడం అసాధ్యం అయితే, దైహిక చికిత్సకు బదులుగా, ఉచ్ఛ్వాసము వారి సహాయంతో సూచించబడుతుంది, తద్వారా మధుమేహం యొక్క కోర్సును ప్రతికూలంగా ప్రభావితం చేసే పదార్థాలు తక్కువ పరిమాణంలో రక్తంలోకి ప్రవేశిస్తాయి.
అలాంటి రెండు తీవ్రమైన వ్యాధుల ఉనికి తీవ్రమైన పరిణామాలకు దారితీస్తుంది, ఈ కారణంగా అన్ని వ్యవస్థలు మరియు అవయవాల పనితీరు మారుతుంది. దీనిని నివారించడానికి, మీరు రోగి యొక్క పరిస్థితిని మరింత దిగజార్చకుండా ప్రయత్నించాలి. ఇందుకోసం శరీరంలో ఏవైనా మార్పులు జరిగితే వైద్యుల చికిత్స మరియు నియంత్రణ చాలా ముఖ్యం. కానీ తక్కువ ప్రాముఖ్యత నివారణ కాదు. ఇది రెచ్చగొట్టే కారకాల గుర్తింపు మరియు వాటి ప్రభావాల తటస్థీకరణను కలిగి ఉంటుంది.
ఆస్తమా మరియు డయాబెటిస్ అభివృద్ధి హానికరమైన జీవన పరిస్థితులు, అనారోగ్యకరమైన జీవనశైలి మరియు బలహీనమైన రోగనిరోధక శక్తితో ప్రభావితమవుతాయి కాబట్టి, నివారణ చర్యలు చాలావరకు ఈ ప్రాంతాలను లక్ష్యంగా చేసుకుంటాయి. ప్రధానమైనవి:
- ధూమపానం మరియు మద్యం మానేయడం,
- హేతుబద్ధమైన మరియు సమతుల్య పోషణ,
 మితమైన శారీరక శ్రమ,
మితమైన శారీరక శ్రమ,- సానిటరీ ప్రమాణాలకు అనుగుణంగా,
- అలెర్జీ కారకాలు మరియు హానికరమైన పదార్ధాలతో సంబంధాన్ని నివారించడం,
- చికిత్స యొక్క పురోగతిని వైద్యులు పర్యవేక్షిస్తారు,
- డాక్టర్ సిఫారసులతో రోగి సమ్మతి,
- శరీర బలోపేతం
- వ్యాధుల కోర్సు యొక్క లక్షణాల గురించి రోగులకు తెలియజేయడం.
శ్వాసనాళాల ఆస్తమాను నయం చేయడం పూర్తిగా అసాధ్యం - వైద్యులు ఈ వ్యాధిని అదుపులో ఉంచుకోవచ్చు మరియు సమస్యలను నివారించవచ్చు. డయాబెటిస్ మెల్లిటస్ దానిలో చేరితే, పెరిగిన జాగ్రత్త అవసరం, ఎందుకంటే, ఆస్తమా లక్షణాలను ఎదుర్కోవటానికి drugs షధాల వృత్తం ఇరుకైనది.
రోగులు తప్పుడు చికిత్సను ఎంచుకుంటే లేదా డాక్టర్ సిఫారసులను పాటించకూడదనుకుంటే, మరింత తీవ్రమైన అనారోగ్యాలు, ఉదాహరణకు, కొరోనరీ హార్ట్ డిసీజ్ (ధూమపానం మానేయడానికి ఇష్టపడని వారికి) సంభవించవచ్చు.
కేటాయించని drugs షధాలను తీసుకోవడం వల్ల అలెర్జీ ఉధృతం అవుతుంది లేదా చక్కెర స్థాయిలో మార్పు వస్తుంది, ఇది ఇన్సులిన్-ఆధారిత మధుమేహానికి ప్రమాదకరం.
శ్వాసనాళ ఉబ్బసం యొక్క లక్షణం
శ్వాసనాళాల ఉబ్బసం అనేది దీర్ఘకాలిక వ్యాధి, ఇది నిర్దిష్ట చికాకులను బహిర్గతం చేయడం వల్ల వాయుమార్గాల సంకుచితానికి కారణమవుతుంది. ఈ శ్వాసకోశ పాథాలజీ సంభవించడం మరియు అభివృద్ధి చెందడానికి ప్రధాన కారకాలు:
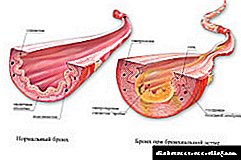
- జన్యు సిద్ధత.
- అలెర్జీ ప్రతిచర్యలకు ధోరణి.
- వంశపారంపర్య కారకం.
- ధూమపానం.
- బాహ్య ఉద్దీపనలకు శ్వాసనాళాల యొక్క తీవ్రసున్నితత్వం (అవి బ్యాక్టీరియా మరియు బాక్టీరియా లేని స్వభావం కలిగి ఉంటాయి).
- విష పదార్థాలతో దీర్ఘకాలిక పరస్పర చర్య.
- వైరల్ ఇన్ఫెక్షన్లు.
- కొన్ని .షధాల ప్రభావం.
- ఎగ్జాస్ట్ పొగలకు గురికావడం.
- బాక్టీరియా స్వభావం యొక్క అంటువ్యాధులు.
- ప్రతికూల పర్యావరణ కారకం.
- శరీరంలో కాల్షియం లేకపోవడం.
- శ్వాస మార్గము యొక్క అల్పోష్ణస్థితి.
- అటానమిక్ నాడీ వ్యవస్థలో లోపాలు.
- దీర్ఘకాలిక మరియు శాశ్వత శారీరక అధిక పని.
- ఛాతీలో బాధాకరమైన గాయాలు ఉండటం.
- శ్వాసనాళంలో విధ్వంసక మార్పులు.
- జంతు ఉత్పత్తుల అధిక వినియోగం.
 శ్వాసనాళ ఉబ్బసం యొక్క లక్షణాలు:
శ్వాసనాళ ఉబ్బసం యొక్క లక్షణాలు:
- Oc పిరి ఆడటం.
- శ్వాస ప్రక్రియ లోపాలు.
- దీర్ఘకాలిక బ్రోన్కైటిస్
- రాత్రి సమయంలో తీవ్రతరం చేసే ధోరణితో శాశ్వత దగ్గు.
- తీవ్రమైన శ్వాస ఆడకపోవడం అభివృద్ధి.
- ఒక లక్షణం విజిల్ శ్వాసతో పాటు మరియు వ్యాధి యొక్క తీవ్రమైన రూపాల్లో గమనించబడుతుంది.
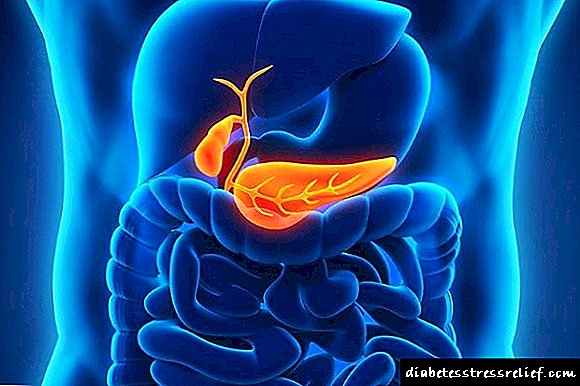
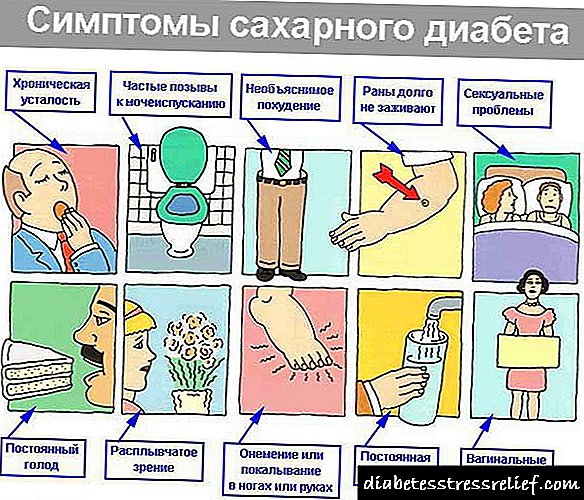
మధుమేహం యొక్క లక్షణం
డయాబెటిస్ మెల్లిటస్ అనేది ఎండోక్రైన్ వ్యవస్థ యొక్క వ్యాధి, అధిక రక్తంలో చక్కెర, ఇన్సులిన్ హార్మోన్ యొక్క తగినంత ప్యాంక్రియాటిక్ హార్మోన్ ఉత్పత్తి. ఈ పాథాలజీ ఫలితంగా, శరీరంలోని జీవక్రియ ప్రక్రియలు అనేక అవయవాలు మరియు వ్యవస్థలకు సమానమైన నష్టంతో చెదిరిపోతాయి. డయాబెటిస్ అభివృద్ధికి ప్రధాన కారణాలు, ఎండోక్రినాలజిస్టులు:

- జన్యు సిద్ధత (దగ్గరి బంధువులలో పాథాలజీ ఉండటం వల్ల దాని సంభవించే ప్రమాదాన్ని ముప్పై శాతానికి పైగా పెంచుతుంది).
- హార్మోన్ల అసమతుల్యత.
- క్లోమం దెబ్బతింటుంది.
- అనేక .షధాల యొక్క దీర్ఘకాలిక మరియు అనియంత్రిత తీసుకోవడం.
- క్లోమం యొక్క పనితీరులో ఉల్లంఘనలతో సంభవించే బీటా కణాల ఓటమి.
- వయసు. గణాంకాల ప్రకారం, అరవై ఏళ్లు పైబడిన వ్యక్తులు పరిశీలనలో ఉన్న పాథాలజీకి ఎక్కువగా గురవుతారు.
- ఎండోక్రైన్ వ్యవస్థ యొక్క పాథాలజీ.
- అధిక బరువు, es బకాయం.
- తీవ్రమైన రూపంలో సంభవించే అంటు వ్యాధుల ఉనికి.
- ధమనుల రక్తపోటు.
- అధిక కొలెస్ట్రాల్.
- థైరాయిడ్ వ్యాధి.
- మానసిక రుగ్మతలు లేదా భావోద్వేగ ఓవర్ స్ట్రెయిన్ వల్ల నాడీ అలసట.
 ఎండోక్రైన్ వ్యవస్థ యొక్క సమర్పించిన వ్యాధి యొక్క ప్రధాన లక్షణాలు మరియు సంకేతాలు:
ఎండోక్రైన్ వ్యవస్థ యొక్క సమర్పించిన వ్యాధి యొక్క ప్రధాన లక్షణాలు మరియు సంకేతాలు:
- మూత్ర విసర్జన చేయాలనే కోరిక పెరిగింది.
- సాధ్యమైన నిర్జలీకరణం.
- పొడి నోరు యొక్క స్థిరమైన భావన.
- శాశ్వత మరియు తీవ్రమైన దాహం.
- నాడీ, కారణంలేని చిరాకు.
- అలసట.
- బలహీనత అనుభూతి.
- శరీర బరువు తగ్గడం (అధునాతన దశల్లో శరీరం క్షీణించడం ఉంటుంది).
- చేతులు మరియు కాళ్ళలో తిమ్మిరి.
- రాపిడి.
- Heartaches.
- చర్మం దురద మరియు దహనం యొక్క సంచలనాలు, అలాగే పెరినియంలో.
- అలెర్జీ చర్మ దద్దుర్లు సాధ్యమే.
- తరచుగా మూడ్ స్వింగ్.
- రక్తపోటులో ఆకస్మిక మార్పులు.
డయాబెటిస్ మరియు ఉబ్బసం యొక్క సంబంధం
 మొదటి చూపులో, పరిశీలనలో ఉన్న పాథాలజీలు వేరే స్వభావాన్ని కలిగి ఉన్నప్పటికీ, వాటి సంబంధాన్ని నిర్ణయించే అనేక అంశాలు ఉన్నాయి. డయాబెటిస్ మెల్లిటస్ నేపథ్యానికి వ్యతిరేకంగా శ్వాసనాళ ఉబ్బసం అభివృద్ధి చెందుతున్న సందర్భాలు చాలా దశాబ్దాల క్రితం గుర్తించబడ్డాయి మరియు అప్పటి నుండి ఈ దృగ్విషయం యొక్క కారణాలపై శాస్త్రవేత్తల మధ్య అంతులేని చర్చలు జరిగాయి.
మొదటి చూపులో, పరిశీలనలో ఉన్న పాథాలజీలు వేరే స్వభావాన్ని కలిగి ఉన్నప్పటికీ, వాటి సంబంధాన్ని నిర్ణయించే అనేక అంశాలు ఉన్నాయి. డయాబెటిస్ మెల్లిటస్ నేపథ్యానికి వ్యతిరేకంగా శ్వాసనాళ ఉబ్బసం అభివృద్ధి చెందుతున్న సందర్భాలు చాలా దశాబ్దాల క్రితం గుర్తించబడ్డాయి మరియు అప్పటి నుండి ఈ దృగ్విషయం యొక్క కారణాలపై శాస్త్రవేత్తల మధ్య అంతులేని చర్చలు జరిగాయి.
ఆధునిక ఎపిడెమియోలాజికల్ అధ్యయనాల ఫలితాలు ఈ సమస్యను అంతం చేశాయి, ఇది సమర్పించిన పాథాలజీల మధ్య ఒక నిర్దిష్ట సంబంధం ఉనికిని నిర్ధారిస్తుంది. అన్నింటిలో మొదటిది, రోగనిరోధక శక్తి యొక్క సాధారణ క్షీణత మరియు రోగనిరోధక వ్యవస్థ యొక్క పనితీరు బలహీనపడటం దీనికి కారణం, ఇవి శ్వాసనాళ ఆస్తమా మరియు డయాబెటిస్ మెల్లిటస్ రెండింటికీ కీలకమైన కారకాలు. ఏది ఏమయినప్పటికీ, పాథాలజీల యొక్క సారూప్య కోర్సు యొక్క ప్రధాన సాక్ష్యం ఏమిటంటే, అదే జాతులు, టి-హెల్పర్స్ అని పిలవబడేవారు, సెల్యులార్ మరియు హ్యూమల్ రోగనిరోధక శక్తి మధ్య సంబంధానికి కారణమైన జనాభా, రెండు వ్యాధుల యొక్క వ్యాధికారకంలో పాల్గొంటారు.
ఒక శాస్త్రీయ అధ్యయనం జరిగింది, ఇది సమగ్ర కణ విశ్లేషణను కలిగి ఉంది మరియు డయాబెటిస్ మరియు ఆస్తమాటిక్స్లో ఆధిపత్య Th1 మరియు Th2 ప్రతిస్పందన యొక్క పూర్తి యాదృచ్చికతను వెల్లడించింది. మరొక అధ్యయనంలో, డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో శ్వాసనాళాల ఉబ్బసం యొక్క అభివృద్ధి చెందుతున్న కేసులలో 12.5 శాతం ఉన్నట్లు కనుగొనబడింది. ఇవి చాలా ఎక్కువ సూచికలు, పరిశీలనలో ఉన్న రెండు పాథాలజీల మధ్య స్పష్టమైన సంబంధం ఉన్నట్లు సూచిస్తుంది.
స్వయం ప్రతిరక్షక వ్యాధి లేని వ్యక్తుల కంటే కొన్ని రకాల మధుమేహంతో బాధపడుతున్న ప్రజలలో శ్వాసనాళాల ఆస్తమా ప్రమాదం గణనీయంగా ఎక్కువగా ఉందని వైద్యులు స్పష్టంగా గుర్తించారు.
వ్యాధుల ఉమ్మడి కోర్సును ఏది ప్రేరేపిస్తుంది?
 డయాబెటిస్ మెల్లిటస్తో శ్వాసనాళాల ఆస్తమా యొక్క అనుబంధాన్ని శాస్త్రీయ అధ్యయనాలు చూపించాయి. అయితే, ఇది జరగడానికి, అదనపు ప్రభావ కారకాలు కూడా అవసరం. వారితో సంబంధం కలిగి ఉండటం ఆచారం:
డయాబెటిస్ మెల్లిటస్తో శ్వాసనాళాల ఆస్తమా యొక్క అనుబంధాన్ని శాస్త్రీయ అధ్యయనాలు చూపించాయి. అయితే, ఇది జరగడానికి, అదనపు ప్రభావ కారకాలు కూడా అవసరం. వారితో సంబంధం కలిగి ఉండటం ఆచారం:
- ప్రతికూల వాతావరణం
- డయాబెటిస్ యొక్క ఐట్రోజనిక్ లేదా స్టెరాయిడ్ రూపం ఉండటం, కొన్ని సందర్భాల్లో, శ్వాసనాళ ఉబ్బసం చికిత్సకు ఉపయోగించే గ్లూకోకార్టికోస్టెరాయిడ్ drugs షధాలను సుదీర్ఘంగా ఉపయోగించడం ద్వారా ఈ వ్యాధిని ప్రేరేపించవచ్చు.
- రోగి యొక్క ఉనికి, ఆల్స్ట్రోమ్ సిండ్రోమ్ అని పిలుస్తారు.
చాలా సందర్భాలలో, టైప్ 1 డయాబెటిస్ ఉన్న రోగులలో శ్వాసనాళాల ఉబ్బసం సంభవిస్తుందనే వాస్తవాన్ని శాస్త్రవేత్తలు గమనించారు. ఇన్సులిన్-ఆధారిత మధుమేహంలో, శ్వాసనాళ ఆస్తమాతో రోగలక్షణ సంబంధం గమనించబడదు.
క్లినిక్ మరియు డయాగ్నోస్టిక్స్
పాలియురియా మరియు పాలిడిప్సియా వంటి పిల్లల వ్యాధి యొక్క సాధారణ క్లినికల్ లక్షణాల ఆధారంగా ఎండోక్రినాలజిస్ట్ టైప్ 1 డయాబెటిస్ నిర్ధారణ చేస్తుంది (లక్షణాలు కనిపించకుండా పోవచ్చు మరియు క్రమానుగతంగా కనిపిస్తాయి). రోగ నిర్ధారణ సమయానికి నిర్ధారించబడకపోతే, పిల్లల బరువు తగ్గడం ప్రారంభమవుతుంది. వికారం, కడుపు నొప్పి మరియు వాంతులు - కెటోయాసిడోసిస్ లక్షణాలు - తీవ్రమైన నిర్జలీకరణానికి దారితీస్తాయి. హైపర్గ్లైసీమియా (నోటి గ్లూకోస్ టాలరెన్స్ పరీక్ష తర్వాత 2 గంటల తర్వాత 6.1 mmol / L లేదా 7.8 mmol / L కంటే ఎక్కువ ఉపవాసం గ్లూకోజ్) టైప్ 1 డయాబెటిస్ నిర్ధారణను నిర్ధారిస్తుంది. అదనపు ప్రమాణాలు: నిర్దిష్ట ప్రతిరోధకాల ఉనికి, గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయి పెరుగుదల, ఇన్సులిన్-ఆధారిత మధుమేహానికి వంశపారంపర్య నిరోధకత, రోగ నిర్ధారణను స్పష్టం చేయడానికి సహాయపడతాయి, అయినప్పటికీ అవి లేకపోవడం వ్యాధిని అభివృద్ధి చేసే అవకాశాన్ని మినహాయించలేదు (డయాబెటిస్ మెల్లిటస్ యొక్క రోగ నిర్ధారణ మరియు వర్గీకరణపై నిపుణుల కమిటీ, 1997).
పిల్లలు మరియు కౌమారదశలో టైప్ 2 డయాబెటిస్ సాధారణంగా లక్షణం లేనిది కాబట్టి, ఇది బాల్యంలో చాలా అరుదుగా నిర్ధారణ అవుతుంది.
ఉబ్బసం యొక్క రోగనిర్ధారణ ప్రమాణాలు: అటోపీ యొక్క కుటుంబ చరిత్ర (ఉబ్బసం, అటోపిక్ చర్మశోథ, పరాగసంపర్కం, అలెర్జీ రినిటిస్), సానుకూల అలెర్జీ చరిత్ర (జంతువులతో సంబంధం తరువాత అలెర్జీ లక్షణాలు సంభవించడం, పుప్పొడి మొదలైనవి వంటి రెచ్చగొట్టే కారకాల సూచనలు). అటోపిక్ నేపథ్యం ఉన్న చిన్న పిల్లలలో (తరచుగా అటోపిక్ చర్మశోథతో సంబంధం కలిగి ఉంటుంది), తీవ్రమైన శ్వాసకోశ వైరల్ ఇన్ఫెక్షన్లకు సంబంధించి, AD యొక్క లక్షణాలు ఒక నియమం వలె ఉత్పన్నమవుతాయి. అన్ని వయసులలో, రాత్రి దగ్గు, శారీరక శ్రమ, గాలి ఉష్ణోగ్రతలో మార్పులు మొదలైన వాటి ద్వారా రెచ్చగొట్టవచ్చు. AD యొక్క ఉనికి అలెర్గోటెస్ట్రేషన్ను నిర్ధారిస్తుంది (సానుకూల చర్మ పరీక్షలు, సెరోలాజికల్గా - మొత్తం మరియు నిర్దిష్ట IgE ప్రతిరోధకాల పెరుగుదల).
స్టెరాయిడ్ డయాబెటిస్తో బాధపడుతున్న ఆస్తమా రోగులకు, ఉబ్బసం యొక్క తీవ్రమైన కోర్సు లక్షణం, దీనికి సంబంధించి వారు ఎక్కువ కాలం దైహిక కార్టికోస్టెరాయిడ్స్ను ఉపయోగించవలసి వస్తుంది. ఇంతలో, ఈ విధానం సమర్థించబడదు మరియు AD చికిత్సకు ఆధునిక సిఫార్సులకు విరుద్ధంగా ఉంది. పాశ్చాత్య దేశాలలో దీర్ఘకాలంగా ఆమోదించబడిన ఉచ్ఛ్వాస హార్మోన్ చికిత్స, అలాగే AD ప్రెడ్నిసోలోన్ యొక్క తీవ్రతరం ఉన్న రోగులను ఒక చిన్న కోర్సుతో సూచించడం, ఐట్రోజనిక్ ఇట్సెంకో-కుషింగ్స్ సిండ్రోమ్ మరియు స్టెరాయిడ్ డయాబెటిస్తో సహా ఇతర తీవ్రమైన సమస్యల అభివృద్ధిని నిరోధించడంలో సందేహం లేదు.
అధిక మోతాదులో లేదా పొడవైన కోర్సులలో దైహిక కార్టికోస్టెరాయిడ్స్ను స్వీకరించడం తరచుగా es బకాయం అభివృద్ధికి దారితీస్తుంది, దీనివల్ల రోగి రాత్రి అప్నియా లేదా బలహీనమైన శ్వాసకోశ కండరాల పనితీరుకు గురవుతారు. స్టెరాయిడ్ డయాబెటిస్ అభివృద్ధికి తీవ్రమైన ప్రమాద కారకంగా ob బకాయం తక్కువ ప్రమాదకరం కాదు.
మీకు తెలిసినట్లుగా, AD ఉన్న చాలా మంది రోగులు కార్టికోస్టెరాయిడ్స్ యొక్క పీల్చిన రూపంతో చికిత్సకు బాగా స్పందిస్తారు, ఇది 16, 19, 20 వ్యాధి సమయంలో నియంత్రణను స్థాపించడానికి సహాయపడుతుంది.
ఉబ్బసం ఉన్న రోగుల మొత్తం జనాభాలో 1–5%, అధిక మోతాదులో పీల్చే కార్టికోస్టెరాయిడ్లతో పాటు, క్రమానుగతంగా స్టెరాయిడ్ల నోటి పరిపాలన కూడా అవసరం 16, 20. అంతేకాకుండా, ఈ రోగులలో కొందరు కావలసిన బ్రోంకోడైలేటింగ్ ప్రభావాన్ని సాధించలేరు మరియు దైహిక ప్రతిస్పందనగా క్లినికల్ పరిస్థితిని మెరుగుపరచలేరు GCS. ఇటువంటి రోగులను స్టెరాయిడ్-రెసిస్టెంట్గా పరిగణిస్తారు. "స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా" యొక్క నిర్వచనం చార్మిచెల్ జె. 1981 లోనే ఇచ్చారు: "స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా అనేది ఆస్తమా, దీనిలో 1 సెకన్లలో బలవంతంగా గడువు ముగిసే పరిమాణం (FEV1) రోజుకు 40 మి.గ్రా మోతాదులో 1-2 వారాల ప్రిడ్నిసోలోన్ మోతాదు తర్వాత బి-అగోనిస్ట్ పీల్చడానికి ప్రతిస్పందనగా 15% కంటే ఎక్కువ పెరగదు. ” వరుసగా FEV1 లో పెద్ద పెరుగుదల ఉన్న రోగులను స్టెరాయిడ్-సెన్సిటివ్గా పరిగణిస్తారు.
"స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా" అనే పదం ఉంటే (FEV లో మార్పు1 స్టెరాయిడ్-సంరక్షించే మందులు
వాంబోల్ట్ మరియు ఇతరులు. 34 మంది పిల్లలను దీర్ఘకాలికంగా అనుసరించేటప్పుడు స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా యొక్క క్లినికల్ కోర్సులో ఏ లక్షణాలను వెల్లడించలేదు, అయినప్పటికీ, రోగులలో జిసిఎస్కు సున్నితత్వం లేకపోవడం AD యొక్క అత్యంత తీవ్రమైన రూపం యొక్క తీవ్రతతో ముడిపడి ఉందని పరిశోధకులు నిర్ధారించారు. మరొక రచయిత ప్రకారం, స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా ఉన్న 11 మంది రోగులను ఒక సంవత్సరం పాటు గమనించినప్పుడు, 40 మి.గ్రా ప్రెడ్నిసోలోన్ తీసుకున్న తరువాత బి 2-అగోనిస్ట్ పీల్చడంతో ఒక పరీక్ష కాలక్రమేణా మారిపోయింది, అనగా స్టెరాయిడ్-రెసిస్టెంట్ రోగులు స్టెరాయిడ్-సెన్సిటివ్ మరియు దీనికి విరుద్ధంగా మారారు.
ఉబ్బసం ఉన్న రోగులలో ఈ దృగ్విషయం చాలా అరుదుగా ఉన్నప్పటికీ, ఈ రోగుల సమూహానికి తీవ్రమైన వైద్య మరియు సామాజిక సమస్య ఉంది, ఉదాహరణకు, పశ్చిమ దేశాలలో AD చికిత్సకు అయ్యే మొత్తం ఖర్చులో 50% కంటే ఎక్కువ వారి చికిత్స కోసం ఖర్చు చేస్తారు. రుమటాయిడ్ ఆర్థరైటిస్ మరియు ఇన్ఫ్లమేటరీ ప్రేగు వ్యాధుల రోగులలో కార్టికోస్టెరాయిడ్ నిరోధకత కూడా లక్షణం అనే వాస్తవాన్ని మనం పరిగణనలోకి తీసుకుంటే, దేశ ఆరోగ్య సంరక్షణ కోసం అటువంటి రోగుల చికిత్స యొక్క సామాజిక-ఆర్ధిక ప్రాముఖ్యత స్పష్టమవుతుంది.
డయాబెటిస్కు యాంటీ ఆస్తమా థెరపీ
AD - ag- అగోనిస్ట్లు మరియు దైహిక GCS చికిత్సకు ప్రధాన ఏజెంట్లు రక్తంలో గ్లూకోజ్పై చూపే ప్రభావం అందరికీ తెలుసు: ఈ మందులు రక్తంలో గ్లూకోజ్ స్థాయిలను 26–28 పెంచే సామర్థ్యాన్ని కలిగి ఉంటాయి. గ్లూకోకార్టికాయిడ్లు కాలేయంలో గ్లైకోజెన్ కంటెంట్ను పెంచుతాయి మరియు దానిలోని గ్లూకోజ్ సంశ్లేషణకు దోహదం చేస్తాయి (గ్లూకోనోజెనిసిస్). నెబ్యులైజ్డ్ సాల్బుటామోల్ రక్తంలో గ్లూకోజ్ను గణనీయంగా పెంచుతుందని మరియు డయాబెటిస్ ఉన్న రోగులలో కెటోయాసిడోసిస్ అభివృద్ధి చెందే అవకాశం 27, 28 అని తేలింది. మరో బి-అగోనిస్ట్, టెర్బుటాలిన్, పెద్దవారిలో గ్లూకాగాన్ స్థాయిలను ప్రభావితం చేస్తుంది మరియు రాత్రిపూట హైపోగ్లైసీమియా సంభవించినప్పుడు దాని రక్షణ ప్రభావం నిర్ధారించబడింది 29 , 30.
ఎన్. రైట్ మరియు జె. వేల్స్ హైపోగ్లైసీమియాపై యాంటీ ఆస్తమా drugs షధాల ప్రభావాలను మరియు టైప్ 1 డయాబెటిస్ ఉన్న పిల్లలలో గ్లైసెమియాను నియంత్రించే సామర్థ్యాన్ని అధ్యయనం చేశారు. రచయితల ప్రకారం, టైప్ 1 డయాబెటిస్ ఉన్న 12% మంది పిల్లలు కూడా అదే సమయంలో AD కి చికిత్స పొందారు: వారందరూ వారానికి కనీసం 1 సార్లు β- అగోనిస్ట్ తీసుకున్నారు, మరియు 27 మందిలో 11 మంది రోగులు కూడా పీల్చే GCS ను పొందారు. 3 నెలల ఫాలో-అప్ ముగింపులో, యాంటీ ఆస్తమా drugs షధాలను తీసుకునే పిల్లల సమూహంలో హైపోగ్లైసీమియా సంభవం 20% తక్కువగా ఉంది (డయాబెటిస్ ఉన్నవారిలో 52% మరియు 72%, p
D. ష. మాచరాడ్జే, MD
చిల్డ్రన్స్ సిటీ క్లినిక్ నంబర్ 102, మాస్కో
ఉబ్బసం లక్షణాలు
శ్వాసనాళాల ఉబ్బసం అనేది దీర్ఘకాలిక వ్యాధి, ఇది కొన్ని చికాకులను ప్రభావితం చేసినప్పుడు శ్వాస మార్గము యొక్క సంకుచితానికి కారణమవుతుంది.
ఉబ్బసం యొక్క లక్షణాలు:
- తరచుగా అజీర్తి, శ్వాస తీసుకోవడంలో ఇబ్బంది
- స్థిరమైన నాసికా రద్దీ
- పసుపు మరియు జిగట కఫం యొక్క స్వల్ప ఉత్సర్గతో ఒక లక్షణం దగ్గు, ఇది రాత్రి మరియు ఉదయం తీవ్రతరం చేస్తుంది
- ఉబ్బసం దాడులు
- వీధిలో గాలి లేదు
- శ్వాస ప్రక్రియతో పాటు ఛాతీలో ప్రత్యేక ఈలలు వినిపిస్తాయి.
డయాబెటిస్ లక్షణాలు
డయాబెటిస్ మెల్లిటస్ ఎండోక్రైన్ వ్యవస్థ యొక్క వ్యాధులలో ఒకటి, ఇది క్లోమం ద్వారా ఇన్సులిన్ యొక్క తక్కువ ఉత్పత్తి కారణంగా రక్తంలో అధిక మొత్తంలో చక్కెరతో వ్యక్తమవుతుంది. ఇటువంటి వ్యాధి పూర్తి జీవక్రియ యొక్క ఉల్లంఘనకు కారణమవుతుంది మరియు ఫలితంగా, అంతర్గత అవయవాలు మరియు మానవ వ్యవస్థల పనితీరులో క్షీణత ఏర్పడుతుంది.
మధుమేహం యొక్క లక్షణాలు:
- తరచుగా మూత్రవిసర్జన
- నిర్జలీకరణ శరీరం యొక్క స్థితి
- దాహం మరియు నోరు పొడిబారిన అనుభూతి
- నాడీ అతిగా ప్రకోపించడం మరియు చిరాకు
- తరచుగా మూడ్ స్వింగ్
- అలసట మరియు బలహీనత
- అవయవాలలో తిమ్మిరి
- తెరలు తెరలుగలేచు సెగగడ్డలు
- గుండెలో నొప్పి
- వివిధ ప్రదేశాలలో చర్మంపై దురద, క్రోచ్ మీద కూడా
- రక్తపోటు
- అలెర్జీ స్వభావం యొక్క దద్దుర్లు.
నివారణ
ఆధునిక కాలంలో, తప్పుడు జీవన విధానం మరియు చెడు అలవాట్లు రోగుల సంఖ్యలో బలమైన పెరుగుదలకు దారితీసినప్పుడు, ఆరోగ్యకరమైన జీవనశైలి యొక్క ఆవశ్యకత సంబంధితంగా ఉంటుంది. సరైన పోషకాహారాన్ని నిర్వహించడానికి, మద్యం మరియు పొగాకును వదులుకోవడానికి, తగినంత మంచినీరు తాగడానికి శారీరక శ్రమను నిర్వహించడం చాలా ముఖ్యం.
- చికిత్స యొక్క నాణ్యతను మెరుగుపరచండి
- ప్రమాదంలో ఉన్నవారికి వివరించండి.
వ్యాధుల లక్షణం, వాటి లక్షణాలు
డయాబెటిస్ మెల్లిటస్ అధిక రక్తంలో చక్కెర ఉన్న దీర్ఘకాలిక వ్యాధి. శరీరంలో, ఇన్సులిన్ తగినంత మొత్తంలో శరీరంలోని చక్కెర కణజాలాల జీర్ణక్రియకు కారణమయ్యే హార్మోన్. ఇది ప్యాంక్రియాటిక్ బీటా కణాల ద్వారా ఉత్పత్తి అవుతుంది. రక్తంలో హార్మోన్ లేకపోవడం వల్ల, రోగనిరోధక వ్యవస్థ పొరపాటున బీటా కణాలపై దాడి చేసి నాశనం చేస్తుంది. అలాగే, వంశపారంపర్య పూర్వస్థితి సంభవించడానికి కారణం. మరియు తండ్రి అనారోగ్యంతో ఉంటే అనారోగ్యం పొందే అవకాశం 5% పెరుగుతుంది.
చక్కెర తక్షణమే తగ్గుతుంది! కాలక్రమేణా మధుమేహం దృష్టి సమస్యలు, చర్మం మరియు జుట్టు పరిస్థితులు, పూతల, గ్యాంగ్రేన్ మరియు క్యాన్సర్ కణితులు వంటి వ్యాధుల మొత్తానికి దారితీస్తుంది! ప్రజలు తమ చక్కెర స్థాయిలను సాధారణీకరించడానికి చేదు అనుభవాన్ని నేర్పించారు. చదవండి.
10-13 సంవత్సరాల వయస్సు గల పిల్లలు మరియు 35 సంవత్సరాల వయస్సు గల యువకులు, అలాగే యూరప్ మరియు ఉత్తర అమెరికాలోని ప్రజలు ప్రమాదంలో ఉన్నారు. ఈ రకమైన డయాబెటిస్ వృద్ధాప్యంలో చికిత్స చేయడం చాలా సులభం.
మధుమేహం యొక్క లక్షణ సంకేతాలు
- అధిక రక్త చక్కెర
- బరువు తగ్గడం
- ఆకలి,
- దాహం మరియు పొడి నోరు
- మగత,
- అస్థిర మానసిక స్థితి,
- పిల్లలలో చెమట పెరిగింది,
- పెరిగిన మూత్రవిసర్జన (సాధారణంగా రాత్రి),
- దృష్టి లోపం
- చర్మం దురద.
 అనేక కారణాలు శరీరాన్ని ఉబ్బసం వంటి వ్యాధికి రేకెత్తిస్తాయి.
అనేక కారణాలు శరీరాన్ని ఉబ్బసం వంటి వ్యాధికి రేకెత్తిస్తాయి. ఉబ్బసం కూడా శ్వాసకోశ ప్రక్రియల సమయంలో సమస్యలతో కూడిన అనేక దీర్ఘకాలిక వ్యాధులకు చెందినది. బోలు అవయవాల గోడలు, పర్యావరణ కారకాల ప్రభావంతో, ఇరుకైనవి మరియు ఆకస్మిక శ్వాసను నివారిస్తాయి. ప్రమాదంలో వంశపారంపర్య ప్రవృత్తి ఉన్న వ్యక్తులు ఉన్నారు. దీర్ఘకాలిక శారీరక శ్రమ మరియు మరింత అలసట కూడా ఉబ్బసం రేకెత్తిస్తుంది.
ప్రతి రోజు, మెగాసిటీలలో, ఒక వ్యక్తి తరచుగా ఎగ్జాస్ట్ పొగలు, పారిశ్రామిక పొగ మేఘాలు, దుమ్ము మరియు ఇతర రకాల వాయు కాలుష్యాన్ని ఎదుర్కొంటాడు. ఈ అననుకూల కారకాలు ఉబ్బసంకు మరింత కారణమవుతాయి. ఇది నిష్క్రియాత్మకంగా సహా ధూమపానాన్ని కూడా రేకెత్తిస్తుంది. వైరల్ లేదా బాక్టీరియల్ ఇన్ఫెక్షన్లలో ఉబ్బసం అభివృద్ధి చెందడానికి అధిక సంభావ్యత ఉంది. తరువాతి రోగనిరోధక శక్తిని బలహీనపరుస్తుంది.
నియమాలను
వారు వేర్వేరు కారణాలు మరియు లక్షణాలను కలిగి ఉన్నప్పటికీ, ఒక కనెక్షన్ చేయబడింది. ఎపిడెమియోలాజికల్ అధ్యయనాల సమయంలో, శాస్త్రవేత్తలు రెండు సందర్భాల్లోనూ న్యూక్లియేషన్, అభివృద్ధి మరియు వ్యాధి యొక్క ఫలితం (పాథోజెనిసిస్) ప్రక్రియలో టి-హెల్పర్స్ పాల్గొంటున్నారని నిర్ధారించారు. ఇవి అనుకూల రోగనిరోధక ప్రతిస్పందనను పెంచే టి-లింఫోసైట్లు.
డయాబెటిస్ మెల్లిటస్ టి-హెల్పర్స్ 1 (Th1) చేత వర్గీకరించబడుతుంది, ఇది సెల్యులార్ రోగనిరోధక శక్తి అభివృద్ధికి దోహదం చేస్తుంది. శ్వాసనాళ ఉబ్బసం ఏర్పడటం మరియు అభివృద్ధి చేసే విధానం టి-హెల్పర్స్ 2 (Th2) ను కలిగి ఉంటుంది, ఇది హ్యూమల్ రోగనిరోధక శక్తిని అభివృద్ధి చేస్తుంది. అందువల్ల, సాధారణ పరిస్థితులలో, సెల్యులార్ మరియు హ్యూమల్ రోగనిరోధక శక్తి మధ్య సంబంధానికి టి-హెల్పర్లు బాధ్యత వహిస్తారు. డయాబెటిస్ మెల్లిటస్ మరియు బ్రోన్చియల్ ఆస్తమా ఉన్న రోగులలో కూడా Th1 మరియు Th2 కణాల సారూప్యత బయటపడింది. ఈ వాస్తవం గురించి వివరణ లేదు.
డయాబెటిస్ ఉనికి శ్వాసనాళాల ఉబ్బసం అభివృద్ధి చెందే అవకాశాన్ని మినహాయించదు, అయితే, ఇది ఎండోజెనస్ కారకం. డయాబెటిస్ ఉన్న రోగులకు ఉబ్బసం వచ్చే అవకాశం 5% ఎక్కువగా ఉందని అధ్యయనాలు నిర్ధారించాయి.
మూలం
రోగనిరోధక వ్యవస్థ యొక్క క్షీణత మరియు పనిచేయకపోవడం, అలాగే బాహ్య ఉద్దీపనలు (పుప్పొడి, జంతువుల జుట్టు మొదలైనవి) ద్వారా రెండు వ్యాధుల సహజీవనం నిర్దేశించబడుతుంది. ఉత్ప్రేరకాలు అని పిలవబడే కింది కారణాలు అంటు వ్యాధులు. ఆటో ఇమ్యూన్ వ్యాధులు లేనివారి కంటే డయాబెటిస్తో బాధపడేవారికి ఉబ్బసం వచ్చే అవకాశం ఉంది.
రివర్స్ ఆర్డర్లో సంభావ్యత కూడా ఉంది - బ్రోన్చియల్ ఆస్తమా చికిత్స ద్వారా డయాబెటిస్ ప్రేరేపించబడుతుంది. ఒక వ్యాధికి మరొక చికిత్స ద్వారా అనుకోకుండా మేల్కొలుపును నివారించడానికి, ప్రమాద సమూహాన్ని గుర్తించడం మరియు మందులను ప్రేరేపించడం అవసరం. ఒకే సమయంలో రెండు వ్యాధులు ఏర్పడటం టైప్ 1 డయాబెటిస్ మరియు ఉబ్బసం కలయికలో మాత్రమే సాధ్యమవుతుంది. టైప్ 2 డయాబెటిస్తో కలిపిన కేసులు చాలా అరుదు.
చికిత్స ఎలా ఉంది?
డయాబెటిస్ మరియు ఉబ్బసం కలయిక చికిత్సకు చాలా కష్టమైన పని. దీనికి వైద్యుడు నిరంతరం పర్యవేక్షించడం మరియు లక్షణాల యొక్క రోజువారీ పర్యవేక్షణ మరియు వాటి మార్పులను అవసరం. రోగిలో వ్యాధుల చికిత్సలో అసాధారణతలను ప్రభావితం చేసే లేదా దోహదపడే మందులను మినహాయించడం జరుగుతుంది.
ప్రత్యామ్నాయ
హార్మోన్ల drugs షధాల మోతాదు కొన్నిసార్లు తగ్గుతుంది. ఈ పనికి పూర్తి మరియు వ్యక్తిగత విధానం అవసరం. ముఖ్యంగా, దైహిక మందులు ప్రభావితమవుతాయి, పీల్చబడవు. ఉబ్బసం దాడుల చికిత్సలో ఇవి ఆధారం. దురదృష్టవశాత్తు, అవి మధుమేహం యొక్క అభివ్యక్తి మరియు తీవ్రతరం చేస్తాయి. గ్లూకోకార్టికోస్టెరాయిడ్స్ కోసం పాక్షిక భర్తీ పీల్చడం. అవి శరీరాన్ని ప్రభావితం చేస్తాయి. అప్పుడప్పుడు, హార్మోన్ల drugs షధాలను పూర్తిగా తిరస్కరించడం శ్వాసనాళాల ఉబ్బసం యొక్క కోర్సును ప్రభావితం చేయదు, అయితే ఇటువంటి పద్ధతులు వైద్యుడి ఆమోదంతో సాధ్యమే.
రక్తంలో తక్కువ శోషణతో ఇన్హేలర్లుగా స్పేరింగ్ మరియు హానిచేయనివిగా భావిస్తారు. నెబ్యులైజర్ అనేది ఉబ్బసం నియంత్రణపై సానుకూల ప్రభావం - ఒక ha షధాన్ని ఏరోసోల్గా మార్చే ఉచ్ఛ్వాస పరికరం. ఇది శ్వాస మార్గంలోకి లోతుగా మరియు మరింత ఖచ్చితంగా చొచ్చుకుపోతుంది, కొన్ని ప్రాంతాలపై పనిచేస్తుంది (ఎగువ, మధ్య, దిగువ). ఈ పరికరం ఫార్మసీలు మరియు వైద్య పరికరాల దుకాణాల్లో ఉచితంగా లభిస్తుంది.
శ్వాసనాళాల ఆస్తమాను నయం చేయడం పూర్తిగా అసాధ్యమని తెలుసుకోవడం ముఖ్యం. నివారణ మరియు క్రమబద్ధమైన నియంత్రణ పద్ధతులు మాత్రమే ఉన్నాయి.
చికిత్సలో రోగికి సమానమైన పాత్ర ఉంది, డాక్టర్ మాత్రమే కాదు. ప్రక్రియను సర్దుబాటు చేయడానికి మరియు నియంత్రించడానికి, suff పిరి పీల్చుకునే దాడుల యొక్క ఫ్రీక్వెన్సీ మరియు వ్యవధి నమోదు చేయబడే డైరీని ఉంచడం చాలా ముఖ్యం. అదనంగా, మితమైన శారీరక శ్రమ గురించి మరచిపోకుండా మరియు ధూమపానం మరియు అతిగా తినడం మినహాయించే ఆరోగ్యకరమైన జీవనశైలిని నడిపించడం చాలా ముఖ్యం, అలాగే మార్పుల గురించి వైద్యుడికి తెలియజేయండి.
అభివృద్ధికి కారణాలు మరియు డయాబెటిస్ లక్షణాలు
 మధుమేహానికి కారణాలలో ఒకటి, ముఖ్యంగా మొదటి రకం వంశపారంపర్య ప్రవర్తన, తల్లిదండ్రులలో మధుమేహం ఉండటం వల్ల పిల్లవాడిని 40 శాతానికి పైగా పెంచే ప్రమాదం పెరుగుతుంది.
మధుమేహానికి కారణాలలో ఒకటి, ముఖ్యంగా మొదటి రకం వంశపారంపర్య ప్రవర్తన, తల్లిదండ్రులలో మధుమేహం ఉండటం వల్ల పిల్లవాడిని 40 శాతానికి పైగా పెంచే ప్రమాదం పెరుగుతుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ కోసం, గత అంటు లేదా స్వయం ప్రతిరక్షక వ్యాధులతో సంబంధం ఉంది. డయాబెటిస్ కణితి లేదా తాపజనక ప్రక్రియ ద్వారా ప్యాంక్రియాటిక్ గాయం యొక్క సమస్య.
మానసిక-భావోద్వేగ ఒత్తిడి, అలాగే ఎండోక్రైన్ వ్యవస్థ యొక్క వ్యాధులు - థైరాయిడ్ గ్రంథి, అడ్రినల్ గ్రంథులు లేదా పిట్యూటరీ గ్రంథి శరీరంలో హార్మోన్ల అసమతుల్యతకు దారితీస్తుంది మరియు రక్తంలో విరుద్ధమైన హార్మోన్ల కంటెంట్ను పెంచుతుంది.
టైప్ 2 ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ఈ క్రింది కారణాల వల్ల తరచుగా అభివృద్ధి చెందుతుంది:
- 45 సంవత్సరాల తరువాత ప్రజలలో
- అధిక బరువుతో, ముఖ్యంగా ఉదర రకం ob బకాయం.
- అథెరోస్క్లెరోసిస్, అధిక కొలెస్ట్రాల్ మరియు డైస్లిపిడెమియా.
- ధమనుల రక్తపోటు.
- మందులు తీసుకోవడం - హార్మోన్లు, బీటా-బ్లాకర్స్, థియాజైడ్ మూత్రవిసర్జన.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ నిర్ధారణ కొరకు, విలక్షణమైన సంకేతాలను పరిగణనలోకి తీసుకుంటారు: పెరిగిన బలహీనత, పెరిగిన మూత్రవిసర్జన, రాత్రిపూట మూత్ర విసర్జన పెరగడం, బరువు తగ్గడం. మూత్ర విసర్జన కోసం పెరిగిన కోరిక గుర్తించబడింది. రోగులు నిరంతరం దాహం మరియు పొడి నోరు అనుభూతి చెందుతారు, ఇది ద్రవం తీసుకున్న తర్వాత దూరంగా ఉండదు.
డయాబెటిస్ మెల్లిటస్లో అలసట మరియు మగతతో పాటు స్థిరమైన భయము, మానసిక స్థితి మరియు చిరాకు, పోషకాహార లోపానికి అత్యంత సున్నితమైన అవయవంగా మెదడు కణాలలో గ్లూకోజ్ లోపాన్ని ప్రతిబింబిస్తాయి.
రక్తంలో నిరంతరం పెరిగిన గ్లూకోజ్ చర్మం దురద మరియు పెరినియంతో సహా శ్లేష్మ పొర యొక్క చికాకు కలిగిస్తుంది. కాన్డిడియాసిస్ రూపంలో ఫంగల్ ఇన్ఫెక్షన్ల కలయిక ఈ లక్షణాన్ని పెంచుతుంది.
అదనంగా, డయాబెటిస్ ఉన్న రోగులు తిమ్మిరి లేదా కాళ్ళు మరియు చేతుల దురద, చర్మ దద్దుర్లు, ఫ్యూరున్క్యులోసిస్, గుండె నొప్పి మరియు రక్తపోటులో హెచ్చుతగ్గుల గురించి ఫిర్యాదు చేస్తారు.
లక్షణాలు ఆవర్తన సంభవించడం మరియు క్షీణించడం కలిగి ఉంటే, అప్పుడు రోగ నిర్ధారణ ఆలస్యంగా సంభవిస్తుంది - సమస్యల అభివృద్ధి సమయంలో (కెటోయాసిడోసిస్).
 అధిక రక్తంలో చక్కెర, వికారం, వాంతులు మరియు కడుపు నొప్పి ఉన్న రోగులలో, ఉచ్ఛ్వాస గాలిలో అసిటోన్ వాసన కనిపిస్తుంది, తీవ్రమైన స్థాయిలో కెటోయాసిడోసిస్తో, స్పృహ బలహీనపడుతుంది, రోగి కోమాలోకి వస్తాడు, మూర్ఛలు మరియు తీవ్రమైన నిర్జలీకరణంతో పాటు.
అధిక రక్తంలో చక్కెర, వికారం, వాంతులు మరియు కడుపు నొప్పి ఉన్న రోగులలో, ఉచ్ఛ్వాస గాలిలో అసిటోన్ వాసన కనిపిస్తుంది, తీవ్రమైన స్థాయిలో కెటోయాసిడోసిస్తో, స్పృహ బలహీనపడుతుంది, రోగి కోమాలోకి వస్తాడు, మూర్ఛలు మరియు తీవ్రమైన నిర్జలీకరణంతో పాటు.
డయాబెటిస్ నిర్ధారణను నిర్ధారించడానికి, ఉపవాస రక్త పరీక్ష జరుగుతుంది - డయాబెటిస్తో, గ్లూకోజ్ 6.1 mmol / l కంటే ఎక్కువగా ఉంటుంది, వ్యాయామం చేసిన 2 గంటల తర్వాత గ్లూకోస్ టాలరెన్స్ పరీక్షను ఉపయోగించినప్పుడు, ఇది 7.8 mmol / l కంటే ఎక్కువ. వీటితో పాటు, నిర్దిష్ట ప్రతిరోధకాలు, గ్లైకేటెడ్ హిమోగ్లోబిన్ పరీక్షించబడతాయి.
శ్వాసనాళ ఉబ్బసం యొక్క పరిస్థితులు మరియు లక్షణాలు
నిర్దిష్ట చికాకుల ప్రభావంతో శ్వాసకోశ యొక్క దుస్సంకోచంతో శ్వాసనాళ ఉబ్బసం ఏర్పడుతుంది. ఇది అలెర్జీ ప్రతిచర్యలకు వంశపారంపర్యంగా ఏర్పడే రూపంలో అభివృద్ధిలో జన్యుపరమైన కారకాన్ని కలిగి ఉంటుంది.
ఇది ధూమపానం, దుమ్ము, ఎగ్జాస్ట్ వాయువులు, పారిశ్రామిక వ్యర్థాల ఉద్గారాల ద్వారా వాయు కాలుష్యానికి శ్వాసనాళాల తీవ్రసున్నితత్వాన్ని రేకెత్తిస్తుంది. వైరల్ లేదా బాక్టీరియల్ ఇన్ఫెక్షన్లు, అల్పోష్ణస్థితి, తీవ్రమైన శారీరక శ్రమ మరియు ఛాతీ గాయాల తర్వాత ఉబ్బసం తరచుగా సంభవిస్తుంది.
ఉబ్బసం యొక్క సాధారణ లక్షణం ఉబ్బసం దాడులు, breath పిరి, లక్షణం ఈలలు మరియు శ్వాసనాళాలలో శ్వాసతో కూడిన దగ్గు.
శ్వాసనాళాల ఉబ్బసం కోసం, ముఖ్యమైన రోగనిర్ధారణ సంకేతాలు:
- కుటుంబ సిద్ధత (ఉబ్బసం, అటోపిక్ చర్మశోథ, గవత జ్వరం, రినిటిస్).
- మొక్కలు లేదా జంతువులతో, శ్వాసకోశ వ్యాధులతో సంప్రదించిన తరువాత అలెర్జీ సంభవించడం.
- రాత్రి సమయంలో దగ్గు మరియు ఉబ్బసం దాడులు అధ్వాన్నంగా ఉంటాయి, శారీరక శ్రమ తరువాత, వాతావరణ మార్పు.
డయాబెటిస్లో శ్వాసనాళాల ఉబ్బసం మొదటి, ఇన్సులిన్-ఆధారిత రకంతో ఎక్కువగా సంభవిస్తుంది. టైప్ 2 డయాబెటిస్ మరియు ఉబ్బసం సంభవం మధ్య ఎటువంటి సంబంధం కనుగొనబడలేదు.
స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా మరియు డయాబెటిస్
 స్టెరాయిడ్ డయాబెటిస్తో బాధపడుతున్న ఆస్తమా ఉన్న రోగులలో, ఉబ్బసం యొక్క కోర్సు సాధారణంగా తీవ్రంగా ఉంటుంది, ఇది దైహిక స్టెరాయిడ్ల నియామకానికి కారణం. అధిక మోతాదులో లేదా ఎక్కువ కాలం వీటి వాడకం స్థూలకాయానికి దారితీస్తుంది. అధిక శరీర బరువు రాత్రిపూట అప్నియా లేదా దగ్గులో ఇబ్బంది కలిగిస్తుంది. Ob బకాయం మధుమేహం యొక్క వ్యక్తీకరణలను కూడా పెంచుతుంది.
స్టెరాయిడ్ డయాబెటిస్తో బాధపడుతున్న ఆస్తమా ఉన్న రోగులలో, ఉబ్బసం యొక్క కోర్సు సాధారణంగా తీవ్రంగా ఉంటుంది, ఇది దైహిక స్టెరాయిడ్ల నియామకానికి కారణం. అధిక మోతాదులో లేదా ఎక్కువ కాలం వీటి వాడకం స్థూలకాయానికి దారితీస్తుంది. అధిక శరీర బరువు రాత్రిపూట అప్నియా లేదా దగ్గులో ఇబ్బంది కలిగిస్తుంది. Ob బకాయం మధుమేహం యొక్క వ్యక్తీకరణలను కూడా పెంచుతుంది.
శ్వాసనాళ ఉబ్బసం ఉన్న చాలా మంది రోగులలో, వారు గ్లూకోకార్టికోస్టెరాయిడ్ .షధాలను పీల్చడం ద్వారా మూర్ఛ నుండి ఉపశమనం పొందుతారు. కొంతమంది రోగులలో, ఇది స్టెరాయిడ్లను లోపల లేదా ఇంజెక్షన్లుగా ఉపయోగించినప్పుడు కూడా, శ్వాసనాళాల విస్తరణ రూపంలో కావలసిన ప్రభావాన్ని ఇవ్వదు.
ఇటువంటి రోగులను స్టెరాయిడ్ రెసిస్టెంట్గా పరిగణిస్తారు. 1 సెకన్లలో బలవంతంగా ఎక్స్పిరేటరీ వాల్యూమ్ (స్పిరోమెట్రీ ద్వారా కొలుస్తారు) ఉంటే స్టెరాయిడ్ నిరోధకత నిరూపించబడింది - వారానికి రోజుకు 40 మి.గ్రా ప్రెడ్నిసోలోన్ తీసుకున్న తరువాత బీటామిమెటిక్ పీల్చడం ద్వారా FEV 1 15% కంటే ఎక్కువ పెరగదు.
స్టెరాయిడ్-రెసిస్టెంట్ ఆస్తమా నిర్ధారణ కొరకు, ఈ క్రింది పరీక్షలు అవసరం:
- Lung పిరితిత్తుల పనితీరు మరియు టిఫ్నో సూచిక అధ్యయనం.
- సాల్బుటామోల్ 200 ఎంసిజి తర్వాత శ్వాసనాళ విస్తరణ సూచికను సెట్ చేయండి.
- హిస్టామిన్ పరీక్ష చేయండి.
- బ్రోంకోస్కోపీతో, శ్వాసనాళాల ఇసినోఫిల్స్, సైటోలజీ మరియు బయాప్సీ స్థాయిని పరిశీలించండి.
- ప్రెడ్నిసోలోన్ తీసుకున్న 2 వారాల తరువాత, రోగనిర్ధారణ పరీక్షలను పునరావృతం చేయండి.
బ్రోన్చియల్ ఆస్తమా యొక్క కోర్సు యొక్క ఈ వైవిధ్యం ఇంటెన్సివ్ కేర్ యూనిట్లతో సహా, ఆసుపత్రిలో చేరాల్సిన తరచుగా మరియు తీవ్రమైన దాడుల ద్వారా వర్గీకరించబడుతుంది.
అందువల్ల, అటువంటి రోగులు, స్టెరాయిడ్లను పీల్చడంతో పాటు, వాటిని మౌఖికంగా లేదా ఇంజెక్షన్ ద్వారా ఉపయోగిస్తారు. ఇటువంటి చికిత్స ఇటెన్కో-కుషింగ్స్ సిండ్రోమ్ మరియు స్టెరాయిడ్ డయాబెటిస్కు దారితీస్తుంది. ఎక్కువగా, 18 నుండి 30 సంవత్సరాల వయస్సు గల మహిళలు అనారోగ్యంతో ఉన్నారు.
డయాబెటిస్లో ఆస్తమా చికిత్స యొక్క లక్షణాలు
 డయాబెటిస్లో శ్వాసనాళాల ఉబ్బసం చికిత్సకు ప్రధాన సమస్య ఏమిటంటే, శ్వాసనాళాల వాడకం, ఎందుకంటే శ్వాసనాళాలలో బీటా-రిసెప్టర్ స్టిమ్యులేటర్లు మరియు దైహిక కార్టికోస్టెరాయిడ్స్ రక్తంలో చక్కెరను పెంచుతాయి.
డయాబెటిస్లో శ్వాసనాళాల ఉబ్బసం చికిత్సకు ప్రధాన సమస్య ఏమిటంటే, శ్వాసనాళాల వాడకం, ఎందుకంటే శ్వాసనాళాలలో బీటా-రిసెప్టర్ స్టిమ్యులేటర్లు మరియు దైహిక కార్టికోస్టెరాయిడ్స్ రక్తంలో చక్కెరను పెంచుతాయి.
గ్లూకోకార్టికోస్టెరాయిడ్స్ గ్లైకోజెన్ విచ్ఛిన్నం మరియు కాలేయంలో గ్లూకోజ్ ఏర్పడటాన్ని పెంచుతాయి, బీటామిమెటిక్స్ ఇన్సులిన్ సున్నితత్వాన్ని తగ్గిస్తాయి. సాల్బుటామోల్, రక్తంలో గ్లూకోజ్ పెంచడంతో పాటు, డయాబెటిక్ కెటోయాసిడోసిస్ వంటి సమస్యల ప్రమాదాన్ని పెంచుతుంది. టెర్బుటాలిన్ చికిత్స ఇన్సులిన్ విరోధి అయిన గ్లూకాగాన్ ఉత్పత్తిని ప్రేరేపించడం ద్వారా చక్కెర స్థాయిలను పెంచుతుంది.
బీటా ఉద్దీపనలను పీల్చుకునే రోగులు స్టెరాయిడ్ మందులు వాడేవారి కంటే హైపోగ్లైసీమియాతో బాధపడే అవకాశం తక్కువ. రక్తంలో చక్కెర స్థాయిని స్థిరంగా ఉంచడం వారికి సులభం.
ఉబ్బసం మరియు మధుమేహం యొక్క సమస్యల చికిత్స మరియు నివారణ క్రింది సూత్రాలపై ఆధారపడి ఉంటాయి:
- ఎండోక్రినాలజిస్ట్ మరియు పల్మోనాలజిస్ట్, అలెర్జిస్ట్ పరిశీలన.
- సరైన పోషణ మరియు es బకాయం నివారణ.
- శారీరక శ్రమను నిర్వహించడం.
- స్టెరాయిడ్లను ఉపయోగించినప్పుడు రక్తంలో చక్కెరపై కఠినమైన నియంత్రణ.
శ్వాసనాళ ఉబ్బసం ఉన్న రోగులకు, ధూమపానం యొక్క పూర్తి విరమణ అవసరం, ఎందుకంటే ఈ కారకం తరచుగా suff పిరి పీల్చుకునే దాడులకు దారితీస్తుంది మరియు రక్త ప్రసరణ, వాసోస్పాస్మ్ యొక్క ఉల్లంఘనకు కారణమవుతుంది. డయాబెటిస్ మెల్లిటస్లో, యాంజియోపతి పరిస్థితులలో, ధూమపానం డయాబెటిక్ న్యూరోపతి, గుండె జబ్బులు, మూత్రపిండాల గ్లోమెరులిని నాశనం చేయడం మరియు మూత్రపిండ వైఫల్యం వచ్చే ప్రమాదాన్ని పెంచుతుంది.
డయాబెటిస్ మెల్లిటస్ మరియు బ్రోన్చియల్ ఆస్తమా యొక్క ఉమ్మడి కోర్సుతో టాబ్లెట్లలో గ్లూకోకార్టికోస్టెరాయిడ్స్ సూచించడానికి, కఠినమైన సూచనలు ఉండాలి. వీటిలో తరచుగా మరియు అనియంత్రిత ఉబ్బసం దాడులు, ఉచ్ఛ్వాసాలలో స్టెరాయిడ్ల వాడకం నుండి ప్రభావం లేకపోవడం.
టాబ్లెట్లలో గ్లూకోకార్టికాయిడ్ సన్నాహాలను ఇప్పటికే సూచించిన లేదా అధిక మోతాదులో హార్మోన్లు అవసరమయ్యే రోగులకు, ప్రిడ్నిసోలోన్ యొక్క పరిపాలన పది రోజుల కన్నా ఎక్కువ సూచించబడదు. మోతాదు యొక్క లెక్కింపు రోజుకు ఒక కిలో శరీర బరువుకు జరుగుతుంది, కిలోకు 1-2 మి.గ్రా కంటే ఎక్కువ కాదు.
స్టెరాయిడ్ డయాబెటిస్ అభివృద్ధికి మరియు ఇప్పటికే ఉన్న వ్యాధి యొక్క సమస్యలకు అత్యంత సాధారణ కారణం శరీరంలో డిపోను సృష్టించగల స్టెరాయిడ్ drugs షధాల నియామకం. ఈ మందులు అడ్రినల్ గ్రంథుల పనితీరును అణిచివేస్తాయి; వాటిని చిన్న కోర్సులో సూచించలేము. ఇటువంటి మందులలో ఇవి ఉన్నాయి: డెక్సామెథాసోన్, పోల్కోర్టోలోన్ మరియు కెనాలాగ్.
ఉబ్బసం మరియు మధుమేహం ఉపయోగించడం వల్ల కలిగే ప్రయోజనాలు:
- స్టెరాయిడ్లను కలిగి ఉన్న సురక్షితమైన పీల్చే drug షధం బుడెసోనైడ్. ఇది పిల్లలు మరియు పెద్దలలో వాడవచ్చు, అలాగే గర్భిణీ స్త్రీలకు సూచించబడుతుంది.
- నెబ్యుల్ రూపంలో పల్మికోర్ట్ 1 సంవత్సరాల వయస్సు నుండి ఉపయోగించవచ్చు, ఇది చాలా కాలం పాటు ఉపయోగించబడుతుంది, ఇది ప్రెడ్నిసోలోన్ మాత్రలను తిరస్కరించడానికి మిమ్మల్ని అనుమతిస్తుంది. టర్బుహేలర్లో పొడి పొడి 6 సంవత్సరాల నుండి సూచించబడుతుంది.
- నెబ్యులాస్లో ఫ్లూటికాసోన్ ప్రొపియోనేట్తో చికిత్స మోనోథెరపీ రూపంలో ఉంటుంది మరియు దైహిక of షధాల అదనపు ప్రిస్క్రిప్షన్ అవసరం లేదు.
రోగనిరోధక ప్రతిస్పందన బలహీనంగా ఉన్న వ్యాధుల అభివృద్ధిపై అతినీలలోహిత కిరణాల ప్రభావాన్ని అధ్యయనం చేసినప్పుడు, చర్మంలో విటమిన్ డి ఏర్పడటం మధుమేహ ప్రమాదాన్ని తగ్గిస్తుందని కనుగొనబడింది. అందువల్ల, ఒక సంవత్సరం లోపు పిల్లలు రికెట్లను నివారించడానికి విటమిన్ ఎ తీసుకునే వారు డయాబెటిస్ బారిన పడే అవకాశం తక్కువ.
బోలు ఎముకల వ్యాధిని నివారించడానికి ప్రిడ్నిసోలోన్ తీసుకునే రోగులందరికీ విటమిన్ డి సూచించబడుతుంది, ఇది తరచూ స్టెరాయిడ్ల దుష్ప్రభావం.
శ్వాసనాళ ఉబ్బసం చికిత్సలో మధుమేహం యొక్క సమస్యలను నివారించడానికి, రోగులు సాధారణ కార్బోహైడ్రేట్ల పరిమితి మరియు అలెర్జీ ప్రతిచర్యలకు కారణమయ్యే ఆహార పదార్థాలను అనుసరించాలని సూచించారు.
గ్లూకోకార్టికాయిడ్లను సూచించేటప్పుడు కార్బోహైడ్రేట్ జీవక్రియ మరియు మోతాదు సర్దుబాటు స్థాయిని నిరంతరం పర్యవేక్షించడం అవసరం. పరిపాలన యొక్క ఉచ్ఛ్వాస మార్గాన్ని ఉపయోగించడం మంచిది, మరియు అవసరమైతే, చిన్న కోర్సులలో ప్రిడ్నిసోలోన్తో చికిత్సను నిర్వహించండి. శారీరక శ్రమ స్థాయిని పెంచడానికి, డయాబెటిస్ కోసం ఫిజియోథెరపీ వ్యాయామాలు మరియు శ్వాస వ్యాయామాలు సిఫార్సు చేయబడతాయి. డయాబెటిస్లో ఆస్తమా ఎందుకు అంత ప్రమాదకరమో ఈ ఆర్టికల్లోని వీడియో వివరిస్తుంది.

 విష పదార్థాలతో సంకర్షణ చెందవలసిన అవసరం,
విష పదార్థాలతో సంకర్షణ చెందవలసిన అవసరం, శరీరంలో వయస్సు-సంబంధిత మార్పులు,
శరీరంలో వయస్సు-సంబంధిత మార్పులు, మితమైన శారీరక శ్రమ,
మితమైన శారీరక శ్రమ,