ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ కోసం చికిత్స నియమాలు
(టైప్ 1 డయాబెటిస్)
టైప్ 1 డయాబెటిస్ సాధారణంగా 18-29 సంవత్సరాల వయస్సు గల యువకులలో అభివృద్ధి చెందుతుంది.
ఎదిగిన, స్వతంత్ర జీవితంలోకి ప్రవేశించే నేపథ్యంలో, ఒక వ్యక్తి స్థిరమైన ఒత్తిడిని అనుభవిస్తాడు, చెడు అలవాట్లు సంపాదించబడతాయి మరియు పాతుకుపోతాయి.
కొన్ని వ్యాధికారక (వ్యాధికారక) కారకాల కారణంగా- వైరల్ ఇన్ఫెక్షన్, తరచుగా మద్యం సేవించడం, ధూమపానం, ఒత్తిడి, సౌకర్యవంతమైన ఆహారాలు, es బకాయానికి వంశపారంపర్యంగా ముందడుగు, ప్యాంక్రియాటిక్ వ్యాధి - స్వయం ప్రతిరక్షక వ్యాధి అభివృద్ధి చెందుతుంది.
శరీరం యొక్క రోగనిరోధక వ్యవస్థ తనతోనే పోరాడటం మొదలవుతుంది మరియు డయాబెటిస్ విషయంలో, ఇన్సులిన్ ఉత్పత్తి చేసే ప్యాంక్రియాస్ (లాంగర్హాన్స్ ద్వీపాలు) యొక్క బీటా కణాలు దాడి చేయబడతాయి. క్లోమం ఆచరణాత్మకంగా అవసరమైన హార్మోన్ను సొంతంగా ఉత్పత్తి చేయడాన్ని ఆపివేస్తుంది లేదా తగినంత పరిమాణంలో ఉత్పత్తి చేయని సమయం వస్తుంది.
రోగనిరోధక వ్యవస్థ యొక్క ఈ ప్రవర్తనకు గల కారణాల పూర్తి చిత్రం శాస్త్రవేత్తలకు స్పష్టంగా లేదు. వ్యాధి యొక్క అభివృద్ధి వైరస్లు మరియు జన్యుపరమైన కారకాల ద్వారా ప్రభావితమవుతుందని వారు నమ్ముతారు. రష్యాలో, రోగులలో సుమారు 8% మందికి టైప్ ఎల్ డయాబెటిస్ ఉంది. ఎల్-టైప్ డయాబెటిస్ సాధారణంగా యువకుల వ్యాధి, ఎందుకంటే చాలా సందర్భాల్లో ఇది కౌమారదశలో లేదా యువతలో అభివృద్ధి చెందుతుంది.అయితే, ఈ రకమైన వ్యాధి పరిణతి చెందిన వ్యక్తిలో కూడా అభివృద్ధి చెందుతుంది. ప్యాంక్రియాటిక్ బీటా కణాలు ప్రధాన లక్షణాలు కనిపించడానికి చాలా సంవత్సరాల ముందు విచ్ఛిన్నం కావడం ప్రారంభిస్తాయి. అదే సమయంలో, వ్యక్తి యొక్క ఆరోగ్య స్థితి సాధారణ సాధారణ స్థాయిలో ఉంటుంది.
వ్యాధి యొక్క ఆగమనం సాధారణంగా తీవ్రంగా ఉంటుంది, మరియు ఒక వ్యక్తి మొదటి లక్షణాల ప్రారంభ తేదీని విశ్వసనీయంగా పేర్కొనవచ్చు: స్థిరమైన దాహం, తరచుగా మూత్రవిసర్జన, తృప్తిపరచలేని ఆకలి మరియు, తరచుగా తినడం, బరువు తగ్గడం, అలసట మరియు దృష్టి లోపం.
దీనిని ఈ క్రింది విధంగా వివరించవచ్చు. నాశనం చేసిన ప్యాంక్రియాటిక్ బీటా కణాలు తగినంత ఇన్సులిన్ను ఉత్పత్తి చేయలేవు, దీని యొక్క ప్రధాన ప్రభావం రక్తంలో గ్లూకోజ్ సాంద్రతను తగ్గించడం. ఫలితంగా, శరీరం గ్లూకోజ్ పేరుకుపోవడం ప్రారంభిస్తుంది.
గ్లూకోజ్- శరీరానికి శక్తి యొక్క మూలం, అయితే, అది కణంలోకి ప్రవేశించడానికి (సారూప్యత ద్వారా: ఇంజిన్ పనిచేయడానికి వాయువు అవసరం), దీనికి కండక్టర్ అవసరం -ఇన్సులిన్.
ఇన్సులిన్ లేకపోతే, శరీర కణాలు ఆకలితో మొదలవుతాయి (అందుకే అలసట), మరియు ఆహారంతో బయటి నుండి గ్లూకోజ్ రక్తంలో పేరుకుపోతుంది. అదే సమయంలో, "ఆకలితో" కణాలు మెదడుకు గ్లూకోజ్ లేకపోవడం గురించి ఒక సంకేతాన్ని ఇస్తాయి, మరియు కాలేయం చర్యలోకి ప్రవేశిస్తుంది, ఇది దాని స్వంత గ్లైకోజెన్ దుకాణాల నుండి గ్లూకోజ్ యొక్క అదనపు భాగాన్ని రక్తంలోకి విడుదల చేస్తుంది. గ్లూకోజ్ అధికంగా పోరాడుతూ, శరీరం మూత్రపిండాల ద్వారా దాన్ని తీవ్రంగా తొలగించడం ప్రారంభిస్తుంది. అందువల్ల తరచుగా మూత్రవిసర్జన. శరీరం తరచూ దాహం తీర్చడంతో ద్రవం కోల్పోతుంది. అయితే, కాలక్రమేణా, మూత్రపిండాలు పనిని ఎదుర్కోవడం మానేస్తాయి, కాబట్టి నిర్జలీకరణం, వాంతులు, కడుపు నొప్పి, బలహీనమైన మూత్రపిండాల పనితీరు ఉన్నాయి. కాలేయంలోని గ్లైకోజెన్ నిల్వలు పరిమితం, కాబట్టి అవి ముగిసినప్పుడు, శరీరం శక్తిని ఉత్పత్తి చేయడానికి దాని స్వంత కొవ్వు కణాలను ప్రాసెస్ చేయడం ప్రారంభిస్తుంది. ఇది బరువు తగ్గడాన్ని వివరిస్తుంది. కానీ శక్తిని విడుదల చేయడానికి కొవ్వు కణాల పరివర్తన గ్లూకోజ్తో పోలిస్తే చాలా నెమ్మదిగా జరుగుతుంది మరియు అవాంఛిత "వ్యర్థాలు" కనిపించడంతో ఉంటుంది.
కీటోన్ (అనగా అసిటోన్) శరీరాలు రక్తంలో చేరడం ప్రారంభిస్తాయి, వీటిలో పెరిగిన కంటెంట్ శరీరానికి ప్రమాదకరమైన పరిస్థితులను కలిగిస్తుంది - నుండి కిటోయాసిడోసిస్మరియుఅసిటోన్ పాయిజనింగ్ (అసిటోన్ కణాల కొవ్వు పొరలను కరిగించి, లోపల గ్లూకోజ్ చొచ్చుకుపోవడాన్ని నిరోధిస్తుంది మరియు కేంద్ర నాడీ వ్యవస్థ యొక్క కార్యకలాపాలను నాటకీయంగా నిరోధిస్తుంది) కోమా వరకు.
మూత్రంలో కీటోన్ శరీరాల యొక్క పెరిగిన కంటెంట్ ఉండటం వల్ల టైప్ 1 డయాబెటిస్ మెల్లిటస్ నిర్ధారణ జరుగుతుంది, ఎందుకంటే కెటోయాసిడోసిస్ స్థితిలో తీవ్రమైన అనారోగ్యం వ్యక్తిని వైద్యుడి వద్దకు తీసుకువెళుతుంది. అదనంగా, తరచుగా ఇతరులు రోగి యొక్క “అసిటోన్” శ్వాసను అనుభవించవచ్చు.
ప్యాంక్రియాటిక్ బీటా సెల్ విధ్వంసం క్రమంగా ఉన్నందున, మధుమేహం యొక్క స్పష్టమైన లక్షణాలు ఇంకా లేనప్పుడు కూడా ప్రారంభ మరియు ఖచ్చితమైన రోగ నిర్ధారణ చేయవచ్చు. ఇది నాశనాన్ని ఆపివేస్తుంది మరియు ఇంకా నాశనం చేయని బీటా కణాల ద్రవ్యరాశిని ఆదా చేస్తుంది.
టైప్ 1 డయాబెటిస్ మెల్లిటస్ అభివృద్ధికి 6 దశలు ఉన్నాయి:
1. టైప్ 1 డయాబెటిస్కు జన్యు సిద్ధత. ఈ దశలో, వ్యాధి యొక్క జన్యు గుర్తులను అధ్యయనం చేయడం ద్వారా నమ్మకమైన ఫలితాలను పొందవచ్చు. మానవులలో హెచ్ఎల్ఏ యాంటిజెన్లు ఉండటం వల్ల టైప్ 1 డయాబెటిస్ ప్రమాదాన్ని బాగా పెంచుతుంది.
2. ప్రారంభ క్షణం. బీటా కణాలు వివిధ వ్యాధికారక (వ్యాధికారక) కారకాలచే ప్రభావితమవుతాయి (ఒత్తిడి, వైరస్లు, జన్యు సిద్ధత మొదలైనవి), మరియు రోగనిరోధక వ్యవస్థ ప్రతిరోధకాలను ఏర్పరచడం ప్రారంభిస్తుంది. బలహీనమైన ఇన్సులిన్ స్రావం ఇంకా సంభవించలేదు, అయితే రోగనిరోధక పరీక్షను ఉపయోగించి ప్రతిరోధకాల ఉనికిని నిర్ణయించవచ్చు.
3. ప్రిడియాబయాటిస్ దశ.రోగనిరోధక వ్యవస్థ యొక్క ఆటోఆంటిబాడీస్ ద్వారా ప్యాంక్రియాటిక్ బీటా కణాల నాశనం ప్రారంభమవుతుంది. లక్షణాలు లేవు, అయితే గ్లూకోస్ టాలరెన్స్ టెస్ట్ ఉపయోగించి బలహీనమైన సంశ్లేషణ మరియు ఇన్సులిన్ స్రావం ఇప్పటికే కనుగొనవచ్చు. చాలా సందర్భాలలో, ప్యాంక్రియాస్ యొక్క బీటా కణాలకు ప్రతిరోధకాలు, ఇన్సులిన్కు ప్రతిరోధకాలు లేదా రెండు రకాల యాంటీబాడీస్ ఒకేసారి ఉండటం కనుగొనబడుతుంది.
4. ఇన్సులిన్ స్రావం తగ్గింది.ఒత్తిడి పరీక్షలు వెల్లడిస్తాయిఉల్లంఘనసహనంకుగ్లూకోజ్(NTG) మరియుఉపవాసం ప్లాస్మా గ్లూకోజ్ రుగ్మత(NGPN).
5. "హనీ," ఒక నెల.ఈ దశలో, డయాబెటిస్ యొక్క క్లినికల్ పిక్చర్ ఈ లక్షణాలతో ప్రదర్శించబడుతుంది. క్లోమం యొక్క బీటా కణాల నాశనం 90% కి చేరుకుంటుంది. ఇన్సులిన్ స్రావం తీవ్రంగా తగ్గుతుంది.
6. బీటా కణాల పూర్తి విధ్వంసం. ఇన్సులిన్ ఉత్పత్తి చేయబడదు.
అన్ని లక్షణాలు ఉన్నప్పుడు దశలో మాత్రమే టైప్ 1 డయాబెటిస్ ఉనికిని స్వతంత్రంగా నిర్ణయించడం సాధ్యపడుతుంది. అవి ఒకే సమయంలో తలెత్తుతాయి, కాబట్టి దీన్ని చేయడం సులభం అవుతుంది. ఒక లక్షణం లేదా 3-4 కలయిక మాత్రమే ఉండటం, ఉదాహరణకు, అలసట, దాహం, తలనొప్పి మరియు దురద, డయాబెటిస్ అని అర్ధం కాదు, అయినప్పటికీ, ఇది మరొక అనారోగ్యాన్ని సూచిస్తుంది.
డయాబెటిస్ మెల్లిటస్ను గుర్తించడానికి,కోసం ప్రయోగశాల పరీక్షలు అవసరంరక్తంలో చక్కెర మరియు మూత్రం,ఇది ఇంట్లో మరియు క్లినిక్లో చేయవచ్చు. ఇది ప్రాథమిక మార్గం. ఏదేమైనా, రక్తంలో చక్కెర పెరుగుదల డయాబెటిస్ మెల్లిటస్ ఉనికిని అర్ధం కాదని గుర్తుంచుకోవాలి. ఇది ఇతర కారణాల వల్ల సంభవించవచ్చు.
మానసికంగా, డయాబెటిస్ మెల్లిటస్ ఉనికిని అంగీకరించడానికి ప్రతి ఒక్కరూ సిద్ధంగా లేరు, మరియు ఒక వ్యక్తి తరచుగా చివరిదానికి ఆకర్షిస్తాడు.ఇంకా, చాలా కలతపెట్టే లక్షణాన్ని గుర్తించిన తరువాత - “తీపి మూత్రం”, ఆసుపత్రికి వెళ్లడం మంచిది. ప్రయోగశాల పరీక్షలు రాకముందే, ఇంగ్లీష్ వైద్యులు మరియు ప్రాచీన భారతీయ మరియు తూర్పు అభ్యాసకులు డయాబెటిస్ ఉన్న రోగుల మూత్రం కీటకాలను ఆకర్షిస్తుందని గమనించారు మరియు డయాబెటిస్ను “తీపి మూత్ర వ్యాధి” అని పిలుస్తారు.
ప్రస్తుతం, రక్తంలో చక్కెర స్థాయి ఉన్న వ్యక్తి స్వతంత్ర నియంత్రణను లక్ష్యంగా చేసుకుని అనేక రకాల వైద్య పరికరాలను ఉత్పత్తి చేస్తున్నారు - రక్తంలో గ్లూకోజ్ మీటర్లుమరియుపరీక్ష స్ట్రిప్స్వారికి.
టెస్ట్ స్ట్రిప్స్దృశ్య నియంత్రణ కోసం ఫార్మసీలలో అమ్ముతారు, ఉపయోగించడానికి సులభమైనది మరియు అందరికీ అందుబాటులో ఉంటుంది.పరీక్ష స్ట్రిప్ కొనుగోలు చేసేటప్పుడు, గడువు తేదీకి శ్రద్ధ వహించి, సూచనలను చదవండి.పరీక్షను ఉపయోగించే ముందు, మీరు మీ చేతులను బాగా కడగాలి మరియు పొడిగా తుడవాలి. ఆల్కహాల్ తో చర్మాన్ని తుడవడం అవసరం లేదు.
ఒక రౌండ్ క్రాస్-సెక్షన్తో పునర్వినియోగపరచలేని సూదిని తీసుకోవడం లేదా ప్రత్యేకమైన లాన్సెట్ను ఉపయోగించడం మంచిది, ఇది చాలా పరీక్షలకు జతచేయబడుతుంది. అప్పుడు గాయం వేగంగా నయం అవుతుంది మరియు తక్కువ బాధాకరంగా ఉంటుంది. దిండును కుట్టకపోవడమే మంచిది, ఎందుకంటే ఇది వేలు యొక్క పని ఉపరితలం మరియు స్థిరమైన స్పర్శ గాయం యొక్క శీఘ్ర వైద్యానికి దోహదం చేయదు మరియు ఆ ప్రాంతం గోరుకు దగ్గరగా ఉంటుంది. ఇంజెక్షన్ చేసే ముందు, మీ వేలికి మసాజ్ చేయడం మంచిది. అప్పుడు ఒక టెస్ట్ స్ట్రిప్ తీసుకొని దానిపై రక్తపు వాపును వదిలివేయండి. మీరు రక్తాన్ని త్రవ్వకూడదు లేదా స్ట్రిప్లో స్మెర్ చేయకూడదు. పరీక్షా క్షేత్రం యొక్క రెండు భాగాలను సంగ్రహించడానికి తగినంత చుక్కలు వచ్చే వరకు మీరు వేచి ఉండాలి. దీన్ని చేయడానికి, మీకు సెకండ్ హ్యాండ్తో వాచ్ అవసరం. సూచనలలో పేర్కొన్న సమయం తరువాత, పరీక్ష పట్టీ నుండి రక్తాన్ని పత్తి శుభ్రముపరచుతో తుడవండి. మంచి లైటింగ్లో, టెస్ట్ స్ట్రిప్ యొక్క మారిన రంగును సాధారణంగా టెస్ట్ బాక్స్లో కనిపించే స్కేల్తో పోల్చండి.
రక్తంలో చక్కెర స్థాయిలను నిర్ణయించడానికి ఇటువంటి దృశ్య పద్ధతి చాలా మందికి సరికాదని అనిపించవచ్చు, కాని డేటా పూర్తిగా నమ్మదగినది మరియు చక్కెర ఉద్ధరించబడిందో లేదో సరిగ్గా నిర్ణయించడానికి లేదా రోగికి అవసరమైన ఇన్సులిన్ మోతాదును స్థాపించడానికి సరిపోతుంది.
గ్లూకోమీటర్పై పరీక్ష స్ట్రిప్స్ యొక్క ప్రయోజనం వాటి సాపేక్ష చౌక.అయితే,పరీక్ష స్ట్రిప్స్తో పోలిస్తే గ్లూకోమీటర్లకు అనేక ప్రయోజనాలు ఉన్నాయి.అవి పోర్టబుల్, తేలికైనవి. ఫలితం వేగంగా కనిపిస్తుంది (5 సె నుండి 2 నిమి వరకు). ఒక చుక్క రక్తం చిన్నది కావచ్చు. స్ట్రిప్ నుండి రక్తాన్ని తొలగించడం అవసరం లేదు. అదనంగా, గ్లూకోమీటర్లలో తరచుగా ఎలక్ట్రానిక్ మెమరీ ఉంటుంది, దీనిలో మునుపటి కొలతల ఫలితాలు నమోదు చేయబడతాయి, కాబట్టి ఇది ఒక రకమైన ప్రయోగశాల పరీక్ష డైరీ.
ప్రస్తుతం, గ్లూకోమీటర్లలో రెండు రకాలు ఉన్నాయి.పరీక్షా క్షేత్రం యొక్క రంగు మార్పును దృశ్యమానంగా నిర్ణయించే మానవ కంటికి అదే సామర్థ్యం ఉంది.
మరియు రెండవది, ఇంద్రియ, పని ఎలెక్ట్రోకెమికల్ పద్ధతిపై ఆధారపడి ఉంటుంది, దీని ద్వారా రక్తంలో గ్లూకోజ్ యొక్క రసాయన ప్రతిచర్య నుండి ఉత్పన్నమయ్యే ప్రవాహాన్ని ఒక స్ట్రిప్లో జమ చేసిన పదార్థాలతో కొలుస్తారు. కొన్ని రక్తంలో గ్లూకోజ్ మీటర్లు రక్త కొలెస్ట్రాల్ను కూడా కొలుస్తాయి, ఇది చాలా మంది డయాబెటిస్ రోగులకు ముఖ్యమైనది. అందువల్ల, మీకు క్లాసిక్ హైపర్గ్లైసెమిక్ ట్రైయాడ్ ఉంటే: వేగవంతమైన మూత్రవిసర్జన, స్థిరమైన దాహం మరియు కనిపెట్టలేని ఆకలి, అలాగే జన్యు సిద్ధత, ప్రతి ఒక్కరూ ఇంట్లో మీటర్ను ఉపయోగించవచ్చు లేదా ఫార్మసీలో పరీక్ష స్ట్రిప్స్ను కొనుగోలు చేయవచ్చు. దీని తరువాత, మీరు వైద్యుడిని చూడాలి. ఈ లక్షణాలు డయాబెటిస్ గురించి మాట్లాడకపోయినా, ఎట్టి పరిస్థితుల్లోనూ అవి అనుకోకుండా సంభవించలేదు.
రోగ నిర్ధారణ చేసేటప్పుడు, డయాబెటిస్ రకాన్ని మొదట నిర్ణయిస్తారు, తరువాత వ్యాధి యొక్క తీవ్రత (తేలికపాటి, మితమైన మరియు తీవ్రమైన). టైప్ 1 డయాబెటిస్ యొక్క క్లినికల్ పిక్చర్ తరచుగా వివిధ సమస్యలతో కూడి ఉంటుంది.
1. నిరంతర హైపర్గ్లైసీమియా- డయాబెటిస్ యొక్క ప్రధాన లక్షణం, అధిక రక్తంలో చక్కెరను ఎక్కువసేపు ఉంచుతుంది. ఇతర సందర్భాల్లో, డయాబెటిక్ లక్షణం కానందున, మానవులలో అశాశ్వతమైన హైపర్గ్లైసీమియా అభివృద్ధి చెందుతుందిఅంటువ్యాధిలోఒత్తిడి తర్వాత కాలంలేదా ఒక వ్యక్తి తినే ఆహారాన్ని నియంత్రించనప్పుడు బులిమియా వంటి తినే రుగ్మతలు.
అందువల్ల, టెస్ట్ స్ట్రిప్ సహాయంతో ఇంట్లో రక్తంలో గ్లూకోజ్ పెరుగుదలను గుర్తించడం సాధ్యమైతే, తీర్మానాలకు వెళ్లవద్దు. మీరు వైద్యుడిని చూడాలి - ఇది హైపర్గ్లైసీమియా యొక్క నిజమైన కారణాన్ని గుర్తించడంలో సహాయపడుతుంది. ప్రపంచంలోని అనేక దేశాలలో గ్లూకోజ్ స్థాయిని డెసిలిటర్ (mg / dl) కు మిల్లీగ్రాములు, మరియు రష్యాలో లీటరుకు మిల్లీమోల్స్ (mmol / l) లో కొలుస్తారు. Mg / dl లో mmol / L కొరకు మార్పిడి కారకం 18. దిగువ పట్టిక ఏ విలువలు కీలకం అని చూపిస్తుంది.
రక్తంలో గ్లూకోజ్ (మోల్ / ఎల్)
రక్తంలో గ్లూకోజ్ (mg / dl)
హైపర్గ్లైసీమియా యొక్క తీవ్రత
డయాబెటిస్ కారణాలు
 ఇన్సులిన్-ఆధారిత డయాబెటిస్ 10 - E 10 యొక్క ఐసిడి కోడ్ను కలిగి ఉంది. ఈ రకమైన వ్యాధి ప్రధానంగా బాల్యంలోనే కనిపిస్తుంది, మొదటి లక్షణాలు కనిపించినప్పుడు మరియు టైప్ 1 డయాబెటిస్ మెల్లిటస్తో రోగ నిర్ధారణ జరుగుతుంది.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ 10 - E 10 యొక్క ఐసిడి కోడ్ను కలిగి ఉంది. ఈ రకమైన వ్యాధి ప్రధానంగా బాల్యంలోనే కనిపిస్తుంది, మొదటి లక్షణాలు కనిపించినప్పుడు మరియు టైప్ 1 డయాబెటిస్ మెల్లిటస్తో రోగ నిర్ధారణ జరుగుతుంది.
ఈ సందర్భంలో, శరీరం నాశనం చేసిన ప్యాంక్రియాటిక్ కణాలు ఇన్సులిన్ ఉత్పత్తిని నిలిపివేస్తాయి. ఇది హార్మోన్, ఇది ఆహారం నుండి వచ్చే గ్లూకోజ్ను కణజాలంలోకి పీల్చుకుని దానిని శక్తిగా మార్చే ప్రక్రియను నియంత్రిస్తుంది.
ఫలితంగా, చక్కెర రక్తంలో పెరుగుతుంది మరియు హైపర్గ్లైసీమియాకు దారితీస్తుంది. టైప్ 1 డయాబెటిస్ ఉన్న రోగులకు ఇన్సులిన్ యొక్క సాధారణ ఇంజెక్షన్లు అవసరం. లేకపోతే, గ్లూకోజ్ పెరుగుదల కోమాను రేకెత్తిస్తుంది.
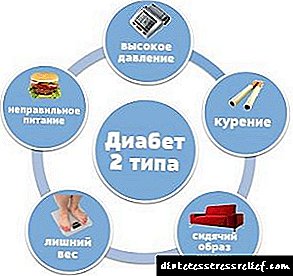 టైప్ 2 డయాబెటిస్లో, హార్మోన్ తగినంతగా ఉత్పత్తి అవుతుంది, అయితే కణాలు ఇకపై హార్మోన్ను గుర్తించవు, దీని ఫలితంగా గ్లూకోజ్ గ్రహించబడదు మరియు దాని స్థాయి పెరుగుతుంది. ఈ పాథాలజీకి హార్మోన్ల ఇంజెక్షన్లు అవసరం లేదు మరియు దీనిని ఇన్సులిన్-ఆధారిత మధుమేహం అంటారు. ఈ రకమైన డయాబెటిస్ 40-45 సంవత్సరాల తరువాత ఎక్కువగా అభివృద్ధి చెందుతుంది.
టైప్ 2 డయాబెటిస్లో, హార్మోన్ తగినంతగా ఉత్పత్తి అవుతుంది, అయితే కణాలు ఇకపై హార్మోన్ను గుర్తించవు, దీని ఫలితంగా గ్లూకోజ్ గ్రహించబడదు మరియు దాని స్థాయి పెరుగుతుంది. ఈ పాథాలజీకి హార్మోన్ల ఇంజెక్షన్లు అవసరం లేదు మరియు దీనిని ఇన్సులిన్-ఆధారిత మధుమేహం అంటారు. ఈ రకమైన డయాబెటిస్ 40-45 సంవత్సరాల తరువాత ఎక్కువగా అభివృద్ధి చెందుతుంది.
వ్యాధి యొక్క రెండు రకాలు తీరనివి మరియు శ్రేయస్సు మరియు సాధారణ జీవితం కోసం రక్తంలో చక్కెర సాంద్రత యొక్క జీవితకాల దిద్దుబాటు అవసరం. టైప్ 2 డయాబెటిస్తో, చక్కెర తగ్గించే మాత్రలతో చికిత్స జరుగుతుంది, శారీరక శ్రమ పెరుగుదల మరియు కఠినమైన ఆహారం.
టైప్ 1 డయాబెటిస్ వైకల్యానికి సూచనగా పరిగణించబడుతుంది మరియు దాని సమస్యలకు చాలా ప్రమాదకరమైనది. అస్థిర చక్కెర స్థాయిలు జన్యుసంబంధ వ్యవస్థలో వినాశకరమైన మార్పులకు మరియు మూత్రపిండ వైఫల్యానికి దారితీస్తాయి. డయాబెటిస్ ఉన్న రోగులలో మరణాలు పెరగడానికి ఇది ప్రధాన కారణం.
ఇన్సులిన్కు కణాల సున్నితత్వం తగ్గడానికి గల కారణాలు మరియు ప్యాంక్రియాస్ను శరీరం ఎందుకు నాశనం చేయటం ప్రారంభిస్తుందో ఇంకా పరిశోధించబడుతున్నాయి, అయితే వ్యాధి అభివృద్ధికి దోహదపడే ఇటువంటి కారకాలను గుర్తించవచ్చు:
- లింగం మరియు జాతి. మహిళలు మరియు నల్ల జాతి ప్రతినిధులు పాథాలజీకి ఎక్కువ అవకాశం ఉందని గుర్తించారు.
- వంశపారంపర్య కారకాలు. చాలా మటుకు, అనారోగ్య తల్లిదండ్రులలో, పిల్లవాడు కూడా మధుమేహంతో బాధపడుతుంటాడు.
- హార్మోన్ల నేపథ్యంలో మార్పులు. ఇది పిల్లలు మరియు గర్భిణీ స్త్రీలలో వ్యాధి అభివృద్ధిని వివరిస్తుంది.
- కాలేయం యొక్క సిర్రోసిస్ మరియు క్లోమం యొక్క పాథాలజీ.
- తక్కువ శారీరక శ్రమ తినడం లోపాలు, ధూమపానం మరియు మద్యం దుర్వినియోగం.
- Ob బకాయం, అథెరోస్క్లెరోటిక్ వాస్కులర్ దెబ్బతింటుంది.
- యాంటిసైకోటిక్స్, గ్లూకోకార్టికాయిడ్లు, బీటా-బ్లాకర్స్ మరియు ఇతర of షధాల స్వీకరణ.
- కుషింగ్స్ సిండ్రోమ్, రక్తపోటు, అంటు వ్యాధులు.
డయాబెటిస్ తరచుగా స్ట్రోక్ తర్వాత ప్రజలలో అభివృద్ధి చెందుతుంది మరియు కంటిశుక్లం మరియు ఆంజినా పెక్టోరిస్తో నిర్ధారణ అవుతుంది.
మొదటి లక్షణాలను ఎలా గమనించాలి?
డయాబెటిస్ యొక్క మొదటి సంకేతాలు అన్ని రకాలుగా ఒకే విధంగా ఉంటాయి, టైప్ 1 లో మాత్రమే ఎక్కువగా కనిపిస్తుంది:
- దాహాన్ని తీర్చలేకపోవడం - మధుమేహ వ్యాధిగ్రస్తులు రోజుకు 6 లీటర్ల నీరు త్రాగవచ్చు,
- అధిక ఆకలి
- తరచుగా మూత్రవిసర్జన మరియు పెద్ద మొత్తంలో మూత్రం.

ఇంకా, టైప్ 1 డయాబెటిస్తో, అదనపు లక్షణాలు గమనించవచ్చు:
- వాసన మరియు అసిటోన్ రుచి,
- నోటిలో ఎండబెట్టడం
- చర్మ గాయాలను పునరుత్పత్తి చేసే సామర్థ్యం తగ్గింది,
- ఆకస్మిక బరువు తగ్గడం మరియు పెరుగుతున్న బలహీనత,
- నిద్ర భంగం మరియు మైగ్రేన్ దాడులు,
- ఫంగల్ ఇన్ఫెక్షన్ మరియు జలుబుకు అవకాశం,
- అతిసారం,
- దృశ్య పనితీరు తగ్గింది,
- అస్థిర రక్తపోటు
- చర్మం దురద మరియు పై తొక్క.
టైప్ 2 వ్యాధితో, అసిటోన్ వాసన మినహా, అదే లక్షణాలు గుర్తించబడతాయి. ఈ రకమైన పాథాలజీతో, కీటోన్ శరీరాలు ఏర్పడవు, ఇవి ఒక లక్షణ వాసనను ఇస్తాయి.
ఇన్సులిన్ చికిత్స యొక్క అర్థం మరియు సూత్రాలు
 డయాబెటిస్ మెల్లిటస్లో, శరీరంలో చక్కెరను పీల్చుకునే ప్రక్రియ దెబ్బతింటుంది, ఎందుకంటే శరీరంలో ఇన్సులిన్ చిన్నది లేదా కణాలచే విస్మరించబడుతుంది. మొదటి సందర్భంలో, ఇంజెక్షన్ ద్వారా హార్మోన్ శరీరానికి పంపిణీ చేయాలి.
డయాబెటిస్ మెల్లిటస్లో, శరీరంలో చక్కెరను పీల్చుకునే ప్రక్రియ దెబ్బతింటుంది, ఎందుకంటే శరీరంలో ఇన్సులిన్ చిన్నది లేదా కణాలచే విస్మరించబడుతుంది. మొదటి సందర్భంలో, ఇంజెక్షన్ ద్వారా హార్మోన్ శరీరానికి పంపిణీ చేయాలి.
కానీ మోతాదు తిన్న ఆహారం నుండి విడుదలయ్యే గ్లూకోజ్ మొత్తానికి అనుగుణంగా ఉండాలి. ఎక్కువ లేదా తగినంత ఇన్సులిన్ హైపో- లేదా హైపర్గ్లైసీమియాకు కారణమవుతుంది.
కార్బోహైడ్రేట్లు గ్లూకోజ్ యొక్క మూలం మరియు హార్మోన్ యొక్క సరైన మోతాదును కనుగొనడానికి ప్రతి భోజనం తర్వాత వాటిలో ఎన్ని రక్తప్రవాహంలోకి వస్తాయో తెలుసుకోవడం ముఖ్యం. ప్రతి భోజనానికి ముందు రక్తంలో చక్కెర సాంద్రతను కొలవడం కూడా అవసరం.
మధుమేహ వ్యాధిగ్రస్తులకు భోజనానికి ముందు మరియు తరువాత గ్లూకోజ్ డేటాను నమోదు చేసే ప్రత్యేక డైరీని ఉంచడం మరింత సౌకర్యవంతంగా ఉంటుంది, తిన్న కార్బోహైడ్రేట్ల మొత్తం మరియు ఇన్సులిన్ మోతాదు.
బ్రెడ్ యూనిట్ అంటే ఏమిటి?
 పోషణ సమయంలో తీసుకునే కార్బోహైడ్రేట్ల మొత్తాన్ని బట్టి హార్మోన్ మోతాదు లెక్కించబడుతుంది. డయాబెటిస్ ఆహారం నిర్వహించడానికి కార్బోహైడ్రేట్లను లెక్కించాలి.
పోషణ సమయంలో తీసుకునే కార్బోహైడ్రేట్ల మొత్తాన్ని బట్టి హార్మోన్ మోతాదు లెక్కించబడుతుంది. డయాబెటిస్ ఆహారం నిర్వహించడానికి కార్బోహైడ్రేట్లను లెక్కించాలి.
వేగవంతమైన కార్బోహైడ్రేట్లు మాత్రమే లెక్కించబడతాయి, ఇవి వేగంగా గ్రహించబడతాయి మరియు గ్లూకోజ్ పెరుగుదలకు దారితీస్తాయి. సౌలభ్యం కోసం, “బ్రెడ్ యూనిట్” లాంటిది ఉంది.
1 XE కి కార్బోహైడ్రేట్లను తినడం అంటే 10 మి.మీ మందపాటి లేదా 10 గ్రాముల రొట్టెలో సగం ముక్కలో కనిపించే కార్బోహైడ్రేట్ల మొత్తాన్ని ఉపయోగించడం.
ఉదాహరణకు, 1 XE ఇందులో ఉంది:
- ఒక గ్లాసు పాలు
- 2 టేబుల్ స్పూన్లు. l. మెత్తని బంగాళాదుంపలు
- ఒక మధ్యస్థ బంగాళాదుంప
- వర్మిసెల్లి యొక్క 4 టేబుల్ స్పూన్లు,
- 1 నారింజ
- kvass ఒక గ్లాస్.
చక్కెర దట్టమైన వాటి కంటే వేగంగా ద్రవ ఆహారాలను పెంచుతుందని మరియు 1 XE వండిన వాటి కంటే బరువుతో తక్కువ ముడి ఆహారాలను (తృణధాన్యాలు, పాస్తా, చిక్కుళ్ళు) కలిగి ఉంటుందని గుర్తుంచుకోవాలి.
రోజుకు XE యొక్క అనుమతించదగిన మొత్తం వయస్సును బట్టి మారుతుంది, ఉదాహరణకు:
- 7 సంవత్సరాల వయస్సులో మీకు 15 XE అవసరం,
- 14 వద్ద - బాలురు 20, బాలికలు 17 XE,
- 18 సంవత్సరాల వయస్సులో - బాలురు 21, బాలికలు 18 XE,
- పెద్దలు 21 XE.
మీరు ఒకేసారి 6-7 XE కంటే ఎక్కువ తినలేరు.
 ప్రతి భోజనానికి ముందు మధుమేహ వ్యాధిగ్రస్తులు వారి గ్లూకోజ్ స్థాయిని తనిఖీ చేయాలి. తక్కువ చక్కెర విషయంలో, మీరు ద్రవ తృణధాన్యాలు వంటి కార్బోహైడ్రేట్ అధికంగా ఉండే వంటకాన్ని కొనుగోలు చేయవచ్చు. స్థాయిని పెంచినట్లయితే, మీరు దట్టమైన మరియు తక్కువ కార్బోహైడ్రేట్ ఆహారాన్ని (శాండ్విచ్, గిలకొట్టిన గుడ్లు) ఎంచుకోవాలి.
ప్రతి భోజనానికి ముందు మధుమేహ వ్యాధిగ్రస్తులు వారి గ్లూకోజ్ స్థాయిని తనిఖీ చేయాలి. తక్కువ చక్కెర విషయంలో, మీరు ద్రవ తృణధాన్యాలు వంటి కార్బోహైడ్రేట్ అధికంగా ఉండే వంటకాన్ని కొనుగోలు చేయవచ్చు. స్థాయిని పెంచినట్లయితే, మీరు దట్టమైన మరియు తక్కువ కార్బోహైడ్రేట్ ఆహారాన్ని (శాండ్విచ్, గిలకొట్టిన గుడ్లు) ఎంచుకోవాలి.
10 గ్రా కార్బోహైడ్రేట్లు లేదా 1 XE కోసం, 1.5-4 యూనిట్లు అవసరం. హార్మోన్ ఇన్సులిన్. మోతాదు సంవత్సరం సమయం మరియు రోజు సమయాన్ని బట్టి మారుతుంది. కాబట్టి, సాయంత్రం, ఇన్సులిన్ మోతాదు తక్కువగా ఉండాలి, మరియు ఉదయం దానిని పెంచాల్సిన అవసరం ఉంది. వేసవిలో, మీరు హార్మోన్ యొక్క తక్కువ యూనిట్లను నమోదు చేయవచ్చు మరియు శీతాకాలంలో మోతాదు పెంచవలసి ఉంటుంది.
అటువంటి సూత్రాలకు కట్టుబడి ఉండటం ద్వారా, అదనపు ఇంజెక్షన్ల అవసరాన్ని నివారించవచ్చు.
ఏ హార్మోన్ మంచిది?
ఏ రకమైన ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ చికిత్స వివిధ రకాలైన హార్మోన్లను ఉపయోగించి జరుగుతుంది:
- మానవ ప్యాంక్రియాటిక్ హార్మోన్,
- పంది ఇనుము ద్వారా ఉత్పత్తి చేయబడిన హార్మోన్
- బోవిన్ హార్మోన్.
ఇటువంటి సందర్భాల్లో గ్లూకోజ్ స్థాయిలను సరిచేయడానికి మానవ హార్మోన్ తప్పనిసరి:
- గర్భధారణ సమయంలో మధుమేహం
- సంక్లిష్టమైన మధుమేహం
- టైప్ 1 డయాబెటిస్ మొదట పిల్లలలో నిర్ధారణ అవుతుంది.
ఏ హార్మోన్ను ఇష్టపడతారో ఎన్నుకునేటప్పుడు, of షధ మోతాదు యొక్క సరైన గణనపై శ్రద్ధ పెట్టడం విలువ. దీనిపై మాత్రమే చికిత్స ఫలితం ఆధారపడి ఉంటుంది, మరియు మూలం మీద కాదు.
చిన్న ఇన్సులిన్లలో ఇవి ఉన్నాయి:

అటువంటి drugs షధాల ప్రభావం ఇంజెక్షన్ తర్వాత గంటలో పావుగంటలో సంభవిస్తుంది, కానీ 4-5 గంటలు ఎక్కువసేపు ఉండదు. చక్కెర పెరిగితే అలాంటి ఇంజెక్షన్లు తినడానికి ముందు, మరియు కొన్నిసార్లు భోజనాల మధ్య చేయవలసి ఉంటుంది. మీరు అన్ని సమయాలలో ఇన్సులిన్ సరఫరాను ఉంచాలి.
90 నిమిషాల తరువాత, మీడియం-యాక్టింగ్ ఇన్సులిన్లు పనిచేయడం ప్రారంభిస్తాయి:
4 గంటల తరువాత, వాటి ప్రభావంలో శిఖరం ఉంది. అల్పాహారం కోసం సమయం లేకపోయినా ఈ రకమైన ఇన్సులిన్ సౌకర్యవంతంగా ఉంటుంది మరియు ఇంజెక్షన్ నుండి సమయం తీసుకోవడం ఆలస్యం అవుతుంది.
ఈ ఆహారంలో ఏమి, ఎప్పుడు తినాలి మరియు ఎంత కార్బోహైడ్రేట్ ఉంటుంది అనే నమ్మకమైన జ్ఞానంతో మాత్రమే మీరు ఈ ఎంపికను ఉపయోగించవచ్చు. అన్నింటికంటే, మీరు భోజనంతో ఆలస్యం అయితే, గ్లూకోజ్ ఆమోదయోగ్యమైన స్థాయి కంటే తక్కువగా ఉండే అవకాశం ఉంది, మరియు ఎక్కువ కార్బోహైడ్రేట్లు తింటే, మీరు మరొక ఇంజెక్షన్ చేయవలసి ఉంటుంది.
లాంగ్-యాక్టింగ్ ఇన్సులిన్లు ఉదయం మరియు సాయంత్రం నిర్వహించడానికి మరింత సౌకర్యవంతంగా ఉంటాయి.
వీటిలో ఇవి ఉన్నాయి:
- హుములిన్ ఎన్,
- Protafan,
- టేప్,
- Homofan,
- మోనోటార్డ్ NM మరియు MS,
- ఇలేటిన్ సోమ
ఈ హార్మోన్లు 14 గంటలకు పైగా సమర్థవంతంగా పనిచేస్తాయి మరియు ఇంజెక్షన్ తర్వాత 3 గంటలు పనిచేయడం ప్రారంభిస్తాయి.
వారు ఎక్కడ మరియు ఎప్పుడు ఇంజెక్షన్లు తీసుకుంటారు?
ప్యాంక్రియాస్ ద్వారా హార్మోన్ యొక్క సహజ ఉత్పత్తిని గరిష్టంగా పోలి ఉండటానికి ఇన్సులిన్-ఆధారిత డయాబెటిస్ చికిత్సకు ప్రమాణం వివిధ కాల వ్యవధుల ఇన్సులిన్ ఇంజెక్షన్ల కలయికపై ఆధారపడి ఉంటుంది.
సాధారణంగా, చిన్న మరియు పొడవైన ఇన్సులిన్ అల్పాహారం ముందు, చివరి భోజనానికి ముందు, మళ్ళీ చిన్నది మరియు రాత్రి సమయంలో ఇంజెక్షన్ ఇవ్వబడుతుంది. మరొక అవతారంలో, దీర్ఘకాలం పనిచేసే ఇన్సులిన్ సూత్ర మరియు రాత్రి సమయంలో ఇవ్వబడుతుంది మరియు ప్రతి భోజనానికి ముందు ఒక చిన్న హార్మోన్ ఇంజెక్ట్ చేయబడుతుంది.
ఇన్సులిన్ పరిచయం కోసం, 4 మండలాలు విభజించబడ్డాయి.
- పొత్తికడుపు ప్రాంతం నాభికి రెండు వైపులా విస్తరించి, భుజాలను బంధిస్తుంది. ఈ జోన్ అత్యంత ప్రభావవంతమైనదిగా పరిగణించబడుతుంది, కానీ చాలా బాధాకరమైనది. కడుపులోకి ఇంజెక్ట్ చేసిన తరువాత, ఇంజెక్ట్ చేసిన ఇన్సులిన్ 90% కంటే ఎక్కువ గ్రహించబడుతుంది.
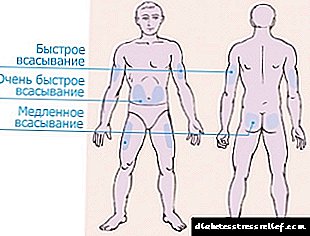 ఇంజెక్షన్ తర్వాత 10-15 నిమిషాల తర్వాత హార్మోన్ పనిచేయడం ప్రారంభిస్తుంది, గరిష్ట ప్రభావం గంట తర్వాత అనుభూతి చెందుతుంది. నొప్పిని తగ్గించడానికి, భుజాల దగ్గర చర్మం యొక్క క్రీజ్లో ఇంజెక్షన్ ఉత్తమంగా జరుగుతుంది.
ఇంజెక్షన్ తర్వాత 10-15 నిమిషాల తర్వాత హార్మోన్ పనిచేయడం ప్రారంభిస్తుంది, గరిష్ట ప్రభావం గంట తర్వాత అనుభూతి చెందుతుంది. నొప్పిని తగ్గించడానికి, భుజాల దగ్గర చర్మం యొక్క క్రీజ్లో ఇంజెక్షన్ ఉత్తమంగా జరుగుతుంది. - చేయి ప్రాంతం మోచేయి నుండి భుజం వరకు అంగం వెలుపల ప్రభావితం చేస్తుంది. సిరంజితో హార్మోన్ యొక్క స్వీయ-పరిపాలన కోసం ఈ జోన్ చాలా అసౌకర్యంగా ఉంటుంది. మీరు పెన్ను కొనాలి లేదా బంధువుల సహాయం కోరాలి. కానీ చేతుల ప్రాంతం తక్కువ సున్నితమైనది, ఇంజెక్షన్ నొప్పిని కలిగించదు.
- తొడ ప్రాంతం మోకాలి నుండి గజ్జ వరకు కాలు వెలుపల ఉంది. చేతులు మరియు కాళ్ళ ప్రాంతంలో, 75% కంటే ఎక్కువ హార్మోన్ గ్రహించబడదు మరియు ఇది పరిపాలన క్షణం నుండి 60-90 నిమిషాల తర్వాత పనిచేయడం ప్రారంభిస్తుంది. పొడవైన ఇన్సులిన్ కోసం ఈ ప్రదేశాలను ఉపయోగించడం మంచిది.
- బ్లేడ్ ప్రాంతం చాలా అసౌకర్యంగా మరియు అసమర్థంగా ఉంటుంది. వెనుకకు ఇంజెక్షన్ చేసిన తరువాత, అందించిన మోతాదులో 40% కన్నా తక్కువ గ్రహించబడుతుంది.
ఇంజెక్షన్ కోసం చాలా అనువైన ప్రదేశం నాభి యొక్క 2 వేళ్ళలో ఉన్న ప్రాంతం. మీరు ప్రతిసారీ ఒకే స్థలంలో గుచ్చుకోకూడదు. ఇది చర్మం కింద కొవ్వు కణజాల పొరలో తగ్గుదలకు కారణమవుతుంది మరియు ఇన్సులిన్ చేరడం, ఇది పనిచేయడం ప్రారంభించి, హైపోగ్లైసీమియాను రేకెత్తిస్తుంది. ఇంజెక్షన్ జోన్లను మార్చాలి, ఒక తీవ్రమైన సందర్భంలో, ఇంజెక్షన్ చేయండి, మునుపటి పంక్చర్ సైట్ నుండి కనీసం 3-4 సెం.మీ.
ఇటువంటి ఇంజెక్షన్ నమూనా తరచుగా ఉపయోగించబడుతుంది: పొట్టి ఇన్సులిన్ పొత్తికడుపులోకి చొప్పించబడుతుంది మరియు పొడవాటి తొడలోకి ఇంజెక్ట్ చేయబడుతుంది. లేదా మిశ్రమ హార్మోన్ సన్నాహాలు ఉపయోగించబడతాయి, ఉదాహరణకు, హుమలాగ్ మిక్స్.
ఇన్సులిన్ పరిపాలనపై వీడియో ట్యుటోరియల్:
డయాబెటిస్ మెల్లిటస్ అనేది ప్రమాదకరమైన మరియు తీర్చలేని వ్యాధి, ఇది అన్ని వైద్యుల సిఫారసులను ఖచ్చితంగా పాటించడం, రక్తంలో చక్కెర సాంద్రతను క్రమం తప్పకుండా పర్యవేక్షించడం మరియు ఇన్సులిన్ ఇంజెక్షన్ల షెడ్యూల్కు ఖచ్చితంగా కట్టుబడి ఉండటం అవసరం. ఈ చర్యలన్నింటి కలయిక మాత్రమే వ్యాధిని అదుపులో ఉంచుతుంది, సమస్యల అభివృద్ధిని నివారిస్తుంది మరియు ఆయుర్దాయం పెంచుతుంది.
డయాబెటిస్ సంకేతాలు
ఒక వ్యాధిని వర్గీకరించడానికి అనేక ఎంపికలు ఉన్నాయి. రోజువారీ వైద్య విధానంలో ఎండోక్రినాలజిస్టులు ఈ క్రింది ప్రధాన రకాల మధుమేహాన్ని వేరు చేస్తారు: ఇన్సులిన్-ఆధారిత (I) మరియు ఇన్సులిన్-ఆధారిత (II). మొదటి సందర్భంలో, ప్యాంక్రియాస్ చాలా తక్కువ ఇన్సులిన్ ను ఉత్పత్తి చేస్తుంది కాబట్టి ఈ వ్యాధి సంభవిస్తుంది. రెండవది - ఎందుకంటే కణాలు దానిని ఉపయోగించలేవు మరియు గ్లూకోజ్ లోపాన్ని కూడా అనుభవిస్తాయి.
రెండు రకాల మధుమేహంలో ఇలాంటి లక్షణాలు చాలా ఉన్నాయి. ఇవి ప్రధానంగా తీవ్రతతో విభిన్నంగా ఉంటాయి. టైప్ I వ్యాధి సంకేతాలు మరింత తీవ్రంగా, ప్రకాశవంతంగా ఉంటాయి మరియు అకస్మాత్తుగా, వేగంగా కనిపిస్తాయి. టైప్ II యొక్క అనారోగ్యంతో బాధపడుతున్న వ్యక్తులు వారు అనారోగ్యంతో ఉన్నారని చాలాకాలం గుర్తించలేరు. సాధారణ అనారోగ్యం నిజమైన రోగ నిర్ధారణను సులభంగా దాచగలదు. ఏదేమైనా, డయాబెటిస్ క్లాసిక్ లక్షణాల యొక్క త్రయం కోసం ప్రసిద్ది చెందింది. ఇది:
- కనిపెట్టలేని దాహం
- పెరిగిన మూత్రం,
- ఆకలి యొక్క శాశ్వత భావన.
వ్యాధి అదనపు లక్షణాలను కనబరుస్తుంది. ఈ వ్యాధులు చాలా ఉన్నాయి, పెద్దలలో తరచుగా సంభవిస్తుంది:
- గొంతు నొప్పి,
- నోటిలో "ఐరన్" రుచి,
- చర్మం యొక్క పొడి మరియు పై తొక్క, ఫంగల్ ఇన్ఫెక్షన్,
- దీర్ఘ వైద్యం గాయాలు
- గజ్జలో దురదను బలహీనపరుస్తుంది,
- తలనొప్పి
- ఒత్తిడి చుక్కలు
- నిద్రలేమి,
- దృష్టి తగ్గింది
- జలుబుకు అవకాశం
- బరువు తగ్గడం
- కండరాల బలహీనత
- బ్రేక్డౌన్.

క్లోమం ముఖ్యమైన హార్మోన్ను ఉత్పత్తి చేయడాన్ని ఎందుకు ఆపివేస్తుంది? రోగనిరోధక వ్యవస్థ యొక్క రోగలక్షణ చర్య యొక్క పర్యవసానంగా ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్. ఆమె గ్రంధి కణాలను విదేశీగా భావించి వాటిని నాశనం చేస్తుంది. బాల్యంలో, కౌమారదశలో, యువకులలో ఇన్సులిన్-ఆధారిత మధుమేహం వేగంగా అభివృద్ధి చెందుతోంది. ఈ వ్యాధి కొంతమంది గర్భిణీ స్త్రీలలో సంభవిస్తుంది, కానీ ప్రసవ తర్వాత వెళుతుంది. అయినప్పటికీ, అలాంటి మహిళలు తరువాత టైప్ II వ్యాధిని అభివృద్ధి చేయవచ్చు.
దీనికి కారణాలు ఏమిటి? ఇప్పటివరకు, పరికల్పనలు మాత్రమే ఉన్నాయి. శాస్త్రవేత్తలు ఇన్సులిన్-ఆధారిత రకం వ్యాధికి కారణమయ్యే తీవ్రమైన కారణాలు:
- వైరల్ ఇన్ఫెక్షన్లు
- ఆటో ఇమ్యూన్ వ్యాధులు
- తీవ్రమైన కాలేయ వ్యాధి
- వంశపారంపర్య సిద్ధత
- స్వీట్లకు వ్యసనం
- అధిక బరువు,
- దీర్ఘకాలిక ఒత్తిడి, నిరాశ.
టైప్ I డయాబెటిస్ నిర్ధారణ
వ్యాధి యొక్క ఇన్సులిన్-ఆధారిత వేరియంట్ను నిర్వచించడం ఎండోక్రినాలజిస్ట్కు ఒక సాధారణ పని. రోగి ఫిర్యాదులు, చర్మం యొక్క లక్షణాలు ప్రాథమిక రోగ నిర్ధారణ చేయడానికి కారణాన్ని ఇస్తాయి, తదనంతరం, ఒక నియమం ప్రకారం, ప్రయోగశాల పరీక్షల ద్వారా నిర్ధారించబడుతుంది. పరీక్ష మరియు రక్తం మరియు మూత్ర పరీక్షలను ఉపయోగించి వ్యాధి నిర్ధారణ జరుగుతుంది.
- చక్కెర కోసం (ఖాళీ కడుపుతో మరియు తినడం తరువాత 2 గంటలు),
- గ్లూకోస్ టాలరెన్స్ (ఇన్సులిన్-ఆధారిత డయాబెటిస్ను ప్రీడయాబెటిస్ నుండి వేరుచేయాలి),

సమస్యలు
ఈ వ్యాధి రోగనిరోధక శక్తిని గణనీయంగా తగ్గిస్తుంది. రోగి అంటువ్యాధుల బారిన పడతాడు. వ్యాధి యొక్క పరిణామాలు తీవ్రమైనవి, కానీ అస్థిరమైనవి మరియు దీర్ఘకాలికమైనవి. కీటోయాసిడోసిస్, హైపోగ్లైసీమియా చాలా తీవ్రమైన సమస్యలు. శక్తి వనరు కోసం, కణాలు గ్లూకోజ్కు బదులుగా కొవ్వులను విచ్ఛిన్నం చేస్తాయి. ద్రవాలు లేని పరిస్థితులలో రక్తం యొక్క పెరుగుతున్న ఆమ్లత్వం డయాబెటిక్ యొక్క క్లిష్టమైన స్థితికి కారణమవుతుంది - ప్రాణాంతక కెటోయాసిడ్ కోమా వరకు. రోగి మైకము, దాహం, వాంతులు మరియు అతని నోటి నుండి అసిటోన్ వాసనతో బాధపడుతుంటాడు.
తీసుకున్న ఆహారం మొత్తం మరియు శరీరంలో ఇన్సులిన్ మొత్తం సమతుల్యం కాకపోతే, రక్తంలో గ్లూకోజ్ స్థాయి బాగా పడిపోతుంది (3.3 mmol / L కన్నా తక్కువ). ఈ సందర్భంలో, ప్రమాదకరమైన హైపోగ్లైసీమిక్ సిండ్రోమ్ అభివృద్ధి అనివార్యం. శరీరం శక్తి లోపం మరియు చాలా తీవ్రంగా స్పందిస్తుంది. తీవ్రమైన ఆకలి దాడితో రోగి హింసించబడ్డాడు, అతన్ని చెమటలో పడవేస్తాడు, అతని శరీరం వణుకుతోంది. మీరు వెంటనే స్వీట్లు తినకపోతే, కోమా వస్తుంది.
తాత్కాలిక సమస్యలను నివారించవచ్చు. దీర్ఘకాలిక పరిణామాలకు చికిత్స చేయడం కష్టం. అయినప్పటికీ, చికిత్స చేయకపోతే, ఇన్సులిన్-ఆధారిత రకం పాథాలజీ ఒక వ్యక్తి జీవితాన్ని తీవ్రంగా తగ్గిస్తుంది. అత్యంత సాధారణ దీర్ఘకాలిక సమస్యలు:
- అథెరోస్క్లెరోసిస్,
- రక్తపోటు,
- , స్ట్రోక్
- మయోకార్డియల్ ఇన్ఫార్క్షన్
- ట్రోఫిక్ అల్సర్స్, డయాబెటిక్ ఫుట్, అవయవాల గ్యాంగ్రేన్,
- కంటిశుక్లం, రెటీనా నష్టం,
- మూత్రపిండాల క్షీణత.

డయాబెటిస్ చికిత్స ఎలా
దీనితో బాధపడుతున్న వ్యక్తి గ్రహించాలి: అనారోగ్యం యొక్క ఇన్సులిన్-ఆధారిత వేరియంట్ను పూర్తిగా నయం చేయడం అసాధ్యం. మందులు మాత్రమే సహాయపడవు - సరైన పోషణ అవసరం. చికిత్స కొత్త జీవన విధానంగా ఉండాలి. చక్కెర స్థాయిని సరైన పరిధిలో (6.5 mmol / l కంటే ఎక్కువ కాదు) నిర్వహించడం చాలా ముఖ్యమైన పరిస్థితి, లేకపోతే తీవ్రమైన సమస్యలను నివారించలేము.
మీరు రోజుకు అనేకసార్లు గ్లూకోమీటర్తో మీ పరిస్థితిని తనిఖీ చేయాలి. చక్కెర నియంత్రణ మందులు మరియు ఆహారం యొక్క మోతాదును త్వరగా సర్దుబాటు చేయడానికి సహాయపడుతుంది. ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ యొక్క ప్రారంభ దశలో, చక్కెరను తగ్గించే మాత్రలతో చికిత్స తరచుగా ప్రారంభమవుతుంది. అయితే, కాలక్రమేణా, మీరు తరచుగా హార్మోన్ ఇంజెక్షన్లకు మారాలి లేదా రెండింటినీ కలపాలి.
ఇన్సులిన్ చికిత్స
టైప్ II చక్కెర వ్యాధి చికిత్స కోసం వ్యూహాలు ప్రత్యేకంగా వ్యక్తిగతంగా ఎంపిక చేయబడతాయి. నేడు, ఇన్సులిన్ థెరపీ సమర్థవంతమైన of షధాల వల్ల రోగలక్షణ ప్రక్రియను నిరోధించే ప్రభావవంతమైన పద్ధతి. ఇవి హైపోగ్లైసీమిక్ టాబ్లెట్లు గ్లైఫార్మిన్, గ్లూకోబే, డిబికోర్ మరియు ఎస్లిడిన్. ఇంజెక్షన్ కోసం ఇన్సులిన్ - యాక్ట్రాపిడ్, రిన్సులిన్, ఇన్సుమాన్ మరియు ఇతరులు - శీఘ్ర మరియు దీర్ఘకాలిక చర్యల రూపాల్లో లభిస్తాయి. రోగి తనను తాను ఇంజెక్ట్ చేయడం నేర్చుకోవాలి. ఇంజెక్షన్ ఇన్సులిన్ పంపును భర్తీ చేస్తుంది. సబ్కటానియస్ కాథెటర్ ద్వారా హార్మోన్ యొక్క మోతాదు పరిపాలన చాలా సౌకర్యవంతంగా ఉంటుంది.

అనుమతించబడిన ఉత్పత్తులు
తక్కువ కొవ్వును తీసుకొని కార్బోహైడ్రేట్లతో సరైన కేలరీలను పొందడం ఆహారం యొక్క సూత్రం. అప్పుడు ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్లో గ్లూకోజ్లోని హెచ్చుతగ్గులు పదునుగా ఉండవు. అన్ని అధిక కేలరీలు మరియు తీపి ఆహారాలపై సంపూర్ణ నిషేధం. మీరు ఈ పోషకాహార నియమాన్ని పాటిస్తే, వ్యాధి కనిష్టంగా పెరుగుతుంది.
మీరు కొద్దిగా తినాలి, కానీ తరచుగా, 5-6 రిసెప్షన్లలో. సురక్షితమైన మరియు ఆరోగ్యకరమైన ఆహారాలు:
- కూరగాయల క్యాబేజీ సూప్, సూప్, బీట్రూట్ సూప్, బోర్ష్, ఓక్రోష్కా,
- గంజి (పరిమితం)
- సన్నని మాంసం, పౌల్ట్రీ,
- చేపలు మరియు మత్స్య,
- కూరగాయలు (చిన్న బంగాళాదుంపలు),
- తక్కువ కొవ్వు పాల మరియు పాల ఉత్పత్తులు,
- తినదగని పిండి ఉత్పత్తులు,
- తీపి మరియు పుల్లని పండ్లు,
- పానీయాలు - స్వీటెనర్లతో,
- తేనె.
జానపద నివారణలు
సాంప్రదాయ medicine షధం మరియు మెరుగైన ఇంటి నివారణల వంటకాలు ఉపయోగపడతాయి:
- జెరూసలేం ఆర్టిచోక్ ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్లో ప్రభావవంతంగా ఉంటుంది. దుంపలను పచ్చిగా తింటారు.
- చికెన్ గుడ్డు, 1 నిమ్మకాయ రసంతో కొట్టబడుతుంది (ఖాళీ కడుపుపై).
- వాల్నట్ ఆకుల కషాయం (సాధారణ టీ లాగా తయారవుతుంది).
- మిల్లెట్, కాఫీ గ్రైండర్లో గ్రౌండ్. ఒక టేబుల్ స్పూన్ పౌడర్ ఖాళీ కడుపుతో పాలతో కడుగుతారు (చక్కెర వ్యాధి యొక్క ఇన్సులిన్-ఆధారిత వేరియంట్ ఉన్న రోగులకు ముఖ్యంగా ప్రాచుర్యం పొందిన వంటకం).

శారీరక శ్రమ
డైనమిక్ జీవనశైలికి దారితీసే వ్యక్తుల ముందు ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ తగ్గుతుంది. కండరాల చర్య కారణంగా, గ్లూకోజ్ కణాల ద్వారా బాగా ఉపయోగించబడుతుంది. వెల్నెస్ రన్నింగ్, స్విమ్మింగ్, స్కీయింగ్ లేదా వాకింగ్, గార్డెనింగ్, గార్డెనింగ్ ఇన్సులిన్కు కణాల సున్నితత్వాన్ని పెంచుతాయి మరియు ఇంజెక్షన్ల మోతాదు తగ్గుతుంది. అయినప్పటికీ, క్రియాశీల చర్యల యొక్క "ప్లూమ్" చాలా గంటలు ఉంటుంది కాబట్టి, హైపోగ్లైసీమియా యొక్క దాడులు జరగకుండా ఒకరు దానిని అతిగా చేయలేరు. అనుమతించదగిన లోడ్ల రకాలను వైద్యుడిని సంప్రదించాలి.
ఇన్సులిన్ ఆధారిత మధుమేహం
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ (బాల్య లేదా బాల్య మధుమేహం వంటివి) - ఇవి టైప్ 1 డయాబెటిస్కు వాడుకలో లేని పేర్లు - ఈ వ్యాధిని ఇప్పుడు అంటారు. బీటా కణాల నాశనం కారణంగా ప్యాంక్రియాస్ ఇన్సులిన్ స్రవించడం మానేసినప్పుడు ఇది సంభవిస్తుంది. మాత్రల రూపంలో ఇన్సులిన్ను మౌఖికంగా తీసుకోవడం అసాధ్యం, కాబట్టి రోగి తనను తాను ఇన్సులిన్తో ఇంజెక్ట్ చేసుకోవలసి వస్తుంది. అధిక రక్తంలో చక్కెరను నివారించడానికి, జీవితాంతం నిరంతరం ఇన్సులిన్ చేయాలి.
ఇన్సులిన్ యొక్క ప్రధాన విధి గ్లూకోజ్లోకి ప్రవేశించడానికి కణాలను అన్బ్లాక్ చేయడం - మన శరీరంలోకి వచ్చిన ఆహారం నుండి ఉత్పత్తి అయ్యే శక్తి వనరు. కార్బోహైడ్రేట్ల ఆహార వనరులు, శరీరంలో ఒకసారి గ్లూకోజ్గా విభజించబడతాయి మరియు ఇన్సులిన్ గ్లూకోజ్ను కణాలకు అందిస్తుంది.
ఇన్సులిన్-ఆధారిత రకం మధుమేహంతో, రోగులు వేర్వేరు ఇన్సులిన్ చికిత్స నియమాలను ఉపయోగిస్తారు. గతంలో, సాంప్రదాయ ఇన్సులిన్ థెరపీ అని పిలవబడేది ప్రజాదరణ పొందింది, దీనిలో భోజనానికి ముందు రోజుకు 3 సార్లు ఇన్సులిన్ ఇంజెక్షన్లు చేయబడ్డాయి. ఇన్సులిన్ మోతాదు ఒకేలా ఉండేది, patients షధం యొక్క సూచించిన మోతాదులో ఉంచడానికి రోగులు ప్రతిసారీ ఒకే రకమైన ఆహారాన్ని మాత్రమే తినాలని సిఫార్సు చేశారు.
కాలక్రమేణా, బేస్లైన్-బోలస్ (తీవ్రతరం) డయాబెటిస్ చికిత్సా విధానం అభివృద్ధి చేయబడింది, దీనిలో రోగులు రెండు రకాల ఇన్సులిన్లను ఉపయోగిస్తారు - చిన్న మరియు దీర్ఘకాలిక నటన.
ఇన్సులిన్-ఆధారిత మధుమేహ వ్యాధిగ్రస్తులు భోజనానికి ముందు స్వల్ప-నటన ఇన్సులిన్ (రెగ్యులర్ లేదా అల్ట్రా-షార్ట్ ఇన్సులిన్) ను నిర్వహిస్తారు (ఆహారాన్ని “కవర్” చేయడానికి), మరియు తినే కార్బోహైడ్రేట్ల మొత్తాన్ని బట్టి దాని మోతాదు మారవచ్చు.
దీర్ఘకాలం పనిచేసే ఇన్సులిన్ ఇన్సులిన్-ఆధారిత రోగులకు తీవ్రమైన సహాయాన్ని అందిస్తుంది ఇది ఆరోగ్యకరమైన ప్యాంక్రియాస్ యొక్క పనిని అనుకరిస్తుంది, ఇది సహజ మానవ ఇన్సులిన్ను ఉత్పత్తి చేస్తుంది. శరీరంలో ఇన్సులిన్ యొక్క "నేపథ్యం" (బేసల్) గా ration తను సృష్టించడానికి రోగులు రోజుకు 1-2 సార్లు ఇంజెక్ట్ చేస్తారు, ఇది రక్తంలో చక్కెర స్థాయిలు దూకడం మరియు క్షీణత నుండి రక్షిస్తుంది.

ఇన్సులిన్-ఆధారిత గర్భధారణ మధుమేహం
గర్భిణీ స్త్రీలకు ఇంతకుముందు డయాబెటిస్ లేనప్పటికీ గర్భధారణ సమయంలో రక్తంలో గ్లూకోజ్ అధికంగా ఉన్నట్లు గుర్తించిన వారు గర్భధారణ మధుమేహంతో బాధపడుతున్నారు.
గర్భధారణ మధుమేహం అధ్యయన జనాభాను బట్టి అన్ని గర్భాలలో 3-9% లో కనిపిస్తుంది. చాలా తరచుగా, ఇది మూడవ త్రైమాసికంలో సంభవిస్తుంది. ఈ రకమైన డయాబెటిస్ 20 ఏళ్లలోపు మహిళలలో 1% మాత్రమే ప్రభావితం చేస్తుంది, అయితే 44 ఏళ్లు పైబడిన గర్భవతి అయిన వారిలో 13% మంది ఉన్నారు.
గర్భధారణ మధుమేహం అనేక విధాలుగా చికిత్స పొందుతుంది. ప్రారంభంలో సూచించిన ఆహారం, వ్యాయామం మరియు నోటి మందులు, మరియు రక్తంలో చక్కెరను నియంత్రించడానికి ఇది సరిపోకపోతే, ఇన్సులిన్ థెరపీ సూచించబడుతుంది. ఈ విధంగా గర్భధారణ మధుమేహం ఉన్న రోగులకు ఇన్సులిన్-ఆధారిత రకం మధుమేహం కూడా ఉంటుంది, తాత్కాలికంగా ఉన్నప్పటికీ.
1 మరియు 2 రకాల నుండి గర్భిణీ స్త్రీలకు మధుమేహం మధ్య వ్యత్యాసం ఏమిటంటే, శిశువు పుట్టిన తరువాత, మధుమేహం తగ్గుతుంది మరియు ఇన్సులిన్తో చికిత్స ఆగిపోతుంది.
"ఇన్సులిన్-ఆధారిత డయాబెటిస్" అనే పదం యొక్క సరికానిది మొదటి మరియు రెండవ రకాల మధుమేహం, వాస్తవానికి, వివిధ వ్యాధులు అని స్పష్టంగా తెలుస్తుంది, అయితే ఈ రకమైన ప్రతి రోగులు ఇన్సులిన్-ఆధారితంగా ఉండవచ్చు. గర్భధారణ మధుమేహం ఉన్న గర్భిణీ స్త్రీలకు కూడా ఇన్సులిన్ చికిత్స చేస్తారు. అందువల్ల, ఇన్సులిన్-ఆధారిత రోగుల గురించి మాట్లాడితే, ఏ రకమైన డయాబెటిస్ ఉందో వెంటనే అర్థం చేసుకోలేరు.
ఇన్సులిన్ ఆధారిత పిల్లలు
టైప్ 1 డయాబెటిస్ ప్రధానంగా పిల్లలు, కౌమారదశలు మరియు యువకులను ప్రభావితం చేస్తుంది. కొన్నిసార్లు డయాబెటిస్ పుట్టుకతోనే సంభవిస్తుంది, అయినప్పటికీ ఇటువంటి సందర్భాలు చాలా అరుదు.
 డయాబెటిస్ ఉన్న పిల్లవాడు తన సొంత ఇన్సులిన్ ధరించడం నేర్చుకోవాలి
డయాబెటిస్ ఉన్న పిల్లవాడు తన సొంత ఇన్సులిన్ ధరించడం నేర్చుకోవాలి
ఇన్సులిన్-ఆధారిత పిల్లవాడిని పెంచుకోండి - రోగికి మాత్రమే కాదు, అతని తల్లిదండ్రులకు కూడా కష్టమైన పరీక్ష. తల్లిదండ్రులు తమ పిల్లలకు ఇన్సులిన్ ఇంజెక్ట్ చేయడానికి, కార్బోహైడ్రేట్లు మరియు బ్రెడ్ యూనిట్లను లెక్కించడానికి, వారి రక్తంలో చక్కెరను కొలవడానికి మరియు సాధారణ జీవితానికి అనుగుణంగా సరైన మార్గాన్ని నేర్పడానికి ఈ వ్యాధిని లోతుగా అధ్యయనం చేయాలి.
ఇన్సులిన్-ఆధారిత పిల్లల తల్లిదండ్రులు వారి ఎండోక్రినాలజిస్ట్తో ఈ క్రింది ముఖ్యమైన విషయాలను చర్చించాలి:
- పిల్లవాడు వారి రక్తంలో చక్కెరను ఎంత తరచుగా కొలుస్తాడు?
- ఇన్సులిన్ చికిత్సను నిర్వహించడం మంచిది: బేస్-బోలస్ సిస్టమ్ లేదా ఇన్సులిన్ పంప్ ఉపయోగించాలా?,
- హైపోగ్లైసీమియా మరియు అధిక రక్త చక్కెరను ఎలా గుర్తించాలి మరియు చికిత్స చేయాలి?
- పిల్లలలో కెటోనురియా ఉనికిని గుర్తించి దాన్ని ఎలా ఆపాలి?
- కార్బోహైడ్రేట్లు రక్తంలో చక్కెరను ఎలా ప్రభావితం చేస్తాయి?
- బ్రెడ్ యూనిట్లను ఎలా లెక్కించాలి?
- శారీరక శ్రమ ఇన్సులిన్-ఆధారిత పిల్లలలో రక్తంలో చక్కెరను ఎలా ప్రభావితం చేస్తుంది?
- డయాబెటిస్తో నొప్పి లేకుండా జీవించడం ఎలా నేర్చుకోవాలి - పాఠశాలకు వెళ్లండి, ఈ వ్యాధి ఉన్నందున ఇబ్బంది పడకుండా ఉండండి, వేసవి శిబిరాలకు వెళ్లండి, క్యాంపింగ్కు వెళ్లండి?
- నేను ఎండోక్రినాలజిస్ట్ మరియు ఇతర డయాబెటిస్ కేర్ నిపుణులను ఎంత తరచుగా సందర్శిస్తాను?
టైప్ 1 డయాబెటిస్ మెల్లిటస్ కోసం హనీమూన్ లేదా ఇన్సులిన్-ఆధారిత రోగిని ఇన్సులిన్-స్వతంత్రంగా మార్చడం
టైప్ 1 డయాబెటిస్ మెల్లిటస్లో, మిగిలిన ప్యాంక్రియాటిక్ కణాలు ఇన్సులిన్ను తీవ్రంగా ఉత్పత్తి చేయటం ప్రారంభించినప్పుడు పరిస్థితి తలెత్తుతుంది, ఇది సూచించిన ఇన్సులిన్ చికిత్సను రద్దు చేయడానికి లేదా గణనీయంగా తగ్గించడానికి దారితీస్తుంది. ఈ కాలంలో చాలా మంది రోగులు డయాబెటిస్ నుండి కోలుకున్నారని అనుకుంటారు, కానీ, దురదృష్టవశాత్తు, డయాబెటిస్ యొక్క “హనీమూన్” కాలం తాత్కాలిక మందకొడి మాత్రమే.
డయాబెటిస్ యొక్క తాత్కాలిక ఉపశమనం ఎందుకు ఉంది? టైప్ 1 డయాబెటిస్ మెల్లిటస్ శరీరం యొక్క స్వంత ఇన్సులిన్ ఉత్పత్తి చేసే ప్యాంక్రియాటిక్ కణాల నాశనం నేపథ్యంలో అభివృద్ధి చెందుతుంది. రోగి ఇన్సులిన్ ఇంజెక్ట్ చేయడం ప్రారంభించినప్పుడు (ఇన్సులిన్-డిపెండెంట్ అవుతుంది), తన సొంత ఇన్సులిన్ ఉత్పత్తిపై లోడ్లో కొంత భాగాన్ని క్లోమం నుండి తొలగిస్తారు. ఈ విశ్రాంతి కాలం, ఇన్సులిన్ ఇంజెక్షన్ల ద్వారా అందించబడుతుంది, మిగిలిన బీటా కణాల నుండి ఇన్సులిన్ ఉత్పత్తి చేయడానికి క్లోమం ప్రేరేపిస్తుంది.
అయితే, కొన్ని నెలల్లో, ఈ మిగిలిన బీటా కణాలలో ఎక్కువ భాగం నాశనం అవుతాయి. రక్తంలో గ్లూకోజ్ స్థాయిని నిర్వహించడానికి ప్యాంక్రియాస్ తగినంత ఇన్సులిన్ ఉత్పత్తిని ఆపివేసినప్పుడు హనీమూన్ కాలం ముగుస్తుంది.
"టైప్ 1 డయాబెటిస్ ఉన్న పిల్లలలో హనీమూన్: దానిపై వివిధ కారకాల యొక్క ఫ్రీక్వెన్సీ, వ్యవధి మరియు ప్రభావం" అనే అధ్యయనం జరిగింది. (Pubmed,పిఎమ్ఐడి: 16629716). టైప్ 1 డయాబెటిస్ యొక్క హనీమూన్ కాలం మంచి గ్లైసెమిక్ నియంత్రణను కొనసాగిస్తూ ఇన్సులిన్ అవసరాలను తగ్గించడం ద్వారా వర్గీకరించబడుతుంది. ఈ దశ యొక్క క్లినికల్ ప్రాముఖ్యత మిగిలిన బీటా కణాల యొక్క స్వీయ-విధ్వంసం మందగించడానికి లేదా ఆపడానికి సంభావ్య pharma షధ జోక్యం.
12 సంవత్సరాల కంటే తక్కువ వయస్సు ఉన్న 103 మంది పిల్లల బృందాన్ని పరిశీలించారు, దీని ఫలితంగా డయాబెటిస్ యొక్క పాక్షిక ఉపశమనాన్ని ప్రభావితం చేసే పౌన frequency పున్యం, వ్యవధి మరియు కారకాలు పరిశీలించబడ్డాయి. అధ్యయనం ఫలితాల ప్రకారం, 71 మంది పిల్లలకు డయాబెటిస్ మెల్లిటస్ యొక్క పాక్షిక ఉపశమనం ఉందని, మరియు పూర్తి - మూడులో. ఉపశమనం యొక్క వ్యవధి 4.8 నుండి 7.2 నెలల వరకు ఉంటుంది.
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్ ("వృద్ధుల" లేదా టైప్ 2 యొక్క డయాబెటిస్)
ఇది కూడా ఉందని గమనించాలి నాన్-ఇన్సులిన్ డిపెండెంట్ డయాబెటిస్ఈ రోజు వైద్యులు టైప్ 2 డయాబెటిస్ అని పిలుస్తారు. ఈ రకమైన డయాబెటిస్లో, క్లోమం ఇన్సులిన్ను సాధారణ పరిమాణంలో స్రవిస్తుంది, అయితే కణాలు దానిని సరిగ్గా నిర్వహించలేవు.
రెండవ రకం డయాబెటిస్ ఉన్నవారి యొక్క ప్రధాన సమస్య అధిక బరువు మరియు ఇన్సులిన్ నిరోధకత (మెటబాలిక్ సిండ్రోమ్), ఇది కణాలు ఇన్సులిన్తో సరిగా సంకర్షణ చెందకుండా నిరోధిస్తుంది.
ఇన్సులిన్-ఆధారిత రకం డయాబెటిస్ మెల్లిటస్ మాదిరిగా కాకుండా, ఈ వ్యాధి యొక్క టైప్ 2 ఉన్న రోగులు మాత్రమే ఇన్సులిన్-స్వతంత్రంగా ఉంటారు (టైప్ 1 డయాబెటిస్ యొక్క తాత్కాలిక ఉపశమన కేసులు తప్ప). డయాబెటిస్ ఇన్సిపిడస్ ఇంకా ఉంది, కానీ ఇది పూర్తిగా భిన్నమైన వ్యాధి, ఇది సాంప్రదాయ మధుమేహంతో సంబంధం లేదు.
"ఇన్సులిన్-ఆధారిత" మరియు "ఇన్సులిన్-ఆధారిత" డయాబెటిస్ మెల్లిటస్ అనే పదాలు ప్రాథమికంగా తప్పు మరియు పాతవి. టైప్ 1 డయాబెటిస్ ఉన్న రోగులు మాత్రమే కాదు, టైప్ 2 డయాబెటిస్, అలాగే గర్భధారణ మధుమేహం ఉన్న మహిళలు కూడా ఇన్సులిన్ మీద ఆధారపడి ఉంటారు. ఇన్సులిన్-ఆధారిత రకం టైప్ 2 డయాబెటిస్ ఉన్నవారు మాత్రమే కాదు, కొంతకాలం టైప్ 1 డయాబెటిస్ ఉన్నవారు కూడా తగ్గుతారు (హనీమూన్ కాలంలో).
ఇన్సులిన్-ఆధారిత డయాబెటిస్ మెల్లిటస్
టైప్ 2 ఇన్సులిన్-ఆధారిత మధుమేహం వరుసగా చాలా సంవత్సరాలుగా అభివృద్ధి చెందుతుంది. రోగి వ్యక్తీకరణలను అస్సలు గమనించకపోవచ్చు. మరింత తీవ్రమైన లక్షణాలు:
- స్థిరంగా అలసట,
- నెమ్మదిగా గాయాలను నయం చేస్తుంది
- జ్ఞాపకశక్తి లోపం
- దృశ్య పనితీరు తగ్గింది.
దాహం ఉచ్ఛరిస్తారు లేదా గ్రహించలేరు. వేగవంతమైన మూత్రవిసర్జనకు కూడా ఇది వర్తిస్తుంది. దురదృష్టవశాత్తు, టైప్ 2 డయాబెటిస్ తరచుగా ప్రమాదవశాత్తు కనుగొనబడుతుంది. అయినప్పటికీ, అటువంటి వ్యాధితో, ప్రారంభ రోగ నిర్ధారణ చాలా ముఖ్యం. ఇది చేయుటకు, మీరు క్రమం తప్పకుండా చక్కెర స్థాయికి రక్త పరీక్ష తీసుకోవాలి.
ఇన్సులిన్-ఆధారిత మధుమేహం చర్మం మరియు శ్లేష్మ పొరలతో సమస్యల ద్వారా వ్యక్తమవుతుంది. ఇది సాధారణంగా:
- యోనితో సహా దురద,
- ఫంగల్ ఇన్ఫెక్షన్
- పొడి,
- శస్త్రచికిత్స కుట్లు, గీతలు దీర్ఘకాలిక వైద్యం.
ఉచ్ఛారణ దాహంతో, రోగి రోజుకు 3-5 లీటర్ల వరకు తాగవచ్చు. తరచుగా రాత్రి టాయిలెట్కు వెళుతుంది.
డయాబెటిస్ యొక్క మరింత పురోగతితో, అంత్య భాగాలలో తిమ్మిరి మరియు జలదరింపు కనిపిస్తుంది, నడుస్తున్నప్పుడు కాళ్ళు గాయపడతాయి. మహిళల్లో, ఇంట్రాక్టబుల్ కాన్డిడియాసిస్ గమనించవచ్చు. వ్యాధి యొక్క తరువాతి దశలలో అభివృద్ధి చెందుతుంది:
- బరువు తగ్గడం
- మూత్రపిండ సమస్యలు
- గ్యాంగ్రెనే,
- ఆకస్మిక గుండెపోటు
- ఒక స్ట్రోక్.
20-30% మంది రోగులలో పైన పేర్కొన్న తీవ్రమైన లక్షణాలు మధుమేహం యొక్క మొదటి స్పష్టమైన సంకేతాలు. అందువల్ల, అటువంటి పరిస్థితులను నివారించడానికి ఏటా పరీక్షలు తీసుకోవడం చాలా ముఖ్యం.

 ఇంజెక్షన్ తర్వాత 10-15 నిమిషాల తర్వాత హార్మోన్ పనిచేయడం ప్రారంభిస్తుంది, గరిష్ట ప్రభావం గంట తర్వాత అనుభూతి చెందుతుంది. నొప్పిని తగ్గించడానికి, భుజాల దగ్గర చర్మం యొక్క క్రీజ్లో ఇంజెక్షన్ ఉత్తమంగా జరుగుతుంది.
ఇంజెక్షన్ తర్వాత 10-15 నిమిషాల తర్వాత హార్మోన్ పనిచేయడం ప్రారంభిస్తుంది, గరిష్ట ప్రభావం గంట తర్వాత అనుభూతి చెందుతుంది. నొప్పిని తగ్గించడానికి, భుజాల దగ్గర చర్మం యొక్క క్రీజ్లో ఇంజెక్షన్ ఉత్తమంగా జరుగుతుంది.