డయాబెటిస్ మెల్లిటస్ మరియు కొరోనరీ హార్ట్ డిసీజ్: పరిష్కారం కోసం అన్వేషణ ప్రత్యేకతలో శాస్త్రీయ వ్యాసం యొక్క వచనం - మెడికల్ ఎండోక్రినాలజీ
డయాబెటిస్ మెల్లిటస్ (9.5–55%) ఉన్న రోగులలో హృదయ సంబంధ వ్యాధుల పౌన frequency పున్యం సాధారణ జనాభాలో (1.6–
- d%). 1994 లో మాస్కోలో నిర్వహించిన ఎపిడెమియోలాజికల్ సర్వే ఫలితాల ప్రకారం, డయాబెటిస్ నిర్ధారణ అయిన 10 సంవత్సరాల తరువాత NIDDM ఉన్న రోగులలో ప్రాబల్యం (IHD) మరియు ధమనుల రక్తపోటు వరుసగా 46.7 మరియు 63.5%. డయాబెటిస్ ఉన్న రోగులలో మయోకార్డియల్ ఇన్ఫార్క్షన్ తర్వాత ఐదేళ్ల మనుగడ 58%, మరియు డయాబెటిస్ లేనివారిలో - 82%. డయాబెటిస్ ఉన్న రోగులలో, గ్యాంగ్రేన్ మరియు తరువాతి విచ్ఛేదనం అభివృద్ధితో దిగువ అంత్య భాగాల గాయాలు సంభవిస్తాయి. ధమనుల రక్తపోటు నెఫ్రోపతీ మరియు రెటినోపతి యొక్క పురోగతికి దోహదం చేస్తుంది. మరణాల సాధారణ నిర్మాణంలో ధమనుల రక్తపోటు నుండి మరణాల వాటా 20-50%, డయాబెటిస్ ఉన్న రోగులలో ఈ సూచిక 4-5 రెట్లు ఎక్కువ. డయాబెటిస్లో ధమనుల రక్తపోటు యొక్క లక్షణమైన కార్బోహైడ్రేట్ మరియు లిపిడ్ జీవక్రియ యొక్క ఉల్లంఘనలు ప్రమాదాన్ని పెంచుతాయి మరియు అథెరోస్క్లెరోసిస్ అభివృద్ధిని వేగవంతం చేస్తాయి; అటువంటి రోగులలో కొరోనరీ హార్ట్ డిసీజ్ ప్రమాదం వారి 10 సంవత్సరాల జీవితంలో 14 రెట్లు పెరుగుతుంది.
డయాబెటిస్లో కొరోనరీ ధమనుల యొక్క అథెరోస్క్లెరోసిస్ చాలా ముందుగానే అభివృద్ధి మరియు వ్యాప్తి చెందుతుంది. డయాబెటిస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ (హైపర్ కొలెస్టెరోలేమియా, ధమనుల రక్తపోటు, es బకాయం మరియు ధూమపానం) కు తెలిసిన ప్రమాద కారకాలు సాధారణ జనాభాలో కంటే 3 రెట్లు ఎక్కువ మరణానికి దారితీస్తాయి. ఈ కారకాలు లేనప్పుడు కూడా, డయాబెటిస్లో అథెరోస్క్లెరోసిస్ యొక్క ఎక్కువ పౌన frequency పున్యం మరియు వేగంగా పురోగతి దాని అభివృద్ధికి అదనపు విధానాలను సూచిస్తాయి. డయాబెటిస్లో అథెరోస్క్లెరోసిస్ అభివృద్ధి చెందడం మరియు అభివృద్ధి చెందే ప్రమాదం పెరుగుదల హైపర్ఇన్సులినిమియా, హైపర్గ్లైసీమియా మరియు రక్త గడ్డకట్టే వ్యవస్థ యొక్క ఉల్లంఘన వంటి కారకాలతో సంబంధం కలిగి ఉంటుంది. లిపిడ్ జీవక్రియ రుగ్మతలకు ఎక్కువ శ్రద్ధ వహిస్తారు. డైస్లిపిడెమియా మరియు కార్డియోవాస్కులర్ పాథాలజీ అభివృద్ధి, ప్రధానంగా కొరోనరీ హార్ట్ డిసీజ్ మధ్య ఒక కారణ సంబంధం ఏర్పడింది. తక్కువ సాంద్రత కలిగిన లిపోప్రొటీన్ల (ఎల్డిఎల్) గా ration త పెరుగుదల అథెరోస్క్లెరోసిస్లో ప్రధాన వ్యాధికారక కారకంగా పరిగణించబడుతుంది. యాంటీథెరోజెనిక్ లక్షణాలతో అధిక సాంద్రత కలిగిన లిపోప్రొటీన్ల (హెచ్డిఎల్) కంటెంట్ తగ్గడం దాని వ్యాధికారకంలో సమానమైన ముఖ్యమైన లింక్.
కొరోనరీ హార్ట్ డిసీజ్ అభివృద్ధిలో ట్రైగ్లిజరైడ్స్ పాత్ర తక్కువగా అధ్యయనం చేయబడుతుంది. ప్రాధమిక రకం III హైపర్లిపిడెమియా మినహా, హైపర్ట్రిగ్లిజరిడెమియా లిపిడ్ జీవక్రియ యొక్క ద్వితీయ ఉల్లంఘనగా పరిగణించబడుతుంది. అయినప్పటికీ, డయాబెటిస్లో సెకండరీ హైపర్ట్రిగ్లిజరిడెమియా హైపర్ కొలెస్టెరోలేమియా కంటే అథెరోస్క్లెరోసిస్ అభివృద్ధిలో చాలా ముఖ్యమైన పాత్ర పోషిస్తుంది.
డయాబెటిస్ మెల్లిటస్లో లిపిడ్ జీవక్రియ యొక్క లోపాలు అనేక అంశాలపై ఆధారపడి ఉంటాయి మరియు ప్రధానంగా హైపర్గ్లైసీమియా, ఇన్సులిన్ నిరోధకత, es బకాయం, మైక్రోఅల్బుమినూరియా, అలాగే పోషణపై ఆధారపడి ఉంటాయి. డైస్లిపిడెమియా యొక్క స్వభావం డయాబెటిస్ రకాన్ని బట్టి నిర్ణయించబడుతుంది. IDDM తో, ఇన్సులిన్ లోపం లిపోప్రొటీన్ లిపేస్ కార్యకలాపాలలో తగ్గుదలకు కారణమవుతుంది, ఇది హైపర్లిపిడెమియా, హైపర్ట్రిగ్లిజరిడెమియా మరియు పి-లిపోప్రొటీన్ల సాంద్రత పెరుగుదలకు దారితీస్తుంది.
ఈ సందర్భంలో, ఎండోథెలియల్ రిలాక్సింగ్ కారకం యొక్క సంశ్లేషణ దెబ్బతింటుంది మరియు ఎండోథెలియం యొక్క ఉపరితలంపై ల్యూకోసైట్ల యొక్క సంశ్లేషణ మెరుగుపడుతుంది. మైక్రో సర్క్యులేషన్ ఉల్లంఘనలో ముఖ్యమైనది ప్లేట్లెట్ సంశ్లేషణతో సంబంధం ఉన్న రక్తం యొక్క మార్పులు మరియు భూగర్భ లక్షణాలు. ఫ్రీ రాడికల్స్ యొక్క మెరుగైన ఉత్పత్తి ఎండోథెలియల్ కణాల ద్వారా ఉత్పత్తి చేయబడిన ప్రధాన వాసోడైలేటర్ నైట్రిక్ ఆక్సైడ్ నాశనానికి దారితీస్తుందని నమ్ముతారు. ఎండోథెలియమ్కు నష్టం, హైపర్ట్రోఫీ మరియు మృదు కండరాల కణాల హైపర్ప్లాసియా కారణంగా వాస్కులర్ గోడ గట్టిపడటం రక్త నాళాల సమ్మతి మరియు అనుకూల సామర్థ్యం తగ్గడానికి దోహదం చేస్తుంది మరియు హేమోస్టాసిస్ ఉల్లంఘన కొరోనరీ నాళాలలో అథెరోస్క్లెరోటిక్ ఫలకాలు ఏర్పడటాన్ని వేగవంతం చేస్తుంది. దీర్ఘకాలిక హైపర్ఇన్సులినిమియా కండరాల కణాల హైపర్ట్రోఫీని రేకెత్తిస్తుంది. ఈ కారకాల కలయిక అథెరోస్క్లెరోసిస్ అభివృద్ధిని నిర్ణయిస్తుంది.
వ్యాధి జననం. IDDM మరియు NIDDM లలో ధమనుల రక్తపోటు అభివృద్ధి యొక్క విధానాలు భిన్నంగా ఉంటాయి. IDDM తో, వ్యాధి ప్రారంభమైనప్పటి నుండి 10-15 సంవత్సరాల తరువాత రక్తపోటు పెరుగుతుంది మరియు సాధారణంగా డయాబెటిక్ నెఫ్రోపతీ వల్ల వస్తుంది. కొద్ది శాతం కేసులలో మాత్రమే, రక్తపోటు పెరుగుదల ఇతర మూత్రపిండ వ్యాధులతో సంబంధం కలిగి ఉంటుంది. NIDDM ఉన్న రోగులలో, రక్తపోటు పెరుగుదల నేరుగా మధుమేహంతో సంబంధం కలిగి ఉండకపోవచ్చు మరియు రక్తపోటు, మూత్రపిండాల రాతి వ్యాధి, దీర్ఘకాలిక పైలోనెఫ్రిటిస్, గౌట్ లేదా చాలా అరుదైన కారణాల వల్ల వస్తుంది - మూత్రపిండ కణితులు, పారానియోప్లాస్టిక్ సిండ్రోమ్. రక్తపోటు పెరగడానికి గల కారణాలలో NIDDM ఉన్న రోగులలో డయాబెటిక్ నెఫ్రోపతీ మూడవది. రక్తపోటులో ఇటువంటి పెరుగుదల డయాబెటిస్తో (థైరోటాక్సికోసిస్, అక్రోమెగలీ, ఇట్సెంకో-కుషింగ్స్ డిసీజ్ లేదా సిండ్రోమ్, కాన్ సిండ్రోమ్, ఫియోక్రోమోసైటోమా, మొదలైనవి) అనుగుణమైన ఇతర ఎండోక్రైన్ వ్యాధుల వల్ల కావచ్చు. నాళాల ఉనికి మరియు క్షుద్ర గాయాల యొక్క అవకాశాన్ని పరిగణనలోకి తీసుకోవడం అవసరం - బృహద్ధమని యొక్క కోఆర్క్టేషన్, మూత్రపిండ ధమని స్టెనోసిస్. అనామ్నెసిస్ సేకరించేటప్పుడు, రక్తపోటును పెంచే గర్భనిరోధక మందులు లేదా కార్టికోస్టెరాయిడ్స్ వాడకంపై శ్రద్ధ చూపడం అవసరం.
డయాబెటిస్లో రక్తపోటు యొక్క వ్యాధికారక యంత్రాంగాలలో ఒకటి నెఫ్రాన్లో సోడియం పునశ్శోషణంపై ఇన్సులిన్ యొక్క ప్రత్యక్ష ప్రభావం, అలాగే సానుభూతి-అడ్రినల్ మరియు రెనిన్-యాంజియోటెన్సిన్-ఆల్డోస్టెరాన్ వ్యవస్థల ద్వారా హార్మోన్ యొక్క పరోక్ష చర్య, ప్రెజర్ ఏజెంట్లకు వాస్కులర్ స్మూత్ కండరాల సున్నితత్వాన్ని పెంచడం మరియు పెరుగుదల కారకాల ఉత్పత్తిని ఉత్తేజపరుస్తుంది.
యాంజియోటెన్సిన్ I క్రియాశీల ఆక్టాపెప్టైడ్, యాంజియోటెన్సిన్ II గా మార్చబడిన యాంజియోటెన్సిన్ మార్పిడి ఎంజైమ్ (ACE), డిపెప్టిడైల్ కార్బాక్సీ పెప్టిడేస్, రెనిన్-యాంజియోటెన్సిన్ వ్యవస్థ యొక్క పనితీరులో బాల్య పాత్ర పోషిస్తుంది. కణ త్వచాలపై నిర్దిష్ట గ్రాహకాలతో బంధించడం ద్వారా, యాంజియోటెన్సిన్ II హృదయ ఉత్పత్తిని పెంచుతుంది, కొరోనరీ ధమనుల యొక్క వాసోకాన్స్ట్రిక్షన్, హైపర్ప్లాసియా మరియు మృదు కండరాల కణాల హైపర్ట్రోఫీకి కారణమవుతుంది మరియు కాటెకోలమైన్ల విడుదలను ప్రోత్సహిస్తుంది.
స్థానికంగా ఏర్పడిన యాంజియోటెన్సిన్ II, దీని ఉత్పత్తి దీర్ఘకాలిక రక్తపోటుతో పెరుగుతుంది, ఇది స్థానిక కొరోనరీ కన్స్ట్రిక్టర్గా ఆటోక్రిన్ మార్గంలో పనిచేస్తుంది. ACE N0 (ఎండోథెలియల్ రిలాక్సేషన్ ఫ్యాక్టర్) ను ఉత్పత్తి చేసే వాస్కులర్ గోడ సామర్థ్యాన్ని తగ్గిస్తుంది.
ఇటీవలి సంవత్సరాలలో, ధమనుల రక్తపోటు అభివృద్ధికి జన్యు సిద్ధత ఉనికి నిరూపించబడింది. ఈ పూర్వస్థితి కాటేషన్ల యొక్క ట్రాన్స్మెంబ్రేన్ రవాణాలో జన్యు లోపంతో మరియు ACE సంశ్లేషణను నియంత్రించే జన్యువుల పాలిమార్ఫిజంతో సంబంధం కలిగి ఉంటుంది.
పారాక్సోనాస్ ఎంజైమ్ కోసం జన్యువు యొక్క పాలిమార్ఫిజం మరియు NIDDM ఉన్న రోగుల కొరోనరీ నాళాలలో అథెరోస్క్లెరోటిక్ మార్పుల మధ్య ఒక పరస్పర సంబంధం కనుగొనబడింది. హెచ్డిఎల్లోని పరాక్సోనాస్ ఎల్డిఎల్లో లిపిడ్ పెరాక్సైడ్లను క్రియారహితం చేస్తుంది, ఇది సహజ యాంటీ-అథెరోజెనిక్ కారకం.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో IHD అనేది డయాబెటిక్ మాక్రోయాంగియోపతి యొక్క అభివ్యక్తి: వాటికి కొరోనరీ ధమనులకే కాకుండా, మెదడు యొక్క ధమనులు, దిగువ అంత్య భాగాలు మరియు ఇతర ప్రధాన నాళాలు కూడా అథెరోస్క్లెరోసిస్ కలిగి ఉంటాయి. డయాబెటిస్ మెల్లిటస్లోని అథెరోస్క్లెరోసిస్ యొక్క పదనిర్మాణ లక్షణాలు అథెరోమాస్ యొక్క స్థానికీకరణ యొక్క గుణకారానికి కారణమని చెప్పవచ్చు.
రోగ నిర్ధారణ. రక్తపోటు యొక్క సగటు విలువను కనీసం రెండు కొలతలలో నిర్ణయించడం అవసరం. రోగి యొక్క స్థితిలో చేతులు మరియు కఫ్ యొక్క సరైన స్థానంతో రెండు చేతులపై రక్తపోటును కొలవాలి, కూర్చుని పడుకోవాలి. సానుభూతి నాడీ వ్యవస్థ పనిచేయకపోవడం వల్ల రక్తపోటు ఆర్థోస్టాటిక్ తగ్గే అవకాశాన్ని పరిగణనలోకి తీసుకోవడం అవసరం.
WHO సిఫారసుల ప్రకారం, సాధారణ రక్తపోటు 145/90 mm Hg మించకూడదు. ఏదేమైనా, చిన్న వయస్సులో ఉన్న డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, ప్రమాణాలు (ముఖ్యంగా మైక్రోఅల్బుమినూరియా సమక్షంలో లేదా ఫండస్లో ప్రారంభ మార్పులు) మరింత కఠినంగా ఉండాలి - 135/85 mm Hg హృదయనాళ సమస్యల నివారణకు రక్తపోటు స్థాయి మరియు స్థిరత్వం ప్రత్యేక ప్రాముఖ్యత కలిగి ఉంటాయి. 1992 లో, యునైటెడ్ స్టేట్స్ నేషనల్ కమిటీ ఫర్ ఐడెంటిఫికేషన్, ఎవాల్యుయేషన్, అండ్ ట్రీట్మెంట్ ఆఫ్ హై బ్లడ్ ప్రెజర్ 130 మరియు 85 మిమీ హెచ్జి సాధారణ రక్తపోటు, రక్తపోటు - దశ I (తేలికపాటి) 140-159 / 90-99 మిమీ హెచ్జి, II దశ (మితమైన) 160–179 / 100–109 mm Hg, దశ III (భారీ), 180–209 / 110–119 mm Hg, దశ IV (చాలా భారీ), 210/120 mm Hg .
రక్తపోటు యొక్క రోగ నిర్ధారణ ఇప్పటికీ వాస్కులర్ మరియు అవయవ గాయాల ఖాతాపై ఆధారపడి ఉంటుంది, దీని వర్గీకరణ G.F. లాంగ్ మరియు A.P. మయాస్నికోవ్ యొక్క బోధనలపై ఆధారపడి ఉంటుంది.
క్లినికల్ పిక్చర్. డయాబెటిస్ మెల్లిటస్లో, రక్తపోటు ఈ పాథాలజీకి సాధారణ వ్యక్తీకరణలను కలిగి ఉంటుంది. తరచుగా, ముఖ్యంగా రక్తపోటు యొక్క “తేలికపాటి” రూపంతో, రోగులు ఫిర్యాదు చేయరు. ఇతర సందర్భాల్లో, తలనొప్పి (ఇది చాలా కాలంగా ఒకే లక్షణంగా మిగిలిపోయింది), అలసట, పని సామర్థ్యం తగ్గడం, ఛాతీ నొప్పులు, “అంతరాయాల” భావన మొదలైనవి ఉన్నాయి. శారీరక పరీక్ష ఎడమ మరియు సాపేక్ష కార్డియాక్ మందకొడి యొక్క సరిహద్దుల విస్తరణను వెల్లడిస్తుంది, పెరిగిన ప్రేరణ, ఉద్ఘాటన బృహద్ధమనిపై II టోన్.
ఇస్కీమిక్ గుండె జబ్బులు, అథెరోస్క్లెరోసిస్, కొరోనరీ లేదా సెరిబ్రల్ నాళాలు ఉండటం వల్ల క్లినికల్ వ్యక్తీకరణలు తరచుగా సంభవిస్తాయి. ECG లో, ఎడమ జఠరిక హైపర్ట్రోఫీ యొక్క సంకేతాలు సాధారణంగా కనిపిస్తాయి: గుండె యొక్క విద్యుత్ అక్షం యొక్క ఎడమ నుండి ఒక విచలనం, లీడ్స్ V5-V6 లో QRS కాంప్లెక్స్ యొక్క వ్యాప్తి పెరుగుదల, లక్షణం ST సెగ్మెంట్ డిప్రెషన్ మరియు టి వేవ్ యొక్క వైకల్యం. ఫండస్ నమూనా సాధారణంగా ధమనుల రక్తపోటు లేదా డయాబెటిస్ మెల్లిటస్ యొక్క సమస్యలపై ఆధారపడి ఉంటుంది (మూత్రపిండ రెటినోపతి) డయాబెటిక్ రెటినోపతి). రక్తపోటుతో, సాలస్-హన్ క్రాస్ఓవర్ (మూసివున్న ధమనులు సిరలను కుదించును), ధమనుల యొక్క స్క్లెరోసిస్, వాటి క్యాలిబర్ యొక్క అసమానత, రెటీనా ఎడెమా మొదలైనవి గుర్తించబడతాయి.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ యొక్క లక్షణాలు సాధారణ నొప్పి దాడి నుండి చాలా భిన్నంగా ఉంటాయి, కానీ చాలా తరచుగా (20-30% కేసుల వరకు) ఆంజినా పెక్టోరిస్ మరియు మయోకార్డియల్ ఇన్ఫార్క్షన్ నొప్పి లేకుండా సంభవిస్తాయి. 35 నుండి 50 సంవత్సరాల వయస్సు గల డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, మయోకార్డియల్ ఇన్ఫార్క్షన్ మరియు ఆకస్మిక మరణం 35% వరకు మరణాలకు కారణమవుతాయి.
“నిశ్శబ్ద” మయోకార్డియల్ ఇస్కీమియాతో, ఎడమ జఠరిక యొక్క ద్రవ్యరాశి పెరుగుదల సంకేతాలు లేనప్పుడు కొరోనరీ రిజర్వ్లో తగ్గుదల గమనించవచ్చు. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో IHD మరియు మయోకార్డియల్ ఇన్ఫార్క్షన్ యొక్క లక్షణాలు ప్రధానంగా అటానమస్ డయాబెటిక్ న్యూరోపతితో సంబంధం కలిగి ఉంటాయి, ఇది మయోకార్డియం మరియు సెంట్రల్ హేమోడైనమిక్స్ యొక్క క్రియాత్మక స్థితి యొక్క గణనీయమైన బలహీనతకు కారణమవుతుంది, అనగా. స్ట్రోక్ మరియు నిమిషం రక్త పరిమాణం తగ్గడం, కార్డియాక్ ఇండెక్స్, ఎడమ జఠరిక శక్తి, పెరిగిన హృదయ స్పందన రేటు మరియు మొత్తం పరిధీయ నిరోధకత. స్థిరమైన టాచీకార్డియా (పగలు మరియు రాత్రి హృదయ స్పందన రేటులో తేడా లేదు) పారాసింపథెటిక్ ఆవిష్కరణ యొక్క ఉల్లంఘనను సూచిస్తుంది.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, ఇస్కీమిక్ హార్ట్ డిసీజ్, కార్డియాక్ న్యూరోపతి (అటానమిక్ న్యూరోపతి), కార్డియోమయోపతి తరచుగా గుర్తించబడతాయి, ఇది అంతర్లీన వ్యాధి యొక్క క్లినికల్ చిత్రాన్ని గణనీయంగా మారుస్తుంది, హృదయనాళ వైఫల్యానికి దారితీస్తుంది మరియు రోగ నిర్ధారణను క్లిష్టతరం చేస్తుంది. అటానమస్ డయాబెటిక్ న్యూరోపతి అభివృద్ధి శరీరం యొక్క అనుకూల సామర్థ్యాలను ఉల్లంఘిస్తుంది, వ్యాయామం సహనం తగ్గుతుంది.
ఇటీవలి సంవత్సరాలలో, కొరోనరీ రిజర్వ్ మరియు మయోకార్డియల్ ఇస్కీమియా తగ్గడానికి "చిన్న నాళాల వ్యాధులు" ఒక కారణం. రక్తపోటు, es బకాయం, హైపర్ట్రిగ్లిజరిడెమియా, ఇన్సులిన్ నిరోధకత కలయిక “మెటబాలిక్ సిండ్రోమ్” లేదా “సిండ్రోమ్ ఎక్స్” భావనతో కలుపుతారు. ఈ సిండ్రోమ్ ఉన్న రోగులు ముఖ్యంగా కొరోనరీ హార్ట్ డిసీజ్ మరియు మయోకార్డియల్ ఇన్ఫార్క్షన్ అభివృద్ధికి గురవుతారు.
అనామ్నెసిస్, రోగి ఫిర్యాదులు, ఆబ్జెక్టివ్ డేటా మరియు సాధారణ క్లినికల్ పరీక్షా పద్ధతులు సంక్లిష్ట రోగనిర్ధారణ పద్ధతులను ఉపయోగించకుండా మధుమేహంలో కొరోనరీ హార్ట్ డిసీజ్ మరియు ధమనుల రక్తపోటును నిర్ధారించడం సాధ్యం చేస్తుంది. "నిశ్శబ్ద" మయోకార్డియల్ ఇస్కీమియా మరియు గుప్త రిథమ్ ఆటంకాల యొక్క రోగ నిర్ధారణ చాలా కష్టం, అందువల్ల, సంక్లిష్ట పరిశోధన పద్ధతులు ఉపయోగించబడతాయి (సైకిల్ ఎర్గోమెట్రీ, ఇసిజి పర్యవేక్షణ, వ్యాయామం చేసేటప్పుడు మయోకార్డియల్ సింటిగ్రాఫి మరియు డిపైరిడామోల్తో పరీక్ష). థాలియం మరియు ఎంఆర్ఐ లేబుల్తో ఉన్న రేడియోన్యూక్లైడ్ వెంట్రిక్యులోగ్రఫీ మయోకార్డియం, క్యాపిల్లరీ బెడ్ మరియు కొరోనరీ నాళాలకు నష్టం యొక్క స్వభావం మరియు స్థాయిని స్పష్టం చేస్తుంది.
సంక్లిష్ట సందర్భాల్లో, రాబోయే శస్త్రచికిత్సా చికిత్సా పద్ధతులకు (కొరోనరీ ఆర్టరీ బైపాస్ అంటుకట్టుట, బెలూన్ బెలూన్ ప్లాస్టిక్ సర్జరీ) సంబంధించి, కరోనరోగ్రఫీ నష్టం యొక్క స్థానికీకరణను గుర్తించడానికి ఉపయోగిస్తారు. అయినప్పటికీ, రోగనిర్ధారణ పరికరాల యొక్క అధిక వ్యయం అటువంటి పద్ధతుల యొక్క విస్తృత వినియోగాన్ని పరిమితం చేస్తుంది. “నిశ్శబ్ద” ఇస్కీమియాను నిర్ధారించడానికి సాధారణంగా ఉపయోగించే పద్ధతుల్లో హోల్టర్ పర్యవేక్షణ ఒకటి.
డయాబెటిస్ ఉన్న రోగులలో వాస్కులర్ సమస్యలతో జన్యు పాలిమార్ఫిజం యొక్క అనుబంధం యొక్క అధ్యయనం ప్రమాదాన్ని అంచనా వేస్తుంది మరియు వారి క్లినికల్ వ్యక్తీకరణలకు చాలా కాలం ముందు ఇటువంటి సమస్యల అభివృద్ధి మరియు పురోగతిని అంచనా వేస్తుంది.
చికిత్స. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల చికిత్స యొక్క అన్ని దశలలో మైక్రో సర్క్యులేషన్ స్థితి యొక్క ప్రధాన సూచికలైన గ్లైసెమియా మరియు లిపెమియా యొక్క సరైన జీవక్రియ నియంత్రణ ప్రాథమికంగా ఉంటుంది. థెరపీ డయాబెటిస్ మరియు రక్తపోటు యొక్క సమస్యలను నివారించడానికి లేదా వాటి అభివృద్ధిని మందగించడానికి రక్తపోటును తగ్గించే లక్ష్యంగా ఉండాలి. ఆచరణలో, రక్తపోటును 140/90 mm Hg కి తగ్గించడానికి ప్రయత్నించాలి. మరింత తగ్గుదల, ముఖ్యంగా వృద్ధులలో, CHD తీవ్రతరం అయ్యే ప్రమాదాన్ని పెంచుతుంది. చిన్న వయస్సులో, ప్రమాణాలు మరింత కఠినంగా ఉండవచ్చు. రక్తపోటును సరిగ్గా కొలవడం అవసరం: డయాబెటిస్ ఉన్న రోగులందరికీ నిటారుగా ఉండే స్థానం ఉండదు, ఎందుకంటే అటానమిక్ న్యూరోపతి కారణంగా రక్తపోటులో ఆర్థోస్టాటిక్ తగ్గుదల సంభవించవచ్చు. యాంటీహైపెర్టెన్సివ్ థెరపీకి సూచనలు అభివృద్ధి చేసేటప్పుడు మరియు దాని అమలు సమయంలో కూడా ఇది పరిగణనలోకి తీసుకోవాలి.
Anti షధ యాంటీహైపెర్టెన్సివ్ థెరపీ వ్యాధికారక ఉండాలి, చాలా సంవత్సరాలు నిరంతరం నిర్వహిస్తారు. తీవ్రమైన సమస్య ఏమిటంటే రోగి ఎల్లప్పుడూ ఆత్మాశ్రయ లక్షణాలను అనుభవించడు. దుష్ప్రభావాల వల్ల మందులు వస్తే మందులు తీసుకోవటానికి ఇష్టపడటం తగ్గుతుంది. యాంటీహైపెర్టెన్సివ్ థెరపీలో రక్తపోటు సూచికలను పరిగణనలోకి తీసుకోవడంతో పాటు, ఇతర అంశాలను పరిగణనలోకి తీసుకోవాలి: లింగం (పురుషులకు ఎక్కువగా ఫార్మకోలాజికల్ సన్నాహాలు అవసరం), జన్యు లక్షణాలు (కుటుంబ చరిత్రలో వాస్కులర్ వ్యాధుల సమక్షంలో, రక్తపోటు యొక్క ఫార్మాకోథెరపీ ముందు ప్రారంభమవుతుంది). కొరోనరీ హార్ట్ డిసీజ్ లేదా మయోకార్డియల్ ఇన్ఫార్క్షన్ తో, ధమనుల రక్తపోటు యొక్క ఇంటెన్సివ్ థెరపీ అవసరం. డయాబెటిస్ మెల్లిటస్ మరియు కొరోనరీ హార్ట్ డిసీజ్ ఉన్న రోగులలో, es బకాయం, హైపర్లిప్రొటీనిమియా లేదా మూత్రపిండ వైఫల్యం, ఎడమ జఠరిక హైపర్ట్రోఫీ, తక్కువ స్థాయి శారీరక శ్రమతో కలిపినప్పుడు, రక్తపోటులో జాగ్రత్తగా తగ్గుదల అవసరం. డయాబెటిస్ ఉన్న రోగులలో యాంటీహైపెర్టెన్సివ్ treatment షధ చికిత్స తేలికపాటి రక్తపోటుతో కూడా ప్రారంభించాలి. మందులు సెరిబ్రల్ స్ట్రోక్స్ ప్రమాదాన్ని తగ్గిస్తాయి. కాబట్టి, స్విచ్
7-2050 అధ్యయనం ప్రకారం రక్తపోటు తగ్గింపు 20/8 mm Hg మాత్రమే. హృదయనాళ సమస్యల అవకాశాన్ని 40% తగ్గిస్తుంది.
Drugs షధాల ప్రభావం ఎక్కువగా ఫార్మకోలాజికల్ ఏజెంట్లతో కలయిక ద్వారా నిర్ణయించబడుతుంది. కొన్ని సాధారణ సిఫార్సులు పరిగణనలోకి తీసుకోవాలి: యాంటీహైపెర్టెన్సివ్ drugs షధాల యొక్క వ్యక్తిగత ఎంపిక, లభ్యత, ప్రభావ వ్యవధి. ఇష్టపడే రిటార్డ్ (దీర్ఘ-నటన) రూపాలు. చికిత్స ప్రక్రియలో, ఆప్తాల్మోస్కోపిక్ పరీక్షలు, ఒక ఇసిజి నిర్వహిస్తారు, రక్తంలో లిపిడ్ల స్థాయి నిర్ణయించబడుతుంది, అవసరమైన నెఫ్రోలాజికల్ పరీక్షలు నిర్వహిస్తారు.
మోనోథెరపీ (3-6 నెలలు) తో చికిత్స ప్రారంభించడం మంచిది, మరియు దాని తగినంత ప్రభావంతో, మిశ్రమ చికిత్స సూచించబడుతుంది. తక్కువ సామర్థ్యం, పెద్ద సంఖ్యలో దుష్ప్రభావాలు మరియు జీవన నాణ్యత తగ్గడం వల్ల సానుభూతి drugs షధాలతో (క్లోనిడిన్, డోపెగైట్, రౌవోల్ఫియా సన్నాహాలు) మోనోథెరపీ అవాంఛనీయమని చాలా మంది రచయితలు అభిప్రాయపడ్డారు. . *
ఆధునిక యాంటీహైపెర్టెన్సివ్ ఏజెంట్లు ఈ క్రింది సమూహాలుగా విభజించబడ్డాయి: 1) ACE నిరోధకాలు, 2) కాల్షియం విరోధులు, 3) పి-అడ్రినోరెసెప్టర్ బ్లాకర్స్, 4) మూత్రవిసర్జన.
డయాబెటిస్ మెల్లిటస్ మరియు ధమనుల రక్తపోటు ఇస్కీమిక్ హార్ట్ డిసీజ్, మయోకార్డియల్ ఇన్ఫార్క్షన్, హార్ట్ ఫెయిల్యూర్, బలహీనమైన సైనస్ ఫంక్షన్, పల్మనరీ హైపర్టెన్షన్ మరియు రేనాడ్'స్ వ్యాధితో కలిపే ఎంపిక మందులు ACE ఇన్హిబిటర్స్. ఈ నిధులను ఉపయోగిస్తున్నప్పుడు, ఎడమ జఠరిక హైపర్ట్రోఫీ యొక్క రివర్స్ అభివృద్ధి మరియు దాని పెర్ఫ్యూజన్లో మెరుగుదల యొక్క సూచనలు ఉన్నాయి. మిట్రల్ మరియు బృహద్ధమని సంబంధ స్టెనోసిస్, కరోటిడ్ మరియు మూత్రపిండ ధమనుల యొక్క స్టెనోసిస్ యొక్క తీవ్రమైన రూపాల్లో ఇవి విరుద్ధంగా ఉంటాయి. గర్భం మరియు మూత్రపిండ వైఫల్యంలో ఈ గుంపు యొక్క అవాంఛనీయ మందులు. ACE నిరోధకాలు రోగులచే బాగా తట్టుకోబడతాయి. దుష్ప్రభావాలలో పొడి దగ్గు ఉంటుంది. ఇతర యాంటీహైపెర్టెన్సివ్ drugs షధాల మాదిరిగా కాకుండా, ఈ మందులు కార్బోహైడ్రేట్, లిపిడ్ లేదా ప్యూరిన్ జీవక్రియను ప్రతికూలంగా ప్రభావితం చేయవు, వీటిని మూత్రవిసర్జన, పి-బ్లాకర్స్, కాల్షియం విరోధులతో కలపవచ్చు. ACE నిరోధకాలు కార్బోహైడ్రేట్ జీవక్రియపై సానుకూల ప్రభావాన్ని చూపుతాయి, ఇన్సులిన్కు కణజాల సున్నితత్వాన్ని పెంచుతాయి.
కాల్షియం విరోధులతో పోలిస్తే ఈ సమూహం యొక్క drugs షధాల యాంటీఆంజినల్ చర్య కొద్దిగా తక్కువగా ఉంటుంది. అదే సమయంలో, మయోకార్డియల్ ఇన్ఫార్క్షన్ తర్వాత రోగులలో ACE ఇన్హిబిటర్స్ యొక్క సుదీర్ఘ ఉపయోగం తరువాతి యొక్క పున development అభివృద్ధిని ఆలస్యం చేయడానికి అనుమతిస్తుంది. కాపోటెన్ 1 వ తరం యొక్క ACE నిరోధకాలకు చెందినది, వీటిలో క్రియాశీల సూత్రం క్యాప్టోప్రిల్. దీని సాధారణ రోజువారీ మోతాదు 2-3 మోతాదులలో 50 మి.గ్రా. కపోటెన్ ACE క్రియాశీల సైట్లను బ్లాక్ చేస్తుంది మరియు యాంజియోటెన్సిన్ ఏర్పడటాన్ని నిరోధిస్తుంది
- ఇది మానవ శరీరంలో అత్యంత శక్తివంతమైన వాసోకాన్స్ట్రిక్టర్. కపోటెన్ ప్రత్యక్ష వాసోడైలేటింగ్ ప్రభావాన్ని కలిగి ఉండదు.
రామిప్రిల్ (హెచ్స్ట్ ట్రిటాస్) రెనిన్-యాంజియోటెన్సిన్ వ్యవస్థను కూడా అడ్డుకుంటుంది, యాంజియోటెన్సిన్ II మరియు ఆల్డోస్టెరాన్ యొక్క ప్లాస్మా స్థాయిలను తగ్గిస్తుంది మరియు బ్రాడికినిన్ యొక్క చర్యను కూడా శక్తివంతం చేస్తుంది, ఇది పరిధీయ వాస్కులర్ నిరోధకత తగ్గుతుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులకు రామిప్రిల్ను సూచించడం మంచిది, ముఖ్యంగా క్లినికల్ హేమోడైనమిక్స్ మరియు మైక్రో సర్క్యులేషన్ డిజార్డర్స్ ప్రబలంగా ఉన్నప్పుడు, ఇది మధ్యస్థ మరియు చిన్న క్యాలిబర్ ధమనులు, ధమనులు మరియు క్యాపిల్లరీ నెట్వర్క్లపై మరింత స్పష్టంగా వాసోడైలేటింగ్ ప్రభావాన్ని కలిగి ఉంటుంది. ముఖ్యమైన పాజిటివ్
ఈ of షధం యొక్క నాణ్యత చిన్న మోతాదులో (రోజుకు 1 నుండి 5 మి.గ్రా వరకు) ఉపయోగించుకునే అవకాశం.
రెనిటెక్ (ఎనాలాపిల్ మేలేట్, MSD) అనేది ACE నిరోధకం యొక్క సుదీర్ఘ రూపం. డయాబెటిస్ మెల్లిటస్ మరియు ఇస్కీమిక్ హార్ట్ డిసీజ్ ఉన్న రోగులకు ఈ drug షధం సూచించబడుతుంది. ఇది గుండె ఉత్పత్తి మరియు మూత్రపిండ రక్త ప్రవాహంలో పెరుగుదలకు దోహదం చేస్తుంది, నెఫ్రోప్రొటెక్టివ్ ప్రభావాన్ని కలిగి ఉంటుంది మరియు ప్లాస్మా లిపోప్రొటీన్ల యొక్క వర్ణపటాన్ని అనుకూలంగా ప్రభావితం చేస్తుంది. చికిత్సా మోతాదు రోజుకు ఒకసారి 5 నుండి 40 మి.గ్రా.
కొత్త తరం ACE నిరోధకాలు ప్రెస్టేరియం (సర్వియర్ ఫార్మాస్యూటికల్ గ్రూప్) ను కలిగి ఉంటాయి, ఇది మృదు కండరాల కణాల హైపర్ట్రోఫీని తగ్గించడానికి సహాయపడుతుంది మరియు వాస్కులర్ గోడలో ఎలాస్టిన్ / కొల్లాజెన్ నిష్పత్తిని మెరుగుపరుస్తుంది. కొరోనరీ రిజర్వ్ పై దాని ప్రయోజనకరమైన ప్రభావం చూపబడింది. Of షధ చికిత్సా మోతాదు రోజుకు 4-8 మి.గ్రా.
ఇటీవలి సంవత్సరాలలో, ACE నిరోధకాలు రెనిన్-యాంజియోటెన్సిన్ వ్యవస్థ యొక్క క్రియాశీలత యొక్క హృదయనాళ ప్రభావాలను పాక్షికంగా బలహీనపరుస్తాయని కనుగొనబడింది.
యాంజియోటెన్సిన్ II విరోధి - లోసార్టన్ (కోజార్) ఒక కొత్త తరగతి యాంటీహైపెర్టెన్సివ్ .షధాల ప్రతినిధి. ఇది ప్రత్యేకంగా యాంజియోటెన్సిన్ II గ్రాహకాలను అడ్డుకుంటుంది మరియు దీర్ఘ మరియు ఏకరీతి హైపోటెన్సివ్ ప్రభావాన్ని కలిగి ఉంటుంది. రసాయన నిర్మాణం ద్వారా, ఇది ఇమిడాజోల్ ఉత్పన్నాలకు చెందినది. కోజార్ చికిత్స రోజుకు ఒకసారి 25 మి.గ్రాతో ప్రారంభించమని సిఫార్సు చేయబడింది, దాని మోతాదు రోజుకు 50-100 మి.గ్రాకు పెంచవచ్చు. ఈ and షధాన్ని మరియు దాని క్రియాశీల జీవక్రియను తొలగించడానికి ప్రధాన మార్గం కాలేయం, మూత్రపిండ వైఫల్యానికి drug షధం విరుద్ధంగా లేదు.
కొరోనరీ రక్త ప్రవాహాన్ని మెరుగుపరిచే మరియు పరిధీయ వాస్కులర్ నిరోధకతను తగ్గించే యాంటీఆంజినల్ ఏజెంట్లుగా, కాల్షియం విరోధులు ఉపయోగించబడతాయి. ఈ సమూహం యొక్క సన్నాహాలు మయోఫిబ్రిల్స్లోకి Ca2 + ప్రవేశాన్ని నిరోధిస్తాయి మరియు మైయోఫిబ్రిల్లర్ Ca ^ + - యాక్టివేట్ చేసిన ATPase యొక్క కార్యాచరణను తగ్గిస్తాయి. ఈ drugs షధాలలో, వెరాపామిల్, డిల్టియాజెం, నిఫెడిపైన్ సమూహం వేరు. కాల్షియం విరోధులు గ్లైసెమియాను పెంచవు మరియు లిపిడ్ జీవక్రియపై ప్రతికూల ప్రభావాన్ని చూపవు. వెరాపామిల్ యొక్క సుదీర్ఘ వాడకంతో, మయోకార్డియల్ పెర్ఫ్యూజన్లో మెరుగుదల గుర్తించబడింది.
తీవ్రమైన మయోకార్డియల్ ఇన్ఫార్క్షన్, సైనస్ బ్రాడీకార్డియా, అట్రియోవెంట్రిక్యులర్ బ్లాక్, సైనస్ నోడ్ బలహీనత, గుండె ఆగిపోవడం యొక్క సిస్టోలిక్ రూపం, వీటిలో వెరాపామిల్ మరియు డిల్టియాజెం కాదు, నిఫెడిపైన్ మందులు వాడటం మంచిది. నిఫెడిపైన్ సమూహం యొక్క స్వల్ప-నటన కాల్షియం విరోధితో చికిత్స తీవ్రమైన కొరోనరీ లోపానికి విరుద్ధంగా ఉంటుంది - తీవ్రమైన మయోకార్డియల్ ఇన్ఫార్క్షన్ మరియు అస్థిర ఆంజినా. లాంగ్-యాక్టింగ్ డ్రగ్స్ (అదాలత్) రక్తపోటులో పదునైన తగ్గుదలకు కారణం కాదు, కాటెకోలమైన్ల స్థాయిలో రిఫ్లెక్స్ పెరుగుతుంది, ఇది నిఫెడిపైన్ యొక్క లక్షణం. వీటిని 10 మి.గ్రా (1 క్యాప్సూల్) లో రోజుకు 3 సార్లు లేదా 20 మి.గ్రా (టాబ్లెట్లలో) రోజుకు 2 సార్లు ఉపయోగిస్తారు.
కాల్షియం విరోధుల యొక్క దీర్ఘకాలిక మోతాదు రూపాలు రోగి యొక్క శారీరక సామర్థ్యాలను గణనీయంగా విస్తరిస్తాయి. “నిశ్శబ్ద” మయోకార్డియల్ ఇస్కీమియాతో, గడియారం చుట్టూ ఉన్న మయోకార్డియమ్ను “రక్షించడానికి” అవి మిమ్మల్ని అనుమతిస్తాయి, ఇది ఆకస్మిక మరణాలను నివారించడంలో సహాయపడుతుంది.
ధమనుల రక్తపోటు మరియు డయాబెటిస్ మెల్లిటస్ లేదా క్రానిక్ మూత్రపిండ వైఫల్యం (సిఆర్ఎఫ్) తో సంబంధం ఉన్న ప్రోటీన్యూరియా ఉన్న రోగులలో, డైహైడ్రోపిరిడిన్ గ్రూప్ కాల్షియం విరోధులు వెరాపామిల్ లేదా డిల్టియాజెం కంటే తక్కువ ప్రభావవంతంగా ఉంటాయి.
పి-అడ్రెనెర్జిక్ గ్రాహకాల యొక్క బ్లాకర్స్ పిజి మరియు పి 2-అడ్రినెర్జిక్ గ్రాహకాలపై చర్య యొక్క ఎంపిక ప్రకారం విభజించబడ్డాయి. Rg గ్రాహకాలను (అటెనోలోల్, మెటోప్రొలోల్, మొదలైనవి) ఎంచుకునే మందులను కార్డియోసెలెక్టివ్ అంటారు. ఇతరులు (ప్రొప్రానోలోల్, లేదా అనాప్రిలిన్, టిమోలోల్, మొదలైనవి) పిపి మరియు పి 2 గ్రాహకాలపై ఏకకాలంలో పనిచేస్తాయి.
కొరోనరీ హార్ట్ డిసీజ్లో “సైలెంట్” మరియు నొప్పి ఎపిసోడ్ల యొక్క ఫ్రీక్వెన్సీ మరియు వ్యవధిని బీటా-బ్లాకర్స్ తగ్గిస్తాయి మరియు దాని యాంటీఅర్రిథమిక్ ప్రభావం కారణంగా జీవిత రోగ నిరూపణను మెరుగుపరుస్తాయి. ఈ drugs షధాల యొక్క యాంటీఆంజినల్ ప్రభావం గుండె యొక్క శక్తి వ్యయంలో తగ్గుదల ద్వారా వివరించబడుతుంది, అలాగే కొరోనరీ రక్త ప్రవాహాన్ని ఇస్కీమిక్ ఫోసిలోకి పున ist పంపిణీ చేస్తుంది. యాంటీహైపెర్టెన్సివ్ ప్రభావం కార్డియాక్ అవుట్పుట్ తగ్గడంతో సంబంధం కలిగి ఉంటుంది. అదనంగా, పి-బ్లాకర్స్ ఇన్సులిన్ స్రావాన్ని తగ్గిస్తాయి మరియు గ్లూకోజ్ టాలరెన్స్ను బలహీనపరుస్తాయి, అలాగే హైపోగ్లైసీమియాకు సానుభూతి ప్రతిస్పందనను నిరోధించగలవు. దీర్ఘకాలిక వాడకంతో ఎంపిక చేయని పి-బ్లాకర్స్ ఉచిత కొవ్వు ఆమ్లాల స్థాయిని పెంచుతాయి మరియు కాలేయంలోని ట్రైగ్లిజరైడ్స్ యొక్క పున y సంశ్లేషణను పెంచుతాయి. అదే సమయంలో, వారు HDL ను తగ్గిస్తారు. ఈ ప్రతికూల ప్రభావాలు కార్డియోసెలెక్టివ్ పి-బ్లాకర్స్ యొక్క తక్కువ లక్షణం. తీవ్రమైన అటానమిక్ న్యూరోపతి ఉన్న రోగులలో పి-బ్లాకర్ల నియామకం చూపబడదు. మూత్రపిండాల పనితీరు బలహీనపడితే, వాటి మోతాదును తగ్గించాలి, ఎందుకంటే అవి మూత్రపిండాల ద్వారా విసర్జించబడతాయి. పి-బ్లాకర్స్ అనేది డయాబెటిస్ మెల్లిటస్కు కార్డియాక్ అరిథ్మియా, హైపర్ట్రోఫిక్ కార్డియోమయోపతి, బృహద్ధమని కక్ష్య యొక్క స్టెనోసిస్.
ఆల్ఫా | -అడ్రెనెర్జిక్ బ్లాకర్స్ (ప్రాజోసిన్) లిపిడ్ జీవక్రియపై సానుకూల ప్రభావాన్ని చూపుతాయి. అయినప్పటికీ, అటానమిక్ న్యూరోపతితో సుదీర్ఘమైన డయాబెటిస్ మెల్లిటస్తో, అవి ఆర్థోస్టాటిక్ ప్రతిచర్యలకు కారణమవుతున్నందున వాటిని చాలా జాగ్రత్తగా వాడాలి.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో ధమనుల రక్తపోటు మరియు కొరోనరీ హార్ట్ డిసీజ్ కోసం మూత్రవిసర్జన చాలా అరుదుగా మోనోథెరపీగా ఉపయోగించబడుతుంది, ఎక్కువగా వాటిని పై మందులతో కలిపి ఉపయోగిస్తారు. మూత్రవిసర్జన యొక్క వివిధ సమూహాలలో (థియాజైడ్, లూప్, పొటాషియం-స్పేరింగ్, ఓస్మోటిక్), గ్లూకోస్ టాలరెన్స్ మరియు లిపిడ్ జీవక్రియను దెబ్బతీయని మందులను వాడటం మంచిది. బలహీనమైన మూత్రపిండ పనితీరు విషయంలో, పొటాషియం-స్పేరింగ్ మూత్రవిసర్జన నియామకం చూపబడదు. ప్రస్తుతం, కార్బోహైడ్రేట్ మరియు లిపిడ్ జీవక్రియపై బలహీనమైన ప్రభావాన్ని కలిగి ఉన్న లూప్ మూత్రవిసర్జన (ఫ్యూరోసెమైడ్, ఇథాక్రిలిక్ ఆమ్లం) కు ప్రాధాన్యత ఇవ్వబడుతుంది. కొత్త తరం ఆరిఫోన్ (ఇండపామైడ్) యొక్క మందు డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో ఎంపిక చేసే is షధం. ఈ పదార్ధం కొలెస్ట్రాల్ను మార్చదు, కార్బోహైడ్రేట్ జీవక్రియను ప్రభావితం చేయదు మరియు మూత్రపిండాల పనితీరును ప్రభావితం చేయదు. By షధం సూచించబడుతుంది
- రోజూ mg (1 టాబ్లెట్).
ఇస్కీమిక్ గుండె జబ్బులు మరియు ధమనుల రక్తపోటుతో డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల సంక్లిష్ట చికిత్సలో, లిపిడ్ జీవక్రియ యొక్క సాధారణీకరణ కోసం కృషి చేయడం అవసరం. కొరోనరీ హార్ట్ డిసీజ్ ఉన్న రోగులలో కొలెస్ట్రాల్ తగ్గించడం పునరావృత మయోకార్డియల్ ఇన్ఫార్క్షన్ నిరోధిస్తుందని మరియు కొరోనరీ హార్ట్ డిసీజ్ మరియు ఇతర వాస్కులర్ వ్యాధుల నుండి మరణాలను తగ్గిస్తుందని రాండమైజ్డ్ కంట్రోల్డ్ ట్రయల్స్ గట్టిగా సూచిస్తున్నాయి.
అథెరోస్క్లెరోసిస్ యొక్క చికిత్స మరియు నివారణ సూత్రాలలో ఈ పరిస్థితికి ప్రమాద కారకాల తొలగింపు, ఇన్సులిన్ లోపానికి పరిహారం మరియు drug షధ చికిత్స ఉన్నాయి. కిందివాటిని తరువాతివిగా ఉపయోగిస్తారు: ఎ) ఫైబ్రోయిక్ యాసిడ్ ఉత్పన్నాలు - విఎల్డిఎల్ యొక్క హెపాటిక్ సంశ్లేషణను తగ్గించే ఫైబ్రేట్లు, లిపోప్రొటీన్ లిపేస్ యొక్క కార్యాచరణను ఉత్తేజపరుస్తాయి, హెచ్డిఎల్ కొలెస్ట్రాల్ మరియు తక్కువ ఫైబ్రినోజెన్ స్థాయిని పెంచుతాయి, బి) పిత్త సంశ్లేషణను ప్రేరేపించే అయాన్-ఎక్స్ఛేంజ్ రెసిన్లు (కొలెస్టైరామిన్), సి. యాంటీఆక్సిడెంట్ ప్రభావం మరియు ఎల్డిఎల్ యొక్క హెపాటిక్ ఎలిమినేషన్, డి) హైడ్రాక్సీమీథైల్-గ్లూటారిల్-కోఎంజైమ్ ఎ-రిడక్టేజ్ ఇన్హిబిటర్స్ (కొలెస్ట్రాల్ సంశ్లేషణకు కీలకమైన ఎంజైమ్) - లోవాస్టాటిన్ (మెవాకోర్), ఇ) లిపోస్టాబిల్ (ఎసెన్షియల్ ఫాస్ఫోలిపిడ్స్) s).
కొరోనరీ ఆర్టరీ వ్యాధి ఉన్న రోగులలో హృదయనాళ సమస్యల నివారణ ప్రధానంగా ప్రమాద కారకాలను తొలగించడంలో లేదా తగ్గించడంలో ఉంటుంది. జీవనశైలిని మార్చడం లేదా జీవన నాణ్యతను మెరుగుపరచడం ఈ వర్గం రోగుల నిర్వహణకు నాన్-ఫార్మకోలాజికల్ విధానాలతో ముడిపడి ఉంది మరియు బాడీ మాస్ ఇండెక్స్ (బిఎమ్ఐ) లో తగ్గుదల మరియు టేబుల్ ఉప్పును రోజుకు 5.5 గ్రా. యాంటీహైపెర్టెన్సివ్ drugs షధాల ప్రభావం తక్కువ ఉప్పు ఆహారం, సూక్ష్మపోషకాలు, మల్టీవిటమిన్లు, డైటరీ ఫైబర్, శారీరక శ్రమ, ధూమపాన విరమణ మరియు ఆల్కహాల్తో కూడా మెరుగుపడుతుంది. హృదయ వైఫల్యం నుండి అత్యల్ప మరణాల రేటు మద్యం తాగని వ్యక్తులలో గమనించవచ్చు. రక్తపోటుపై గర్భనిరోధక మందులు మరియు నాన్-స్టెరాయిడ్ యాంటీ ఇన్ఫ్లమేటరీ drugs షధాల ప్రభావాన్ని పరిగణించాలి. ధమనుల రక్తపోటు ఏదైనా మూత్రపిండ గాయాల యొక్క రోగ నిరూపణను గణనీయంగా తీవ్రతరం చేస్తుంది.
ధమనుల రక్తపోటు ఉన్న డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల విషయానికి వస్తే నివారణ దిశ అవసరం ముఖ్యంగా కనిపిస్తుంది. నిర్దిష్ట చికిత్స యొక్క ప్రభావం ఎక్కువగా రక్తపోటు నియంత్రణ యొక్క ప్రాముఖ్యతను అర్థం చేసుకోవడంపై ఆధారపడి ఉంటుంది. రక్తపోటు యొక్క స్వతంత్ర కొలత యొక్క నైపుణ్యాలను రోగిలో కలిగించడం, చికిత్స, జీవనశైలి, శరీర బరువును తగ్గించే మార్గాలు మొదలైన అన్ని దశలను రోగితో చర్చించడం అవసరం.
యునైటెడ్ స్టేట్స్లో, రక్తపోటును నియంత్రించడానికి ఒక సమాఖ్య విద్యా కార్యక్రమం 20 సంవత్సరాలకు పైగా పనిచేస్తోంది, ఇది డయాబెటిస్ యొక్క హృదయనాళ సమస్యలను 50-70% తగ్గించడానికి దోహదపడింది. డయాబెటిస్ యొక్క హృదయనాళ సమస్యల నివారణకు రష్యాలో తగిన విద్యా కార్యక్రమం ఒక ముఖ్యమైన కొలత.
- మయోకార్డియల్ ఎడెమా మరియు కదలిక సమయంలో breath పిరి.
- బాధిత ప్రాంతంలో నొప్పి.
- వ్యాధిగ్రస్తుల ప్రాంతాల మార్పు.
- గుండె లేదా సైనస్ టాచీకార్డియా యొక్క సంకోచాలు పెరిగాయి. సంకోచాలు ప్రశాంత స్థితిలో మరియు ఉత్తేజిత స్థితిలో జరుగుతాయి. సంకోచాల యొక్క ఫ్రీక్వెన్సీ నిమిషానికి తొంభై నుండి నూట ఇరవై సంకోచ కదలికలు. తీవ్రమైన సందర్భాల్లో, ఈ సంఖ్య నూట ముప్పైకి చేరుకుంటుంది.
- హృదయ స్పందన శ్వాస నుండి స్వతంత్రంగా ఉంటుంది. లోతైన శ్వాసతో, ఇది ఆరోగ్యకరమైన వ్యక్తిలో బయలుదేరుతుంది. రోగులలో, శ్వాస మారదు. సంకోచాల ఫ్రీక్వెన్సీకి కారణమైన పారాసింపథెటిక్ నరాల ఉల్లంఘన వల్ల ఈ లక్షణం సంభవిస్తుంది.
- నొప్పి, మధుమేహ వ్యాధిగ్రస్తులకు లక్షణం, దవడలో కలుగుతుంది, క్లావికిల్ మరియు మెడ యొక్క భుజం బ్లేడ్లు మందుల సహాయంతో తటస్థీకరించబడతాయి. మయోకార్డియల్ ఇన్ఫార్క్షన్ తో, మాత్రలు సహాయం చేయవు.
- అసాధారణ వికారం వల్ల వాంతులు. ఫుడ్ పాయిజనింగ్ నుండి వేరు చేయడం సులభం.
- అసాధారణ బలం యొక్క ఛాతీ నొప్పి.
- హృదయ స్పందన మారుతుంది.
- పల్మనరీ ఎడెమా.
- ఆంజినా పెక్టోరిస్ డయాబెటిస్ మెల్లిటస్ వల్ల కాదు, దీర్ఘకాలిక గుండె జబ్బుల వల్ల వస్తుంది.
- మధుమేహ వ్యాధిగ్రస్తులకు సాధారణ రక్తంలో చక్కెర ఉన్నవారి కంటే రెండు రెట్లు వేగంగా ఆంజినా వస్తుంది.
- డయాబెటిస్ ఆరోగ్యకరమైన వ్యక్తులలా కాకుండా, ఆంజినా పెక్టోరిస్ వల్ల కలిగే నొప్పిని అనుభవించదు.
- సాధారణ లయను గమనించకుండా గుండె తప్పుగా పనిచేయడం ప్రారంభిస్తుంది.
మధుమేహంతో కొరోనరీ గుండె జబ్బులు
డయాబెటిస్తో కొరోనరీ హార్ట్ డిసీజ్ నిర్ధారణ తరచుగా కష్టం. నాన్-డ్రగ్ నివారణ చర్యలు, డయాబెటిస్ మెల్లిటస్ మరియు కొరోనరీ హార్ట్ డిసీజ్ల కలయికతో యాంటియాంజినల్ మరియు యాంటీ-ఇస్కీమిక్ థెరపీ ఎంపిక కూడా చాలా ముఖ్యమైన లక్షణాలను కలిగి ఉంది.
కొరోనరీ గుండె జబ్బులకు డయాబెటిస్ మెల్లిటస్ ఒక ముఖ్యమైన మరియు స్వతంత్ర ప్రమాద కారకం. దాదాపు 90% కేసులలో, డయాబెటిస్ ఇన్సులిన్ కానిది (టైప్ 2 డయాబెటిస్ మెల్లిటస్). కొరోనరీ హార్ట్ డిసీజ్తో డయాబెటిస్ మెల్లిటస్ కలయిక రోగనిర్ధారణంగా అననుకూలమైనది, ముఖ్యంగా అనియంత్రిత గ్లైసెమియాతో.
“డయాబెటిస్ మెల్లిటస్ మరియు కొరోనరీ హార్ట్ డిసీజ్: ఒక పరిష్కారాన్ని కనుగొనడం” అనే అంశంపై శాస్త్రీయ పత్రం యొక్క వచనం
■ డయాబెటిస్ అండ్ కరోనరీ హార్ట్ డిసీజ్: ఫైండింగ్ ఎ సొల్యూషన్
■ ఒక. ఎ. అలెగ్జాండ్రోవ్, I.Z. బొండారెంకో, ఎస్.ఎస్. Kukharenko,
MN యాద్రిఖిన్స్కాయ, I.I. మార్టినోవా, యు.ఎ. Solyanik
EN డ్రోజ్డోవా, ఎ.యు. Mayorov. '
ఎండోక్రినాలజికల్ సైంటిఫిక్ సెంటర్ I యొక్క కార్డియోలాజికల్ డ్రెస్సింగ్ * (డాక్టర్ ఆఫ్ మెడికల్ సైన్సెస్ - అకాడెమిషియన్ ఆఫ్ RAS మరియు RAMS II I. డెడోవ్) RAMS, మాస్కో I
టైప్ 2 డయాబెటిస్ మెల్లిటస్ (డిఎమ్ 2) తో బాధపడుతున్న ప్రజల జనాభాలో కొరోనరీ హార్ట్ డిసీజ్ నుండి మరణాలు ప్రపంచవ్యాప్తంగా పెరుగుతూనే ఉన్నాయి, డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో చికిత్స ఖర్చు మరియు హృదయ సంబంధ వ్యాధుల నివారణ ఖర్చులు నిరంతరం పెరుగుతున్నప్పటికీ.
టైప్ 2 డయాబెటిస్లో వాస్కులర్ సమస్యల యొక్క అధిక ప్రమాదం అమెరికన్ కార్డియాలజీ అసోసియేషన్కు డయాబెటిస్ను హృదయ సంబంధ వ్యాధులుగా వర్గీకరించడానికి కారణం ఇచ్చింది.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో హృదయనాళ మరణాలను తగ్గించే మార్గాలను కనుగొనడం కార్డియాలజీ విభాగం, 1997 లో ESC RAMS లో సృష్టించబడింది. ESC RAMS E. L. Kilinsky, L. S. Slavina, E. యొక్క సిబ్బంది పొందిన అనుభవం. కార్డియాలజీ రంగంలో ఎస్. మైలియన్ 1979 లో "ది హార్ట్ విత్ ఎండోక్రైన్ డిసీజెస్" అనే మోనోగ్రాఫ్లో సంగ్రహించబడింది, ఇది చాలా కాలంగా మన దేశంలో ప్రాక్టికల్ వైద్యుల రిఫరెన్స్ పుస్తకంగా మిగిలిపోయింది, ఇది కార్డియాక్ పాథాలజీ యొక్క క్లినికల్ కోర్సును వివరించింది.
రష్యాలో డయాబెటిస్ సమస్యల అభివృద్ధిలో ESC RAMS యొక్క ప్రముఖ స్థానం డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల కార్డియాక్ పాథాలజీలో ప్రత్యేకత కలిగిన ఆధునిక కార్డియాలజీ విభాగం యొక్క ESC RAMS లో సృష్టిలో ప్రతిబింబిస్తుంది. ఈ ప్రాజెక్ట్ యొక్క ప్రారంభకర్త, అకాడ్ ప్రకారం. RAS మరియు RAMS I.I. డెడోవా, డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ (సిహెచ్డి) నిర్ధారణ మరియు చికిత్స కోసం కొత్త ఆధునిక పద్ధతుల యొక్క సమర్థవంతమైన అభివృద్ధి ద్వారా విభాగాన్ని రూపొందించడంలో భారీ ఆర్థిక మరియు పరిపాలనా-సిబ్బంది సమస్యలు చెల్లించాలి.
ప్రస్తుతం, డయాబెటిస్ ఉన్న రోగులలో, ఆంజినా పెక్టోరిస్, మయోకార్డియల్ ఇన్ఫార్క్షన్, రక్తప్రసరణ గుండె ఆగిపోవడం మరియు కొరోనరీ అథెరోస్క్లెరోసిస్ యొక్క ఇతర వ్యక్తీకరణలు మధుమేహం లేని వ్యక్తుల కంటే చాలా సాధారణం. 45 ఏళ్లు పైబడిన వ్యక్తుల అధ్యయనంలో, టైప్ 1 డయాబెటిస్ సమక్షంలో, డయాబెటిస్ లేని రోగులతో పోలిస్తే రోగులలో ఐహెచ్డి వచ్చే అవకాశం 11 రెట్లు పెరుగుతుందని తేలింది.
డయాబెటిస్ మెల్లిటస్ గుండె పరిస్థితిపై చాలా క్లిష్టమైన మరియు బహుముఖ ప్రభావాన్ని కలిగి ఉంటుంది. మయోకార్లో శక్తి జీవక్రియ యొక్క నిర్దిష్ట రుగ్మతల వ్యాధి యొక్క క్లినికల్ పిక్చర్ ఏర్పడటానికి క్లినికల్ మరియు ప్రయోగాత్మక అధ్యయనాలు పెద్ద పాత్రను చూపించాయి.
డయాలసిస్ గుండె కణాలు. పాజిట్రాన్ ఉద్గార టోమోగ్రఫీ యొక్క క్లినికల్ వాడకం డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ బ్లడ్ ఫ్లో రిజర్వ్లో గణనీయమైన తగ్గుదల మైక్రోవాస్కులర్ బెడ్కు నష్టంతో గణనీయంగా సంబంధం కలిగి ఉందని వెల్లడించింది.
ఏదేమైనా, టైప్ 2 డయాబెటిస్లో అధిక స్థాయి గుండె మరణాలు ప్రధానంగా గుండె యొక్క పెద్ద ఎపికార్డియల్ కొరోనరీ ధమనుల యొక్క అథెరోస్క్లెరోసిస్ యొక్క వేగవంతమైన అభివృద్ధితో సంబంధం కలిగి ఉంటాయి. కొరోనరీ నాళాల ఆత్మీయతలో డయాబెటిక్ డైస్లిపిడెమియా, హైపర్ట్రిగ్లిజరిడెమియా యొక్క ప్రధాన లక్షణం, పెద్ద సంఖ్యలో సులభంగా పగిలిపోయే అథెరోస్క్లెరోటిక్ ఫలకాలు ఏర్పడటానికి దోహదం చేస్తుంది. కార్బోహైడ్రేట్ జీవక్రియ యొక్క తీవ్రమైన రుగ్మతలతో అథెరోస్క్లెరోటిక్ ప్రక్రియ యొక్క ఈ లక్షణం డయాబెటిస్ మెల్లిటస్ “పేలే” ఫలకాల వ్యాధిగా ఏర్పడింది. .
అస్థిర, కన్నీటితో బాధపడే అథెరోస్క్లెరోటిక్ ఫలకం ప్రస్తుతం అస్థిర ఆంజినా పెక్టోరిస్ లేదా తీవ్రమైన మయోకార్డియల్ ఇన్ఫార్క్షన్ రూపంలో తీవ్రమైన కొరోనరీ సిండ్రోమ్ అభివృద్ధికి కీలకమైన విధానంగా పరిగణించబడుతుంది.డయాబెటిస్ ఉన్న 39% మంది రోగులలో తీవ్రమైన మయోకార్డియల్ ఇన్ఫార్క్షన్ మరణానికి కారణం. మొట్టమొదటి మయోకార్డియల్ ఇన్ఫార్క్షన్ తర్వాత ఒక సంవత్సరంలోపు మరణాలు మధుమేహం ఉన్న పురుషులలో 45% మరియు మహిళల్లో 39% కి చేరుకుంటాయి, ఇది గణనీయంగా సంబంధిత మించిపోయింది
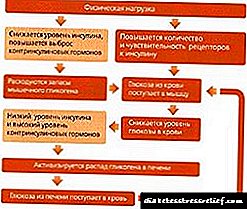
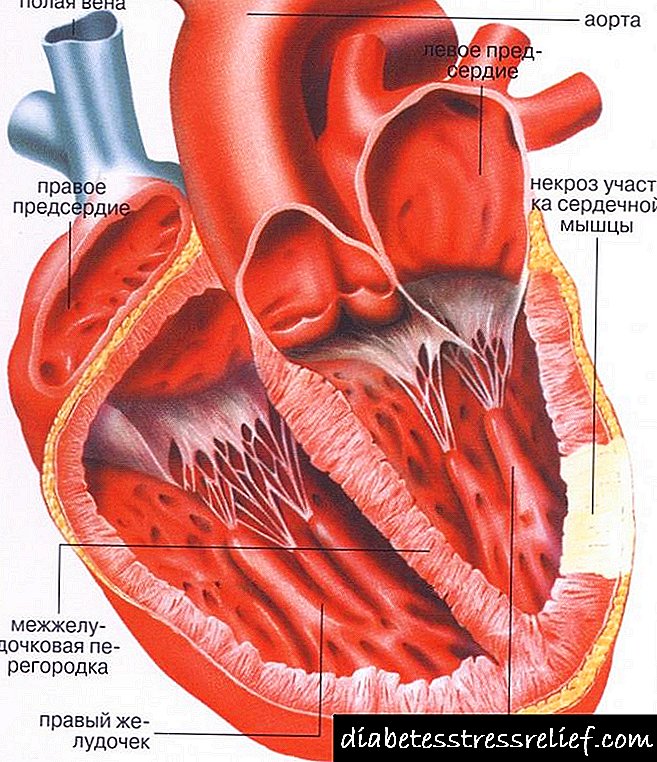
అంజీర్ 1. "డయాబెటిక్" గుండె అభివృద్ధి యొక్క రేఖాచిత్రం.
మధుమేహం లేని వ్యక్తులలో సూచికలు (38% మరియు 25%). డయాబెటిస్ లేని రోగులలో 30% తో పోలిస్తే, తీవ్రమైన మయోకార్డియల్ ఇన్ఫార్క్షన్ తర్వాత 5 సంవత్సరాలలోపు డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో 55% వరకు మరణిస్తారు మరియు డయాబెటిస్ లేని రోగులలో 60% ఎక్కువగా డయాబెటిస్ ఉన్న రోగులలో పునరావృత గుండెపోటు అభివృద్ధి చెందుతుంది. మయోకార్డియల్ ఇన్ఫార్క్షన్ తర్వాత డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, మరణాలు దాదాపు 2 రెట్లు ఎక్కువ, మరియు డయాబెటిస్ లేని రోగుల జనాభాతో పోలిస్తే రక్తప్రసరణ గుండె ఆగిపోవడం 3 రెట్లు ఎక్కువ.
డయాబెటిస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ యొక్క ప్రారంభ రోగ నిర్ధారణ యొక్క అవసరం దాని తీవ్రమైన కోర్సు మరియు స్థిరంగా అధిక మరణాల ద్వారా నిర్ణయించబడుతుంది. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో IHD యొక్క కోర్సు వేగంగా క్షీణించడం హృదయ గాయాల యొక్క క్లినికల్ అభివ్యక్తి అయిన కొద్దిసేపటికే డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ అథెరోస్క్లెరోసిస్ యొక్క లక్షణం లేని పురోగతిని సూచిస్తుంది. అయినప్పటికీ, మధుమేహంతో కొరోనరీ హార్ట్ డిసీజ్ యొక్క ప్రారంభ రోగ నిర్ధారణలో ఆబ్జెక్టివ్ ఇబ్బందులు ఉన్నాయి.
సాధారణ రోగి జనాభాలో, కొరోనరీ గుండె జబ్బులను నిర్ధారించడానికి సాధారణంగా ఆమోదించబడిన వ్యూహాలు నొప్పి యొక్క ఉనికి, పౌన frequency పున్యం మరియు తీవ్రతపై కేంద్రీకృతమై ఉన్నాయి - కొరోనరీ హార్ట్ డిసీజ్ యొక్క ఉనికి మరియు తీవ్రతకు ప్రధాన ప్రమాణం. డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో ఈ వ్యూహం వర్తించదని అనేక శవపరీక్ష, ఎపిడెమియోలాజికల్ మరియు క్లినికల్ అధ్యయనాల డేటా ధృవీకరించింది. స్థిరమైన ఆంజినా యొక్క మూస "దాడులతో పాటు, డయాబెటిస్ మెల్లిటస్లో, కొరోనరీ అథెరోస్క్లెరోసిస్ కోర్సు యొక్క నాన్ క్లాసికల్ వైవిధ్యాలు సాధారణమైనవి - నొప్పిలేకుండా మరియు IHD యొక్క వైవిధ్య రూపాలు.
డయాబెటిస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ యొక్క వైవిధ్యమైన కోర్సు శారీరక శ్రమకు సంబంధించిన ఫిర్యాదులు, శ్వాస ఆడకపోవడం, దగ్గు, జీర్ణశయాంతర సంఘటనలు (గుండెల్లో మంట, వికారం), తీవ్రమైన అలసట, ఆంజినా పెక్టోరిస్ లేదా దాని సమానమైన సంకేతాలుగా పరిగణించబడదు. డయాబెటిస్ ఉన్న రోగిలో ఇటువంటి ఫిర్యాదులతో అవకలన నిర్ధారణ చాలా కష్టంగా అనిపిస్తుంది మరియు ప్రత్యేక రోగనిర్ధారణ పరీక్షల ద్వారా ధృవీకరణతో మాత్రమే ఇది సాధ్యమవుతుంది.
కొరోనరీ హార్ట్ డిసీజ్ యొక్క నొప్పిలేని రూపం, సాహిత్యంలో "నొప్పిలేకుండా మయోకార్డియల్ ఇస్కీమియా" గా పిలువబడుతుంది, ఇది ఆంజినా పెక్టోరిస్ లేదా దాని సమానమైన వాటితో సంబంధం లేని మయోకార్డియల్ పెర్ఫ్యూజన్ యొక్క నిష్పాక్షికంగా గుర్తించదగిన అస్థిర రుగ్మత. .
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో IHD యొక్క విస్తృతమైన అసింప్టోమాటిక్ కోర్సు యొక్క దృగ్విషయాన్ని మొదట 1963 లో R.F. బ్రాడ్లీ మరియు J.0 పార్తర్నియన్, శవపరీక్ష ప్రకారం, మొదటి తీవ్రమైన మయోకార్డియల్ ఇన్ఫార్క్షన్ నుండి మరణించిన డయాబెటిస్ రోగులలో గణనీయమైన సంఖ్యలో కనుగొన్నారు,
కనీసం ఒక మునుపటి మయోకార్డియల్ ఇన్ఫార్క్షన్ సంకేతాలు.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో నొప్పిలేకుండా మయోకార్డియల్ ఇస్కీమియా యొక్క ప్రాబల్యంపై సాహిత్య డేటా చాలా విరుద్ధమైనది.
వాలెర్ మరియు ఇతరులు చేసిన అధ్యయనంలో. పదనిర్మాణ శాస్త్రం ప్రకారం, కొరోనరీ హార్ట్ డిసీజ్ యొక్క ఇంట్రావిటల్ వ్యక్తీకరణలు లేకుండా డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో 31% వరకు కనీసం ఒక కొరోనరీ ఆర్టరీ యొక్క స్టెనోసిస్ను ఉచ్చరించారు. R.F. బ్రాడ్లీ మరియు J.O. సుమారు 43% శవపరీక్షలలో గతంలో నొప్పిలేని మయోకార్డియల్ ఇన్ఫార్క్షన్ సంకేతాలను పార్తర్నియన్ వెల్లడించారు.
నమూనా ఎపిడెమియోలాజికల్ మరియు క్లినికల్ అధ్యయనాల ప్రకారం, నొప్పిలేని ఇస్కీమియా సంభవం 6.4 నుండి 57% వరకు ఉంటుంది, ఇది రోగుల ఎంపికకు ప్రమాణాలు మరియు ఉపయోగించిన రోగనిర్ధారణ పద్ధతుల యొక్క సున్నితత్వాన్ని బట్టి, పదార్థం యొక్క అధ్యయనం మరియు ప్రాసెసింగ్కు వివిధ పద్దతుల విధానాల కారణంగా ఉంటుంది.
టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ యొక్క ప్రారంభ నిర్ధారణ కొరకు ESC RAMS యొక్క కార్డియాలజీ విభాగంలో, మేము ఒత్తిడి ఎకోకార్డియోగ్రఫీ పరీక్షను ఉపయోగిస్తాము. అదే సమయంలో, వాయురహిత లోడ్ పరిమితి యొక్క ప్రత్యక్ష స్థిరీకరణ కోసం మేము స్పైరోఆర్గోమెట్రిక్ సూచికలను పరిశీలిస్తున్నాము, ఇది రోగనిర్ధారణపరంగా ముఖ్యమైన పరీక్ష స్థాయిని సాధించడాన్ని సూచిస్తుంది.
కొరోనరీ గుండె జబ్బులు ఎక్కువగా ఉన్న టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో, ఒత్తిడి ఒత్తిడి ఎకోకార్డియోగ్రఫీ ప్రామాణిక ఒత్తిడి పరీక్షతో పోల్చితే కొరోనరీ హార్ట్ డిసీజ్ యొక్క నొప్పిలేకుండా రూపాలను గుర్తించడానికి 1.5 రెట్లు (32.4% వర్సెస్ 51.4%) అనుమతిస్తుంది. ఒత్తిడి ఎకోకార్డియోగ్రఫీని ఉపయోగించి, వ్యాయామం యొక్క గరిష్ట స్థాయిలో లక్షణమైన ECG మార్పులు లేని రోగులలో కూడా మేము హృదయ గుండె జబ్బులను గుర్తించగలిగాము. ఇస్కీమియాను గుర్తించడానికి సంబంధించి ECG యొక్క సున్నితత్వం కొన్ని కారణాల వల్ల తగ్గితేనే ఇది జరుగుతుంది. ఈ సందర్భంలో, ఎకోకార్డియోగ్రఫీ సహాయపడుతుంది, ఇది మయోకార్డియం యొక్క వ్యక్తిగత విభాగాల డిస్కినిసియా రూపంతో ఇస్కీమియా ఉనికిని పరిష్కరిస్తుంది. కాబట్టి, కొరోనరీ హార్ట్ డిసీజ్ అధిక ప్రమాదం ఉన్న డయాబెటిస్ మెల్లిటస్ ఉన్న 19% మంది రోగులలో, కానీ దాని క్లినికల్ వ్యక్తీకరణలు లేకుండా, కొరోనరీ హార్ట్ డిసీజ్ కనుగొనబడింది, ఇది నొప్పిలేకుండా రూపంలో కొనసాగడమే కాక, ఇసిజిపై ప్రతికూల సంకేతాలు కూడా లేవు.
అందువల్ల, మా డేటా ప్రకారం, డయాబెటిస్ మెల్లిటస్లో IHD యొక్క లక్షణాలకు IHD యొక్క ECG- నెగటివ్ రూపాల యొక్క అధిక పౌన frequency పున్యం కారణమని చెప్పవచ్చు. స్పష్టంగా, డయాబెటిస్ మెల్లిటస్లోని కార్డియోమయోసైట్స్లో ట్రాన్స్మెంబ్రేన్ చర్య సంభావ్యత ఏర్పడే విధానం యొక్క ఉల్లంఘన దీనికి కారణం. శారీరక పరిస్థితులలో, ట్రాన్స్మెంబ్రేన్ చర్య సంభావ్యత ఏర్పడటానికి ప్రధాన కారణం సోడియం మరియు పొటాషియం అయాన్ల కణాంతర మరియు బాహ్య కణ సాంద్రతల మధ్య సమతుల్యతను మార్చడం. డయాబెటిస్, జీవక్రియ లోపాలతో
మయోకార్డియంలోని గ్లూకోజ్ మయోకార్డియల్ సెల్ యొక్క అయానిక్ హోమియోస్టాసిస్ యొక్క ఉల్లంఘనలలో చాలా త్వరగా కనిపిస్తుంది. డయాబెటిక్ మయోకార్డియంలో, ca / జోష్-రెటిక్యులం Ca, Ca + / K + పంప్, సార్కోలెమల్ Ca3 + పంప్ మరియు Na + -Ca2 + జీవక్రియ యొక్క Ca2 + అయాన్ పంప్ యొక్క అణచివేత నిరంతరం కనుగొనబడుతుంది, ఇది డయాబెటిక్ మయోకార్డియం లోపల కాల్షియం అధికంగా ఉంటుంది.
చక్కెరను తగ్గించే మందులు, ప్రధానంగా సల్ఫోనిలామైడ్లు కూడా కార్డియోమయోసైట్లోని అయాన్ ప్రవాహాల మార్పుకు దోహదం చేస్తాయి. హృదయంతో సహా వివిధ కణజాలాల కణాల పొరలో పొటాషియం ఎటిపి-ఆధారిత చానెళ్లను సల్ఫోనిలురియా సన్నాహాలు నిరోధించాయని తెలుసు. ప్రస్తుతం, K + ATP- ఆధారిత ఛానెళ్ల కార్యాచరణలో మార్పు మయోకార్డియల్ ఇస్కీమియా సమయంలో ఆకృతి పైన లేదా క్రింద 8T సెగ్మెంట్ యొక్క షిఫ్ట్తో నేరుగా సంబంధం కలిగి ఉందని తెలిసింది.
డయాబెటిస్ మెల్లిటస్ యొక్క పరిహారం యొక్క డిగ్రీపై ఇస్కీమియా యొక్క ఎలక్ట్రో-కార్డియోగ్రాఫిక్ సంకేతాల ఆధారపడటాన్ని గుర్తించడానికి మేము రిమోట్నెస్. 8T విభాగం యొక్క మాంద్యం యొక్క లోతు మరియు గ్లైకేటెడ్ హిమోగ్లోబిన్ స్థాయి (g = -0.385, p = 0.048) మధ్య ముఖ్యమైన ప్రతికూల సంబంధం కనుగొనబడింది. అధ్వాన్నమైన మధుమేహం భర్తీ చేయబడింది, తక్కువ విలక్షణమైన ఇస్కీమియా మార్పులు ECG లో ప్రతిబింబిస్తాయి.
మయోకార్డియల్ ఇస్కీమియా యొక్క లక్షణ లక్షణం నిరూపితమైన కొరోనరీ ఆర్టరీ వ్యాధి ఉన్న డయాబెటిస్ రోగులలో 1/3 కంటే ఎక్కువ మందిలో నమోదు చేయబడింది, ఇది డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ ఆర్టరీ వ్యాధిని గుర్తించడానికి అమెరికన్ హార్ట్ అసోసియేషన్ యొక్క కోఆర్డినేటింగ్ కమిటీకి మొదటి తప్పనిసరి దశగా ఎలక్ట్రో కార్డియోగ్రాఫిక్ ఒత్తిడి పరీక్షను సిఫారసు చేయడానికి అనుమతించింది. మా అభిప్రాయం ప్రకారం, శ్రమతో కూడిన ఆంజినా లేదా దాని అనలాగ్ల యొక్క క్లినికల్ పిక్చర్ ఉంటే, డయాబెటిస్ ఉన్న ఈ రోగులలో కొరోనరీ హార్ట్ డిసీజ్ నిర్ధారణ నిజంగా ప్రామాణిక ECG ఒత్తిడి పరీక్షను ఉపయోగించి నిర్ధారించబడుతుంది. కొరోనరీ హార్ట్ డిసీజ్ యొక్క క్లినికల్ మరియు ఎలెక్ట్రో కార్డియోగ్రాఫిక్ పిక్చర్ లేని డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో, మయోకార్డియల్ ఇస్కీమియా యొక్క ప్రారంభ రోగ నిర్ధారణ కొరకు, ఒత్తిడి ఎకోకార్డియోగ్రఫీని పరీక్ష యొక్క మొదటి దశలోనే వాడాలి. కొరోనరీ హార్ట్ డిసీజ్ యొక్క క్లినికల్ పిక్చర్ లేకపోవడం టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో ఈ వ్యాధికి డాక్టర్ అప్రమత్తతను తగ్గించకూడదు, ఎందుకంటే టైప్ 2 డయాబెటిస్ ఉన్న 34-51% మంది రోగులలో కొరోనరీ హార్ట్ డిసీజ్ యొక్క రెండు లేదా అంతకంటే ఎక్కువ ప్రమాద కారకాలతో నొప్పిలేని కరోనరీ హార్ట్ డిసీజ్ కనుగొనవచ్చు.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కొరోనరీ హార్ట్ డిసీజ్ యొక్క రోగ నిర్ధారణ మరియు కోర్సుపై హైపోగ్లైసీమిక్ థెరపీ యొక్క ప్రభావంపై డేటా కరోనరీ హార్ట్ డిసీజ్తో బాధపడుతున్న టైప్ 2 డయాబెటిస్ ఉన్న రోగులకు అత్యంత సరైన drugs షధాలను ఎన్నుకునే ప్రశ్నను లేవనెత్తుతుంది. ముఖ్యంగా పరిశోధకుల దగ్గరి శ్రద్ధ
సల్ఫోనామైడ్ల యొక్క గుండె ప్రభావాలను కలిగిస్తుంది. సల్ఫోనిలురియా సన్నాహాల ఉపయోగం యొక్క పరిణామాలు, కోణం నుండి, సల్ఫోనామైడ్ల యొక్క హృదయనాళ ప్రభావాలను సజాతీయ సమూహంగా పరిగణించలేమని మరియు వాటి చికిత్సా ఉపయోగాన్ని అంచనా వేసేటప్పుడు ఇది పరిగణనలోకి తీసుకోవాలి. సల్ఫోనిలురియా సన్నాహాల యొక్క హృదయనాళ కార్యకలాపాలు వాటి చక్కెర-తగ్గించే ప్రభావం యొక్క పరిమాణంతో పరస్పరం సంబంధం కలిగి ఉండవని గుర్తించబడింది.
కొరోనరీ హార్ట్ డిసీజ్తో టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో ఇస్కీమిక్ హార్ట్ డిసీజ్పై కొత్త తరం చక్కెరను తగ్గించే సల్ఫోనిలురియా సన్నాహాలను తీసుకోవడం యొక్క ప్రభావాన్ని అంచనా వేయడం ESC RAMS యొక్క కార్డియాలజీ విభాగం యొక్క లక్ష్యం. గ్లిమిపైరైడ్తో 30 రోజుల మోనోథెరపీ తర్వాత, శారీరక శ్రమ యొక్క గరిష్ట సమయంలో రోగులు సాధించిన ఆక్సిజన్ శోషణ (MET) స్థాయి తీసుకునే ముందు కంటే చాలా ఎక్కువగా ఉందని కనుగొనబడింది. మాదకద్రవ్యాల ఉపసంహరణతో పాటు గరిష్ట ఆక్సిజన్ తీసుకోవడం గణనీయంగా తగ్గింది.
కొత్త తరం సల్ఫోనామైడ్ల ప్రభావంతో కొరోనరీ హార్ట్ డిసీజ్ ఉన్న టైప్ 2 డయాబెటిస్ ఉన్న రోగులలో “ఇస్కీమిక్ థ్రెషోల్డ్” యొక్క మెరుగుదల కార్బోహైడ్రేట్ జీవక్రియ యొక్క పరిహారం స్థాయిలో మార్పుతో సంబంధం కలిగి లేదు. ఇస్కీమిక్ గుండె జబ్బులతో డయాబెటిస్ మెల్లిటస్ ఉన్న రోగులలో కార్బోహైడ్రేట్ జీవక్రియను భర్తీ చేయడానికి ఈ సమూహ సల్ఫోనామైడ్లను సిఫారసు చేయడానికి ఇది మాకు అనుమతి ఇచ్చింది. 2003 లో, పారిస్లోని 1PO కాంగ్రెస్లో ఈ పదార్థాలు నివేదించబడినప్పుడు, ఈ అభిప్రాయం ESC యొక్క కార్డియాలజీ విభాగం యొక్క స్థానాన్ని మాత్రమే ప్రతిబింబిస్తుంది. 2005 లో ఏథెన్స్లో జరిగిన 1 వ IO కాంగ్రెస్లో, గ్రేట్ బ్రిటన్, డెన్మార్క్ మరియు ఇతర యూరోపియన్ దేశాల ప్రముఖ పరిశోధకులు కొత్త తరం సల్ఫనిలామైడ్లకు సంబంధించి అనాల్జేసిక్ అభిప్రాయాన్ని వ్యక్తం చేశారు.
డయాబెటిస్ మెల్లిటస్ ఉన్న రోగుల లక్షణం అయిన నొప్పిలేని మయోకార్డియల్ ఇస్కీమియాకు తగిన చికిత్స అవసరం. చివరి ’సమయం వరకు
మీకు కావాల్సినవి నేను కనుగొనలేకపోయానా? సాహిత్య ఎంపిక సేవను ప్రయత్నించండి.
డయాబెటిస్ మరియు గుండె జబ్బుల మధ్య సంబంధం
అతను చాలా సేపు ప్రశ్నకు సమాధానం కనుగొంటాడు. ప్యాంక్రియాటిక్ వ్యాధి మరియు గుండె పనితీరు దగ్గరి సంబంధం కలిగి ఉంటాయి. యాభై శాతం మంది రోగులకు గుండె సమస్యలు ఉన్నాయి. చిన్న వయస్సులోనే, గుండెపోటును తోసిపుచ్చలేదు. డయాబెటిక్ హార్ట్ డిసీజ్ అనే వ్యాధి ఉంది. డయాబెటిస్ గుండెను ఎలా ప్రభావితం చేస్తుంది?
క్లోమం ద్వారా స్రవించే ఇన్సులిన్ శరీరానికి రక్త నాళాల నుండి శరీర కణజాలాలకు గ్లూకోజ్ను బదిలీ చేయడానికి అవసరం. డయాబెటిస్ మెల్లిటస్ రక్త నాళాలలో గ్లూకోజ్ యొక్క పెద్ద ద్రవ్యరాశి కలిగి ఉంటుంది. ఇది శరీరంలో సమస్యలను కలిగిస్తుంది. గుండె ఆగిపోయే ప్రమాదం - రక్త నాళాల ఉపరితలంపై కొలెస్ట్రాల్ విడుదల - పెరుగుతోంది. అథెరోస్క్లెరోసిస్ సంభవిస్తుంది.
అథెరోస్క్లెరోసిస్ ఇస్కీమిక్ వ్యాధులకు కారణమవుతుంది. శరీరంలో చక్కెర అధికంగా ఉండటం వల్ల, వ్యాధిగ్రస్తుడైన అవయవం ఉన్న ప్రాంతంలో నొప్పిని తట్టుకోవడం చాలా కష్టం. అథెరోస్క్లెరోసిస్ రక్తం గడ్డకట్టే రూపాన్ని రేకెత్తిస్తుంది.
మధుమేహ వ్యాధిగ్రస్తులకు ధమనులలో అధిక రక్తపోటు ఉంటుంది. గుండెపోటు తరువాత, బృహద్ధమని సంబంధ అనూరిజం రూపంలో సమస్యలు సాధ్యమే. పోస్ట్-ఇన్ఫార్క్షన్ మచ్చ కోలుకుంటుంది, ఇది గుండెపోటు యొక్క పదేపదే దాడులకు దారితీస్తుంది.
“డయాబెటిక్” గుండె అనే పదానికి అర్థం ఏమిటి?
డయాబెటిక్ కార్డియోమయోపతి అనేది డయాబెటిస్ మెల్లిటస్ అభివృద్ధి ఫలితంగా గుండె పనితీరు క్షీణించడంలో వ్యక్తీకరించబడిన వ్యాధి. మయోకార్డియల్ పనిచేయకపోవడం జరుగుతుంది - గుండె యొక్క అతిపెద్ద పొర. లక్షణాలు లేవు. రోగులు సమస్య ప్రాంతంలో నొప్పిని గమనిస్తారు. టాచీకార్డియా మరియు బ్రాడీకార్డియా కేసులు సాధారణం. పనిచేయకపోవటంతో, మయోకార్డియం కొన్నిసార్లు తగ్గుతుంది. గుండెపోటు సంభవిస్తుంది, ఇది మరణానికి దారితీస్తుంది.
గుండె యొక్క ప్రధాన విధి రక్త నాళాల ద్వారా, పంపింగ్ ద్వారా రక్తాన్ని రవాణా చేయడం. కొనసాగుతున్న ప్రక్రియలో డయాబెటిక్ కార్డియోమయోపతి కష్టం. అధిక లోడ్ నుండి గుండె వాల్యూమ్లో పెరుగుతుంది.
హెచ్చరిక! చిన్న వయస్సులో, లక్షణాలు తరచుగా కనిపించవు.
డయాబెటిక్ న్యూరోపతి
డయాబెటిస్ యొక్క దీర్ఘకాలిక కోర్సు డయాబెటిక్ అటానమిక్ న్యూరోపతితో సంబంధం ఉన్న లక్షణాలను కలిగిస్తుంది. రక్తంలో చక్కెర అధికంగా ఉండటం వల్ల గుండె యొక్క నరాలకు ఈ వ్యాధి వస్తుంది. లక్షణాలతో పాటు హృదయ స్పందన రేటు చెదిరిపోతుంది.
వ్యాధిని గుర్తించడానికి ఆసుపత్రి క్రియాత్మక పరీక్షలు చేస్తుంది. వారు హృదయనాళ వ్యవస్థ యొక్క న్యూరోరేగ్యులేషన్ స్థితిని నిర్ణయిస్తారు. డయాబెటిక్ న్యూరోపతి సానుభూతి వ్యవస్థను మందగించే మందులతో చికిత్స పొందుతుంది.
నాడీ వ్యవస్థలో ఏపుగా మరియు సోమాటిక్ వ్యవస్థ ఉంటుంది. సోమాటిక్ మానవ కోరికలకు లోబడి ఉంటుంది. వృక్షసంపద విడిగా పనిచేస్తుంది, స్వతంత్రంగా అంతర్గత అవయవాల పనిని నియంత్రిస్తుంది.
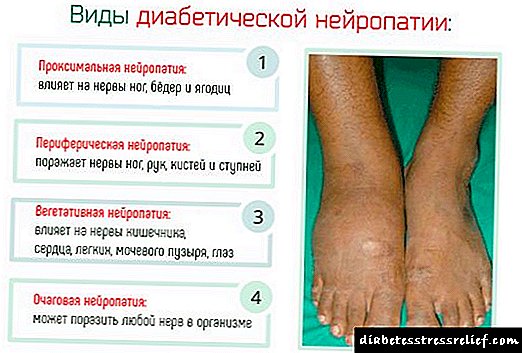
డయాబెటిక్ న్యూరోపతి రకాలు
స్వయంప్రతిపత్త నాడీ వ్యవస్థను సానుభూతి మరియు పారాసింపథెటిక్ వ్యవస్థగా విభజించారు. మొదటిది గుండె పనిని వేగవంతం చేస్తుంది, రెండవది నెమ్మదిస్తుంది. రెండు వ్యవస్థలు సమతుల్యతలో ఉన్నాయి. డయాబెటిస్తో, పారాసింపథెటిక్ నోడ్స్ బాధపడతాయి. సానుభూతి వ్యవస్థను ఎవరూ మందగించరు. ఈ కారణంగా, టాచీకార్డియా సంభవిస్తుంది.
పారాసింపథెటిక్ వ్యవస్థ యొక్క ఓటమి ఇస్కీమిక్ గుండె జబ్బులకు కారణమవుతుంది - కొరోనరీ హార్ట్ డిసీజ్. వ్యాధిలో నొప్పి బలహీనపడటం లేదా పూర్తిగా లేకపోవడం వంటి సందర్భాలు ఉన్నాయి. నొప్పిలేకుండా గుండెపోటు ఉన్నాయి.
ముఖ్యం! నొప్పి లక్షణాలు లేని ఇస్కీమియా శ్రేయస్సు యొక్క అనుభూతిని కలిగిస్తుంది. గుండె యొక్క సాధారణ టాచీకార్డియాతో, న్యూరోపతి అభివృద్ధిని నివారించడానికి అత్యవసరంగా వైద్యుడిని సంప్రదించండి.
పారాసింపథెటిక్ వ్యవస్థను సాధారణీకరించడానికి, ఆపరేషన్లు నిర్వహిస్తారు. ఆపరేషన్ కోసం, శరీరంలోకి మాదకద్రవ్యాల పరిచయం అవసరం. మధుమేహంతో, ఇటువంటి మందులు ప్రమాదకరమైనవి. కార్డియాక్ అరెస్ట్ మరియు ఆకస్మిక మరణం. నివారణ అనేది వైద్యుల ప్రధాన పని.
డయాబెటిక్ మయోకార్డియల్ డిస్ట్రోఫీ
డయాబెటిస్లో మయోకార్డియల్ డిస్ట్రోఫీ అనేది హృదయ స్పందన రేటు యొక్క రుగ్మత. గుండె కండరాలలో చక్కెర తగినంతగా లేకపోవడం వల్ల జీవక్రియ చెదిరిపోతుంది. కొవ్వు ఆమ్లాల మార్పిడి ద్వారా మయోకార్డియం శక్తిని పొందుతుంది. కణం ఆమ్లాన్ని ఆక్సీకరణం చేయలేకపోతుంది, ఇది కణంలోని కొవ్వు ఆమ్లాలు పేరుకుపోతుంది. ఇస్కీమిక్ వ్యాధి మరియు మయోకార్డియల్ డిస్ట్రోఫీతో, సమస్యలు తలెత్తుతాయి.
మయోకార్డియల్ డిస్ట్రోఫీ ఫలితంగా, గుండెకు ఆహారం ఇచ్చే చిన్న నాళాలకు నష్టం జరుగుతుంది, ఇది గుండె లయను ఉల్లంఘిస్తుంది. డయాబెటిస్లో గుండె జబ్బుల చికిత్స రక్తంలో చక్కెర సాధారణీకరణతో ప్రారంభమవుతుంది. ఇది లేకుండా, సమస్యల నివారణ అసాధ్యం.
మయోకార్డియల్ ఇన్ఫార్క్షన్
కొరోనరీ వ్యాధులు డయాబెటిస్కు ప్రమాదకరం. అవి గుండెపోటుకు కారణమవుతాయి, అది మరణానికి దారితీస్తుంది. మయోకార్డియల్ ఇన్ఫార్క్షన్ అత్యంత ప్రమాదకరమైనది. ఇది లక్షణాలను కలిగి ఉంది.
రోగులు డయాబెటిస్ నుండి మరణించరు, కానీ దాని వలన కలిగే వ్యాధుల నుండి. కొన్నిసార్లు గుండెపోటు తర్వాత ప్రజలకు హార్మోన్ల వ్యాధి వస్తుంది. ఇవి రక్తంలో చక్కెర పెద్ద మొత్తంలో కలుగుతాయి, ఇది ఒత్తిడితో కూడిన పరిస్థితుల కారణంగా ఏర్పడుతుంది.హార్మోన్ల పదార్థాలు రక్తనాళాలలోకి విడుదలవుతాయి, దీని వలన కార్బోహైడ్రేట్ల జీవక్రియ ఉల్లంఘించబడుతుంది, ఇది ఇన్సులిన్ తగినంతగా విడుదల చేయబడదు.
ఆంజినా పెక్టోరిస్
ఆంజినా పెక్టోరిస్ బలహీనమైన శారీరక రూపంలో, శ్వాస ఆడకపోవడం, పెరిగిన చెమట, దడ యొక్క అనుభూతి. చికిత్స కోసం, వ్యాధి యొక్క లక్షణాలను తెలుసుకోవడం చాలా ముఖ్యం.
నిర్ధారణకు
డయాబెటిస్ మెల్లిటస్ అనేది హృదయనాళ వ్యవస్థ యొక్క పనిచేయకపోవటానికి దారితీసే ఒక భయంకరమైన వ్యాధి. గుండె జబ్బులు రాకుండా రక్తంలో చక్కెర స్థాయిలను నిరంతరం పర్యవేక్షించడం చాలా ముఖ్యం. చాలా వ్యాధులకు లక్షణాలు లేవు, కాబట్టి డాక్టర్ క్రమం తప్పకుండా తనిఖీ చేయడం చాలా ముఖ్యం.

నా పేరు ఆండ్రీ, నేను 35 ఏళ్ళకు పైగా డయాబెటిస్ ఉన్నాను. నా సైట్ను సందర్శించినందుకు ధన్యవాదాలు. Diabey డయాబెటిస్ ఉన్నవారికి సహాయం చేయడం గురించి.
నేను వివిధ వ్యాధుల గురించి వ్యాసాలు వ్రాస్తాను మరియు సహాయం కావాల్సిన మాస్కోలోని వ్యక్తులకు వ్యక్తిగతంగా సలహా ఇస్తున్నాను, ఎందుకంటే నా జీవితంలో దశాబ్దాలుగా నేను వ్యక్తిగత అనుభవం నుండి చాలా విషయాలు చూశాను, అనేక మార్గాలు మరియు .షధాలను ప్రయత్నించాను. ఈ సంవత్సరం 2019, సాంకేతిక పరిజ్ఞానం చాలా అభివృద్ధి చెందుతోంది, మధుమేహ వ్యాధిగ్రస్తులకు సౌకర్యవంతమైన జీవితం కోసం ప్రస్తుతానికి కనుగొన్న అనేక విషయాల గురించి ప్రజలకు తెలియదు, కాబట్టి నేను నా లక్ష్యాన్ని కనుగొన్నాను మరియు డయాబెటిస్ ఉన్నవారికి సాధ్యమైనంతవరకు సులభంగా మరియు సంతోషంగా జీవించటానికి సహాయం చేస్తాను.